SQLITE NOT INSTALLED
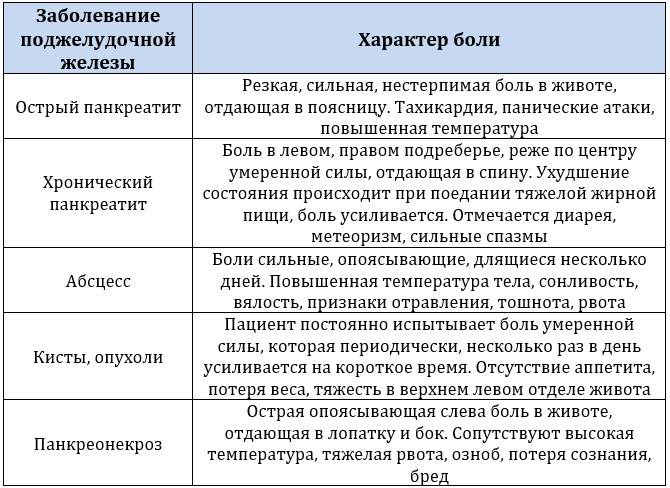
Симптомы хронического и острого панкреатита
Обычно симптомы проявляются после чрезмерного употребления спиртных напитков и жирной пищи. Для панкреатита характерны:
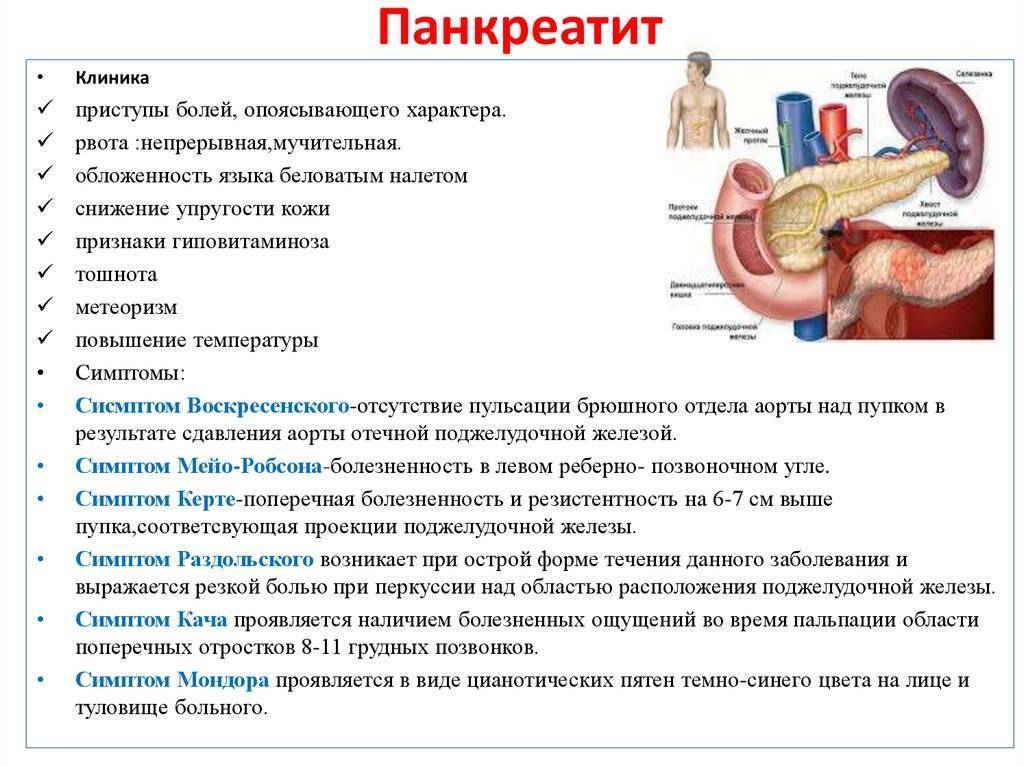
- постоянная сильная боль в левом подреберье или опоясывающая боль в эпигастрии (верх живота),
- многократная рвота,
- отечность в верхней части живота,
- учащенное сердцебиение,
- низкое артериальное давление,
- изменение стула (в начале болезни стул обычный, затем возникают диарея, в кале присутствуют жировые пятна, запах — резкий и неприятный),
- потеря веса, отсутствие аппетита (при хронической форме).
При хронической форме боль может быть тупой и ноющей посередине живота. Если возникает рецидивирующий панкреатит, то острая боль возвращается. Со временем боль замещается недостатком ферментов, что приводит к вздутию живота после приема пищи. Хроническую форму может сопровождать сниженный аппетит и потеря способности тонкой кишки всасывать питательные вещества (мальабсорбция). С калом выходит много жира; он имеет неприятный запах, светлее нормального и с жирными пятнами. Эта форма также чревата образованием ложных кист в железе, которые увеличивают риск рака поджелудочной.
Лечение реактивного панкреатита у детей
При появлении симптомов панкреатита необходимо сразу же обратиться к врачу. Некоторые формы панкреатита требуют интенсивной терапии в госпитальных условиях!
Диагностика заболевания проводится с помощью анализа крови (биохимии) и ультразвукового исследования брюшной полости. Если диагноз определен правильно, то лечение реактивного панкреатита у детей имеет те же принципы, что и терапия острой формы болезни.
Механизм лечения реактивного панкреатита включает в себя диету и комплексное лекарственное воздействие. Это могут быть антибиотики, ферменты, антигистаминные препараты – правильную схему медикаментозного лечения должен определить врач.
Упражнения при ожирении 3 степени
При ожирении необходима физическая нагрузка для стабилизации обменных процессов, укрепления мышц, восстановления физической активности. Она должна носить адаптационный характер, учитывать хронические заболевания, постепенно вовлекать в системные занятия. Начинать упражнения при ожирении 3 степени необходимо с утренней десятиминутной разминки и дозированной ходьбы. Разминка должна включать повороты, наклоны и вращения головой, упражнения для суставов кистей, локтей, предплечий, стоп, наклоны в разные стороны туловища. Затем следует медленная ходьба (2-3км в час). Постепенно увеличивается физическая нагрузка. Ходьба заменяется дозированным бегом с увеличением протяжённости дистанции, подключаются занятия на тренажёрах. Трёхминутный бег нужно чередовать с ходьбой, отдохнув, опять переходить на бег, во время занятия на тренажёрах также необходимо делать паузы.
[], [], [], [], []
Препараты
Основная задача при лечении панкреатита — избавиться от причины, вызвавшей воспаление, и предотвратить наступление осложнений. Поэтому врачи прописывают целый курс таблеток, которые должны помочь пищеварительной системе справится со сбоем (рис. 3).
Спазмолитики при панкреатите
Для купирования боли и спазмов мускулатуры назначают спазмолитики. Они могут вводиться внутримышечно или внутривенно. К основным относят те, которые содержат дротаверин, мебеверин, пинаверия бромид, м-холинолитики (метоциния йодид, атропин).
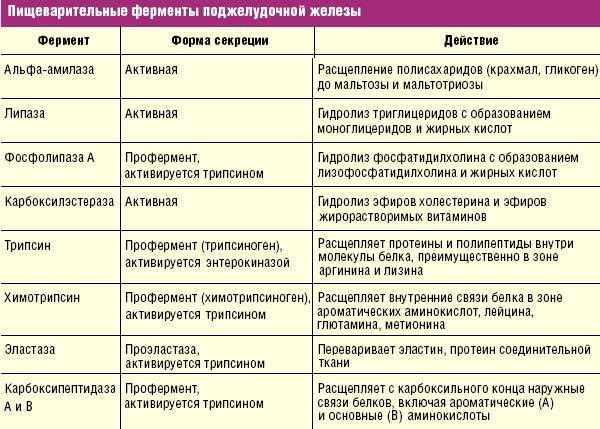
Ферменты и антиферментные препараты при панкреатите
При панкреатите железа не способна производить ферменты, необходимые для пищеварения. Поэтому пациент должен получать их извне. Кроме того, введение ферментов позволяет железе снизить их выработку и отдохнуть. Ферменты назначают только при отсутствии обострения. Они разделяются на те, которые содержат панкреатин (с компонентами желчи и без), и те, в состав которых входят лишь компоненты растительного происхождения (симетикон, химопапаин).
При остром панкреатите происходит интоксикация организма. Ферменты накапливаются в поджелудочной и вместо того, чтобы отправиться дальше в двенадцатиперстную кишку, поступают в кровь. Для очищения организма и снятия нагрузки с поджелудочной используют антиферментные препараты. Их пьют в первые 5 суток от начала заболевания. Основное действующее вещество таких препаратов — апротинин.
Важно! Ферментные препараты обязательно нужно пить во время каждого приема пищи. Ферментный препарат, его дозировку и длительность лечения определяет только врач
Ни в коем случае нельзя принимать ферменты при острой боли. Такая боль говорит об ухудшении воспаления в поджелудочной. Прием ферментов в этом случае приведет к усилению внутрипротокового давления, в дальнейшем — к закупорке сосудов и некрозу.
Антациды
Соляная кислота, которая содержится в желудочном соке, запускает работу поджелудочной железы. Чем больше этой кислоты, тем активнее работает железа. При панкреатите повышенная активность органа приводит к болям и осложнениям. Для снижения кислотности в желудке применяют антацидные препараты. Они содержат алгелдрат и магния гидроксид, которые нейтрализуют желудочную кислоту. Предпочтение врачи отдают препаратам в жидком виде.
Антисекреторные
Антисекреторные препараты снижают выработку соляной кислоты, которая содержится в желудочном соке. Ее чрезмерное количество приводит к тому, что щелочный секрет поджелудочной не способен нейтрализовать кислотность среды. Именно щелочная среда предоставляет наилучшие условия для пищеварения, поэтому ее восстановление — одна из задач при борьбе с панкреатитом. Другая функция таких препаратов — оказывать цитопротективное действие. Они увеличивают секрецию защитной слизи, усиливают кровоток в органы пищеварительной системы и способствуют заживлению рубцов.
Н2–блокаторы
Это антигистаминные антисекреторные средства. Их действие направлено на предотвращение возбуждения Н2-рецепторов, которые стимулируют работу всех желез: слюнных, желудочной, поджелудочной. Они снижают кислотность желудочного сока, задерживают выработку соляной кислоты и пепсина, который расщепляет белок. К ним относят препараты, содержащие фамотидин, ранитидин и др.
Ингибиторы протонного насоса
Лекарственные средства, назначение которых — блокировать работу находящегося в слизистой желудка протонного насоса и тем самым уменьшить кислотность желудка путем уменьшения выработки соляной кислоты. Той самой кислоты, которая необходима для пищеварения, но в больших количествах приводит к гастриту, а затем и к язве. Такие средства являются производными бензимидазола. Сюда входят препараты, содержащие омепразол, пантопразол, лансопразол и др.
Как лечить хронический панкреатит
В целом смысл лечения хронического панкреатита — устранить боль. Для этого используют противовоспалительные препараты, например парацетамол. Часто людям с хроническим панкреатитом назначают ферменты. Увы, это далеко не всегда облегчает болевые ощущения. Раньше предполагалось, что добавление в пищу ферментов уменьшит нагрузку на поджелудочную железу — ей не придется выделять собственные ферменты. На деле все не так просто: секреторная (выделительная) активность железы зависит совсем от других веществ — гормонов, например секретина. На их продукцию больше влияет жирность пищи и регулярность ее приема, чем содержание в кишке ферментов-лекарств. Тем не менее ферменты при хроническом панкреатите обязательно назначают (нередко пожизненно), если появились признаки плохой секреции собственных ферментов (вздутие, жидкий стул). Ферменты всегда пьют непосредственно вместе с едой: «между ложками». По этой же причине неграмотно назначать приём ферментов «столько-то раз в день». Правильнее предупредить человека с заболеванием, что препарат следует носить с собой и принимать при любом употреблении пищи.
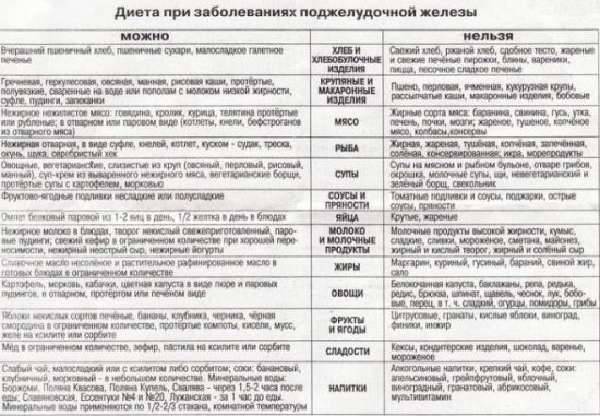
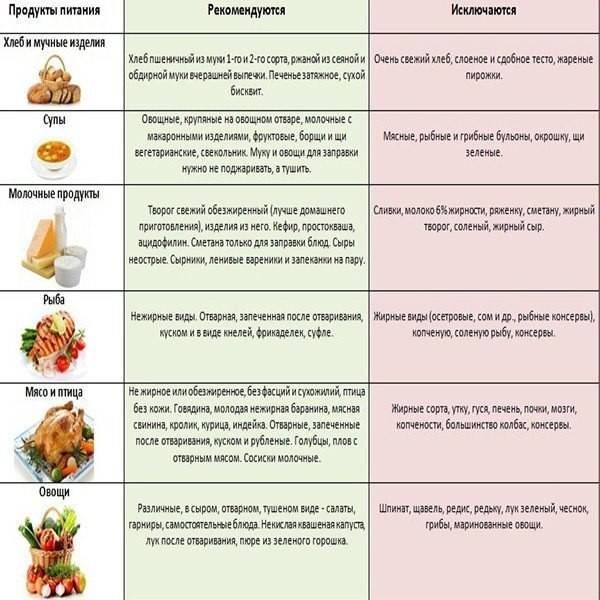
Диета при хроническом панкреатите облегчает течение заболевания, хотя точно определить список возможных продуктов с первого раза сложно. Однозначно нельзя употреблять разве что алкоголь, однако традиционно рекомендуют есть меньше жирной пищи и чаще перекусывать, отдавая предпочтение медленным углеводам — фруктам и овощам. Готовка исключительно на пару — не самый подтверждённый способ облегчить течение панкреатита, гораздо важнее не злоупотреблять очень пряной пищей. Грубо говоря, от куриной котлеты, пусть и прожаренной без обильного добавления приправ, вреда, скорее всего, не будет.
Главное при лечении хронического панкреатита — убрать причину заболевания.
Если человек страдает алкоголизмом или курит, направить его к наркологу (курение само по себе не вызывает панкреатит, но учащает обострения). Если панкреатит случился из-за камней в желчном пузыре — удалить пузырь. Если в организме нарушен обмен жиров — проконсультироваться у кардиолога и подобрать лечение препаратами, снижающими уровень липопротеидов и триглицеридов, подобрать диету.
Можно ли вылечить панкреатит навсегда?
Вероятность излечения от панкреатита зависит от формы болезни и ее причины. Бывает, легкая форма вызвана обильной жирной пищей или употреблением алкоголя. В этом случае воспаление может пройти самостоятельно, не оставив следов: избыточная жидкость вокруг органа не образуется, протоки не будут заблокированы, а значит ферменты в железе не накопятся.
Другое дело — алкоголизм, осложнения желчнокаменной болезни, наличие воспалений или опухолей в других органах пищеварительной системы. Панкреатит как сопутствующее заболевание требует строгого врачебного контроля. Если ситуация запущенная: изменена структура органа или происходит отмирание ее части (панкреонекроз), то о вылечивании речи не идет. Пройдя курс обязательной лекарственной терапии, пациентам предстоит поддерживающая терапия, строгая диета, полный отказ от алкоголя и курения. По мнению врачей, наблюдать за пациентом нужно в течение не менее трех месяцев. Хорошей привычкой станет физическая нагрузка. Физкультура улучшает обменные процессы, помогает контролировать вес и очищает от токсинов.
Осложнения хронического панкреатита
Повреждение поджелудочной железы при хроническом панкреатите часто приводит к развитию осложнений в дальнейшем.
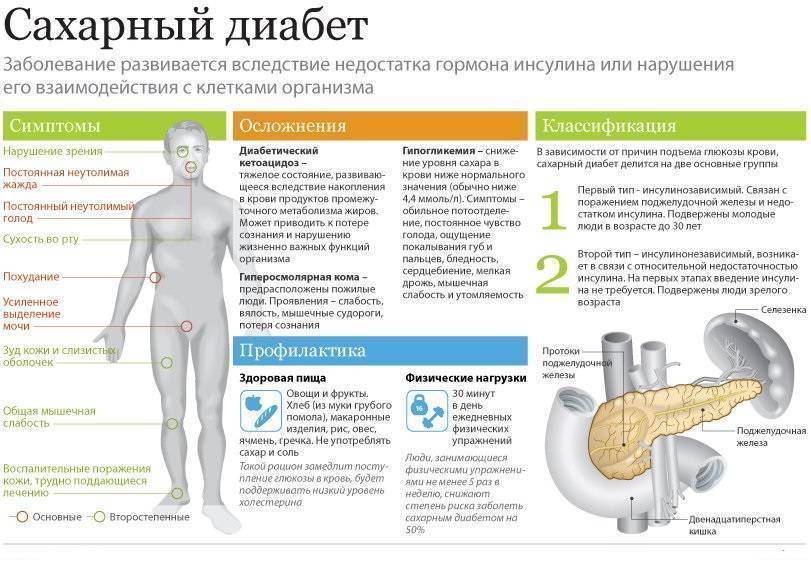
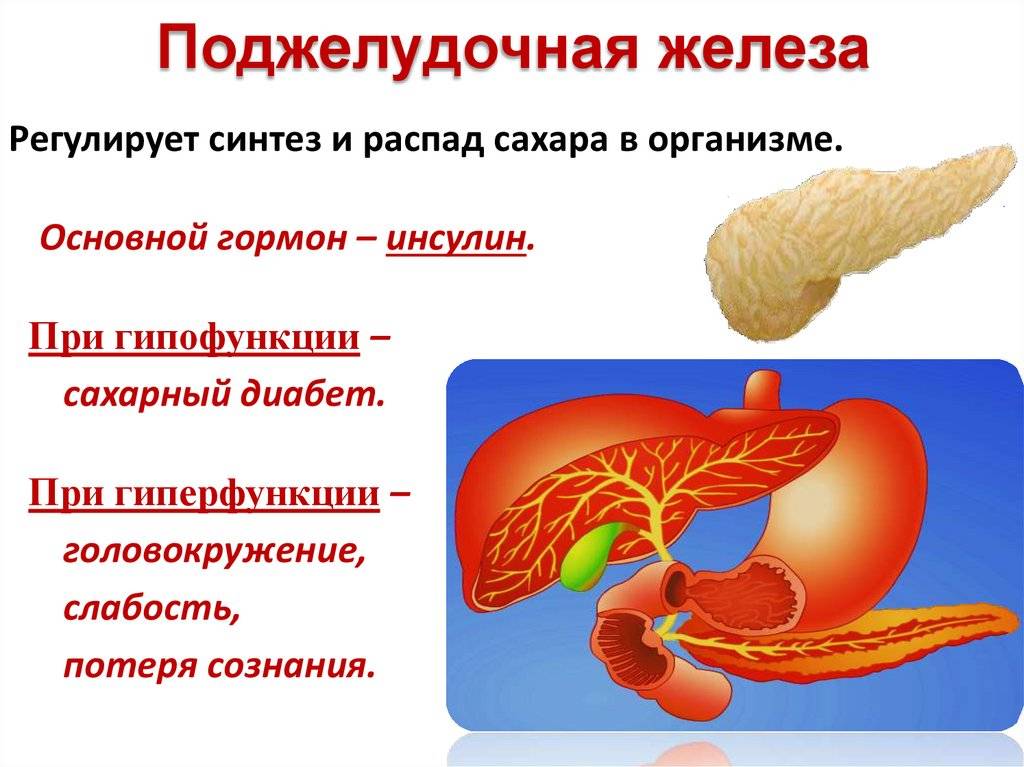
Приблизительно в 50% случаев хронический панкреатит приводит к развитию сахарного диабета. Это осложнение развивается спустя годы после постановки диагноза панкреатита (обычно проходит около 20 лет, прежде чем разовьется сахарный диабет).
Диабет возникает, когда клетки поджелудочной железы больше не способны синтезировать инсулин — гормон, который необходим для расщепления глюкозы с целью получения энергии. Главные симптомы диабета:
- сильная жажда;
- частое мочеиспускание, особенно ночью;
- выраженная слабость;
- потеря веса и мышечной массы.
Если на фоне хронического панкреатита развивается диабет, вам потребуются регулярные инъекции (уколы) инсулина, чтобы компенсировать его отсутствие в организме.
Любое хроническое заболевание, особенно связанное с постоянной болью может оказывать отрицательный эффект на эмоциональное и психическое здоровье. В ходе исследования пациентов с хроническим панкреатитом выяснили, что у одного из 7 человек развивались психологические и эмоциональные проблемы: стресс, тревога или депрессия.
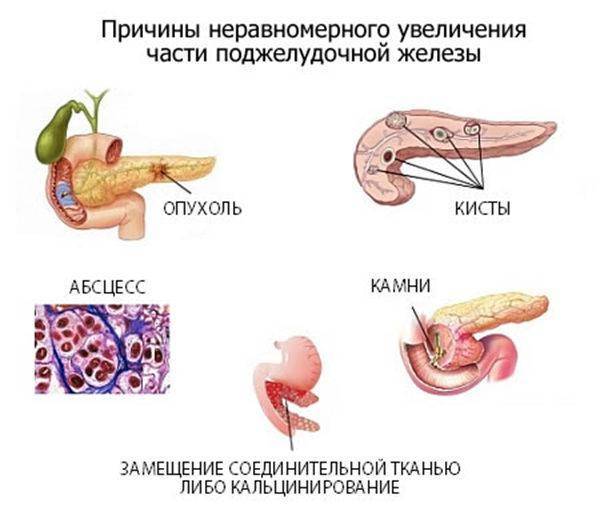
Другим частым осложнением хронического панкреатита являются псевдокисты — это полости (пузыри), заполненные жидкостью на поверхности поджелудочной железы. Псевдокисты образуются у каждого четвертого больного хроническим панкреатитом. В большинстве случаев псевдокисты не вызывают никаких симптомов и являются случайной находкой при КТ-исследовании (компьютерной томографии). Однако, у некоторых людей псевдокисты вызывают:
- вздутие живота;
- нарушение пищеварения;
- тупые боли в животе.
Если псевдокисты небольших размеров и не вызывают никаких симптомов, то в лечении нет необходимости. Они обычно самостоятельно исчезают. Лечению подлежат псевдокисты более 6 см в диаметре, причиняющие беспокойство. В таких случаях выше риск разрыва кисты, внутреннего кровотечения или присоединения инфекции.
Лечение псевдокисты заключается в удалении из нее жидкости с помощью иглы, введенной через кожу. Альтернативой является эндоскопическое дренирование, когда через рот в пищеварительную системы проводят тонкую гибкую трубку — эндоскоп. Удаление жидкости производится с помощью специальных микроинструментов.
Иногда псевдокисты лечат, удаляя часть поджелудочной железы с помощью малоинвазивной операции — лапароскопической дистальной резекции поджелудочной железы.
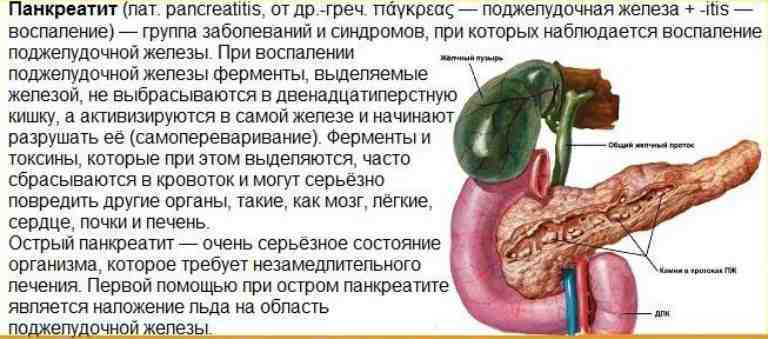
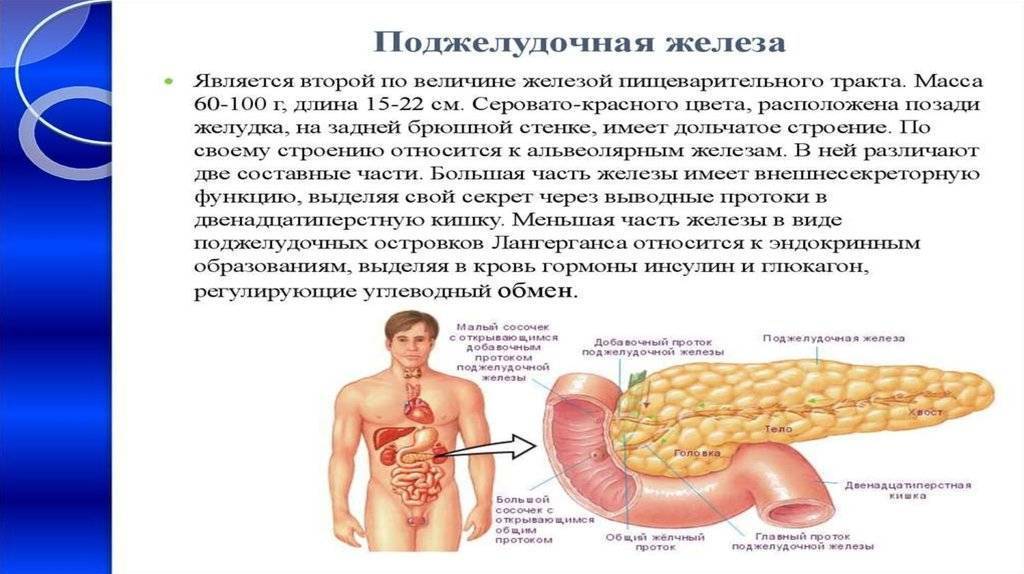
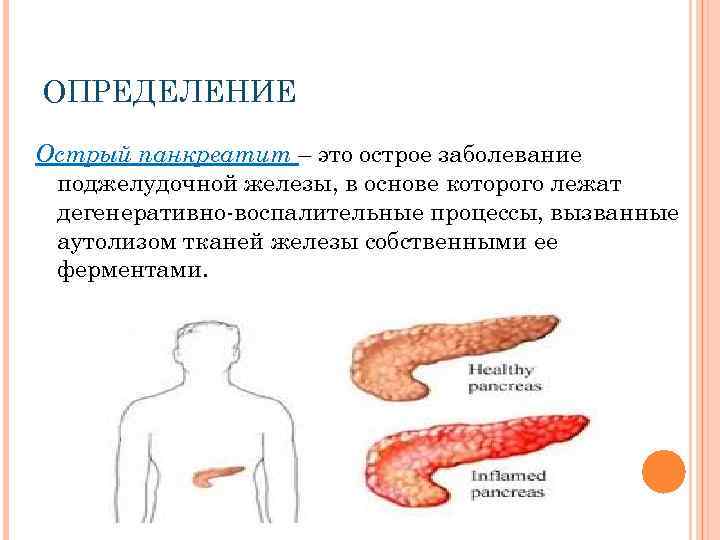
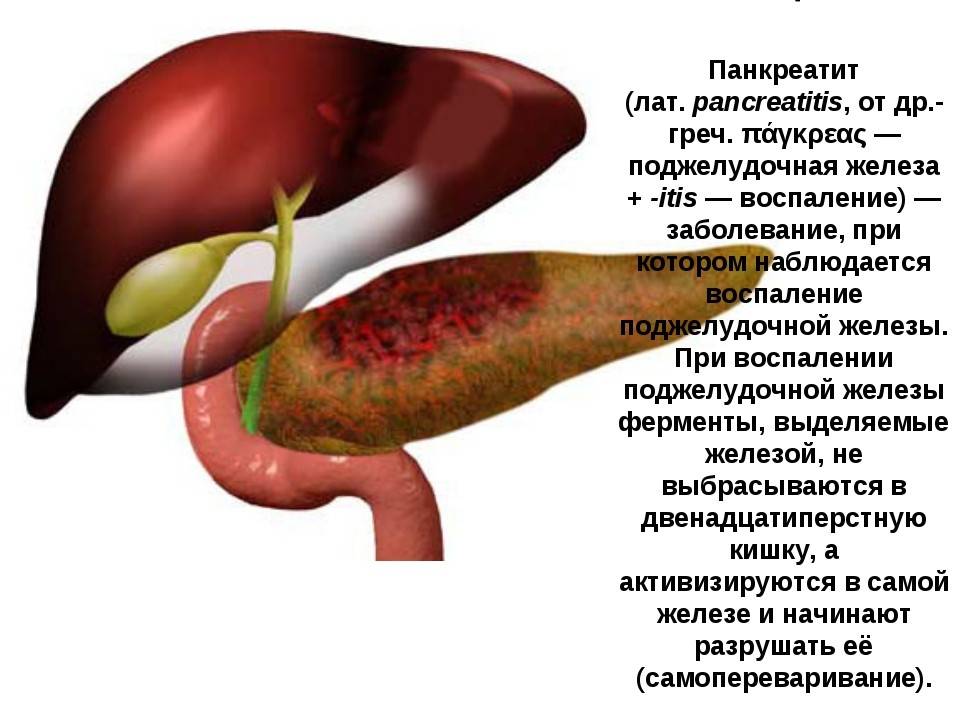
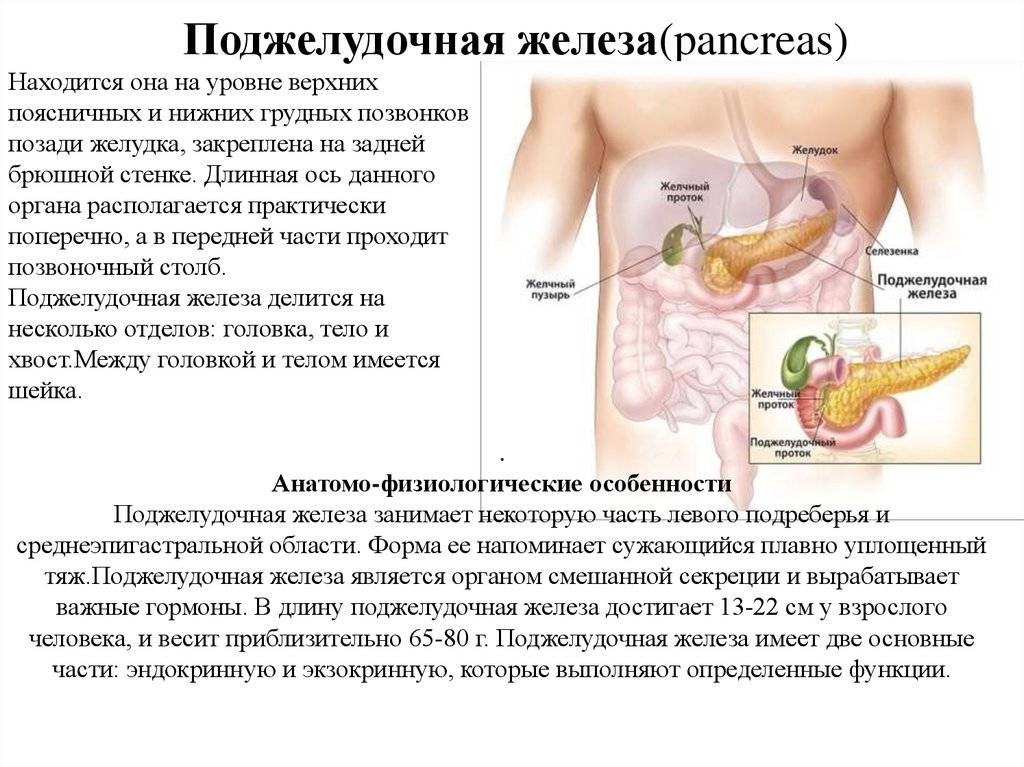
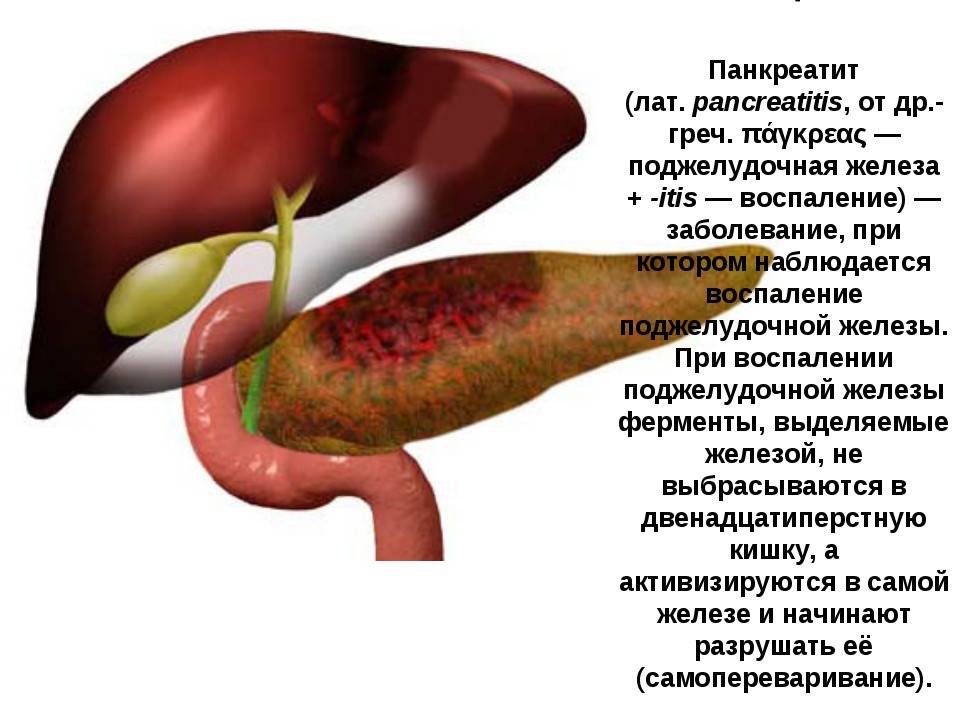
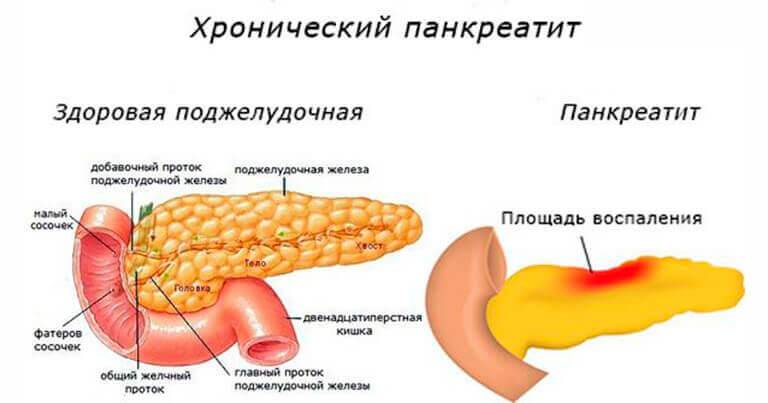
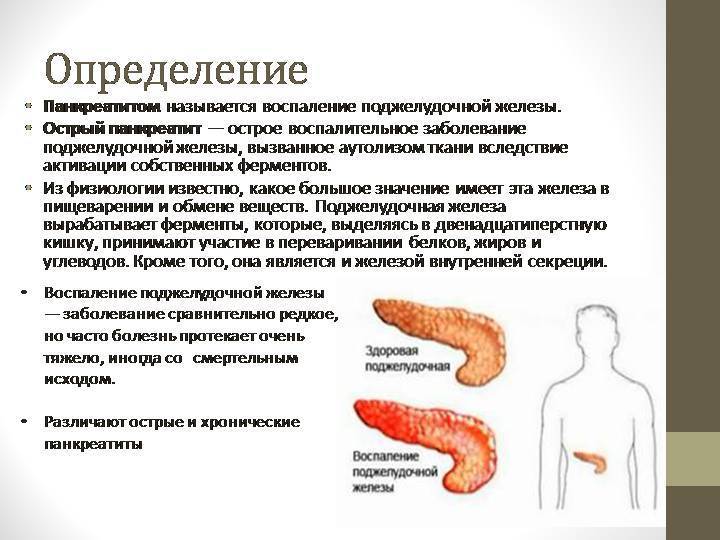
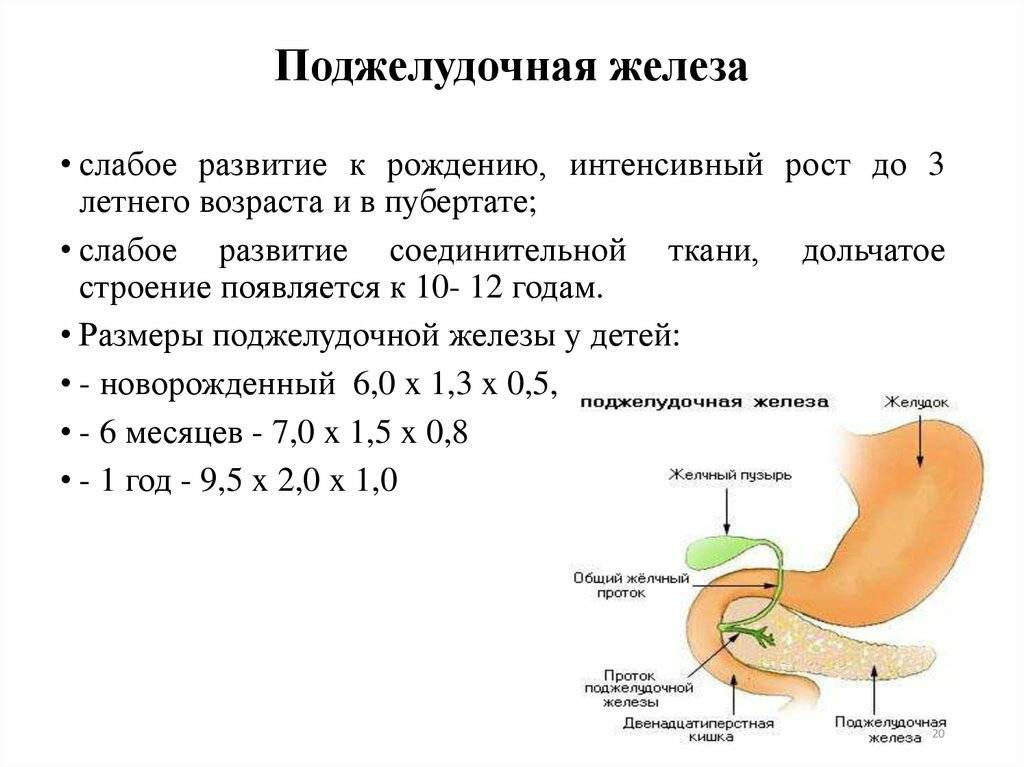
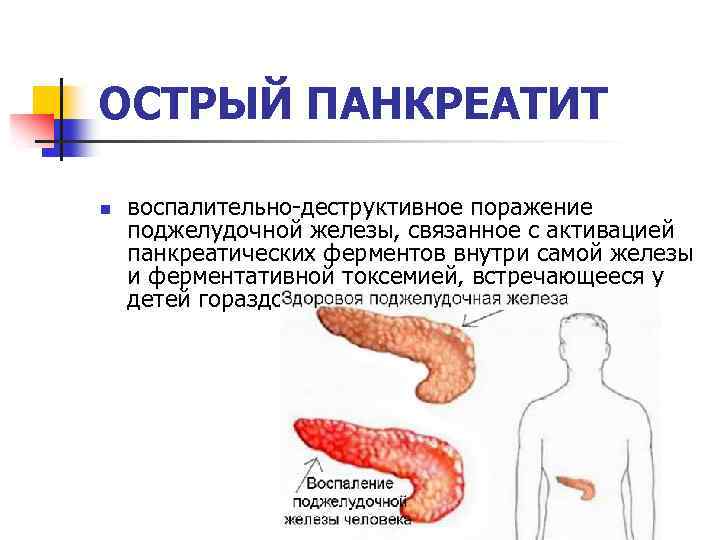
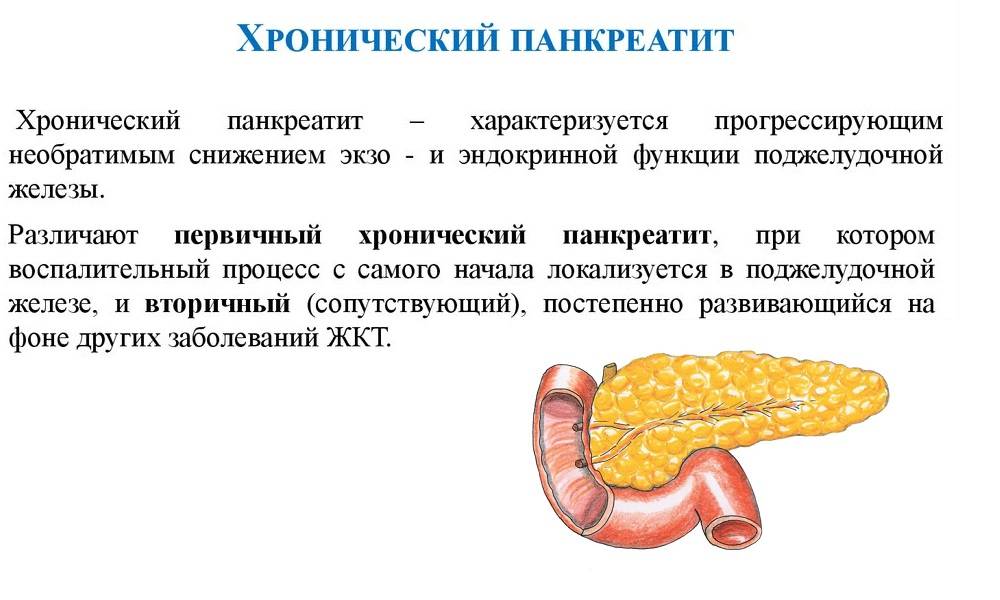
Что такое панкреатит?
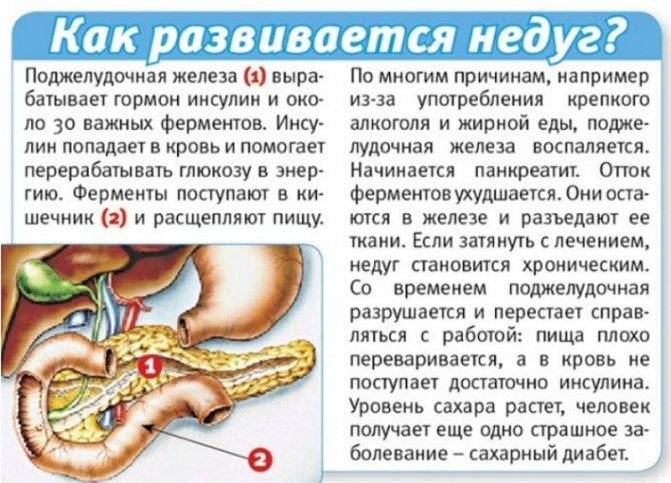
Панкреатит — это воспаление поджелудочной железы, оно может протекать очень тяжело и даже угрожать жизни.
Поджелудочная железа выделяет ферменты, которые необходимы для переваривания и всасывания пищи кишечником. Она также вырабатывает важные гормоны (инсулин, соматостатин и глюкагон) и защищает двенадцатиперстную кишку от кислоты, которая поступает из желудка.
Почему возникает панкреатит?
Сбой в работе железы провоцируют:
- алкоголизм,
- желчнокаменная болезнь,
- избыток в питании жирной пищи,
- некоторые лекарства и др.
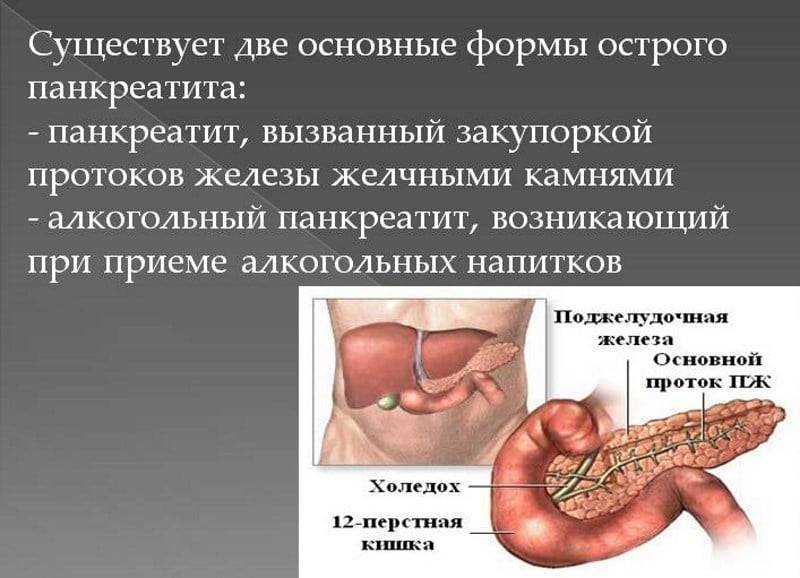
Часто причина — в суженных или закупоренных протоках железы. В результате ферменты, выделяемые поджелудочной, накапливаются в ней и начинают разрушать ее саму. Железа воспаляется (рис. 1).
Затем вместо того, чтобы отправиться в двенадцатиперстную кишку, эти ферменты поступают в кровь, отравляя организм. Подробнее о развитии болезни читайте в статье «Панкреатит»
Панкреатит может протекать в двух формах: острой и хронической. При острой происходит неожиданное воспаление поджелудочной железы. Оно может повлечь отмирание органа или его частей и замещение его соединительной тканью и жиром. В лучшем случае острый панкреатит проходит сам: нет необходимости в госпитализации. В худшем — переходит в хроническую форму. При ней структура органа видоизменяется: забиваются протоки, ткань железы покрывается рубцами.
Известны случаи рецидивирующего панкреатита. Его особенностями являются острые боли, но уже на фоне изменившейся структуры поджелудочной.
2.Причины стеатопанкреатита
Потенциально опасные факторы, угрожающие липоматозом поджелудочной железы, условно делятся на две группы: токсические и метаболистические.
Токсическое воздействие, особенно длительное, приводит к разрушению здоровых клеток поджелудочной железы. Для сохранения объема и поддержания геометрии органа включается механизм замещения их на жировую ткань. Разрастание жировых прослоек в толще способных нормально функционировать клеток отражается на деятельности всего органа, который постепенно утрачивает функциональную состоятельность.
Наиболее распространённые факторы токсического воздействия на панкреас:
- длительная никотиновая интоксикация;
- систематическое употребление алкоголя;
- приём некоторых медикаментов, нагружающих поджелудочную железу.
Метаболистические факторы в своём большинстве могут быть контролируемы и корректируемы. Это избыточный вес, диета, режим приёма пищи, сбалансированность питания, физическая активность. К разряду не зависящих от человека факторов, связанных с метаболизмом, можно отнести хронические заболевания ЖКТ и печени, сахарный диабет. Стеатопанкреатит может развиться вторично на их фоне.
В последнее время к факторам риска также стали относить увлечение голоданием и экстремальными диетами. Резкие перепады объёмов поступающей пищи стимулируют процессы жиронакопления в органах и тканях при наступлении благоприятных для этого условий.
Некоторые типы медицинской помощи также могут спровоцировать стеатоз (например, перентеральное питание), однако в большинстве случаев, когда назначается внутривенное питание, альтернативы ему не существует.
Диета при ожирении 3 степени
Самым частым виновником ожирения 3 степени всё же является переедание, поэтому главной задачей в борьбе с ним должно быть налаживание правильного питания. В первую очередь оно должно быть дробным и частым. Диета №8, рекомендованная при ожирении 3 степени, базируется на низкокалорийных продуктах, дающих насыщение. Необходимо убрать из рациона жареную, тушеную, солёную, острую еду. Также отказаться от мучных, макаронных изделий, круп, картофеля, сладостей: сахара, конфет, мёда. Больше есть сырых овощей и фруктов. Жиры необходимо ограничить, но полностью не исключать. Небольшое количество сливочного масла и нерафинированного растительного потребуется организму для обменных процессов. Ограничить продукты, содержащие большое количество холестерина — печень, яйца.
[], [], [], [], [], [], []
Меню на неделю при ожирении 3 степени
Меню на неделю при ожирении 3 степени может включать «тематические» дни, делающие акцент на один конкретный продукт. Еду необходимо делить на 5-6 приёмов, поддерживать организм отваром шиповника — источником многих витаминов и минералов (стакан в день), допускаются и несколько чашек несладкого кофе с молоком:
- мясной день (300-350г отварного нежирного мяса, лучше курицы или индейки, отварные овощи на гарнир);
- овощной ((свёкла, морковь, брокколи, корень сельдерея отварные) или огуречный (2кг) летом);
- яблочный (не менее 2кг, можно в сочетании с небольшим количеством твёрдого сыра);
- молочный (каждые два часа стакан обезжиренного йогурта, кефира или молока);
- жировой (300г сметаны за 3 приёма);
- рыбный (200-300г отварной нежирной, можно с небольшой (30г) порцией риса).
Один день в неделю, с разрешения врача, можно сделать разгрузочным, при этом необходимо пить много воды.
Причины реактивного панкреатита у детей
В отличие от взрослых, дети чаще реагируют на инфекции и воспаления именно нарушением работы поджелудочной железы.
Наиболее характерными причинами реактивного панкреатита у детей являются1:
- грубое нарушение режима питания;
- регулярное употребление жирных и сладких блюд, продуктов с высоким содержанием консервантов и красителей;
- длительное лечение антибиотиками;
- частые ОРВИ, грипп, простудные заболевания;
- неоднократное заражение гельминтами;
- аллергическая реакция (на продукты питания или лекарства);
- врожденные патологии органов ЖКТ, способствующие развитию воспаления поджелудочной железы;
- стресс, эмоциональные перегрузки.
Врачебная практика показывает, что ключевые причины реактивного панкреатита у детей связаны с питанием. А именно — с нарушением его режима, введением в рацион вредных продуктов, увлечением фаст-фудом.
Продукты, которые могут провоцировать возникновение реактивного панкреатита у детей:
- жареная пища (как на растительном, так и на сливочном масле);
- жирные продукты;
- копчености;
- острые приправы;
- фаст-фуд (гамбургеры, чипсы, картофель «фри», сухарики);
- конфеты с красителями, искусственными добавками;
- газированные напитки;
- пакетированные соки.
Причины жирового панкреонекроза
Природа создала человеческий организм достаточно крепким, надежным и должен быть толчок, стечение определенных факторов, чтобы организм дал сбой и запустил механизм самоуничтожения. Ведь любое заболевание ослабляет человека, делает его незащищенным перед более тяжелой патологией. Но чтобы поставить правильный диагноз и провести эффективное лечение, необходимо знать причины жирового панкреонекроза. Только устранив первопричину – можно избавиться и от патологической симптоматики, а так же и от самого заболевания.
Как показывает статистика, причинами жирового панкреонекроза, преимущественно, являются:
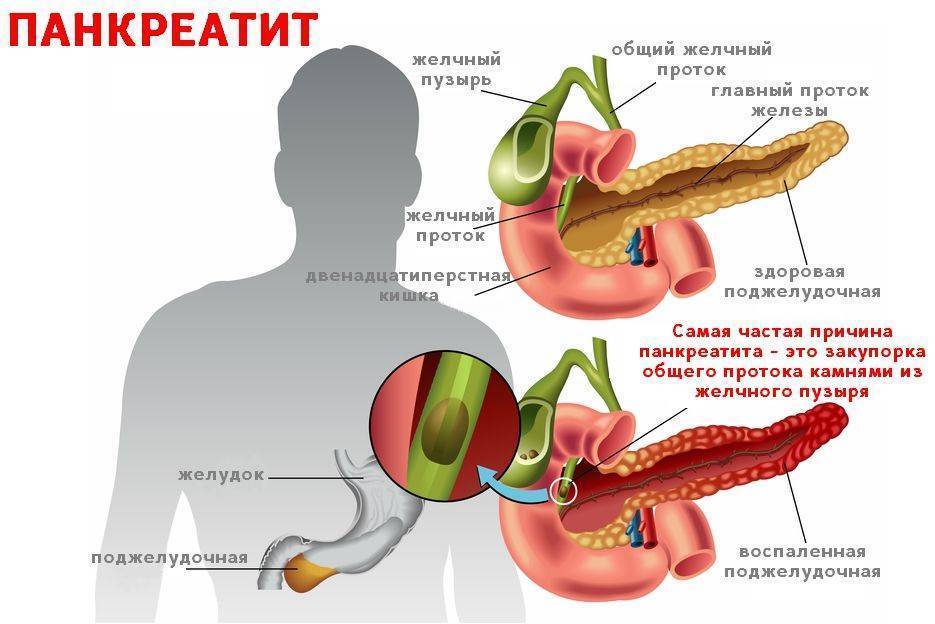
- Желчнокаменная болезнь. Она выходит на первое место по частоте провокаций заболевания. Камни перекрывают желчные протоки, блокируя отток желчного секрета, что и приводит к отеку, спазмам, росту давления в желчных ходах. И если не принять экстренные меры, начинается отмирание (некроз) клеточных тканей.
- Заброс продуктов, вырабатываемых железой, в панкреатические протоки. Это может произойти при нарушении в работе сфинктера ОДДИ, который отвечает за заброс секрета поджелудочного органа в двенадцатиперстную кишку.
- Инфекционное заболевание на одном из органов брюшины.
- Шоковое состояние организма, при котором нарушается микроциркуляция обмена веществ и крови в организме.
- Вредные привычки: злоупотребление никотином, наркотиками и/или алкоголем. Преимущественно это касается алкогольных напитков, которые резко активизирует работу секретов поджелудочной. Особенно большая нагрузка на данную железу идет, если совместно с алкоголем, в пищеварительный тракт попадают и очень жирные продукты питания. При хроническом алкоголизме продукт, вырабатываемый поджелудочной железой, повышает свою плотность, что приводит к большим проблемам в его прохождении по протокам.
- Спровоцировать жировой панкреонекроз могут заболевания, которые поражают и другие органы брюшной полости, например, гастриты или дуодениты.
- Избыточный вес, к которому привело чрезмерное увлечение пищей.
- Вторично приобретенное нарушение системы гемостаза, возникающее под влиянием на органическую систему различных патологических агентов.
- Реже жировой панкреонекроз становится следствием «неаккуратного» проведения такой диагностической процедуры как панкреотография, вследствие которой произошло травмирование протоков панкреатического ацинуса.
- Послеоперационное осложнение на одном из органов брюшины.
- Гипоксия поджелудочной железы — кислородное голодание клеток.
- Примерно в 10 – 15 % диагностирования заболевания определиться с этиологией не получается.
Если не приняты своевременные меры, данная патология чревата и существенными осложнениями. Жировой панкреонекроз может спровоцировать:
- Ограниченное гнойно-воспалительное заболевание мягких тканей поджелудочной железы.
- Расширение воспалительного процесса, который начинает захватывать и соседние с органом ткани (парапанкреатит).
- Внутренние и наружные свищи.
- Механическая желтуха – опасное состояние, развивающееся вследствие препятствия току желчи из желчных протоков в двенадцатиперстную кишку.
- Внутреннее кровотечение.
- Воспаление в брюшине, провоцирующее развитие перитонита или гнойного процесса.
- Ложная киста, располагающаяся в фиброзных тканях поджелудочного органа.
Осложнения после приема лекарств
Лекарства от панкреатита, как и любые медикаменты, могут приводить к осложнениям. Антибиотики — к расстройству пищеварения, нестероидные противовоспалительные препараты — к осложнениям со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. Ферментные препараты могут вызывать аллергию и приводить к недостатку железа. Антисекреторные, хоть и считаются препаратами с минимум побочных эффектов, могут вызывать синдром отмены: появление изжоги, а иногда и болей в грудине после прекращения их приема. Даже витамины, если принимать их неумеренно и без предварительной сдачи анализов, могут стать не просто бесполезной, но и опасной добавкой.
Ожирение 3 степени у мужчин и женщин
Ожирение у мужчин можно определить, рассчитав индекс массы тела (ИМТ) по одной из существующих формул: вес делится на квадрат роста. Превышение его значения в 40 раз свидетельствует об ожирении 3 степени. Мужское ожирение опасно тем, что снижает уровень тестостерона. Жиры превращают его в эстрогены, которые в свою очередь тормозят выработку тестостерона и способствуют накоплению жира. Получается замкнутый круг. Другим свидетельством низкой выработки тестостерона является объём талии, превышающий 102см. Снижение половой функции — большой удар для мужчины. Кроме прямой угрозы физическому здоровью из-за лишнего веса возникают и психологические проблемы.
Диагностика жирового панкреонекроза
Только каждый двадцатый пациент, которому поставлен диагноз панкреонекроз, получает приставку жировой. Преимущественно жировой фактор констатируется как сопутствующая характеристика при таком диагнозе как геморрагический некроз или жировой панкреонекроз с кровоизлияниями. Это заболевание развивается достаточно медленно, первая симптоматика появления инфильтратов появляется только на четвертые – пятые сутки с момента запуска механизма прогрессирования патологии. При рецидивирующей категории заболевания, симптоматика может появиться и значительно позже.
Рассматриваемая патология развивается при непосредственном участии в процессе воспаления липазы – фермента поджелудочной железы, который является важнейшим для переваривания поступающих с пищей жиров. Поэтому первичная диагностика жирового панкреонекроза состоит из анализа крови, позволяющего определить уровень данного фермента. Устанавливается и количественная составляющая эластазы – другого продукта поджелудочной. Данный фермент способен спровоцировать нарушение целостности стенок кровеносных сосудов, что приводит к объемным кровотечениям. Подтверждением наличия данной патологии в организме больного является и изменение массовых показателей альфа-амилазы, хотя и данный фермент существенно не влияет на патологические изменения в организме больного, но может служить лакмусовой бумажкой данных изменений.
Диагностика жирового панкреонекроза представляет собой:
- Обследование малого и большого сальника, а так же брюшины, что даст возможность определить места клеточного некроза жирового характера.
- Биохимическое исследование плазмы на определение уровня трипсина, амилазы. Низкое содержание кальция свидетельствует о некротических процессах в организме. Чем ниже его уровень, тем тяжелее патология.
- Развернутый анализ крови на лейкоциты (лейкоцитоз). Определяется плотность плазмы.
- Анализ мочи на белок.
- Определение уровня сворачиваемости крови.
- Ультразвуковое обследование, позволяющее оценить состояние исследуемого органа, его неравномерную структуру и присутствие некрозов.
- Лапароскопия – информационный метод, позволяющий дифференцировать диагноз.
- Компьютерная томография — получение серии снимков срезов поджелудочной железы, что позволяет оценить ее состояние.
- Целиакография — рентгенологическое исследование чревного ствола и ветвей, питающих органы брюшной полости.
- Фиброгастродуоденоскопия, позволяющая оценить состояние желудка.
- Ангиография – дает возможность визуализировать нарушения слизистой кровеносных сосудов в области пораженного органа.
- Радиография позволяет оценить состояние плевральных полостей, которые могут, воздействуя на брюшину, провоцировать рост внутрибрюшинного давления.
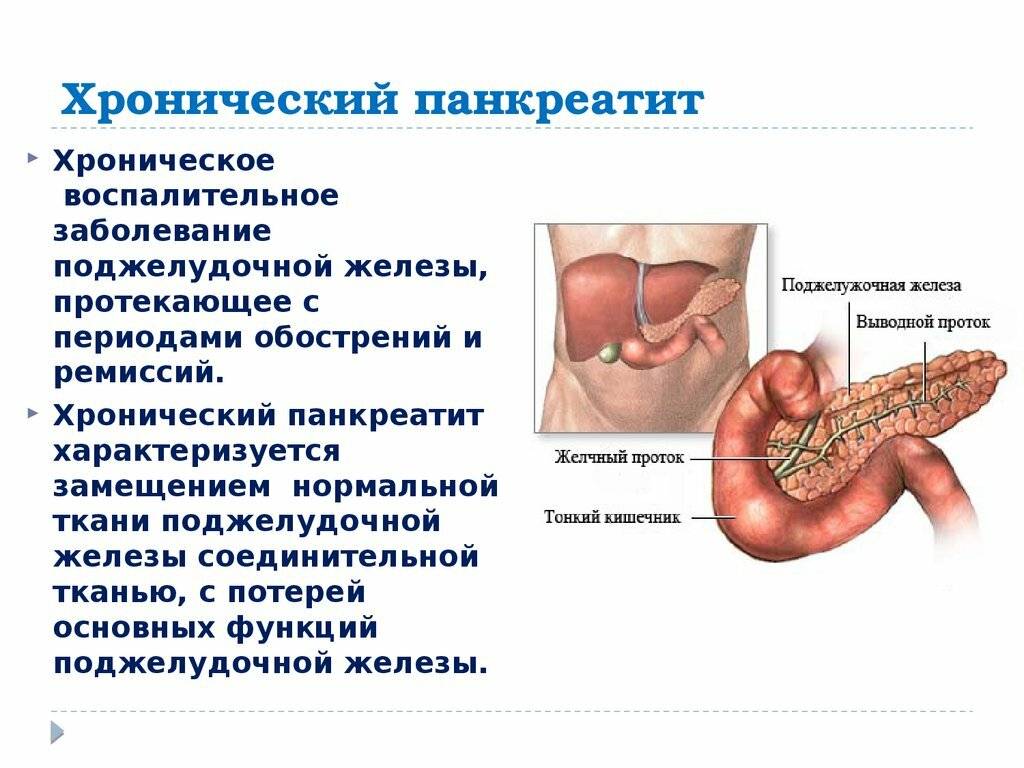
Причины хронического панкреатита
Изучено множество причин хронического панкреатита, однако, не более чем в 2 случаях из 10 их найти не удается. Наиболее частые факторы, приводящие к развитию хронического панкреатита рассмотрены ниже.
По крайней мере в 7 из 10 случаев развитие панкреатита связано с приемом алкоголя, особенно с длительным злоупотреблением спиртными напитками. Прием алкоголя вызывает эпизоды острого панкреатита. Острый панкреатит обычно быстро проходит, однако повторяясь раз за разом, под действием постоянного приема спиртного, наносит непоправимый вред поджелудочной железе. Частые воспалительные процессы в железе, в конце концов, вызывают развитие хронического панкреатита.
Регулярное употребление алкоголя несет в себе повышенный риск развития хронического панкреатита, однако, к счастью, заболевание развивается лишь у немногих.
В редких случаях возникновение хронического панкреатита связано с заболеванием иммунной системы, при котором иммунитет атакует собственные ткани поджелудочной железы. Это заболевание известно как аутоиммунный панкреатит, его причины до конце не изучены.
Аутоиммунный панкреатит часто сочетается с другими заболеваниями, когда иммунные клетки повреждают здоровые ткани. Например, болезнью Крона или язвенным колитом, которые связаны с воспалением в пищеварительной системе.
Иногда хронический панкреатит передается по наследству. Полагают, что причиной наследственных форм болезни являются мутации (изменения) в ряде генов, включая гены PRSS1 и SPINK-1. Эти мутации нарушают нормальную работу поджелудочной железы. Есть доказательства, что у некоторых людей, под действием генетических мутаций клетки поджелудочной железы становятся более уязвимы перед алкоголем.
Установлены и другие, более редкие причины хронического панкреатита:
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани
Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.