SQLITE NOT INSTALLED
Диета при гипомоторной дискинезии
Гипомоторная дискинезия проявляется в снижении обменных процессов и моторной функции органов пищеварения. Выделяют гипомоторную (гипокинетическую) дискинезию кишечника, желчного пузыря и желчных путей.
Причины возникновения гипомоторных нарушений кишечника были рассмотрены ранее. Диета при гипомоторной дискинезии кишечника позволяет привести к норме нарушенные функции органов пищеварении и включает в себя следующие принципы:
- Пищу необходимо принимать часто и малыми порциями.
- Пищу нужно употреблять в тёплом виде.
- Холодные виды пищи способствуют улучшению опорожнения кишечника.
- Технология обработки пищи выглядит следующим образом. Блюда нужно готовить на пару, с помощью варки, тушить, запекать в духовке.
В рацион питания больного вводятся продукты, которые способны стимулировать моторные функции кишечника и наладить регулярный процесс опорожнения толстой кишки:
- разварные каши – гречневая, пшенная, перловая, приготовленные на воде;
- овощи в любом виде и свежая зелень;
- фрукты и ягоды в больших количествах, особенно, бананы и яблоки;
- сухофрукты – финики, инжир, чернослив, курагу;
- кисломолочные продукты – кефир, ряженка, простокваша, натуральные йогурты, творог, различные сорта сыра, сметану;
- соки из свежих овощей и фруктов; компоты, морсы из фруктов, сухофруктов и ягод;
- хлеб ржаной и пшеничный из муки грубого помола;
- отруби, которые можно добавлять в супы и каши;
- нежирные виды мяса, птицы и рыбы; субпродукты;
- первые блюда – овощные вегетарианские, крупяной овсяный; борщ, свекольник, щи, рассольник; холодный фруктовый суп;
- различные растительные масла;
- сливочное и топлёное масло;
- яйца, сваренные вкрутую;
- различные сладости – сахар, мёд, мороженое, варенье, желе; сладкое нужно есть в небольших количествах и не более одного раза в день;
- возможно употребление неострых пряностей;
- из напитков – некрепкий чай и квас.
Необходимо исключить из рациона питания больного (или сильно ограничить) те продукты, которые способствуют бродильным процессам и гниению в кишечнике:
- бобовые – фасоль, горох, чечевицу, нут, сою и так далее;
- капусту;
- виноградный и яблочный соки.
Перечень запрещённых продуктов выглядит следующим образом:
- жирные сорта мяса, птицы и рыбы;
- копчёные продукты;
- крупы – рис, манка и овсяные хлопья;
- макаронные изделия – вермишель, лапша, макароны;
- из овощей – картофель, редис, редька, репа, лук, чеснок;
- острые приправы, специи и блюда – перец, горчица, хрен, аджика и так далее;
- хлебобулочные изделия – хлеб из муки высшего сорта; выпечка из сдобного и слоёного теста; изделия из муки высшего сорта – печенье и так далее;
- консервированные продукты;
- кулинарные жиры различных видов;
- из напитков – крепкий чай, кофе, какао, молоко, кисель;
- из сладостей – шоколад, шоколадные конфеты, шоколадные пасты и кремы;
- из фруктов и ягод – айва и черника;
- любые алкогольные напитки разной крепости.
Лекарственные травы и сборы, которые хорошо применять при гипомоторной дискинезии кишечника – кора крушины, лист сенны, ревень, жостер. Эти растения обладают слабительным эффектом, что стимулирует моторику кишечника.
Диета при гипомоторной (гипокинетической) дискинезии желчного пузыря и желчевыводящих путей будет рассмотрена в следующем разделе.
[], [], [], [], [], [], []
Причины: откуда ждать подвоха?
Под воздействием разных факторов, желчный пузырь и его протоки могут чрезмерно сокращаться или напротив — недостаточно.
Первичная дискинезия
Органы пищеварительной системы работают нормально и здоровы, но некоторые факторы могут нарушать согласованное сокращение и расслабление желчевыводящих путей.
* Нарушения в питании: перекусы, плохое пережевывание, переедание, употребление жирной\острой пищи и др.
* Психогенные факторы (стресс, неврозы, отрицательные эмоции) и поражения нервной системы (последствия гипоксии, судорожный синдром и др.).
* Аллергия: аллергические поражения кожи (сыпь, зуд и др.), пищевая аллергия (очень часто), бронхиальная астма и др.
Вторичные дискинезии
Возникают, когда изначально имеются какие-то заболевания или изменения в органе.
* Анатомические особенности (перегородка/перегиб желчного пузыря) становятся причинами застоя желчи.
* Глисты (лямблиоз, описторхоз). Находясь в желчном пузыре, паразиты нарушают отток желчи и раздражают нервные окончания.

Меню диеты при дискинезии
Примерное меню диеты при дискинезии на четыре дня выглядит следующим образом.
День первый.
- Завтрак – овсяная каша, салат из свежих овощей с растительным маслом, некрепкий зелёный чай с хлебцами.
- Второй завтрак – стакан свежеприготовленного фруктового сока, разбавленного водой.
- Обед – овощной суп с растительным маслом, отварное мясо, салат из капусты с растительным маслом, компот из сухофруктов.
- Полдник – свежие фрукты.
- Ужин – гречневая каша, салат из отварной свеклы со сметаной, некрепкий зелёный чай.
- Перед сном – стакан кефира, сто граммов размоченного чернослива.
День второй.
- Завтрак – творог со сметаной, стакан ряженки.
- Второй завтрак – свежие фрукты.
- Обед – крупяной суп с овощами, отварная рыба, тушёные овощи, кисель.
- Полдник – компот с сухим печеньем.
- Ужин – пшенная каша, салат из огурцов с растительным маслом, некрепкий зелёный чай с хлебцами.
- Перед сном – стакан кефира, сто грамм размоченной кураги.
День третий.
- Завтрак – молочная рисовая каша, некрепкий зелёный чай с хлебом.
- Второй завтрак – стакан свежеприготовленного фруктового сока, разбавленного водой.
- Обед – суп постный из разных овощей с растительным маслом, мясные фрикадельки на пару, винегрет с растительным маслом, компот из сухофруктов.
- Полдник – свежие фрукты.
- Ужин – паровой омлет, салат из свежих овощей, некрепкий зелёный чай с хлебцами.
- На ночь – стакан кефира, сто граммов размоченного чернослива.
День четвёртый.
- Завтрак – гречневая каша с сухофруктами (черносливом, курагой, изюмом) и мёдом, некрепкий чай с хлебцами.
- Второй завтрак – свежие фрукты.
- Обед – вегетарианский суп с вермишелью, отварная рыба, картофельное пюре, салат из свежих овощей, кисель.
- Полдник – фруктовый компот с галетным печеньем.
- Ужин – вареники из картошки со сметаной, свежий салат.
- На ночь – стакан кефира.
Методы диагностики
Лечение дискинезии желчевыводящих путей у детей начинается с точной и детальной диагностики. Врач должен дифференцировать заболевание с другими патологиями ЖКТ, определить тип недуга, оценить общее состояние здоровья ребенка. При первичном приеме он задаст несколько вопросов относительно давности появления симптомов, анамнеза, перенесенных заболеваний и операций. Если у вас уже есть результаты предыдущих обследований и выписки, возьмите их с собой. Кроме того, проводится обязательная пальпация, это поможет специалисту определить дальнейшее направление диагностики.
Для более точного обследования могут быть задействованы лабораторные анализы (биохимический анализ крови, копрограмма), УЗИ, в редких случаях — КТ или МРТ. Широко применяются холецистография, гастроскопия.
Фракционное исследование желудочного сока и дуоденальное зондирование является достоверным методом, но в педиатрической практике применяется достаточно редко.
Признаки билиарной дисфункции: на что обратить внимание?
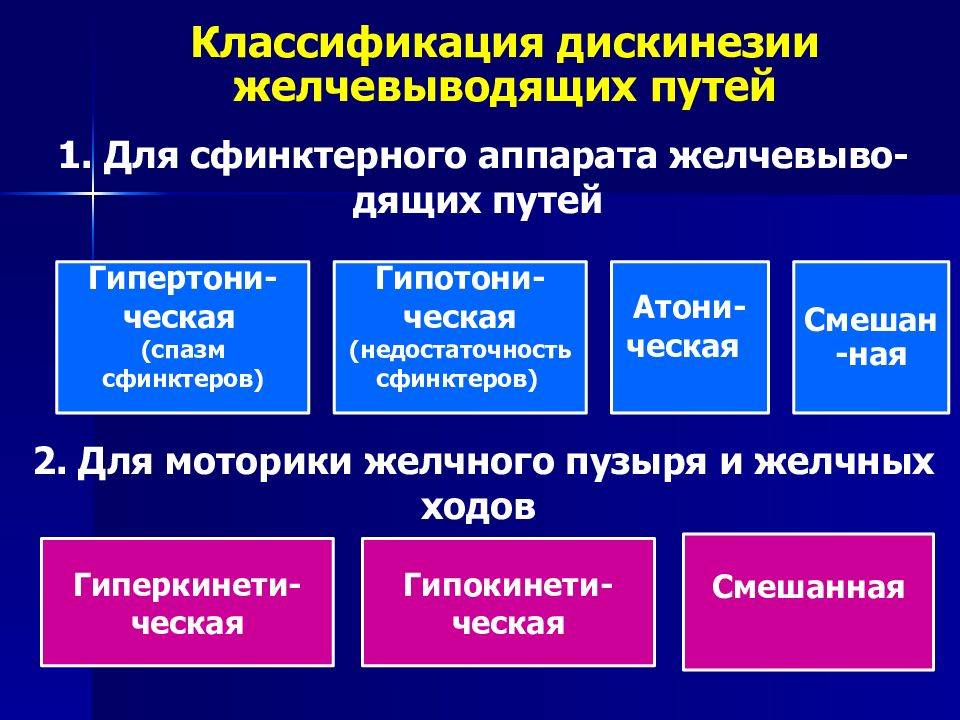
Исходя из типа нарушений, возможны три варианта течения.
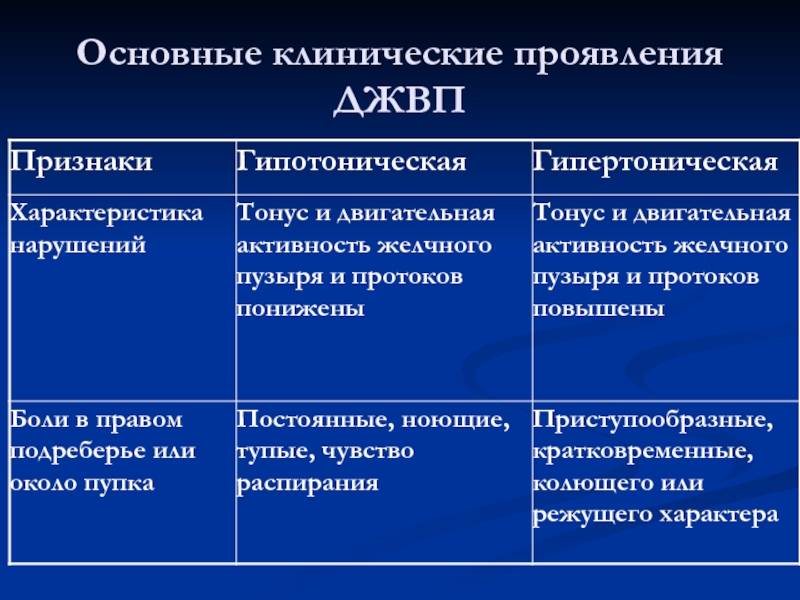
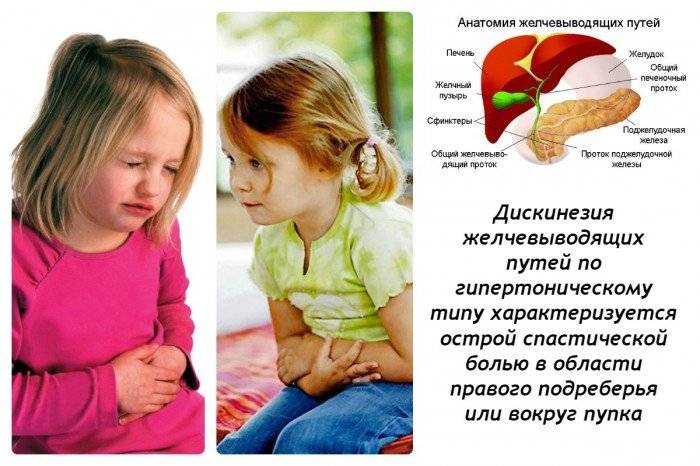
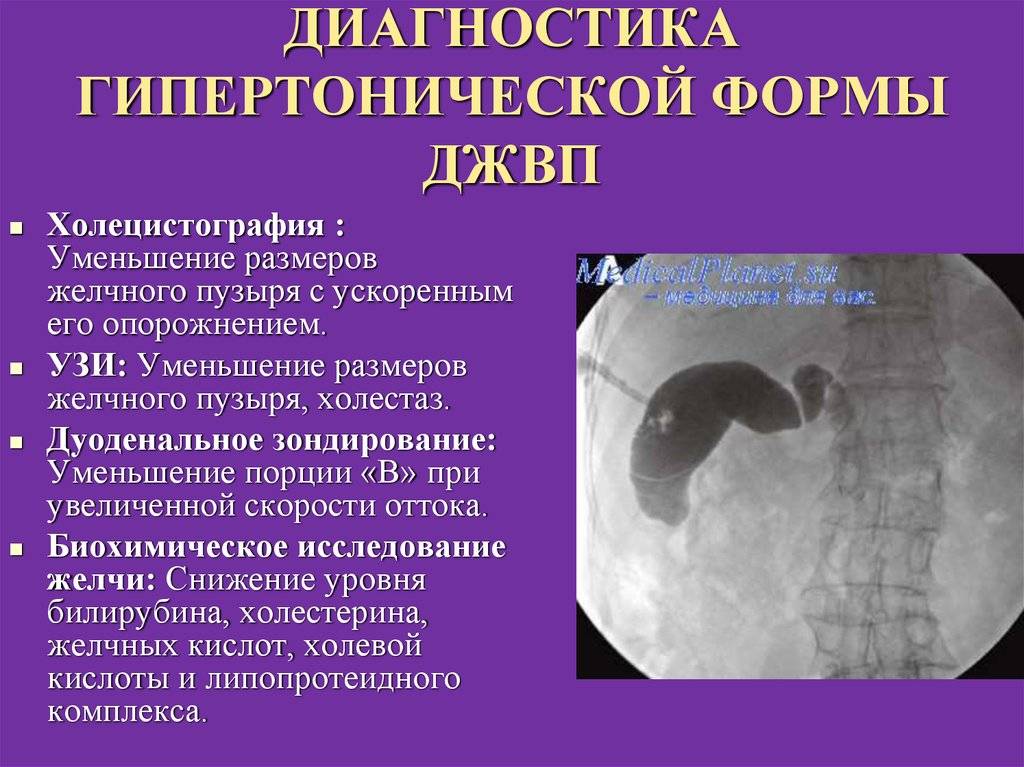
Гипертонический тип
Тонус протоков и пузыря повышен, желчь быстро и часто поступает в кишечник.
Как проявляется
Боль сильная, обычно в виде колики, возникает справа в верхней части живота. У маленьких детей может болеть около пупка или весь живот. Появление болей взывает стресс (чаще всего), физическая нагрузка или погрешности в питании. Приступ колики обычно длится до получаса, затем боли утихают и вновь появляются через некоторое время.
Горечь во рту по утрам или после еды — частый спутник дискинезии.
Во время приступа часто детей тошнит или появляется рвота. После приступа или еды возможен жидкий стул.
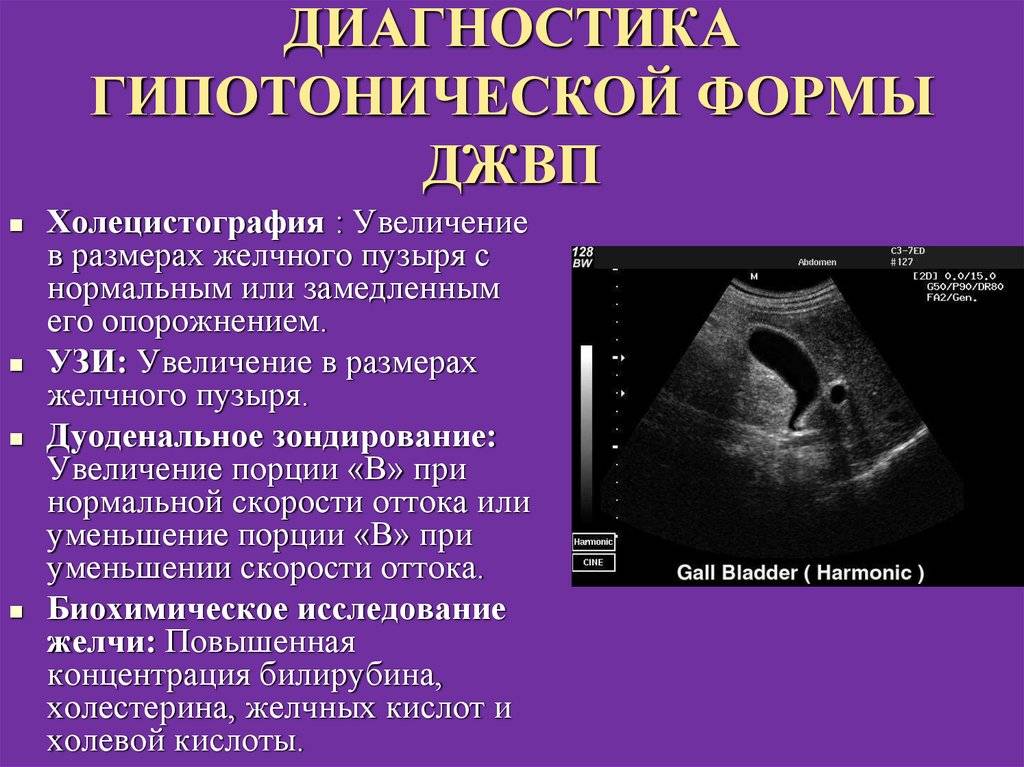
Гипотонический тип
Тонус пузыря и протоков снижен (пути расслаблены). Желчь в кишечник поступает редко, медленно и в недостаточном количестве.
Как проявляется
Боль располагается в правом подреберье. По характеру она ноющая или распирающая, но часто дети не могут описать того, что чувствуют. Боль сохраняется постоянно, усиливаясь во время или сразу после еды.
Иногда ребенок после еды или при нарушении питания жалуется на тошноту или рвоту. Возможно появление горечи во рту. Часто бывают запоры.
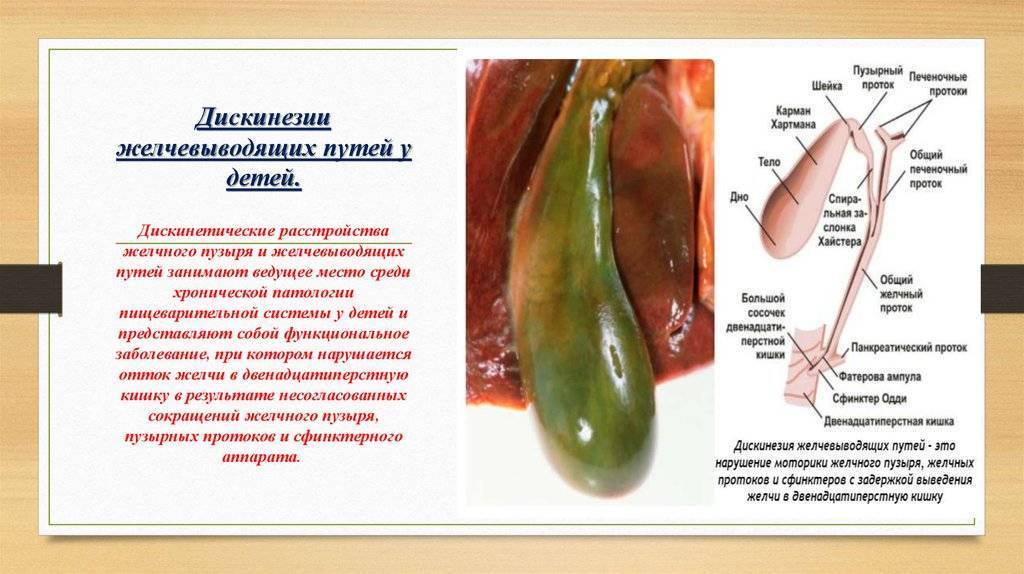
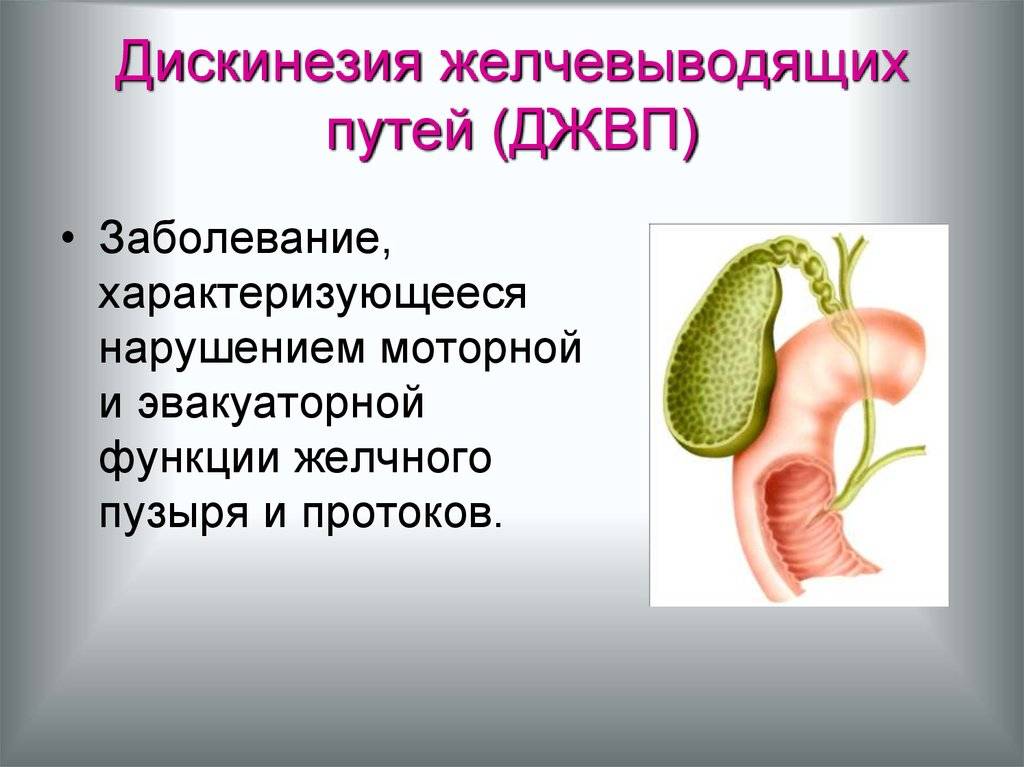
Дискинезия у детей
Фитопрепараты, применяемые при диагнозе дискинезия желчевыводящих путей (ДЖВП), в отличие от химических лекарственных средств, не имеют побочных эффектов и безопасны для организма, что позволяет применять их не только для лечения взрослых, но и в случаях, когда имеет место дискинезия желчевыводящих путей у детей.
Следует отметить, что в детском возрасте дискинезия желчевыводящих путей (ДЖВП) нередко становится причиной дисбактериоза, к которому могут присоединиться аллергические реакции, в частности, такое заболевание как атопический дерматит и другие кожные проявления.
При диагнозе дискинезия желчевыводящих путей лечение методами восточной медицины проводится комплексно и индивидуально с учетом как основной причины, так и сопутствующих факторов заболевания.
Основные направления лечебного воздействия при диагнозе дискинезия желчевыводящих путей (ДЖВП): улучшение состояния и восстановление баланса нервной системы (в частности баланса симпатической и парасимпатической нервных систем), очищение печени и желчевыводящих путей, устранение воспалительного процесса (в случае его наличия), нормализация выработки желчи печенью и состава желчи.
При диагнозе дискинезия желчевыводящих путей лечение в восточной медицине включает применение фитотерапии на фоне лечебных процедур с воздействием на биоактивные точки нервной системы, печени и желчного пузыря. При наличии сопутствующих заболеваний, сопровождающих диагноз дискинезия желчевыводящих путей (панкреатит, гастродуоденит, гастрит, ЖКБ и др.), лечение включает дополнительные меры для их устранения и комплексного восстановления здоровья желудочно-кишечного тракта.
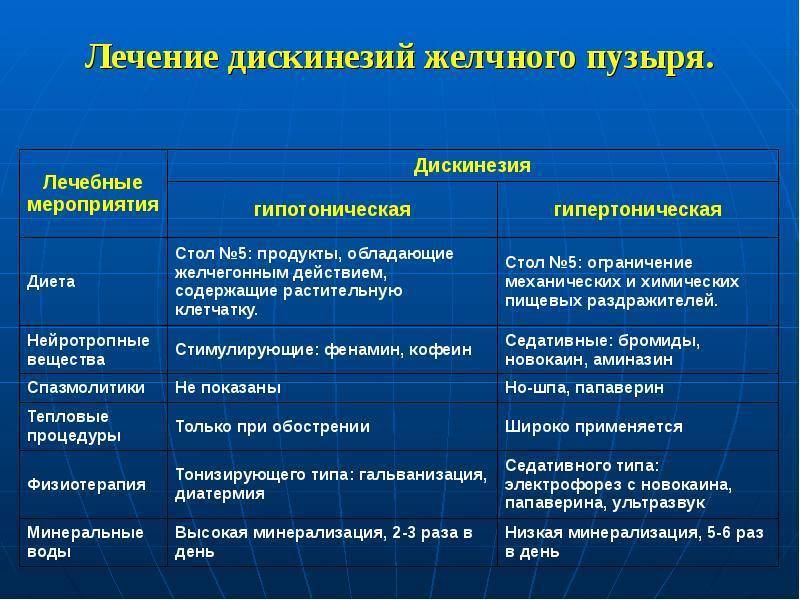
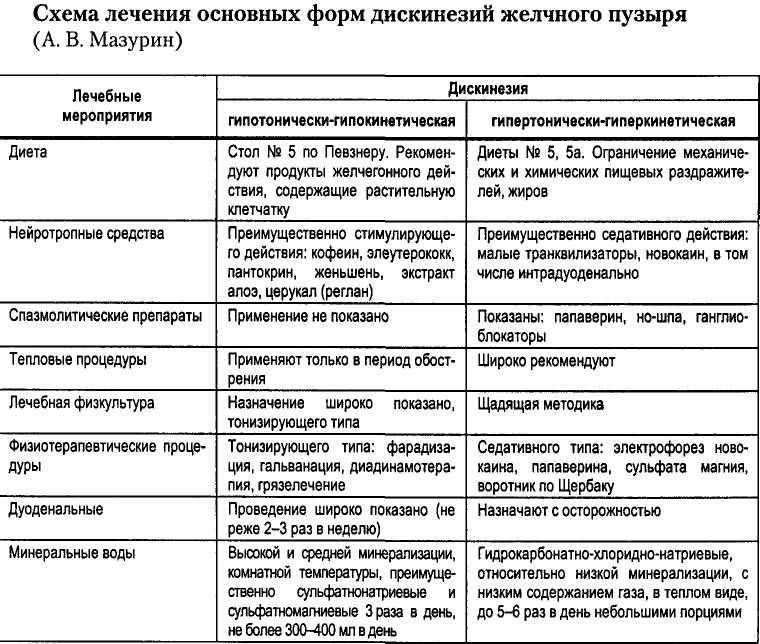
Наряду с другими методами, при лечении дискинезии желчевыводящих путей большое значение имеет коррекция питания. В частности, питание должно быть небольшими порциями, дробным (5-6 раз в день). В зависимости от типа заболевания, рекомендуется ограничить употребление одних продуктов (при гиперкинезии – жирную, острую, копченую пищу, рыбу, грибы, пряности) и увеличить потребление других (при гипокинезии – овощи, растительное масло, молочные продукты, яйца).
Комплексный подход восточной медицины в лечении различных видов дискинезии желчевыводящих путей обеспечивает высокую благоприятность прогноза и позволяет избежать многих проблем желудочно-кишечного тракта, связанных с этим заболеванием.
Диета при гипермоторной дискинезии
Пища, которую употребляет больной во время перехода на диетическое питание, должна быть насыщенной всеми полезными компонентами
Правильному балансу белков, жиров, углеводов, витаминов, минеральных веществ и микроэлементов уделяется повышенное внимание в силу того, что больной не должен ослабевать и истощаться из-за перехода на целебное питание
Диета при гипермоторной дискинезии кишечника имеет безшлаковый характер и содержит растительные жиры в большом количестве. Это необходимо для того, чтобы нейтрализовать эффект пищи, богатой клетчаткой, которая вызывает повышение моторики кишечника и спазмы в нём.
В самом начале соблюдения нового диетического режима нужно отказаться от употребления овощей. Это необходимо сделать вследствие того, что овощи в любом виде богаты клетчаткой и способствуют повышению моторики кишечника и улучшению его опорожнения.
Если в состоянии больного произошли заметные улучшения, можно начать вводить овощи в небольших количествах. В начале их употребляют только в варёном виде, а затем постепенно добавляют и сырые.
Свежеприготовленные соки в минимальных дозах принимаются вслед за овощами. Затем их количество можно довести с до полстакана 2 -3 раза в день.
Больным гипермоторной дискинезией нужно быть осторожными с употреблением пшеничных отрубей, поскольку они могут вызвать приступы болевых ощущений и метеоризм. Начальная доза отрубей – одна чайная ложка, которую нужно принимать утром, запив водой. Постепенно, если состояние больного улучшается, можно увеличить количество отрубей, добавляя их в пищу.
При гипермоторной дискинезии полезно употреблять в пищу продукты и блюда, замедляющие перистальтику кишечника:
- Чернику, черёмуху, груши, кизил, айву. Эти фрукты и ягоды содержат большое количество вяжущих дубильных веществ, которые закрепляют стул. Полезно делать из этих плодов напитки — отвары и кисели. В сыром виде при поносах их не рекомендуется употреблять, поскольку они увеличивают моторную функцию кишечника.
- Крепкий чай, преимущественно зелёных сортов; какао, приготовленное на воде.
- Супы с большим содержанием слизиобразующих компонентов, каши в протёртом виде; кисели. Эти блюда отличаются высоким содержанием веществ, которые не раздражают желудочно-кишечный тракт, имеют вязкую консистенцию и медленно продвигаются по кишечнику.
- Из круп полезен рис и манка.
- Тёплые блюда и напитки.
Нужно ещё раз отметить, что вышеуказанные блюда и продукты рекомендованы при поносах и запрещаются при запорах.
Дуоденальное зондирование
Дуоденальное зондирование в последние годы подвергается критике в связи с его влиянием на эмоциональную сферу ребёнка. Тем не менее, микроскопическое, бактериологическое и биохимическое исследование жёлчи позволяет точнее определить характер изменений в билиарной системе, оценить предрасположенность к желчнокаменной болезни. При дуоденальном зондировании возможно оценить и моторику желчевыводящих путей. Исследование проводят утром натощак. После введения зонда обследуемый ложится на левый бок, проводят отсасывание желудочного содержимого. Затем пациента при продвижении зонда укладывают на правый бок. Зондирование производят фракционно.
- Первая фаза — фаза общего жёлчного протока. Получают порцию жёлчи от момента введения зонда до введения стимулятора (порция А). За 10-20 мин выделяется 15-20 мл жёлчи жёлтого цвета. Это смесь дуоденального содержимого и панкреатического секрета.
- Вторая фаза — фаза закрытого сфинктера Одди. Это период времени от момента введения желчегонного стимулятора до появления следующей порции жёлчи. В качестве стимулятора используют 25-30 мл 33% раствора магния сульфата (0,5- 1,0 мл/кг). Длительность фазы составляет 3~6 мин.
- Третья фаза — фаза пузырного протока. За 3-5 мин получают 3-5 мл отделяемого.
- Четвёртая фаза — пузырная. В течение 15-25 мин выделяется жёлчь из жёлчного пузыря (порция В) в количестве 30-50 мл.
- Пятая фаза — печёночная. Выделяется жёлчь из печёночных ходов (порция С) светло-жёлтого цвета.
Далее результаты сбора жёлчи анализируют: определяют динамику желчевыделения, скорость поступления жёлчи в каждую фазу зондирования. Определение количества кристаллов холестерина, билирубината кальция, наличие лейкоцитов, эпителия, паразитов проводят с помощью микроскопического исследования. Производят посев порций жёлчи на специальные среды. В случае роста микробной флоры определяют её чувствительность к антимикробным препаратам. В порциях жёлчи В и С при биохимическом исследовании определяют концентрацию общего холестерина, свободных жёлчных кислот и их конъюгатов, билирубина, сиаловых кислот, С-реактивного белка, общего белка, лизоцима, липидов, активность ферментов (лактатдегидрогеназа, щелочная фосфатаза, креатинкиназа и др.)
Изменения данных показателей имеют важное диагностическое значение. Повышение концентрации общего билирубина и холестерина указывает на явления холестаза; повышение холестерина при одновременном снижении жёлчных кислот — на нарушение коллоидной устойчивости жёлчи
При нарушении концентрационной способности жёлчного пузыря снижается липопротеидный комплекс жёлчи. На воспалительный процесс в билиарной системе указывает повышение в жёлчи концентрации общего белка. Метод кристаллографии основан на способности ряда веществ нарушать центры кристаллизации в условиях воспаления с появлением разветвленных кристаллов (оценку проводят в порциях жёлчи В и С).
[], [], [], []
Симптомы дискинезии желчного пузыря
Основным симптомом дискинезии является боль, тупая или острая, после еды и после нагрузки с типичной иррадиацией — вверх, в правое плечо.
Могут быть тошнота, рвота, горечь во рту, признаки холестаза, увеличение печени, болезненность при надавливании, часто наблюдается неприятный запах изо рта.
Болезненность при надавливании наблюдается в области правого подреберья, в эпигастральной области и в зоне Шоффара.
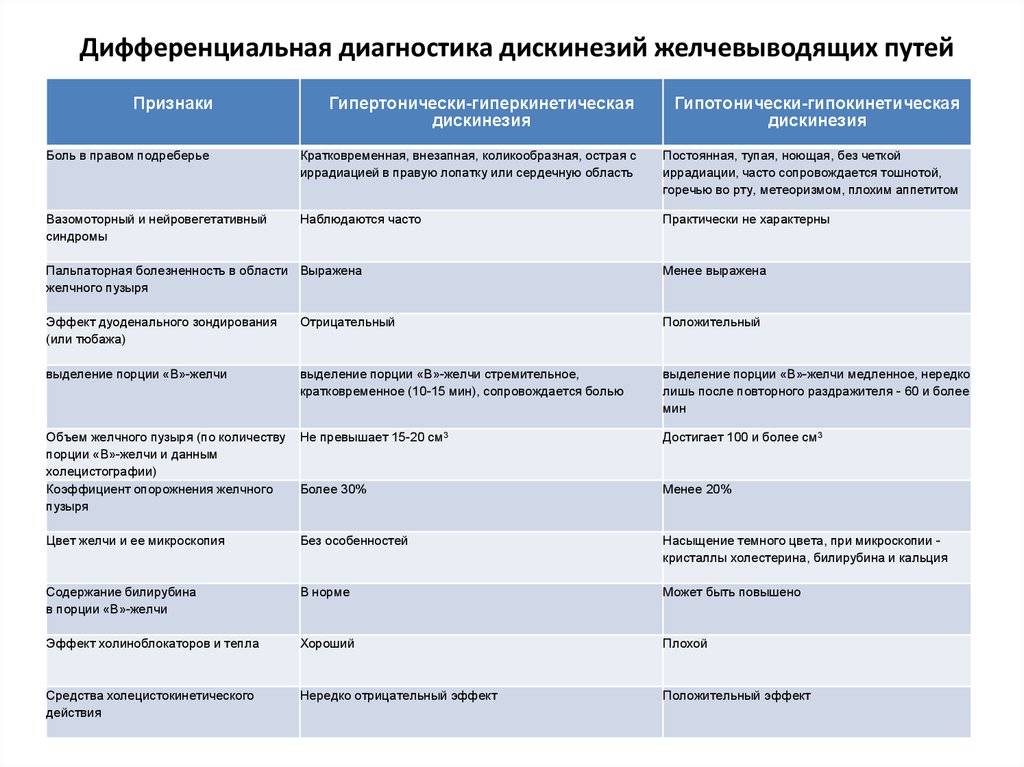
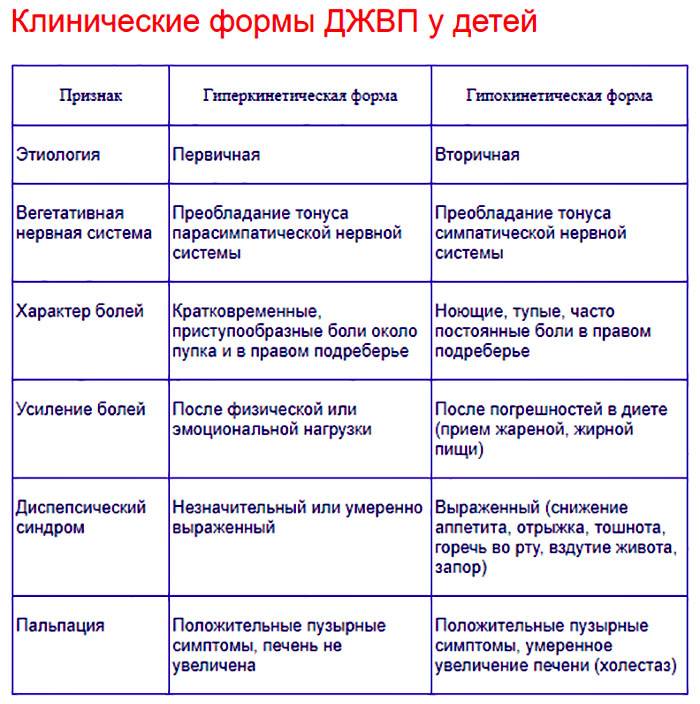
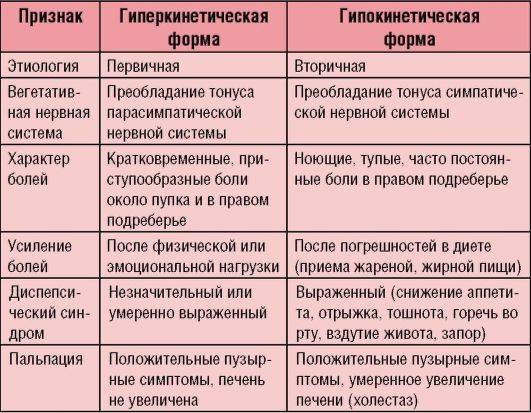
Симптомы гиперкинетической и гипокинетической формы дискинезии желчного пузыря имеют некоторые отличия.
Гиперкинетическая форма дискинезии желчного пузыря.
Характер болей кратковременный, приступообразный. Локализация боли — около пупка или в правом подреберье. После физической или эмоциональной нагрузки боль может усиливаться. Диспептический синдром (вздутие живота, запор,
распирание или тяжесть в области желудка, тошнота, отрыжка, изжога) незначительный или умеренно выражен. Печень не увеличена.
Гипокинетическая формы дискинезии желчного пузыря.
Характер болей — тупые, ноющие, постоянные боли в правом подреберье. Боли усиливаются после приема жареной или жирной пищи. Диспептический синдром выражен. Печень увеличена.
Дифференциальную диагностику дискинезии проводят с органическими поражениями желчного пузыря: холециститом, панкреатитом, язвенной болезнью, паразитарной инвазией.
Норма: как все устроено и работает?
Знания помогут разобраться в том, что происходит.
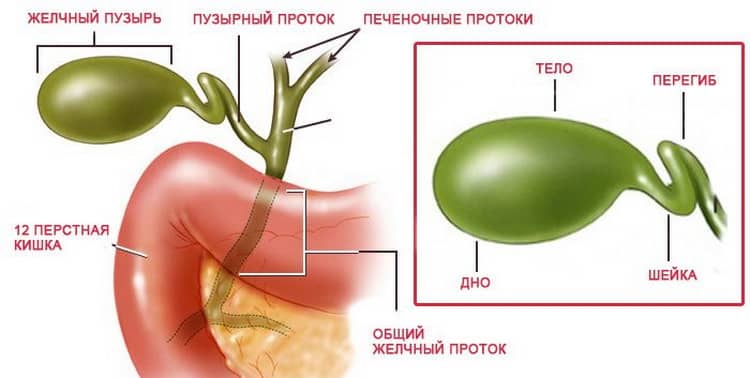
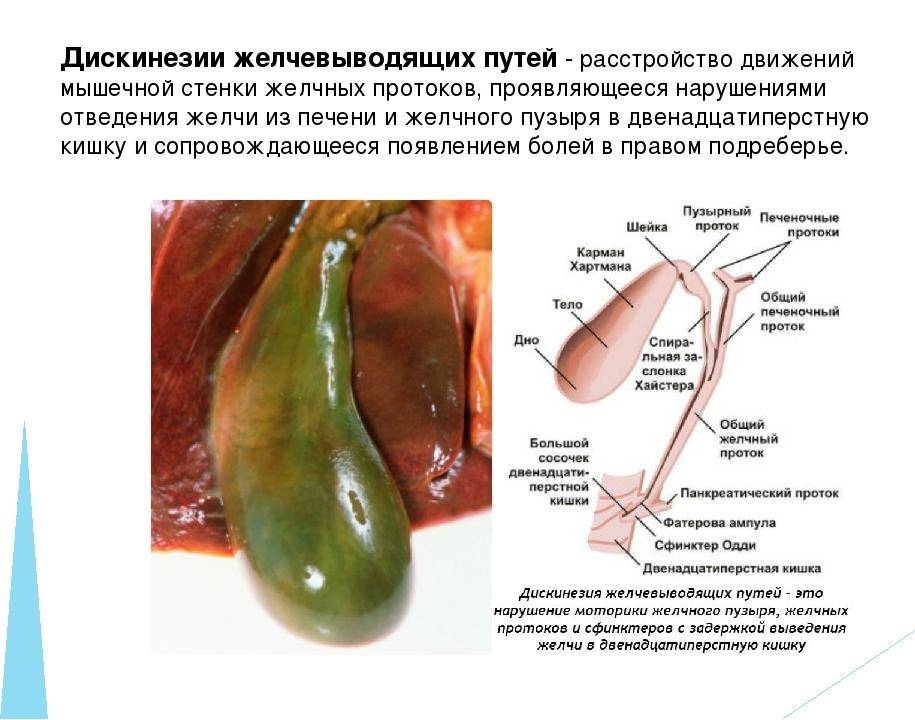
Желчь
Вырабатывается клетками печени. Представляет собой жидкость, содержащую специальные вещества, которые участвуют во многих процессах. Без желчи невозможно переваривание жиров и передвижение пищи по кишечнику. Также желчь способствует уничтожению болезнетворных микроорганизмов.
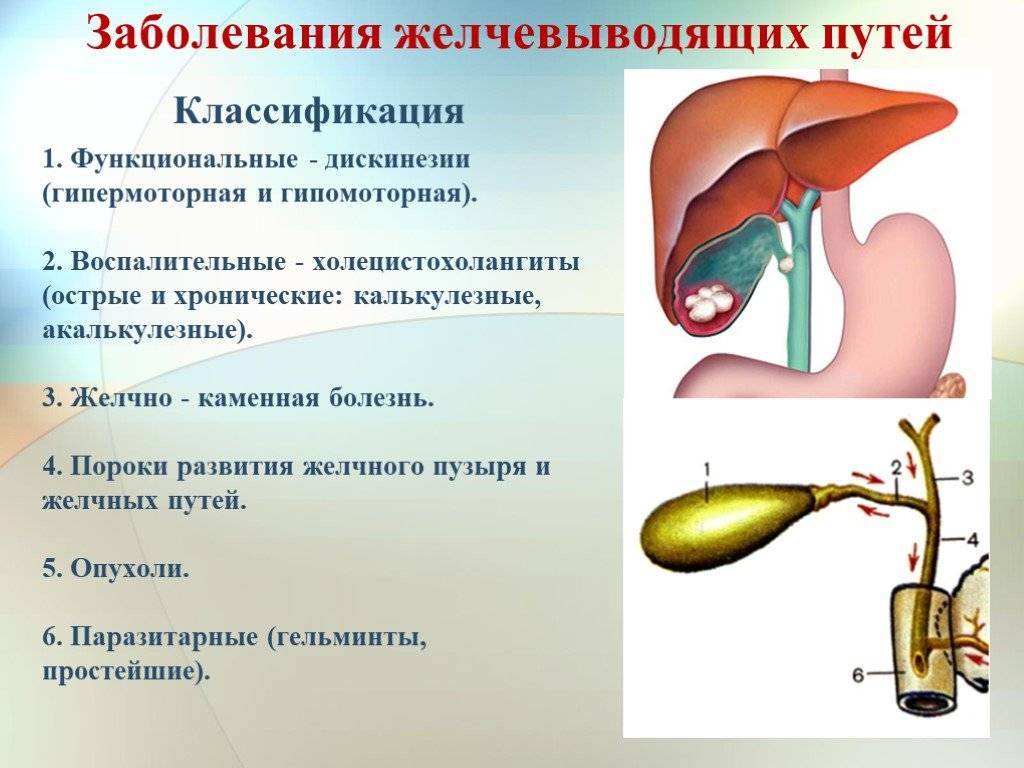
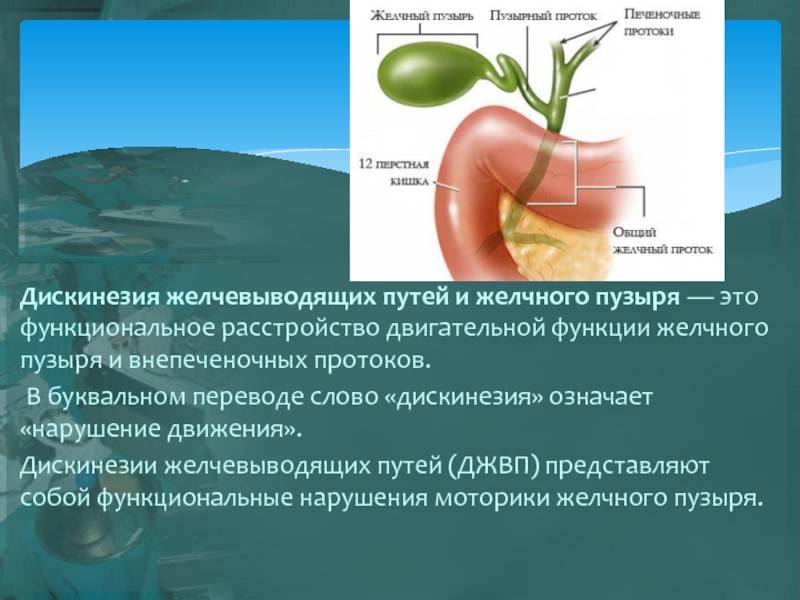
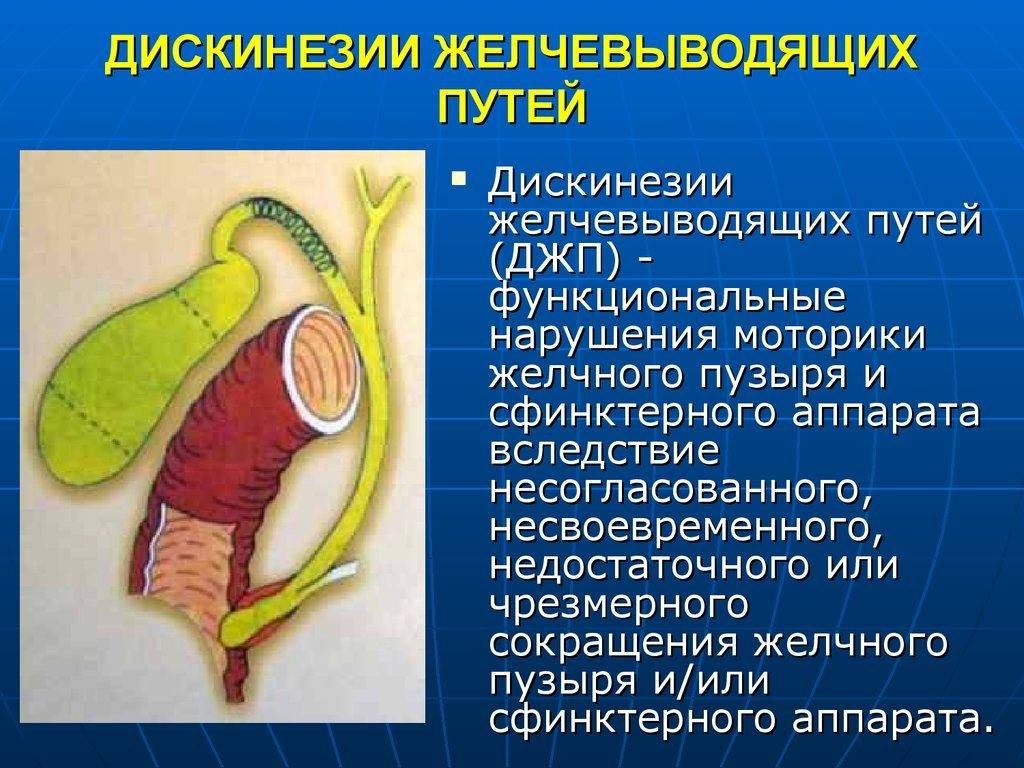
Желчевыводящие пути
Обеспечивают транспорт желчи из печени в двенадцатиперстную кишку. Состоят из системы протоков (эластичных трубочек) и желчного пузыря. Стенки протоков и пузыря имеют мышечный слой, за счет которого могут сокращаться. В некоторых местах стенки протоков утолщены — это мышечные клапаны (сфинктеры).
Продвижение желчи
Когда мы начинаем кушать, пузырь и его протоки сокращаются, а сфинктеры расслабляются и раскрываются — желчь изливается в двенадцатиперстную кишку. Затем до следующего приема пищи желчный пузырь и его протоки расслабляются, а клапаны закрываются. Слаженный процесс управляется кишечными гормонами и нервной системой.

Как проявляет себя ДЖВП?
Заподозрить дискинезию можно по следующим признакам:
- после пищи с преобладанием жирных и острых продуктов появляются боли с правой стороны, которые могут отдавать в лопатку, грудную клетку.
- пациент может испытывать периодические неприятные ощущения в области печени и желчного пузыря: тяжесть, ноющую или острую боль.
- после приема пищи появляются признаки метеоризма, нарушается стул.
- из неспецифических признаков отмечают чувство горечи во рту, появление налета на языке, неприятный запах изо рта.
Следует знать, что подобная симптоматика характерна для многих заболеваний ЖКТ, поэтому поставить окончательный диагноз может только врач-гастроэнтеролог после проведения диагностики.
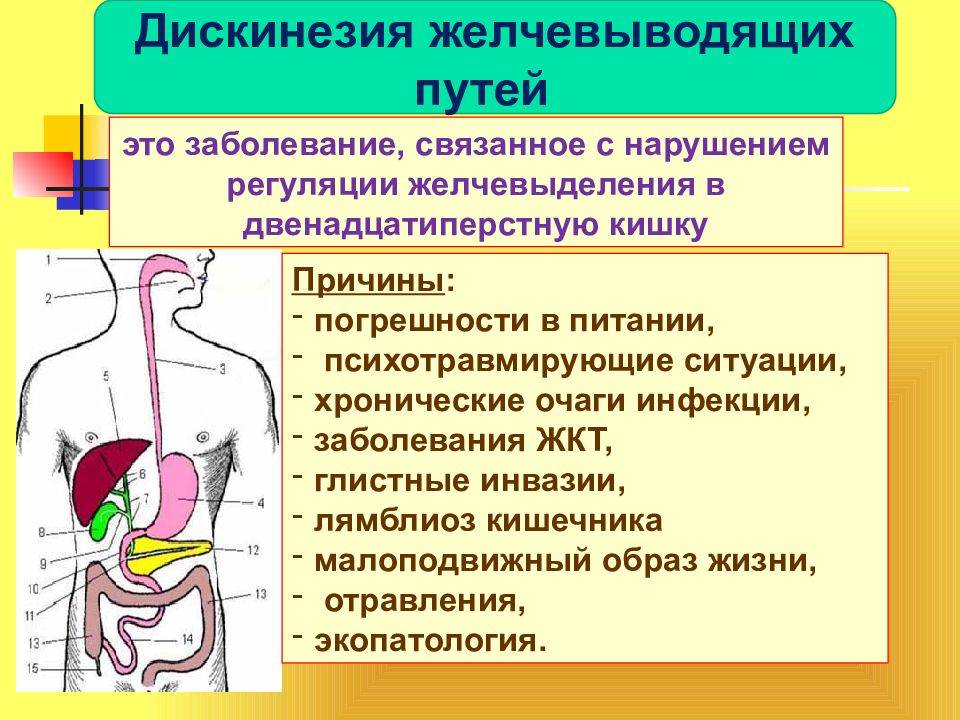
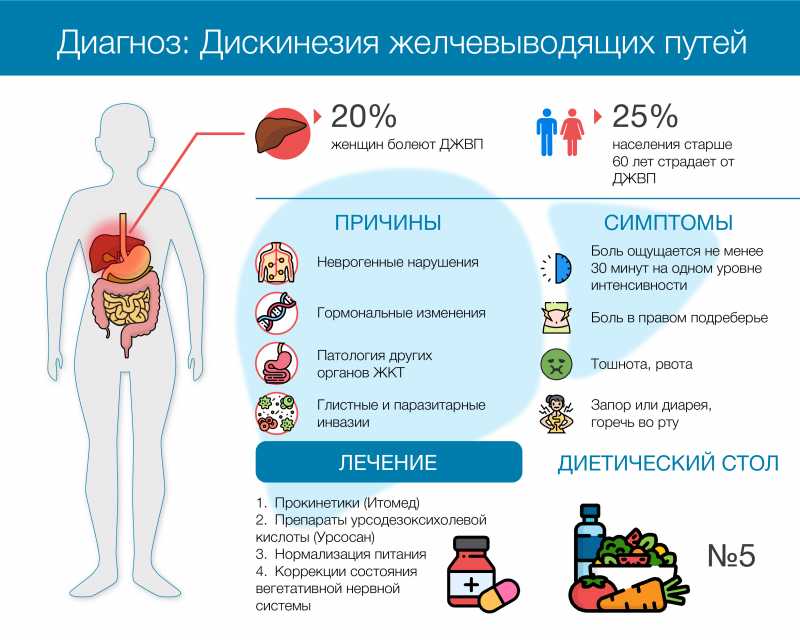
Почему появляется ДЖВП?
В зависимости от причины патологии различают первичную и вторичную дискинезию:
Первичную ДЖВП связывают с анатомическими и физиологическими особенностями организма, наследственной предрасположенностью. Болезни подвержены люди молодого и среднего возраста, в том числе дети и подростки. Основная причина патологии — нарушение нервно-мышечной регуляции двигательной функции мышц желчного пузыря. Такая ситуация возникает на фоне вегетососудистой дистонии, при повышенных психоэмоциональных нагрузках, заболеваниях нервной системы. Чаще всего болезнь диагностируют у людей худощавого телосложения, пациентов с повышенной возбудимостью нервной системы, людей, чьи близкие родственники сталкивались с такой же проблемой.
Первичная ДЖВП может развиться на фоне эндокринных патологий и возрастных изменений гормонального фона. У женщин это часто происходит при наступлении менопаузы.
Первичная дискинезия обусловлена врожденными аномалиями развития желчного пузыря. Речь идет о его загибе, наличии перегородок, слабости стенок, неправильном расположении, повышенной подвижности, увеличении количества протоков. В этом случае нарушение оттока желчи проявляет себя уже в раннем возрасте.
Вторичная дискинезия сопутствует практически всем заболеваниям ЖКТ. Она развивается при холецистите, гепатите, панкреатите, энтерите, колите, гастрите, болезнях двенадцатиперстной кишки. Если она поражена, нарушается выработка холецистокинина, который регулирует отток желчи. Также дискинезию диагностируют у пациентов с желчекаменной болезнью. Из-за конкрементов (камней) желчь не может нормально отходить.
Вторичная ДЖВП у женщин может развиваться на фоне заболеваний органов малого таза. Аналогичная ситуация характерна для пациентов с паразитарными инфекциями, аллергиями.
В группе повышенного риска находятся поклонники строгих диет, при которых уменьшается количество приемов пищи, сокращается ее количество.
Особенности лечения
Лечение основывается на оценке общего состояния пищеварительной системы ребенка
При обнаружении сопутствующих патологий необходимо уделить им особое внимание
Так, при обнаружении воспалительных процессов важно использовать антибактериальную терапию и другие методы устранения основного недуга
Организм ребенка имеет довольно высокие компенсаторные способности. Это значит, что устранение причин ДЖВП само по себе во многих случаях является лечением: после того, как будут устранены неблагоприятные факторы, моторика желчного пузыря и ЖВП полностью восстанавливается и приходит в норму. Детский гастроэнтеролог может порекомендовать следующие меры:
-
нормализация питания, отказ от жирных, жареных блюд, регулярный прием здоровой пищи;
-
умеренные физические нагрузки;
-
работа с психологом (по показаниям);
-
нормализация функции нервной системы;
-
прогулки на свежем воздухе.
Лечение дискинезии желчевыводящих путей у ребенка может включать в себя прием медикаментов. Целесообразно применять общеукрепляющую терапию, витаминные комплексы. Для лечения гипертонических форм могут быть полезными седативные препараты, спазмолитики, холеретики, холеспазмолитики. При гипотонической форме могут потребоваться желчегонные лекарства. Вспомогательными методами выступают курс массажа, гидротерапия, лечебная физическая культура. В ряде случаев врач может порекомендовать иглорефлексотерапию, психотерапию, физиолечение, санаторно-курортное лечение.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму или обратитесь в регистратуру клиники.
Лечение дискинезии диетой
Специалисты считают, что появление дискинезии органов пищеварения связано, прежде всего, с неправильным питанием и вредными привычками в еде. Культура приёма пищи закладывается ещё в детском возрасте, поэтому большую часть ответственности за появление заболевания несут люди, воспитывающие ребёнка. Конечно же, не стоит снимать ответственность с самого человека за собственное состояние здоровья. Взрослые люди способны, при желании, изменить привычки, привитые с детства, и улучшить свой рацион питания, исключив из него вредные продукты и блюда.
Возникновение дискинезии может спровоцировать избыточный вес больного. Медицинской статистикой установлено, что данным заболеваниям больше подвержены женщины, чем мужчины. Это происходит вследствие того, что излишний вес – проблема больше женская, чем мужская. Поэтому, диета при дискинезии органов пищеварения направлена на восстановление оптимального веса больного.
К факторам, провоцирующим дискинезию, относят и непомерный приём в пищу животных жиров. Это же касается и простых рафинированных углеводов, таких как сахар, конфеты, шоколад, пирожные, торты и другие сладости.
Лечение дискинезии диетой возможно, если неукоснительно соблюдать определённые принципы употребления еды. Причём, некоторым придётся следовать в течение всей жизни:
- Не употреблять много жирной пищи.
- Избегать термической обработки продуктов с помощью жарки.
- Организовать регулярность приёма еды и её дробность – как минимум пять раз в день.
- Съедать малое количество пищи за каждый приём, чтобы избегать переедания.
Обострение заболевания требует двухнедельного следования следующему рациону питания:
Рецепты диеты при дискинезии
Рецепты диеты при дискинезии нужно разделить на несколько подгрупп. В первую очередь, различаются блюда, полезные при дискинезии гипомоторного и гипермоторного типа. Также, существуют некоторые отличия в диете при дискинезии кишечника и желчного пузыря вместе желчевыводящими путями.
Салат из варёной свеклы с морковью – полезен при гипомоторной (гипокинетической) дискинезии кишечника и желчного пузыря, а также желчевыводящих путей.
Ингредиенты: 1-2 свеклы, 2-3-моркови, нерафинированное растительное масло – оливковое, подсолнечное.
Приготовление:
- свеклу и морковь нужно отварить; сначала варится свекла, а затем морковь, потому что свекла варится дольше;
- отварные овощи очищаются и натираются на крупной тёрке;
- салат нужно немного присолить и добавить по вкусу растительное масло.
Тефтели из судака – полезны при всех видах дискинезий кишечника и желчного пузыря, желчных путей.
Ингредиенты: один свежий сырой судак, одно куриное яйцо.
Приготовление:
- мясо рыбы отделяется от костей и пропускается через мясорубку;
- в полученный фарш добавляется яйцо и всё тщательно перемешивается;
- нужно вылепить маленькие тефтельки, приблизительного размера, как грецкий орех;
- поставить на огонь кастрюлю, довести воду до кипени я и посолить;
- положить в кипящую воду тефтельки и варить до готовности, примерно 7 минут;
- приготовленные тефтели можно немного досолить и при желании полить растительным маслом.
Тефтели из судака можно заморозить и готовить по мере необходимости. Тогда время варки увеличивается до 10 минут. К тефтелькам подойдут следующие гарниры – картофельное пюре, гречневая каша. 3.
Запеканка из тыквы с яблоками – хорошо подходит больным гипомоторной (гипокинетической) дискинезией кишечника и желчного пузыря, желчных путей.
Ингредиенты: тыква – 150 грамм, яблоки – 50 грамм, половина белка одного яйца, сахар – одна чайная ложка, сливочное масло – 5 грамм, молотые сухари – одна чайная ложка, сметана – две чайных ложки, молоко – одна столовая ложка, манная крупа – две чайных ложки.
Приготовление:
- тыкву очистить, а затем нарезать вместе с яблоками на маленькие кусочки;
- положить в кастрюльку, добавить немного воды и припустить под крышкой в течение небольшого количества времени до размягчения;
- затем измельчить блендером в густую массу или растолочь толкушкой;
- в полученное пюре добавить молоко и поставить на огонь, довести пюре до кипения и положить манку, затем перемешать пюре;
- затем следует добавить масло и сахар, перемешать;
- пюре следует остудить до тёплого состояния и положить в него белок, который не должен свернуться; всё тщательно перемешать;
- форму для запекания смазать масло и посыпать сухарями;
- выложить туда пюре, выровнять и смазать сверху сметаной;
- выпекать при температуре 170 градусов.
Запеканка из тыквы с яблоками подаётся со сметаной или фруктовым соусом.
Кисель из кураги – это блюдо хорошо готовить для больных гипермоторной дискинезией кишечника.
Ингредиенты: курага – 150 грамм, картофельный крахмал – одна столовая ложка, вода – четыре стакана, сахар – по вкусу.
Приготовление:
- курага промывается и отваривается до готовности в небольшом количестве воды;
- затем нужно слить воду в другую ёмкость и оставить для дальнейшего приготовления блюда;
- курагу протереть через сито, дуршлаг, размельчить с помощью блендера;
- в протёртую курагу добавить слитую жидкость, сахар и оставшуюся воду (необходимо оставить три четверти стакана воды для разведения крахмала);
- крахмал развести в оставшейся воде;
- жидкость с курагой поставить на огонь, довести до кипения и аккуратно влить в неё разведённый крахмал;
- кисель нужно перемешать и сразу же выключить;
- горячую жидкость перелить в ёмкости и употреблять в остывшем виде.
Варенье из яблок на скорую руку – это сладкое блюдо полезно при всех видах дискинезий кишечника и желчного пузыря, желчных путей – гипомоторных (гипокинетических) и гипермоторных (гиперкинетических).
Ингредиенты: яблоки в любом количестве, вода, сахар – по вкусу.
Приготовление:
- яблоки очистить от кожуры, разрезать и почистить внутри;
- нарезать яблоки на маленькие кусочки;
- налить в кастрюлю небольшое количество воды – чтобы немного покрывало дно, положить в кастрюлю яблоки, накрыть крышкой и тушить;
- проверять готовность яблок нужно ложкой: если при надавливании яблоки легко разминаются, то к ним нужно добавить сахар;
- затем всё хорошо перемешивается и кипятится в течение пяти минут;
- после этого кипящая масса быстро перекладывается в стерильные банки, которые нужно быстро закрыть крышками и закатать;
- хранится такое варенье при комнатной температуре.



































Владислав: Дискинезия у детей часто проявляется болями в животе и нарушениями пищеварения. Главное — правильно подобрать диету с ограничением жирного и жареного, а также соблюдать рекомендации врача по лечению. Это помогает снять симптомы и улучшить работу желчевыводящих путей.