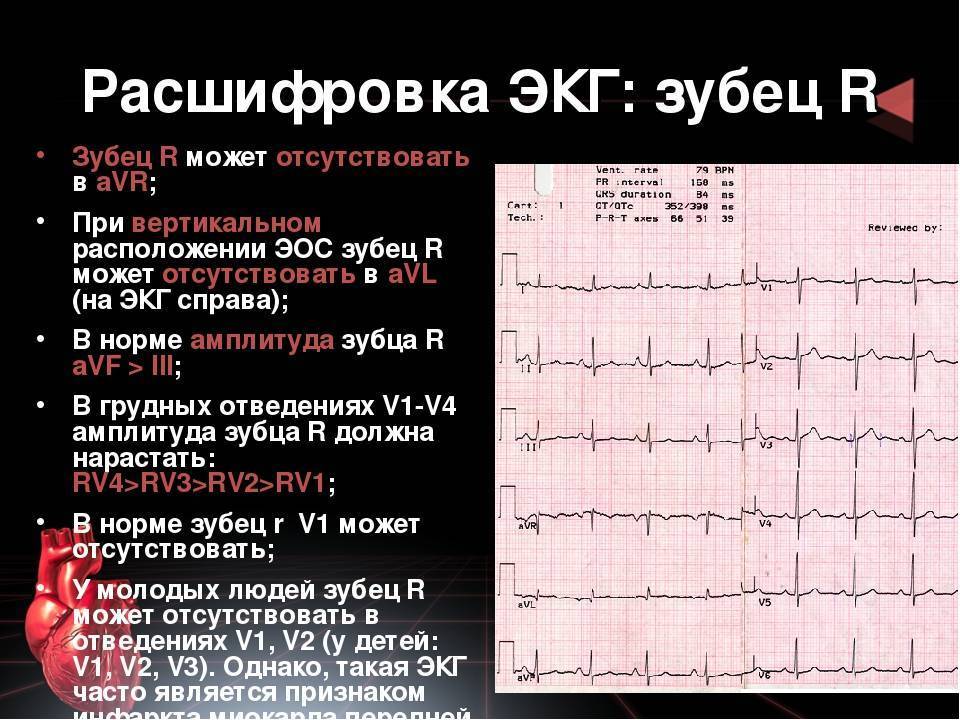
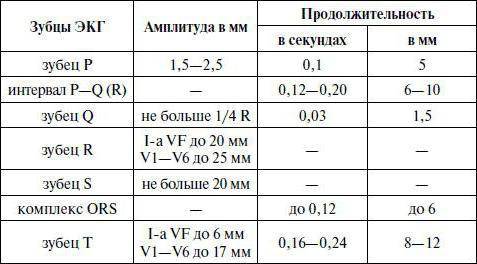
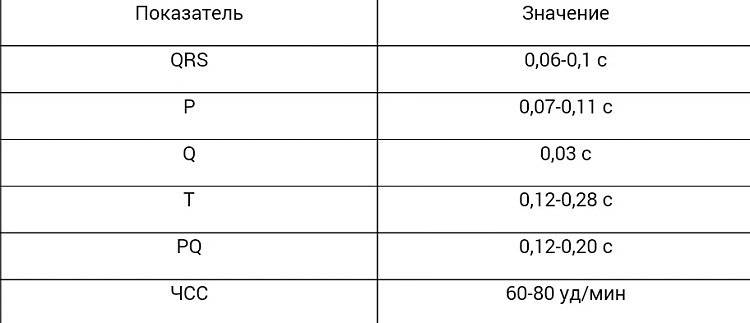
SQLITE NOT INSTALLED
Симптомы, причины, диагностика, особенности лечения
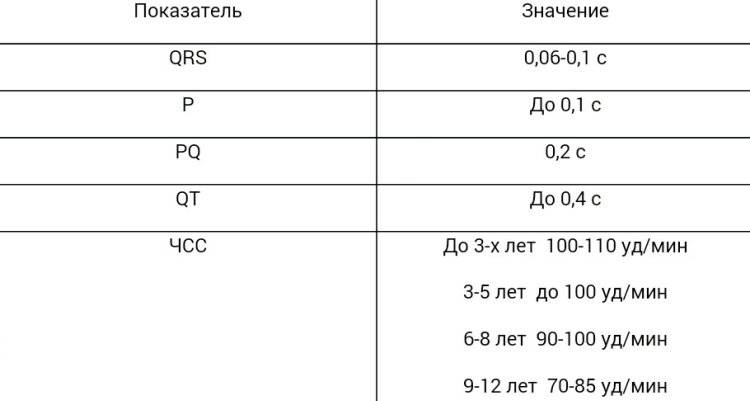
Сердце является главным поставщиком кислорода в кровь человека. При блокаде проводящая система работает неправильно, вызывая сокращения сердца в замедленном режиме – с частотой 50 и менее ударов в минуту.
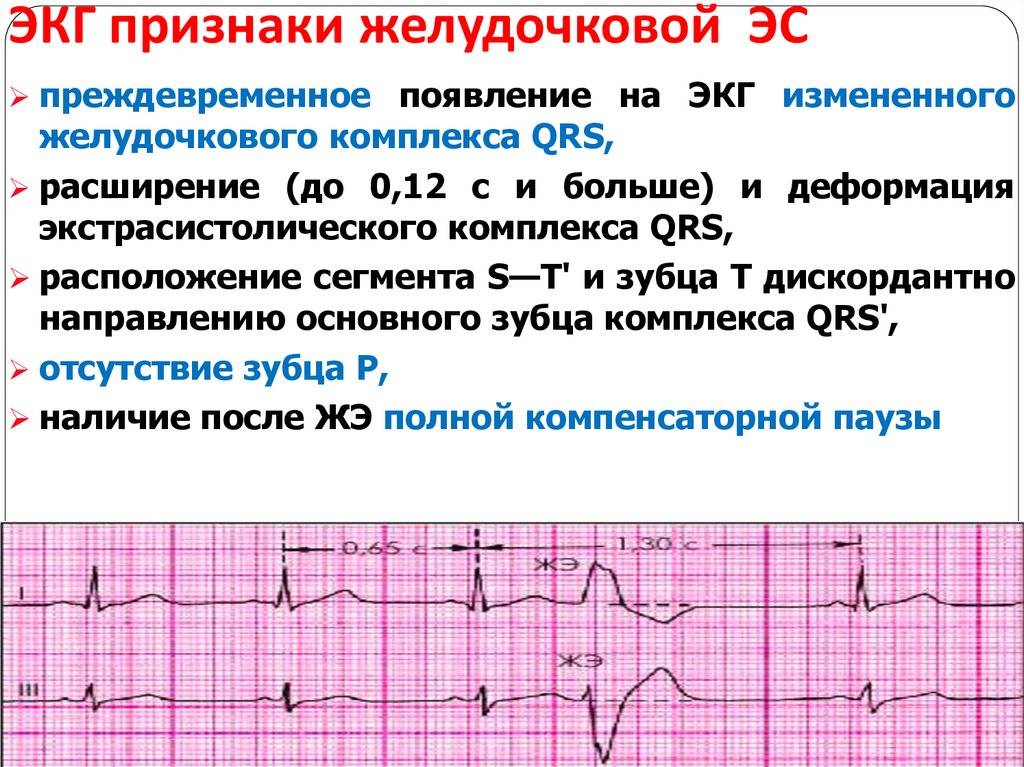
Сердечная блокада, симптомы которой определяются степенью заболевания, вызывается нарушением внутриутробного развития, наследственной предрасположенностью. Причиной может стать передозировка лекарств или любое поражение сердца (кардиосклероз, миокардит, инфаркт миокарда, ишемическая болезнь сердца), в результате которого мышечная ткань миокарда замещается рубцовой (соединительной) тканью. Также причиной сбоя сердечного ритма могут стать серьезные физические нагрузки, например, у профессиональных спортсменов и высокое артериальное давление.
Клинические проявления заболевания различны. Так, например, блокада правой ножки Гиса проходит бессимптомно и чаще всего обнаруживается при ЭКГ, а полная блокировка левой ножки пучка Гиса сопровождается удушьем, посинением пальцев, губ, лица, кашлем с пенообразной мокротой.
Как расшифровывается и что можно увидеть?
Расшифровка показателей ЭЭГ головного мозга у детей занимает довольно много времени. Обычно результаты выдаются через несколько дней. Так как анализируются электрические показатели со всех отведений, оцениваются все пики и волны, их синхронность, симметричность.
На руки родителям выдают заключение, распечатка выбранных врачом фрагментов записи и, в специализированных центрах, диск с записью всего исследования. Иногда врач может дать рекомендации по дальнейшему обследованию.
Самостоятельно понять, как расшифровать ЭЭГ головного мозга у детей не получится даже при очень большом желании. Расшифровывать волны электрической активности может только специалист, особенно у детей, у которых даже норма имеет множество вариаций, в зависимости от возраста ребенка.
Принято выделять следующие основные ритмы электрической активности на ЭЭГ:
- Альфа ритм (или предшественник альфа ритма у детей до 5-ти лет). Регистрируется в состоянии покоя, при котором ребенок сидит или лежит с закрытыми глазами и ничего не делает.
- Бета ритм. Выявляется при максимальном сосредоточении внимания: быстрые волны свидетельствуют об активном бодрствовании.
- Тета ритм. При нормальной картине ЭЭГ у здоровых детей 2-8 лет является одним из основных ритмов, представляет из себя волны, по амплитуде несколько превышающие альфа ритм. Появление таких показателей в более взрослом возрасте может свидетельствовать о задержке психического развития, может потребоваться консультация генетика.
Также при расшифровке ЭЭГ у детей оценивается синхронность электрических потенциалов в обоих полушариях. Нарушение синхронизации свидетельствует о наличии патологического очага. Он может быть представлен опухолью, эпилептическим очагом, сосудистой мальформацией и так далее.
Регистрация эпилептиформных паттернов является важной частью исследования. Доброкачественные эпилептиформные паттерны детства сейчас рассматриваются как вариант нормы при отсутствии эпилептических приступов и регресса в развитии ребенка
При множественном появлении разрядов на ЭЭГ необходимо оценивать клинику, возможно будет необходимо проконсультировать малыша у психолога и психиатра. Расшифровывать такие результаты и выставлять диагноз приходится с учетом дополнительных методов исследований.
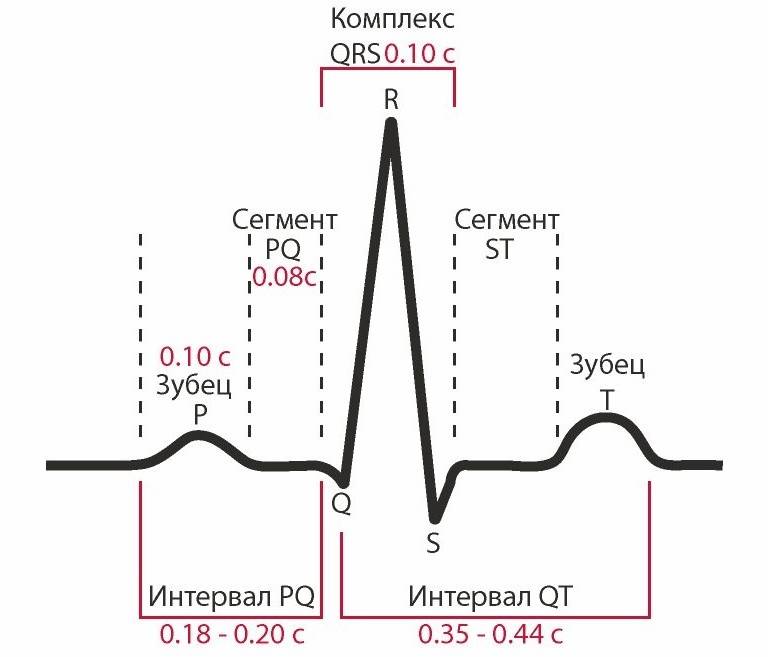
Синдром укорочения интервала PQ
Данный синдром был научно описан ещё в 1938 году, когда учеными были проанализированы две сотни аналогичных кардиограмм. Что интересно, у большинства пациентов с таким синдромом не было обнаружено никакой патологии сердца. Лишь у 11% были определены диагнозы пароксизмов наджелудочковой тахикардии. Короткий интервал PQ представляет собой некоторую форму аритмии.
Термин «феномен предвозбуждения желудочков» предполагает соответствующие признаки ЭКГ на фоне отсутствия аритмии, а синдром предвозбуждения желудочков – это совмещение ЭКГ-признаков с пароксизмальной тахикардией. Отсюда следует, что феномен укорочения интервала PQ – это обнаружение на ЭКГ PQ-интервала с показателем меньше 120 мс (0,12 с) у взрослого пациента и меньше, нежели детская возрастная норма (при условии отсутствия аритмии). Синдром же короткого интервала PQ – это совмещение ЭКГ-признаков с пароксизмальной суправентрикулярной тахикардией.
Укорочение интервала PQ у взрослых – это значение интервала менее чем 0,12 с. Оно говорит о слишком быстром прохождении импульса от предсердия к желудочкам. Является ли этот признак показателем преждевременного желудочкового возбуждения, что считается нарушением проводимости и относится к отдельному виду аритмии, решает специалист.
Укорочение интервала PQ у детей – зависит от возраста ребенка и зачастую наблюдается у грудных детей, реже – в подростковом возрасте. Возможно, это связано с возрастными особенностями длительности интервала и анатомическим изменением AB узла. На сегодняшний день в практике применяются показатели длины интервала PQ в зависимости от возрастного периода ребенка, однако разнообразие данных разных авторов осложняет проведение диагностики укороченного интервала в педиатрии. Эти критерии требуют значительного усовершенствования и доработки, с определением четких значений интервала согласно возрасту и частоте, присущей основному ритму.
Патологии
Не каждый может похвастаться идеальным здоровьем. Исследования сердечной мышцы могут выявить некоторые отклонения.
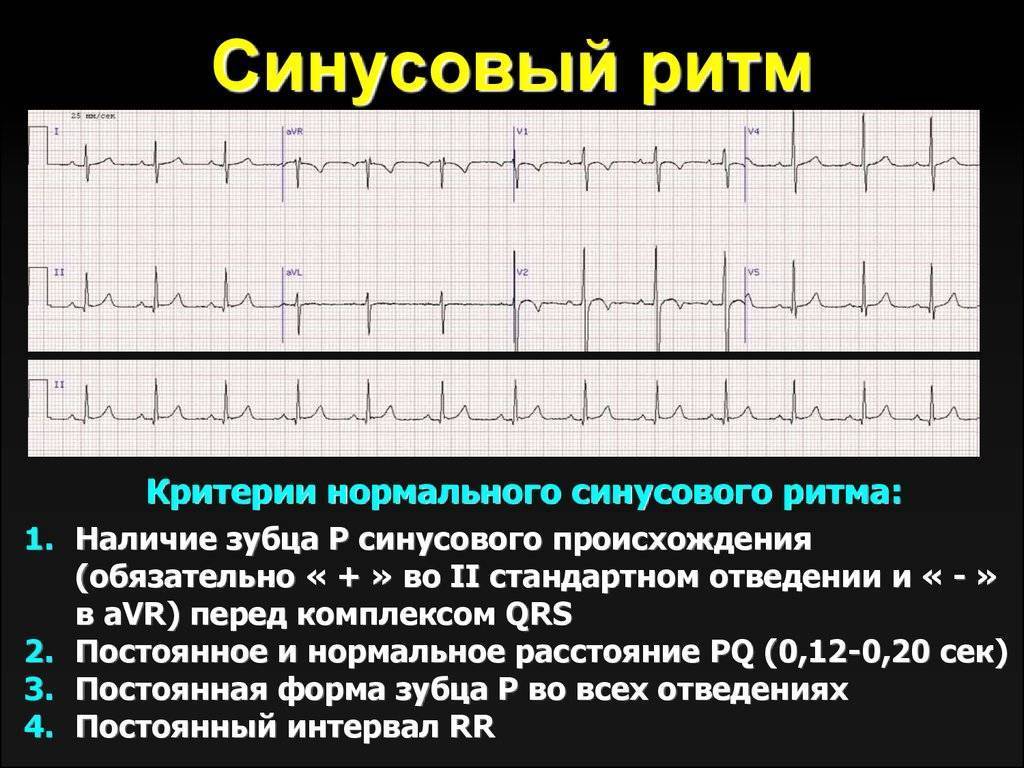
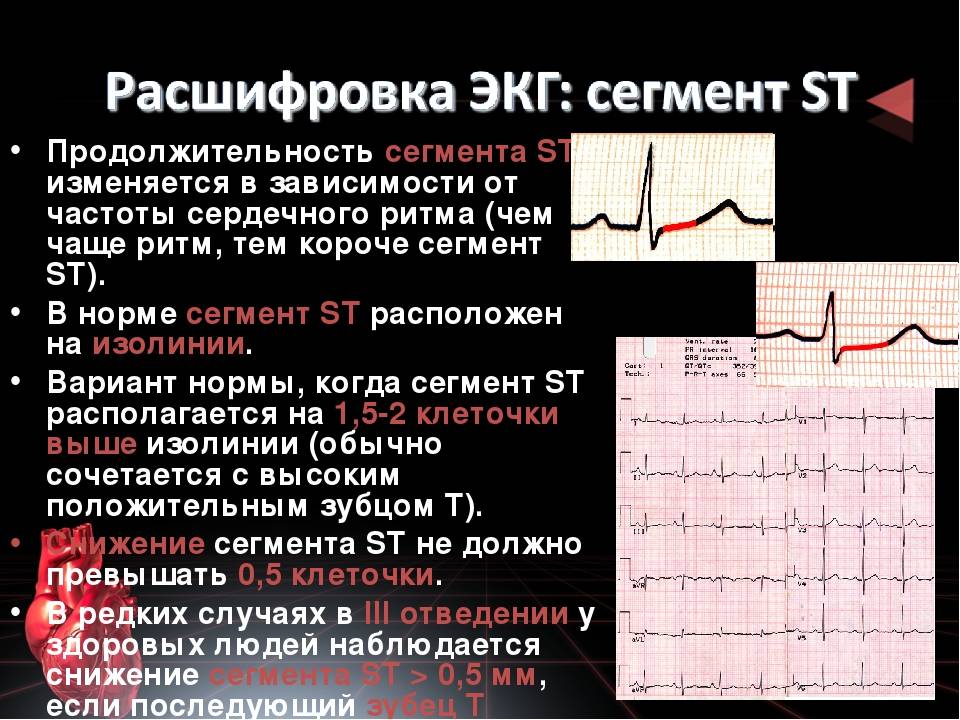
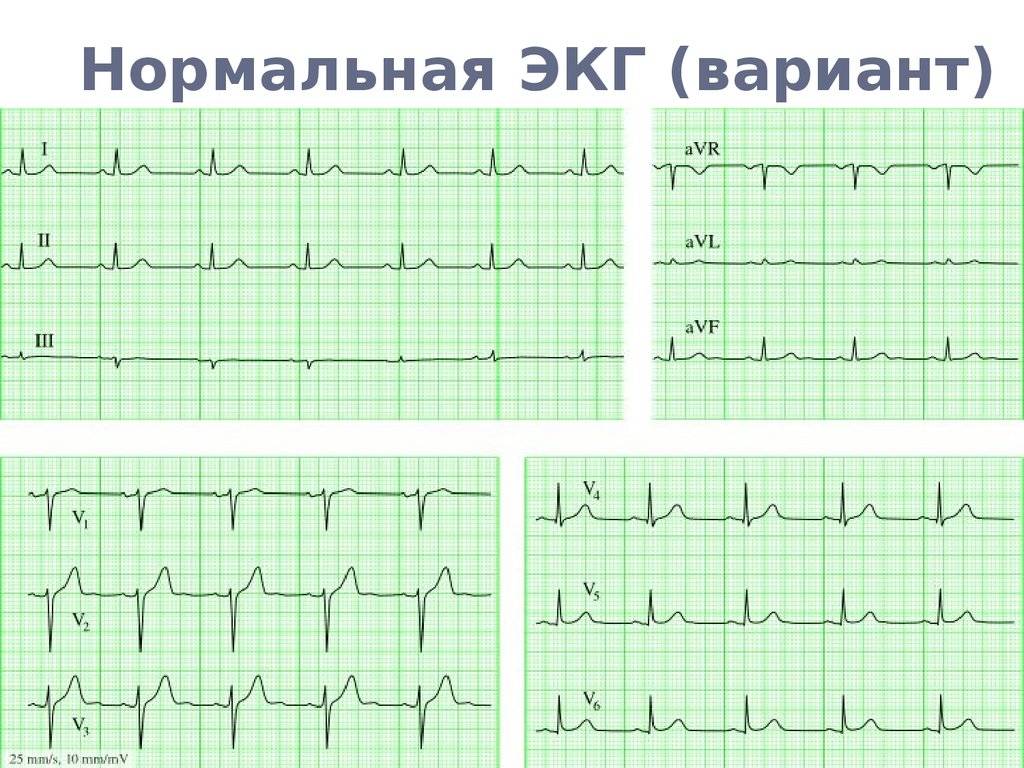
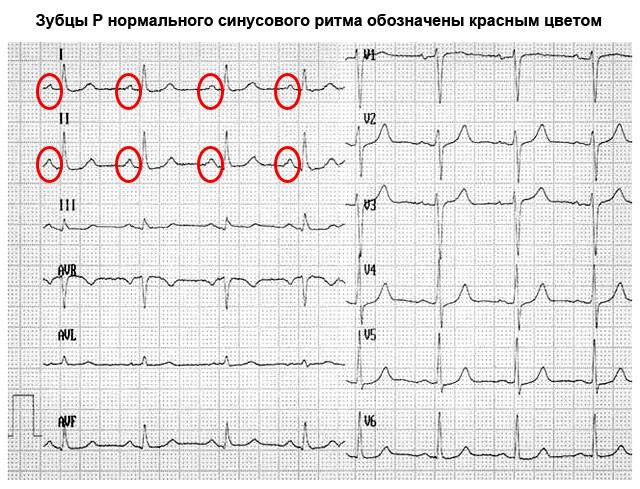
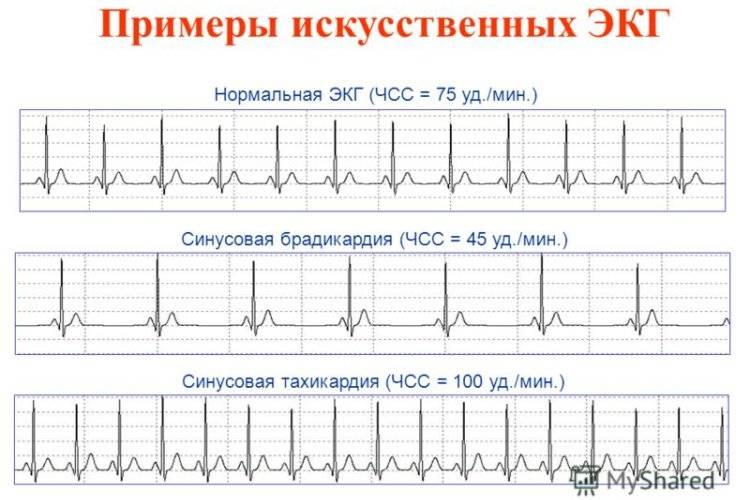
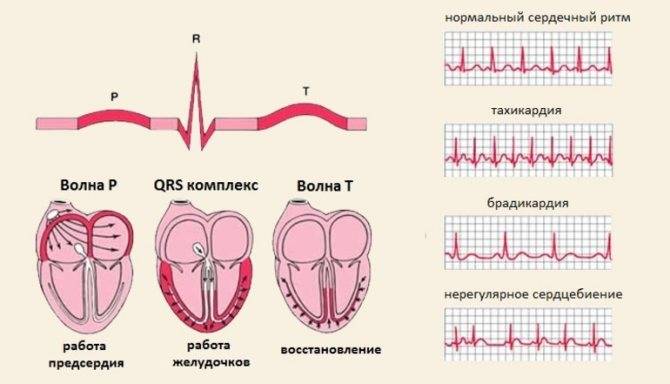
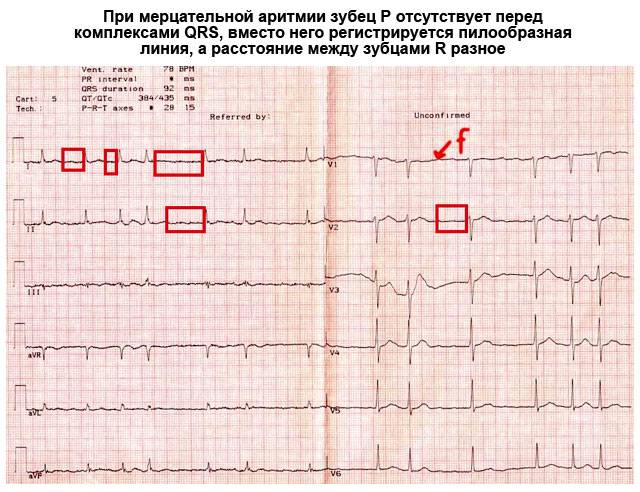
Расшифровка ЭКГ синусовый ритм. Не соответствие деятельности сердца синусовому ритму свидетельствует об аритмии или блокаде. Блокада происходит в результате передачи импульсов центральной нервной системой к сердцу. Ускорение частоты пульса означает, что колебания ускорены. Если говорить о нарушении ритма, то в совокупности имеет место несоответствие частоты сокращений сердечной мышцы и последовательности.
Не правильную цикличность синусового ритма можно наблюдать на ЭКГ по разнице расстояний между пиками. В основном это свидетельствует о слабости узла. Чтобы удостовериться в аритмии необходимо провести холтеровский мониторинг, и медикаментозную пробу. Так можно выявить нарушения в саморегуляции вегетативной системы и источника колебаний.
ВЭМ. Принцип методики
Как известно, физическая нагрузка вызывает увеличение частоты сердечных сокращений, а значит, сердцу требуется больше кислорода и питательных веществ.
Если у пациента имеются проблемы с коронарными артериями (сосудами сердечной мышцы), пороки сердца (врожденные или приобретенные), рубцы после инфарктов и другие изменения, сердце не справляется с нагрузкой, возникает ишемия (или кислородное голодание) сердечной мышцы. Это явление сразу же отражается в данных велоэргометрии: регистрируется характер нагрузки и время появления начальных признаков кислородного голодания (ишемии).
Визуально аппарат, используемый при тестировании, напоминает велотренажер. Помимо записи электрокардиограммы, в процессе «тренировки» идет непрерывная регистрация показателей частоты сокращений сердца и артериального давления (ЭКГ, ЧСС, АД).
Врач, проводящий велоэргометрию, следит также за дыханием и общим состоянием пациента. При очевидных признаках непереносимости процедуры, а также при чрезмерном увеличении ЧСС, тестирование останавливают.
Записанные в ходе велоэргометрии показания полезны не только для диагностики заболеваний сердца. ВЭМ-проба помогает, например, определить готовность человека к спортивным занятиям или иной, требующей выносливости, активной деятельности.
Данное исследование необходимо проводить всем, кто занимается спортом.
Аналогом этого тестирования является нагрузочный тредмил-тест.
Проведение тредмил-теста осуществляется на беговой дорожке с постоянно возрастающим наклоном. Не всем пациентам нравится этот вид нагрузочной пробы — больше всего процедура тредмил-теста напоминает постоянный и неуклонный подъем в гору.
Показания для проведения ВЭМ
Велоэргометрия назначается:
- при подозрениях на скрытые формы коронарной недостаточности и ишемической болезни;
- для выявления безболевой ишемии миокарда;
- для оценки степени устойчивости организма к нагрузкам при диагностированной ИБС;
- при врожденных и приобретенных пороках сердца;
- при аритмиях, для выявления их связи с физической нагрузкой;
- при тестировании пациентов после инфарктов миокарда и оперативных вмешательств на сердце;
- как метод диагностики ИБС при атипичной стенокардии, кардиалгическом синдроме и изменениях на ЭКГ, не позволяющих исключить ишемию миокарда;
- категориям граждан, у которых высок риск развития ИБС (возраст 40 лет и старше, представители определенных профессий — водители, пилоты, водолазы и проч.).
Также показаниями к ВЭМ могут явиться жалобы на одышку. В качестве профилактического обследования велоэргометрия рекомендуется мужчинам с 40 лет и женщинам с 50 лет.

1
Велоэргометрия в «МедикСити»

2
ЭКГ с нагрузкой в «МедикСити»

3
ВЭМ при заболеваниях сердца
Кому нельзя проходить ВЭМ
Список противопоказаний к велоэргометрии достаточно обширен. В обследовании может быть отказано при таких болезнях и состояниях, как:
- Инсульт (в остром периоде);
- инфаркт миокарда (в остром периоде);
- нестабильная стенокардия (острый коронарный синдром);
- воспалительные процессы в сердце (острый перикардит, острый миокардит);
- наличие тромба в полостях сердца;
- инфаркт легкого, тромбоэмболия легочной артерии;
- тяжелая степень артериальной гипертонии;
- тяжелая, застойная сердечная недостаточность;
- острые инфекционные заболевания, лихорадка;
- тяжелые нарушения проводимости и ритма;
- острый тромбофлебит нижних конечностей;
- аневризмы крупных артерий;
- тяжелая дыхательная недостаточность;
- выраженная артериальная гипотония;
- заболевания или состояния, требующие ограничения физической активности;
- парезы, параличи нижних конечностей;
- тяжелые артрозы и артриты крупных суставов нижних конечностей;
- выраженные заболевания артерий нижних конечностей;
- выраженные нарушения психики;
- отказ пациента от проведения исследования.
Симптомы укорочения интервала PQ
Если появление на ЭКГ короткого интервала не имеет отношения к бессимптомному течению и считается отклонением от нормы, то можно наблюдать у пациента признаки периодической приступообразной пароксизмальной тахикардии – учащенного сердцебиения, длящегося несколько секунд (10-20 сек) и проходящего чаще самостоятельно и без последствий. Такие приступы могут случаться в разные периоды времени, иногда они связаны с наличием стрессовой ситуации, но часто причина остается невыясненной.
Спонтанная тахикардия может сопровождаться чувством дискомфорта за грудиной, паническим страхом, бледностью кожных покровов, появлением испарины на лице.
Неприятные ощущения присутствуют не всегда, часто пациент даже не подозревает о наличии у него кардиологической патологии.
Особенности проведения
ЭКГ ребенку проводится аналогичным образом, как взрослым. Отличие состоит в использовании сравнительно небольших накожных электродов, структура и форма которых учитывает анатомические особенности малыша. В нашей клинике вместо традиционных «груш-присосок» для детей используются электроды -«наклейки», что позволяет исключить неприятные ощущения во время регистрации ЭКГ. Процедура предполагает использование сертифицированного аппарата, обладающего множеством функций и возможностей.
Одно из важных условий – правильный настрой малыша, его спокойствие. Для этого необходима правильная атмосфера, доверительное общение с врачом, доброжелательное отношение к ребенку. Если этих условий нет, исследование сложно считать информативным – плачущий маленький пациент может попросту не дать его обследовать, а тахикардия, которая возникает во время сильного волнения, исказит картину.
В клинике «Семейный доктор» работают специалисты, которые могут найти подход к пациенту любого возраста. Создание благоприятной обстановки гарантирует достоверность результатов обследования.
Рекомендации экспертного совета по нейрофизиологии Российской противоэпилептической лиги по проведению рутинной электроэнцефалографии
1. Технические требования.
1.1. Для оценки электрической активности головного мозга необходимо использовать аппаратуру с, как минимум, 19 диагностическими каналами по международной системе «10-20». При использовании терминологии по системе «10-10» часть электродов меняет свое название: T3=T7, T4=T8, P3=P7, P4=P8.
Использование канала ЭКГ обязательно. Для мониторинга других физиологических показателей могут потребоваться дополнительные каналы: электромиограмма, электроокулограмма (ЭОГ).
Запись проводится в положении обследуемого лежа на спине или сидя, диагностические пробы могут выполняться в положении обследуемого лежа, сидя или стоя.
1.2. Все системы должны иметь соответствующее заземление. При этом все оборудование в каждом блоке (палате) должно иметь общую точку заземления.
1.3. В обычных клинических условиях нет необходимости в установке специальных систем электрической изоляции пациента и оборудования.
1.4. Необходимо иметь дополнительное оборудование для генерации ритмических, интенсивных световых вспышек (ритмическая фотостимуляция). При подозрении на стартл-эпилепсию или рефлекторные стартл-приступы необходимо иметь дополнительную аппаратуру для подачи ритмических звуковых вспышек (ритмическая фоностимуляция),
1.5. Гель. Для проведения ЭЭГ используется электродный контактный гель согласно ТУ 9398-004-76063983-2005.
1.6. Электроды.
Современные аппараты ЭЭГ оснащают электродными шлемами с вмонтированными чашечковыми электродами. Наряду со шлемами рекомендуется использование сетчатых шлемов для крепления двух типов электродов: чашечковых или мостиковых. При выборе типа электродов нужно ориентироваться на техническую составляющую: при проведении обследования в положении лежа предпочтительнее использовать чашечковые электроды; в положении сидя – можно использовать чашечковые и мостиковые электроды. Практика показывает, что при проведении обследования в положении пациента сидя или лежа на спине, неоценимую помощь оказывает наличие валика, помещенного под шею обследуемого для обеспечения комфорта во время проведения исследования и максимально возможной релаксации пациента, что позволяет минимизировать физические (электродные) и физиологические (электромиография) артефакты.
Более подробно в основной статье: Электроды
1.7. Фильтры. Для обеспечения максимальной выявляемости патологической активности во время рутинной записи допустимо использовать частотный диапазон от 0,5 до 70 Гц. Необходимо иметь возможность полностью отключать высокочастотные фильтры (70 Гц и выше).
2. Протокол проведения исследования.
Проведение рутинной ЭЭГ рекомендуется осуществлять в монополярных (референтных) монтажных схемах с активными электродами, расположенными по системе «10-20» над правым и левым полушариями ГМ, и референтными электродами, расположенными справа и слева на ушах, сосцевидных отростках или других отдаленных от головного мозга точках (физический референт).
Более подробно в основной статье: Протокол проведения ЭЭГ исследования.
3. Протокол написания заключения. Отчет по ЭЭГ должен включать 4 раздела.
Более подробно в основной статье: Заключение ЭЭГ: интерпретация результатов
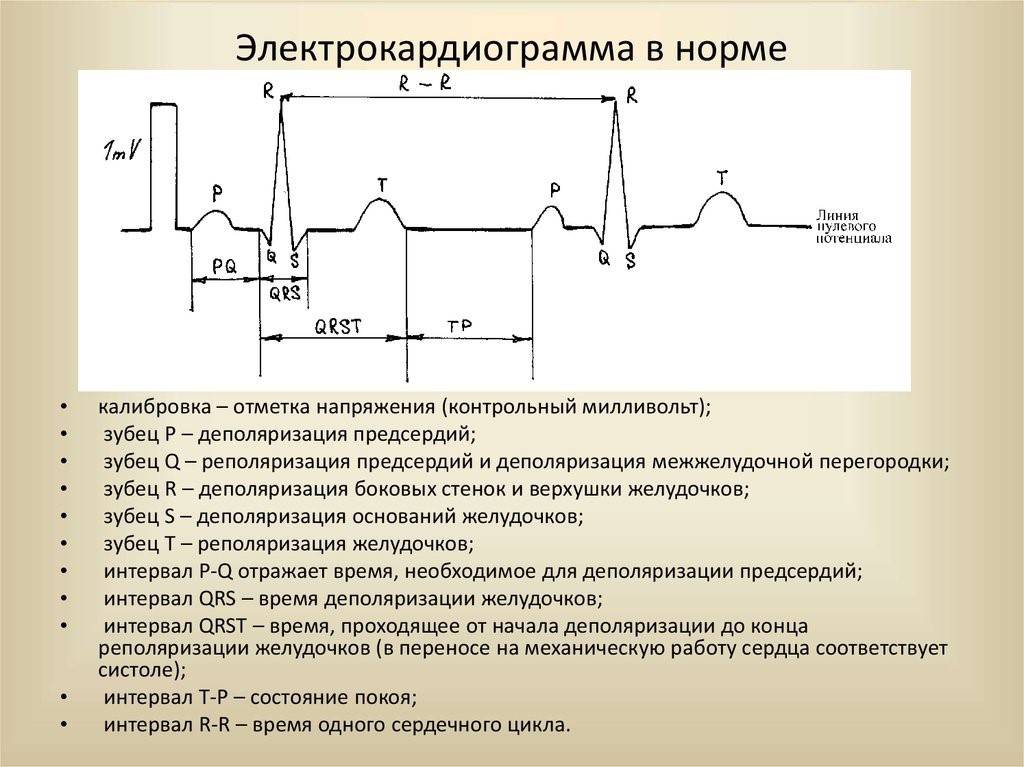
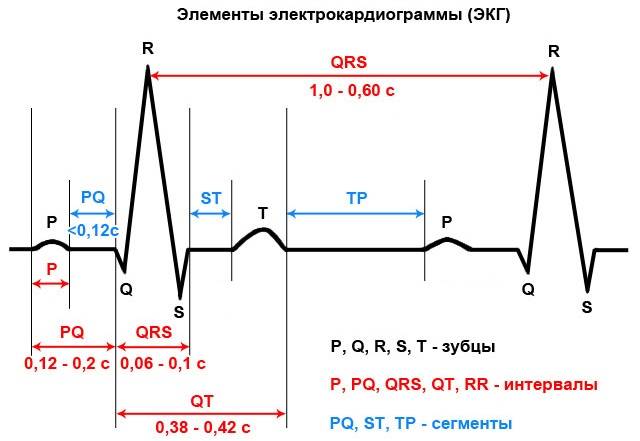
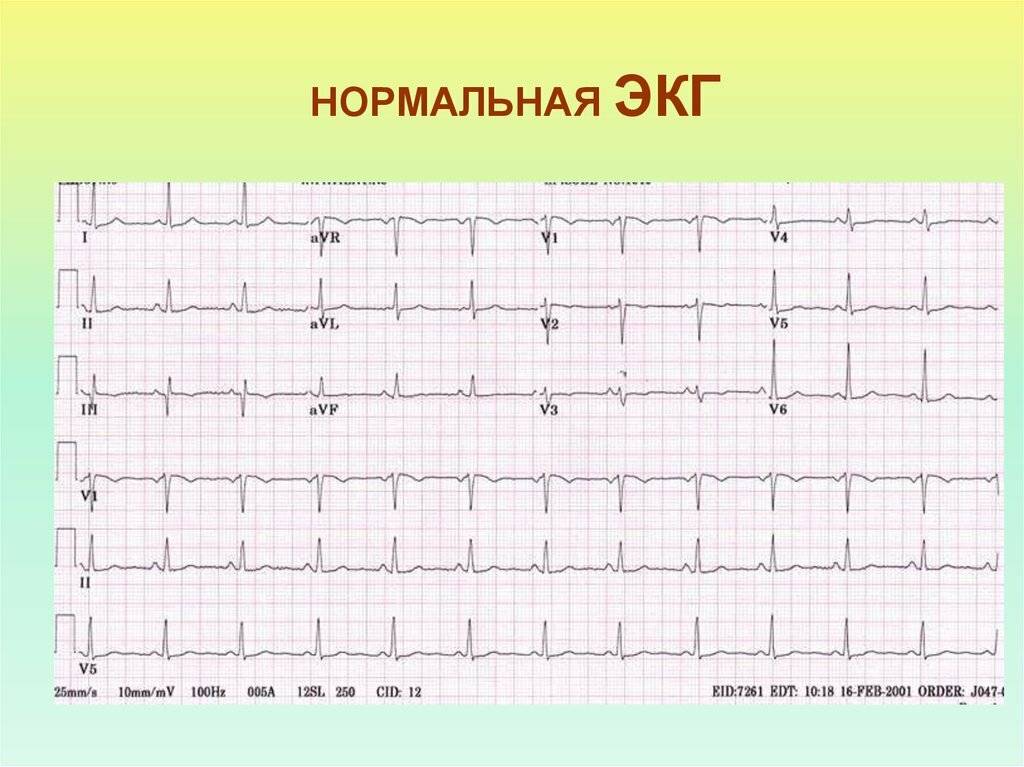
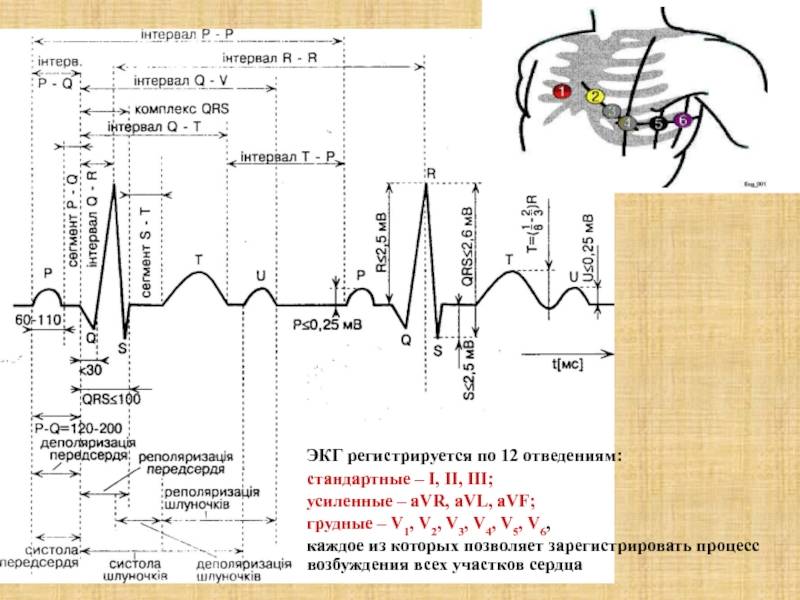
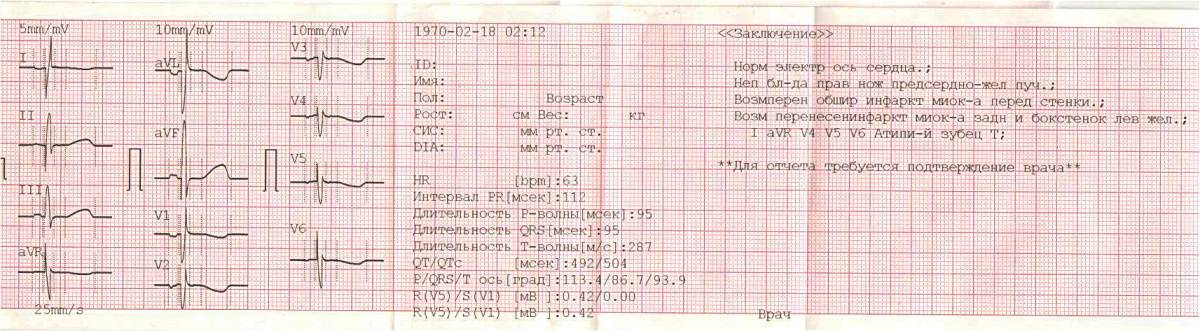
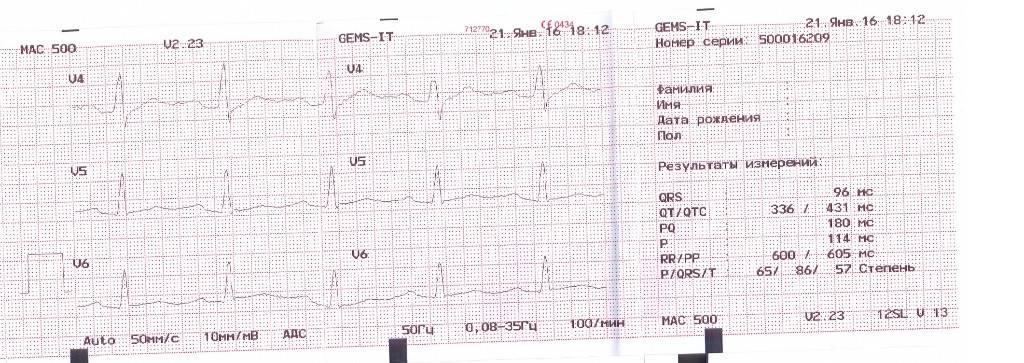
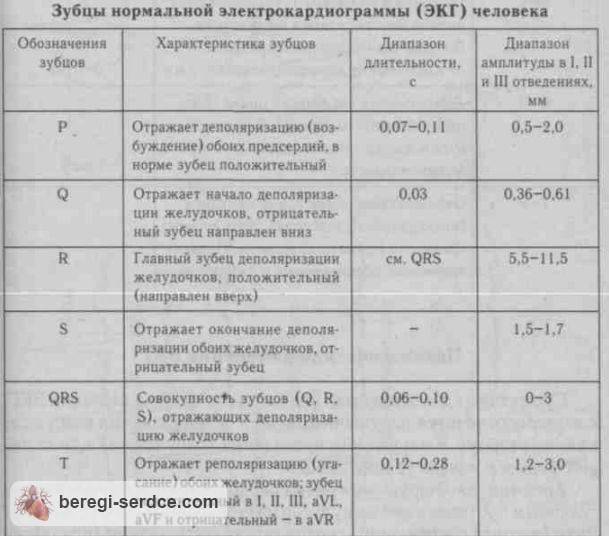
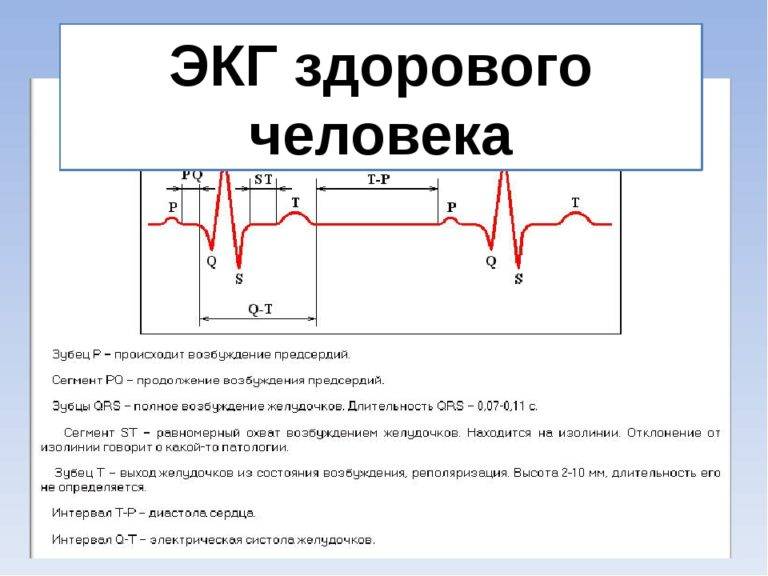
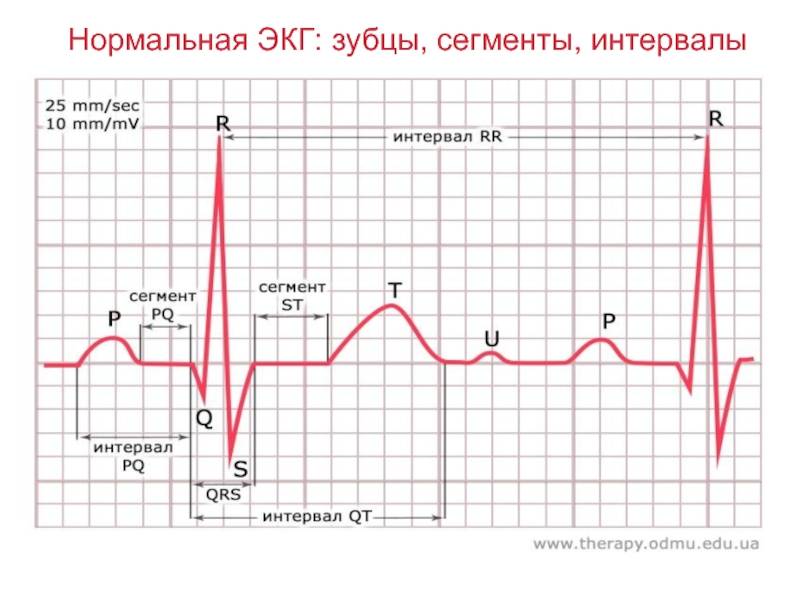
Отведения ЭКГ
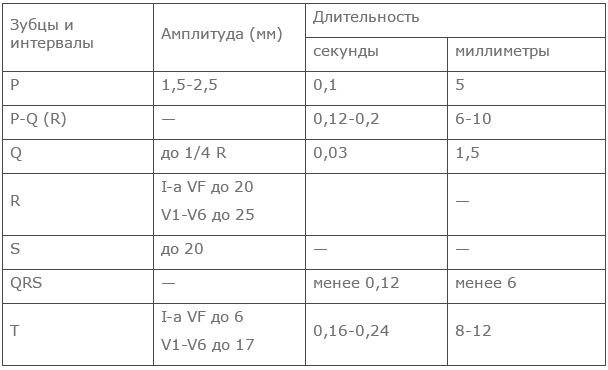
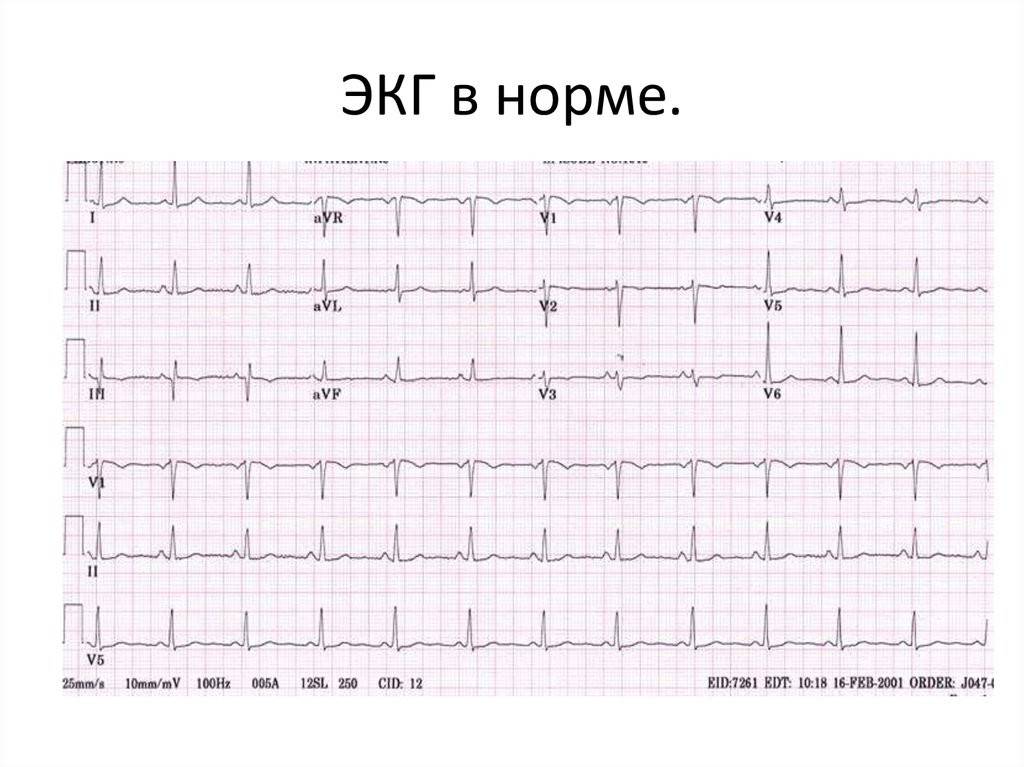
Во время записи фиксируются 12 отведений, которые помогают оценить электрические потенциалы всех отделов сердца. В настоящее время запись ЭКГ может проводиться не только в медицинских учреждениях, где манипуляцию выполняет медсестра. С помощью специальных приборов размером с сотовый телефон ЭКГ может регистрироваться самим пациентом (как дома, так и в любом месте нахождения) и через телефон передаваться в специальные центры (теле-ЭКГ), где эту запись принимают на компьютер в виде обычной 12-канальной ЭКГ. Расшифровка и оценка ЭКГ проводится врачом (кардиолог, врач функциональной диагностики, терапевт).
В Красноярском крае с помощью современной технологии теле-ЭКГ можно записать электрокардиограмму во многих аптеках, и через несколько минут получить на руки результат. При неотложных ситуациях врач передает рекомендации и инструкции к действию.
ЭКГ, переданная по телефону в Центр (http://www.cardioagent.ru), помогла диагностировать у мужчины инфаркт.
Автор статьи кардиолог Веселкова Н.С.
Что может исказить результаты ЭКГ?
Исказить результаты ЭКГ в первую очередь может излишнее волнение, особенно у детей. У грудничков это плач. Все это вызовет тахикардию, которую врачу необходимо будет дифференцировать от патологического состояния.
Также на ЭКГ может повлиять холодное помещение, где проводят обследование.
Чай, кофе, курение тоже могут дать ложную картину электрокардиографии.
Перед любым обследование на сердце доктору необходимо сообщить какие лекарственные препараты Вы принимаете, особенно препараты кардиологического профиля. Также желательно, если это возможно, не принимать таблетки хотя бы за два часа до обследования.
Прогноз укорочения интервала PQ
У пациентов с укорочением интервала PQ при бессимптомном течении прогноз положительный, поскольку возможность появления быстрой передачи импульсов по косвенному пути достаточно мала.
Исключение могут составить больные с отягощенной наследственностью по типу внезапных смертельных случаев среди прямых родственников. Из исключений можно назвать также профессиональных спортсменов и летчиков-испытателей.
У пациентов с жалобами на приступы пароксизмальной тахикардии риск появления осложнений значительно выше. Применение в их случае антиаритмической терапии и радиочастотной абляции значительно улучшает прогноз заболевания.
Если у вас обнаружили укорочение интервала PQ, не стоит делать поспешные выводы: консультация кардиолога обязательна, и только специалист может с точностью сказать всю информацию о вашем состоянии. А переживать заранее не стоит – возможно, к этому нет никаких причин.
Как снимают суточную ЭКГ?
Процедура холтеровского мониторирования ЭКГ с точки зрения пациента проста и не подразумевает никаких серьезных ограничений или сложной подготовки.
Некоторым неудобством будет то, что после установки датчиков придется исключить принятие душа (ванны) на 24 часа. Поэтому обследуемому необходимо принять душ утром перед холтер-диагностикой.
Пациента-мужчину (при необходимости) могут попросить избавиться от волос на груди.
Пациентке-женщине придется на время исследования отказаться от ношения бюстгальтера.
Сама установка монитора и электродов отнимает не более 10 минут. Портативный регистратор, размерами в половину кассетного аудиоплеера из 1980-х, обычно закрепляют на поясе. К области сердца от него идут провода с клейкими электродами.
Далее следует подробный инструктаж. В частности, пациента просят вести дневник состояний: записывать время приемов пищи, сна, моментов физической активности (ходьба, бег и т.д.) или стресса
Особое внимание попросят уделить фиксации по времени жалоб на слабость, боль, головокружение, неровное сердцебиение и пр
После этого человека отпускают на 24 часа жить обычной жизнью. (Разумеется, больные, обследуемые в условиях стационара, получают иные рекомендации).
Спустя сутки монитор снимают. Специалист приступает к анализу собранной информации.
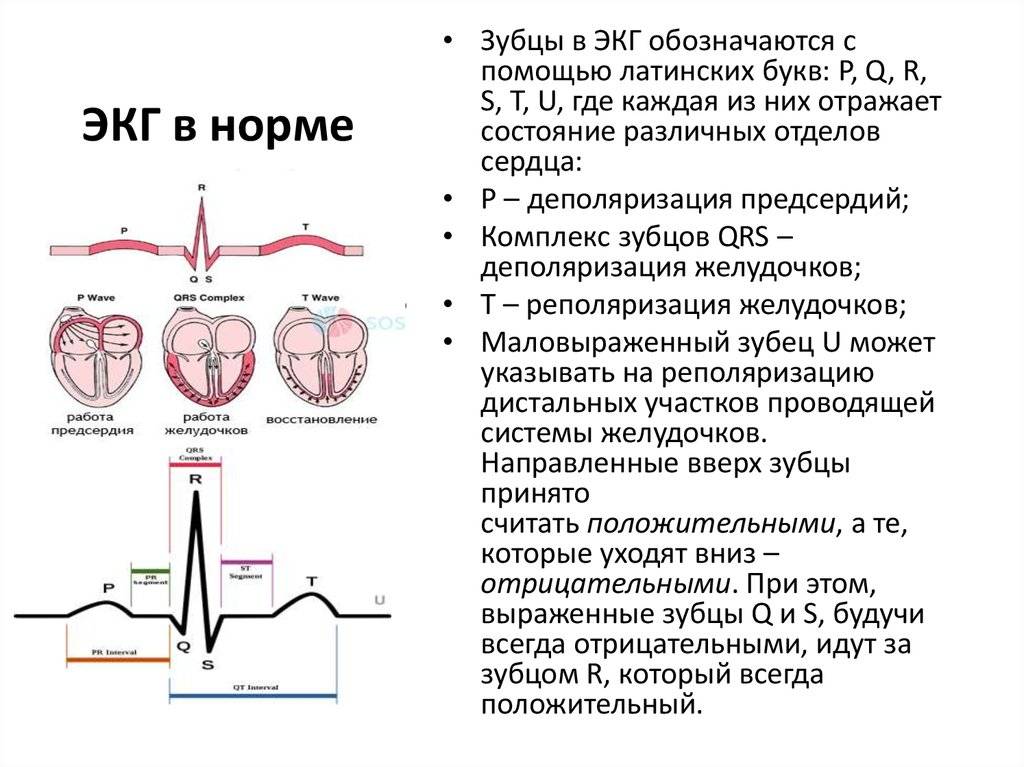
Для чего нужна электрокардиограмма (ЭКГ) сердца
ЭКГ дает возможность получить точные сведения о работе сердца и его состоянии во время проведения процедуры. Метод безопасен для здоровья и полностью безболезнен, поэтому может назначаться многократно. Особенно это ценно когда врачу нужно следить за ходом лечения пациента.
Электрокардиограмма позволяет:
- Определить частоту сокращений.
- Выявить изъяны проводимости.
- Рассчитать регулярность сокращений.
- Диагностировать состояние миокарда.
- Исследовать возможные нарушения электролитного баланса.
- Оценить общее физическое состояние сердца.
Благодаря ЭКГ, кардиолог может выявить как незначительные патологии так и серьезные нарушения функционирования органа. Результаты электрокардиограммы бесценны и в процессе лечения несердечных патологий (тромбоэмболии легочной артерии и других). Кардиограмма помогает обнаружить изменения, которые происходят с сердцем: отклонения параметров от нормальных размеров, инфаркт миокарда и другие.
Что покажет ЭЭГ
ЭЭГ позволяет врачу отследить признаки нарушений в работе головного мозга, а также определить их характер. Так, с помощью такого обследования можно диагностировать:
- эпилептическую активность определенных участков головного мозга («готовность» к развитию эпилептического приступа);
- вероятные причины обмороков, панических атак и других симптомокомплексов;
- патологические очаги с конкретной локализацией в долях мозга;
- изменения электрической активности перед развитием приступа.
С помощью этого метода также можно выявить возможный источник неврологической симптоматики: функциональное это или органическое нарушение. Кроме того, метод позволяет проконтролировать, насколько эффективны назначенные средства и методы реабилитации. Ограничений по частоте проведения обследований нет, поэтому можно выполнять их в начале, в процессе и по окончании лечения.
Многие из нарушений функции головного мозга так или иначе отражаются на функциональной активности. Изменения картины электрических потенциалов позволяют сделать соответствующие выводы и определить:
- эпилепсию, судорожные состояния;
- снижение функциональной активности головного мозга;
- образования, опухоли, посттравматические гематомы;
- нарушения метаболизма в мозге;
- последствия перенесенных инфекционных поражений тканей мозга;
- возрастные изменения нормальной функции головного мозга.
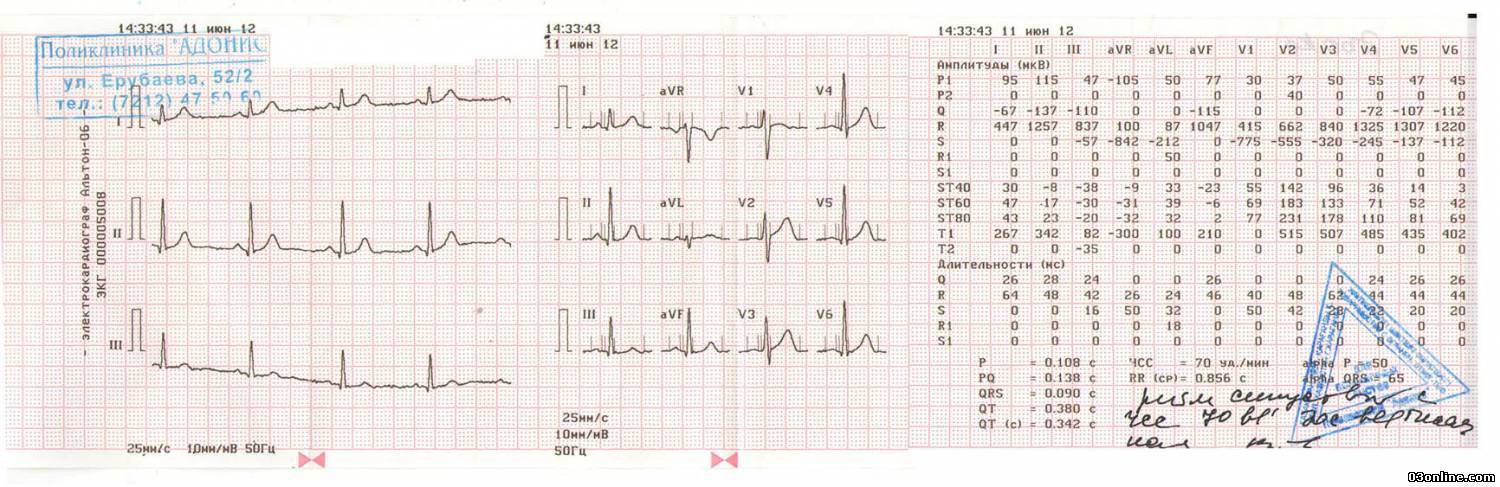
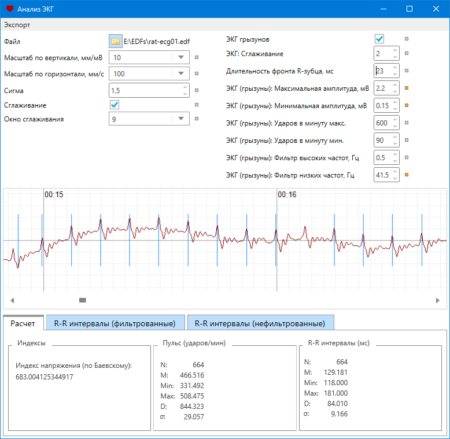
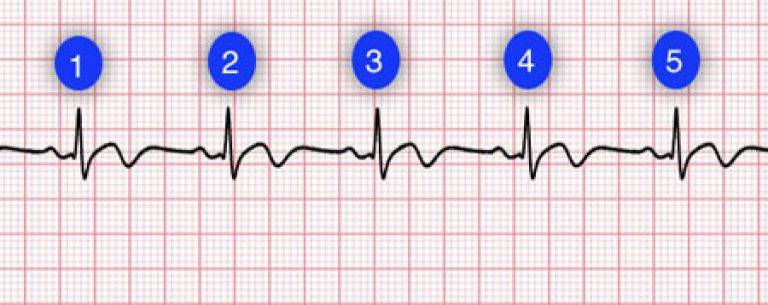
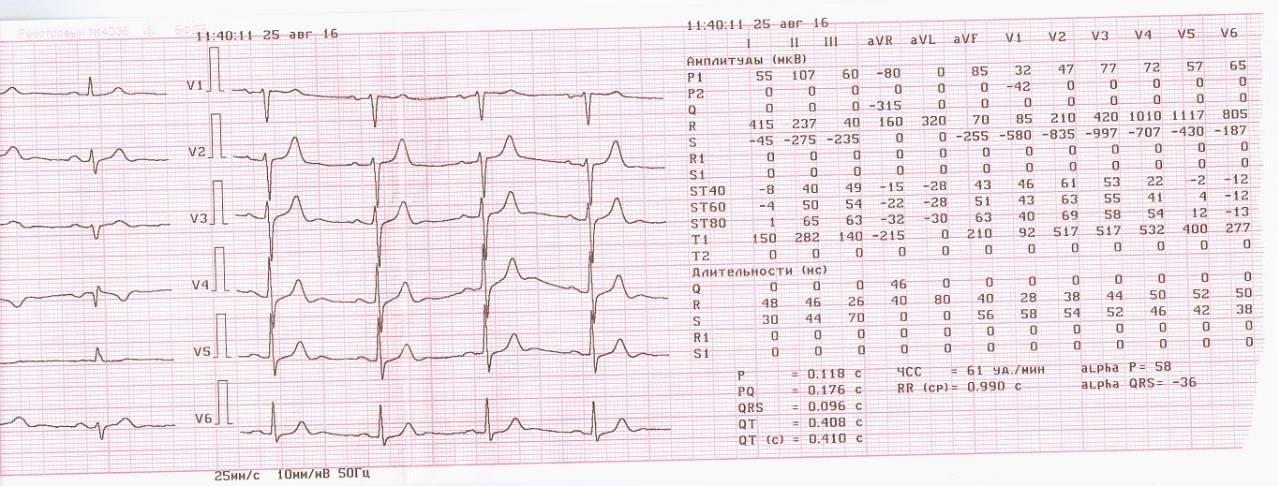
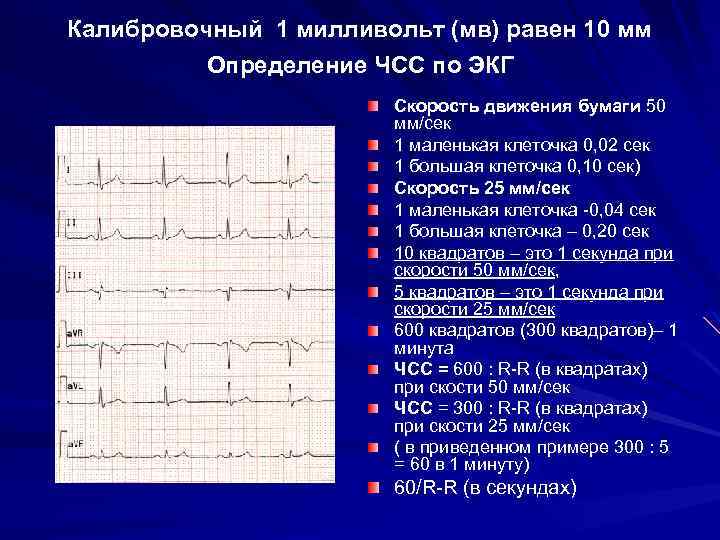
Определение частоты сердечных сокращений (ЧСС) и направления электрической оси сердца
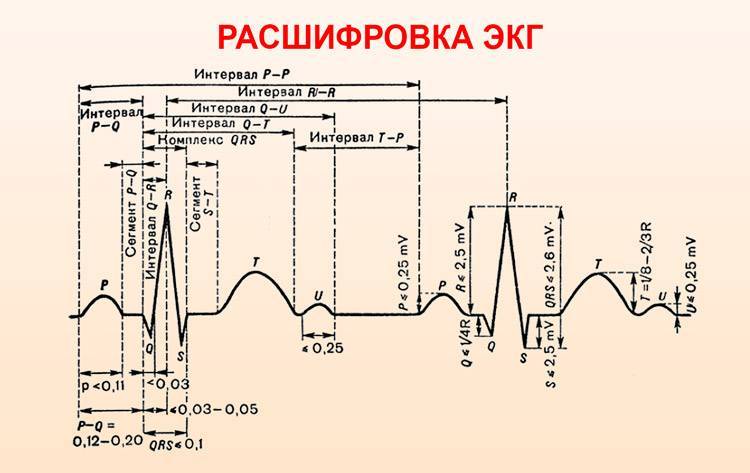
По данным кардиограммы можно определить число сердечных сокращений. Для этого нужно измерить расстояние между двумя зубцами R- самыми высокими на ЭКГ, оценить, с какой скоростью снималась кардиограмма и произвести расчеты.
Горизонтальное положение электрической оси сердца
Если ЭКГ снята со скоростью 25 мм/с, для расчёта будет применяться коэффициент 0,04 а, если скорость составляла 50 м/с коэффициент будет 0,08.
Количество сокращений рассчитывается по формуле:
ЧСС = 60/ расстояние между зубцами R* коэффициент
Например, расстояние между зубцами на кардиограмме составило 15 мм, а кардиограмма снята со скоростью 25 мм/с.
В этом случае расчёт будет таким:
ЧСС = 60/15*0,04.
60/15*0,04 =100
В этом случае число сердечных сокращений составит 100 уд/мин. Поскольку нормой считается 50–90 уд/мин, у такого больного имеется незначительная тахикардия.
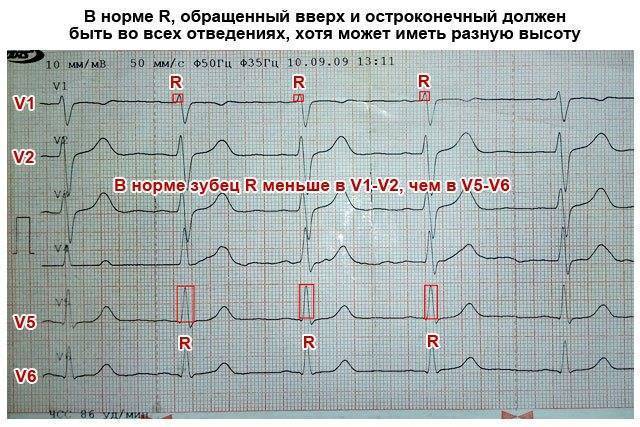
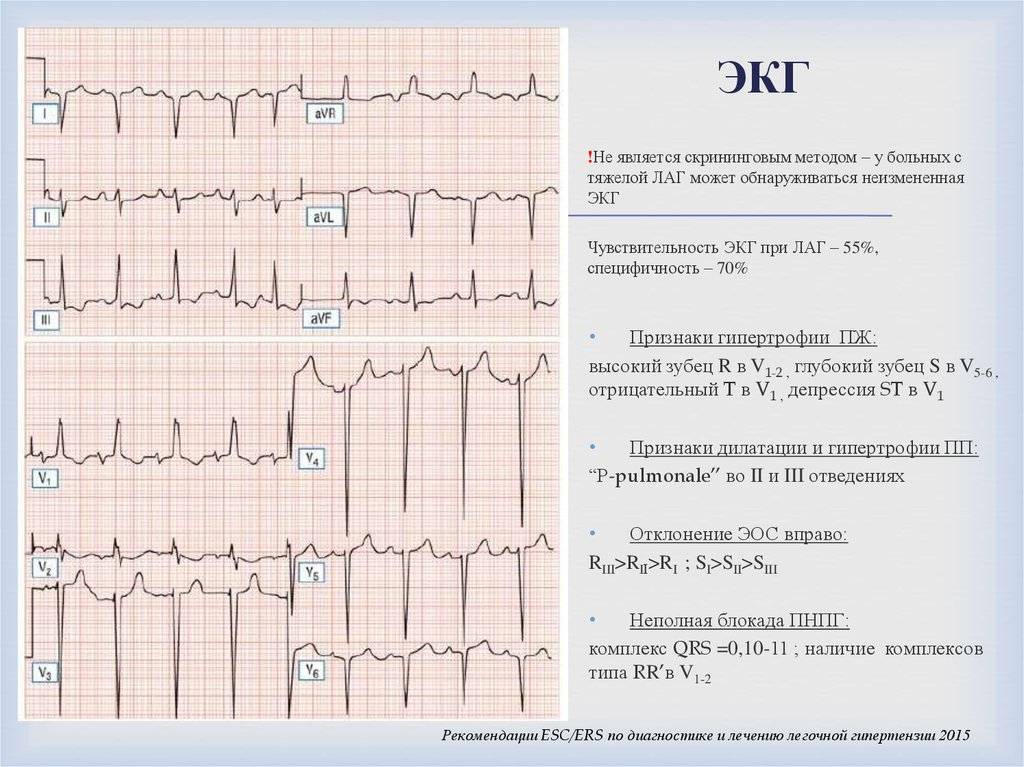
Чтобы определить направление электрической оси сердца, надо оценить размеры зубца R в стандартных отведениях. В норме он должен быть самым большим во II отведении. Это говорит о том, что сердце расположено правильно с небольшим отклонением влево.
Самый большой зубец R в III отведении говорит об отклонении сердца право, а в I – влево. В этих случаях нужно проанализировать кардиограмму на гипертрофию левого или правой части сердца, которая чаще всего и приводит к таким процессам.
Отклонение электрической оси сердца влево
Отклонение электрической оси сердца вправо
Показания к ЭКГ у детей
Как правило, ЭКГ ребенку проводится при плановом обследовании у всех узких специалистов по достижении первого года жизни. Однако врач может порекомендовать процедуру и раньше, если есть необходимость в оценке состояния сердечно-сосудистой системы. Что касается дальнейших плановых исследований, они проводятся в 6-7 лет перед школой и в подростковом возрасте. Это связано с повышением нагрузки и интенсивным скачком развития, а значит, с необходимостью оценки состояния и функции сердца. Детям-спортсменам показано ежегодное кардиологическое обследование, в том числе и ЭКГ.
Дети грудного и раннего возраста не могут «рассказать» свои жалобы. Поэтому поводом для обращения к кардиологу и проведения ЭКГ служат такие общие симптомы как плохой аппетит и отказ от еды, недостаточная прибавка в массе тела, вялость и отставание в развитии.
Среди других симптомов:
- учащение и затруднение дыхания;
- частые респираторные заболевания;
- бледность или синюшность кожных покровов, цианоз (посинение) носогубного треугольника у малыша;
- мраморность кожных покровов;
- потливость.
Дети более старшего возраста жалуются на:
- утомляемость.
- сложности с выполнением физических нагрузок;
- головные боли;
- обмороки и головокружения;
- боли в груди, сердцебиение, «перебои» в работе сердца;
- повышение или понижение артериального давления и пр.
ЭКГ ребенку рекомендуют и при отсутствии тревожных симптомов, но после перенесенных инфекционных заболеваний, например, ангины, скарлатины, инфекционного мононуклеоза. Зачастую требуется контроль ЭКГ после лечения в стационаре, что обязательно будет указано в выписке и рекомендациях. Часть лекарственных препаратов имеют побочные эффекты в виде нарушений сердечного ритма (например, некоторые антибиотики, антигистаминные, противосудорожные препараты), поэтому требуется ЭКГ-мониторинг. Также процедура необходима перед оперативными вмешательствами по другим поводам (например, удаление аденоидов, грыжесечение и пр.). В плановом порядке ЭКГ назначается при интенсивных скачках роста, хронических заболеваниях, отягощенной наследственности ребенка.