SQLITE NOT INSTALLED
Показания для сдачи общего анализа крови у ребенка до года
Каждый взрослый человек подтвердит, что любое обследование организма начинается с клинического исследования состава крови. Это также касается новорожденных и грудничков, ведь именно ОАК является зеркальным отображением детского (и взрослого) здоровья. Анализ назначают в следующих случаях:
- Для диагностики или исключения развития железодефицитной анемии. Данное исследование проводят обязательно в 3 месяца, потому что в этом возрасте повышается риск развития патологии.
- При подозрении любого заболевания или наличия воспалительных очагов. В таком случае изменения количества форменных элементов помогают в постановке предварительного диагноза.
- Перед проведением каждой профилактической прививки для исключения противопоказаний.
- После перенесенных болезней для контроля процесса выздоровления.
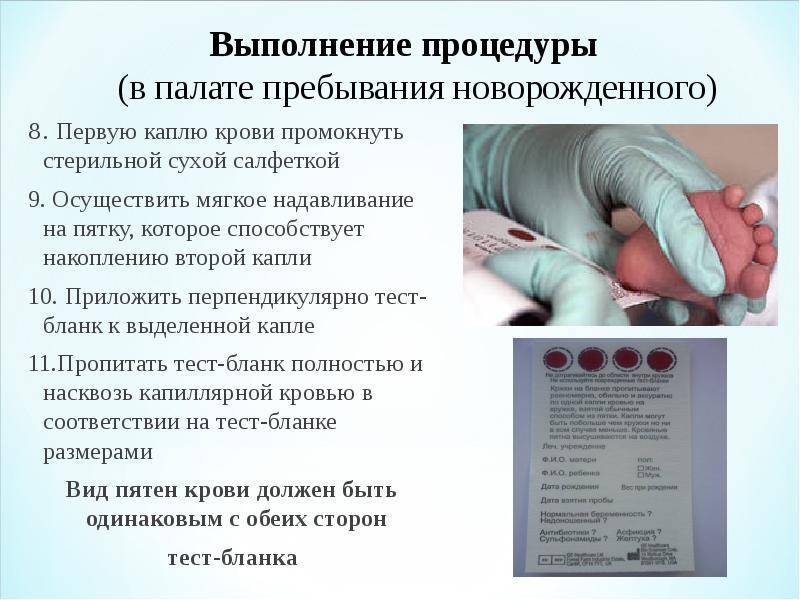
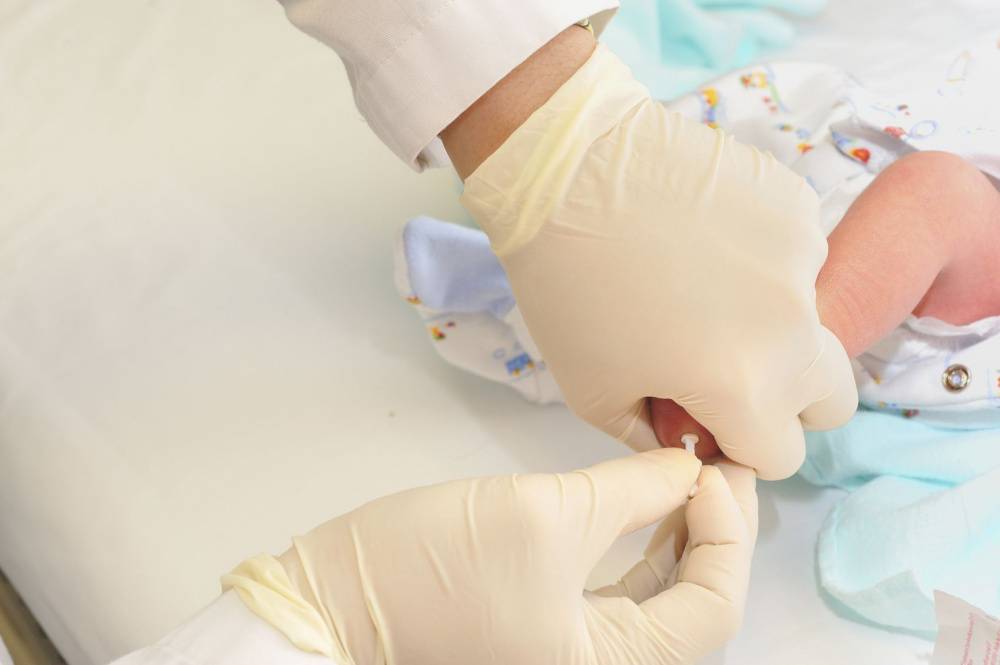
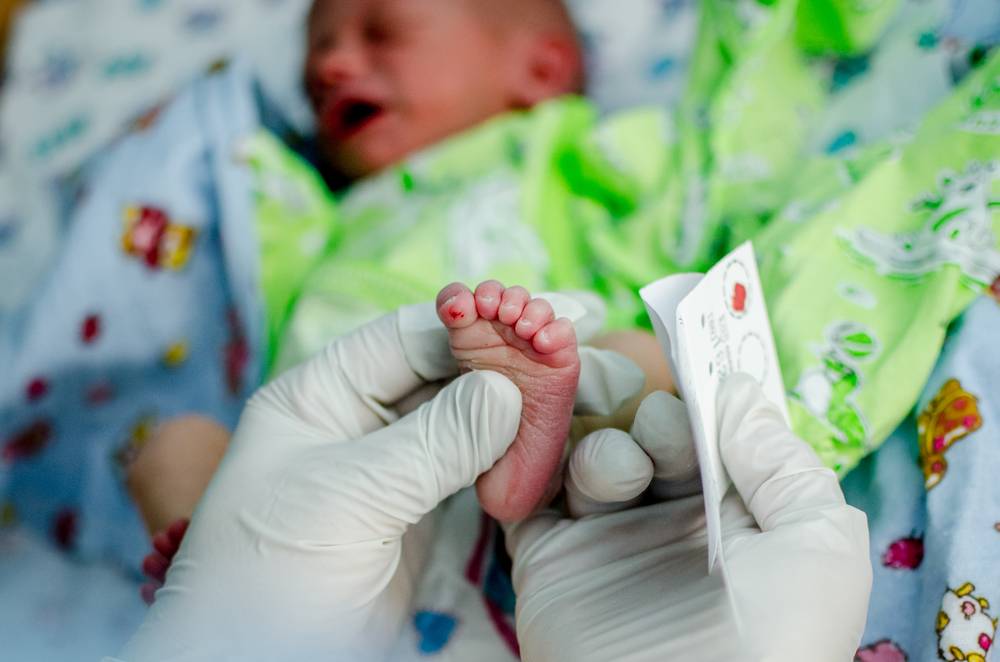
В некоторых случаях (подозрение на наличие заболеваний, тяжелые роды) ОАК берется еще в роддоме.
Преимущества оказания медицинских услуг на дому
Детские медицинские центры Группы Компаний «ВИРИЛИС» предоставляют возможность получения квалифицированной медицинской помощи на дому, обеспечивая высочайший уровень диагностики, лечения, сопровождения и реабилитации наших маленьких пациентов и поддержку их семей с использованием всех имеющихся ресурсов наших клиник:
- вызов на дом врачей всех специальностей;
- медицинские процедуры и забор анализов на дому;
- выезд в любой район города и области без ограничений;
- для получения медицинской помощи не требуется страховой полис, регистрация или гражданство;
- оказание помощи детям любого возраста: грудничкам до 1 года, младенцам в возрасте 1-3 года, дошкольникам 3-7 лет и детям школьного возраста 7-18 лет;
- опыт ответственного лечения детей в Санкт Петербурге 26 лет;
- 6 собственных детских медицинских центров с 650 специалистами 49 специальностей;
- возможность проведения диагностики и продолжения лечения в наших клиниках;
- координация с другими врачами: быстрое получение консультаций и помощи врачей-специалистов. Мы – команда, а не отдельные врачи из «мобильной» клиники;
- круглосуточный контактный центр;
- выдача официальных медицинских справок и документов;
- возможность покупки пакета комплексной медицинской программы для ребенка, в том числе пакеты «Экстренная помощь» и «Комплексный осмотр на дому»;
- специальные медицинские программы для новорожденных и грудничков.
Узнайте о спецпредложении «Комплексный осмотр на дому»: удобство данной программы заключается в том, что вы можете выбрать из списка детских врачей именно тех специалистов, которые нужны вашему ребенку и индивидуальный набор медицинских услуг со скидкой 20%!
Методы пункцирования
В современной кардиохирургии наиболее распространенными являются следующие разновидности данной процедуры:
Метод пункции перикарда по Ларрею – подразумевает прокол области, находящейся в промежутке между левой частью мечевидного отростка и хрящевой ткани в области 8–10 пары ребер.
Метод Марфана – прокол производится посередине под областью мечевидного отростка.
Метод Пирогова-Делорма – ввод иглы в этом случае происходит в левой области края грудной части на уровне 4–5 пары ребер.
Данные способы проведения такого кардиохирургического мероприятия, являются в настоящее время самыми распространенными в медицине.
Выбор того или иного способа зависит от результатов предварительного диагностического обследования:
- рентгенологическое обследование;
- проверка постукиваний в сердечной части;
- проведение прослушивания в сердечной области.
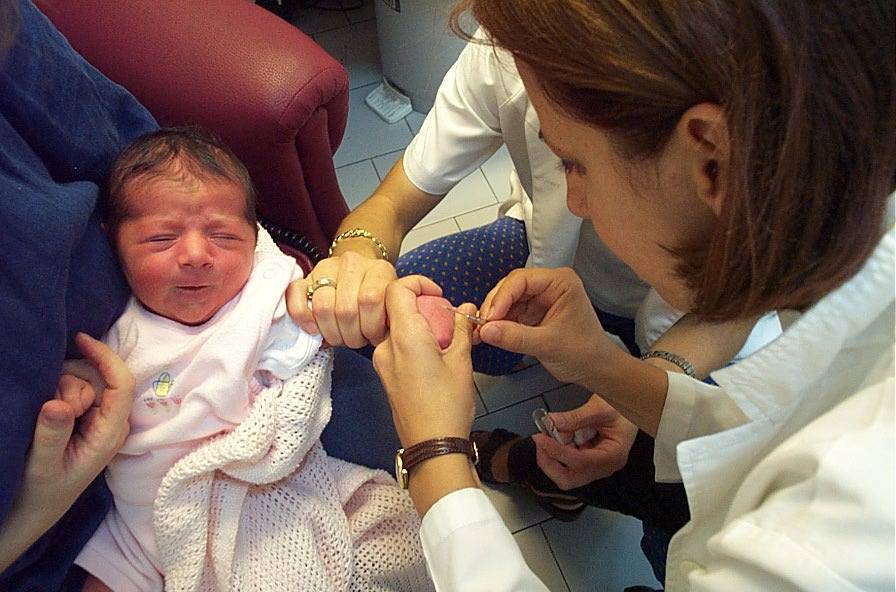
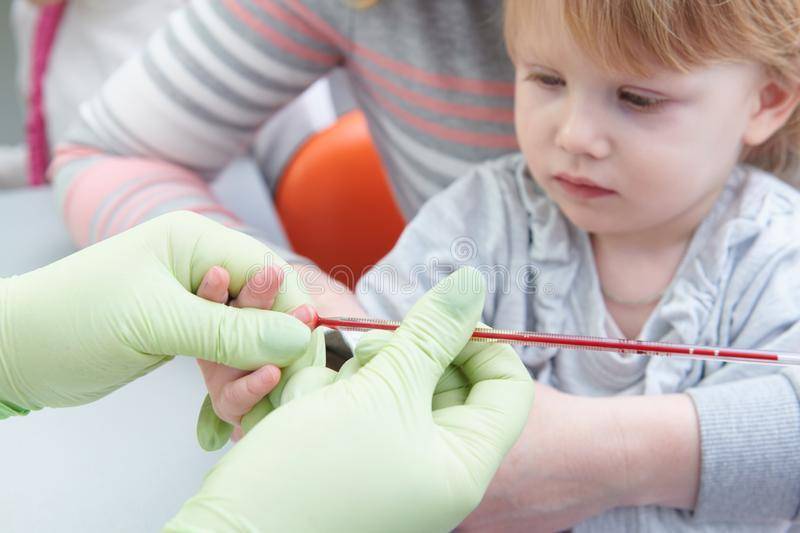
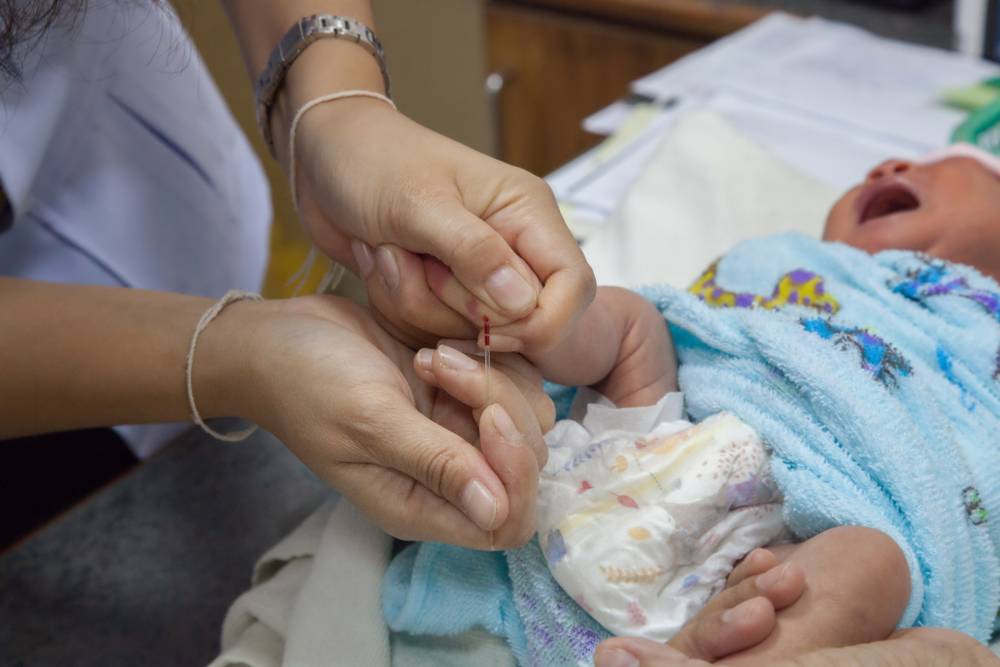
Как подготовить грудничка к анализу крови
Кроме естественного и понятного совета: делать анализ только в хорошей проверенной клинике с квалифицированным медперсоналом, нужно помнить еще несколько вещей. Например, то, что правильный и точный результат получится только при сдаче крови натощак, то есть – ранним утром. С новорожденными детьми устроить это непросто, так как, проснувшись, они просят есть, а не получая желаемого – кричат. Постарайтесь заранее обсудить данный вопрос с педиатром, чтобы найти оптимальное решение.
Если медперсонал просит вас выйти на время забора крови – не противьтесь: специалисты знают, что делают. За две-три минуты ожидания в коридоре не случится ничего страшного
Для того, чтобы отвлечь малыша от неприятного процесса, возьмите с собой красивую погремушку: лучше новую, чтобы максимально переключить на нее внимание грудничка. Если погремушки нет, можете показать ему зеркальце. Не давайте ребенку почувствовать вашего волнения, разговаривайте с ним спокойно, не затевайте споров с медицинскими работниками
После завершения процедуры покормите малыша и постарайтесь загладить утренние воспоминания чем-нибудь приятным
Не давайте ребенку почувствовать вашего волнения, разговаривайте с ним спокойно, не затевайте споров с медицинскими работниками. После завершения процедуры покормите малыша и постарайтесь загладить утренние воспоминания чем-нибудь приятным.
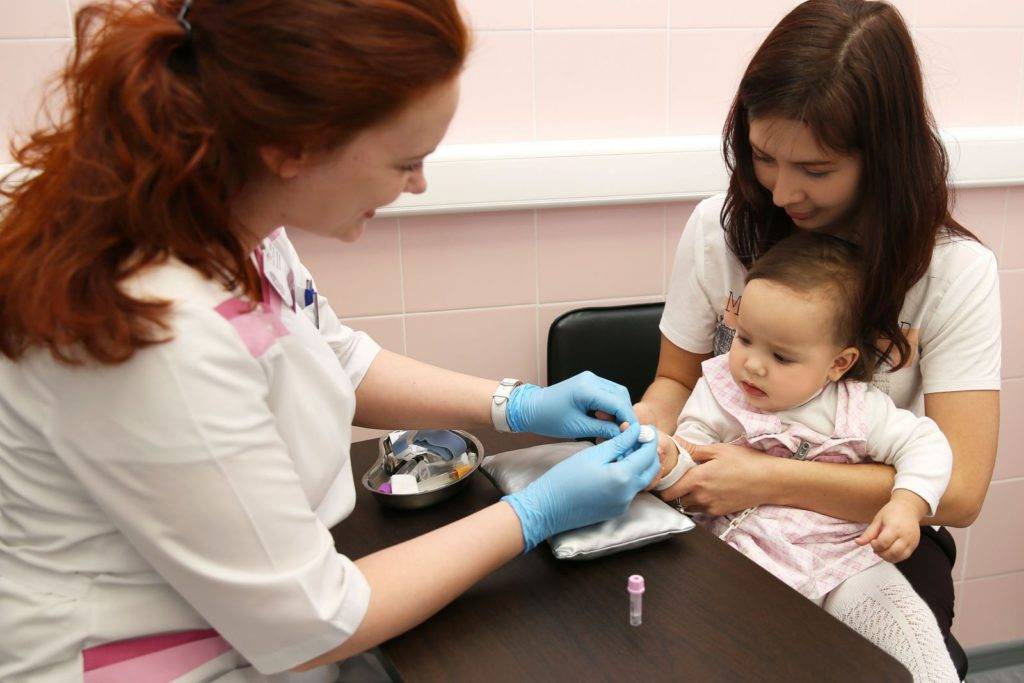
Подготовка и порядок сдачи общего анализа крови для новорожденного и грудничка
Если ребеночку было назначено клиническое исследование крови, то накануне родителям нужно ознакомиться с общими правилами сдачи данного анализа:
- ОАК обычно берется в утреннее время (за исключением ургентных случаев).
- Общим для всех правилом является сдача крови натощак. Но для новорожденных деток и грудничков такое условие выполнять вовсе необязательно, ведь режимы кормления у всех малышей разные (ребенок может поесть ночью или ранним утром).
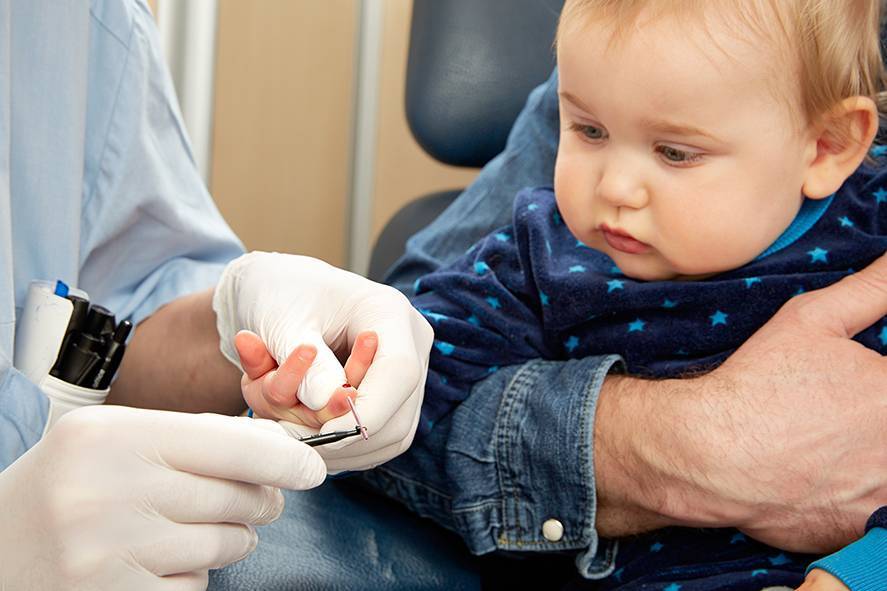
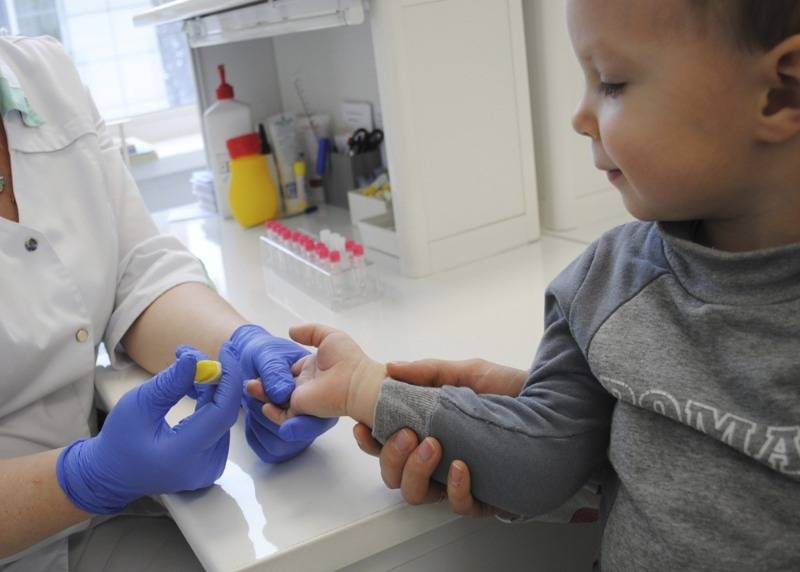
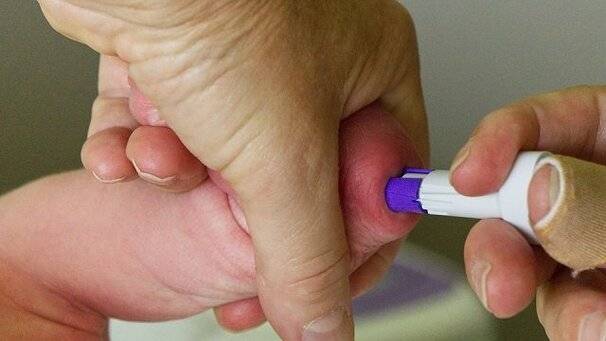
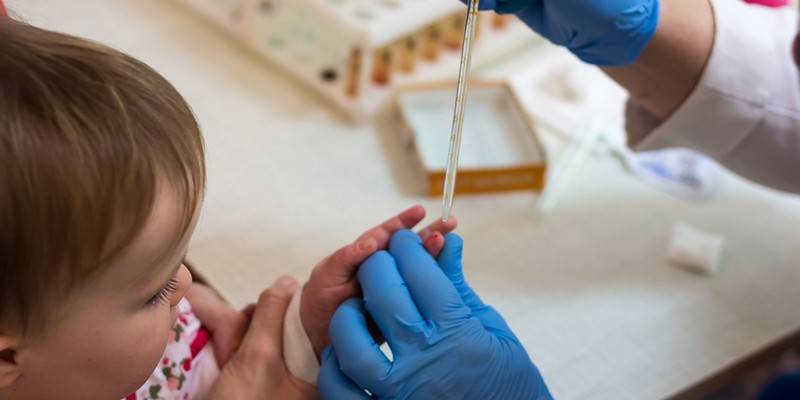
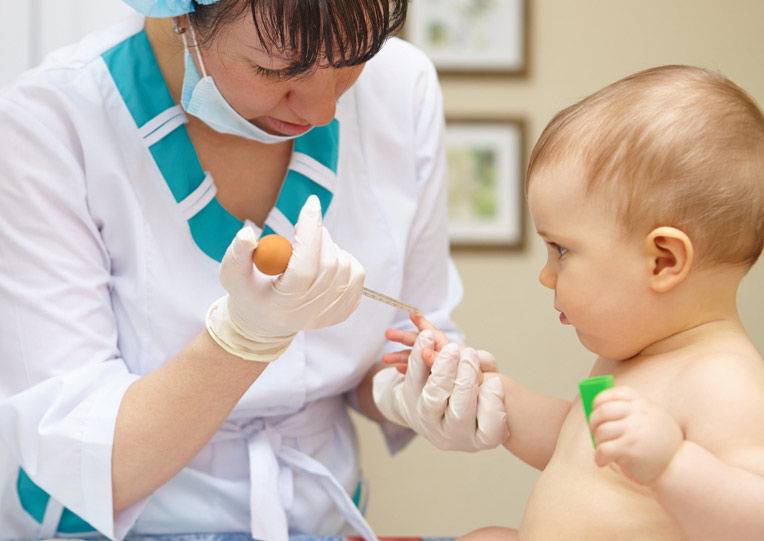
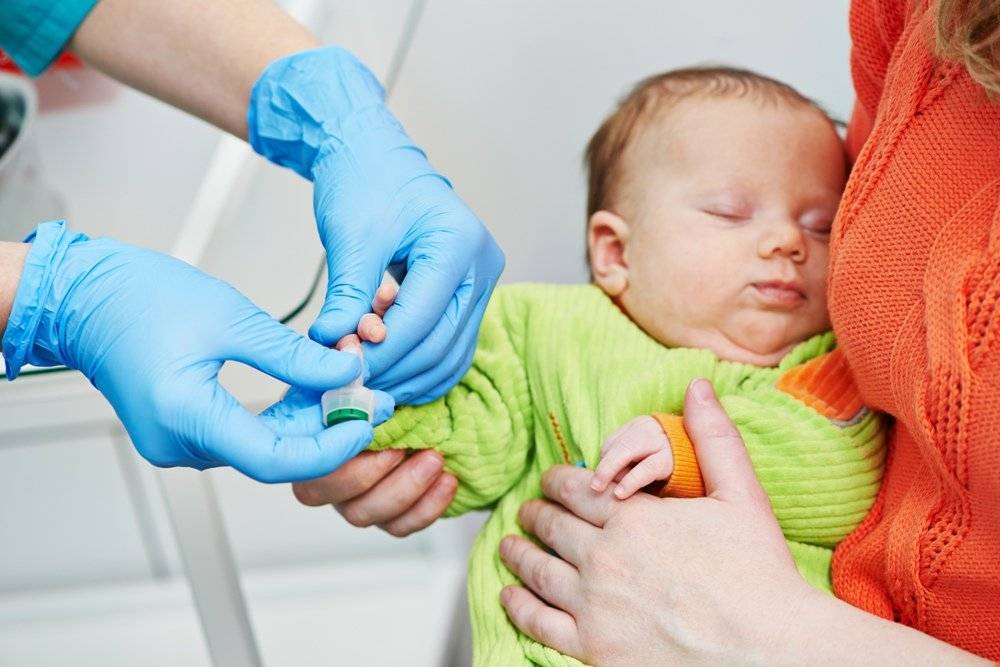
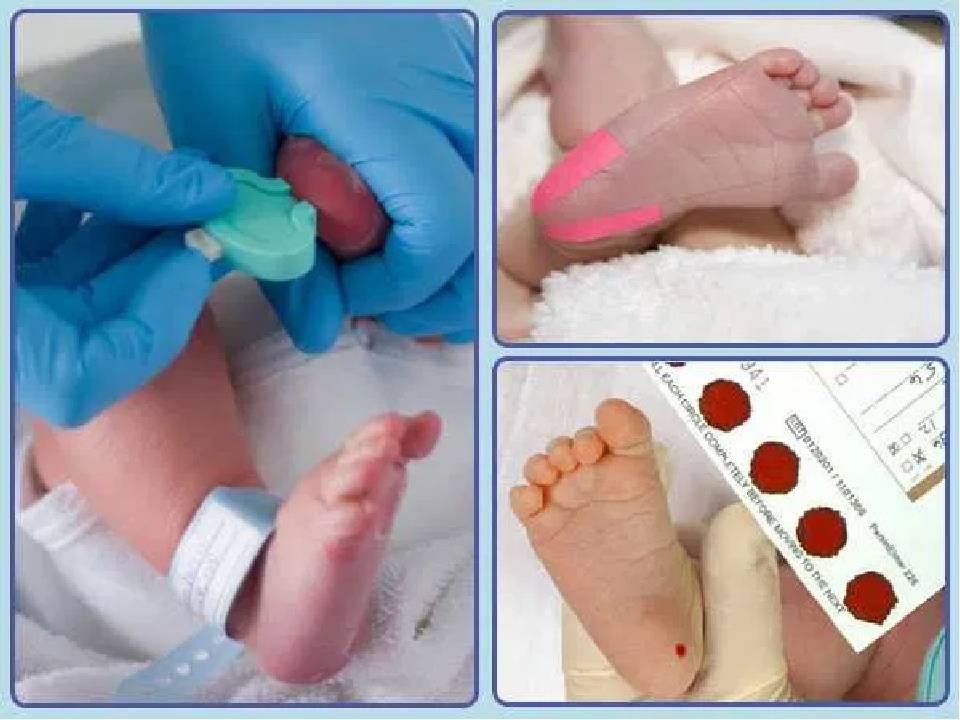
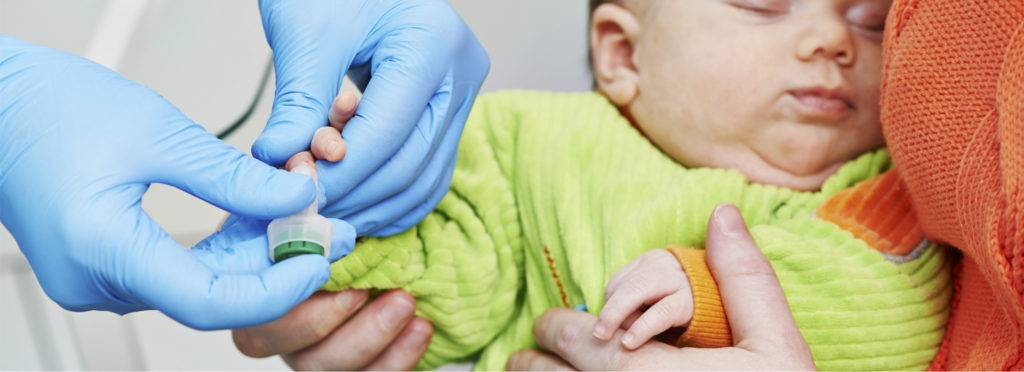
- Лаборант должен обязательно работать в защитных резиновых перчатках, используя только одноразовые стерильные инструменты. Поэтому лучше всего перед сдачей анализа приобретите в аптечном пункте одноразовые перчатки, специальный скарификатор и спиртовые салфетки (или же вату и спирт).
- В настоящее время разработаны специальные автоматические скарификаторы для маленьких детей, доставляющие минимум боли и дискомфорта крохе во время процедуры.
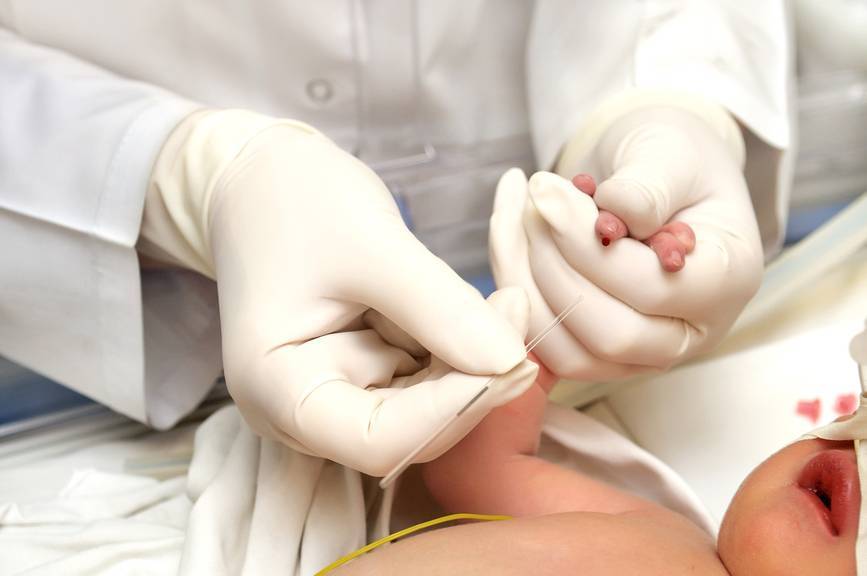
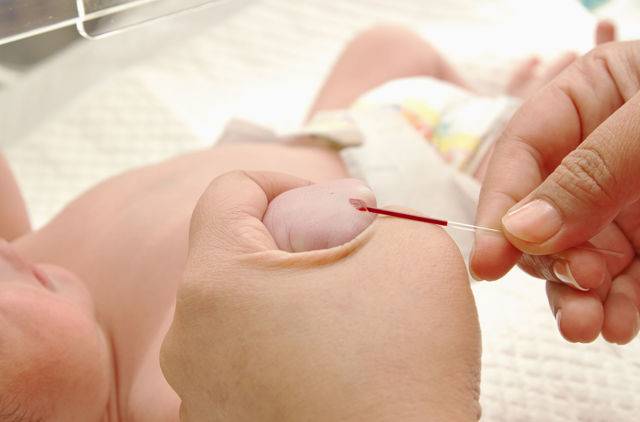
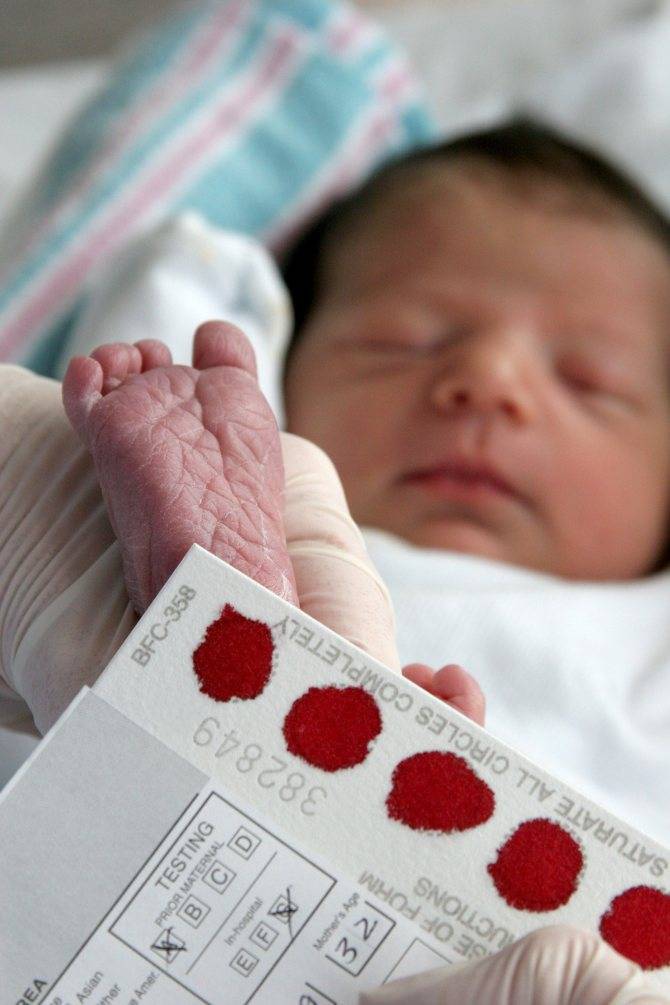
- Кровь берется из безымянного пальчика на левой руке. Предварительно палец протирают спиртом, после прокола первая капля крови снимается спиртовой салфеточкой.
- После забора нужного количества крови область прокола необходимо прикрыть ваткой, смоченной спиртом. Так как ребеночек маленький, мама должна придерживать ватный тампон в течение некоторого времени.
Молодым родителям важно знать, что процедура довольно неприятная и болезненная для ребенка, поэтому малыш (особенно в возрасте старше полугода) будет капризничать и пытаться убрать ручку. Следовательно, нужно крепко удерживать кроху, и, конечно же, успокаивать
Показания для анализа крови у детей
Первый раз кровь из вены берут у ребенка сразу после рождения, а затем анализ назначают при подозрениях на то или иное заболевание. Основные виды анализов, для которых требуется венозная кровь:
- биохимия;
- определение уровня сахара в крови (рекомендуем прочитать: норма сахара в крови у детей по возрастам);
- серологический анализ;
- аллергопробы;
- группа крови и резус-фактор.
ЧИТАЕМ ТАКЖЕ: как определяется резус крови ребенка по группе крови родителей: таблица резус-факторов
Иными словами, для направления на анализ крови из вены должны быть серьезные основания. Исследование позволяет выявить такие серьезные заболевания, как гепатит, сахарный диабет, инфекционные поражения. Для получения результата обычно хватает 5 мл материала.
Если родители обращаются к аллергологу в связи с тем, что у ребенка постоянно проявляется реакция на раздражители (шелушение кожи, высыпания, зуд), врач тоже выдаст направление на анализ венозной крови. Материал берут и в случае, если у малыша есть предрасположенность к астме. Кровь изучают на чувствительность сразу к сотне аллергенов, список которых составляется индивидуально для каждого пациента.
Для забора венозной крови врач должен предъявить весьма серьезные показания
Родителям стоит знать, что не все лаборатории делают расширенный анализ на аллергены. Следует заранее изучить этот вопрос и выбрать подходящую клинику, чтобы сдать кровь и получить полную картину чувствительности крохи к внешним раздражителям.
Для выявления инфекционных заболеваний требуется серологический анализ. В их число входят токсоплазмоз, паротит, краснуха, герпес, корь. Только после получения результатов специалист может назначить эффективное лечение.
ЧИТАЕМ ТАКЖЕ: прививка корь, краснуха, паротит: возможные побочные действия
Изучение крови на содержание сахара проводят при подозрении на сахарный диабет. Этот анализ важен и при нарушении функций поджелудочной железы. при признаках эпилепсии (рекомендуем прочитать: основные признаки эпилепсии у детей). Исследование на резус-фактор и группу крови делают в экстренном случае, например, перед процедурой переливания крови.
Почему считаются безболезненными
Прежде всего, ребенок не боится укола, так как не видит саму иголку. Кроме того, игла очень маленькая, поэтому болезненные ощущения от прокола кожи практически отсутствуют. Диаметр иголки в ланцетах для детей составляет 0,25-0,8 мм, а ее длина – 1,2-1,8 мм. Такие иголочки совсем крохотные и кожа травмируется по минимуму.
В результате прокол практически безболезненный и заживает очень быстро. А это важные факторы при выборе устройства, которым берут кровь у деток младше года, а также у детей, которые очень боятся уколов.
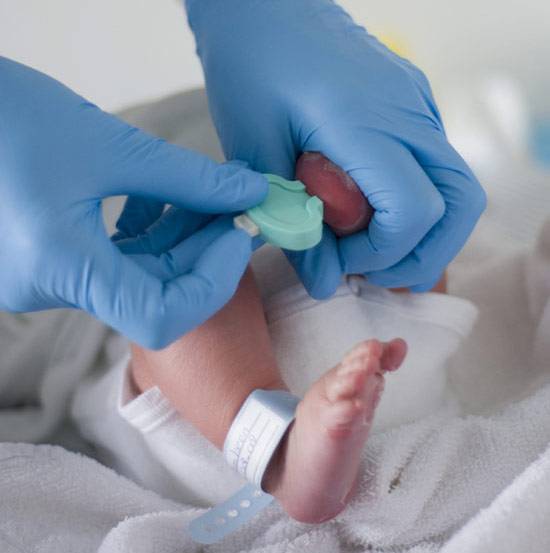
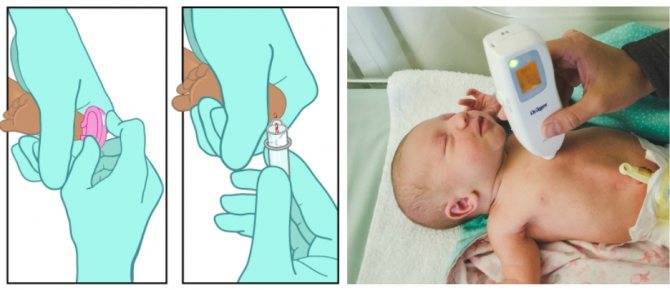
Чтобы набрать кровь с помощью ланцета, нужно:
- Открутить и снять со скарификатора защитный колпачок.
- Плотно приложить корпус устройства к пальцу ребенка.
- Мягко нажимая на палец, отобрать нужное количество крови.
Все применяемые для забора капиллярной крови на клинический анализ в детском возрасте ланцеты являются одноразовыми, поэтому после использования их необходимо утилизировать. Повторное применение невозможно, даже если захотеть это сделать – как только выполняется забор образца крови, иголка втягивается внутрь корпуса и сразу же блокируется. Это сделано ради безопасности пациентов, чтобы исключить риск инфицирования. Кроме того, набранная через иглу кровь не контактирует с окружающей средой, поэтому результат анализа будет очень точным.
Если речь идет об анализе крови на сахар, выполняемом в домашних условиях ребенку с диабетом, то ланцет будет немного другим. Для такой цели применяют универсальный прибор, вставляемый в глюкометр. Благодаря этому расход иголок уменьшается.
Использованный автоматический ланцет, которым набирали кровь из пальца ребенка для клинического анализа, недопустимо сразу после процедуры выбрасывать в урну вместе с другим мусором. Если ребенок заражен какой-либо инфекцией, такой ланцет может выступать источником заболевания.
Как и прочие отработанные материалы, контактировавшие с кровью человека, ланцеты относят к классу опасности Б. Такие медицинские отходы перед утилизацией обязательно обеззараживают. Ланцеты могут обрабатываться в автоклаве, а после такой стерилизации они считаются безопасным мусором, поэтому могут выбрасываться в любой мусорный бак.
Ланцеты, которыми безболезненно берут образец крови у детей, представлены такими моделями:
1. Автоматические ланцеты Medlance Plus от польской компании HTL-Strefa Inc. Они представлены несколькими видами с разным цветом корпуса – сиреневые приспособления подходят для деток (глубина проникновения иглы 1,5 мм), а синие являются универсальными (с иголкой длиной 1,8 мм).
2. Ланцеты компании Qlance. Этот китайский производитель предлагает для детей устройства с глубиной проникновения 1,8 мм. В ланцете фиолетового цвета диаметр иглы составляет 0,45 мм, а объем взятой крови – до 100 мкл. В ланцете синего цвета иголка имеет диаметр 0,8 мм. Таким прибором набирают от 100 до 150 мкл крови.
3. Автоматические ланцеты MR. Это тоже устройства китайского производства с трехгранным тонким острием. Для детей производятся ланцеты с глубиной прокола 1,8 мм – розовые и желтые.
4. Скарификаторы серии Vitrex Sterilance Lite II. Детям можно набирать кровь оранжевыми ланцетами этого бренда, глубина прокола которых составляет 1,8 мм.
5. Ланцеты PROLANCE. В ассортименте этой компании есть ланцеты с глубиной прокола от 1,4 до 1,8 мм голубого, синего, желтого и зеленого цвета, отличающиеся также диаметром иглы.
6. Ланцеты Mini Collect. Для детей предназначены фиолетовые ланцеты такого производителя с глубиной прокола 1,25 мм.
7. Устройства Acti-Lance. Иголочка фиолетового ланцета этой фирмы прокалывает кожу малыша на глубину 1,5 мм. Также можно воспользоваться и универсальным синим ланцетом Acti-Lance с глубиной прокола 1,8 мм.
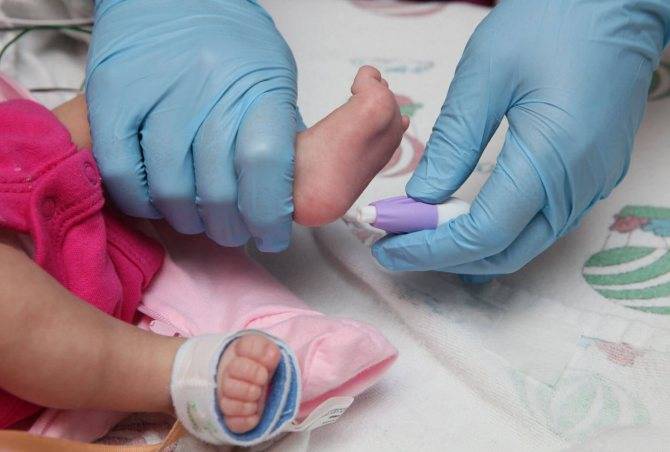
8. Ланцеты Bd Microtainer. Сиреневые приборы прокалывают кожу ребенка на глубину 1,5 мм, а розовые – на глубину 1,8 мм. В ассортименте имеются и ланцеты для младенцев до года, которыми можно набирать кровь из пятки.
Большинство мам, столкнувшихся впервые с использованием ланцетов в частных клиниках, остаются довольными таким приспособлением. Они отмечают, что детки действительно не плачут и не переживают, когда им берут кровь из пальчика с помощью ланцета. Сама процедура очень быстрая и малыши переносят ее очень хорошо, а никаких следов на пальце не остается.
Недостатком ланцетов для взятия крови на общий анализ называют лишь их отсутствие во многих поликлиниках, поэтому мамы должны покупать эти приспособления самостоятельно. Впрочем, они без труда приобретаются в медтехнике или в интернете, а стоят относительно дешево. К примеру, ланцеты Qlance или MR стоят всего 5-6 рублей за штуку, а за автоматический ланцет Medlance нужно заплатить 15-20 рублей.
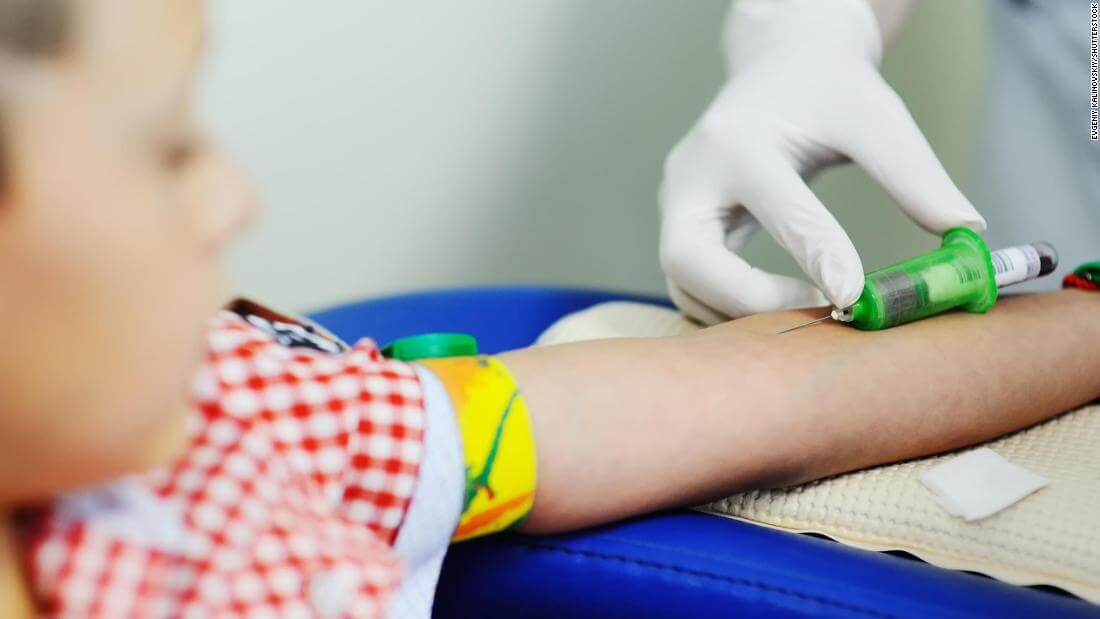
Что такое анализ венозной крови?
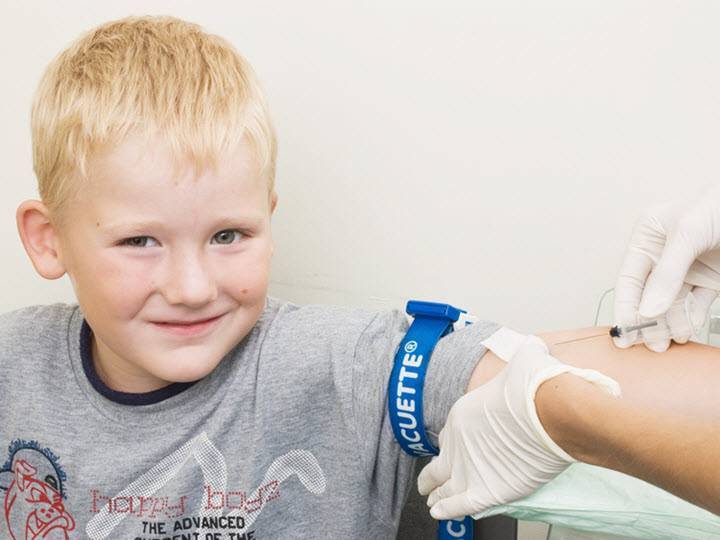
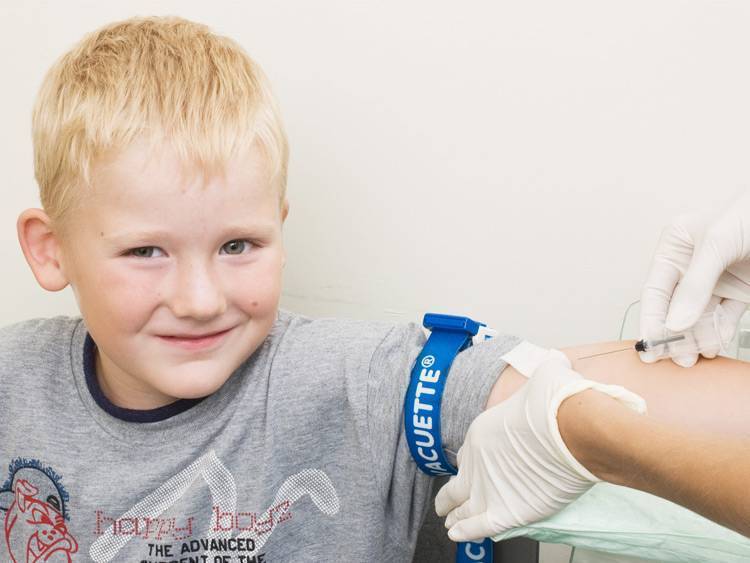
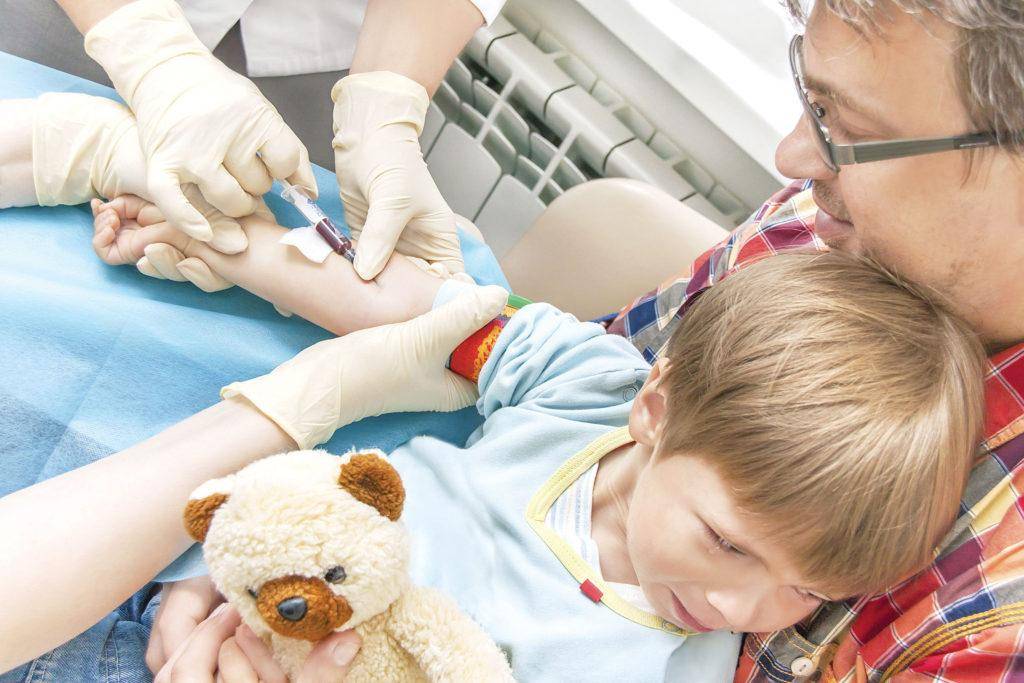
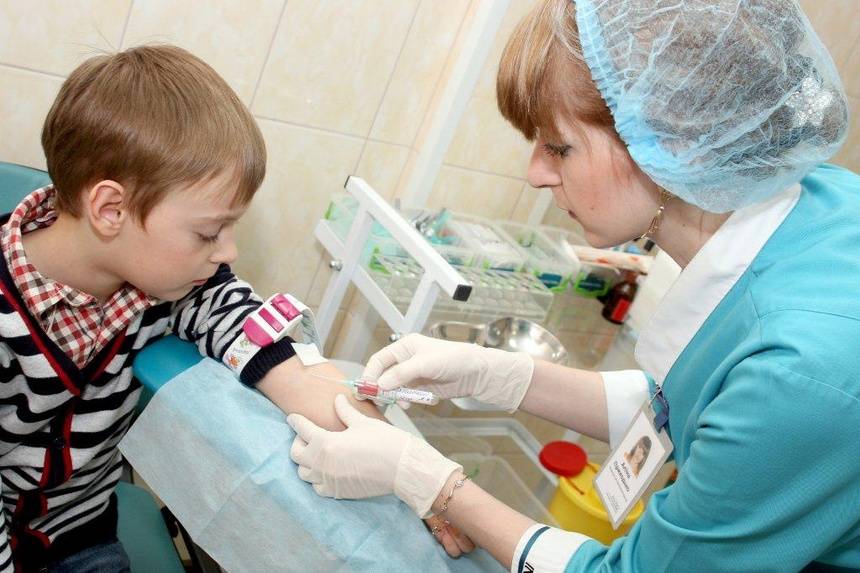
Кровь из вены позволяет получить более объективные данные о состоянии здоровья пациента. Венозную кровь у детей берут из срединной локтевой вены, латеральной подкожной вены руки, вен рук и ног, большой подкожной вены ноги, а также черепных вен (у самых маленьких). Сделать это можно двумя способами: открытым и закрытым.
Сегодня в большинстве случаев медсестры забирают кровь из вены шприцем, полой иглой или самотеком в пробирку. При этом были отмечены многочисленные случаи повторного использования игл и инфицирования пациентов и персонала. Сама технология открытого взятия крови также далека от совершенства – в этом случае происходит повышение риска разрушения клеток крови при ее переносе в пробирку. Кроме того, стеклянные пробирки могут разбиться, а кровь – впитаться в тампон, которым закрыта пробирка. Это небезопасная практика, которая чревата высоким риском инфицирования медицинской сестры и сотрудника лаборатории, а также распространения гемоконтактных инфекций.
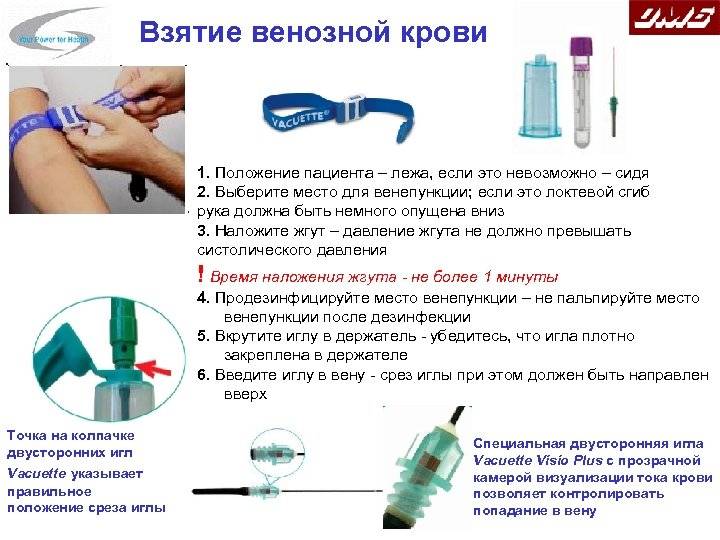
Оптимальным вариантом получения крови для исследования сегодня является так называемый закрытый способ с использованием вакуумных систем. Это современное медицинское изделие, позволяющее избегать ошибок, нередко возникающих при использовании систем открытого типа. Закрытая система состоит из вакуумной пробирки, держателя и иглы. Пробирка позволяет набрать необходимый объем крови, а особым образом заточенная игла со специальным силиконовым покрытием легко проникает под кожу, не вызывая болевых ощущений.
После поступления в пробирку кровь будет надежно храниться в такой пробирке, что исключает возможность утраты материала и необходимость отправляться с ребенком на повторный анализ.
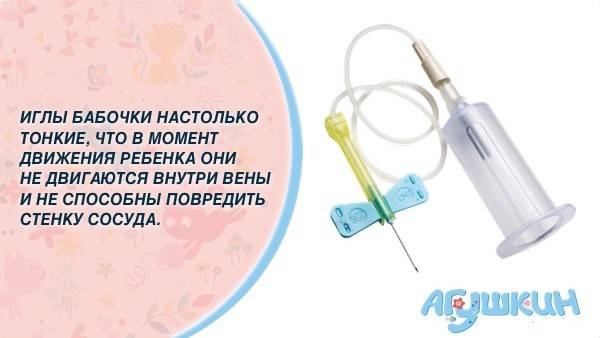
Для того, чтобы избежать взятия чрезмерных объемов крови и сделать процедуру взятия крови наиболее безболезненной, специалисты рекомендуют использовать педиатрические вакуумные пробирки, а также иглы-бабочки с катетером небольшой длины и небольшим диаметром иглы и с прозрачной камерой, которая позволяет визуализировать момент попадания иглы в вену.
Сама процедура взятия крови закрытым способом проста и не вызывает болевых ощущений. На анализ такого типа медсестре понадобится примерно 30 секунд – за это время ребенок даже не успеет испугаться, а значит, родителям и медицинскому персоналу в будущем не придется тратить время на разъяснения и уговоры: «Это совсем не больно». Таким образом, диагностика будет проведена быстро и точно, а маленький пациент – избавлен от страха, который порой сопровождает человека на протяжении всей его жизни.
1 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
2 Носкина Н.А. Рекомендации по взятию крови у новорожденных // Вестник Ассоциации медицинских сестер России. 2013. С. 36.
3 Сборник материалов для организации работы медицинской сестры отделения новорожденных // Санкт-Петербург: РАМС, 2013. С. 4.
4 Носкина Н.А. Рекомендации по взятию крови у новорожденных // Вестник Ассоциации медицинских сестер России. 2013. С. 36.
5 Скороходова Т. Г., Матушкина С. В., Грищенко Д. А. Современные технологии для качественного анализа капиллярной крови // Клинико-лабораторный консилиум. № 1 (45). февраль 2013. С. 34.
6 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
7 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
8 Рекомендации по взятию крови венозной и капиллярной крови у детей и новорожденных // Вестник Ассоциации медицинских сестер России. 2014. С. 20-22.
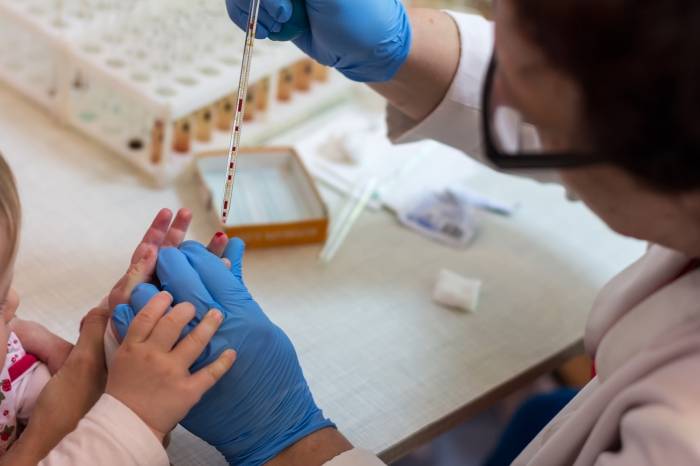
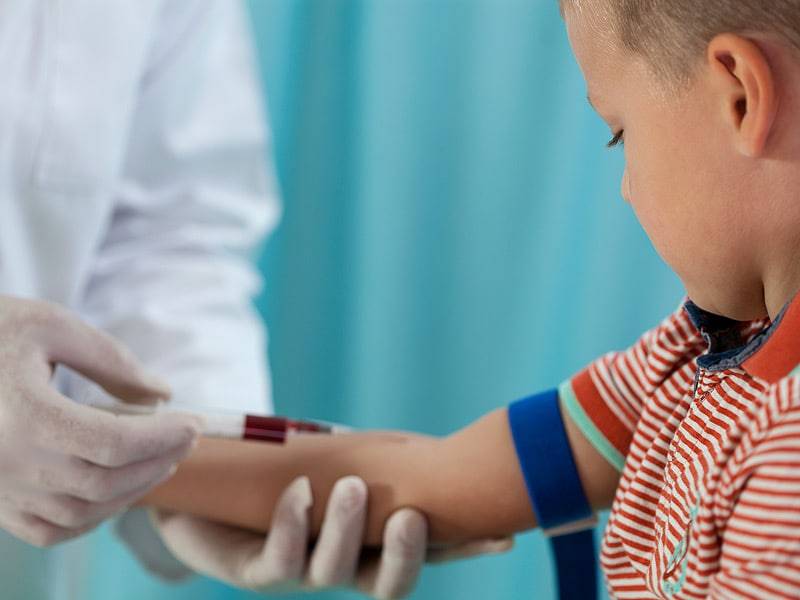
Особенности строения сосудов у грудничков
Для забора венозной крови у малютки могут использоваться следующие места:
- Сгиб локтя – у новорожденного до трех месяцев зачастую не удается обнаружить локтевую вену.
- Предплечье или стопа.
- Тыльная сторона ладони.
- Ножные икры.
- Вены на поверхности головы и лба используются в крайних случаях, когда манипуляцию нельзя провести на других участках тела.
Все анализы сдаются натощак, в утренние часы. Для грудничков эти условия соблюдать необязательно, хотя надо постараться выполнить процедуру между кормлениями. При этом необходимо:
- проконсультироваться с врачом, если ребенок принимает лекарственные препараты;
- не сдавать кровь после проведения физиопроцедур, массажа, рентгена и УЗИ.
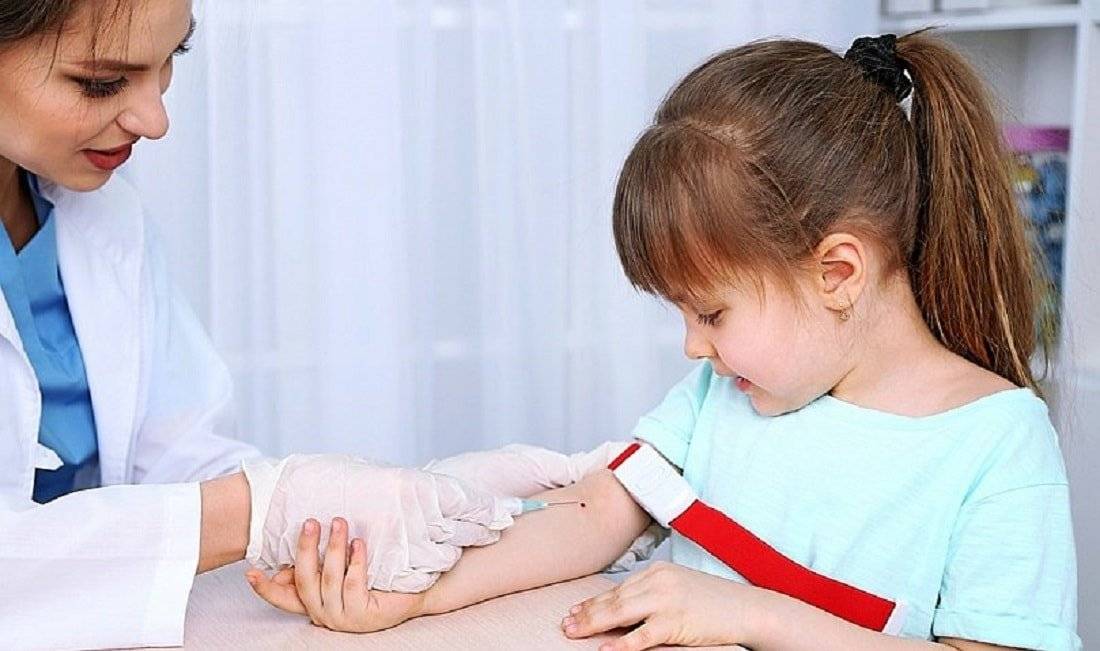
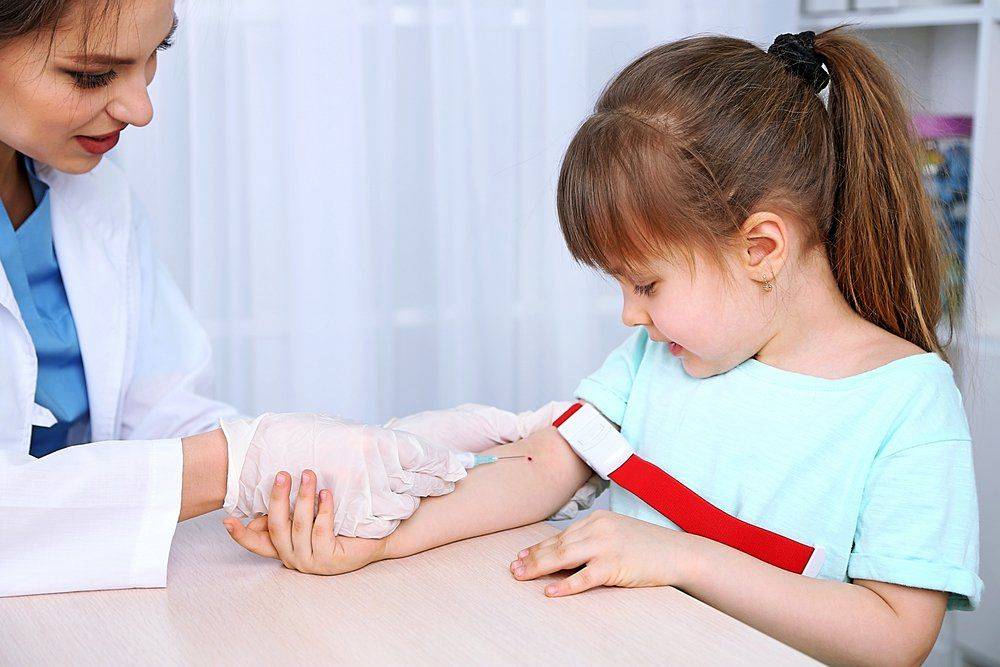
Техника забора крови у детей грудничкового возраста такая же, как и у взрослых. При этом применяют жгут, который накладывают выше локтя на среднюю часть плеча. Место введения иглы в кровеносный сосуд обрабатывают обеззараживающим средством. Вводят иглу, ослабляют жгут и берут необходимый объем крови. Иглу освобождают из сосуда, жгут снимают, место инъекции зажимают ватным тампоном с антисептиком для остановки крови.
Родителям необходимо ответственно подойти к выбору медицинского учреждения и заранее проконсультироваться у знакомых, как берут кровь из вены у грудничков в той или иной лечебной лаборатории. Многое зависит от медицинского работника. Он должен быть настоящим мастером своего дела и проводить все манипуляции быстро и безболезненно, не вызывая у малыша беспокойства и испуга. Немаловажную роль имеет и положительный психологический настрой взрослых.
Важно верить, что грамотный медперсонал все манипуляции выполнит правильно и без лишней болезненности. Для минимизации неприятных последствий ребенку надо дать немного времени, чтобы он освоился с новой обстановкой в процедурной. В некоторых клиниках практикуется взятие биологической жидкости без присутствия родителей
В некоторых клиниках практикуется взятие биологической жидкости без присутствия родителей.
Строение вен у взрослого и у малыша сильно разнится. С возрастом положение вен, расположенных максимально близко к поверхности кожи, меняется. У грудничков и годовалых детей внутренняя венозная сеть густая, поэтому поверхностные вены на ее фоне просматриваются с трудом или не видны вовсе. Затрудняет поиск вен и то обстоятельство, что у самых маленьких пациентов хорошо развита подкожная жировая ткань, рыхлая по своей структуре.
Первым делом, анализ крови из вены проводится натощак. Поэтому, стоит на него записываться ранним утром, чтобы после ребенок мог покушать. С новорожденными и грудными детьми соблюсти это правило очень сложно. Но если вам требуется точный результат, например при измерении уровня глюкозы, то стоит всерьез обсудить этот момент с педиатром и найти оптимальное решение.
Мамам на заметку!
Девочки привет) вот не думала, что и меня коснется проблема растяжек, а еще буду писать про это))) Но деваться некуда, поэтому пишу тут: Как я избавилась от растяжек после родов? Очень буду рада, если и вам мой способ поможет…
Самое распространенное место для взятия крови из вены у малышей. Процедура проводится также, как и взрослым: рука перетягивается жгутом, место укола смазывается спиртом, осуществляется прокол вены, далее сбор крови в пробирку, снятие жгута, извлечение иглы и прикладывание ватки со спиртом.
- Вены предплечья.
- Тыльная сторона ладони.
- Вены на голове/лбу, икры ног.
Эти места для взятия крови используются в том случае, если во всех остальных частях тела младенца невозможно точно найти вену для забора крови.
Чтобы процесс не был таким волнительным, желательно сдавать анализ в проверенной клинике с квалифицированной опытной медсестрой.
Если вас попросят выйти на время забора крови — отнеситесь к этому с пониманием. Лишняя нервозность ни к чему, и за пару минут вашего отсутствия ничего страшного не случится. Если медперсонал практикует взятие крови без присутствия родителей, значит, это проверенный и продуктивный метод, будьте уверены, что все пройдет хорошо.
После процедуры подарите ребенку хорошие положительные эмоции — обнимите и поцелуйте, займитесь с ним тем, что он любит — соберите пирамидку, почитайте книгу, посмотрите любимый мультфильм, чтобы не осталось никакого негатива.
Взятие крови из вены — процесс тревожный, как для мамы, так и для малыша. Болезненные ощущения причинят небольшой дискомфорт грудничку, но в течение нескольких минут они исчезнут без следа. Не создавайте панику, будьте уверенны в необходимости происходящего, тогда и ваш ребенок, глядя на вас, будет вести себя спокойнее. Будьте здоровы!
Важная информация
Многих родителей волнуют правильные нормы крови в детском организме. Общий анализ исследует: эритроциты, лейкоциты, а также гемоглобин, лимфоциты, моноциты, прочие элементы. Также выясняют размеры клетки, форму и зрелость эритроцитов. Отвечают тромбоциты за свертываемость крови. Количество этих элементов определяется с помощью общего анализа. Биохимический анализ из вены помогает выявить триглицериды. Также кровь берут на аллергию.
Эритроциты
На 4-й,5-й,6-й,7-й дни нормы (эритроциты) – 4.0 до 6.6×10¹²/л. Эритроциты на 2- неделе – 3.6 до 6.2×10¹²/л. Если нормы понижены, у ребенка может развиться анемия. Возникает она в результате разных причин, но в итоге ослабляет организм, поскольку органы слабее снабжаются кровью.
У маленьких детей нормы таких клеток, как эритроциты, редко бывают повышены. Обычно это ненормальные состояния, которые носят название «эритремия». Нормы в крови эритроцитов могут быть высокие при пороке сердца, заболеваниях крови, обезвоживании всего организма.
Родителям необходимо знать и про rdw. Это показатель разнородности по объему всех эритроцитов. Забор крови на rdw помогает определить разницу между маленькими и большими клетками. Как только в крови появились разные по объему клетки, начинается анизоцитоз. Так бывает с возрастом, но иногда явление возникает из-за анемии или злокачественной опухоли. Чтобы это исключить, врачи рекомендуют сделать забор крови, чтобы провести анализ на rdw.
Обычно кровь у детей на rdw берут, когда идет назначение общего анализа. Если есть подозрения на болезни или анемию, могут предложить взятие крови из вены и тогда же сделать анализ на rdw. Обычно анализ крови из вены на rdw помогает определить тип анемии, а также ее диагностировать.
Тромбоциты
Представляют собой кровяные пластинки. Долго они не живут, существуют в течение 2–10 дней, затем разрушаются в органах, обычно в печени, селезенке. Тромбоциты выполняют важную функцию: образовывают сгусток и закрывают фрагменты повреждений в сосудах, препятствуя попаданию инфекций. Тромбоциты останавливают кровотечение, восстанавливают поврежденные ткани.
Показатели нормы в крови таких веществ, как тромбоциты:
- в возрасте до года тромбоциты – 150–350*109/л;
- у детей старше года – 180–320*109/л;
- у новорожденных детей – 100–420*109/л.
Если нормы понижены, это демонстрирует тромбоцитопению. Означает имеющуюся аллергию на препараты. Иногда сниженные нормы – следствие инфекционных болезней. На это может влиять и взятие, переливание крови, в которой тромбоциты содержатся в маленьком количестве.
Лимфоциты
Важные вещества – лимфоциты отвечают за иммунную систему всего организма. Это одни из главных клеток. Это значит, что лимфоциты способы вырабатывать защитные тела, которые оберегают организм от вредных бактерий и агрессивной окружающей среды.
Нормы таких клеток, как лимфоциты, в возрасте у детей до года – 50. В 4 года нормы не изменяются. Лимфоциты также остаются в норме 50.
Иногда лимфоциты могут быть высокие. Причины того, что нормы изменились:
- инфекции;
- лекарства, которые вызвали гиперчувствительность и аллергию;
- заболевания эндокринной системы, бронхиальная астма, прочие болезни;
- периоды восстановления после болезней, операций;
- голодание, сильная анемия.
Лимфоциты понижены, если:
- у ребенка грипп, воспалительные процессы;
- ожоги, травмы;
- были проведены серьезные операции;
- иммунодефицит;
- гнойнички, воспаления.
Моноциты
https://youtube.com/watch?v=jnHwQ72xQvE
Представляют собой участки белой крови большого размера. Моноциты выполняют важную функцию: уничтожают плохие микробы. Показатели, которые должны содержать моноциты:
- у детей от года до 12 лет нормы – 2–11%;
- с 12 до 18 лет нормы должны быть 3–12%.
Если моноциты повышены, это свидетельствует о серьезной инфекции. Вот почему так важен общий анализ крови, если у детей обнаружилась болезнь. Сифилис, малярия, туберкулез – повышенные моноциты вполне могут свидетельствовать об этих серьезных заболеваниях. Потребуется расшифровка.
Если моноциты в крови повышены, родителям следует насторожиться: у ребенка может оказаться серьезная инфекция в неокрепшем организме. Моноциты могут свидетельствовать и об имеющихся злокачественных опухолях. Моноциты могут быть и снижены. Нормы понижены, если у детей лейкоз.
Какие существуют правила переливания крови?
К общим правилам проведения процедуры относятся следующие:
Несоблюдение этих правил опасно, так как приводит к развитию у пациента тяжелых осложнений.
Алгоритм переливания крови
Информация о том, как правильно выполнять переливание крови, чтобы не допустить возникновение осложнений, давно известна медикам: существует специальный алгоритм, согласно которому проводится процедура:
Определяется, есть ли противопоказания и показания к проведению переливания. Также проводится опрос пациента, в процессе которого выясняют, проводили ли ему переливание крови ранее, и если у него был такой опыт, то возникали ли осложнения
Если пациент женского пола, при опросе важно узнать, был ли опыт патологических беременностей. Проводятся исследования, которые позволяют узнать характеристики крови пациента
Подбирается подходящий по характеристикам донорский материал. После проводится макроскопическая оценка для определения его годности. Если присутствуют признаки инфицирования во флаконе (наличие сгустков, хлопьев, помутнений и других изменений в плазме), этот материал недопустимо применять. Анализ донорского материала по системе групп крови. Проведение проб, которые позволяют узнать, подходит ли реципиенту материал донора. Переливание осуществляется капельно, а перед началом процедуры донорский материал либо нагревают до 37 градусов, либо оставляют при комнатной температуре на 40-45 минут. Капать нужно со скоростью 40-60 капель в минуту. Во время проведения гемотрансфузии пациент находится под непрерывным наблюдением. Когда процедура завершена, небольшое количество донорского материала сохраняется, чтобы его можно было исследовать при возникших у реципиента нарушениях. Доктор заполняет историю болезни, в которую попадает следующая информация: характеристика крови (группа, резус), информация о материале донора, дата проведения процедуры, результаты проб на совместимость. Если после проведения гемотрансфузии возникли осложнения, эта информация записывается. После переливания крови за реципиентом наблюдают в течение суток, также проводятся исследования мочи, измеряется кровяное давление, температура, пульс. На следующий день реципиент сдает кровь и мочу.
Почему нельзя переливать другую группу крови?
Если человеку введут кровь, которая ему не подходит, начнется реакция отторжения, связанная с реакцией иммунной системы, воспринимающей эту кровь как чужеродную. Если будет перелито большое количество неподходящего донорского материала, это приводит к смерти пациента. Но ошибки такого рода в медицинской практике крайне редки.
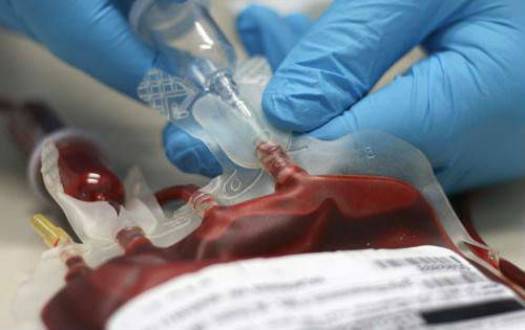
Сколько длится переливание крови?
Скорость вливания и общая продолжительность процедуры зависит от разных факторов:
- Выбранного метода введения;
- Количества крови, которую нужно перелить;
- Особенностей и тяжести заболевания.
В среднем переливание крови длится от двух до четырех часов.
Как делают переливание крови новорожденным?
Дозировка крови для новорожденного определяется в индивидуальном порядке.
Чаще всего переливание крови проводится для лечения гемолитической болезни и имеет следующие особенности:
- Применяется метод обменного переливания крови;
- Переливают материал либо первой группы, либо той, которая выявлена у ребенка;
- Применяется для переливания эритроцитарная масса;
- Также капают плазму и растворы, замещающие ее;
- Перед процедурой и после вводится альбумин в индивидуальной дозировке.
Если ребенку перелили I группу крови, его кровь временно приобретает эту группу.