SQLITE NOT INSTALLED
Замороженные эмбрионы ждут своего часа
Если женщина по программе ЭКО сдавала свои яйцеклетки, то репродуктологи обычно советуют заморозить эмбрионы, которые удалось получить.
«Представьте: в первый раз женщина попала к нам в 34 года, у неё тогда удалось получить пять яйцеклеток. Сколько мы можем получить через несколько лет? Ноль. Поэтому мы в первый раз подсаживаем 1-2 эмбриона (по закону больше нельзя), а остальные с согласия пациентки замораживаем», – говорит врач-репродуктолог Радха Арипова.
Если беременность наступит, то женщина может родить, а через несколько лет пройти ещё одну процедуру ЭКО со своими же эмбрионами. Если же беременность не наступит, то уже через месяц (платно, за 150 тысяч тенге, не в рамках квоты) можно повторить попытку. В обоих вариантах замороженные эмбрионы – выход из положения.

Содержание материала обойдётся в 3500 тенге в месяц, а храниться он будет до тех пор, пока пациентка не напишет заявление на утилизацию.
«Когда ЭКО только появилось в Казахстане, репродуктологам разрешалось переносить три-четыре эмбриона – рождались тройняшки и четверняшки. В некоторых случаях приходилось делать редукцию – это внутриутробная остановка сердцебиения эмбрионов. Процедура очень сложная, потому решено было изменить закон, теперь подсаживаем не более двух эмбрионов», – говорит Радха Арипова.
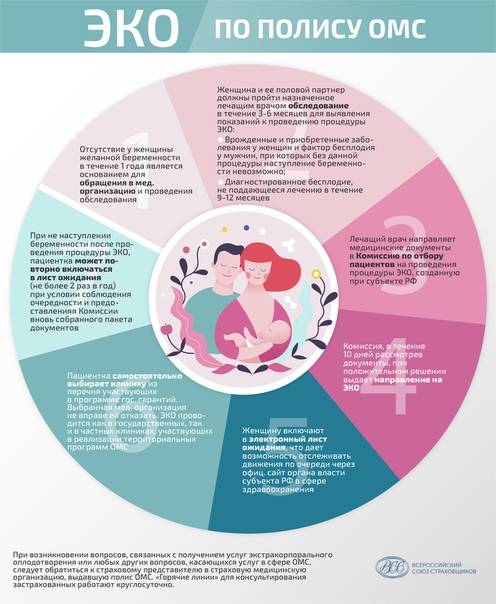
Те женщины, которые не забеременели в результате ЭКО, повторно получают от репродуктологов справку ВКК и снова встают в очередь. Но получить квоту в тот же год они не смогут.
Ответы на важные вопросы по ЭКО по ОМС от нашего специалиста
В разделе приведены ответы на вопросы, которые беспокоят многих будущих родителей, особенно мам. Ведь для получения положительного результата их интересует любая информация.
Сколько эмбрионов подсаживают
Решение о количестве подсаживаемых эмбрионов принимается из индивидуальных показаний пациента. В некоторых случаях достаточно одного, но сложных состояниях пациента врачи перестраховываются – закрепляя два эмбриона.
ЭКО в естественном цикле по ОМС
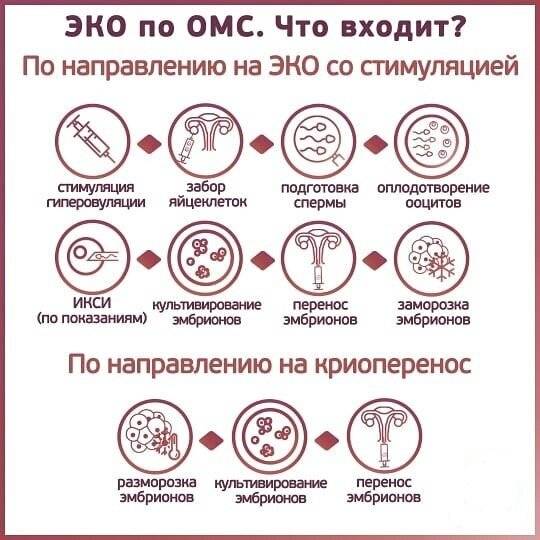
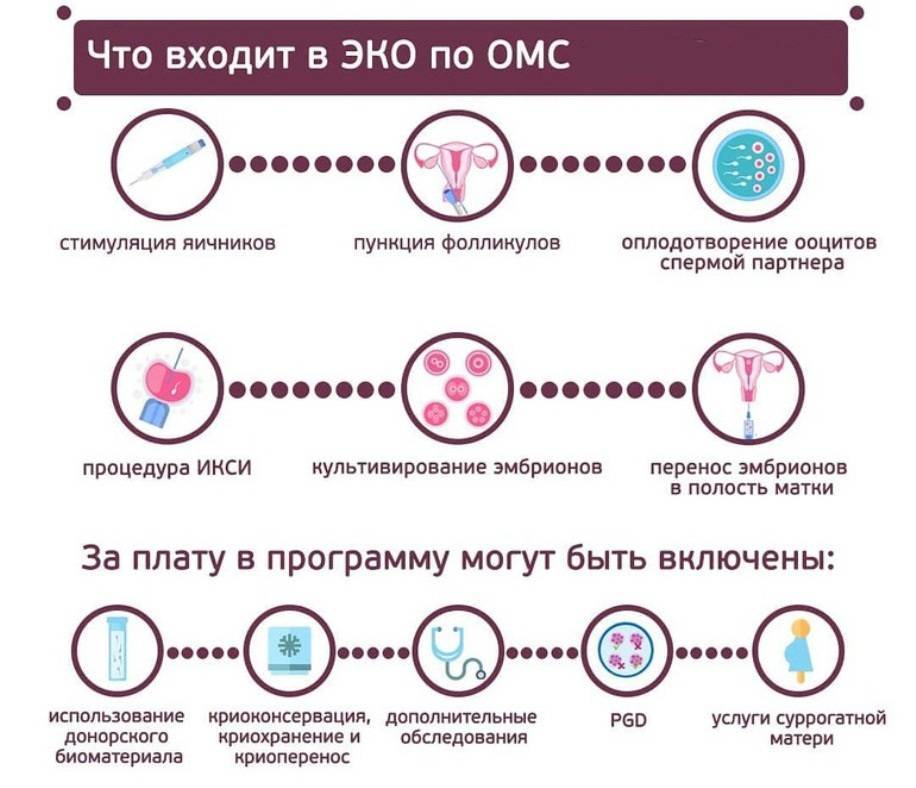
В соответствии с приказом Минздрава №107 по ОМС предусмотрено проведение базовых мероприятий, перечень которых естественный цикл не предусматривает.
Дают ли больничный при ЭКО
Да, больничный лист выдают лицензированные медучреждения. В ином случае, государственные больницы. Его оформление происходит со дня первой стимуляции, а закрытие приходится на дату проведения исследования результата ЭКО.
Сколько попыток ЭКО можно делать по ОМС
Что делать после неудачного ЭКО? В соответствии с действующими нормативно – правовыми актами женщина не может претендовать на ЭКО не более двух раз в год. Но вторая попытка предприниматься не ранее шести месяцев.
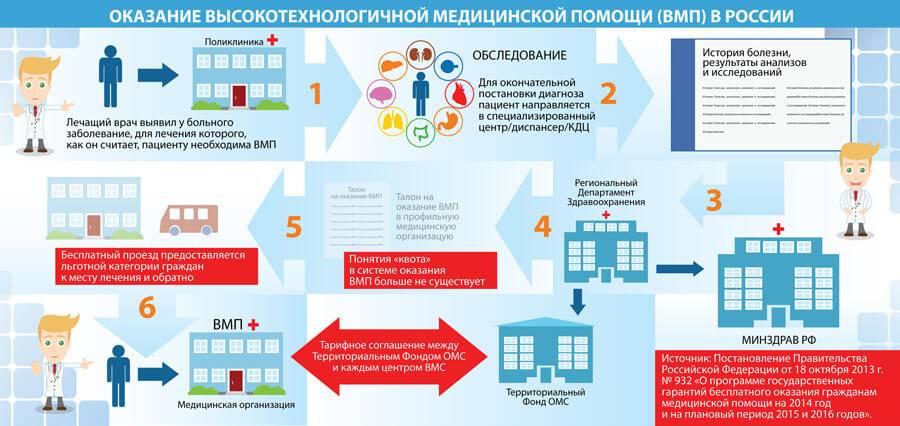
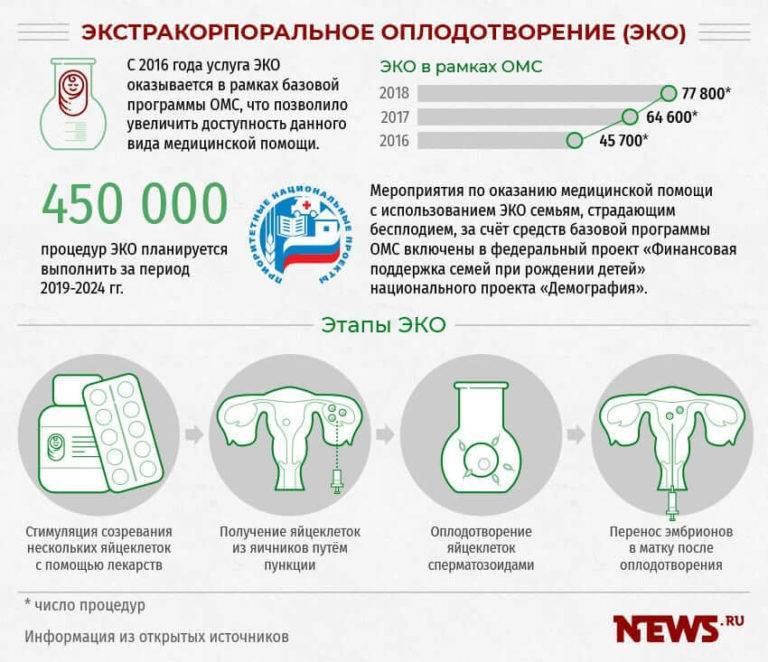
Забота государства о семьях неспособных самостоятельно зачать детей не ограничивается финансированием из федерального бюджета. Регионами России принимаются местные программы, выделяются дополнительные квоты для репродуктивного зачатия. Супругам достаточно собрать документы, пройти исследовательские процедуры и долгожданный ребёнок войдет в их семью.
Если вам нужна помощь юриста, то просьба записаться на бесплатную консультацию на нашем сайте.
Просьба оценить пост и нажать на кнопки социальных сетей.
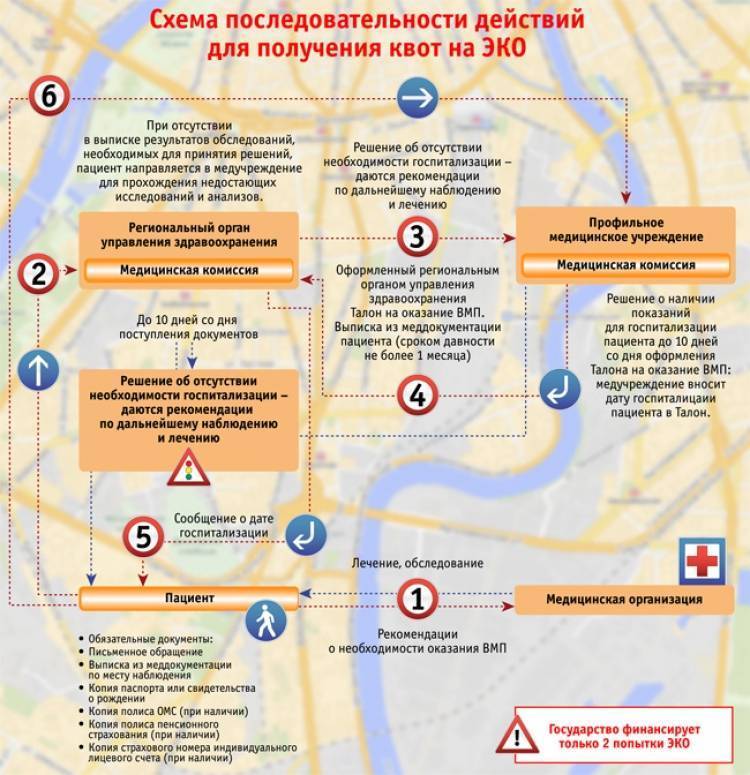
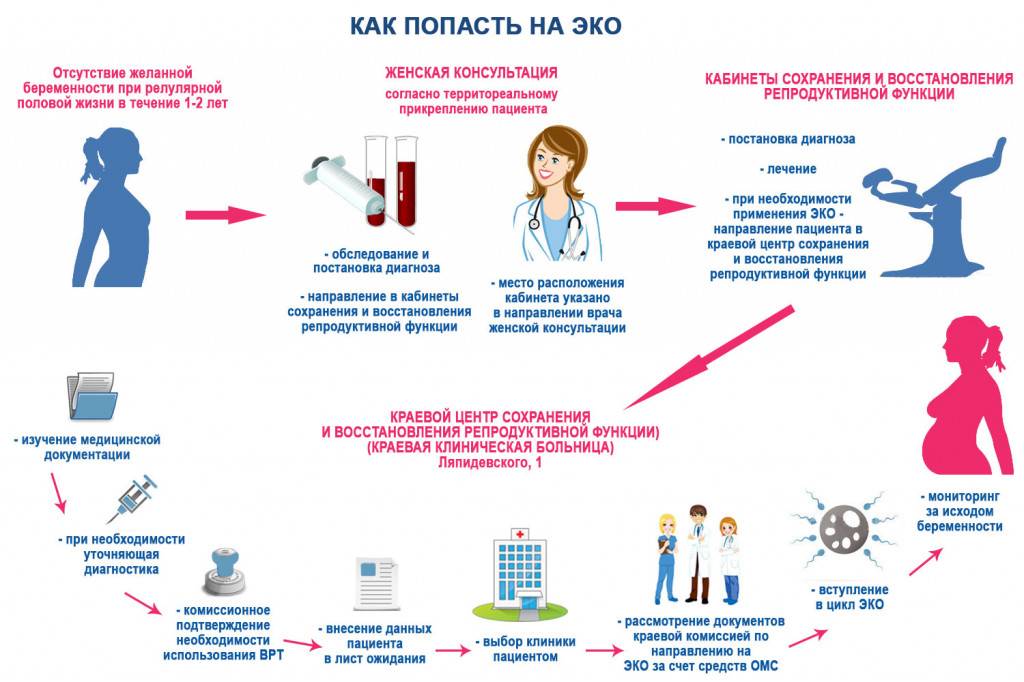
Документы для получения квоты на ЭКО
Вот полный список, какие документы нужны для получения квоты на ЭКО по ОМС в 2021 году:
- Результаты всех анализов и обследований (непросроченных).
- Официальная выписка от гинеколога. Такая выписка должна содержать диагноз – бесплодие.
- Направление на ЭКО с печатью и подписью главного врача.
- Действующие паспорта супругов/партнеров (с копиями).
- Оригиналы и копии СНИЛС обоих супругов/партнеров.
- Заявление о предоставлении процедуры ЭКО по территориальной программе обязательного медицинского страхования.
 Документов для заявки на квоту по ЭКО достаточно много. Большая часть из них анализы и заключения врачей. В начале оформления квоты нужны только паспорт, полис ОМС и СНИЛС обоих супругов/партнеров.
Документов для заявки на квоту по ЭКО достаточно много. Большая часть из них анализы и заключения врачей. В начале оформления квоты нужны только паспорт, полис ОМС и СНИЛС обоих супругов/партнеров.
Если документы примут, и комиссия удовлетворит заявление, пациента занесут электронную очередь на ЭКО. Также будет присвоен номер пациента. По номеру можно и нужно отслеживать свою позицию в очереди. Очередь отслеживается квартальном реестре. Доступ к реестру находится в соответствующем разделе сайта Минздрава РФ.
Сколько ждать в очереди?
Обычно ожидание занимает от 2-х до 3-х недель. Иногда приходится ждать месяц, бывает два. У всех по-разному. Все зависит от количества заявок. В 2021 году еще сложная эпидемиологическая обстановка. Короновирус только начал отступать, но ограничения снимать не спешат.
Про очередь на ЭКО очень подробно рассказывает девушка из следующего видео:
Стоимость ЭКО
Для тех, у кого есть полис ЭКО оплата происходит по квоте. Процедуру может выполнять частная клиника, страховая компания оплачивает максимально 141 000 рублей в 2021 году. Это максимальная сумма, на которую может рассчитывать пациент.
Если в процессе обследования выяснится, что понадобятся процедуры, не входящие в перечень бесплатных услуг, или лимит будет превышен – разницу оплачивает пациент. Обычно платить не приходится. Благодаря добавлению с прошлого года в квоту ИКСИ и ПГТ превысить сумму квоты редко получается.
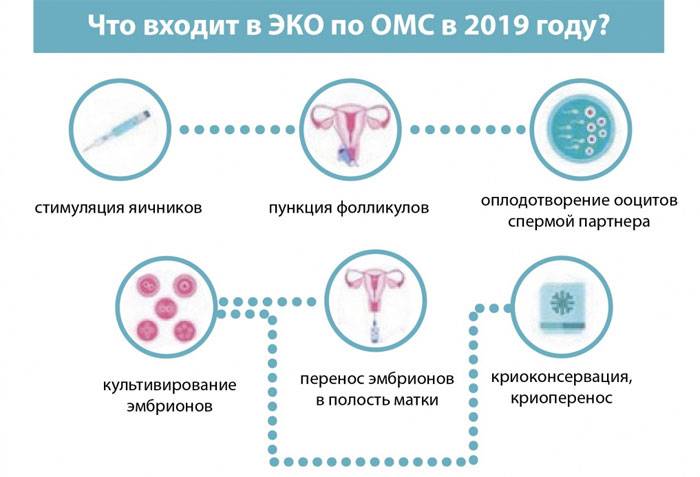
Коротко про ИКСИ по ОМС
ИКСИ показан прежде всего при мужском факторе бесплодия. В ситуациях при которых качество эякулята достаточно низкое без ИКСИ просто не обойтись. До недавнего времени такой услуги по ОМС не оказывали. Это крайне полезное нововведение с прошлого года.
В каких случаях предлагают сделать ИКСИ при ЭКО:
- Мужское бесплодие.
- Применение сперматозоидов, полученных хирургическим путем. Забор сперматозоидов таким способом требуется при обструктивной и необструктивной азооспермии, расстройстве эякуляции, 100% некрозооспермии в эякуляте.
- При использовании ооцитов после криоконсервации.
- Когда планируется ПГТ (PGD) (генетическое исследование перед оплодотворением).
- Если предыдущее ЭКО оказалось неэффективным.
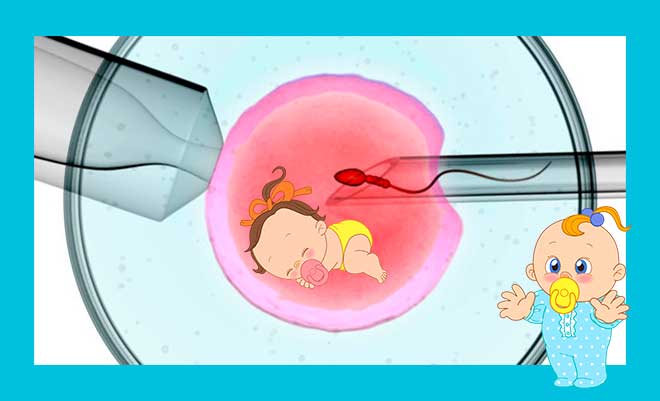 Вот так делается ИКСИ. На картинке видно, как сперматозоид вводится напрямую в яйцеклетку. Эта технология ЭКО так и расшифровывается : ICSI — IntraCytoplasmic Sperm Injection. Переводится дословно — введение сперматозоида в цитоплазму. Такая технология значительно повышает шансы.
Вот так делается ИКСИ. На картинке видно, как сперматозоид вводится напрямую в яйцеклетку. Эта технология ЭКО так и расшифровывается : ICSI — IntraCytoplasmic Sperm Injection. Переводится дословно — введение сперматозоида в цитоплазму. Такая технология значительно повышает шансы.
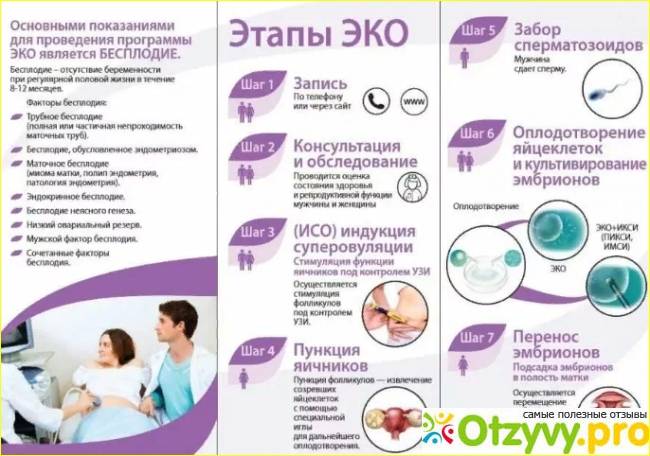
Обследования, необходимые перед ЭКО
Перед тем как вступить в программу ЭКО, все кандидаты на оплодотворение проходят обследование, которое выявляет противопоказания к применению методики и устанавливает уровень готовности организма к многомесячной беременности и самому процессу родов. Анализы для ЭКО по ОМС больницы не назначают самовольно, поскольку все они указаны в специальном указе Министерства Здравоохранения, в котором устанавливается порядок применения методик улучшения репродуктивной функции организма. Тут же уточняются противопоказания к их применению и ограничения использования технологий. Все это сделано для снижения риска возможных осложнений. Возможно назначение дополнительных процедур, необходимых в конкретных случаях из-за индивидуальных особенностей организма.
Ниже приведен список анализов для ЭКО по ОМС 2021 с процедурами, проводимыми в обязательном порядке женщинам, стоит ознакомиться с таблицей:
| № | Анализ или процедура | Сроки анализов |
| 1 | Мазок, который берут в гинекологическом кабинете на выявление возбудителей хламидиоза, уреплазмы и микроплазмы | 12 месяцев |
| 2 | Общий анализ крови | 1 месяц |
| 3 | Общий анализ мочи | 1 месяц |
| 3 | БАК, то есть анализ крови биохимический. Здесь выявляется количество общего белка, мочевины, глюкозы, АЛТ, общего билирубина, креатинина, общего холестерина, а также АСТ | Делается один раз |
| 4 | Гемостазиограмма | 1 месяц |
| 5 | Определение уровня насыщения организма гормонами, такими как ЛГ, эстрадиол, ТТГ, ФСГ, ПРЛ и Т4св | Полгода |
| 6 | Группа крови и одновременно положительный или отрицательный резус-фактор | Делают единожды |
| 7 | Сдача мазка на флору | 1 месяц |
| 8 | Исследование цитологического характера | 12 месяцев |
| 9 | Анализы на наличие заражения организма сифилисом, ВИЧ-инфекцией и гепатитами группы В и группы С | 3 месяца |
| 10 | Изучение крови на наличие заражения организма простым герпесом | Делают один раз |
| 11 | Проводятся исследования на реакцию Ig M и Ig G к вирусному заражению краснухой | Делается однократно |
| 12 | Проведение отделяемого из влагалища при проведении ПЦР-диагностики на заражение организма вирусом простого герпеса, относящегося к первому и второму типам, цитомегаловирусом | 12 месяцев |
| 13 | Ультразвуковое исследование щитовидки и паращитовидных желез | 12 месяцев |
| 14 | Экспертное гинекологическое исследование с помощью технологии ультразвуковой диагностики | 6 месяцев |
| 16 | Ультразвуковая диагностика области молочных желез у пациенток до 35 лет или маммография, проводимая для обследования пациенток после 35 лет | 1 год |
| 17 | СА123 | Проводят только перед процедурой повторного ЭКО |
| 18 | Электрокардиограмма | 12 месяцев |
| 19 | Исследования с помощью методики флюорографии | 12 месяцев |
| 20 | Заключение, сделанное после полного обследования терапевтом | 12 месяцев |
Итак, женщина проходит 20 анализов и других методов диагностики состояния организма, которые необходимо провести в обязательном порядке. Поскольку женский и мужской организмы несколько отличаются, то анализы на ЭКО т. е. их перечень будет тоже другим. Чтобы с ним ознакомиться, рассмотрите вторую таблицу:
| № | Анализ или процедура | Сроки анализов |
| 1 | Спермограмма | 12 месяцев |
| 2 | Исследование крови на установление ее группы и резус-фактора | Проводят единожды |
| 3 | Забор мазка на флору, взятый из уретры | 12 месяцев |
| 4 | Проведение исследования крови на наличие инфицирования организма сифилисом, ВИЧ-инфекцией и гепатитами групп В и С | 3 месяца |
| 5 | Изучение антигенов вируса простого герпеса (ПЦР кровь) | 12 месяцев |
| 6 | Исследование биологического материала взятого мазком на наличие хламидиоза, уреплазмы и микоплазмы | 12 месяцев |
| 7 | Исследование выделяемого из уретры эякулята (предсемени) на наличие возбудителя простого герпеса первого и второго типа, цитомегаловируса | 12 месяцев |
| 8 | Сделанное в результате полного обследования организма заключение андролога | 12 месяцев |
Перечень анализов и исследований, проводимых с мужским организмом, намного меньше (всего лишь 8), однако этого достаточно специалистам для глубокого изучения готовности организма к проведению ЭКО и его общего состояния. Чем более полная картина предстанет перед врачами, тем надежнее будет схема для проведения стимуляции работы яичников и тем качественнее пройдет выбор оптимального способа оплодотворения имеющихся яйцеклеток.

Кроме всего вышеперечисленного, перечень анализов для ЭКО дополняется такими исследованиями:
- изучение маточных труб женщины и их проходимости;
- цитологическое обследование шейки матки;
- исследование крови на наличие онкомаркеров;
- изучение уровня свертываемости крови;
- диагностика крови на наличие токсоплазмоза.
Эти таблицы составляют основной костяк листа обследования для ЭКО по ОМС в 2021 году.
Какие обследования проходят перед ЭКО?

Оба половых партнера должны пройти комплексное медицинское обследование перед экстракорпоральным оплодотворением. Для женщины оно будет включать следующие процедуры:
- Общий гинекологический осмотр, кольпоскопию и гистероскопию (эндоскопическое исследование влагалища и матки, соответственно);
- Анализы крови – общий, биохимический, на половые гормоны, инфекции (гепатиты, ВИЧ, сифилис, токсоплазму и т. д.), группу и резус-фактор;
- Общий анализ мочи;
- Исследование вагинального и цервикального мазка на микрофлору. Инфекции, онкологическую цитологию;
- Ультразвуковое обследование органов малого таза;
- Электрокардиограмму (ЭКГ), при необходимости также КТ, МРТ, рентгенографию и другие исследования – по рекомендации врача.
Для мужчины список обследований короче, но они имеют не меньшее значение для успеха ЭКО:
- Общий анализ мочи;
- Анализы крови – общий, биохимический, на инфекции;
- Исследование мазка из уретры на микрофлору и инфекции;
- Исследование качества спермы (спермограмма).
При подозрении на наличие у одного или обоих половых партнеров каких-либо заболеваний, врач назначает дополнительные обследования. Если диагноз подтверждается, процедура ЭКО откладывается до момента полного излечения.
Какие диагнозы дают право на квоту?
Согласно Приказу Министерства здравоохранения России N803н от 31.07.2020 г., направление на ЭКО по ОМС может быть выдано при диагнозе женского бесплодия:
- бесплодие вследствие непроходимости/стеноза/закупорки/отсутствия маточных труб;
- женское бесплодие из-за эндокринных нарушений;
- женское бесплодие маточного происхождения (врожденная аномалия матки, дефект имплантации яйцеклетки);
- женское бесплодие, связанное с мужским фактором;
- другие факторы женского бесплодия (эндометриоз, снижение овариального резерва, отсутствие полового партнера).
По сути, охвачены все состояния, чреватые проблемами с зачатием. Ограничений по возрасту или по количеству попыток в 2021 году на ЭКО по ОМС нет, нужно лишь соответствовать требованиям действующих приказов Минздрава. Но количество квот ограничено. Поэтому если прогноз беременности в силу наступления менопаузы маловероятен, территориальная комиссия Минздрава может отказать в квоте.
Ограничениями для проведения программы ЭКО и переноса криоконсервированных эмбрионов по ОМС являются:
- снижение овариального резерва (уровень АМГ менее 1,2 нг/мл, количество антральных фолликулов менее 5 суммарно в обоих яичниках) (криоперенос допускается);
- состояния, при которых имеются показания для хирургической коррекции органов репродуктивной системы;
- состояния, при которых имеются показания для суррогатного материнства;
- острые воспалительные заболевания любой локализации до излечения.
Когда предпринять повторную попытку
Все будет зависеть от индивидуального состояния женщины. Восстановление должно быть как физическим (т.е. прохождение повторных анализов и прием соответствующих медикаментов), так и психологическим.
При условии, что организм женщины полностью восстановился, повторное ЭКО можно делать уже через 3 месяца.
Количество же попыток проводится без ограничений. У некоторых женщин беременность наступает только с 8-9 попытки.

При проведении второй и последующих процедур время на подсаживание эмбриона сокращается, так как уже имеются готовые замороженные. Такие действия, как стимуляция овуляции, извлечение яйцеклеток, их оплодотворение и культивирование, уже не понадобятся. При этом эмбрионы имеют те же качества.
Подготовка
Чтобы ЭКО со второй попытки прошло удачно, необходима такая подготовка:
- Необходима поддерживающая гормональная терапия. Это ХГЧ и прогестерон.
- Иногда требуются повторные способы ВРТ, такие как ПИКСИ, ИМСИ или ИКСИ.
- Перед имплантацией применяется дополнительная диагностика. Она нужна, чтобы выявить генетически неподходящие эмбрионы.
- Дополнительное обследование нужно и для будущего отца ребенка. В это время возможно выявление причин, которые были виной неудавшейся первой попытки.
- Со второй попытки нередко применяется заместительная гормональная терапия.
- Если в первом ЭКО цикл был естественным, то во второй раз нередко врач применяет стимулированный цикл.
- В некоторых случаях врачи предлагают использовать донорские материалы – сперму или яйцеклетки. Это делается в том случае, если собственные биоматериалы плохого качества.
Во время подготовки ко второму ЭКО обязательно и женщина, и мужчина должны вести здоровый образ жизни, избегать стрессов, не нужно нервничать по любому поводу и сильно переживать. Немаловажную роль играет и правильное, полноценное питание.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Нарушения развития фолликулов
Сбои в работе яичников и развитии фолликулов – одна из основных причин бесплодия. Для диагностики нарушений делают фолликулометрию, которая проводится посредством УЗИ. Этот метод позволяет отследить все этапы фолликулогенеза – поэтапного процесса роста и развития фолликула вплоть до овуляции – и выяснить, на каком из них происходит сбой. При УЗИ яичников с фолликулометрией могут быть выявлены нарушения, связанные с переизбытком или недостатком фолликулов, их неправильным ростом и развитием.
Много фолликулов
Если созревающих в яичниках пузырьков много (8 и больше), говорят о множественных фолликулах. Их повышенное количество не является патологией, если овуляция наступает, цикл регулярный, гормональный фон не нарушен. Речь в этом случае идет о мультифолликулярных яичниках, которые являются вариантом нормы. Если же цикл нерегулярный, то мультифолликулярные яичники считаются патологией.
Если фолликулов больше 30 и наблюдается нарушение репродуктивной функции, такое отклонение называется синдромом поликистозных яичников. При нем овуляция не происходит, фолликулы не лопаются, высвобождая яйцеклетки, а заполняются жидкостью, образуя кисты. Причины поликистоза яичников до конца не выяснены, но есть предположение, что провоцирует синдром переизбыток андрогенов из-за повышения уровня инсулина в крови.
Заболевание может быть обусловлено наследственностью, стрессами, резкими колебаниями массы тела или нарушением обмена веществ. Женщины, им страдающие, часто сталкиваются с такими симптомами, как акне, лишний вес, гипертония и сбои менструального цикла. У многих наблюдается излишний рост волос на теле в абдоминальной области и на лице.
Мало фолликулов
Малое число фолликулов в яичниках может говорить об уменьшении овариального резерва. Чем их меньше, тем ниже шансы зачать ребенка. Наличие 7–15 пузырьков значит, что беременность может произойти. Количество от 4 до 6 означает, что забеременеть будет сложно. Вероятность зачатия при единичных фолликулах крайне мала, при их отсутствии надежды нет совсем.
Причинами этой патологии могут быть:
- хронические воспалительные заболевания органов малого таза;
- алкоголизм, наркомания;
- неблагополучные экологические условия;
- гормональные сбои;
- психоэмоциональное перенапряжение;
- аутоиммунные болезни.
Прочие патологии
В норме под воздействием гормонов доминантный фолликул, достигнув максимального размера, лопается, выпуская яйцеклетку. Из-за недостатка лютеинизирующего гормона овуляция не происходит, и третичный фолликул продолжает существовать в течение всего цикла. Такая патология называется персистенцией фолликула, и выраженных симптомов патология не имеет. Причинами ее могут быть:
- физические и эмоциональные перегрузки, стресс;
- прием медикаментов, воздействующих на гипофиз;
- заболевания гипофиза и гипоталамуса;
- гормональная перестройка.
Регрессией фолликула называется нарушение, когда доминантный фолликул растет, но затем останавливается в развитии и уменьшается. Овуляция не происходит. При расстройстве месячные могут отсутствовать в течение длительного времени. Вместо них пару раз в год наблюдаются скудные кровотечения. Они длятся дольше, чем обычная менструация.
Если фолликул не лопнул, и яйцеклетка осталась внутри, в результате его дальнейшего роста может развиться доброкачественное образование – фолликулярная киста. Обычно она никак себя не проявляет, но иногда из-за снижения функционирования яичников возникают задержки менструации. Обычно через 3–4 месяца она рассасывается. Причинами явления может быть расстройство гормональной функции яичников, вызванное инфекциями, воспалительными процессами или абортами.
Если яйцеклетка в положенное время не покинула фолликул, может развиться и другая аномалия – лютеинизация фолликула. Несмотря на то, что овуляции не происходит, сопутствующие ей процессы продолжаются. Внутри пузырька образуется желтое тело, продуцирующее прогестерон. Причинами нарушения выступают:
- стрессы;
- переизбыток андрогенов;
- воспаление;
- инфекция;
- спаечный процесс.
Условия передачи информации
Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет. Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет. Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет.
Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по Интернет.
Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет. Я подтверждаю свое согласие на передачу информации в электронной форме анкеты (в том числе персональных данных) по открытым каналам связи сети Интернет.
Морально-правовые аспекты
В пункте 3 статьи 55 Федерального закона от 21.11.2011 N 323-ФЗ утверждается право незамужних женщин на использование ВРТ (в том числе экстракорпоральное оплодотворение) при наличии их добровольного информированного согласия на медицинское вмешательство. Поэтому с точки зрения официального законодательства нет никаких препятствий – ЭКО можно делать без мужа.
Однако, несколько сложнее дело обстоит с этической стороной такого поступка. Хотя отношение общества к этому вопросу сегодня достаточно лояльное, все же еще часто встречается негативная оценка женщин, решивших стать матерью вне брака или хотя бы гражданского союза с мужчиной. Многие люди считают, что в семье без отца ребенок не получает полноценного воспитания, что негативно сказывается на его развитии. Тем не менее, всеобщего и ярко выраженного порицания и тем более дискриминации таких неполных семей в нашей стране сегодня уже нет.
Также на практике возникают сложности у замужних женщин, которые хотят пройти ЭКО без согласия мужа. Супруг может быть против этой процедуры, например, по религиозным причинам или из-за достаточно высокой стоимости этой услуги. Такую проблему необходимо решать вдвоем и постараться найти компромисс, так как забор генетического материала мужа проводится только на добровольной основе. Если у пары официально оформлены отношения и супруг против использования своей или донорской спермы, женщине также будет отказано в ЭКО без мужа. Чтобы иметь такую возможность, ей придется развестись или найти компромиссное решение.
В чем отличие региональной квоты от федеральной
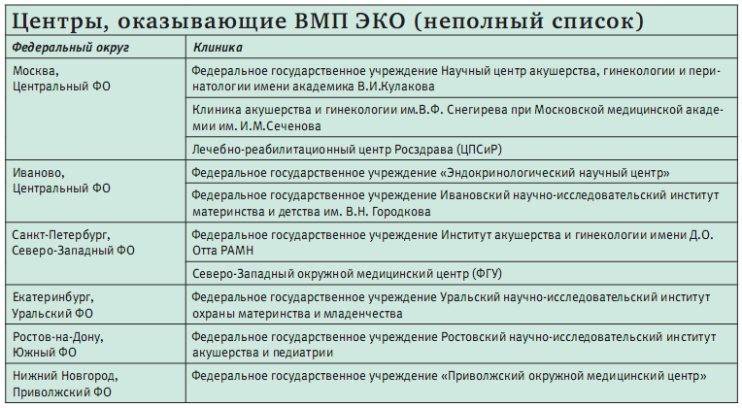
Квоты могут быть федеральными и региональными. Федеральная оплачивается из федерального бюджета, а региональная – соответственно из регионального. Помимо источника финансирования, у них есть и другие различия. По федеральной можно проходить процедуру в Москве, Санкт-Петербурге и других крупных городах, где есть федеральные медицинские учреждения. А вот региональные направляют пациенток в местные медучреждения.
Также региональные квоты могли получить только официально женатые пары, в то время как федеральные могли получить как гражданские супруги, так и одинокие женщины.
С недавних пор отменили региональную квоту и включили ЭКО в программу ОМС. Т. е. теперь можно, если есть показания пройти ЭКО по полису, но есть ограничение в финансировании и часть суммы придется заплатить из своего кармана, потому что денег на все этапы не хватает. В рамках федеральной квоты, денег хватает на все, поэтому самой женщине платить ничего не нужно. Комиссия на квоту ЭКО не платится!