SQLITE NOT INSTALLED
Как снять приступ холецистита дома: первая помощь
Самая распространенная ошибка при приступе холецистита — пить обезболивающие или ферментные препараты в надежде унять боль и улучшить состояние. Ни в коем случае нельзя слушать советы знакомых и родственников, например, о том, что нужно приложить к больному боку грелку. Грелка ускорит воспалительный процесс и приведет к образованию гноя в его очаге.
Если вы чувствуете сильную боль в правом подреберье и другие неприятные признаки воспаления желчного пузыря — как можно скорее обращайтесь за медицинской помощью. Ярко выраженные симптомы со значительным ухудшением общего состояния требуют вызова Скорой помощи, обострение хронического холецистита — визита к врачу-гастроэнтерологу.
Важно! Номер для вызова скорой медицинской помощи в России: 103. Единый номер экстренных служб (в т
ч. МЧС, полиции, ГИБДД): 112 (работает при заблокированном счете телефона, при отсутствии SIM-карты)
Единый номер экстренных служб (в т. ч. МЧС, полиции, ГИБДД): 112 (работает при заблокированном счете телефона, при отсутствии SIM-карты).
До приезда Скорой помощи нужно спокойно полежать в удобной позе, выпив предварительно хлоридно-натриевой минеральной воды без газа.
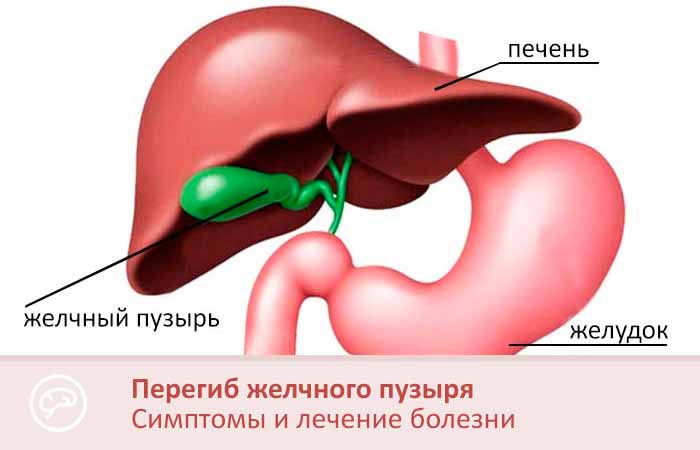
Лечение перегиба желчного пузыря
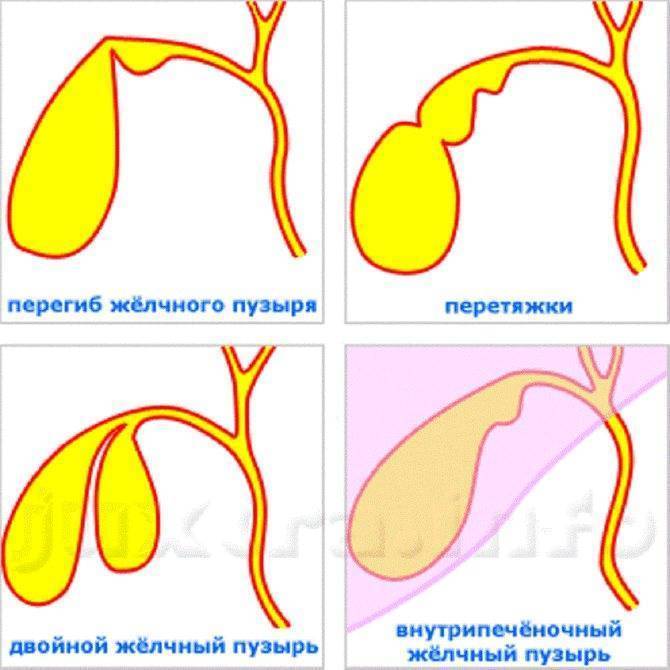
Если врожденный перегиб желчного пузыря ничем себя не выдает, то человек может прожить с ним всю жизнь и обнаружить патологии случайно – при УЗ-обследовании по совершенно другому поводу. В таких случаях лечение перегиба желчного пузыря не проводится. Тем более что само лечение направлено не на причину, а на симптомы.
При наличии признаков и подтверждении диагноза лечение перегиба желчного пузыря включает прием лекарственных препаратов и соблюдение щадящей диеты.
Гастроэнтерологи чаще всего назначают желчегонные при перегибе желчного пузыря.
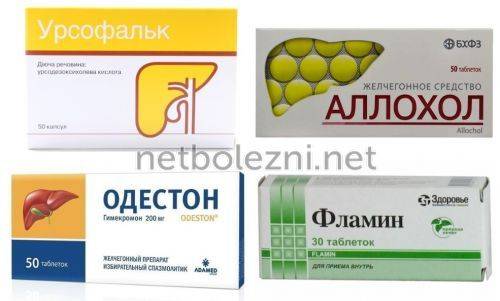
Препарат Фламин в форме таблеток применяется как желчегонное средство при многих патологиях желчного пузыря. Его действующее вещество – очищенные полифенольные флавоноиды и гликозиды лекарственного растения бессмертник песчаный. Назначается по одной таблетке (0,05 г) трижды в день — день за 30 минут до приема пищи, запивая 100 мл теплой кипяченой воды. Детям 3-7 лет следует принимать по полтаблетки три раза в день, детям 7-12 лет – по три четверти таблетки, старше 12 лет — дозировка как взрослым. Курс лечения составляет от 10 до 40 дней (определяется лечащим врачом с учетом степени выраженности симптомов перегиба желчного пузыря).
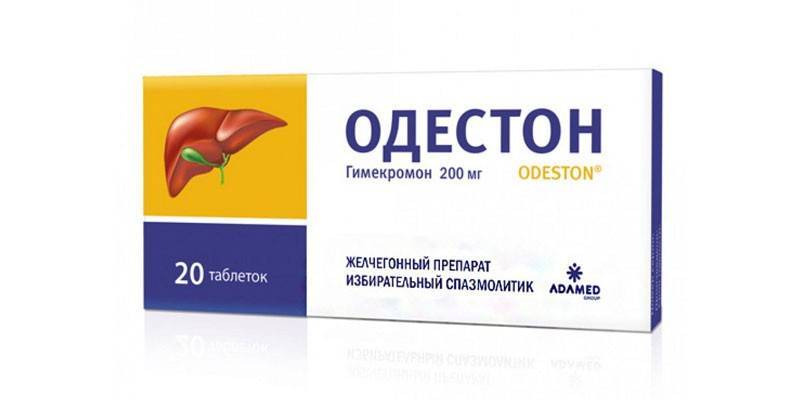
Желчегонное средство Одестон (синонимы — Химекромон, Кантабилин, Адесин Ц, Холестил, Гимекромон) не только ускоряется эвакуацию желчи в просвет кишечника, но и снимает спазм желчных протоков. Данный препарат назначается в дозировке: по одной таблетке (0,2 г) три раза в день за полчаса до еды. Длительность курса терапии – две недели. Применение Одестона может вызвать побочные действия: диарею, крапивницу, головные боли и боли в эпигастральной области, изъязвления ЖКТ и метеоризм. Противопоказаниями к применению данного препарата являются: детский возраст, беременность и лактация, печеночная и почечная недостаточность, обструкции желчного пузыря, язвенные заболевания ЖКТ, болезнь Крона, гемофилия.
Комбинированный препарат Аристохол (спиртовой экстракт во флаконах) содержит спиртовые экстракты травы тысячелистника, чистотела, полыни, корней одуванчика, плодов кошачьих лапок и чертополоха. Их суммарное действие направлено на опорожнение желчного пузыря и снятие спазмов. Кроме того, при запорах аристохол действует как послабляющее. Назначается только взрослым – по 20-25 капель в небольшом количестве воды 2-3 раза в день (после приема пищи).
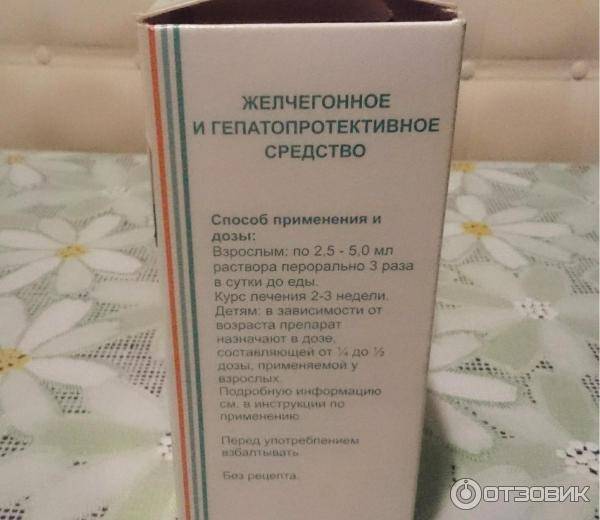
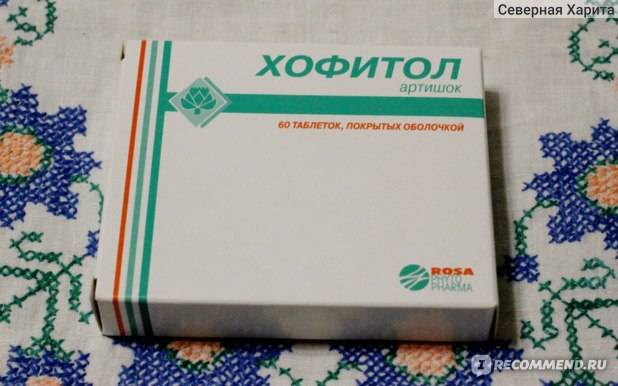
Препарат Хофитол при перегибе желчного пузыря, обладающий желчегонным и гепатопротекторным действием и часто назначается при лечении данной патологии у детей. Активным компонентом данного лекарственного средства является сухой водный экстракт из листьев артишока полевого. Таблетки хофитол принимают взрослые и дети старше 12 лет — по 1-2 таблетке трижды в день (перед едой); дети 6-12 лет – по одной таблетке. Курс лечения — 2-3 недели.
Хофитол в форме раствора назначают внутрь по 2,5-3 мл трижды в день (перед приемом пищи); детям до 12 лет назначается четверть или половину взрослой дозы (как назначит врач). Побочный эффект при длительном приеме этого препарата выражается диареей. А среди противопоказаний значатся: обтурация желчных путей, острые воспалительные заболевания почек, печени и желчевыводящих путей, печеночная недостаточность, а также наличие камней в желчном пузыре.
Снять симптомы перегиба желчного пузыря помогает синтетическое желчегонное средство Циквалон (синонимы — Бевено, Флавугал, Ванилон, Диванил, Диванон) в форме таблеток по 0,1 г. Его врачи назначают по 0,3 г в день (3 таблетки) в первые два дня лечения. Затем принимается по таблетке 4 раза в течение суток. Курс лечения длится 3-4 недели. Перед повторным курсом обязательно делается перерыв на 30 дней.
Противопоказаниями Циквалона являются индивидуальная гиперчувствительность, острый гепатит, закупорка желчных протоков, язвенная болезнь желудка и двенадцатиперстной кишки, цирроз печени. Среди побочных эффектов отмечаются чувство давления в области печени и желчного пузыря и усиление горечи во рту.
Диагностика
Чтобы поставить точный диагноз, врач проводит поэтапное обследование. Первичные мероприятия:
- Выслушивание жалоб пациента для выявления типичной для перегиба симптоматики.
- Уточнение времени появления первых симптомов загиба желчного пузыря и проведенного лечения.
- Изучение наследственности на наличие случаев функционального перекрута пузыря у близких родственников.
- Визуальный осмотр и пальпация живота в положении лежа на спине.
Лабораторный анализ мочи и кала не представляют диагностической ценности, но поможет выявить осложнения. УЗИ позволяет определить наличие перегиба желчного пузыря, локализацию перекрутки. Эхопризнаки (симптомы болезни при ультразвуковом исследовании) выводятся на монитор в виде неправильной формы.
Что покажет УЗИ брюшной полости:
- степень функциональности ЖП;
- расположение деформации органа;
- состояние стенок пузыря;
- наличие повреждений, воспалительной реакции.
Определить, что делать при появлении загиба желчного пузыря, позволит двухэтапное ультразвуковое исследование. Первый сеанс проводится натощак, второй – после приема продуктов, которые усиливают продуцирование желчи. Для этого перед процедурой больной съедает сливочное масло или яйцо курицы.
Если орган не изменится в размере, значит, это врожденная деформация. Увеличение на 40% доказывает, что причиной такого перегиба желчного пузыря у взрослого или ребенка являются патологии и внешние факторы.
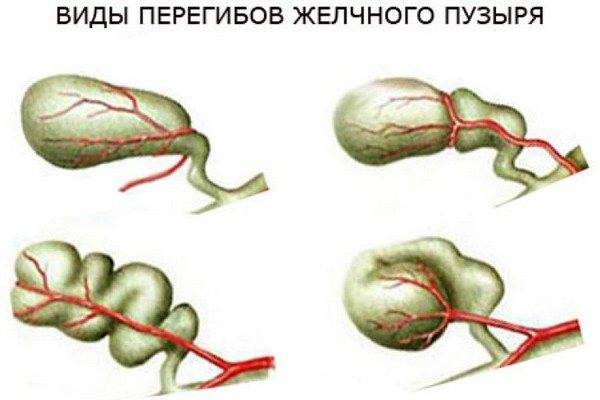
По эхопризнакам можно выявить не только отклонение от анатомической нормы, но и заполнение полости пузыря патогенным экссудатом. Обычно изгиб диагностируется в области шейки ЖП, что лечится курсовой терапией. Реже перекрут фиксируется в нижней или верхней трети органа.
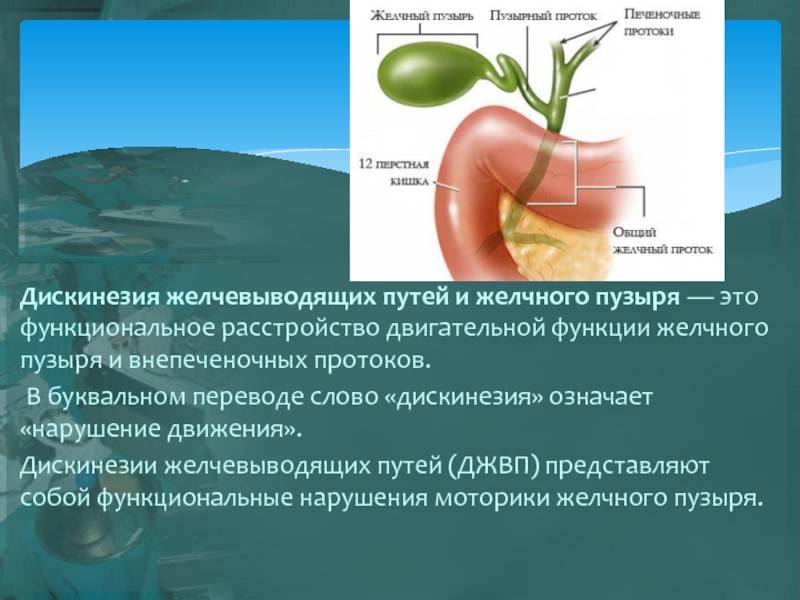
Лечение дискинезии желчного пузыря
Лечение начинается после медицинского обследования ребенка и зависит от формы дисфункции и характера основного заболевания. Лечение должно быть комплексным.
Важную роль в лечении играют рациональный режим дня, нормализация режима труда и отдыха.
Физиологическая длительность ночного сна в подростковом возрасте составляет 8 часов в сутки, у младших школьников 9–10 часов. При выраженном астеническом синдроме рекомендуется дополнительный дневной сон.
Физическая активность — умеренная. Следует избегать физического переутомления и стрессовых ситуаций.
Существенное повреждающее действие на центральную нервную и вегетативную систему оказывает электромагнитное излучение, в связи с чем необходимо ограничивать время просмотра телепередач и работы за компьютером до 2–3 часов в день.
Особое внимание уделить правильному питанию. Прием пищи должен быть 5-6 раз в день, небольшими порциями
Рекомендуются нежирные сорта птицы и мяса, нежирные молочные продукты.
Не рекомендуется употреблять продукты в холодном виде — это может вызвать спазм желчевыводящих путей. Исключить: жареное, маринады, копченности, грибы, шоколад, крепкие бульоны, газированные напитки.
Рекомендуется диета № 5.
При гиперкинетической форме заболевания назначают нейротропные средства с седативным действием ( валериана, бром, персен).
Валериану в таблетках по 20 мг назначают: детям раннего возраста — по 1/2 таблетки, 4-7 лет — по 1 таблетке, старше 7 лет — по 1-2 таблетки 3 раза в сутки.
Для снятия болей используют спазмолитики: но-шпа, папаверин; мебеверин (дюспаталин) — с 6 лет, пинаверия бромид (дицетел) — с 12 лет.
Но-шпу в таблетках по 40 мг назначают при болях детям 1-6 лет — по 1 таблетке, старше 6 лет — по 2 таблетки 2-3 раза в сутки.
Папаверин (таблетки по 20 и 40 мг) детям с 6 мес — по 1/4 таблетки, увеличивая дозу до 2 таблеток 2-3 раза в сутки к 6 годам.
Желчегонные средства: холензим, аллохол, берберин, — назначают курсом 2 нед в месяц в течение 6 месяцев.
Желчь + порошок поджелудочной железы и слизистой оболочки тонкой кишки (холензим) в таблетках по 500 мг назначают:
детям 4-6 лет — по 100-150 мг, 7-12 лет — по 200-300 мг, старше 12 лет — по 500 мг 1-3 раза в сутки. Активированный уголь + желчь + листья крапивы двудомной + луковицы чеснока посевного (аллохол)
детям до 7 лет назначают по 1 таблетке, старше 7 лет — по 2 таблетки 3-4 раза в сутки в течение 3-4 нед, курс повторяют через 3 месяца.
Травы, обладающие желчегонным действием: сушеница топяная, артишок посевной, аир болотный, бессмертник песчаный, одуванчик лекарственный, барбарис обыкновенный, мята перечная, кукурузные рыльца, шалфей лекарственный и др.
Курс фитотерапии в среднем составляет 1 месяц.
Рекомендуют электрофорез папаверина, новокаина, тепловые процедуры (парафиновые и озокеритовые аппликации) на область печени.
В питании, кроме общих рекомендаций, описаных выше, необходимо ограничить прием продуктов, стимулирующих отделение желчи: яйца, пряности, растительное масло.
При гипокинетической форме рекомендуют нейротропные средства стимулирующего действия: настойку женьшеня, экстракт алоэ, пантокрин, элеутерококк по 1-2 капли на год жизни 3 раза в сутки.
Показаны холекинетики (домперидон, магния сульфат и др.), ферменты.
В питании рекомендован прием продуктов, стимулирующих отделение желчи: яйца, пряности, растительное масло, овощи, фрукты.
При спазме сфинктера Одди терапия включает холеспазмолитики (дюспаталин, дротаверин, папаверина гидрохлорид), ферменты.
При недостаточности сфинктера Одди — прокинетики (домперидон), а также про- и пребиотики при микробной контаминации тонкой кишки.
Как сделать тюбаж?
Хорошим дренажным действием обладают тюбажи. Тюбажи назначаются только после купирования спастического состояния сфинктеров. Тюбажи (слепое зондирование) назначают 1-2 раза в неделю (на курс — 10-12 процедур).
Процедура позволяет улучшить отток желчи из пузыря и восстановить его мышечный тонус.
Для тюбажа можно использовать: 15–20 мл 33% теплого раствора сернокислой магнезии, или 2 яичных желтка, или теплое оливковое (кукурузное масло), или 100–200 мл 10% раствора сорбита, ксилита,
или минеральные воды («Ессентуки» № 17, «Нафтуся», «Арзни», «Увинская»).
Процедуру проводят после ночного сна. Минеральную воду используют негазированную, подогретую до 35-36 °C. Количество — 3 мл на 1 кг веса ребенка. На тощак дать ребенку выпить минеральную воду (или другой состав для тубажа),
положить на правый бок, к правому подреберью положить теплую грелку. Во время процедуры для открытия сфинктера Одди делать по 2–3 глубоких вдоха каждые 5 минут.
Время проведения процедуры — 1-2 часа ( не менее 45 минут).
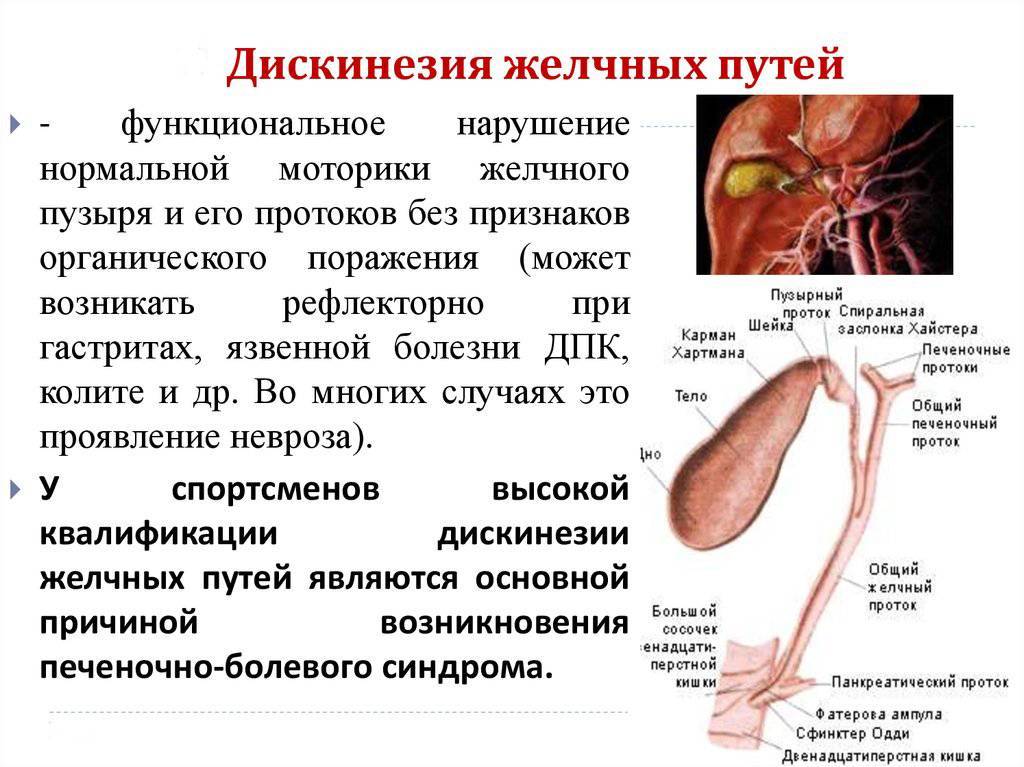
Симптомы дискинезии желчного пузыря
Основным симптомом дискинезии является боль, тупая или острая, после еды и после нагрузки с типичной иррадиацией — вверх, в правое плечо.
Могут быть тошнота, рвота, горечь во рту, признаки холестаза, увеличение печени, болезненность при надавливании, часто наблюдается неприятный запах изо рта.
Болезненность при надавливании наблюдается в области правого подреберья, в эпигастральной области и в зоне Шоффара.
Симптомы гиперкинетической и гипокинетической формы дискинезии желчного пузыря имеют некоторые отличия.
Гиперкинетическая форма дискинезии желчного пузыря.
Характер болей кратковременный, приступообразный. Локализация боли — около пупка или в правом подреберье. После физической или эмоциональной нагрузки боль может усиливаться. Диспептический синдром (вздутие живота, запор,
распирание или тяжесть в области желудка, тошнота, отрыжка, изжога) незначительный или умеренно выражен. Печень не увеличена.
Гипокинетическая формы дискинезии желчного пузыря.
Характер болей — тупые, ноющие, постоянные боли в правом подреберье. Боли усиливаются после приема жареной или жирной пищи. Диспептический синдром выражен. Печень увеличена.
Дифференциальную диагностику дискинезии проводят с органическими поражениями желчного пузыря: холециститом, панкреатитом, язвенной болезнью, паразитарной инвазией.
Причины
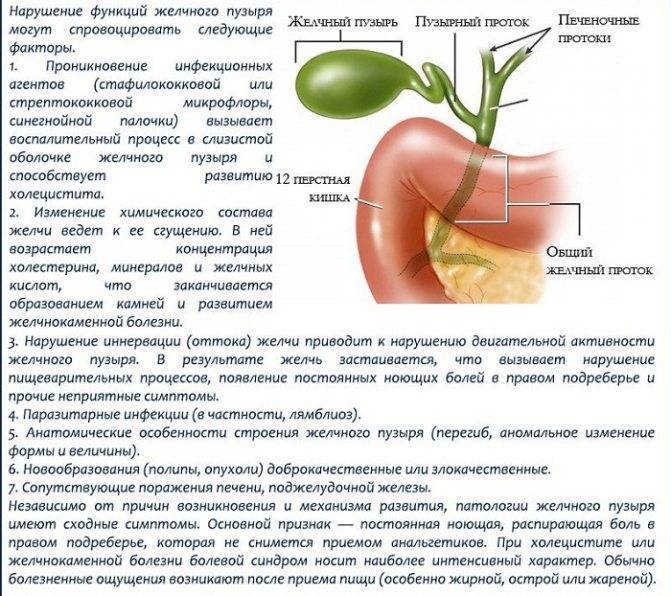
Ученые до сих продолжают спорить о причинах возникновения холецистита. Наиболее популярная теория связывает патологию с инфекционным поражением, поскольку бактерии в желчном пузыре при исследовании обнаруживаются примерно у половины заболевших.
По этой теории воспаление желчного пузыря начинается при попадании в него патогенной микрофлоры — стафилококка, стрептококка, кишечной палочки и некоторых других бактерий. Иногда причиной холецистита становятся глисты, грибки, анаэробные бактерии, вирусы гепатита. В более редких случаях холецистит развивается на фоне аллергии или отравления.
Инфекция проникает в желчный пузырь разными путями:
- энтерогенным — с пищей и питьем при переваривании загрязненных продуктов;
- гематогенным — при стоматологических или других операциях с использованием нестерильных инструментов, при переливании крови или инъекциях загрязненной иглой;
- лимфогенным — через лимфатические капилляры и другие структурные элементы лимфатической системы.
Есть и другие мнения о природе холецистита, например, о возникновении воспалительного процесса в желчных путях и желчном пузыре вследствие нарушения кровообращения в стенках из-за тромбоза сосудов. Деструктивный процесс начинается на фоне ишемии пузырной артерии.
Еще одна теория связывает холецистит с нарушениями функции печени, которые ведут к патологическим изменениям в структуре желчи. В результате система пищеварения перестает выполнять антиоксидантную защитную роль, и в желчном пузыре начинается воспаление.
Холецистит обычно развивается при застое желчи в желчном пузыре. Нарушение утилизации желчи может быть обусловлено различными факторами:
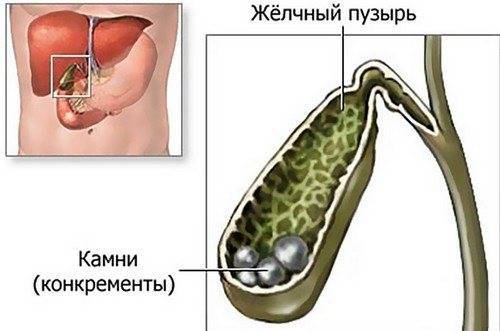
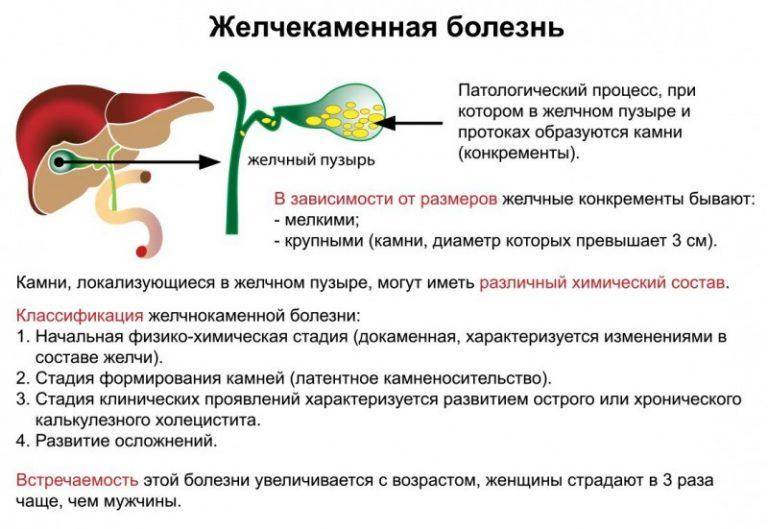
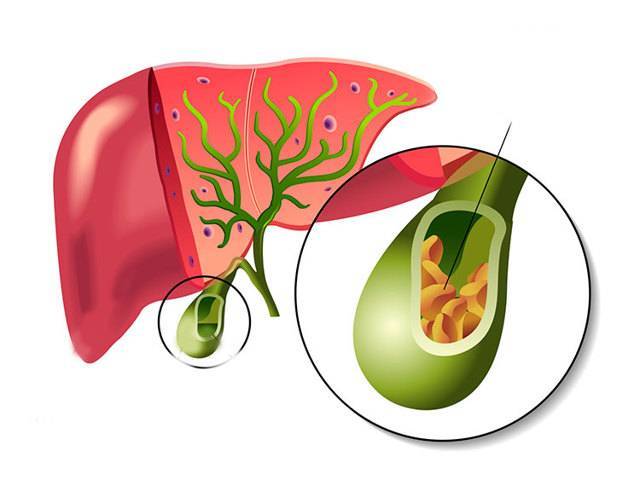
- Наличие камней, закупоривающих желчные протоки и препятствующие оттоку желчи. Конкременты часто имеют острые края, травмирующие слизистую. Места царапин и язв — входные ворота для патогенной микрофлоры.
- Нарушение сократительной функции желчного пузыря и снижение его тонуса. В результате дискинезии желчь не полностью выходит из органа, и ее застой провоцирует воспалительный процесс и образование твердых частиц.
- Врожденные патологии строения желчного пузыря — искривление, перетяжка, рубцы, сужение протоков, затрудняющие отток желчи.
- Наличие других заболеваний желчного пузыря и протоков — опухоли, кисты и другие патологии. Любая опухоль может сдавливать протоки и затруднять отток желчи.
Камни в желчном пузыре и желчных протоках обнаруживаются у 90% больных холециститом. Камни бывают двух видов: холестериновые, на 90% состоящие из чистого холестерина, и пигментные, в состав которых в основном входит кальций.
Факторы риска
- неправильное пищевое поведение — острая и жирная пища, переедание, редкие приемы пищи;
- постоянное нервное перенапряжение, эмоциональные перегрузки;
- эндокринные нарушения, в частности, сахарный диабет, гормональный дисбаланс во время беременности или климакса;
- злоупотребление спиртными напитками;
- очаг воспаления в организме — ангина, аднексит, легочные инфекции и т. д.;
- малоподвижный образ жизни;
- нарушения в работе поджелудочной железы, например, рефлюкс ее ферментов в желчный пузырь;
- прием некоторых лекарственных препаратов;
- наследственная предрасположенность.
В группу риска входят люди, страдающие ожирением, заболеваниями тонкой кишки, женщины в период беременности.
Методы лечения дисфункции билиарного тракта
Лечение дисфункциональных расстройств билиарного тракта должно быть комплексным и направлено на нормализацию оттока жёлчи и секреции поджелудочной железы. Для этого необходимо нормализовать режим и характер питания. Пища является стимулятором сокращения желчного пузыря, поэтому питание должно быть дробным, до 5 раз в день, небольшими порциями, при этом прием пищи желательно проводить в одно и то же время. Рацион должен быть выстроен так, чтобы на первую половину дня приходилось 55-60% от его суммарной калорийности. Из рациона исключаются: газированные напитки, наваристые бульоны, жирные сорта мяса, копчености, острые, жареные и консервированные продукты, концентраты. Рекомендуется свежеприготовленная пища в тёплом отварном, паровом или тушенном виде. Лечебное питание назначается не менее чем на 1 год, а при сохранении длительно болевого синдрома – до 1,5-2 лет.
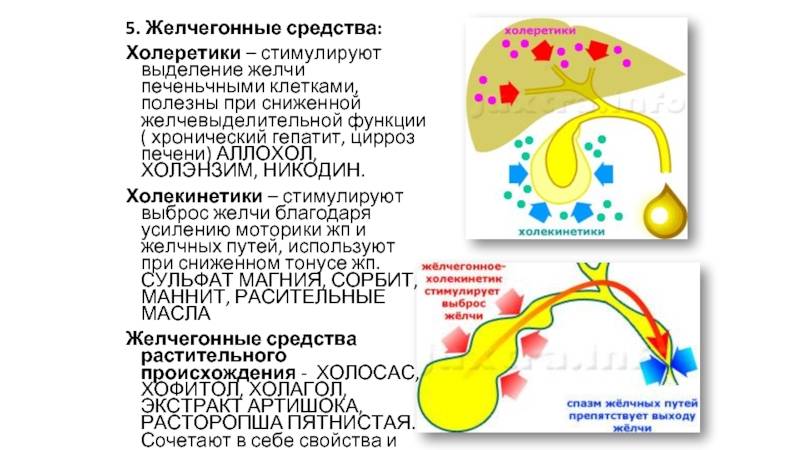
Особая роль в лечении дискинезий билиарной системы принадлежит желчегонным средствам, которые условно подразделяются на:
-
холеретики, стимулирующие образование желчи за счет усиления функциональной активности гепатоцитов. Это препараты, содержащие желчь: аллохол, холензим, лиобил; синтетические препараты: никодин, оксафеномид, циквалон; препараты растительного происхождения: экстракт кукурузных рылец, экстракт расторопши, артишок, дымянки, фламин, холагол, хофитол, холосас, гепабене, и др.
-
холекинетики, стимулирующие желчевыделение, вызывающие повышение тонуса желчного пузыря, снижение тонуса желчных путей и способствующие усиленному поступлению желчи в ДПК: сульфат магния, сорбит, ксилит.
Для купирования болевого синдрома применяют миотропные спазмолититки (галидор, дротаверин, баралгин, мебеверин, и др). Могут назначаться также холелитические средства (производные деоксихолевой кислоты), нормализующие выработку холестерина, и гепатопротективные средства, обладающие комплексным действием на гепатобилиарную систему (спазмолитическое, противовоспалительное и холеретическое).
Для улучшение оттока желчи хорошо проводить дюбажи по Демьянову (слепое зондирование), с сульфатом магния (0,2-0,4 г/кг), минеральной водой «Донатом магния», 1-2 раза в неделю (на курс до 4-8 процедур).
Достаточно часто дисфункции билиарного тракта являются следствием невроза. С этой целью показана вегетотропная терапия. Предпочтение отдается лекарствам растительного происхождения:
-
седативные препараты: корень валерианы, бром, пустырник, шалфей.
-
тонизирующие препараты: экстракт элеутерококка, настойка аралии, китайского лимонника, свежезаваренный чай и пр.
Профилактика
Профилактика дисфункциональных расстройства билиарного тракта заключается в назначении рационального питания, соблюдении режима питания, исключении стрессов, санации вторичных очагов инфекции, назначении дозированных физических нагрузок.
Диспансерное наблюдение
За детьми с дисфункциями билиарного тракта сроком на 2 года устанавливается диспансерное наблюдение. Ребёнок должен проходить профилактические курсы терапии в весенне-осенние периоды и в период ремиссии: фитотерапию, водолечение и бальнеолечение.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Медикаментозное лечение дискинезии желчевыводящих путей у детей
Основными лекарственными средствами купирования и предупреждения приступов острой боли в животе при дисфункциях билиарного тракта считают спазмолитики. Целесообразно применение препаратов с быстрым достижением максимальной концентрации в сыворотке, например, быстродействующих нитратов под язык, холиноблокаторов и ингибиторов фосфодиэстеразы I типа для парентерального введения.
Быстродействующие нитраты (нитроглицерин) наиболее эффективны для купирования тяжёлых приступов боли. Препарат дают под язык в дозе 2.5-5 мг в возрасте 7-12 лет; 5-10 мг 1 раз в сут ребёнку старше 12 лет. Платифиллин назначают внутрь или подкожно 1 мг в возрасте 5 лет; 2 мг — в 10 лет; 3-4 мг ребёнку старше 12 лет. Гиосцина бутилбромид вводят внутримышечно или внутривенно по 10-20 мг детям старше 12 лет. Миотропные спазмолитики (дротаверин) назначают внутримышечно по 0,5 мл 2% раствора 2-3 раза в сут в 5 лет; 1 мл — ребенку 10 лет; 1,5-2 мл — с 15 лет. Спазмолитики растительного происхождения (холагол по 5-20 капель на сахаре или хофитол по 1 таблетке внутрь) показаны при приступе гипертонической дискинезии.
При тяжёлых, длительно некупируемых болях лечение дискинезии желчевыводящих путей основано на применении наркотических анальгетиков, таких как промедол, внутримышечно 0,25 мл 1% раствора в возрасте 5 лет; 0,5 мл — в 10 лет; 0,75-1,0 мл для ребёнка 15 лет 1-2 раза в сут. Необходимо избегать употребления кодеина и морфиноподобных препаратов.
Для предупреждения развития приступов применяют внутрь курсами в течение 1-2 мес один из ингибиторов фосфодиэстеразы IV типа, блокаторов натриевых и кальциевых каналов:
- дротаверин внутрь по 0,01 мг (ребёнку 5 лет) 3-4 раза в сут; 0,02 мг (10 лет) 3-4 раза в сут или 0,03-0,04 мг (15 лет) 3-4 раза в сут;
- папаверина внутрь или ректально по 5 мг (ребёнку от 6 мес до 2 лет); 5-10 мг (3-4 года); 10 мг (5-6 лет); 10-15 мг (7-9 лет) 15-20 мг (10-14 лет) 3-4 раза в сут;
- отилония бромид внутрь 1/2 таблетки по 40 мг (ребёнку 5 лет) либо 1 таблетка (10 лет и старше) 2-3 раза в сут;
- мебеверин внутрь по 50 мг (с 6 лет); 100 мг (9-10 лет), 150 мг (старше 10 лет) за 20 мин до еды 2 раза в сут;
- гимекромон детям старше 12 лет внутрь по 200-400 мг 3 раза в сут.
Действие гимекромона напоминает биологические эффекты холецистокинина.
Препарат оказывает избирательное спазмолитическое действие на сфинктер Одди и сфинктер жёлчного пузыря, обеспечивает отток жёлчи в двенадцатиперстную кишку, снижает давление в билиарной системе, практически не влияет на гладкие миоциты другой локализации. Лекарственные средства, устраняющие гипертонус жёлчного пузыря:
- платифиллин внутрь по 0,001 г (5 лет), 0,002 г (10 лет), 0,003 г (15 лет) 2-3 раза в сут до еды;
- гимекромон по 0,1 г — 1/2 таблетки (5-10 лет), 0,2 г — 1 таблетка (15 лет) 3 раза в сут за 30 мин до еды в течение 2 нед.
Для стимуляции желчеобразования используют холеретики истинные, в частности лекарственные средства, содержащие жёлчь или жёлчные кислоты:
- холензим внутрь по 1/2 таблетки (ребёнку 5-10 лет) или 1 таблетке (15 лет) после еды 3 раза в сут в течение 2 нед;
- аллохол — детям до 7 лет по 1 таблетке, старше 7 лет — по 2 таблетки 3 раза в сут на протяжении 3-4 нед. Синтетические лекарственные средства:
- циквалон внутрь по 1/2 таблетки (ребёнку 5-10 лет) или 1 таблетке (15 лет) после еды в течение 2 нед;
- оксафенамид внутрь по 1/2 таблетки (ребёнку 5-10 лет) или 1 таблетке (15 лет) перед едой 3 раза в сут в течение 2 нед.
Широко применяют желчегонные препараты растительного происхождения:
- фламин внутрь по 1/2 таблетки (ребёнку 5-10 лет) или 1 таблетка (15 лет) за 30 мин до еды в течение 2 нед;
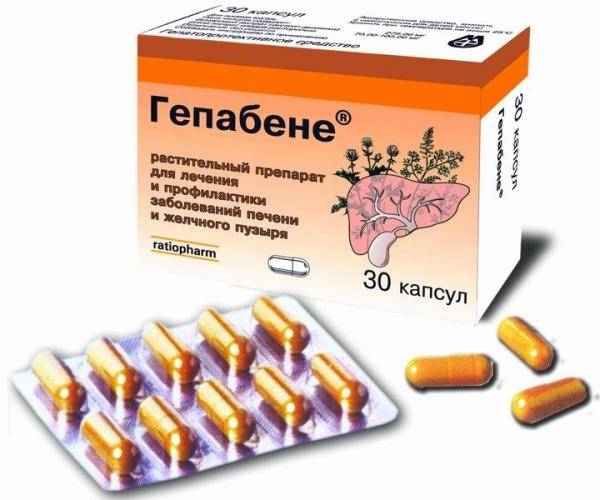
- гепабене внутрь по 1 капсуле 3 раза в сут во время еды на протяжении 2 нед;
- хофитол внутрь по 1 таблетке (ребёнку 5-10 лет) или 2 таблетки (15 лет) 3 раза в сут перед едой в течение 2 нед;
- олиметин по 1-2 капсулы 3 раза в сут до еды в течение 3 нед.
Для повышения секреции жёлчи и снижения её вязкости, а также стимуляции крово- и лимфообращения в печени назначают минеральные воды средней минерализации («Ессентуки № 4» внутрь 3 мл/кг за 30 мин до еды в течение 1 мес) либо гидрохолеретики:
- магния сульфат 20% раствор, по 1/2 столовой ложки 2-3 раза в сут;
- ксилит по 5 г 2 раза в сут после еды на протяжении 2 нед;
- сорбитол 2,5 г (ребёнку 5-10 лет); 5 г (15 лет) 2 раза в сут за 30 мин до еды в течение 2 нед.
[], [], [], [], [], [], [], [], [], []