SQLITE NOT INSTALLED
Критерии диагностики органной дисфункции у детей с тяжёлым сепсисом
Кардиоваскулярная дисфункция — артериальная гипотензия, несмотря на внутривенное введение жидкости 40 мл/кг в течение 2 ч (систолическое АД снижено на два квадратичных отклонения от возрастной нормы), или необходимость в вазопрессорах для поддержания АД в пределах нормы (допамин или добутамин более 5 мкг/кг в минуту или любые дозы эпинефрина или норэпинефрина), или два из следующих пяти симптомов:
- метаболический ацидоз (дефицит оснований свыше 5 ммоль/л),
- лактацидемия свыше 4 ммоль/л,
- олигурия (диурез
- удлинение времени капиллярного заполнения более 5 с,
- кожно-ректальный температурный градиент, превышающий 3 °С.
Респираторная дисфункция раО2/FiО2 60 мм. рт. ст., или на 20 мм. рт. ст. свыше обычного раСO2, или необходимость в FiO2 >0,5 для поддержания SаO2 >92%, или необходимость в ИВЛ.
Неврологическая дисфункция оценка по шкале комы Глазго
Гематологическая дисфункция — число тромбоцитов 9/л или их снижение на 50% наибольшего количества в течение последних 3 дней (для хронических онкогематологических больных).
Почечная дисфункция — креатинин плазмы крови в 2 раза превышает возрастную норму или увеличился в 2 раза от базового значения.
Печёночная дисфункция:
- концентрация общего билирубина >68,4 мкмоль/л (кроме новорожденных),
- активность АЛТ в 2 раза выше возрастной нормы
Микробиологическая диагностика сепсиса предполагает исследование вероятного очага инфекции и периферической крови. При выделении из обоих локусов одного и того же патогенного микроорганизма его этиологическую роль считают доказанной. При выделении различных возбудителей из очага инфекции и периферической крови необходимо оценивать этиологическую значимость каждого из них При этом нужно помнить, что бактериемия (присутствие микроорганизма в системном кровотоке) — не патогномоничный признак сепсиса. Обнаружение микроорганизмов без клинико-лабораторных подтверждений ССВР нужно расценивать не как сепсис, а как транзиторную бактериемию.
При выделении типичных патогенных микроорганизмов (S. aureus, Kl. pneumoniae, Ps. aeruginosa, грибов) для постановки диагноза достаточно одного положительного результата. При выделении кожных сапрофитов для подтверждения истинной бактериемии необходимы две гемокультуры.
Некоторые специалисты рекомендуют тактику раннего агрессивного ведения пациентов детского возраста с тяжелым сепсисом и септическим шоком для снижения летальности на 25% в течение ближайших 5 лет. В комплексную интенсивную терапию сепсиса у детей необходимо включать контроль источника инфекции (совместно с хирургами), адекватную антибактериальную терапию, многокомпонентную сопроводительную интенсивную терапию и профилактику сопутствующих органных нарушений.
Общее описание
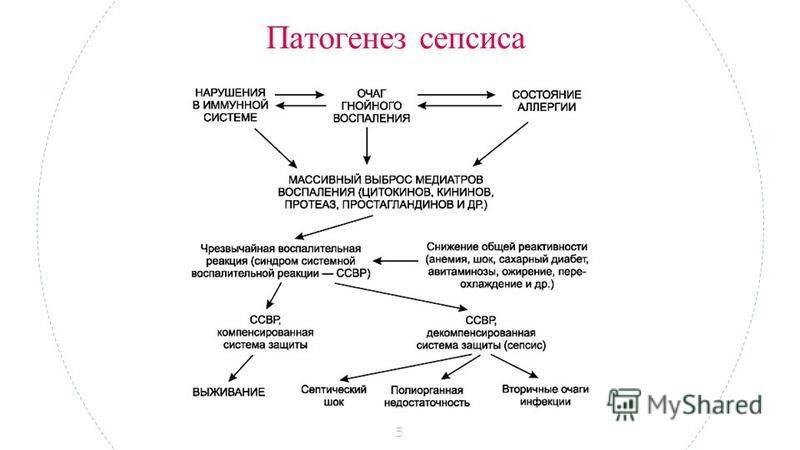
Бактериальный сепсис новорожденного (неонатальный сепсис) — это генерализованное инфекционное заболевание, проявляющееся очагами гнойного воспаления, бактериемией, системной воспалительной реакцией и полиорганной недостаточностью.
Неонатальный сепсис вызывается условнопатогенной бактериальной микрофлорой. Наиболее частой причиной инфицирования в период внутриутробного развития плода и чаще в интранатальный период является S. Agalacticae — представитель стрептококков группы А. Реже сепсис вызывает E. Coli и другая кишечная грамотрицательная флора.
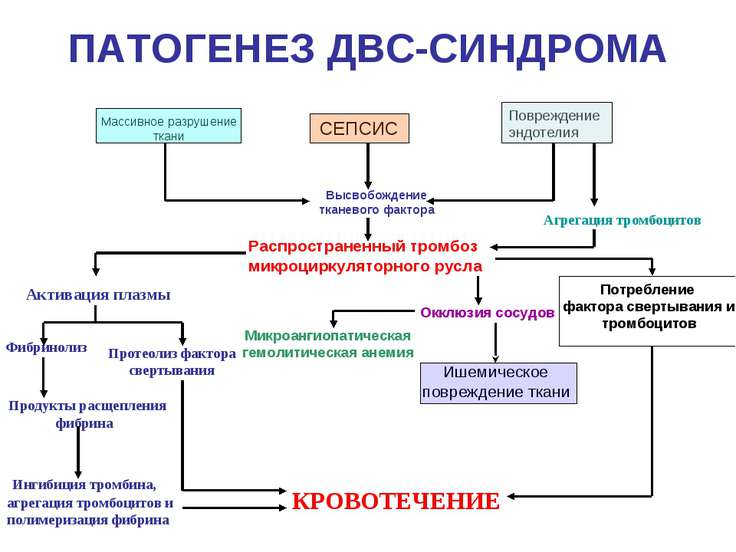
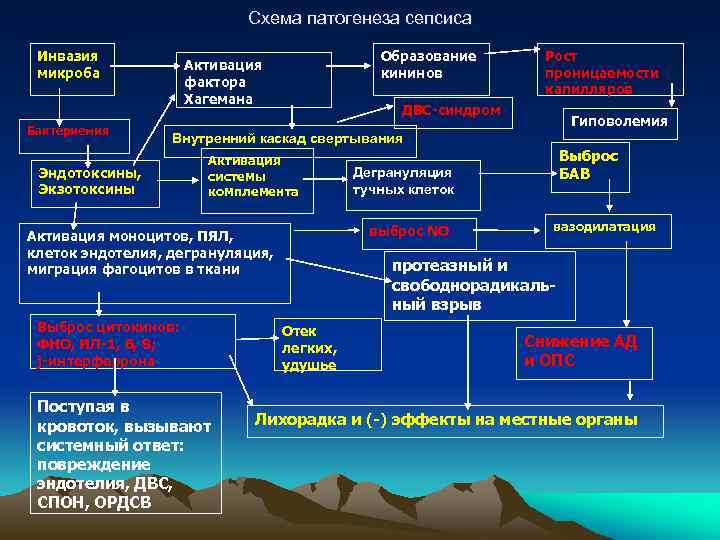
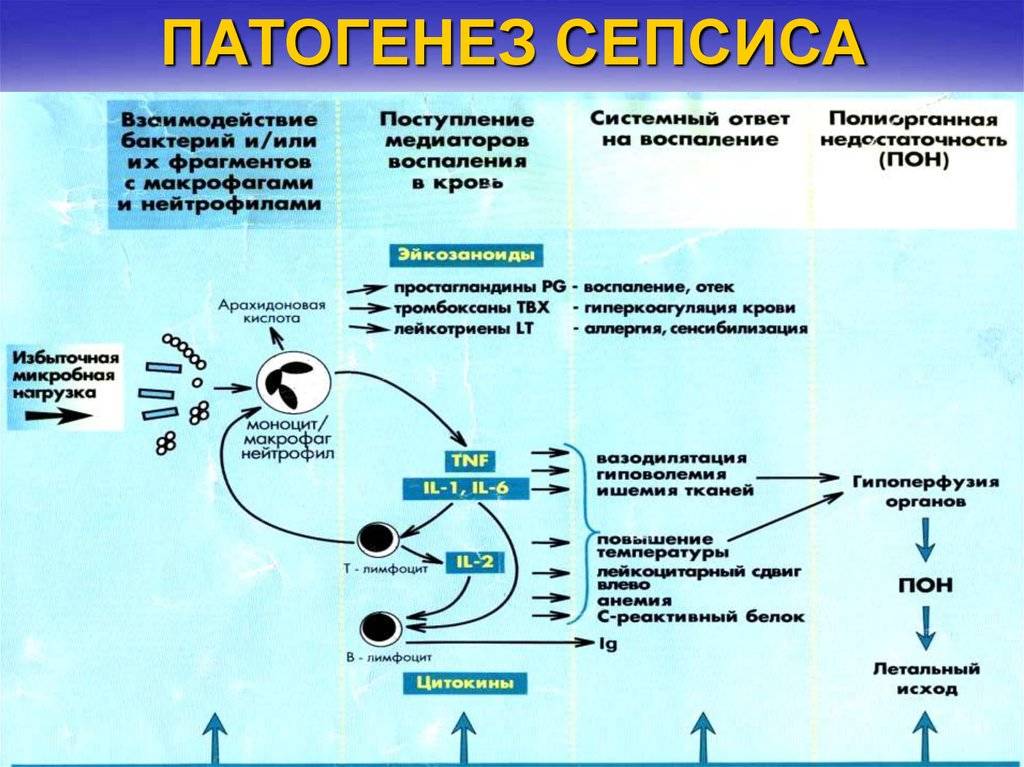
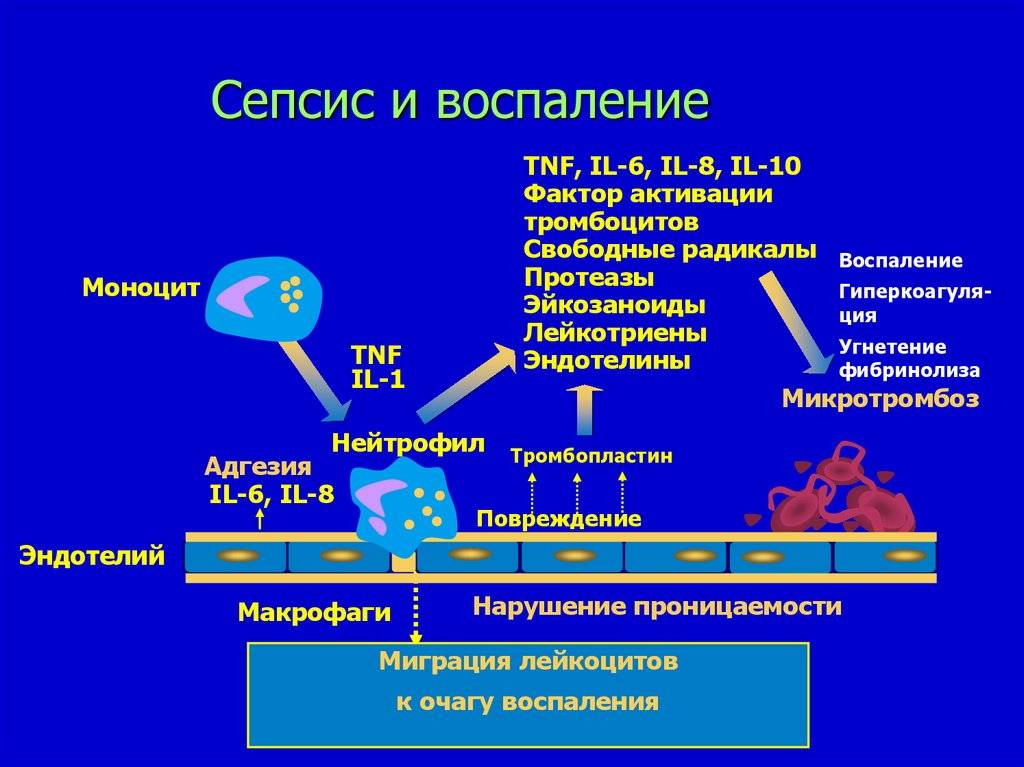
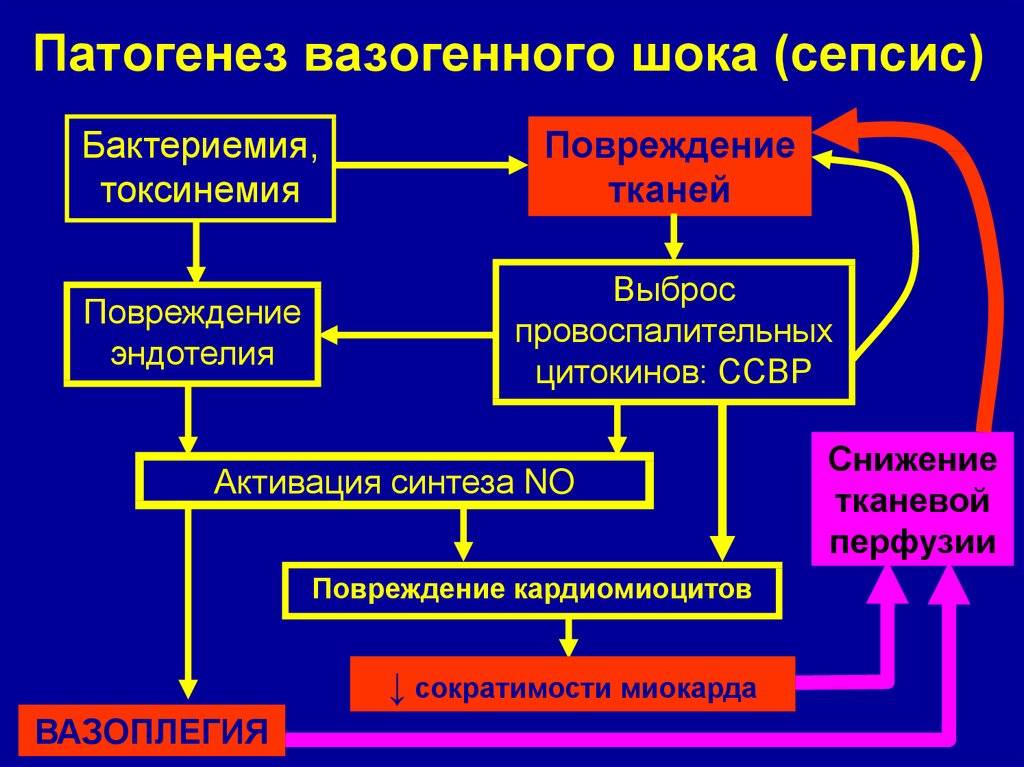
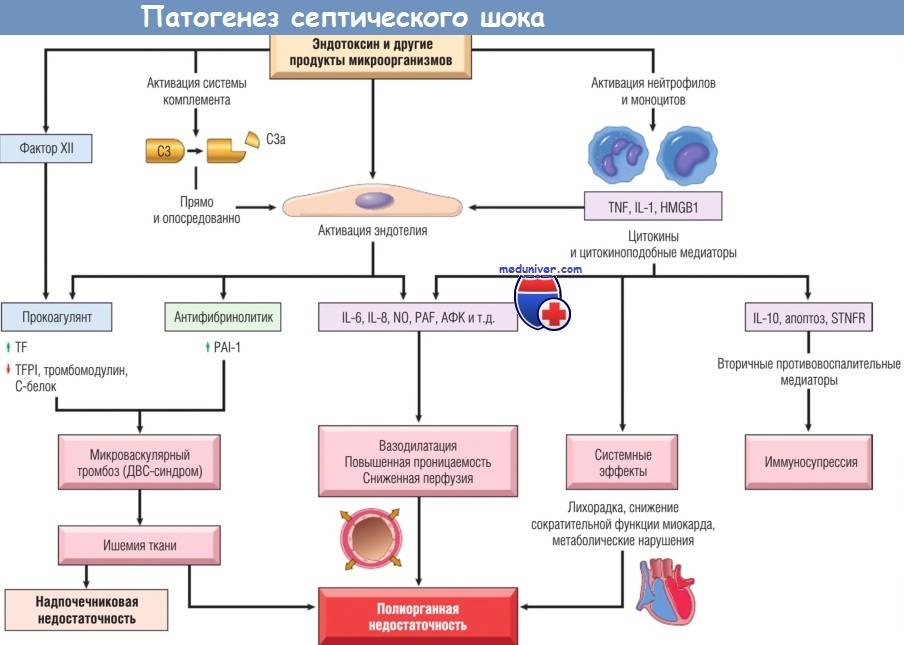
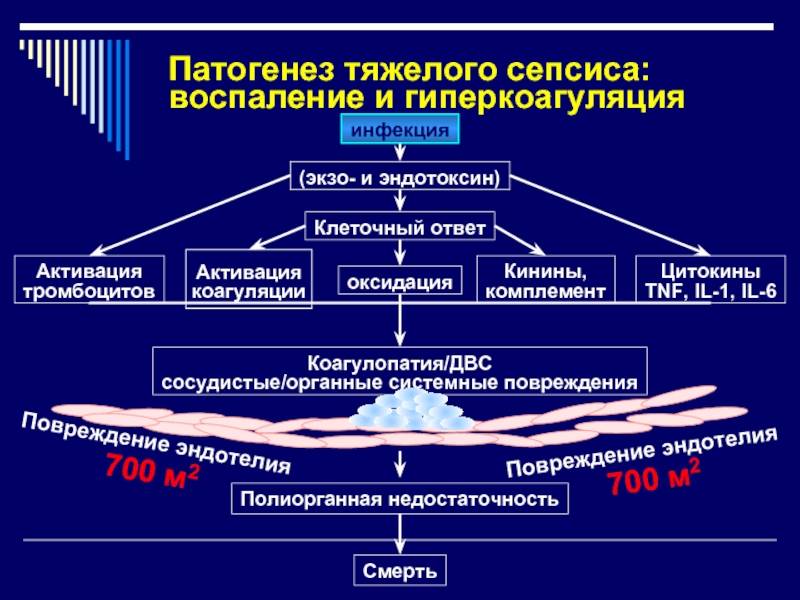
Заболевание развивается при наличии гнойного очага, из которого в связи с низкой иммунной защитой организма возбудитель проникает в кровеносную систему, вызывая бактериемию, токсинемию и антигенную стимуляцию продуктами жизнедеятельности и распада. В ответ на инфекцию организм отвечает системной воспалительной реакцией, проявляющейся выбросом провоспалительных цитокинов и активацией нейтрофилов, системы комплемента, свертывания крови и агрегацией тромбоцитов. Чрезмерный системный ответ, наряду с токсическим и антигенным воздействием возбудителя, приводит к повреждающему действию на органы и системы организма. Нарушается микроциркуляция, проницаемость и функции эндотелия капилляров, развивается синдром внутрисосудистого свертывания. В дальнейшем возникает полиорганная недостаточность.
Лечение отогенного сепсиса
Сепсис отогенный является показанием к немедленной госпитализации пациента. При выявлении гнойного очага в полости среднего уха или в ячейках сосцевидного отростка готовится срочное хирургическое вмешательство, главная его цель которого – удалить гной, промыть пораженную полость, иссечь нежизнеспособные ткани.
Если гной находят в барабанной полости, то выполняется парацентез – небольшой прокол барабанной перепонки с целью извлечения гнойного содержимого. При наличии гноя в сосцевидном отростке проводится вскрытие его поверхностной пластинки и дренирование ячеек. После таких процедур самочувствие пациента значительно улучшается и увеличивается эффективность консервативной терапии.
Медикаментозное лечение подразумевает назначение больших доз антибактериальных препаратов с учетом чувствительности микрофлоры, инфузионную и дезинтоксикационную терапию, восстановление утраченной жидкости. Также большую роль играет общеукрепляющее лечение, поддержка иммунитета (витаминотерапия, полноценное питание).
Лечение сепсиса новорожденных
В качестве лечения используют:
- антибиотики;
- симптоматическую (поддерживающую) терапию.
Сепсис опасен для жизни ребёнка, так как быстро разрушает его организм, поэтому лечение антибактериальными препаратами следует начинать как можно быстрее, с последующей корректировкой в соответствии с чувствительностью микроорганизмов к ним. Бывает так, что причина инфекции остаётся невыясненной, ребёнок внешне здоров, а анализы показывают отрицательные результаты бакпосевов. В таких случаях антибиотики вводят согласно установленным схемам в течение 48 часов, после чего лечение можно прекратить. Если масса тела ребёнка низкая, длительность лечения должна составлять 72 часа.
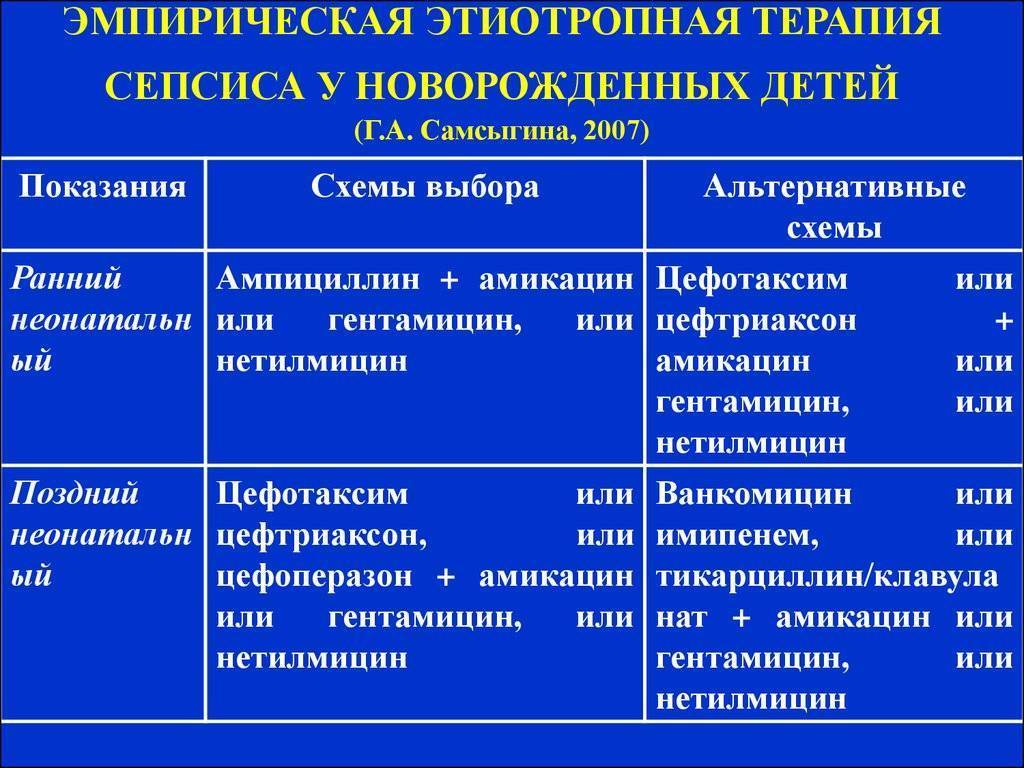
Обычно стартовую терапию лечения сепсиса начинают с аминогликозида и ампициллина, применяемых совместно. Иногда целесообразно добавление цефотаксима или его полная замена аминогликозидами в случае подозрения менингита, вызываемого грамотрицательными микроорганизмами. Замену антибиотиков, если она необходима, проводят после точного выявления возбудителя инфекции.
Здоровым детям из группы новорождённых, где находился больной ребёнок, тоже назначают антибиотики в виде комбинации гентамицина с ампициллином либо ампициллина с цефотаксимом. Если речь идёт о позднем варианте внутрибольничного сепсиса, в рамках стартовой терапии детям назначают ванкомицин.
Если ребёнок раньше уже прошёл курс лечения аминогликозидами от 7 дней до 2-х недель и нуждается в повторной терапии, нужно рассматривать другие антибактериальные препараты, относящиеся к аминогликозидам или цефалоспоринам третьего поколения.
При применении постоянных венозных катетеров есть риск инфицирования коагулазонегативным стафилококком. В данной ситуации стартовую терапию сепсиса следует начинать с ванкомицина, но если обнаружена чувствительность микроорганизма к нафциллину, препарат заменяют нафциллином либо цефазолином. Безусловно, катетер необходимо удалить. Также следует учитывать то, что при взятии анализа на бакпосев грибковые структуры проявляют себя в течение двух-трёх дней. Нужно быстро начать эмпирическое лечение амфотерицином В ещё до того как будет получен результат анализа, так как именно это может спасти жизнь новорождённого.
Прогноз и профилактика сепсиса новорожденных
Если ребёнок рождается недоношенным и у него низкая масса тела, уровень летальности при сепсисе составляет от 2 до 4 раз выше, чем у доношенных детей. При этом показатель общей летальности при раннем сепсисе — от 3 до 40%, при позднем — от 2 до 20%.
Количество летальных исходов при позднем сепсисе зависит от причины возникновения инфекции. Если сепсис вызван грамотрицательными микроорганизмами или грибком, летальность составляет от 32 до 36%.
При критически низкой массе тела дети с бактериальным сепсисом или кандидозом могут получить серьёзные осложнения в виде неврологических заболеваний.
Профилактические меры, помогающие минимизировать и предотвратить развитие сепсиса у новорождённых, заключаются:
- в предупреждении внутрибольничных инфекций;
- в регулярной грамотной обработке рук медицинского персонала (как до контакта с пациентами, так и после контакта с ними);
- применение одноразового инвентаря медицинского назначения;
- профилактические курсы антибактериальных препаратов женщинам, находящимся в родах;
- профилактические курсы противогрибковых средств;
- минимальные инвазии;
- сокращение времени использования венозных катетеров;
- как можно более ранний переход на грудное вскармливание;
- регулярная проверка знаний медицинского персонала по инфекционному контролю;
- обучение женщин основным правилам антисептики и уходу за детьми.
Безусловно, в целях борьбы с внутрибольничными инфекциями важны регулярные мероприятия, способствующие их выявлению и предупреждению.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
4.Лечение болезни
Самое важное в лечении сепсиса – это быстрая диагностика. Если есть основания подозревать заражение крови, врач может провести исследования и тесты, чтобы обнаружить:
- Бактерии при анализе крови или других жидкостей организма;
- Источник инфекции с помощью рентгена, компьютерной томографии или УЗИ;
- Высокое или низкое количество лейкоцитов;
- Низкое содержание тромбоцитов;
- Низкое артериальное давление;
- Слишком большое количество кислоты в крови (ацидоз);
- Изменения в почках или работе печени.
В случаях с тяжелым сепсисом, как правило, требуется помещение пациента в реанимацию, где врачи пытаются остановиться инфекцию, поддержать работу жизненно- важных органов и регулировать артериальное давление.
Для лечения сепсиса обычно применяются:
- Антибиотики широкого спектра действия, которые способны убить многие виды бактерий;
- Терапия для поддержания артериального давления, в том числе – введение жидкости в организм;
- Кислородная терапия для поддержания нормального уровня кислорода в крови.
После того, как при заражении крови удается определить инфекционный агент, врачи могут начать лечение сепсиса с помощью специальных препаратов направленного действия. В зависимости от тяжести состояния пациента и последствий сепсиса может понадобиться искусственная вентиляция легких или почечный диализ. Иногда для лечения сепсиса и обработки зоны инфицирования необходима операция.
Причины
Попадание бактерий и болезнетворных микроорганизмов в кровь наблюдается при большинстве инфекционных процессов, однако в норме хорошая реактивность и полноценная работа иммунитета препятствуют развитию тяжелой клинической картины. В противном случае агрессивность инфекции преобладает над защитными силами и развивается сепсис.
Таким образом, ключевым моментом в возникновении отогенного сепсиса является ослабление или угнетение общей сопротивляемости организма или его иммунитета на фоне массивного проникновения бактерий из очага отита в кровеносное русло.
Наиболее частый путь распространения инфекции – внутричерепные венозные синусы (сигмовидный и каменистый). Эти крупные вены имеют непосредственный контакт с костными границами среднего и внутреннего уха, поэтому при наличии выраженного отита воспалительный процесс затрагивает и вены – так развивается флебит.
В результате флебита в просвете вен образуются тромбы, замедляется кровоток, повышается проницаемость сосудистой стенки, что и способствует генерализации инфекции из среднего или внутреннего уха.
Также в разделе
Здоровый малыш — счастливая семья! Ничто так не омрачает родителей как заболевшее их чадо. А услышав диагноз «аденоидит» большинство родителей сразу же впадают в панику, начиная испробовать все…
Острые респираторные вирусные инфекции (ОРВИ) Острые респираторные вирусные инфекции (ОРВИ) — группа острых инфекционных заболеваний, вызываемых РНК- и ДНК-содержащими вирусами и характеризующихся…
Кардиомиопатии. Миокардиты новорождённых. Сердечная недостаточность. Кардиомиопатии — заболевания неясной этиологии, сопровождающиеся нарушением функций сердца (систолической сократимости и диастолического расслабления). В…
Рецидивирующий бронхит у детей. Этиология. Симптомы заболевания. Диагностика. Лечения. Рецидивирующий бронхит — бронхит без явлений обструкции (рецидивирующий бронхит) или с обструкцией (рецидивирующий обструктивный бронхит), эпизоды которого…
Болезнь Крона у детей. Симптомы. Диагностика. Лечение. Болезнь Крона — хроническое неспецифическое прогрессирующее трансмуральное гранулематозное воспаление ЖКТ.
Чаще поражается терминальный отдел тонкой…
Питание здорового ребенка. Естественное вскармливание. Прикорм. Ошибки при естественном вскармливании
Рациональное питание детей — важное условие, обеспечивающее правильное физическое и психическое развитие, адекватную иммунологическую реактивность. Ребёнок…
Температурные реакции у детей
Симптомы. Лечение. Жаропонижающие препараты. Повышение температуры тела — симптом, выступающий наиболее частой причиной обращения родителей с детьми к врачу (в том числе вызова скорой медицинской помощи)….
Дискусійні питання малюкової кольки (у світлі Римських критеріїв ІV) В.Є. Хоменко , лікар педіатр вищої категорії МЦ Eurolab , к.мед.н., доцент, кафедра педіатрії №2 Національного медичного університету імені О.О. Богомольця, м….
Острый пиелонефрит у детей. Симптомы. Диагностика. Лечение. Острый пиелонефрит — острое неспецифическое экссудативное воспаление ткани почки и чашечно-лоханочной системы с выраженной лихорадкой, болью, пиурией и…
Смешанное вскармливание. Питание детей старше года. Режим питания детей старше года. При недостаточности молока у матери вводят докорм теми же молочными смесями, что и при искусственном вскармливании. Сначала ребёнку дают грудь и только после…
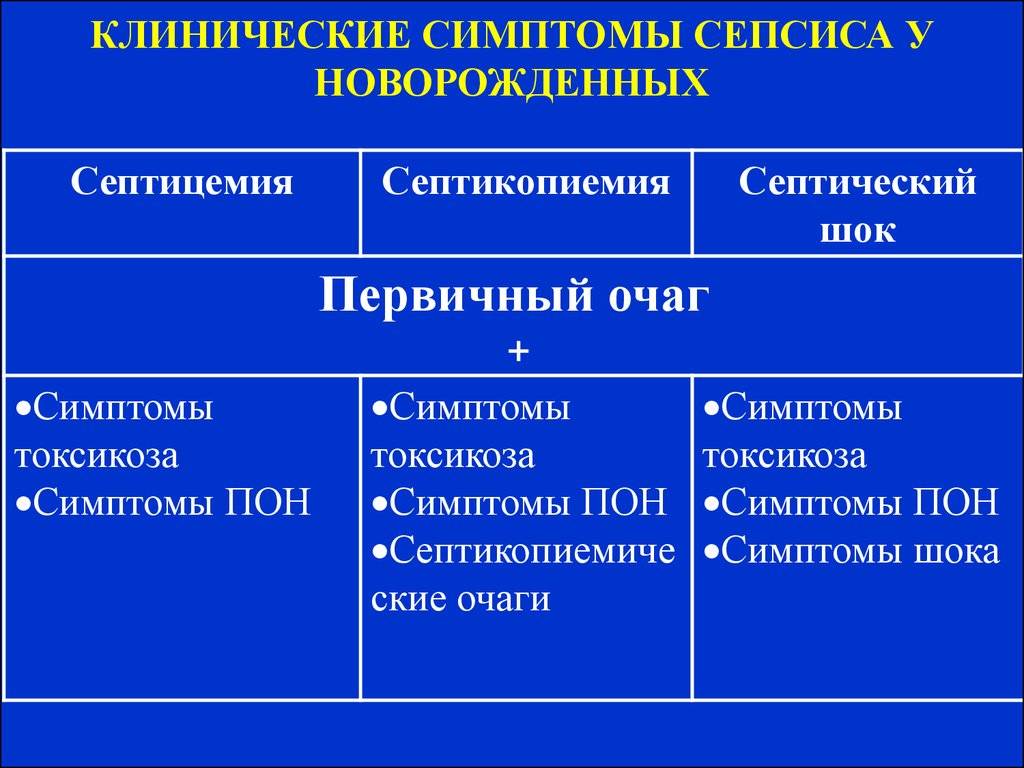
Клиническая картина
Выделяют ранний неонатальный сепсис, когда клиника появляется в первые 3 суток после рождения и поздний неонатальный сепсис, который возникает позднее 4 дня жизни новорожденного. Характерными начальными проявлениями сепсиса являются тяжелое состояние ребенка, лихорадка или гипотермия у недоношенных, нарушение ЦНС в виде угнетения или беспокойства. Кожные покровы имеют грязно-бледный цвет, выражена мраморность, черты лица заострены, нередко определяются геморрагии и акроцианоз. В дальнейшем может развиваться дыхательная и сердечная недостаточность, холестатическая желтуха, что является проявлением полиорганной недостаточности. В 10–15% случаев развивается септический шок, характеризующийся стремительным ухудшением состояния, гипотермией, тахикардией, артериальной гипотонией, кровоточивостью и ДВС-синдромом.
Симптомы сепсиса новорожденных
Первые симптомы сепсиса являются практически одинаковыми и не зависят от того, какой вид возбудителя их вызывает:
- ребёнок плохо сосёт;
- плохо ест;
- у него снижена частота сердечных сокращений;
- проблемы с дыханием вплоть до остановок;
- температура тела может колебаться от гипотермии до высоких цифр.
Возникновение лихорадочного состояния наблюдают в 10-15% клинических случаев. Если лихорадка держится в течение длительного времени (час и более), инфицирование, скорее всего, очевидно. К другим ранним проявлениям сепсиса, которые должны побудить врачей к принятию экстренных мер, относят судорожные состояния, желтушность кожных покровов, рвоту, расстройства кишечника.
Ранний сепсис, вызванный В-стрептококком, часто проявляется у новорождённых быстротечными формами воспаления лёгких. При позднем начале сепсиса (период может составлять до 12 недель), частота возникновения менингита очень высока.
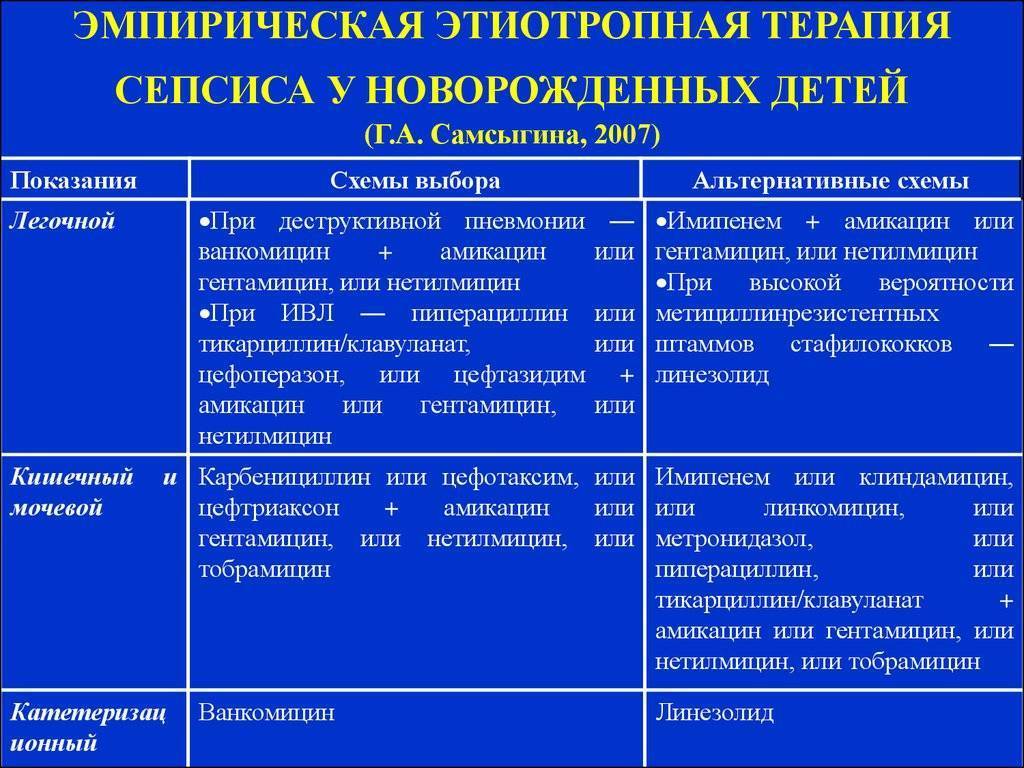
Лечение бактериального сепсиса новорожденного
Проводится комплекс лечебных мероприятий, которые включают проведение гигиенических мероприятий, правильное вскармливание новорожденного, этиотропную терапию и патогенетическое лечение, направленное на восстановление гемостаза и повышение иммунной защиты организма. Ведущее значение имеет борьба с инфекцией. С этой целью используют антибиотики или комбинацию антибактериальных препаратов с бактерицидным действием, способных проникать через гематоэнцефалический барьер. Коррекция гуморального иммунитета проводится с помощью иммунозаместительной терапии препаратами иммуноглобулинов (пентаглобин). При нарушении клеточного иммунитета назначается рекомбинантный интерлейкин-2. Применяется инфузионная терапия, позволяющая восполнить объем циркулирующей крови и восстановить баланс электролитов.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Цефепим (антибактериальное средство из группы цефалоспоринов IV поколения). Режим дозирования: у детей от 2 мес. до 16 лет и с массой тела до 40 кг рекомендуемый режим дозирования по всем показаниям (исключая фебрильную нейтропению) — 50 мг/кг каждые 12 ч внутривенно; при фебрильной нейтропении — 50 мг/кг каждые 8 ч. Продолжительность лечения как у взрослых.
- Амикацин (антибиотик группы аминогликозидов). Режим дозирования: недоношенным новорожденным начальная доза внутривенно — 10 мг/кг, затем по 7,5 мг/кг каждые 18-24 ч; новорожденным начальная доза — 10 мг/кг, затем по 7,5 мг/кг каждые 12 ч в течение 7-10 дней.
- Ванкомицин (антибиотик группы гликопептидов). Режим дозирования: для новорожденных начальная доза должна составлять 15 мг/кг, а затем 10 мг/кг каждые 12 ч в течение первой недели их жизни. Начиная со второй недели жизни — каждые 8 ч до достижения возраста одного месяца. Каждую дозу следует вводить в течение не менее 60 мин.
- Имипенем + Циластатин (Гримипенем) – антибиотик: карбапенем + почечной дегидропептидазы блокатор). Режим дозирования: вводится в/в капельно. У детей, начиная с 3-месячного возраста, с массой тела до 40 кг, разовая доза внутривенно составляет 15 мг/кг, которую вводят каждые 6 часов. Максимальная суточная доза составляет 2 г.
- Линезолид (антибактериальное средство из группы оксазолидонов). Режим дозирования: препарат предназначен для внутривенного введения. Продолжительность инфузии составляет 30-120 мин. Режим дозирования и продолжительность лечения зависят от возбудителя, локализации и тяжести инфекции, а также от клинической эффективности.
Рекомендуемый режим дозирования Линезолидом для детей младше 12 лет
| Показания (включая инфекции, сопровождающиеся бактериемией) | Разовая доза и кратность введения | Рекомендуемая продолжительность лечения |
| Внебольничная пневмония, вызванная Streptococcus pneumoniae (включая полирезистентные штаммы), включая случаи, сопровождающиеся бактериемией, или Staphylococcus aureus (только метициллинчувствительные штаммы) | 10 мг/кг каждые 8 ч | 10-14 дней |
| Госпитальная пневмония, вызванная Staphylococcus aureus (включая метициллинчувствительные и метициллинрезистентные штаммы) или Streptococcus pneumoniae (включая полирезистентные штаммы) | 10 мг/кг каждые 8 ч | 10-14 дней |
| Осложненные инфекции кожи и мягких тканей, включая инфекции при синдроме диабетической стопы, не сопровождающиеся остеомиелитом, вызванные Staphylococcus aureus (включая метициллинчувствительные и метициллинрезистентные штаммы), Streptococcus pyogenes или Streptococcus agalactiae | 10 мг/кг каждые 8 ч | 10-14 дней |
| Инфекции, вызванные штаммами Enterococcus faecium, резистентными к ванкомицину, в том числе сопровождающиеся бактериемией | 10 мг/кг каждые 8 ч | 14-28 дней |
2.Причины и факторы риска
Бактериальные инфекции являются самой частой причиной сепсиса. Но сепсис может развиться и из-за других инфекций. Инфекция может начаться в любом месте – там, где бактерии или другие инфекционные агенты могут попасть в организм. Заражение крови может стать как результатом безобидной, на первый взгляд, царапины, так и следствием серьезной медицинской проблемы – аппендицита, пневмонии, менингита или инфекции мочевыводящих путей. Сепсис может появиться при инфекциях костей – остеомиелите.
Теоретически сепсис может развитья у любого человека. Но часть людей подвергается повышенному риску развития сепсиса. Среди них:
- Люди, чья иммунная система плохо функционирует из-за таких заболеваний, как ВИЧ/СПИД или рак. В эту же группу входят пациенты, для лечения которых используются наркотические препараты, подавляющие иммунную систему (например, для предотвращения отторжения пересаженных органов).
- Младенцы.
- Пожилые люди, особенно если у них есть проблемы со здоровьем.
- Госпитализированные в стационар пациенты, в том числе, которым делались инвазивные медицинские процедуры. По статистике, распространенными зонами первичной инфекции при сепсисе являются хирургические разрезы, мочевые катетеры и пролежни.
- Пациенты с сахарным диабетом.
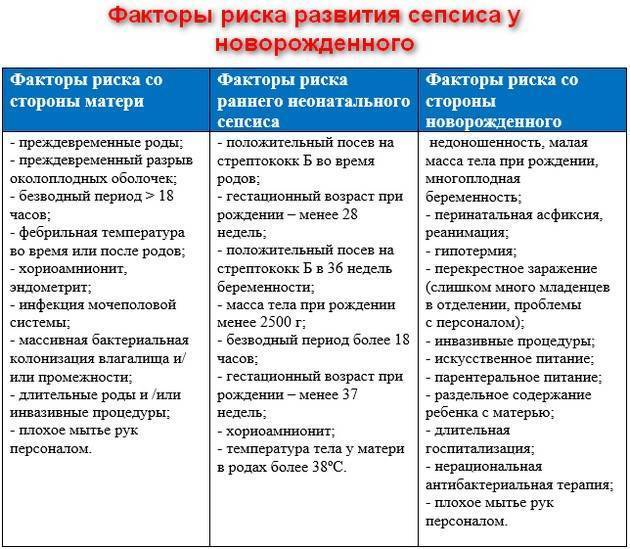
Патофизиология и факторы риска
Есть ряд перинатальных и акушерских факторов, увеличивающих риск возникновения сепсиса новорождённых. Это преждевременный разрыв околоплодных оболочек (или ПРПО), симптомы которого проявляются примерно за 17-18 часов до рождения ребёнка. Также к факторам риска относят и хориоамнионит у матери. Он может начаться как в процессе родов, так и незадолго до них — с симптоматикой материнского лейкоцитоза, болезненностью матки, выделениями с неприятным запахом и тахикардией. При колонизации В-стафилококками риск возникновения сепсиса повышается в несколько раз.
Известно, что у матерей, имеющих низкую плотность колонизации стафилококками группы В, часто рождаются дети, колонизация у которых, наоборот, имеет высокую плотность. В околоплодных водах содержатся меконий и смазка. Их среда провоцирует интенсивный рост и развитие микроорганизмов (в частности, разных видов стрептококков). Если происходит преждевременный разрыв оболочек плода, патогенная микрофлора начинает усиленно размножаться. Аспирация способствует её попаданию в кровоток ребёнка, в результате чего быстро развивается бактериемия.
При позднем начале сепсиса новорождённых в качестве основного фактора риска следует отметить роды, начавшиеся преждевременно. К другим фактором относят использование внутрисосудистых катетеров, наличие ассоциированных патологий, действие некоторых антибактериальных препаратов и длительное нахождение в условиях стационара.
Грамположительные виды стафилококков попадают в организм ребёнка из внешней среды либо с кожных покровов. Грамотрицательная кишечная палочка, как правило, находится в эндогенной микрофлоре и начинает проявлять себя в условиях изменения внутренней среды организма: например, микрофлора может меняться при приёме антибиотиков или попадании резистентных бактерий. Резистентные бактерии могут оказаться внутри организма ребёнка, как минимум, двумя путями:
- через контаминированное медицинское оборудование;
- через руки медицинского персонала при некачественной обработке.
Грибковая флора, способствующая развитию сепсиса, попадает в кровь при длительном применении катетеров центрального типа, а также при регулярном перекармливании и применении некоторых антибиотиков цефалоспориновой группы.