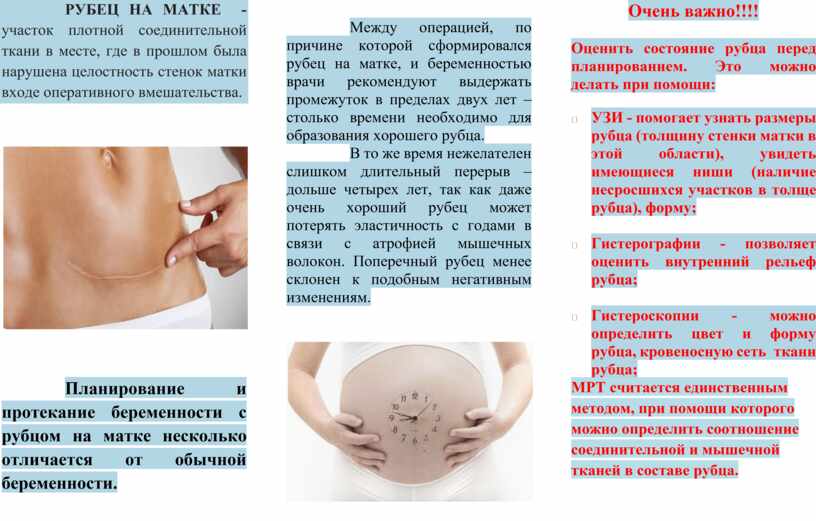
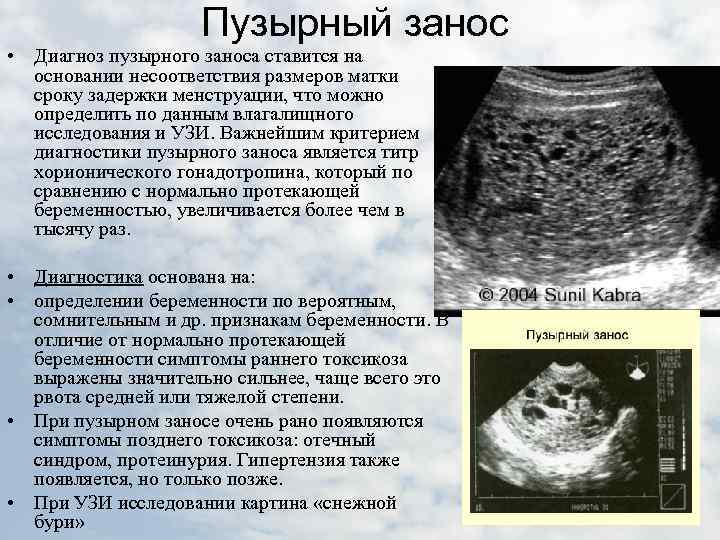
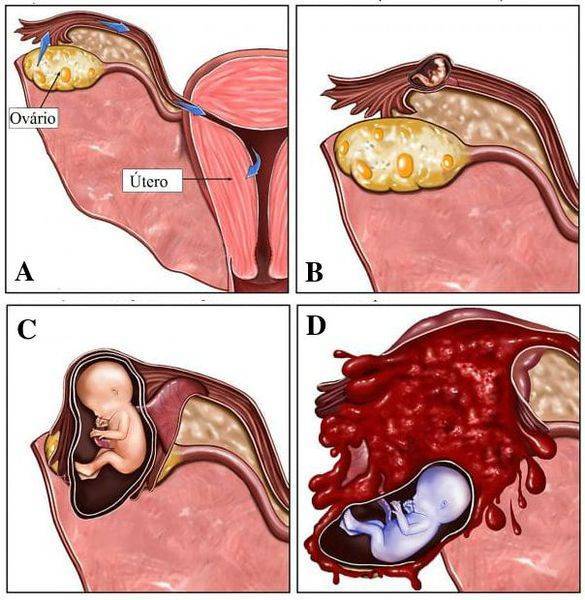
SQLITE NOT INSTALLED
Устранимы ли аномалии до беременности?
Иногда, если женщина обращается к врачу по поводу бесплодия или выкидышей и обнаруживаются пороки в строении матки, тогда требуется оперативная коррекция при помощи лапароскопических вмешательств. Наиболее часто оперируют женщин при наличии внутриматочных перегородок или образующихся синехий. Именно они становятся препятствиями для имплантации и нормального развития плода. Решая вопрос об удалении, предпочтительной будет гистероскопия, при ней проводится полноценный осмотр маточной полости и с резекцией спаек и сращений без разрезов и проколов тела матки, через шейку. После такой операции выкидыш менее вероятен, процент невынашивания снижается с 90-95 до 7-10%. При некоторых пороках матки не проводят никаких операций, беременность может наступать самостоятельно или при помощи вспомогательных репродуктивных технологий, но за состоянием матери нужен постоянный контроль.
Что такое Синдром Ашермана
Синдром Ашермана – это комплекс репродуктивных проблем, связанный с образованием внутриматочных синехий.
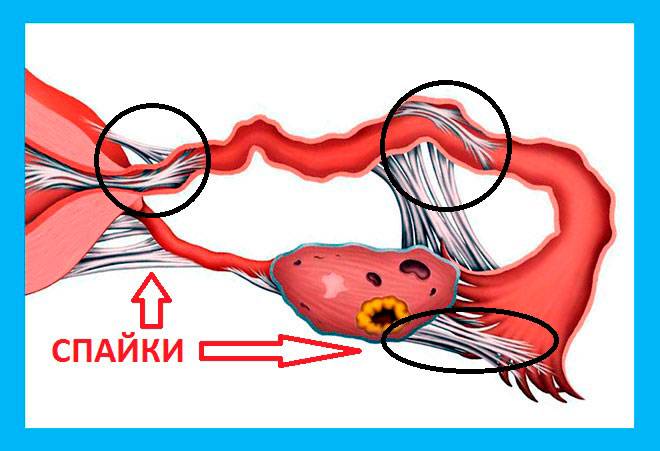
Внутриматочные синехии – основной признак Синдрома Ашермана – представляют собой спайки стенок матки, которые могут частично или полностью перекрывать просвет органа. Такие грубые сращения на слизистой оболочке приводят к деформации органа, изменению его плотности.
Спайки препятствуют нормальному выведению менструальных выделений из матки и снижают вероятность имплантации оплодотворенной яйцеклетки в маточную стенку. В результате женщина, столкнувшаяся с проблемой внутриматочных синехий, страдает нарушениями менструального цикла и различными формами бесплодия.
Причины возникновения
Молочница представляет собой инфекционное заболевание, которое вызывают условно-патогенные микроорганизмы – грибки рода Candida. В малых количествах они могут присутствовать во рту, влагалище и толстой кишке здоровой женщины, не вызывая при этом неприятных ощущений и быть без зуда. Однако в некоторых случаях (в частности – при беременности) может наблюдаться активный рост этого грибка из-за снижения уровня лактобактерий, формирующих микрофлору микрофлору влагалища – в связи с этим создаются подходящие условия для появления молочницы.
Молочница при беременности, лечение
Почему же молочница у женщин при беременности встречается так часто и каковы причины ее появления?
-
Иммунологические изменения. В первом триместре большинство будущих мам отмечает ухудшение иммунитета. Оно является важным условием нормального вынашивания ребенка. Если снижение защитных сил организма отсутствует, возникает опасность прерывания беременности: в таком случае иммунная система матери воспринимает плод в качестве чужеродного объекта и отторгает его.
Из-за ухудшения иммунитета возможен рост патогенной и условно-патогенной микрофлоры – в частности, грибка Candida.
- Гормональная перестройка организма. Рост выработки гормона прогестерона, который наблюдается во время вынашивания малыша, приводит к изменению слизистой оболочки и повышению уровня кислотности влагалища. Это создает оптимальные условия для роста грибка Candida.
- Неправильная интимная гигиена. Если во время подмывания женщина направляет струю воды от заднего прохода к лобку, это способствует переносу кишечной микрофлоры во влагалище. В результате этого нарушается здоровое физиологическое соотношение лактобактерий и условно-патогенных микроорганизмов, из-за чего развивается дисбиоз влагалища. Уменьшение количества лактобактерий приводит к изменению показателя рН влагалища до 4,5 и выше, в результате чего может развиться молочница.
Свечи от молочницы при беременности
- Несбалансированное питание. Если в рационе будущей мамы присутствует большое количество простых углеводов (в частности – сдобной дрожжевой выпечки и сахара), вероятность развития молочницы возрастает.
- Нарушение работы кишечника. Многие женщины (до 70%), ожидающие появления на свет малыша, сталкиваются с запором, а также страдают от дисбактериоза кишечника. Эти проблемы приводят к застою каловых масс и интоксикации организма, вследствие чего у будущей мамы может развиться как кишечный, так и вагинальный кандидоз.
Помимо указанных причин существуют следующие предпосылки к ее развитию:
- Стресс.
- Сахарный диабет и другие эндокринные нарушения.
- Хронические воспалительные процессы в органах малого таза.
- Ношение неподходящего нижнего белья (тесные синтетические трусы, трусики-стринги).
Почему стоит обратиться к нам
Медицинский дом Odrex — многопрофильное учреждение, предоставляющее комплексную гинекологическую помощь женщинам всех возрастов, начиная от профилактических осмотров и заканчивая хирургическими манипуляциями. При обращении к нам женщина с подозрением на внематочную беременность получает:
- Точную диагностику патологии;
- Консультации сопутствующих специалистов — при подозрении на заболевания других внутренних органов;
- Постоянное наблюдение в стационаре для подтверждения или исключения патологии;
- Плановое и неотложное лечение;
- Медицинское сопровождение при реабилитации.
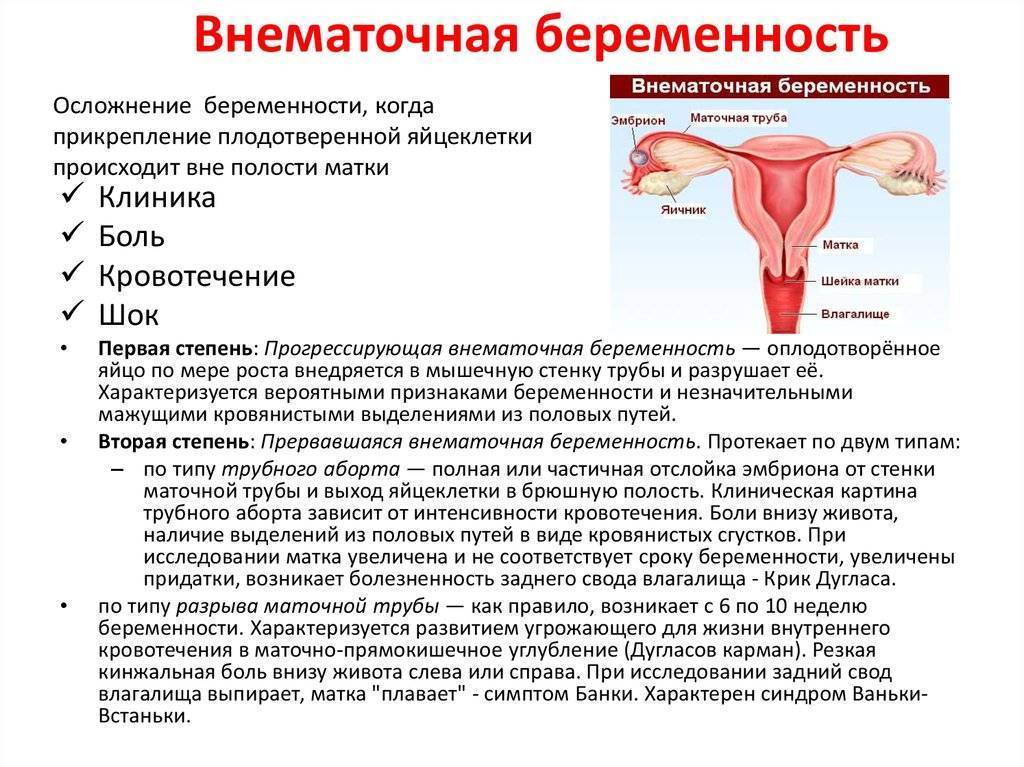
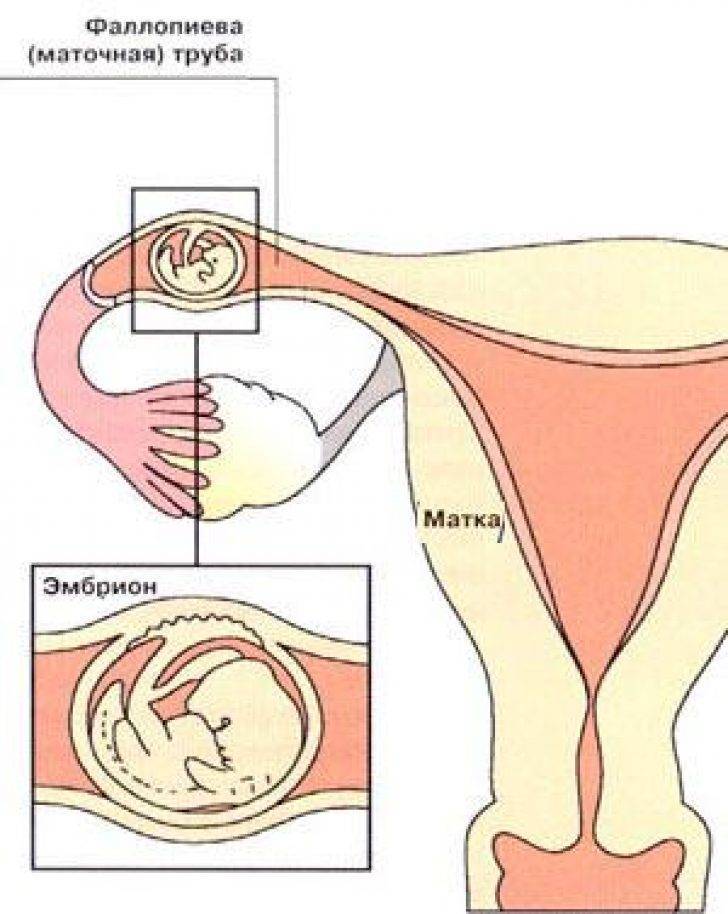
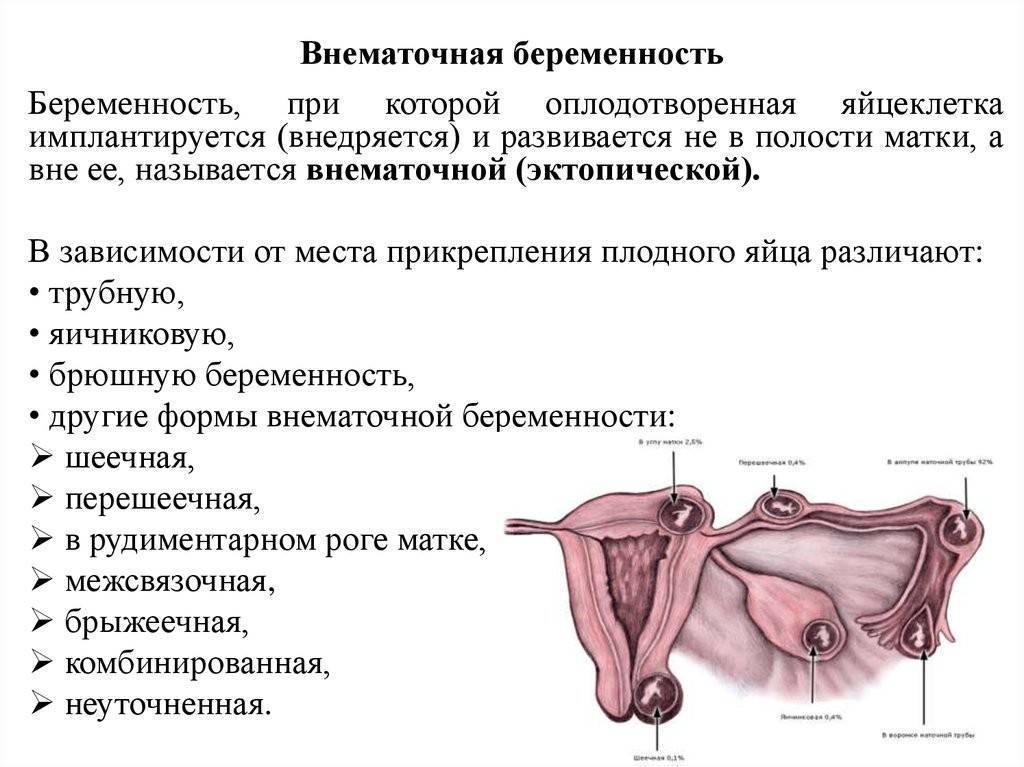
Симптомы внематочной беременности
Сложность диагностики заболевания связана со сходством его симптомов с признаками физиологической беременности — задержка менструации, тошнота, рвота, набухание молочных желез. Характерные признаки внематочной беременности начинают проявляться на 4-5 неделе зачатия, в первый месяц задержки менструации. Женщина жалуется на маточное кровотечение, боли внизу живота. Из-за кровопотери снижается артериальное давление, кружится голова, появляется слабость и сонливость.
Главный признак, по которому четко диагностируется внематочная беременность — снижение концентрации хорионического гонадотропина. Это специфический гормон, который начинает вырабатываться в первые несколько часов беременности, а к 7-11 неделе его концентрация увеличивается в несколько тысяч раз. При внематочной беременности и угрозе выкидыша выработка гормона резко снижается.
Тесты на беременность основаны на качественном определении хорионического гонадотропина. Снижение концентрации гормона объективно проявляется в том, что при проведении теста полоски бледнеют либо фиксируется отрицательный результат. Сложность данной проверки в том, что ее догадается сделать только женщина, которая уже сталкивалась с внематочной беременностью.
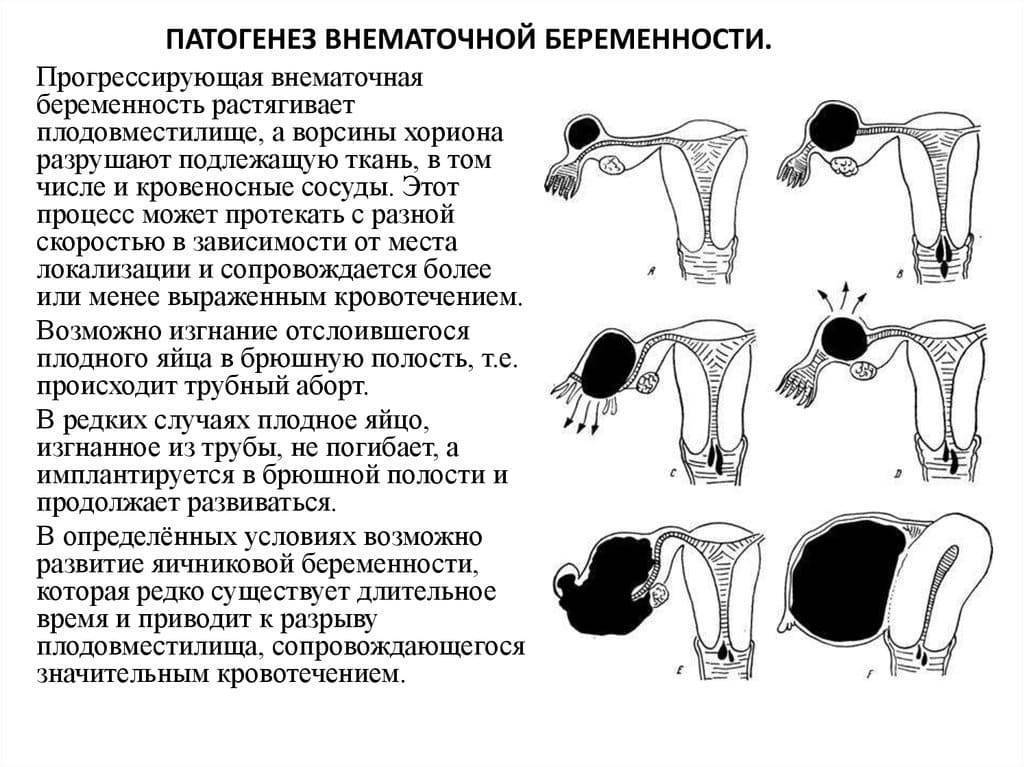
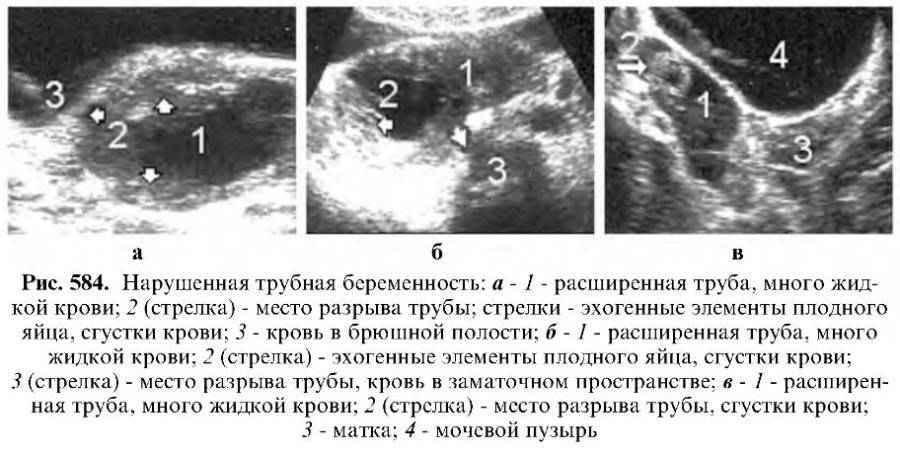
При несвоевременной диагностике трубная беременность завершается разрывом фаллопиевой трубы. Повреждение происходит на 4-10 неделе, срок разрыва зависит от места закрепления яйцеклетки. Состояние больной резко ухудшается, она жалуется на кровотечение или кровянистые выделения из влагалища, резкую боль в брюшной полости, помутнение сознания. При осмотре врач фиксирует бледность, интенсивное потоотделение, резкое снижение АД, частый нитевидный пульс, иногда пациентка теряет сознание.
Клиническая картина других видов внематочной беременности сходна с трубной. Для остановки кровотечения и нормализации состояния женщины показана срочная операция. В спорных случаях сходства симптоматики с острым животом пациентку осматривает хирург.
Как определяется внематочная беременность
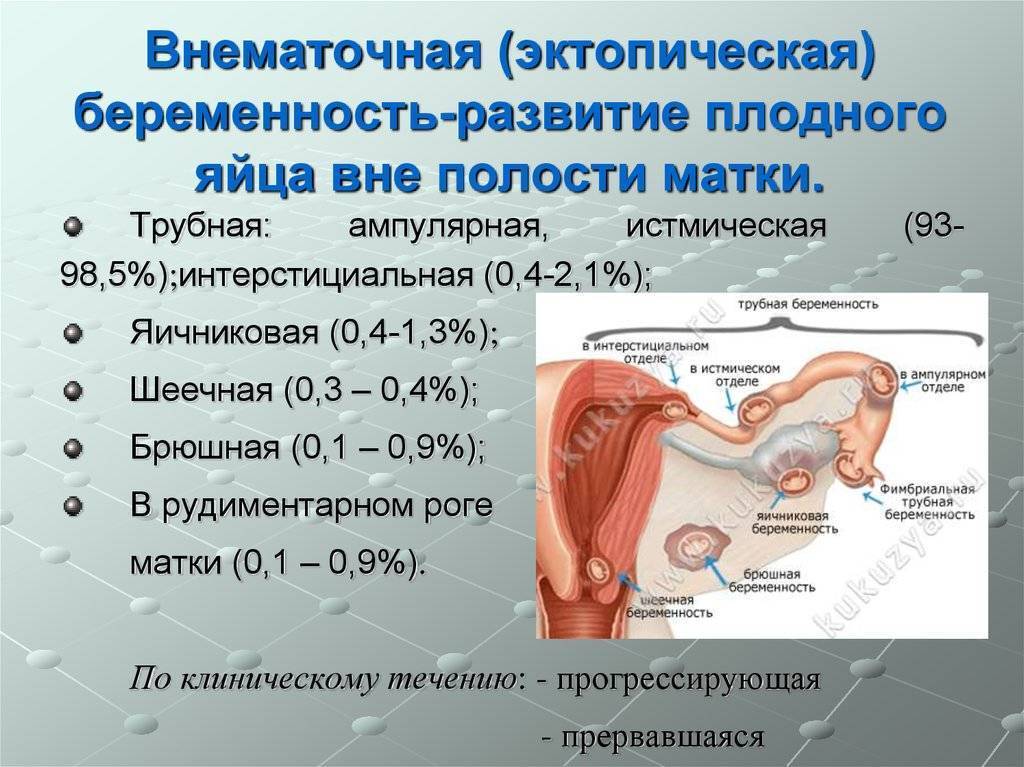
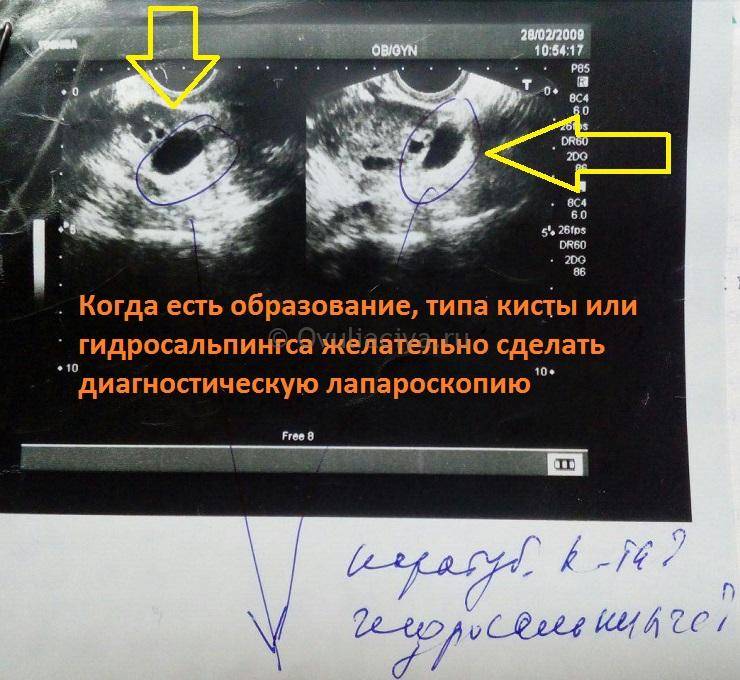
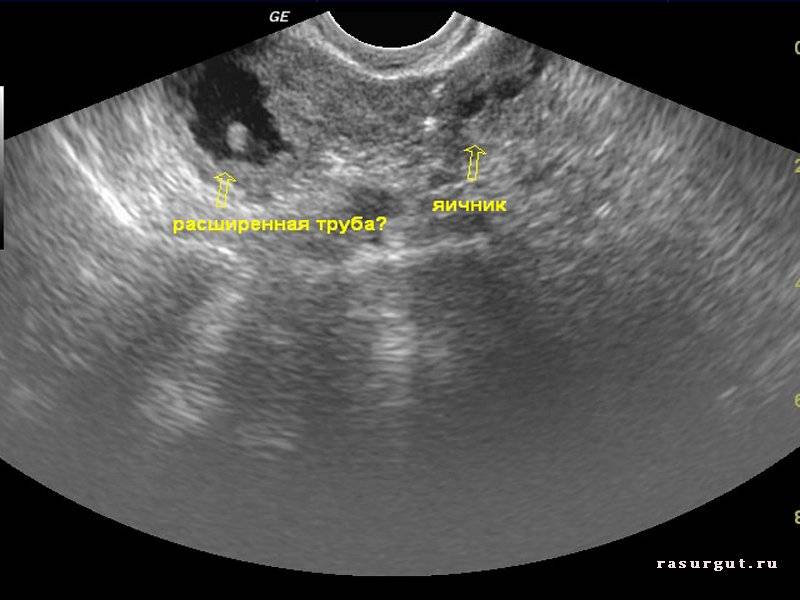
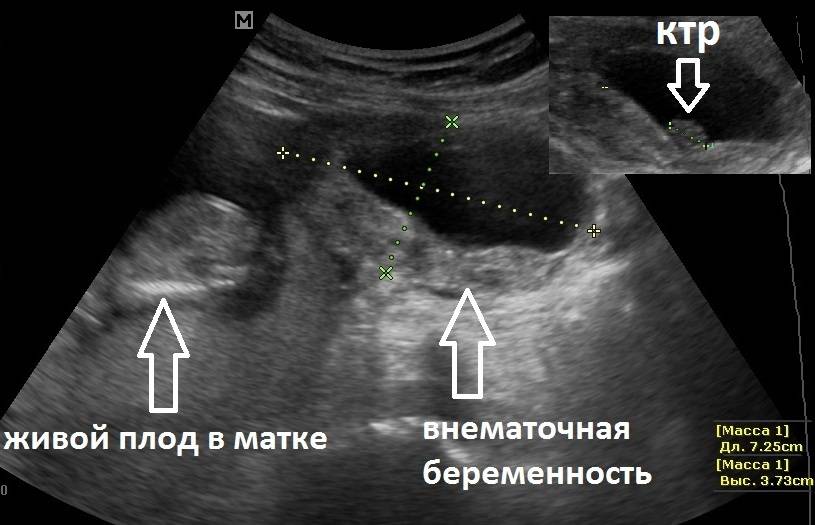
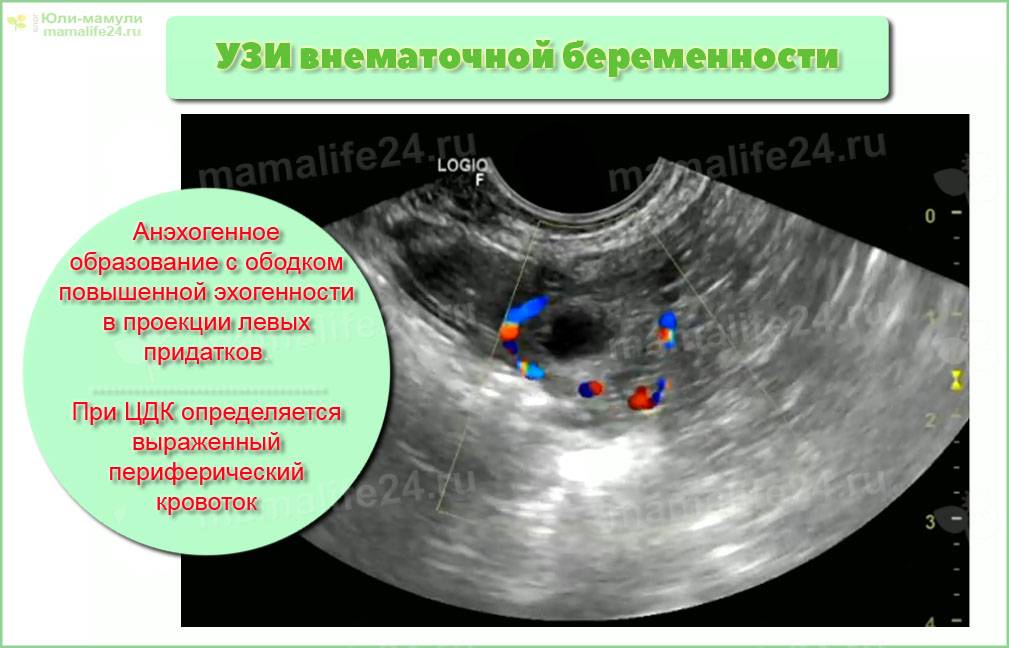
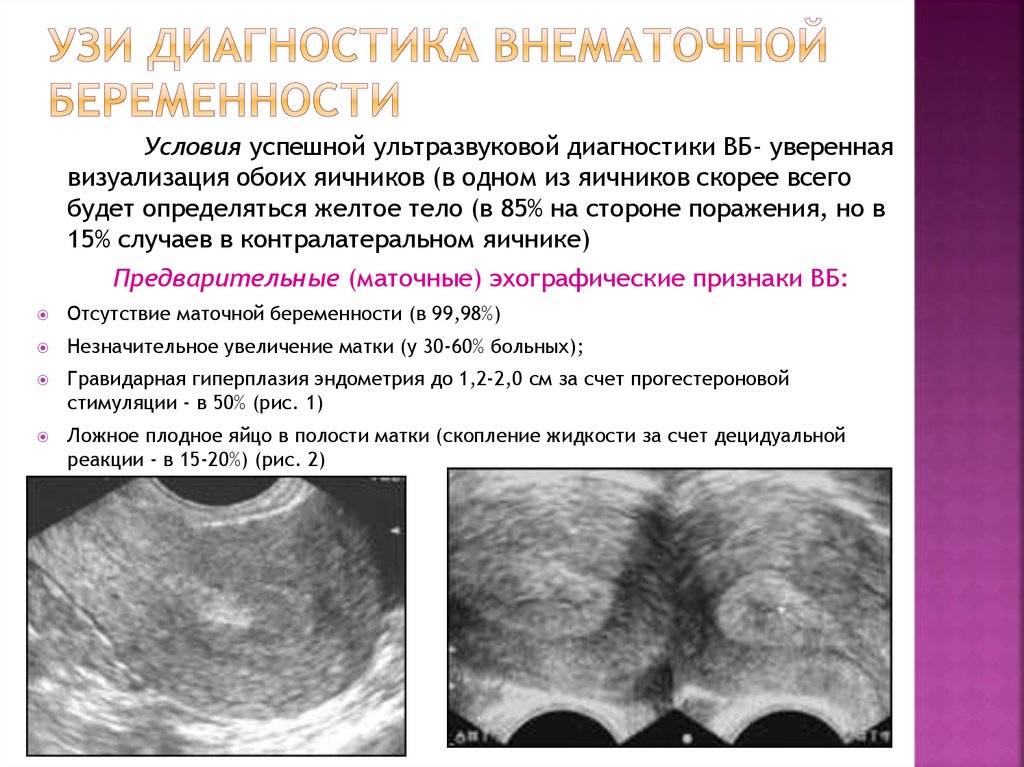
Диагностика внематочной беременности начинается с осмотра гинеколога. При осмотре женщина испытывает болевые ощущения. Плодное яйцо прощупывается в виде уплотнения, а размер матки меньше нормальных показателей. На УЗИ органов малого таза фиксируется отсутствие плодного яйца в полости матки, жидкость в брюшной полости, несоответствие размеров матки сроку беременности.
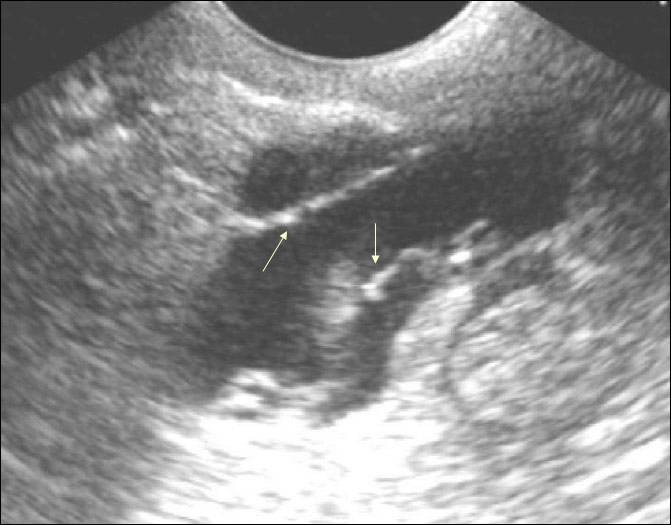
Иногда плодное яйцо обнаруживается вне матки. О локализации аномального образования судят по нехарактерному изменению тканей
Здесь важно отметить, что на ранних сроках беременности врач-диагност может не определить нормальный характер беременности из-за незначительного размера плодного яйца. В этом случае женщине рекомендуют остаться в стационаре под наблюдением медиков до уточнения диагноза
Данная процедура занимает 3-7 дней.
Для получения четкой картины врач назначает клинический анализ крови и ХГЧ. На основании полученных данных акушер-гинеколог принимает решение о тактике лечения патологии.
Мифы о перевязке маточных труб
Миф 1: перевязка труб — решение проблемы контрацепции навсегда
Первое и основное, что необходимо знать: стопроцентной гарантии от нежелательной беременности перевязка маточных труб не даёт. Да-да. Вы прочли правильно. Забеременеть после этой операции можно. Такое случается примерно с пятью-шестью женщинами из тысячи. И это в течение года. Если взять статистику за 10 лет, то беременность наступает еще чаще: около восемнадцати случаев в год из тысячи. Виной тому пресловутый человеческий фактор, ошибки медицинского персонала при проведении операции.
Так что авторы отзывов из серии «сделать и забыть о проблеме навечно» по меньшей мере, лукавят. Метод, конечно, эффективный, но не безупречный.
Миф 2: операция необратима
Во многих случаях так и есть. Но далеко не всегда. Вернуть фаллопиевым трубам проходимость после операции по перевязке труб возможно. Успех зависит от многих факторов:.
- Существует несколько способов перевязки маточных труб. В случае проведения электроприжигания надежды на восстановление почти нет. А вот если использовали зажимы и кольца, шансы довольно велики.
- Важна степень повреждения труб. Чем она значительнее, тем маловероятнее успех.
- Учитывается и давность операции. В этом случае время играет против женщины, решившей, что поторопилась с перевязкой труб.
- Возраст пациентки также имеет значение.
Принимая во внимание все эти факторы, врачи отказывают в проведении операции примерно половине обратившихся к ним с намерением восстановить фаллопиевы трубы женщин. Но при этом успех операций среди тех, кому не отказали, довольно велик – до 75-80 %
Так что, если вы уже сделали перевязку и теперь жалеете об этом, отчаиваться рано. Но и обольщаться до обследования тоже не стоит.
Однако даже если операция по восстановлению проходимости труб прошла успешно, имейте в виду, что в этом случае повышается риск внематочной беременности. Этот риск велик также, если зачатие произошло при перевязанных трубах.
По некоторым данным, примерно половина женщин, сделавших перевязку, впоследствии жалеет об этом.
Хотя далеко не все прибегают к восстановлению. Причём, известно, что чаще сожалеют те, кому перевязку сделали по медицинским показаниям, чем те, кто сами сделали выбор. Мужья или постоянные партнёры женщин также нередко считают, что совершили ошибку, подталкивая партнёрш к такому решению или поддерживая их. Поэтому первое, что советуют специалисты женщинам, решившимся на перевязку, и их близким – это хорошо подумать.
Миф 3: врачи могут незаметно перевязать трубы
Ходят слухи о перевязке труб без ведома женщин. Это миф. Сколько бы операций кесарева сечения или естественных родов не было в анамнезе у женщины, перевязку труб в Российской Федерации проводят только по её письменному добровольному согласию. Однако, по данным статистики, при повторных операциях кесарева сечения примерно половине рожениц предлагают прибегнуть к стерилизации, но давления при этом не оказывают.
Всё не так просто
Вопреки расхожему мнению, перевязка фаллопиевых труб – не пятиминутная процедура, а серьёзное и довольно продолжительное оперативное вмешательство, поэтому относиться к нему легкомысленно нельзя. После перевязки пациентка должна некоторое время находиться в стационаре, под наблюдением врачей.
Тем, кто сделал стерилизацию, специалисты настоятельно рекомендуют узнать, какой именно метод использовали врачи. Ведь при установлении трубных имплантатов в первые 90 – 120 дней придётся прибегать к дополнительным средствам контрацепции. По прошествии означенного времени необходимо посетить гинеколога и только после установления им факта полной непроходимости труб можно отказаться от контрацептивов.
Перевязать трубы «заодно»
Нередко прибегнуть к такому радикальному методу контрацепции решаются женщины, которым предстоит повторное кесарево сечение. Действительно, это наиболее щадящий вариант, поскольку он избавляет от необходимости проводить отдельную операцию. Поэтому, если вы склоняетесь к перевязке маточных труб и вам предстоит плановое кесарево сечение, заранее сообщите врачам о своём решении и подпишите необходимые документы.
Однако далеко не всегда получается совместить две операции. Помешать могут любые отклонения от нормального хода кесарева сечения (например, начавшееся кровотечение, долгий (больше двенадцати часов) безводный период, преэклампсия и эклампсия во время беременности и т.д.).
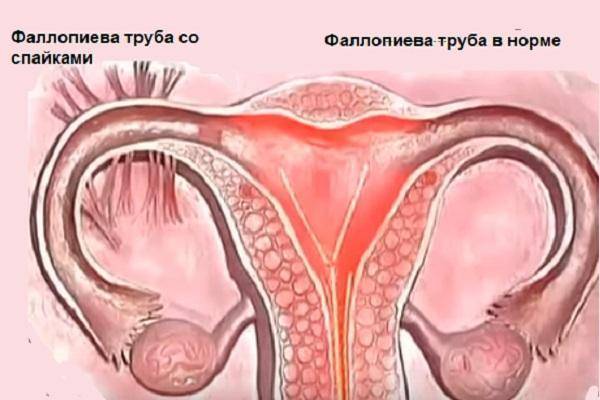
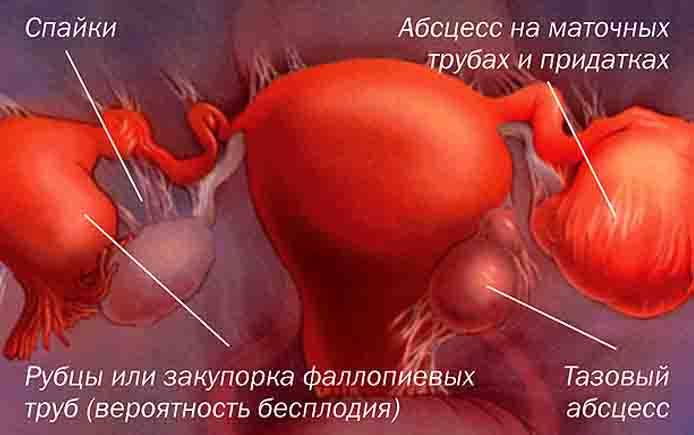
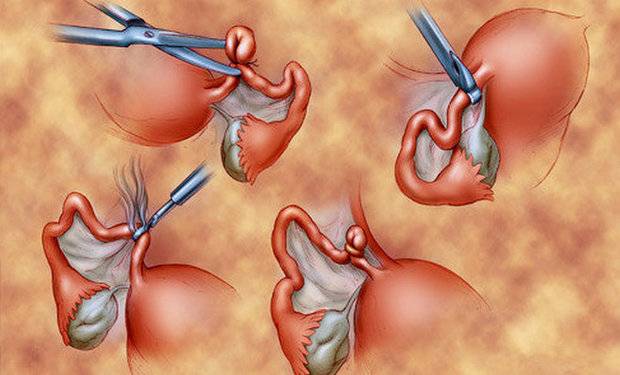
Беременность с одной маточной трубой после лапароскопии
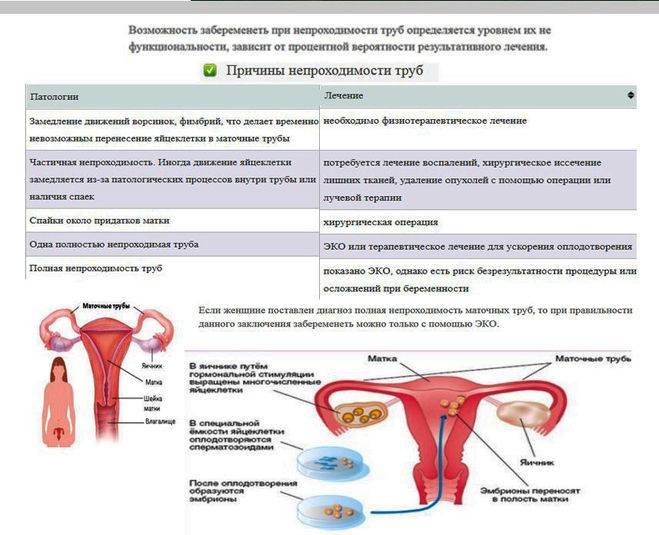
Возможно ли забеременеть, если при лапароскопии была удалена одна из маточных труб? Все зависит от того, насколько своевременно была проведена лапароскопия, а также от состояния второй сохранившейся трубы.
В случае, если лапароскопия была запоздалой, и плодное яйцо успело порвать яйцевод, то его удаляют, что значительно усложняет наступление дальнейших беременностей, так как остается лишь одна труба. Тем не менее, огромное количество женщин после удаления яйцевода сохраняют способность к репродукции: им удается забеременеть, и даже не один раз. Основное условие – это наличие здоровой проходимой второй трубы с нормальным функционирующим яичником.
К сожалению, по статистике у женщин старше 35 лет гораздо меньше шансов забеременеть, имея одну маточную трубу, так как с возрастом возможности яичника уменьшаются, может появляться эндометриоз и спайки, а также другие хронические патологии половой сферы. В подобной ситуации женщины часто прибегают к процедуре экстракорпорального оплодотворения (ЭКО), при которой можно забеременеть даже в случае, если оставшаяся труба полностью непроходима.
Прежде чем планировать беременность, имея одну трубу, необходимо помнить, что в подобной ситуации значительно повышается опасность развития повторной внематочной беременности. Поэтому, если женщина беременеет с одной маточной трубой, то ей необходимо особое наблюдение врача-гинеколога, с постоянным мониторингом ХГЧ и проведением УЗИ.
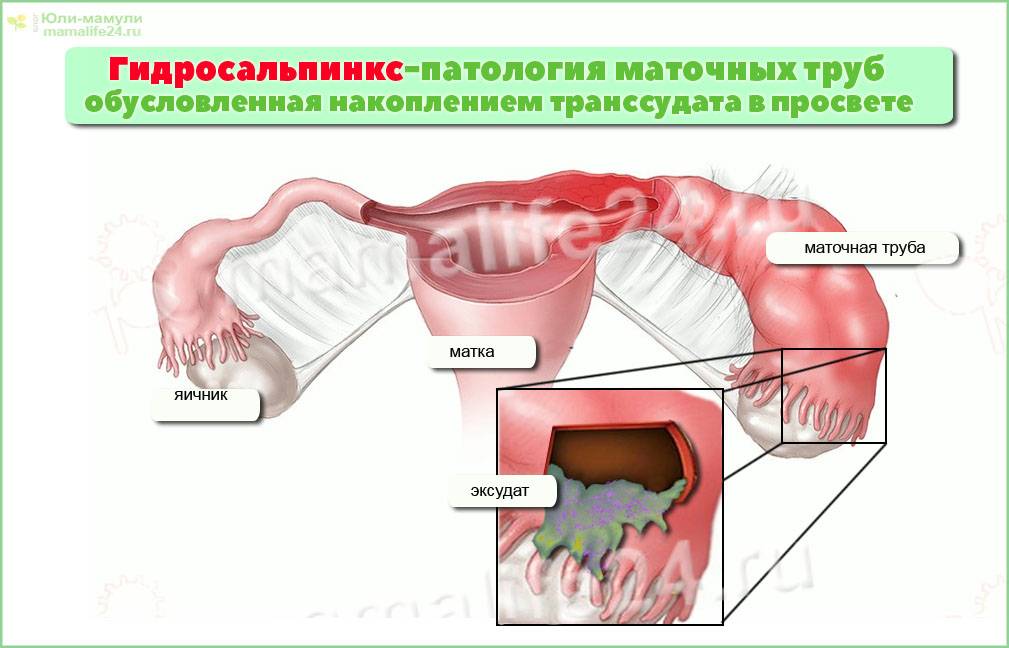
Психосоматика при гидросальпинксе
При идиопатической этиологии заболевания врачи не исключают психосоматическую схему его развития. Не так давно стали считать основным фактором психосоматической патологии страх, стрессы, депрессии. Например, нередко встречается такая ситуация, когда женщина боится заболеть и – действительно, заболевает. Психологи указывают на присутствие иногда не осознаваемых, и от этого ещё более действенных опасений. «Удастся ли мне забеременеть? Смогу ли я выносить малыша? Не станут ли помехой какие-либо непредвиденные заболевания?» подобные мысли могут сыграть решающую роль в механизме развития болезни.
Имея выраженную и неосознанную фобию по поводу своего здоровья и благополучия, человек подсознательно «программирует» себя на недуг, и даже на его последствия. В итоге возникает заболевание, и страх становится ещё больше, раздуваемый постоянными попытками забеременеть и пр.
Стрессовая ситуация становится доминирующей, и болезненное состояние постепенно усугубляется. С течением времени добавляется страх невозможности забеременеть и выносить ребенка, а эмоциональной состояние женщины угнетается все сильнее.
Диффузный аденомиоз матки
О том, что имеет место такая разновидность эндометриоза, как диффузный аденомиоз матки, свидетельствует тот факт, что в эндометрии в полости матки появляются слепые карманы, отличающиеся различной глубиной проникновения внутрь ее слоев. Не исключена также возможность возникновения свищей, локализацией которых является полость малого таза.
Спровоцирована эта форма заболевания может быть последствиями всевозможных гинекологических радикальных вмешательств. Привести к нему могут диагностические выскабливания, неоднократные аборты, а также проведение механической чистки при срыве беременности или же после родов. К факторам риска также относятся наличие в матке воспалительных процессов, проведение на матке хирургического лечения, послеродовые осложнения.
Патологический процесс проявляет такие особенности как равномерное прорастание эндометриодных клеток в мышечном слое матки, без возникновения разрозненных очагов поражения.
В силу значительных трудностей в проведении эффективных лечебных мероприятий вероятность полного излечения представляется крайне малой. Диффузный аденомиоз матки может прийти к стадии регресса после наступления у женщины периода менопаузы.
Заболевание отличается значительной степенью тяжести и чревато серьезными осложнениями во время беременности.
[], []
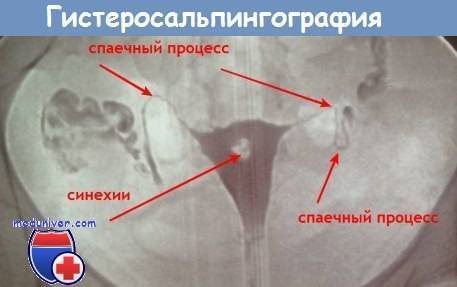
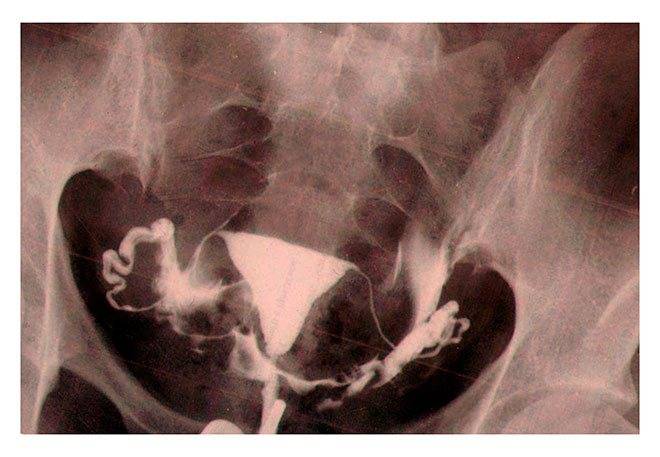
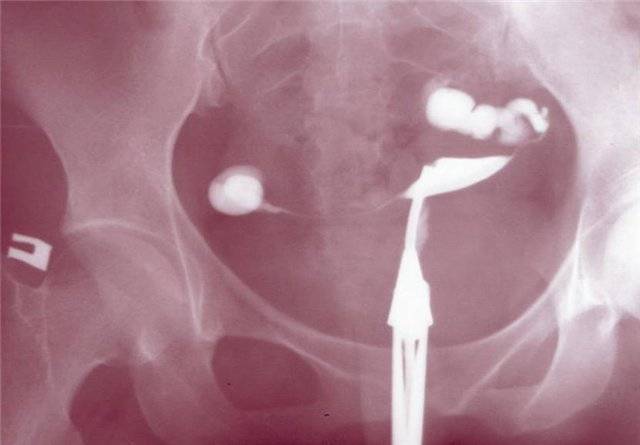
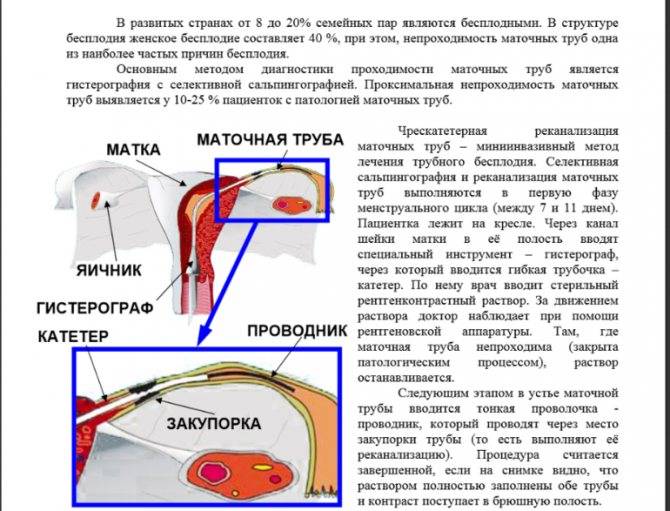
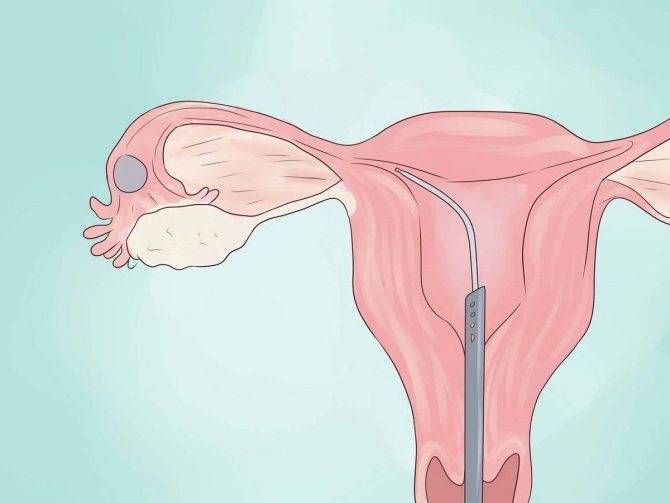
Подготовка к проверке проходимости труб
Проверка проходимости маточных труб, каким бы методом она не проводилась, должна проводиться при обязательном условии контрацепции в менструальном цикле, в котором планируется исследование. Это связано с тем, что после имплантации плодного яйца в полости матки на ранних сроках беременности мы его еще не увидим при УЗИ, но можем легко вымыть раствором, подаваемым под давлением для проверки труб из матки в маточную трубу и таким образом получить внематочную беременность. Даже если беременность уже много лет не наступает, если у Вас не удалены маточные трубы, а у партнера есть сперматозоиды в эякуляте, вероятность зачатия не исключена, и как нарочно, долгожданная беременность может самостоятельно наступить именно в тот самый «неподходящий» момент, когда Вы запланировали исследование труб.
Оптимальные сроки проведения процедуры — первая фаза менструального цикла, обычно 7–12 день, после полного завершения кровянистых выделений из половых путей и до овуляции, чтобы жидкость в брюшной полости не мешала ультразвуковой дифференциальной диагностике. Перед рентгеновским исследованием проходимости труб рекомендуется половой покой от начала цикла до проведения ГСГ.
За двое суток до манипуляции нужно отказаться от употребления продуктов, вызывающих вздутие живота (бобовые, клетчатка, острые блюда), чтобы избежать влияния кишечных газов на качество снимка. Если ранее никогда не проводились исследования с контрастным веществом, то за час до введения контраста обычно проводят тест-пробу для исключения аллергических реакций на препарат.
Противопоказания для гистеросальпингографии
- беременность любого срока, либо подозрение на нее;
- острый воспалительный процесс любой локализации;
- маточные кровотечения;
- аллергические реакции на компоненты, входящие в состав контрастных веществ;
- тяжелые заболевания сердца, почек, печени.
Обследование перед процедурой включает
- Общий анализ крови и мочи; (годен 1 мес)
- Биохимия крови (общий белок, АЛАТ, АСАТ, билирубин, мочевина, креатинин, глюкоза); (1 мес)
- Мазок на степень чистоты влагалища; (1 мес)
- Анализ крови на ВИЧ, сифилис и гепатиты В и С (3 мес)
- При наличии общих заболеваний (сердца, почек, печени и проч.) дополнительно рекомендуется заключение от терапевта или другого узкого специалиста.
Возможные последствия и осложнения
После проведения проверки маточных труб возможны:
- небольшие сукровичные выделения из половых путей в течение 2–3 дней;
- боли в нижних отделах живота тянущего характера;
- легкая тошнота, головокружение, слабость.
Для устранения дискомфорта рекомендуется применение анальгетиков, а также в течение 2–3 дней рекомендуется половой и физический покой и ограничение горячих водных процедур.
Осложнения внематочной беременности
Обнаружение и лечение внематочной беременности на ранних сроках позволяет снизить риск осложнений. Некоторые из них описаны ниже.
Повторная внематочная беременность. При развитии и росте плодное яйцо повреждает маточную трубу. Чем позже будет обнаружена эктопическая беременность, тем выше риск необратимого повреждения маточных труб, что в дальнейшем нарушает их проходимость и повышает вероятность повторной внематочной беременности.
Разрыв маточной трубы. Последствием внематочной беременности может быть разрыв маточной трубы, что сопровождается обильным внутренним кровотечением. При большой потере крови возможно развитие шока (резкого падения артериального давления) и даже смертельный исход.
Бесплодие. После внематочной беременности нередко развивается бесплодие. Однако уже через полтора года удается забеременеть 65% перенесших эктопическую беременность женщин.
Потеря беременности — эмоциональная травма. Потеря беременности может стать ударом не только для самой женщины, но и для ее партнера, семьи и друзей. Зачастую люди переживают горе и чувство утраты, которые могут проявляться в следующих физических симптомах:
- усталость;
- отсутствие аппетита;
- нарушение концентрации внимания;
- проблемы со сном.
Кроме того, могут появиться следующие эмоциональные симптомы:
- чувство вины;
- шок и потрясение;
- злость (иногда на партнера, друзей или родных, у которых беременность прошла успешно);
- сильное чувство грусти и душевной боли.
Обычно эти симптомы наиболее выражены в течение 4-6 недель после внематочной беременности, а затем они постепенно проходят, хотя грусть может сохраняться на протяжении года.
Осложнения во время родов
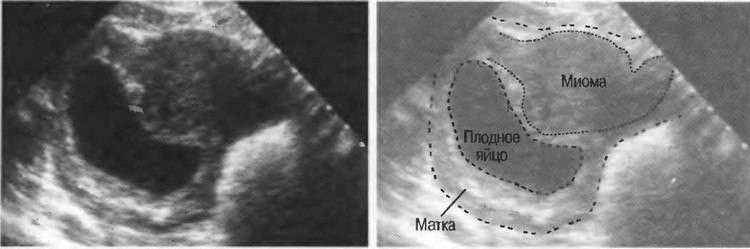
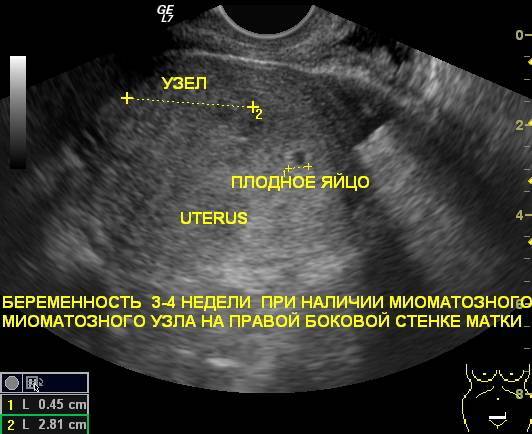
1. Аномальное положение плода.
Физиологичное положение плода, подходящее для родов, это голова вниз и ягодицы в матке. Если опухоль находится в нижней части матки, ребенок не сможет повернуться, и голова не будет находиться в нижней части матки. Естественные роды в данной ситуации невозможны.
2. Расположение в нижней части матки миоматозных узлов может привести к блокировке родовых путей. В этом случае необходимо будет выполнить кесарево сечение.
3. То же самое относится и к множественным миомам, которые могут помешать нормальному сокращению матки, массивному послеродовому кровотечению и задержать роды.
Риск для ребенка
Существует влияние миомы на рост и развитие плода. Большая миома в полости матки может привести к нехватке места и затруднить развитие ребенка, что в большинстве случаев приводит к врожденным деформациям у ребенка. Часто у плода развивается кривошея и деформация костей черепа.
Миома также влияет на плацентарное кровообращение, что заставляет плод страдать от нехватки кислорода и питательных веществ.Это приведет к снижению веса при рождении или преждевременному разрыву околоплодного мешка, вызвав преждевременные роды.
Признаки и симптомы преждевременных родов у беременных с болезнью:
-
Вагинальные кровянистые выделения или кровотечение.
-
Выраженные боли в области живота, таза и пояснице.
-
Ощущение, что ребенок давит на внутренние органы.
-
Ощущение спазмов в животе, как при менструации.
-
Водянистые выделения из влагалища.
-
Диарея, тошнота, озноб, рвота.
Замершая беременность после лапароскопии
Вероятность замирания беременности у пациенток после лапароскопии не выше, чем у тех, кому операция не проводилась. Причин этому может быть очень много, и все они разнообразны. Например, замершая беременность возможна, если зачатие наступило слишком рано, когда гормональный баланс ещё не восстановился после лапароскопии. Другими вероятными причинами могут стать:
- хромосомные аномалии у плода;
- инфекционные заболевания у женщины, в том числе хламидии, токсоплазмоз, герпес;
- употребление алкоголя и/или курение;
- прием некоторых медикаментов;
- резус-конфликт;
- внешние причины (подъем тяжестей, чрезмерные физические нагрузки, продолжительные путешествия и пр.).
Зачастую женщины, которые пережили лапароскопию и замершую беременность, испытывают страх перед дальнейшим планированием зачатия. Многие начинают сомневаться в способности иметь детей в будущем.
Врачи однозначно рекомендуют: волноваться не стоит, так как подавляющее большинство женщин впоследствии нормально беременеют и рожают ребенка. Лишь в случае повторяющихся эпизодов замирания беременностей можно подозревать потерю способности к репродукции.