SQLITE NOT INSTALLED
Многоплодная беременность: плюсы и минусы
Среди животных данное явление встречается повсеместно. Это обусловлено тем, что в дикой природе большое потомство повышает шансы на выживание популяции. Болезни, жестокая конкуренция, нападение других животных уносит много жизней, и компенсировать эти потери в таких условиях можно только числом. У человека, вследствие его эволюции как разумного вида, развились иные способы защиты потомства. Забота родителей о детях, развитие пренатальной и детской медицины позволяют продолжить род даже при наличии всего одного ребенка в семье.
С точки зрения современной медицины многоплодная беременность является аномалией, но не патологией. Однако, она может вызвать следующие осложнения:
- Сильный токсикоз, проявляющийся в чрезмерной рвоте, анемии, артериальной гипертензии;
- Предлежание (неправильное положение) плаценты, при котором она перекрывает зев матки и мешает нормальному выходу плодов при родах;
- Предлежание одного или обоих плодов, при котором также затрудняется их проход по половым путям во время родов;
- Многоводие – избыточное количество околоплодных вод в амниотической полости, вызывающее увеличение размеров и чрезмерное напряжение матки, повышенную подвижность плодов;
- Преждевременное отслоение плаценты, которое в тяжелой форме приводит к кровотечениям, образованию в матке гематом, нарушению кровообращения плода, сильной боли;
- Преждевременные роды и связанную с ними недоношенность плодов, которая может быть фатальной или требовать срочного медицинского вмешательства;
- Аномалии развития плода – синдромы «сиамских близнецов» и «близнецов-паразитов», ацефалию (отсутствие головы или головного мозга) и т. д
Такие осложнения не обязательно возникают при многоплодной беременности, однако их вероятность существенно возрастает – вплоть до 80-85%. Из-за этого пациентке, беременной двумя или более детьми, требуется специальный уход и регулярное медицинское наблюдение.
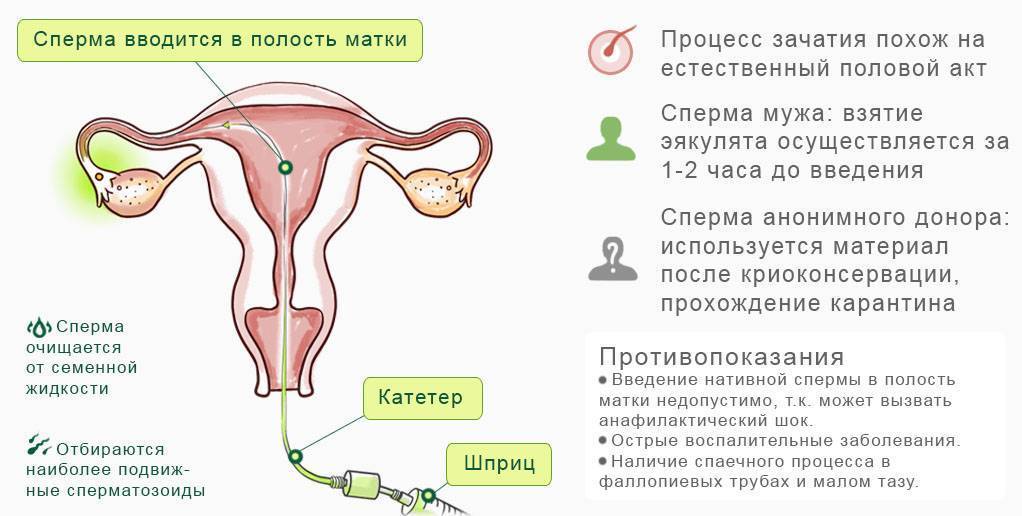
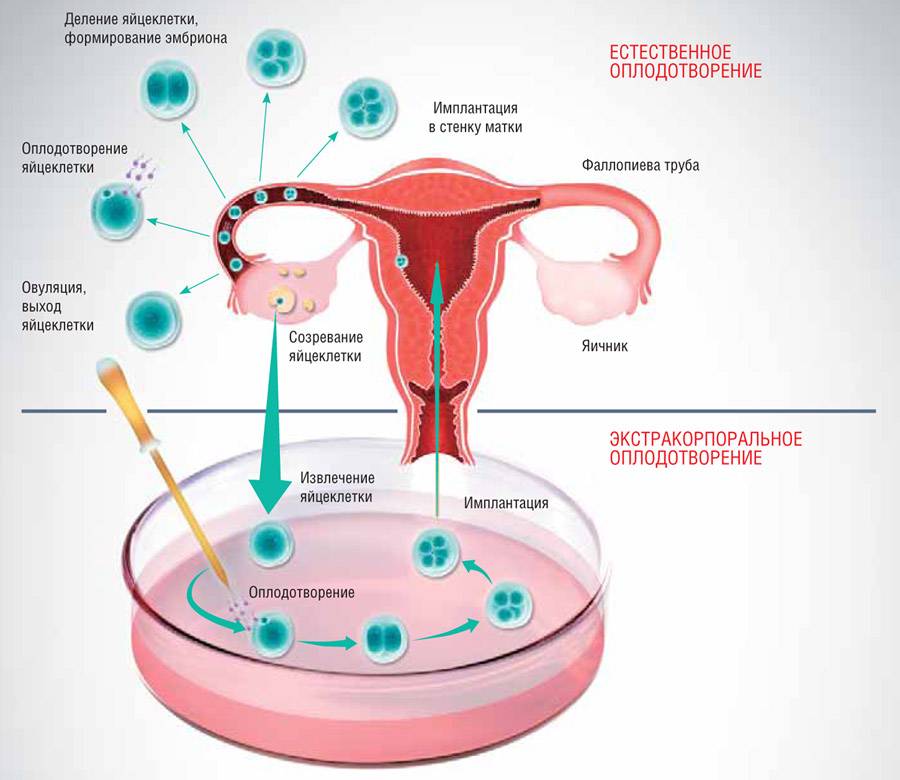
Тем не менее, в клиниках экстракорпорального оплодотворения по всему миру сегодня многие пациенты с бесплодием интересуются – можно ли зачать двойню искусственным путем? Такое решение они принимают, исходя из практических соображений:
- Сокращение расходов – при повторных беременностях необходимо каждый раз заново проходить медицинские обследования и другие процедуры, многие из которых платные;
- Экономия времени, которое можно потратить на самореализацию, карьеру, отдых или иные цели, не связанные с созданием семьи;
- Меньшая нагрузка на организм – чтобы забеременеть двойней при ЭКО, достаточно пройти всего один курс гормональной стимуляции.
Нередки случаи, когда в центры экстракорпорального оплодотворения обращаются даже здоровые семейные пары именно с целью зачать двойню. Однако, ЭКО, как правило, используется как метод преодоления бесплодия и такую услугу людям без соответствующего диагноза предоставляет не каждое медицинское учреждение.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Лечение уреаплазмоза
Важно! Если уреаплазмоз диагностирован у одного из партнеров, лечение необходимо пройти обоим. Данная патология прекрасно поддается консервативной терапии, схема которой подбирается индивидуально с учетом пожеланий пациента, его аллергологического анамнеза и чувствительности возбудителя к определенным препаратам
Зачастую назначается комбинация из одного или нескольких антибиотиков и противомикробного средства
Данная патология прекрасно поддается консервативной терапии, схема которой подбирается индивидуально с учетом пожеланий пациента, его аллергологического анамнеза и чувствительности возбудителя к определенным препаратам. Зачастую назначается комбинация из одного или нескольких антибиотиков и противомикробного средства.
Длительность приема лекарств обычно не превышает 8-10 дней.
Спустя 14 дней после окончания терапии наши специалисты проводят контрольное обследование пациента, состоящее из клинического осмотра и определения микроценоза влагалища. Чтобы окончательно убедиться в отсутствии уреаплазмы, через 4-6 недель после завершения лечения выполняется повторное бактериологическое исследование и ПЦР.
Для лечения уреаплазмоза подходят всего несколько видов антибиотиков. При этом они могут не действовать в определенных случаях. Чтобы повысить эффективность лечения, врач предварительно проведет тест на чувствительность микроорганизмов. Запишитесь на прием к специалисту и вам подберут индивидуальную схему лечения.
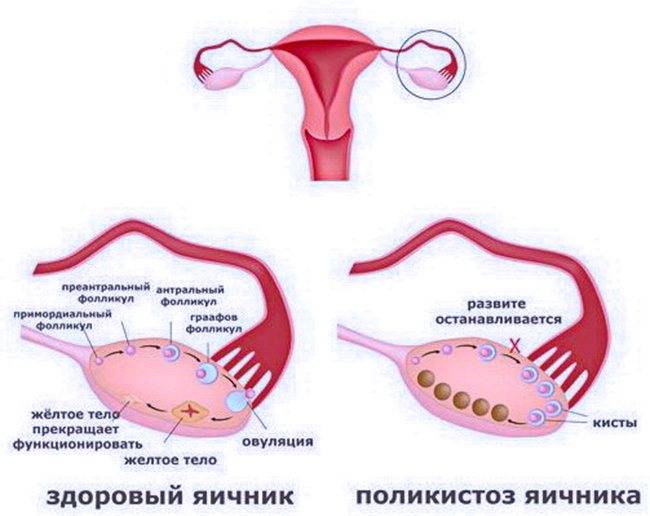
Можно ли увеличить уровень АМГ?
Реальных методов изменить уровень АМГ не существует. Потому что, как я уже говорила, основная причина снижения АМГ — уменьшение уровня преантральных фолликулов, т.е снижение фолликулярного резерва. Способов восстановить фолликулярный запас не существует. Но в разных лабораториях результат анализа может быть разным, поэтому бывают случаи, когда пересдача анализа дает женщине ложную надежду, потому что результат оказывается немного выше предыдущих значений. Но если АМГ меньше, чем 0.6, то принципиальной разницы нет — 0.1 или 0.5 нг/мл. И то, и другое — крайне низкие показатели, которые говорят о существенном снижении ресурса яичников. Поэтому, если результат АМГ менее 0.5 нг/мл, его можно не мониторить.
Признаки беременности после лапароскопии
Признаки того, что у женщины получилось зачать ребенка после лапароскопии, такие же, как и при обычной беременности:
- отсутствие менструации, при условии, что после лапароскопии она возобновлялась;
- тянущие ощущения в нижней части живота (у некоторых женщин может болеть поясница);
- повышение показателей базальной температуры;
- небольшое напряжение грудных желез (как во время месячных);
- изменение настроения (могут возникать как необъяснимая бодрость, так и сонливость);
- изменение кулинарных предпочтений;
- обострение обоняния.
Для того, чтобы точно удостовериться в том, что беременность после лапароскопии наступила, необходимо сдать анализ крови на ХГЧ, либо воспользоваться обычной тестовой полоской для определения беременности.
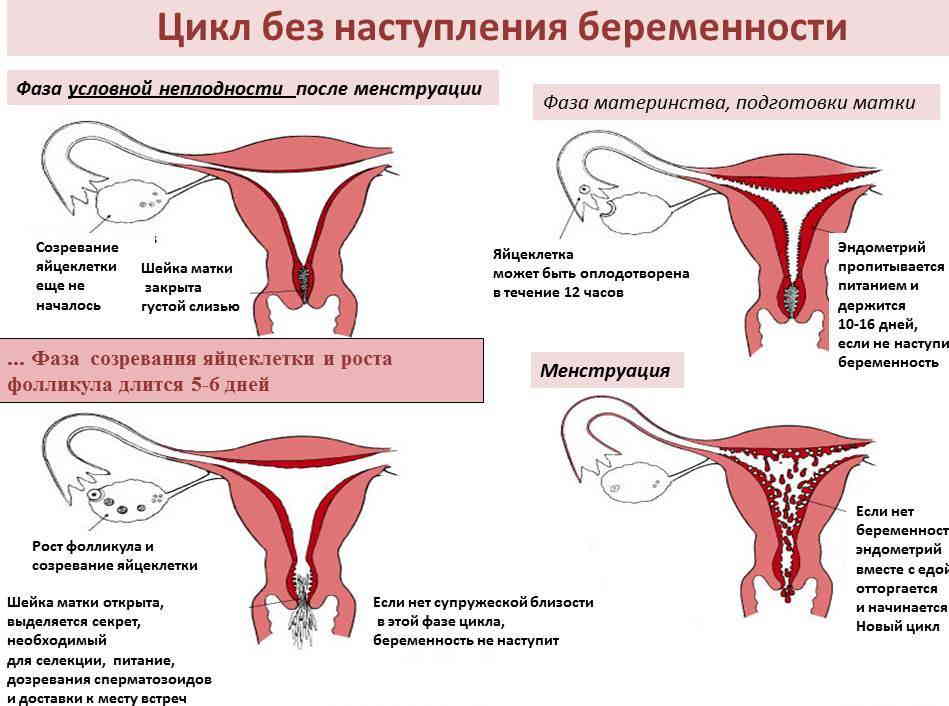
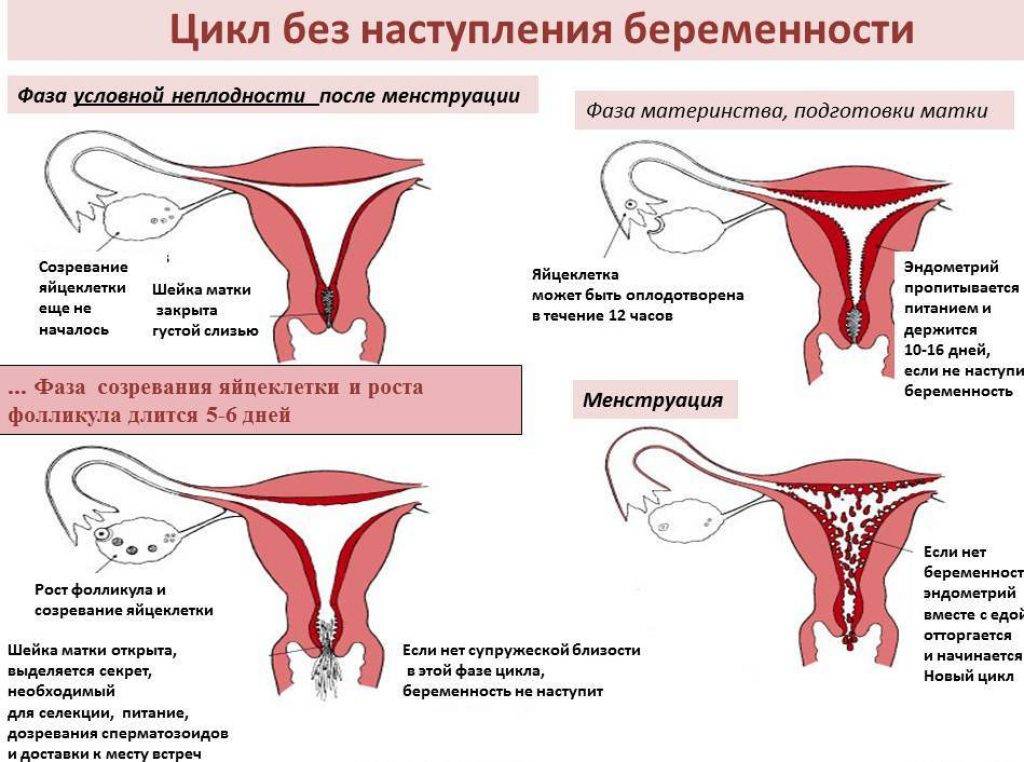
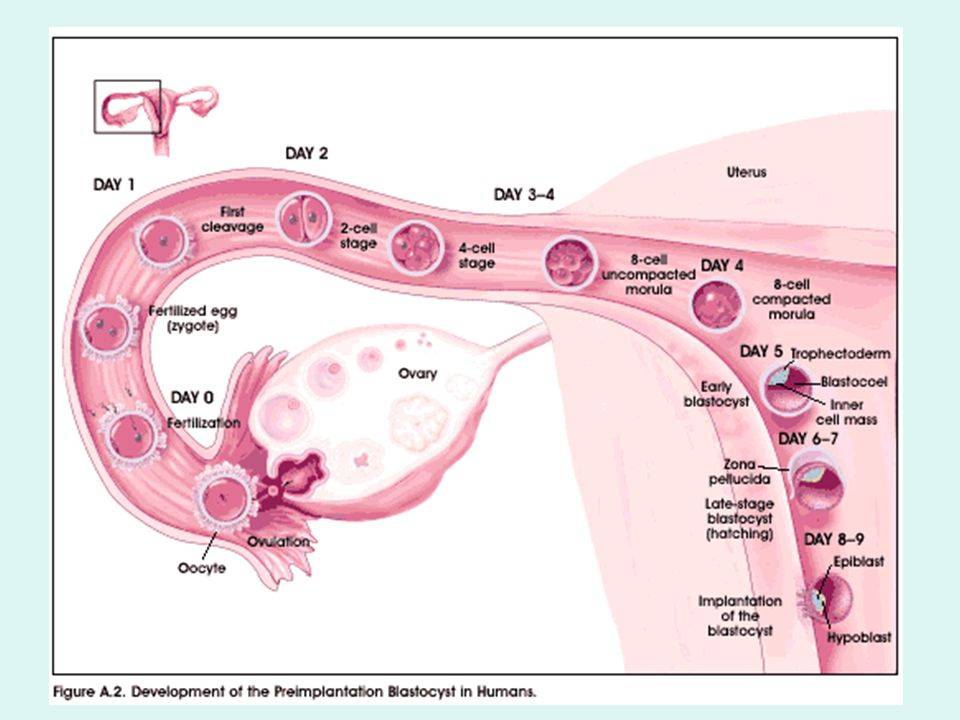
Можно ли забеременеть с тонким эндометрием?
Беременность и тонкий эндометрий – понятия совместимые, так как нельзя сказать, что данная проблема полностью исключает возможность имплантации эмбриона в ткань матки. Однако даже прикрепление оплодотворенной яйцеклетки к тонкому эндометрию не гарантирует нормального протекания беременности с успешными родами, то же касается и ЭКО.
Основные осложнения, которые могут возникнуть у беременных с тонким эндометрием:
- Самопроизвольный аборт на ранних сроках
- Преждевременные роды на поздних сроках
- Задержка физического развития плода
- Плацентарная недостаточность
- Преэклампсия (опасный поздний гестоз)
Это значит, что при установлении диагноза «тонкий эндометрий» лучше не рисковать, а перед планированием беременности пройти курс лечения.
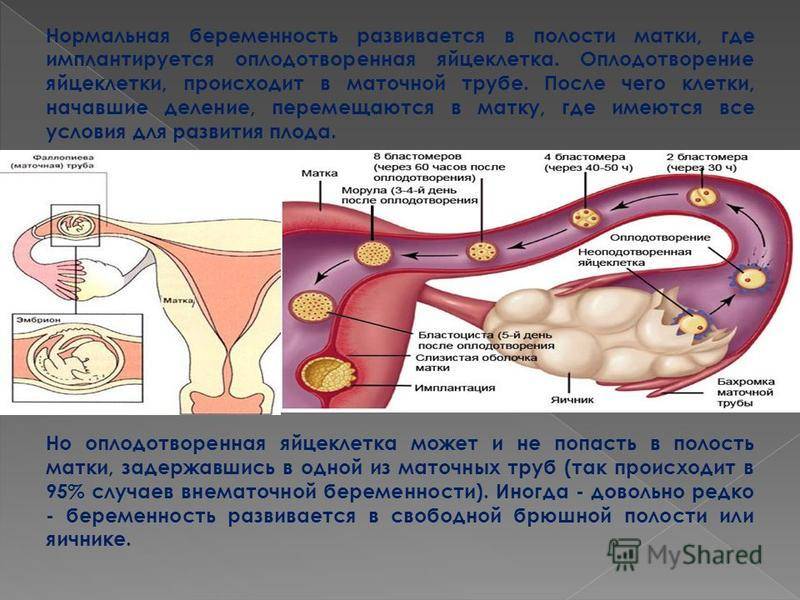
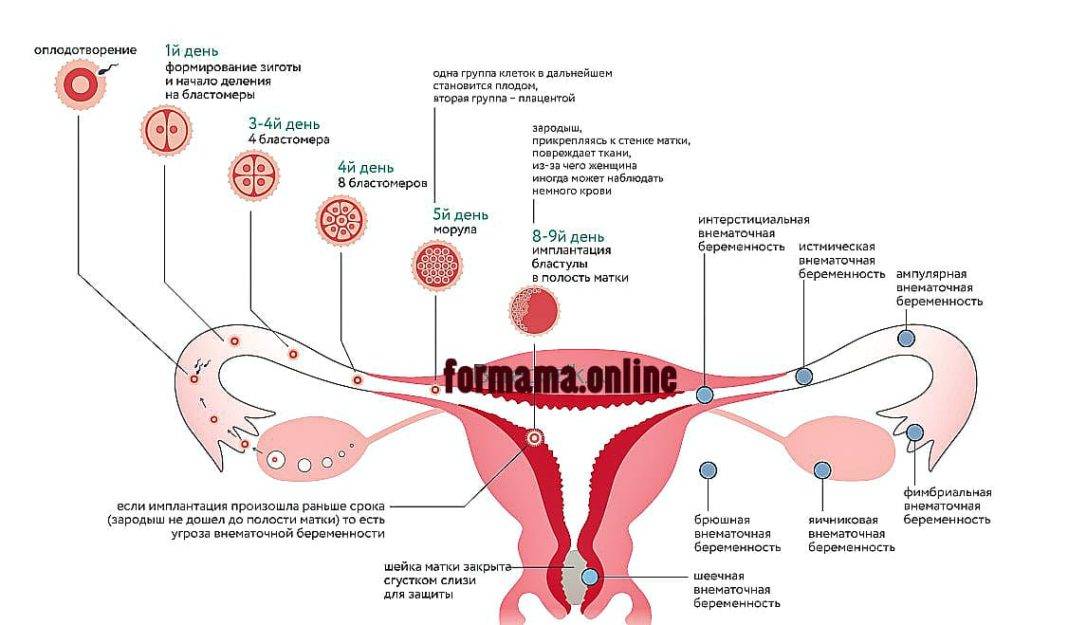
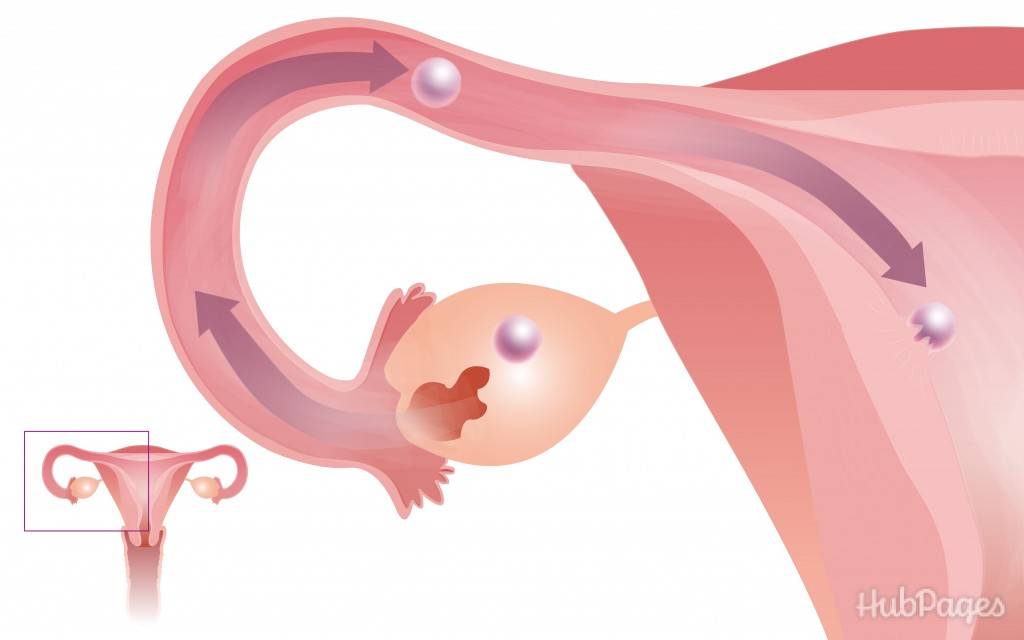
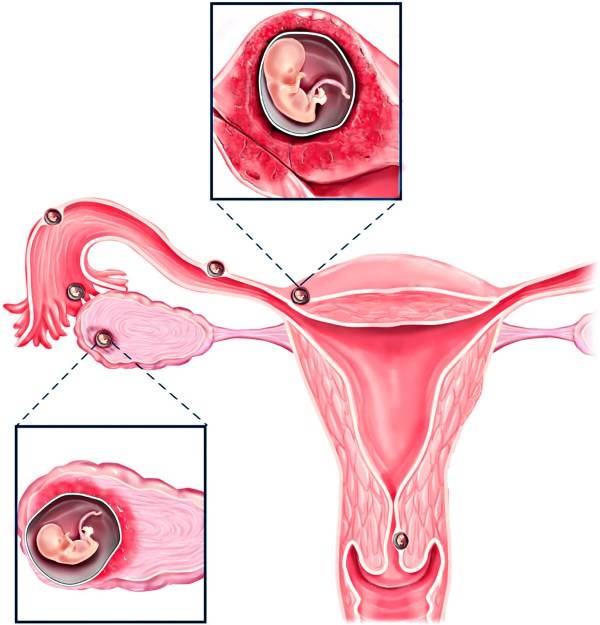
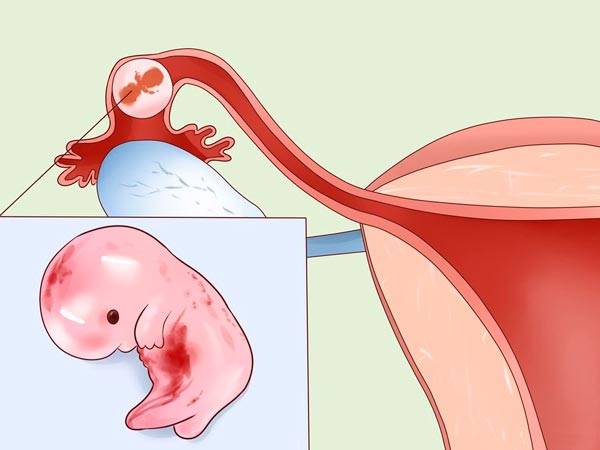
На каком сроке внематочной беременности лопается труба?
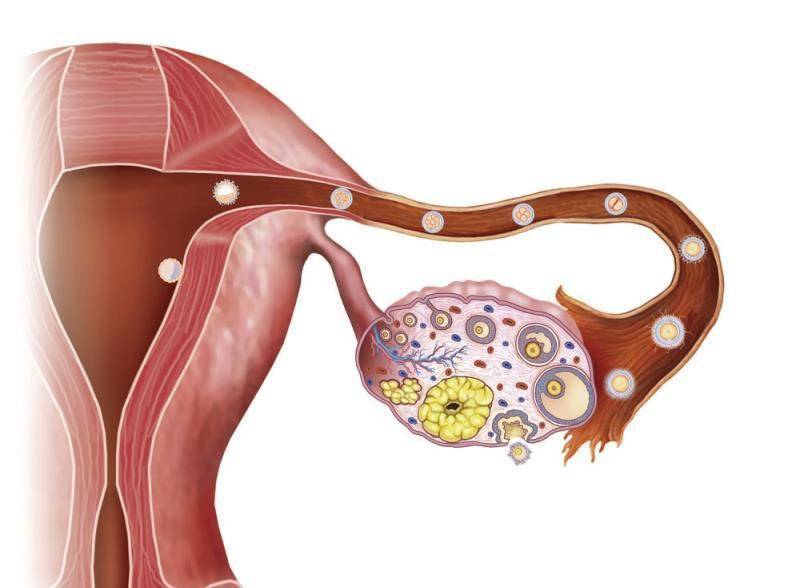
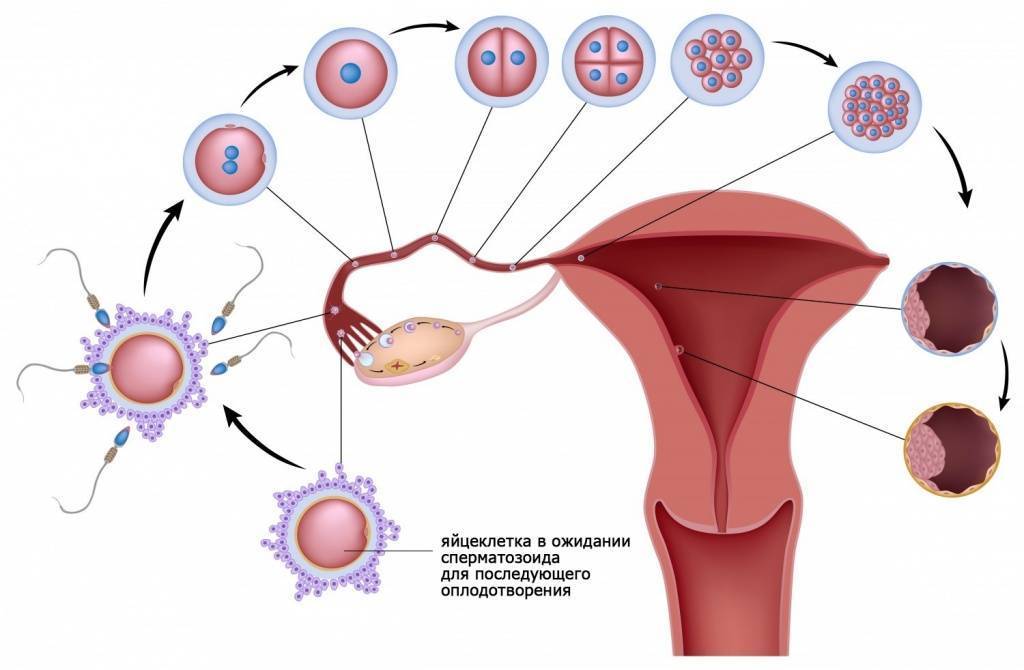
Внематочная беременность – это серьезное осложнение, возникающее, когда оплодотворенная яйцеклетка прикрепляется вне полости матки. Обычно прикрепление (имплантация) происходит в одной из фаллопиевых труб, однако также возможна имплантация в ткани яичника, брюшной полости или в рудиментарном роге матки, при ее аномальном строении.
Основные причины этого состояния:
- Перенесенные операции на органах малого таза
- Хронические воспалительные заболевания мочеполовых органов
- Гормональный дисбаланс
- Аномалии строения органов репродуктивной системы
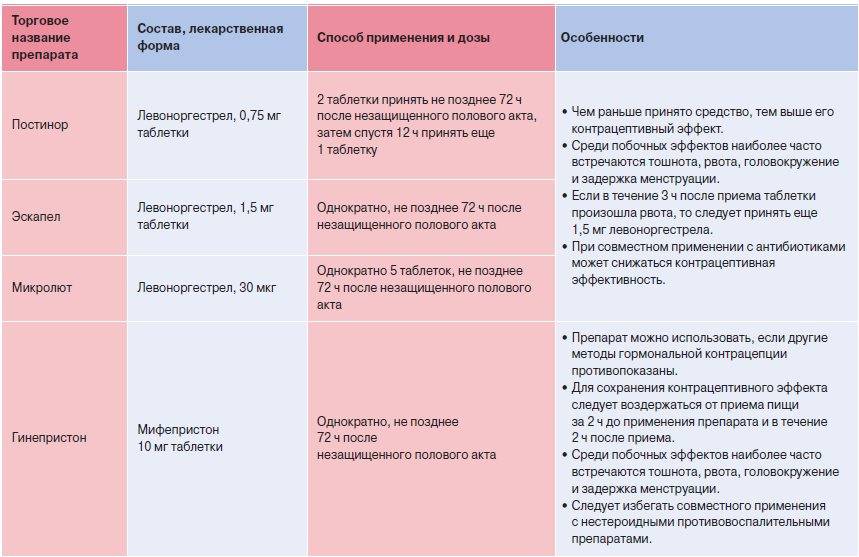
- Использование экстренной контрацепции
- Новообразования матки, фаллопиевых труб
На ранних сроках внематочная беременность сопровождается теми же симптомами, что и маточная. Женщину может беспокоить слабость, сонливость, утренняя тошнота, перепады настроения. Самый опасный период, в котором может произойти такое грозное осложнение, как разрыв маточной трубы – это срок с 6 до 10 недель.
Симптомы, при которых следует заподозрить внематочную беременность с угрозой разрыва трубы
| Симптом | Характеристика |
| Боль в животе | При прогрессирующей внематочной беременности боль может носить ноющий, режущий или схваткоообразный характер. Локализуется внизу живота на стороне пораженной трубы. |
| Боль при мочеиспускании и опорожнении кишечника | Отмечается чувство болезненности и давления на задний проход, боль также может усиливаться при мочеиспускании. |
| Кровотечение | Кровотечение из фаллопиевой трубы происходит в брюшную полость, но в связи с понижением уровня прогестерона развивается также маточное кровотечение. Выделения обычно не обильные, по характеру напоминают менструацию. |
| Шок | Возникает из-за большой кровопотери, сопровождается бледностью, учащенным сердцебиением, падением артериального давления, потерей сознания. |
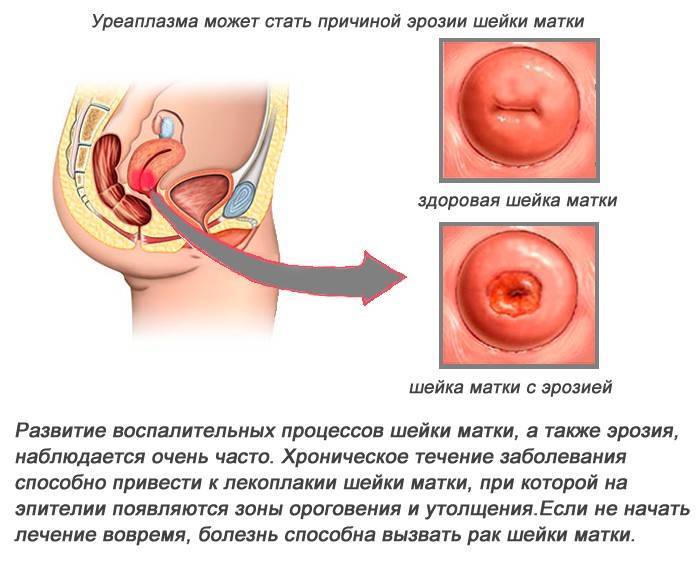
Лечение эрозии шейки матки при беременности
Лечение эрозии шейки матки при беременности требует особого подхода. Такие распространенные методики терапии эрозии, как криодеструкция, лазерная терапия и диатермокоагуляция могут быть проведены уже после родов. А во время вынашивания применяют только щадящую и поддерживающую терапию.
Лечение должно быть максимально осторожным, направленным, в первую очередь, на торможение эрозивного процесса и недопущение развития воспалительной реакции.
Использование медикаментозного лечения осложняется тем, что далеко не все медпрепараты можно применять в период вынашивания ребенка. Поэтому многие специалисты при отсутствии осложнений предпочитают просто наблюдать за эрозией и контролировать её развитие вплоть до самых родов.
Если же женщина испытывает дискомфорт, чувство жжения, её беспокоят выделения (тем более кровянистые), то врач может назначить следующие препараты:
- — метилурацил (вагинальные свечи) – дважды в день (утром и на ночь) на протяжении 10-14 дней;
- — свечи с облепихой (облепиховым маслом) – от одного до 2-х раз в день на протяжении 8-15 суток;
- — при присоединении воспаления – антивирусные средства и антибиотики в индивидуальном порядке и в зависимости от результатов бакпосева.
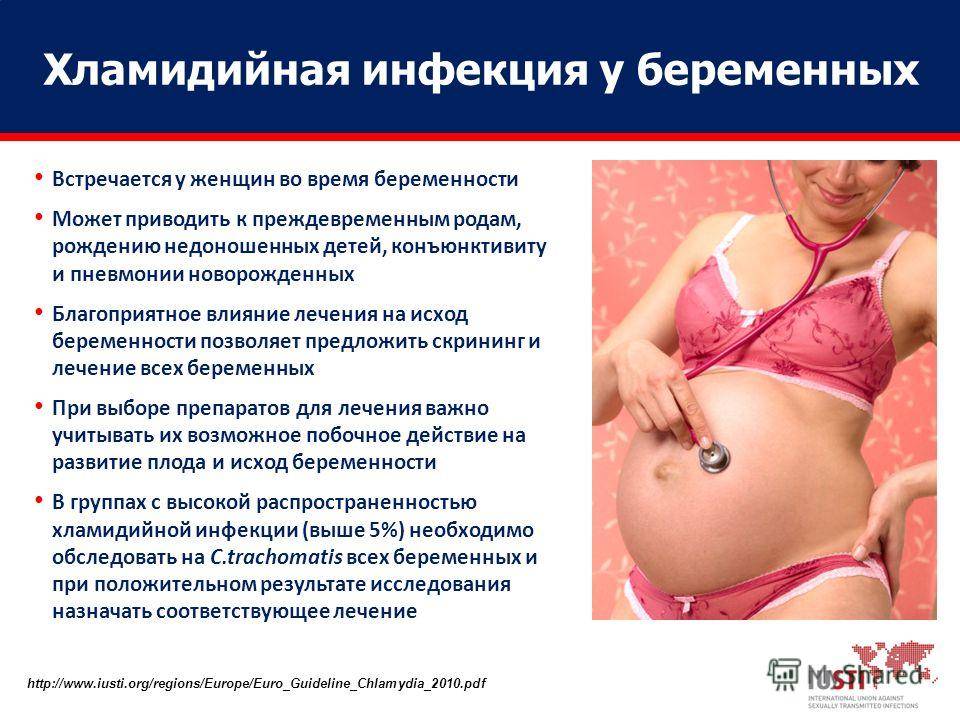
Лечение уреаплазмы при беременности — необходимо!
Лечение уреаплазмы при беременности осуществляется антибиотиками, которые имеют наименьшую потенциальную опасность для плода. Курс терапии начинают после 22 недели: на этом сроке у малыша уже сформированы все органы, поэтому риски возникновения аномалий развития отсутствуют.
В МЖЦ созданы оптимальные условия для успешного ведения беременности с различными осложнениями, в том числе уреаплазмозом. Помните, что при эффективном лечении у беременных данное заболевание, как правило, не имеет никаких негативных последствий для ребенка.
Чтобы записаться на прием или получить консультацию, звоните по круглосуточному номеру
+7 (495) 150-36-41
или заполните форму
Запись на прием
Можно ли сохранить трубу при внематочной беременности?
Для многих женщин беременность с одной трубой после внематочной беременности представляется рискованной и маловероятной. Поэтому в большинстве случаев пациентки заинтересованы в сохранении трубы при внематочной беременности. Это возможно при проведении лапароскопического оперативного вмешательства, которое не только лучше переносится, но и позволяет извлечь только плодное яйцо, сохранив фаллопиеву трубу и возможность зачатия естественным путем.
Такие операции проводятся на сроке до 8 недель с первого дня последней менструации. На более поздних сроках риск разрыва трубы повышается в разы, и врачи отдают предпочтение полостному оперативному вмешательству. Реабилитация после лапароскопии проходит намного легче и быстрее, также сводится к минимум риск развития спаечных процессов в полости малого таза. Шансы на естественную беременность после лапароскопии маточных труб повышаются.
Прогноз эрозии шейки матки при беременности
Почему многие врачи не советуют беременеть с невылеченной эрозией шейки матки? Какой может быть прогноз эрозии шейки матки при беременности?
Дело в том, что эрозия увеличивает опасность формирования таких осложнений в процессе вынашивания, как самопроизвольное прерывание беременности (выкидыш), преждевременная родовая деятельность, ранний разрыв плаценты и преждевременное отхождение околоплодных вод.
Разрыв поврежденных эрозией тканей во время родовой деятельности может произойти с гораздо большей вероятностью, чем при здоровой шейке матки.
Эрозия может превратиться в источник инфекционного и гнойного осложнения в послеродовой период.
Профилактические меры
Риск развития кариеса при беременности существенно снижается, если соблюдать простые правила.
Еще в период планирования вылечить все заболевания ротовой полости. Дырки в зубах должны быть качественно запломбированы.
Осуществлять чистку не менее двух раз в день
Лучше делать это после каждого приема пищи (можно пользоваться специальным ополаскивателем).
Особое внимание уделять удалению остатков еды в межзубных промежутках с использованием нити (флосса), ирригатора, обыкновенной зубочистки.
При рвоте от раннего токсикоза в первом триместре не нужно сразу бежать за щеткой. Рекомендуется прополоскать рот чистой водой, выждать около получаса и только тогда почистить зубные единицы
В противном случае произойдет истирание эмали.
Стараться правильно питаться, чтобы в организм поступало достаточное количество витаминов, минеральных веществ и других ценных компонентов, без которых невозможно поддерживать здоровье полости рта. Дефицит незаменимых элементов также приводит к патологиям роста и развития плода.
Отказаться от перекусов. Лучше плотно поесть, выполоскать частички еды или вычистить их любым удобным способом.
Своевременно посещать стоматолога. Лечение кариеса во время беременности на стадии пятна достаточно быстрое и безболезненное. Если запустить патологический процесс, придется прибегнуть к серьезным методам, представляющим опасность для ребенка в утробе.
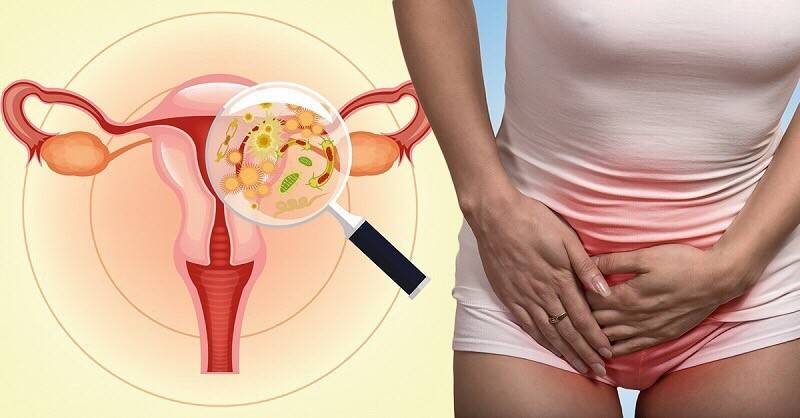
Признаки уреаплазмоза
Уреаплазмоз у женщин проявляется следующими симптомами:<.p>
- появление молочных или желтоватых выделений из влагалища;
- боли внизу живота;
- неприятные ощущения (жжение, зуд) во время полового акта;
- хронический, рецидивирующий цистит.
- Если инфекция поражает маточные трубы, яичники, это грозит развитием спаек и последующим трубно-перитонеальным бесплодием.
Симптомы уреаплазмоза у мужчин напоминают клиническую картину цистита:
- частое и болезненное мочеиспускание;
- чувство неполного освобождения мочевого пузыря;
- боли внизу живота.
- Последствия нелеченого уреаплазмоза у мужчин – распространение инфекции, возможность развития хронического простатита, пиелонефрита и других заболеваний мочеполовой сферы и органов малого таза.
Уреаплазмоз является частой причиной бесплодия у женщин и мужчин, может провоцировать импотенцию, мочекаменную болезнь и проблемы с суставами. Запишитесь к врачу, чтобы удостовериться в своем здоровье и при необходимости получить профессиональную медицинскую помощь.
Чего ожидать во время беременности после 40 лет
Большинство женщин испытывают целый ряд симптомов в течение первого триместра, включая утреннюю тошноту. Нет никаких доказательств того, что эти симптомы хуже или отличаются у женщин старше 40 лет.
Однако первый триместр может быть более напряженным по другим причинам. Возраст несет в себе высокий риск потери беременности, особенно для женщин, у которых ранее были выкидыши. Исследование показало, что риск выкидыша составляет 53% у женщин старше 45 лет по сравнению с 10% у женщин в возрасте 25-29 лет.
Женщины старше 45 лет имеют повышенный риск возникновения осложнений, связанных с беременностью, таких как:
- гестационный диабет
- высокое кровяное давление
- преждевременные роды
По этой причине врачи могут рекомендовать усилить медицинский контроль.
Некоторым женщинам также могут назначить генетическое тестирование для оценки вероятности рождения ребенка с врожденной аномалией. Несмотря на повышенные риски, женщины старше 40 лет могут иметь здоровую беременность. Исследование 2015 года не выявило повышенного риска осложнений беременности у здоровых женщин старше 40 лет.
Беременность и роды у женщин старше 40 лет существенно не отличаются от молодых женщин. Однако частота кесарева сечения выше среди женщин старше 40 лет.
Другие исследования показали, что частота осложнений у женщин старше 40 лет выше. Исследователи из Берлина сравнили результаты родов у женщин старше 45 лет и у 29-летних женщин. Результаты исследования показали, что:
- только 3% молодых женщин нуждались в лечении бесплодия, по сравнению с 34% в старшей группе.
- 28% взрослых женщин, по сравнению с 11% молодых женщин, имели преждевременные роды.
- 59% взрослых женщин имели кесарево сечение, по сравнению с 29% молодых женщин.
Кесарево сечение может иметь повышенный риск дополнительных осложнений, особенно для женщин после 40 лет. Исследование 2019 года связало кесарево сечение с высоким риском тяжелых осложнений, таких как инсульт, эмболия и кровоизлияние.
Хотя кесарево сечение может спасти жизнь, беременным женщинам следует обсудить потенциальные осложнения со своим лечащим врачом. Отказ от планового кесарева сечения может уменьшить осложнения родов.
Научная статья по теме: Почему беременность в позднем возрасте имеет осложнения?
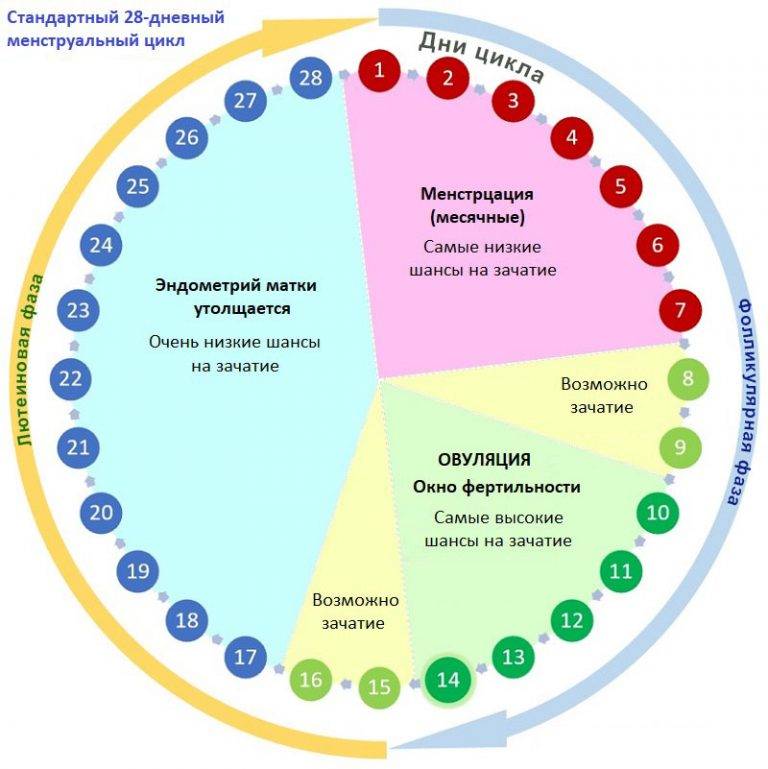
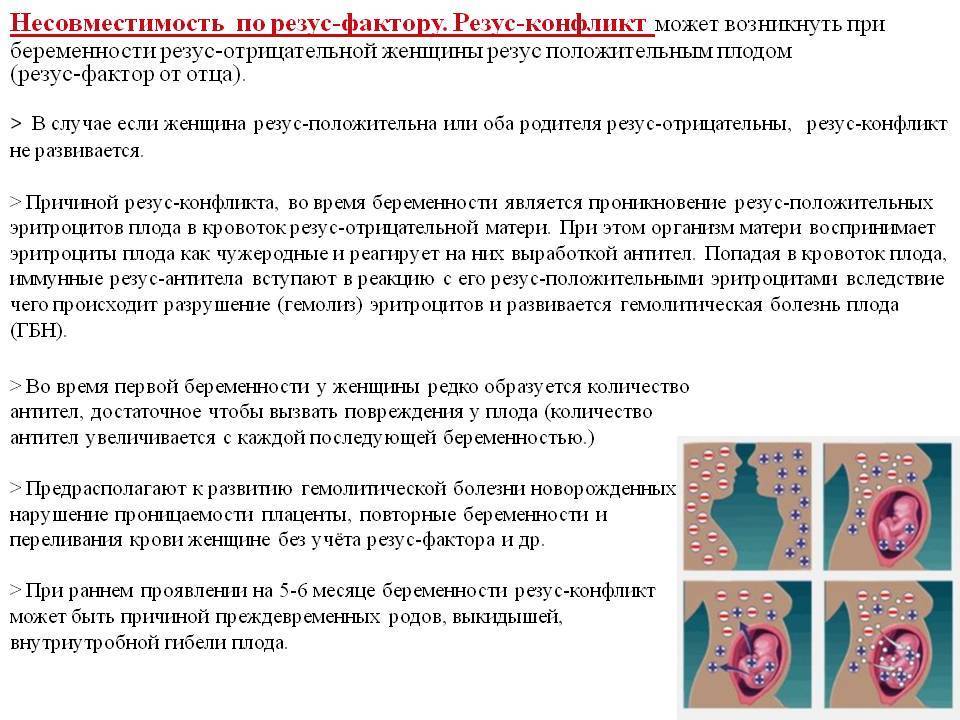
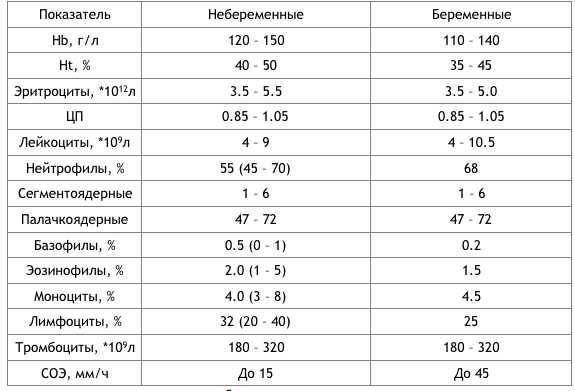
Анализ на скрытые инфекции у беременных
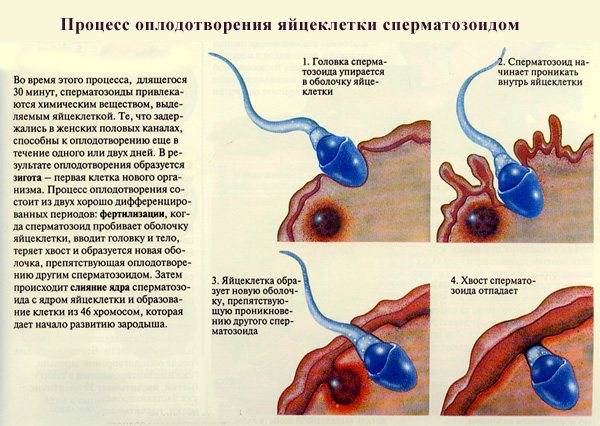
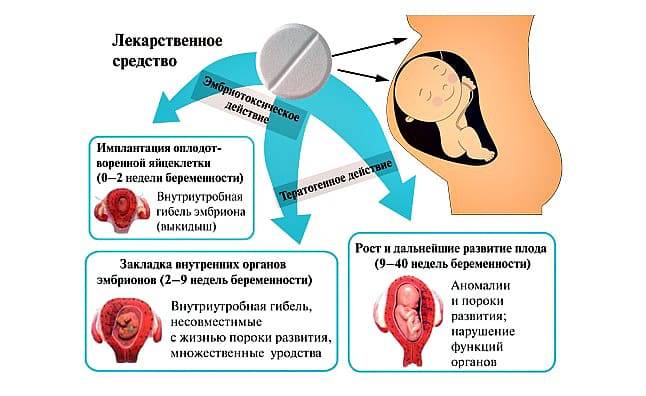
Присутствие в организме скрытых инфекций способно негативно повлиять на возможность женщины забеременеть и благополучно родить ребенка. Наличие в яичниках воспалительного процесса, вызванного болезнетворным агентом, пагубно влияет на формирование фолликулов и осуществление овуляции, за счет чего становится возможным ановуляторное бесплодие. В случае присутствия некоторых скрытых инфекций зачатие осуществляется, но может наступить гибель эмбриона на ранних сроках. Еще одна опасность заключается в том, что скрытые инфекции могут стать причиной врожденных пороков развития и аномалий органов и систем малыша.
Также опасность состоит в том, что ребенок может заразиться некоторыми инфекциями во время прохождения по родовым путям. Например, возможно инфицирование вирусом герпеса или кандидозом. Поэтому если к моменту родов у женщины был диагностирован генитальный герпес в активной фазе, рекомендовано проведение кесарева сечения.
Поэтому сдать анализы на скрытые инфекции рекомендуется всем парам (не только женщинам, но и их партнерам), планирующим родить ребенка. Конечно, разумнее сделать это еще на этапе планирования. перед беременностью. В обязательном порядке исследование на скрытые инфекции проводится на ранних сроках беременности при постановке на диспансерный учет.
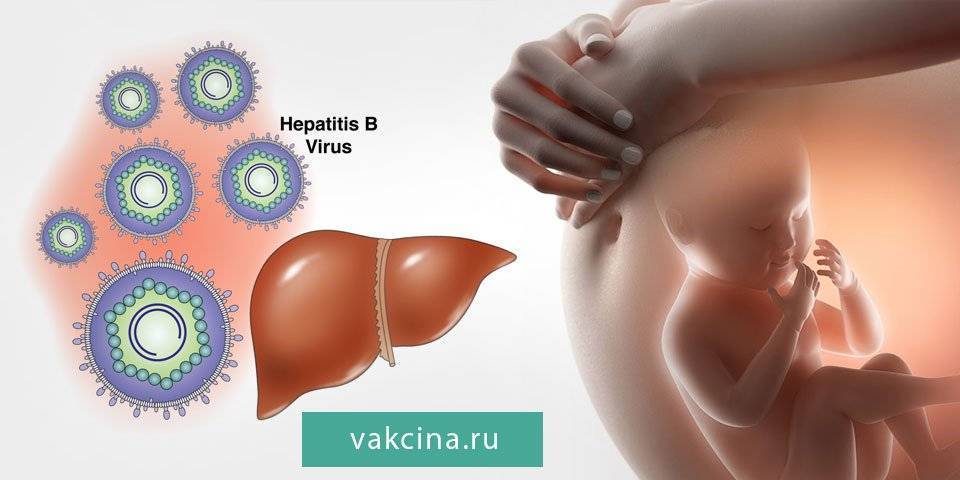
Какие же анализы на скрытые инфекции сдаются при беременности? Обычно помимо указанных выше исследований на инфекции, передающиеся половым путем, в пакет анализов для беременных входят также диагностика гепатита, цитомегаловируса, вируса простого герпеса, токсоплазмоза и краснухи. Эти заболевания входят в панель TORCH-исследований, проведение которых рекомендовано при постановке на учет в женскую консультацию. Контрольное обследование на гепатиты В и С, ВИЧ, сифилис повторяются в третьем триместре.
Секс при молочнице. Необходимо ли воздержание?
Еще один риск, который представляет собой наличие молочницы в организме беременной женщины, — заражение ребенка в родах. Для малыша наличие такой грибковой инфекции может проявиться очень болезненными симптомами, ведь его организм еще не «умеет» эффективно бороться с инфекцией. Молочница у новорожденных может охватывать не только половые органы, но и глаза, ротовую полость.
Таким образом, в ответ на вопрос, можно ли забеременеть во время молочницы, стоит дать следующие рекомендации:
- При появлении неприятных симптомов во время планирования беременности стоит сразу обратиться к врачу. Период лечения молочницы в большинстве случаев составляет 7-10 дней, поэтому существенного влияния на сроки наступления беременности не окажет.
- Если наступление беременности – свершившийся факт, а в организме женщины выявлена молочница, то не стоит расстраиваться. С этим явлением сталкивается практически каждая вторая женщина, ведь именно изменение гормонального фона у забеременевшей женщины провоцирует активное размножение грибка Candida. Назначенные гинекологом препараты местного действия быстро и эффективно избавят от всех симптомов заболевания.
Единственный нюанс: стоит пройти еще один курс лечения перед родами, чтобы исключить заражение ребенка.
Как снять зубную боль
Если при кариесе в беременность резко появляются болевые ощущения, важно как можно скорее посетить клинику. Когда сделать это незамедлительно не получается, стоит устранить или хотя бы облегчить неприятную симптоматику безопасными способами
Несколько эффективных домашних методов:
-
полоскание рта содовым или солевым раствором, травяными отварами;
-
прикладывание к запястьям завернутой в марлю чесночной кашицы;
-
удерживание за щекой со стороны больной единицы небольшого кусочка сала;
-
лист алоэ, приложенный к месту воспаления;
-
сок подорожника, нанесенный на мягкие ткани.
Со второго триместра допустимо использование аптечных препаратов. Например, высокую эффективность показывают Парацетамол, Калгель, Но-шпа (Дротаверин), Темпалгин.
Но перед приемом любого рода средств (в том числе народных) необходимо проконсультироваться с врачом. Специалисты «Дентики» сопоставят пользу и возможный вред от применения медикаментов, рассчитают точные дозировки, безопасные для будущей мамы и малыша и дадут другие советы, как предупредить негативные последствия.
Симптомы уреаплазмоза
Классические признаки болезни проявляются тогда, когда микроорганизм размножился в слизистых и эпителии в большом количестве.
Женщины
Женщины будут жаловаться на наличие следующих симптомов:
- болевые ощущения во время полового акта (диспареуния);
- скудные выделения с прожилками крови после секса;
- жжение и дискомфорт при мочевыделении;
- слизистые выделения из влагалища, которые имеют небольшой объем и неприятный запах;
- боли по низу живота;
- частые позывы к мочеиспусканию;
- зуд половых органов и промежности;
- покраснение слизистых оболочек в области вульвы и их отечность;
- невозможность зачатия (длительный период).
При распространении инфекционного процесса во внутренние органы мочеполовой системы женщины появляется боль внизу живота, которая имеет тянущий характер, а также развивается нарушение менструального цикла.
При гинекологическом осмотре у женщины видны воспаленная слизистая влагалища, гиперемия шейки матки, покраснение и раздражение наружных половых органов. Видимые выделения не имеют запаха и цвета. При присоединении к уреаплазме других микроорганизмов (смешанная инфекция) могут появиться выделения с зеленоватой или желтоватой окраской. Развивается дисбактериоз влагалища.
Если уреаплазмоз вызвал воспаление внутренних половых органов, будут присутствовать симптомы воспаления матки и яичников. Редко встречаются случаи повышения температуры тела.
Мужчины
У мужчин могут наблюдаться такие симптомы:
- прозрачные выделения из уретры;
- небольшое покраснение головки полового члена;
- болевые ощущения при мочевыделении;
- жжение и небольшие рези при походах в туалет;
- длительное бесплодие.
Если уреаплазма поразит клетки паренхимы простаты, могут развиться явления простатита. И у мужчин и у женщин симптомы могут привести к осложнениям со стороны органов брюшной полости.
Атипичные формы
В случае орального заражения у пациента клиника будет напоминать явления ангины (лакунарной или фолликулярной). Больной будет жаловаться на постоянную боль в горле, затрудненное дыхание носом, дискомфорт при глотании. Во время осмотра в горле обнаруживаются налеты на миндалинах с гнойным содержимым. Подчелюстные лимфатические узлы чаще всего увеличены.
Бессимптомная форма может не давать признаков болезни, но при диагностических профилактических осмотрах в мазках женщины или мужчины может отмечаться наличие микроорганизмов. Чтобы болезнь не перешла в хронический процесс, пациенту назначается комплексная терапия. Если патологию нашли у одного из партнеров пары, желательно провести терапию и профилактику сразу им обоим.
ВАЖНО! Если терапия не проводилась с момента появления острых признаков болезни, то клинические проявления становятся стертыми. Заболевание переходит в ремиссионную стадию
Также уреаплазмоз способен плавно перейти в острые патологии — цистит, уретрит, вагинит, цервицит, эндометрит, оофорит, сальпингит, а также сальпингоофорит.
Риски родов после 40 лет
Некоторые осложнения для матери и ребенка более вероятны в позднем возрасте. Это включает в себя:
1. Сложнее забеременеть
Bgmfotografia/pixabay
Самым большим недостатком откладывания беременности до 40 лет является тот факт, что женщине будет сложнее забеременеть.
Все дело в том, что запас яйцеклеток значительно снижается с возрастом, а у старых яйцеклеток чаще встречаются хромосомные аномалии, повышая риск выкидыша и врожденных дефектов.
После 40 наблюдается резкий спад фертильности. Так, например, шансы забеременеть в 41 год намного лучше, чем в 43 года.
2. Угроза выкидыша
У женщин старшего возраста повышается риск выкидыша на ранней стадии беременности. Так, например, у женщин до 30-ти лет риск невынашивания беременности составляет 12 процентов, а у женщин старше 35-ти лет — уже 25 процентов.
После 45 лет риск выкидыша составляет 90 процентов.
3. Внематочная беременность
Внематочная беременность — это беременность, которая произошла вне полости матки. У женщин старше 35-ти лет риск внематочной беременности повышается в 4-8 раз по сравнению с более молодыми женщинами.
Более высокий риск внематочной беременности связан с накоплением факторов риска с течением времени, например, инфекций мочеполовой системы или проблем с фаллопиевыми трубами.
При этом осложнении возникают такие симптомы, как боль в животе, аномальное кровотечение, но оно может протекать и бессимптомно. Как правило, женщина нуждается в хирургическом вмешательстве, так как при отсутствии лечения, это может привести ко внутреннему кровотечению.
4. Многоплодие
Шансы забеременеть двойней или многоплодной беременности повышается с возрастом. А многоплодие нередко сопровождается высокой вероятностью возникновения проблем как для матери, так и для ребенка, что требует постоянного наблюдения в течение всей беременности.
5. Сахарный диабет при беременности
У женщин старше 40 лет в 3-6 раз чаще развивается гестационный диабет (сахарный диабет во время беременности) по сравнению с женщинами 20-29 лет. Он практически сразу проходит после родов, но может стать предвестником диабета в более позднем возрасте и повышает риск рождения слишком крупного ребенка.
Риск сахарного диабета беременных среди общего населения составляет 3 процента, в то время как у женщин после 40 лет он возрастает до 7-12 процентов. Такое состояние представляет угрозу потенциальных осложнений не только для матери, но и для ребенка во время беременности и родов.
6. Высокое кровяное давление во время беременности
Риск гипертонии, вызванной беременностью, намного выше у матерей более позднего возраста. Это ведет к высокому риску развития такого состояния как преэклампсия — осложнения сопровождаемого высоким кровяным давлением и повреждающим другие системы органов, чаще всего почек.
Без соответствующего лечения преэклампсия представляет собой угрозу как для матери, так и для ребенка.
7. Осложнения хронических заболеваний во время беременности
С возрастом, появление таких проблем как ожирение, диабет, гипертония и болезни сердца намного выше.
Если у вас есть хронические заболевания, вам нужно постоянное наблюдение во время беременности, чтобы состояние не ухудшилось. Возможно, что во время беременности вам потребуется госпитализация, кесарево сечение или возникнут преждевременные роды.
8. Сперматозоиды партнера также стареют
Не стоит забывать и про мужчин. Хотя они физически способны стать отцами и в 60 и в 70 лет, качество сперматозоидов также снижается с возрастом.
Чем старше мужчина, тем выше шансы появления генетических дефектов у ребенка, таких как синдром Дауна, шизофрения и аутизм.