SQLITE NOT INSTALLED
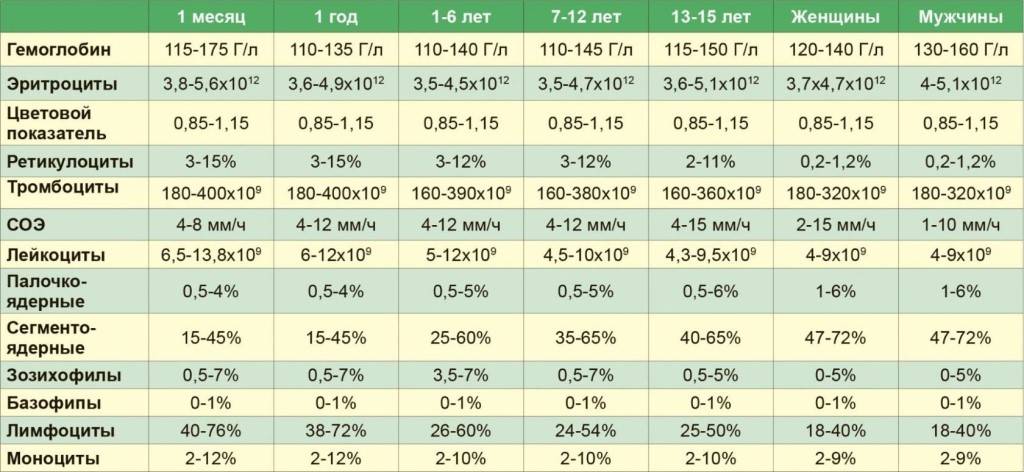
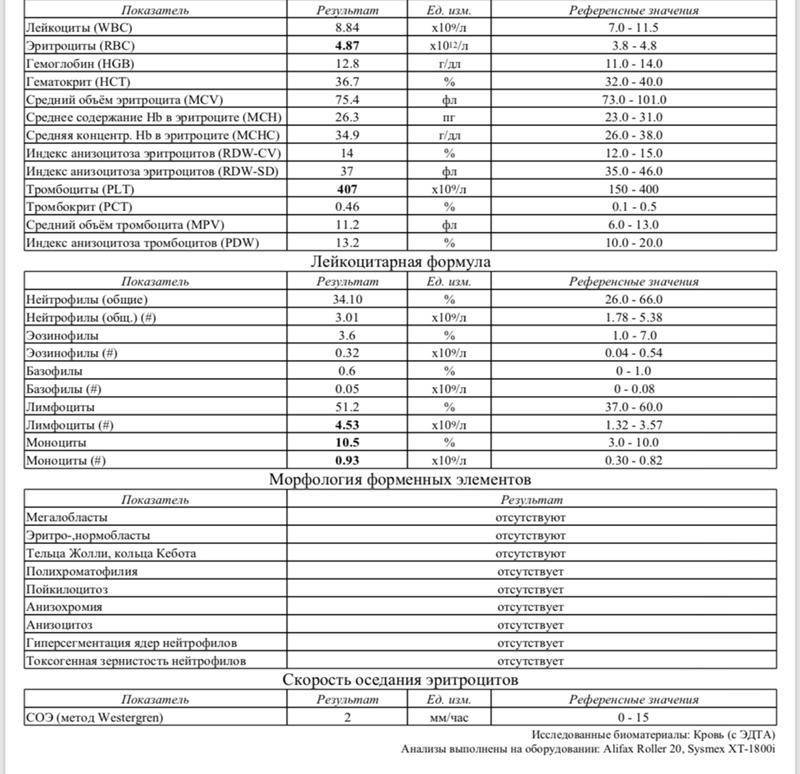
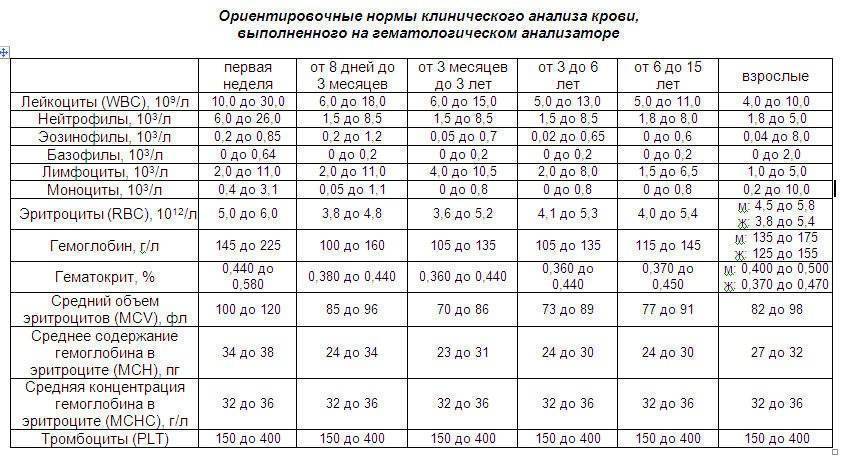
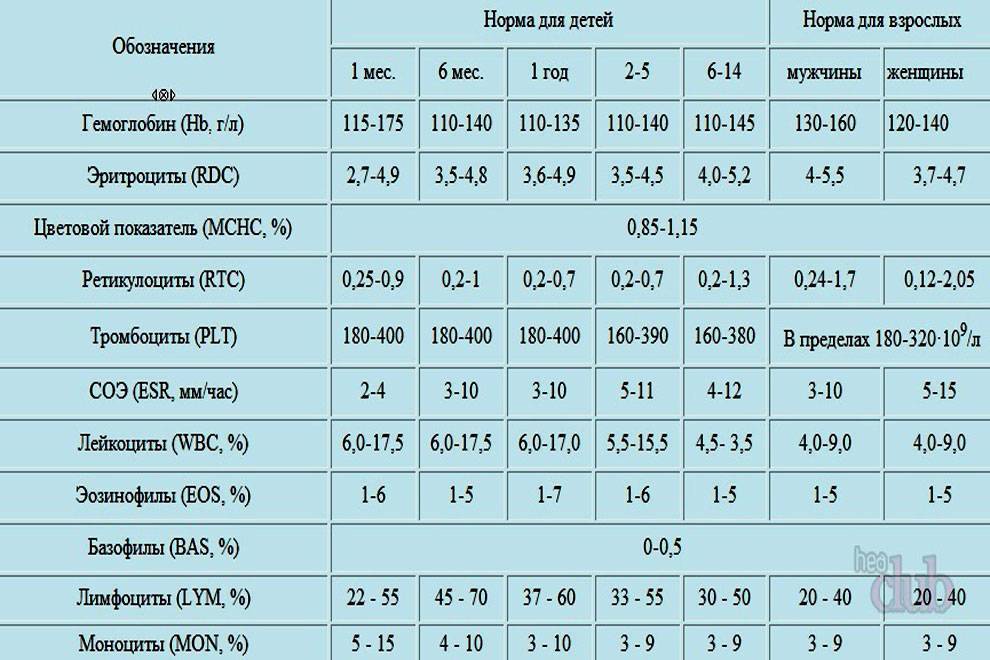
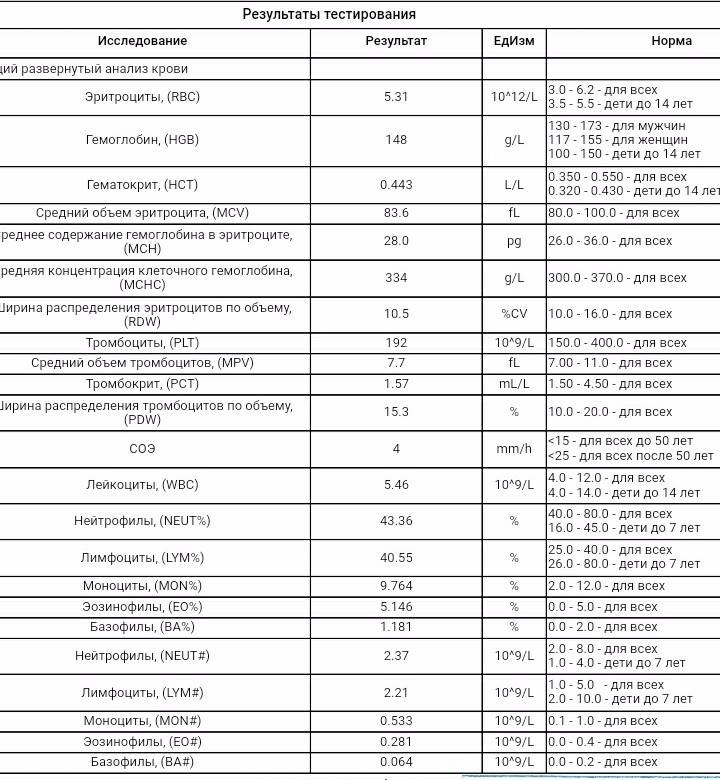
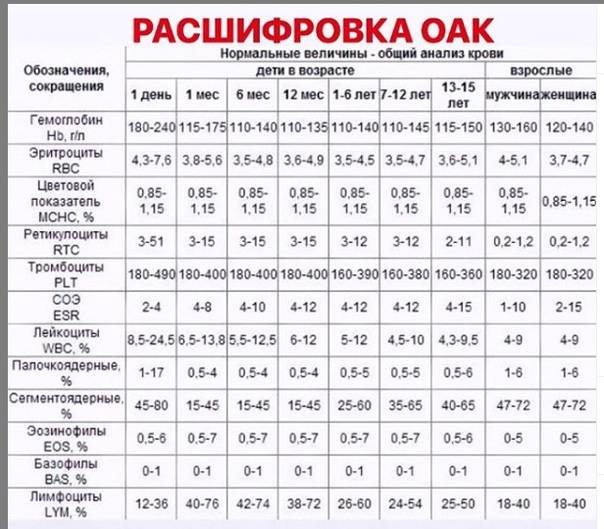
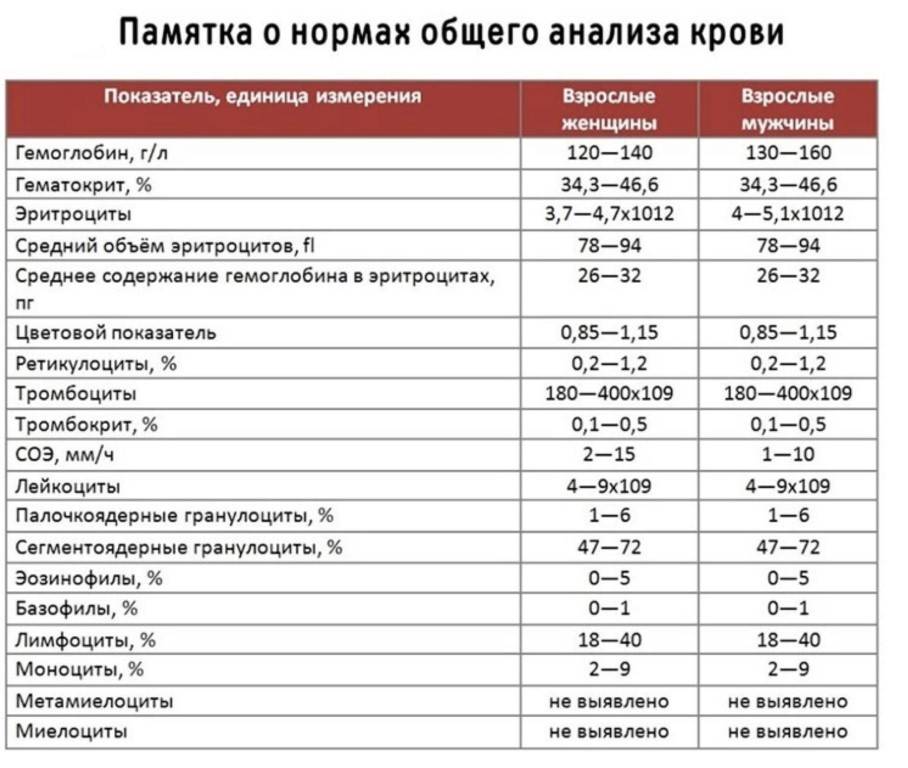
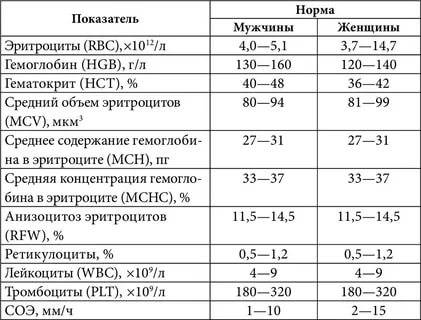
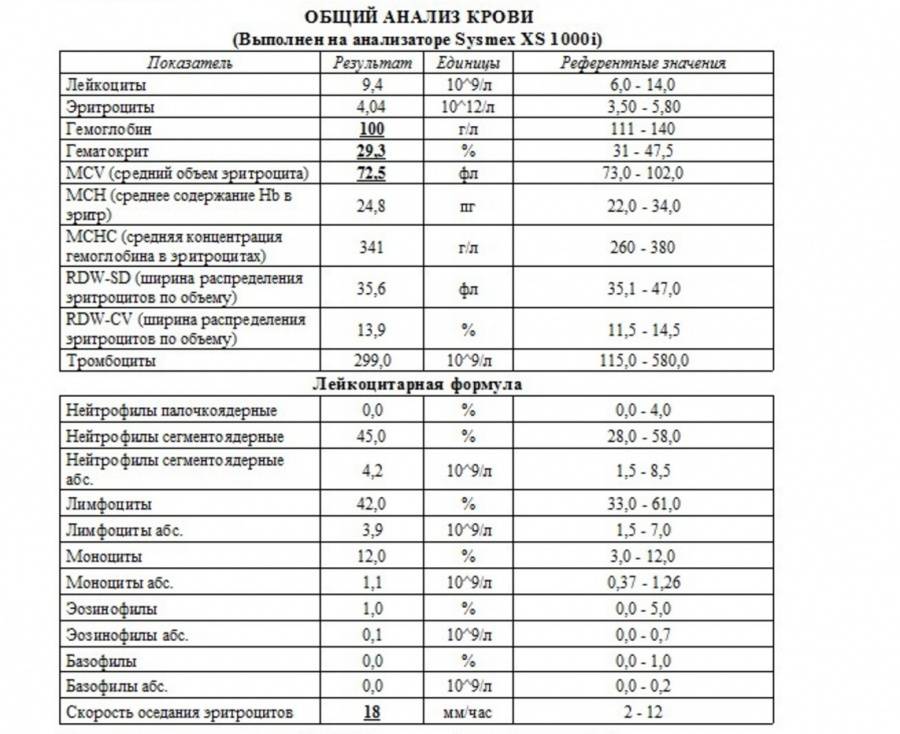
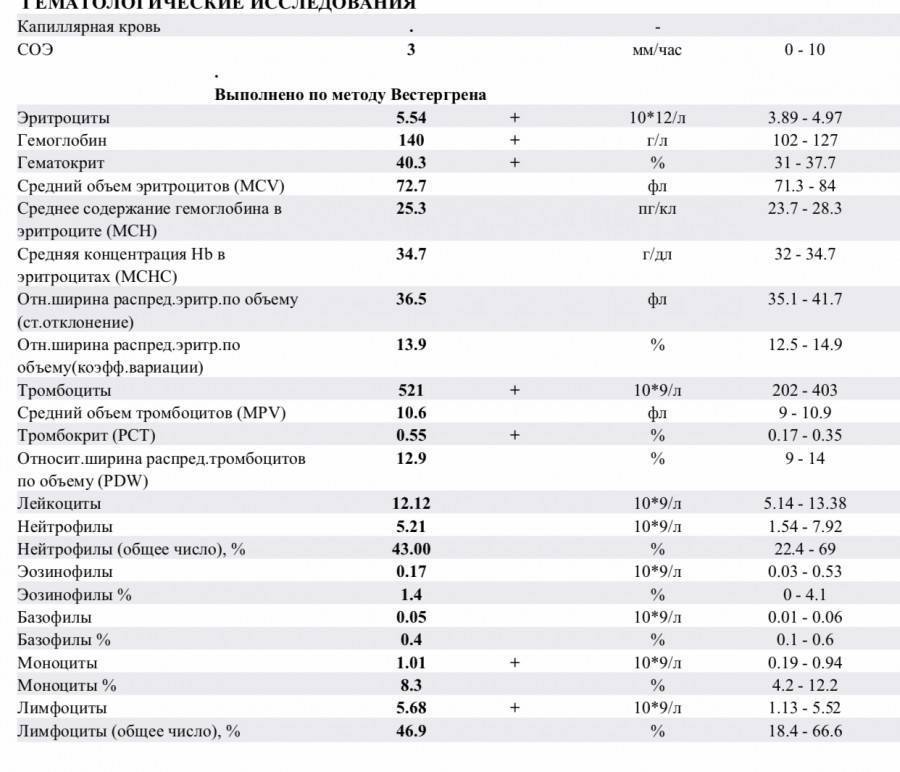
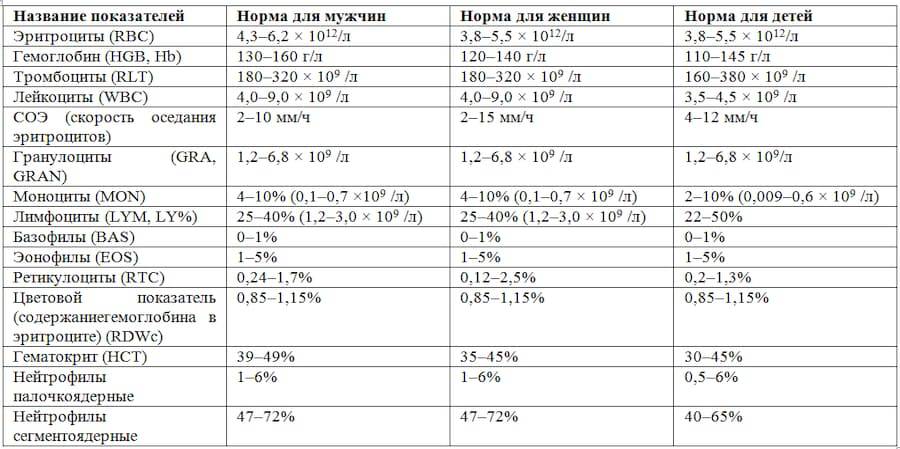
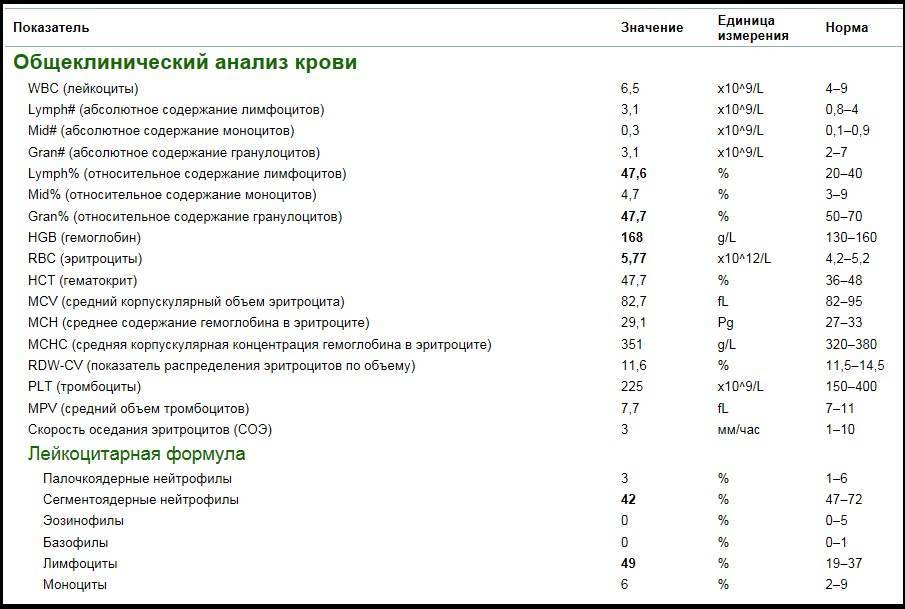
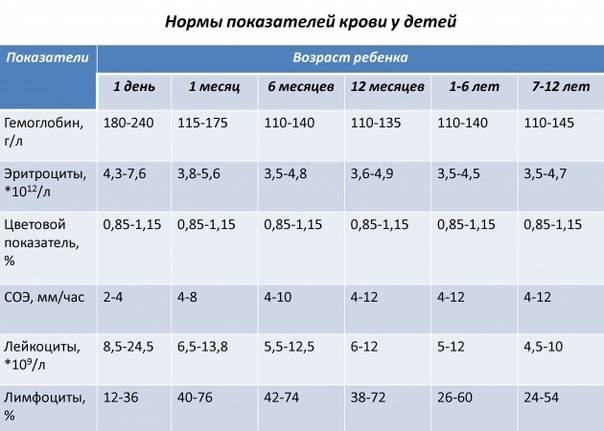
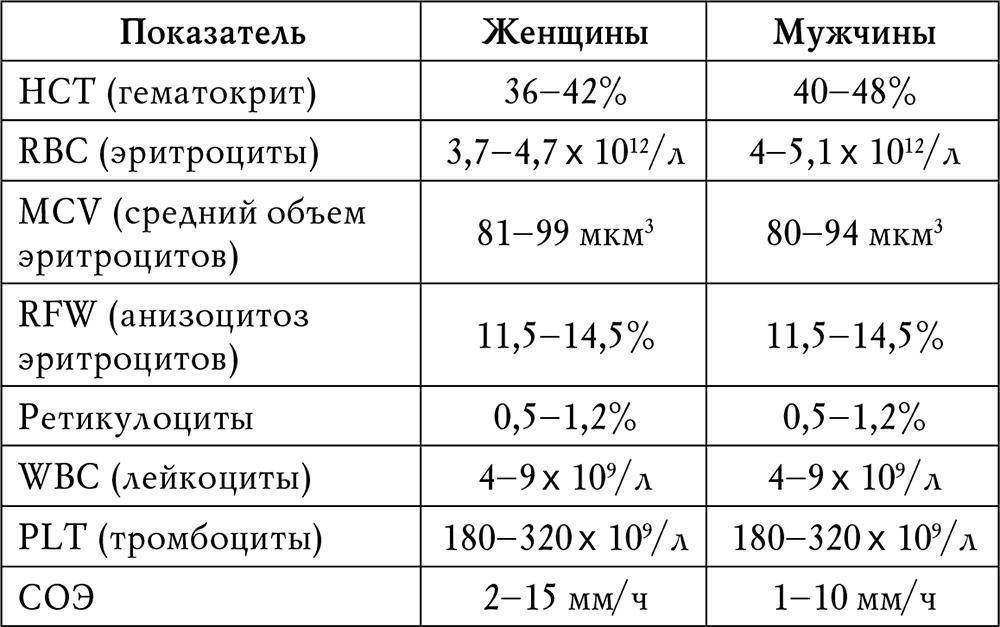
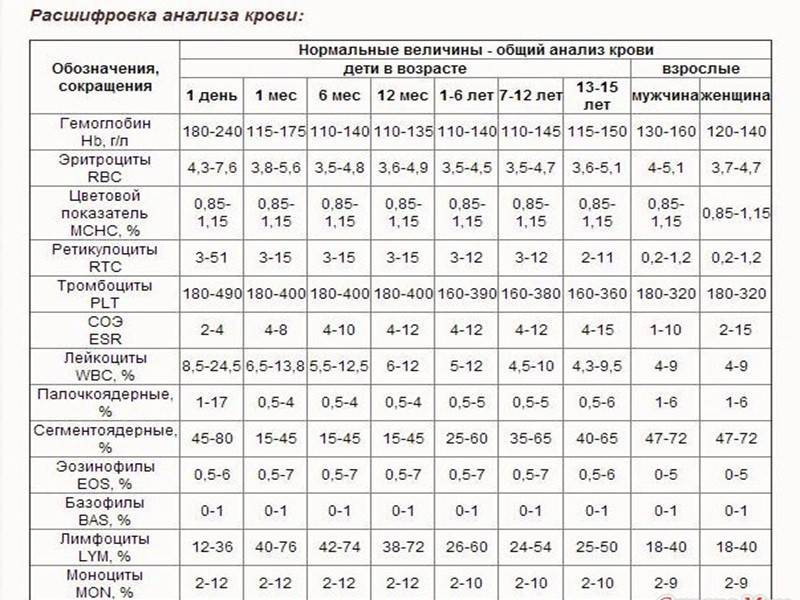
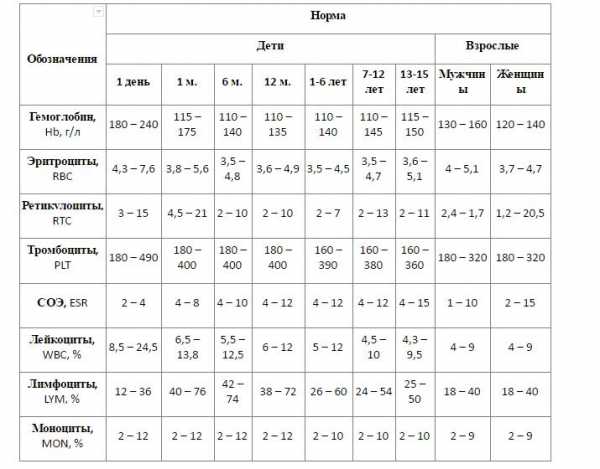
Показатели общего анализа крови
Повсеместное распространение процедуры сделало необходимой стандартизацию её данных. В стандартном анализе содержатся сведения о:
- гемоглобине (г/л);
- эритроцитах (х106/мкл);
- цветовом показателе крови;
- ретикулоцитах (%);
- тромбоцитах (х103/мкл);
- тромбокрите;
- лейкоцитах (х103/мкл);
- лейкоцитарной формуле (нейтрофильные, эозинофильные, базофильные гранулоциты, лимфоциты, моноциты);
- плазматических клетках (Ед).
Уровень гемоглобина (Hb) крайне важен для дыхания. Это вещество способно временно соединяться с молекулами кислорода и транспортировать его, доставляя в каждую клетку организма. Освободив кислород, белок связывается с ионами водорода и диоксидом углерода, неся последний обратно в легкие. Уровень гемоглобина зависит от пола и возраста, но особенно колеблется в детстве (от 145-225 г/л в первые дни после рождения до 95-135 г/л в 3-6 месяцев с последующим возрастанием до обычного уровня у взрослых). У коренных жителей высокогорья природный уровень гемоглобина в кровотоке повышен в сравнении с остальными людьми.
Больше всего в крови содержится эритроцитов (RBC). Именно эти тельца содержат гемоглобин, исполняя те же функции, что и железосодержащий белок. Основная роль эритроцитов – транспортировка гемоглобина по кровяному руслу и защита организма от токсического эффекта свободного белка.
Роль цветового показателя (МСНС) заключается в определении степени насыщения красных клеток крови гемоглобином.
Процентное содержание в кровяном русле ретикулоцитов – незрелых эритроцитов – разнится у детей и взрослых. У новорожденных их количество может достигать до 10%, постепенно снижаясь и останавливаясь в старшем возрасте на 0,5-2%. Эти клетки также способны переносить кислород, но их основная задача – восполнить дефицит эритроцитов при падении показателя.
Количеством тромбоцитов (PLT) определяется способность крови к свертыванию. Содержание тромбоцитов в кровотоке в норме одинаково у мужчин и женщин (150-400 тыс/мкл), но несколько отличается у новорожденных (180-490 тыс/мкл) и старших детей (160-390 тыс/мкл). Тромбоциты обеспечивают быстрое формирование защитной пробки, закрывающей разрыв сосуда.
Важным показателем здоровья считается скорость оседания эритроцитов (СОЭ, ESR), отображающая соотношение плазменных белков.
Задачей лейкоцитов (WBC) является защита от чужеродных патогенов (вирусов, бактерий, аллергенов), а также устранение из организма остатков клеток после их гибели. Число белых телец крови у детей выше, чем у взрослых. У малышей до года их количество достигает 6,0-17,5 тыс/мкл, но с возрастом уровень лейкоцитов падает, в норме составляя 4,5-11,0 х103/мкл у взрослых.
Организм продуцирует 5 основных видов лейкоцитов, процентное содержание которых отображается лейкоцитарной формулой. Большую часть белых кровяных телец составляют нейтрофилы – микрофаги, ответственные за поглощение чужеродных частиц. После фагоцитоза они погибают, выбрасывая в кровь антибиотические белки. Эозинофилы также способны к микрофагоцитозу, но обеспечивают противопаразитарную защиту благодаря выделению цитотоксических компонентов.
Моноциты – основные макрофаги, отвечающие за борьбу с вирусами, микробами, паразитами, опухолями за счет секреции цитотоксинов, интерлейкинов, интерферона, противоопухолевых факторов.
Лимфоциты – основные клетки иммунитета, обеспечивающие обнаружение, запоминание антигенов, продуцирование антител против них. Также они регулируют интенсивность иммунного ответа.
Базофилы участвуют в формировании аллергической реакции, а также способствуют усилению иммунного ответа в очаге воспаления.
Отдельной формой лимфоцитов, в норме не определяющейся в анализе крови, являются плазматические клетки. Они появляются как ответ на проникновение патогена и начало воспалительной реакции, из В-лимфоцитов и занимаются выработкой иммуноглобулинов.
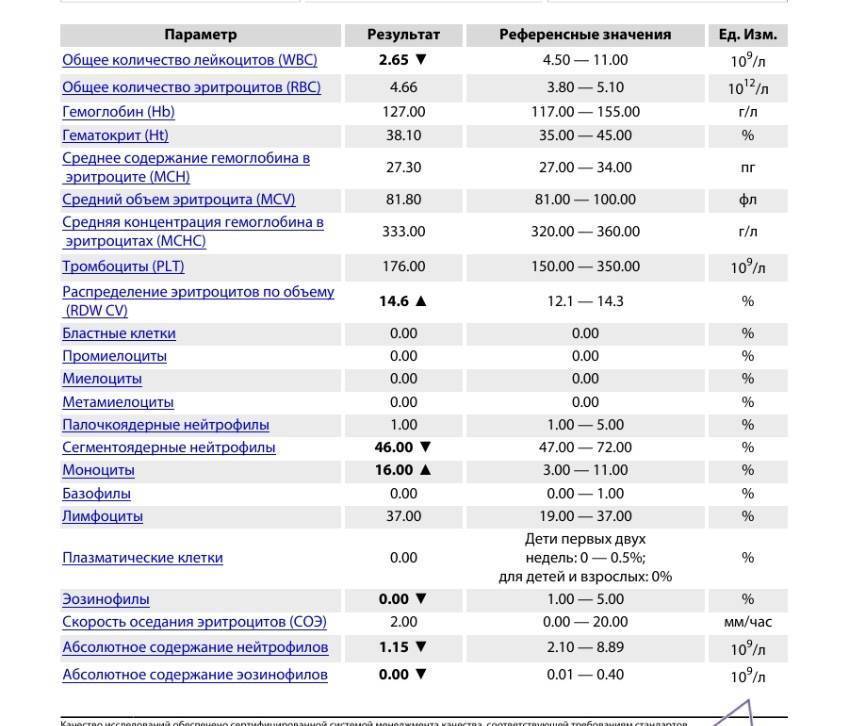
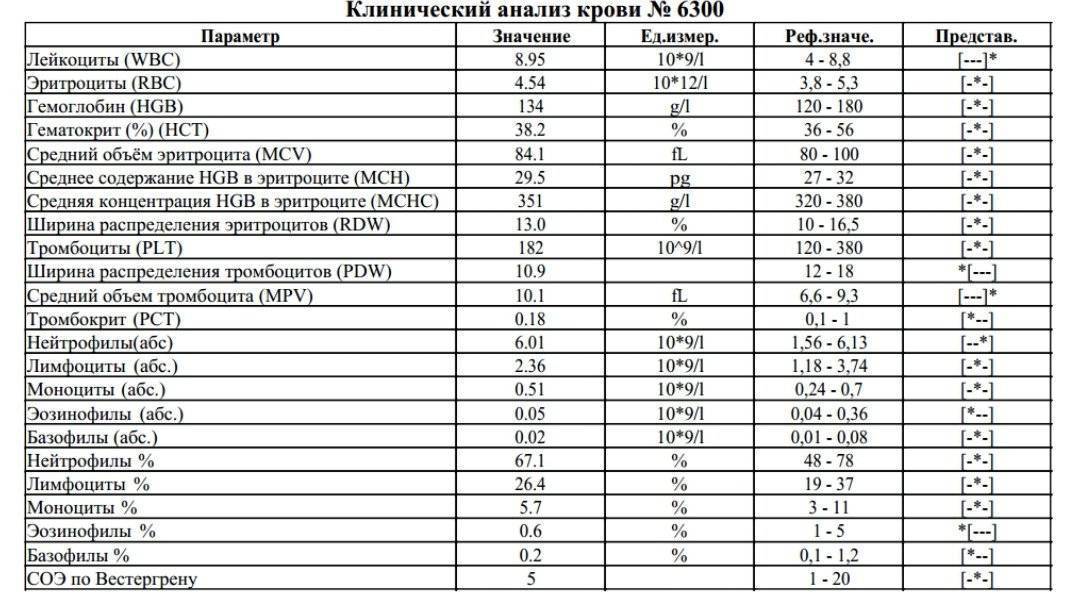
В краткой форме общего анализа не приводятся значения СОЭ и лейкоцитарной формулы. Но для установления диагноза знания физиологических норм компонентов крови недостаточно
Важно правильно оценить полученные значения и соотнести их с существующими симптомами, так как отклонение от нормального количества разных видов клеток – всего лишь неспецифичный признак, указывающий на наличие патологического процесса
Иммунологический анализ крови
О том, какие бывают анализы крови с точки зрения иммунологической системы человека, мало кто знает, так эти анализы не так распространены. Как правило, такое исследование крови дает информацию о вирусе иммунодефицита в организме человека и является анонимной, так как проводится по желанию пациента. Для забора используют взятую натощак из вены кровь, из которой для исследования методом центрифугирования получают сыворотку. Кроме этого, изучение сыворотки крови способно выявить ряд венерических заболеваний (сифилис, герпес, хламидиоз), а также все виды гепатита, корь, краснуху, паротит и токсоплазмоз.
В основном, для проведения ИФА анализа, исследуемым биологическим материалом является кровь, однако, исследованию может подвергаться спинномозговая жидкость, содержимое стекловидного тела, околоплодные воды и др.
Что такое иммуноглобулин (антитело)?
Иммуноглобулины — это иммунные молекулы, способные связываться и нейтрализовать большинство инфекционных возбудителей и токсинов в организме. При этом важнейшей характеристикой иммуноглобулинов является их специфичность, то есть способность связываться с определенным антигеном. Именно это свойство используется для проведения анализа крови на иммуноглобулин.
Существует пять типов иммуноглобулинов, однако наиболее изученными являются иммуноглобулины А, М, и G. Иммуноглобулины М и G проявляют свою активность в крови. Иммуноглобулины А являются, своего рода, барьером на поверхности слизистых оболочек, так как присутствуют там в большом количестве.
Иммунологический анализ крови позволяет определять тип иммуноглобулинов, благодаря этому ИФА позволяет не только диагностировать заболевание, но и определить стадию данного и отслеживать динамику заболевания:
- В первые 2 недели заболевания обнаруживаются только иммуноглобулины А.
- Со 2-й по 3-ю неделю заболевания в крови обнаруживаются иммуноглобулины А и М.
- С 3 по 4 неделю анализ крови на иммуноглобулин определяются все три типа.
- При выздоровлении в крови пропадают иммуноглобулины М, а количество А и G снижается в 2 – 4 раза.
- При наличии хронического процесса в крови обязательно присутствуют иммуноглобулины G, иммуноглобулины М отсутствуют, иммуноглобулины А могут как присутствовать, так и отсутствовать.
Достоинства иммуноферментного анализа (ИФА):
- Относительно высокая чувствительность (точность).
- Приемлемая стоимость.
- Позволяет проводить раннюю диагностику (благодаря возможности определения классов иммуноглобулинов при анализе).
- Позволяет отслеживать динамику инфекционного процесса (благодаря возможности определения классов иммуноглобулинов).
- Удобство в работе.
- Иммунологический анализ крови позволяет получить быстрый ответ.
Недостатки ИФА анализа крови:
Иногда иммуноферментный анализ дает ложноположительные или ложноотрицательные результаты.
Область применения иммунологического анализа крови
- Диагностика вирусных заболеваний: гепатиты, герпес, Эпштейн-Барр вирус, цитомегаловирус и др.
- Инфекции передающиеся половым путем: хламидиоз, гонорея, трихомонада, микоплазма, уреаплазма.
- Сифилис.
- Эндокринология (определение уровня гормонов).
- Онкомаркеры (диагностика онкологических заболеваний).
- Иммунология (диагностика иммунодефицита).
- Аллергология (диагностика и лечение аллергий).
Серологический анализ крови — лабораторный метод исследования крови, который применяется с целью диагностики инфекционных заболеваний и определения стадии инфекционного процесса. Серологическая реакция основана на взаимодействии антител и антигенов.
Определение антигенов используют для определения родовой и видовой принадлежности микроорганизмов. Данный метод исследования применяется в урологии и венерологии. Кровь для серологического анализа крови берется утром натощак из вены.
Факторы, меняющие показатель
Скорость оседания эритроцитов невероятно чувствительный анализ, способный меняться как при физиологически, так и патологических изменениях в организме: повышаться или снижаться. Например, после перенесенного гриппа или ОРВИ СОЭ еще около полугода может оставаться повышенной, что связано с наличием в кровотоке иммунных комплексов воспаления: антиген-антитело. Пока они все не покинут кровяное русло, показатель оседания кровяных телец может на них реагировать. Кроме того, на показатели реакции влияют:
- Чрезмерные физические нагрузки при занятиях спортом или во время поднятия тяжестей.
- Стресс.
- Нерациональное питание.
- Жизнедеятельность паразитов (глист) в организме.
- Нарушенный водно-электролитный баланс.
- Количественные колебания эритроцитов в кровотоке.
- Изменения физико-химических характеристик плазмы (вязкость, рН).
- Возраст малыша.
- Гендерный признак.
- День или ночь (С 13 до 18 показатель растет).
- Поскольку моментов, меняющих СОЭ, так много иногда врачи настаивают на пересдаче анализа.
Слишком быстрое выпадение СОЭ – о чем это говорит?
В случае ускоренного выпадения осадка, то есть высокого ESR, нужно рассматривать несколько причин. Очень часто нарушение вызвано повышенным содержанием белков острой фазы, что может указывать на острое или хроническое воспаление в организме. Но причину воспаления следует тщательно диагностировать на основе подробных и точных анализов крови.
Повышенное СОЭ возникает при воспалениях, некротических поражениях, аутоиммунных и опухолевых заболеваниях, анемии, гиперглобулинемии и гипоальбуминемии. Характерная трехзначная СОЭ наблюдается у пациентов с множественной миеломой, болезнью Ходжкина.
Слишком быстрое выпадение осадков также может быть связано со следующими состояниями:
- травмы;
- операции;
- рак.
Ускоренное осаждение также может быть вызвано более низким уровнем альбумина в крови. Недостаточная концентрация альбумина может указывать на то, что пациент страдает циррозом печени или нефротическим синдромом.
Последней причиной высокого СОЭ может быть снижение количества эритроцитов, связанное с анемией.
Прокальцитониновый тест
Что это такое. Анализ крови, при котором в образце определяют концентрацию белка прокальцитонина. Это исследование точнее, чем СОЭ и СРБ, потому что с высокой степенью вероятности подтверждает, что воспаление вызвали именно болезнетворные бактерии, а не другие причины. Однако стоит прокальцитониновый тест дороже, чем другие исследования, так что врачи обычно начинают с более простых и бюджетных тестов. При этом тест не позволяет понять, какие именно бактерии вызывают воспалительную реакцию.
Как это работает. В норме прокальцитонина в крови практически нет. Однако в ответ на вторжение бактерий почти все клетки тела начинают усиленно создавать этот белое, так что его уровень в крови резко повышается. Скорее всего, уровень прокальцитонина в крови растет в ответ на бактериальные яды, которые они выделяют в процессе жизнедеятельности — так что при вирусной инфекции, травмах и атаке паразитических грибков уровень прокальцитонина повышается совсем немного.
Пока исследователи не совсем понимают, какую роль играет прокальцитонин в противобактериальной обороне. Но сам факт повышения позволяет использовать уровень прокальцитонина в крови в качестве достаточно надежного маркера бактериальной инфекции.
Зачем назначают. Чтобы надежно отличить бактериальную инфекцию от вирусной. Например. при обычной, неосложненной коронавирусной болезни уровень прокальцитонина в крови находится в пределах нормы.
Если концентрация прокальцитонина вырастает, значит, к вирусной инфекции присоединилась бактериальная, и настала пора назначать антибиотики. Прокальцитониновый тест применяют для контроля за состоянием пациентов, которые лечатся в больнице — например, при тяжелой форме COVID-19.
«Прокальцитонин в амбулаторной практике используют редко, — рассказывает другой специалист. — В моду он вошел недавно, с началом эпидемии коронавирусной болезни. Считается, что он предсказывает ее тяжелое течение. Но на самом деле этот тест пришел из реаниматологии — он указывает на сепсис, то есть на заражение крови. Самостоятельно этот тест делать не нужно».
Как подготовиться. Людям, которые лечатся дома, прокальцитониновый тест практически не назначают. Но в целом правила подготовки такие же, как при СОЭ и СРБ.
Как понять результат анализа. Появление прокальцитонина в крови — всегда недобрый знак, даже если уровень белка поднялся незначительно. Умеренно повышенный уровень прокальцитонина — от 0,15 до 2 нг/мл — у взрослых людей может говорить о местной легкой или среднетяжелой бактериальной инфекции, аутоиммунной реакции или тяжелой почечной недостаточности. Если уровень прокальцитонина поднимается выше 2 нг/мл, речь идет о бактериальном заражении крови, то есть сепсисе, тяжелой бактериальной инфекции вроде менингита, или о раковой опухоли щитовидной железы.
Стадии сифилиса
Сифилис разделяется на три стадии, каждая из которых характеризуется определенными симптомами.
Выделяют следующие периоды (стадии) сифилиса:
- Первичный;
- Вторичный;
- Третичный.
Первичный сифилис
Характерный признак для первичного сифилиса – это твердый шанкр.
Он появляется на месте повреждения кожных покровов или слизистых.
В это место проникает возбудитель сифилиса — бледная трепонема.
Что представляет твёрдый шанкр?
Это образование, которое имеет вид язвы.
Образование шанкра не сопровождается болезненными ощущениями.
Язва характеризуется ровными краями и гладким дном без выделений крови.
По форме язва круглая и может иметь разные размеры.
Частые места локализации шанкра:
- На промежности;
- Возле ануса;
- На клиторе;
- На половых губах;
- На половом члене у мужчин;
- На губах;
- Глотке;
- Языке.
Первая стадия сифилиса длится около 8 недель, после чего появляется высыпание.
После появления твёрдого шанкра, спустя 7 суток, можно обнаружить увеличение ближайших лимфоузлов.
Чаще всего это подчелюстные или паховые лимфатические узлы.
Отмечается положительный результат серологических реакций спустя три недели от момента появления твёрдого шанкра.
Вторичный сифилис
Характерным признаком вторичного сифилиса, по которому его можно идентифицировать, это высыпания на теле.
Сыпь может проявляться на слизистых органах, в ротовой полости.
Имеет вид бледных пятен с розоватым оттенком.
Заметить такую сыпь можно преимущественно на груди и спине, но может распространяться по всему телу.
Такой характерный симптом говорит о том, что возбудитель из лимфатических узлов проник в кровеносные сосуды и разносится по всему организму.
Лимфоузлы при вторичном сифилисе остаются безболезненными и плотными.
На ощупь холодные и не имеют спаек с ближайшими тканями.
В период вторичного сифилиса могут наблюдаться следующие симптомы:
- Недомогание;
- Симптомы простуды;
- Повышение температура.
Спустя пару недель сыпь становится бледной и полностью исчезает.
Вторичный период переходит в скрытую форму.
На первый взгляд можно подумать, что болезнь отступила, но это далеко не так.
В скрытом периоде бледная трепонема продолжает циркулировать в крови.
При снижении иммунитета, высыпания вновь появляются.
Такие рецидивы могут происходить много раз, при этом элементы высыпаний становятся больше и сливаются в пятна.
Происходит заражение разных органов, в результате могут появиться дополнительные заболевания.
К ним относят:
- Гастрит;
- Миокардит;
- Гепатит;
- Менингит.
При отсутствии терапии, вторичная стадия сифилиса может продолжаться до двух лет, после чего переходит в последнюю стадию.
Третичный сифилис
При отсутствии медикаментозного лечения вторичный сифилис переходит в третичный.
Длится стадия болезни до 10 лет, иногда дольше.
На этом этапе заболевания формируются гуммы, образования в виде бугорков.
Появляться они могут на кожных покровах, слизистых оболочках, костях или внутренних органах.
Со временем, бугорки разрастаются, приводят к уродованию внешности человека.
Характерным признаком является провалившийся нос.
Отсутствие лечения третичного сифилиса может приводить к серьезным осложнениям.
Может развиваться слабоумие, поражается головной или спинной мозг.
При третичном сифилисе лабораторная диагностика путем серологических реакций будет давать отрицательный результат.
Иногда анализы могут показывать слабоположительную реакцию
Этот период является поздним, и заражение может происходить черед предметы быта.
Такой вид болезни называется бытовой сифилис.
Его главным отличием является передача возбудителя чрез предметы обихода.
В этом случае шанкр появится в месте контакта с заражённой поверхностью.
Заболевание является достаточно опасным и требует своевременной диагностики и лечения.
При подозрении на сифилис, следует пройти лабораторные исследования.
Описание
Иммуногистохимическое исследование хронического эндометрита с типированием плазматических клеток (CD-138) — исследование биоптата ткани, меченого антителами, под микроскопом. Анализ выполняется для проведения дифференциальной диагностики хронического эндометрита.
ИГХ-исследования проводят после выполнения гистологического исследования.Иммуногистохимическое исследование
Вид морфологического исследования тканей, полученных в ходе биопсии, и меченых специфическими антителами. В основе метода лежит принцип взаимодействия «антиген-антитело». Ткань, в которой происходит патологический процесс, экспрессирует антигены. При нанесении на образец ткани антител, образуется комплекс антиген-антитело. Благодаря меткам, он становится доступным для визуализации. Врач-патоморфолог изучает количество клеток, окрашенных маркёром. Он определяет в исследуемой ткани локализацию клеток, гормонов и их рецепторов, ферментов, иммуноглобулинов, компонентов клеток и отдельных генов.Хронический эндометрит
Хронический эндометрит — это клинико-морфологический синдром, при котором возникают функциональные и структурные изменения слизистой полости матки вследствие повреждения клеток эндометрия инфекционным агентом. Хронический эндометрит может протекать без отсутствия клинических признаков. Он часто является причиной нарушения репродуктивной функции, вплоть до бесплодия.
По этиологическому фактору хронический эндометрит бывает специфическим (с выявлением инфекции) или неспецифическим (полимикробной ассоциации).Факторы риска развития хронического эндометрита:
- Инфекционно-воспалительный процесс в малом тазу.
- Наличие внутриматочной спирали.
- Инфекции влагалища и шейки матки.
- Бактериальный вагиноз.
- Деформации полости матки с нарушением циклического отторжения эндометрия.
- Инвазивные вмешательства в полость матки.
- Лучевая терапия в области органов малого таза.
- Раннее начало половой жизни.
- Курение.
- Употребление алкоголя.
В результате воздействия патологического фактора развивается воспалительная реакция, которая является универсальным способом защиты в организм. Про хроническом эндометрите возникает воспаление в интерстициальной ткани. Оно проявляется инфильтраций макрофагами, лимфоцитами, плазматическими клетками и фиброзом ткани. На местном уровне наблюдается активация цитокинов-медиаторов воспаления. Цитокины способствуют дополнительному привлечению в зону воспаления лимфоцитов, активации нейтрофилов и макрофагов. В результате воспаления наблюдается повреждение эпителия, нарушение его пролиферации и нормальной циклической трансформации.
«Золотой стандарт» в диагностике хронического эндометрита это гистологическое исследование.
Диагноз выставляется врачом-патоморфологом на основании изучения биоптатов эндометрия. Морфологически заболевание проявляется инфильтрацией стромы эндометрия плазматическими клетками.
В настоящее время воспалительные заболевания органов малого таза относят к аутоиммунному процессу, который протекает как самоподдерживающаяся патологическая реакция.
Иммуногистохимическое исследование определяет характер иммунологических нарушений. Анализ выявляет пациенток с аутоиммунным воспалением и аутоиммунным ответом в эндометрии, что определяет тактику их ведения.CD-138
Это маркёр плазматических клеток. Его определение показано при неполной морфологической картине хронического эндометрита.Показания к проведению ИГХ-исследования:
- бесплодие;
- хронический эндометрит;
- воспалительные процессы слизистой полости матки.
Подготовка
Подготовка определяется лечащим врачом.
Диагностическое выскабливание слизистой оболочки матки рекомендовано проводить в среднюю и позднюю фазу пролиферации — на 7–10-й день менструального цикла.
Материалом для исследования являются парафиновый блок и предметные стёкла. В случае если материалом является образец ткани в растворе формалина, дополнительно должна быть выполнена услуга изготовления стёкол.
При проведении гистологического исследования в сторонней лаборатории необходимо предоставить протокол гистологического исследования.
Интерпретация результатов
Ответ выдаётся в виде описания микропрепарата, применяемых красителей и заключения. Заключение может интерпретировать только врач, направивший на проведение исследования.
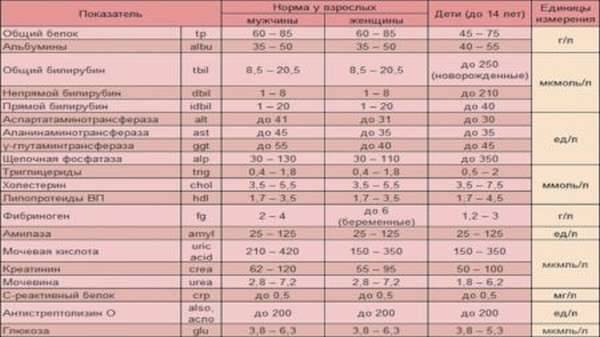
Подготовка к биохимическому анализу крови
Для того чтобы результаты анализа были точными, сдавать кровь на биохимию следует натощак. Лучше всего это сделать утром. Если утром не получается, то следует спланировать так, чтобы перед сдачей крови на анализ не есть и не пить ничего, кроме воды, в течение хотя бы 6-ти часов.
Накануне анализа не надо есть жирную пищу и принимать алкоголь. В течение часа перед сдачей анализа желательно не курить.
Если Вы принимаете какие-либо лекарственные препараты, об этом следует известить лечащего врача. Если приём лекарства прерывать нельзя, исследование, возможно, придётся отложить.
Непосредственно перед сдачей анализа желательно присесть и находиться в покое 10-15 минут, чтобы исключить влияние физических и эмоциональных нагрузок на результаты исследований.
Почему их назначают
По словам терапевта GMS Clinic Натальи Поленовой, весь предыдущий год врачи большинства специальностей занимались лечением одной «главной» болезни — новой респираторной вирусной инфекции, COVID-19. Это заболевание принципиально отличается от своих инфекционных предшественников риском развития быстро прогрессирующих осложнений, в том числе, опасных для жизни. И тесты на воспаление, особенно на С-реактивный белок (СРБ) играют в его диагностике очень важную роль.
«Одну из главных опасностей для жизни при Covid представляет так называемый цитокиновый шторм, — рассказывает Наталья Поленова. — Предвестниками этого шторма можно считать стойкую (в течение 5 дней) лихорадку более 38°С, снижение уровня лейкоцитов менее 3 тыс/мл, повышение уровня СРБ более 30 мг/дл, ферритина более 500 нг/мл, интерлейкина-6 более 40 пк/мл. Последний является биологически активным веществом, цитокином, непосредственно ответственным за продукцию белков острой фазы: СРБ, прокальцитонина и ферритина».
Если пациенту с коронавирусной болезнью не становится легче, а лихорадка сохраняется в течение нескольких дней, оценка уровня воспалительных маркеров в крови позволяет заподозрить риск тяжелого течения болезни. В результате врач вовремя понимает, когда нужно госпитализировать пациента, или принимает решение усилить терапию — например, назначить ему глюкокортикостероиды, антибактериальную терапию и другие лечебные мероприятия.
«Оценка параметров системного воспаления позволяет определить тактику лечения, не допустить развития тяжелых осложнений, а также оценить эффективность проводимой терапии при повторном тестировании», — заключает Наталья Поленова.
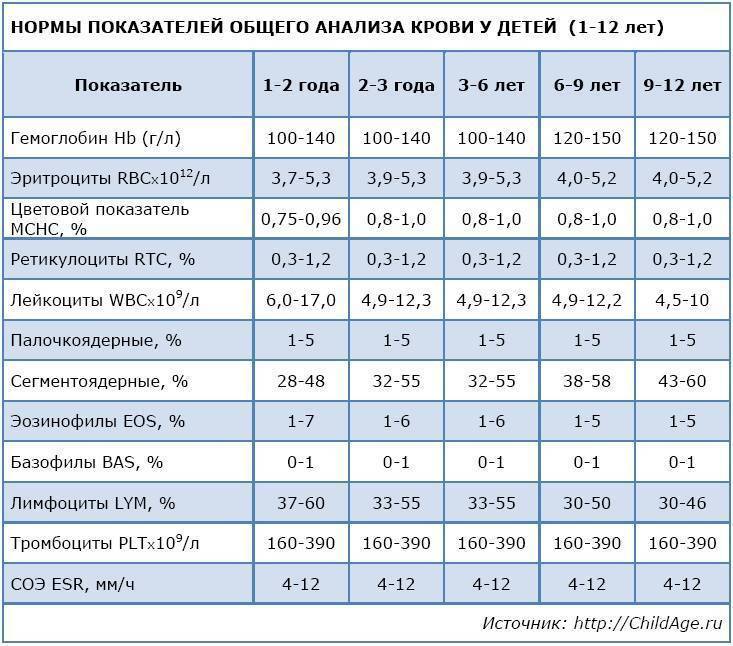
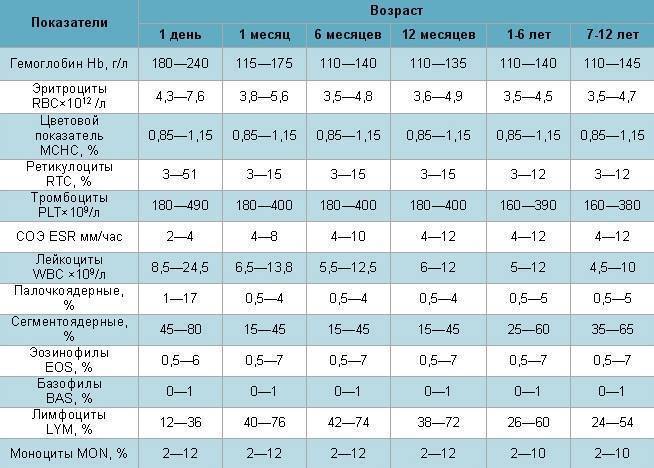
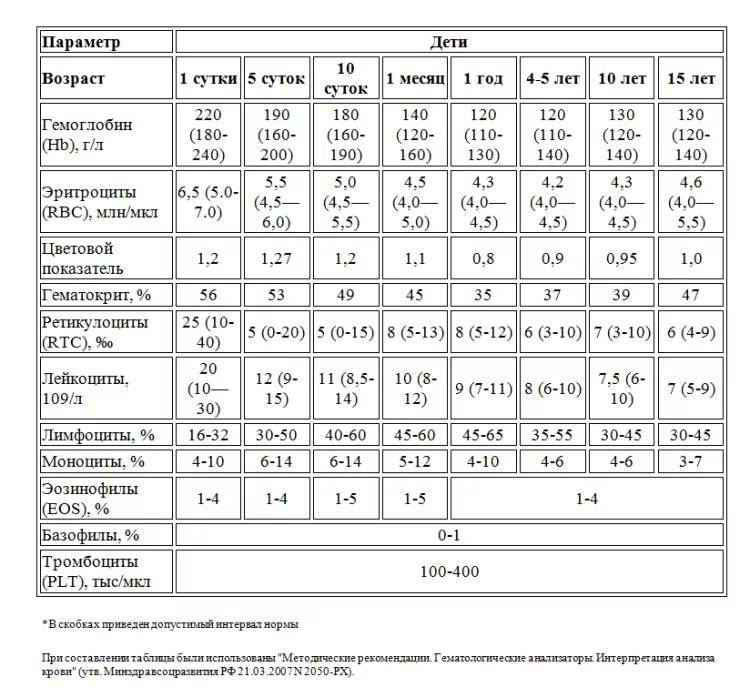
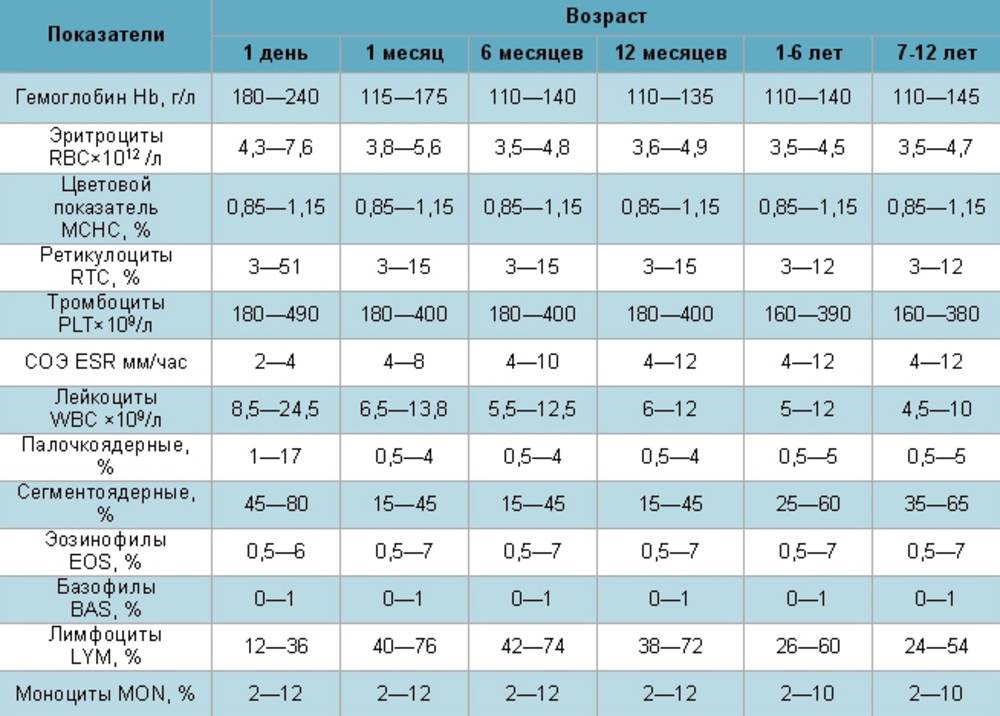
Нормы общего анализа крови для детей в возрасте от 1 до 12 лет
| Показатель | Возраст | Причины отклонения от нормы | ||||
| 1-2 года | 2-3 года | 3-6 лет | 6-9 лет | 9 -12лет | ||
| Гемоглобин | 100 — 140 | 100 — 140 | 100 — 140 | 120 — 150 | 120 — 150 | |
| Эритроциты | 3,7-5,3 | 3,9-5,3 | 3,9-5,3 | 4,0-5,2 | 4,0-5,2 | |
| Цветовой показатель | 0,75-0,96 | 0,8-1,0 | 0,8-1,0 | 0,8-1,0 | 0,8-1,0 | |
| Ретикулоциты | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | 0,3-1,2 | Выше нормы |
| Ниже нормы | ||||||
| Лейкоциты | 6,0 — 17,0 | 4,9-12,3 | 4,9-12,3 | 4,9-12,2 | 4,5-10 | |
| Палочкоядерные | 1 — 5 | 1 — 5 | 1 — 5 | 1 — 5 | 1 — 5 | |
| Сегментоядерные | 28 — 48 | 32 — 55 | 32 — 55 | 38 — 58 | 43 — 60 | |
| Эозинофилы | 1 — 7 | 1 — 6 | 1 — 6 | 1 — 5 | 1 — 5 | |
| Базофилы | 0 — 1 | 0 — 1 | 0 — 1 | 0 — 1 | 0 — 1 | |
| Лимфоциты | 37 — 60 | 33 — 55 | 33 — 55 | 30 — 50 | 30 — 46 | |
| Тромбоциты | 160-390 | 160-390 | 160-390 | 160-390 | 160-390 | |
| СОЭ | 4-12 | 4-12 | 4-12 | 4-12 | 4-12 | Выше нормы |
| Ниже нормы |
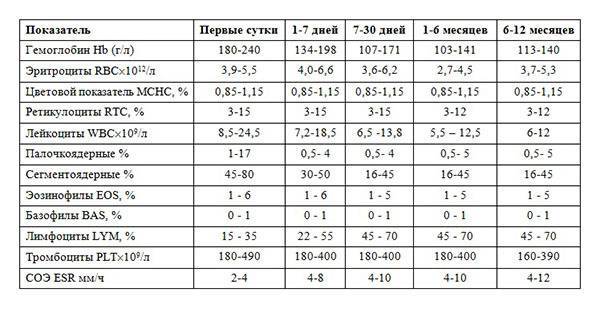
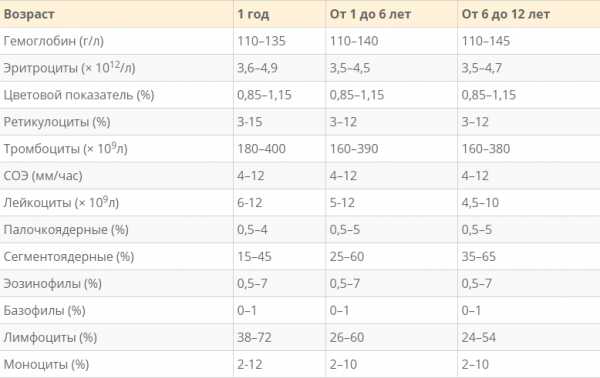
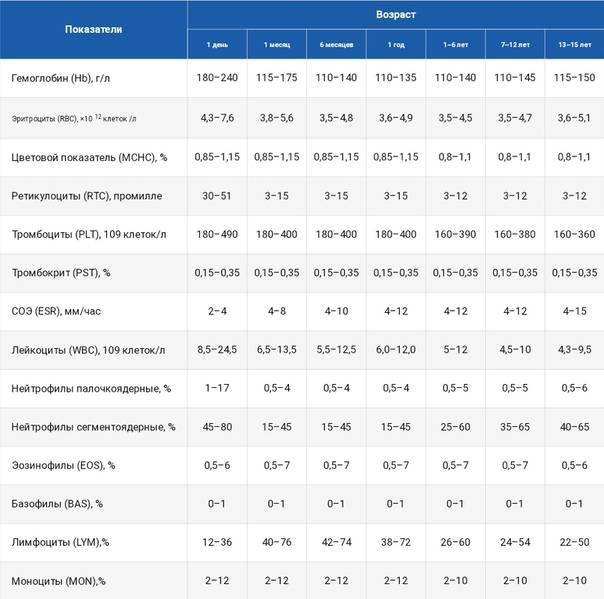
Норма показателей СОЭ по возрасту
Скорость оседания эритроцитов очень индивидуальная реакция, на которую влияет пол, физиология и внешние моменты. Но главное – возраст. Удобнее всего анализировать это в таблице, где норма СОЭ у детей представлена по возрастам.
Расшифровка анализа – прерогатива врача. Лабораторное значение не должно завышать нормальные показатели, но такое бывает из-за некачественных реактивов или оплошности проводящего исследование, поэтому при сомнительных результатах всегда практикуют повторную сдачу биологической жидкости.
Если все остальные показатели – норма, беспокоиться не стоит, поскольку колебания СОЭ возможны в связи с индивидуальными моментами гормональной перестройки организма или его реакции на какие-то внешние факторы.
У детей есть особые периоды роста СОЭ: с 28 по 31 сутки после рождения и в 2 года, когда СОЭ физиологически увеличивается до 17 мм/ч. Но обычно, разница между возрастной нормой и индивидуальным показателем СОЭ у детей на 10 мм/час – повод для поиска возможной патологии. При скорости реакции более 30-40 мм /час даже в отсутствии видимых причин нездоровья врач назначает превентивную антибактериальную терапию (чаще всего антибиотик) на фоне тщательного клинико-лабораторного обследования малыша.
Анализ крови RW – что это?
Анализ крови RW – это серологический анализ на выявление антител к бледной трепонеме. Методика проведения этого исследования была предложена Августом фон Вассерманом еще в начале XX века, с тех пор анализ носит его имя – реакция Вассермана (RW).
Бледная трепонема является возбудителем сифилиса.
Сифилис относится к классическим венерическим заболеваниям. Передается преимущественно половым путем. Заразиться также можно через кровь. Есть вероятность заражения бытовым путем, поскольку бледная трепонема может содержаться в невысохшей слюне и других выделениях организма.
В течении болезни выделяют первичный, вторичный и третичный сифилис.
Первичный сифилис характеризуется появлением специфической язвы (твердый шанкр) в месте проникновения инфекции (это могут быть половые органы, слизистая рта или прямой кишки). Чуть позже увеличиваются ближайшие лимфатические узлы – паховые при поражении половых органов или подчелюстные при поражении слизистой рта. Язва заживает самостоятельно через 3-6 недель после возникновения.
Симптомы вторичного сифилиса наблюдаются через 4-10 недель после возникновения язвы. Это – бледная сыпь по всему телу (включая ладони и подошвы), головная боль, общее недомогание и повышение температуры тела (похоже на грипп). Увеличиваются лимфатические узлы по всему телу. Потом симптомы исчезают, возвращаясь время от времени.
Третичный сифилис характеризуется поражением нервной системы, костей и внутренних органов. Он возникает через много лет после заражения при отсутствии должного лечения заболевания.
Таким образом, у человека, больного сифилисом, могут быть длительные периоды, в течение которых какие бы то ни было симптомы отсутствуют. Многое зависит от состояния иммунной системы организма. Иногда при контакте с инфекцией болезнь не развивается, но человек становится носителем инфекции (так называемое бессимптомное носительство).
В этих ситуациях анализ крови RW оказывается единственным способом обнаружить присутствие возбудителя сифилиса в организме. Анализ также дает возможность установить, как долго продолжается носительство сифилиса.
Понижение нейтрофилов крови
Причины понижения уровня нейтрофилов
- Инфекционные заболевания: брюшной тиф, бруцеллез, грипп, корь, ветряная оспа (ветрянка), вирусный гепатит, краснуха)
- Заболевания крови (апластическая анемия, острый лейкоз)
- Наследственная нейтропения
- Высокий уровень гормонов щитовидной железы Тиреотоксикоз
- Последствия химиотерапии
- Последствия радиотерапии
- Применение антибактериальных, противовоспалительных, противовирусных препаратов
Что такое сдвиг лейкоцитарной формулы влево и вправо?
Сдвиг лейкоцитарной формулы влевоангинемалярииаппендицитедифтериипневмониискарлатинесыпном тифесепсисеСдвиг лейкоцитарной формулы вправо12
Где сдать общий анализ крови в Сочи?
ОАК можно сдать либо в поликлинике, либо в частных медицинских центрах и лабораториях
Стоит обращать внимание, что не везде в ОАК входят такие важные показатели лейкоформула и СОЭ. Часто их можно сдать отдельно
В медицинском центре «ЭЛИСА» вы можете сдать ОАК (20 показателей), в который включены СОЭ и лейкоформула. Стоимость анализа 450 Р.
Как часто нужно сдавать анализ крови? В профилактических целях при отсутствии жалоб взрослому человеку достаточно один раз в год сдать ОАК
Особенно важно придерживаться этого графика людям после 40 лет. Сдать кровь можно без направления врача
Однако не забудьте показать впоследствии результат клинического анализа крови терапевту, чтобы он помог оценить все показатели крови и сделать вывод о вашем самочувствии. Записаться на приём к терапевту можно на странице Запись на прием.
Как подготовиться к сдаче анализа
СОЭ входит в список стандартных показателей, которые отображаются во всех исследованиях крови (общих и клинических)
Однако особое внимание ему уделяется в следующих ситуациях:
- Подтверждение диагноза
- Профилактическое обследование
- Оценка эффективности назначенного лечения
- Инфекционные и воспалительные патологии
- Аутоиммунные расстройства
- Опухоли (злокачественные и доброкачественные) любой локализации
Многие патологии внутренних органов просекают бессимптомно и нередко выявление отклонения СОЭ от нормы становится поводом начать более детальную диагностику, благодаря чему удаётся определить проблему на ранних этапах и начать эффективное лечение. Чаще всего, после нахождения каких-либо отклонений назначается дополнительный биохимический анализ, позволяющий более детально изучить кровяное русло.