SQLITE NOT INSTALLED
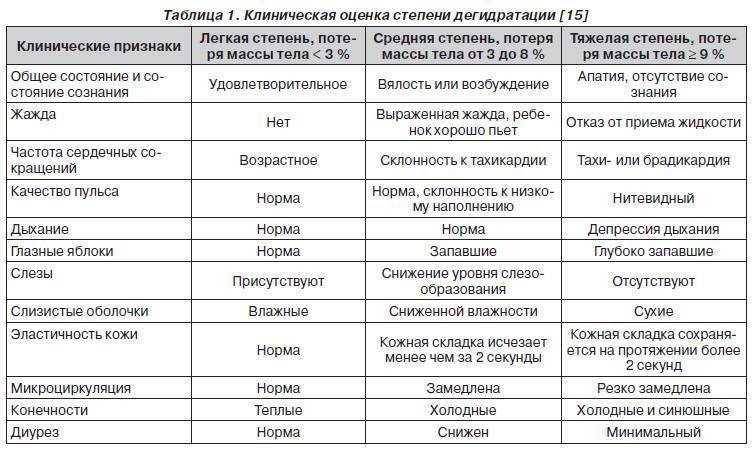
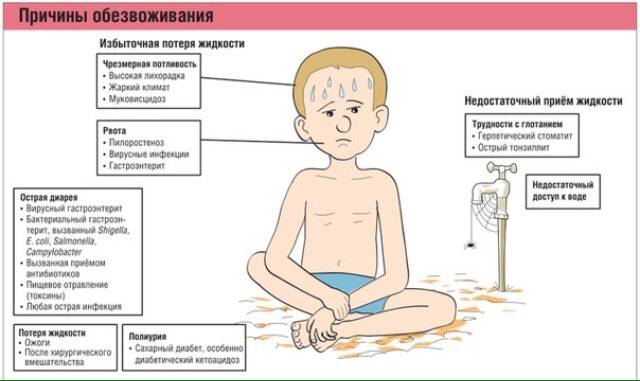
Поступление и выход воды из организма
Каждый день в наш организм вода поступает с напитками и пищей, а также определенное количество воды образуется при обмене веществ (например, при сжигании жиров). В среднем в организм человека ежедневно поступает около 1450–2800 мл воды:
- напитки (550–1500 мл)
- еда (700–1000 мл)
- обмен веществ (300 мл).
И с помощью работы кожных покровов и легких, желудочно-кишечного тракта и мочевыделительной системы ежедневно из организма человека выводится такой же объем воды (1450–2800 мл):
- моча (500–1400 мл)
- испарение кожными покровами (450–900 мл)
- выдыхаемый воздух (350 мл)
- стул (150 мл).
Однако, при изменении интенсивности работы организма (физических нагрузках, различных заболеваний) наше тело нуждается в большем объеме поступающей жидкости.
Сколько нужно пить ежедневно именно мне?
Для ответа на этот вопрос вам помогут «банальные» и общедоступные анализы — клинический анализ крови с определением гематокрита, общий анализ мочи с определением удельного веса.
Для более информативной оценки наличия жидкости в организме поможет проведение биоимпедансометрии — по итогам процедуры вы увидите сколько в вашем организме содержится жидкости, жировой массы и безжировой массы, включающей кости, мышцы и внутренние органы.
По результатам этих обследований врач сможет точно сказать есть ли необходимость в коррекции питьевого режима и не только.
Профилактика герпеса
Невозможно предотвратить заражение вирусом простого герпеса или обострение герпеса, но вы можете предпринять действия, которые помогут минимизировать распространение инфекции.
Герпес более всего заразен в период, когда лопаются (или повреждаются) пузырьки на коже, но вероятность заражения остается высокой и до полного их заживления. Поэтому вы должны не допускать прямых контактов с другими людьми, пока все проявления герпеса на коже полностью не зажили и не исчезли. Однако если у вас или вашего ребенка есть герпес, это не повод брать больничный на работе или не пускать ребенка в школу.
Вы остановить распространение герпеса и снизить риск заражения для окружающих, следуя некоторым советам.
- Не прикасайтесь к герпетическим язвочкам, если только вы не наносите крем против герпеса. Не втирайте крем в кожу, поскольку это может еще больше повредить ее.
- Всегда мойте руки до и после применения крема против герпеса и после касания пораженных участков кожи.
- Не используйте крем против герпеса или другие лекарственные средства совместно с другими людьми, поскольку это может способствовать распространению инфекции.
- Не пользуйтесь совместно с кем-либо предметами, которые контактируют с пораженными участками кожи, такими как помада или столовые приборы.
- Воздержитесь от поцелуев и орального секса, пока ваш герпес полностью не зажил.
- Если у вас обострение герпеса, избегайте контактов с новорожденными младенцами, беременными женщинами и людьми с низким иммунитетом, например, с ВИЧ-инфекцией или теми, кто проходит химиотерапию.
Если вы знаете, почему у вас обычно обостряется герпес, попытайтесь избегать провоцирующих факторов. Например, бальзам для губ, защищающий от ультрафиолета (SPF 15 или выше) может помочь предотвратить герпес, который связан с ярким солнечным светом.
Диагностика и лечение
Лечение дискинезии кишечника должно основываться на точной диагностике. У этого недуга неспецифические симптомы, поэтому врач должен исключить другие патологии ЖКТ. Есть несколько методов диагностики, широко применяющихся в гастроэнтерологической практике. К ним относят следующие:
-
лабораторные анализы: биохимический анализ крови, копрограмма, анализ кала на скрытую кровь, дисбактериоз, анализ кала на я/г, простейшие;
-
эндоскопические методы, ирригоскопия, ректороманоскопия, колоноскопия;
-
по показаниям — рентгенографические методы, МРТ, КТ.
Общими для обеих форм дискинезии кишечника рекомендациями выступают коррекция диеты, а также нормализация физической активности. При повышенном тонусе мускулатуры могут быть назначены спазмолитики. При ослабленной моторике, напротив, препараты для улучшения пищеварительной функции, ферменты, желчегонные лекарства. Кроме того, обязательно корректируются непосредственно проявления болезни: избавиться от запоров врач порекомендует с помощью слабительных (системного действия или местных), устранить диарею — путем приема противодиарейных средств. При повышенном газообразовании могут применяться препараты на основе симетикона
Иногда целесообразно использование сорбентов, но важно учесть их возможный крепящий эффект.
Есть также ряд немедикаментозных методов лечения. Они используются в качестве вспомогательных. Специалист может порекомендовать физиотерапию, иглорефлексотерапию, массаж, лечебную физкультуру, парафиновые аппликации и другие способы избавления от мучительных симптомов.
Многие исследователи и практики отмечают взаимосвязь между функциональным состоянием кишечника и психоэмоциональным фоном человека. Дискинезия может впервые возникать или обостряться на фоне стресса, депрессии, невроза, повышенной возбудимости и тревожности. Поэтому схема лечения дискинезии кишечника может включать рекомендации по нормализации душевного равновесия
Иногда важно обратиться к психологу или пройти курс психотерапии. Хорошо себя зарекомендовали арт-терапия, танцевально-двигательная и телесная терапия.
Лечением функциональных расстройств ЖКТ занимаются гастроэнтерологи клиники «Семейный доктор». Накопленный за годы успешной практики опыт позволяет нам предложить квалифицированную помощь и эффективное решение проблем с пищеварением. У нас вы можете пройти полный комплекс диагностических мероприятий и получить ценные рекомендации специалистов.
+7 (495) 775 75 66
Типичные ошибки при лечении простуды у ребенка.
Бесконтрольное применение антибиотиков. Противомикробные средства неэффективны при лечении вирусных инфекций. Антибиотики необходимы, только если простуда вызвана бактериями или спровоцировала осложнения (отит, синусит, пневмонию). Даже в этом случае родители должны применять противомикробные средства строго по инструкции педиатра. Неправильное использование антибиотиков может привести к развитию устойчивости бактерий к ним, побочным эффектам, аллергии1,2.
Применение неподходящих ребенку жаропонижающих. Для снижения температуры у детей младше 12 лет не используют лекарства на основе ацетилсалициловой кислоты в связи с высоким риском побочных эффектов. Применение средств из группы нестероидных противовоспалительных препаратов у малышей также не допустимо из-за высокой нагрузки на печень. Если температура у ребенка не сбивается обычными средствами, вызовите врача (скорую помощь)3,4,5.
Навязывание питания. Взрослые часто хотят накормить маленького больного во что бы то ни стало, чего делать при простуде у ребенка не нужно. При высокой температуре аппетит почти всегда снижен или отсутствует, а пищеварение работает менее активно. Навязывание питания может привести к расстройству желудка5.
Перегревание больного. Укутывать малыша с высокой температурой опасно: жар может усилиться, и произойдет тепловой удар. Не нужно укрывать маленького больного плотными одеялами и дополнительно отапливать его комнату. Наоборот, необходимо обеспечить прохладную температуру в детской.
Профилактика и лечение протезного стоматита
Ключом к устранению некоторых инфекций является тщательная и регулярная гигиена рта и уход за протезом. Протезная пластина идеально подходит для развития бактерий, ведь там может скапливать пища, которую так любят микроорганизмы. В сочетании с раздражением слизистой оболочки и пониженной секрецией слюны может легко развиться бактериальная инфекция или грибковая
Принимая во внимание наиболее общие механизмы, которые могут привести к появлению стоматических язв во рту, то становится очевидным, что наиболее эффективный способ вылечить их — это устранение причин из создания. Следует отметить, однако, что для этой цели вы должны проконсультироваться со своим стоматологом, ведь самостоятельная коррекция зубных протезов (например, приклеивание их или изгибание) вызывают гораздо больше проблем, чем пользы
В последнее время все большее значение и пользу имеют препараты для местного применения, предназначенные для ускорения заживления дефекта ткани и уменьшение болей.
Лучшим лечением является сглаживание или извлечение расходных материалов. Кроме того, эффективны противогрибковые препараты (Пимафуцин, Фамцикловир, Валацикловир, Минакер, Мирамистин, Нистатин) и витамин В2, В12 и РР, С и железо для повышения функций слизистой оболочки полости рта. Если успела развиться гранулема, может потребоваться хирургическое вмешательство. Кроме того, применяют вяжущий лосьон и заживляющая мазь (Солкосерил, Вифирин). В некоторых случаях актуальным будет прием жароснижающих средств, частые полоскания травами и т.д.
Есть препараты с доказанной эффективностью, которые можно приобрести без рецепта. Чаще всего они находятся в форме геля, что облегчает применение в затрагиваемых районах (даже тех, к которым трудно получить доступ), а также дает приятное ощущение прохлады и быстро снимает боль
Кроме того, важно, что препарат образует мягкий гель слой на поверхности слизистой оболочки, что делает язвы несколько изолированными от внешней стороны. Это позволяет почти безболезненно употреблять продукты питания и пить напитки, которые в случае болезненных язв часто практически невозможно есть и пить
Композиции этого типа содержат различные соединения, которые имеют адъювант и ускоряют регенерацию поврежденной ткани (например, декспантенол, глицирретиновая кислота), уменьшают сопровождающие изменения воспаления и отека, а также ослабляют боль во рту.
Профилактика простуды у детей.
Соблюдение правил гигиены. В числе самых важных мер профилактики инфекционных заболеваний – регулярное мытье рук с мылом
Важно использовать теплую воду и тереть ладони друг от друга не менее 30 секунд. Родители должны научить ребенка мыть руки после прогулки, до и после приема пищи, после чихания и кашля2
Ограничение контактов с заболевшими. В сезон простуд необходимо по максимуму изолировать ребенка от больных людей. Не стоит посещать с малышом многолюдные общественные места. Если заболел кто-то из родителей, рекомендуется избегать прямого контакта с ребенком, использовать одноразовые маски (не забывая менять их каждый час).
Сбалансированный рацион. В повседневном меню ребенка должны присутствовать мясные и молочные продукты, свежие фрукты и овощи, богатые витаминами и полезными микроэлементами, которые необходимы для нормальной работы иммунитета2.
Рациональный режим дня. Любому малышу необходимы полноценный сон (10-12 часов в сутки), ежедневные прогулки на свежем воздухе, умеренная двигательная активность. Физические и интеллектуальные нагрузки должны соответствовать возрасту2.
Защита от переохлаждений. Ребенок должен быть достаточно тепло одет в холодное время года, так как спазм сосудов кожи при переохлаждении снижает местный иммунитет. Однако ориентироваться надо на погодные условия и активность малыша. Слишком тепло одетый ребенок может вспотеть, а затем быстро остыть, что также увеличит риск простудиться.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Е.П. Карпова. Простуда у детей как лечить насморк? / Е.П. Карпова, Д.А. Тулупов // Медицинский совет. №16, 2016, с 56-58.
- И.Н. Захарова. Эффективное лечение острых вирусных заболеваний: мнение педиатров и оториноларингологов. // Медицинский совет. №2, 2018, с. 64-69.
- И.М. Мельникова. Рациональное применение жаропонижающих средств при острых респираторных заболеваниях у детей. / И.М. Мельникова, Ю.Л. Мизерницкий // Медицинский совет №2, 2018, с. 77-81.
- В.К. Котлуков. Рациональная жаропонижающая терапия при ОРВИ у детей. / В.К. Котлуков, Т.В. Казюкова // Медицинский совет. №17, 2018,
с. 109-113. - Н.Э. Бойкова. Симптоматическая терапия ОРВИ в педиатрической практике. / Н.Э. Бойкова, Т.И. Гаращенко // Медицинский совет. №17, 2018, с. 103-108.
- И.Л. Лазаревич. Фармакологические и нефармакологические методы лечения ОРВИ. // Медицинский совет. №3, 2015, с. 78-82.
- Инструкция по применению препарата РИНЗА для детей. Регистрационный номер: ЛП-001821.
Общие сведения о поносе (диарее)
Понос (диарея) — это учащенное выделение жидкого стула.
Большинство людей время от времени сталкиваются с расстройством кишечника и, как правило, это не повод для серьезного беспокойства. Однако понос доставляет сильные неудобства и длится от нескольких дней до недели.
Причины поноса
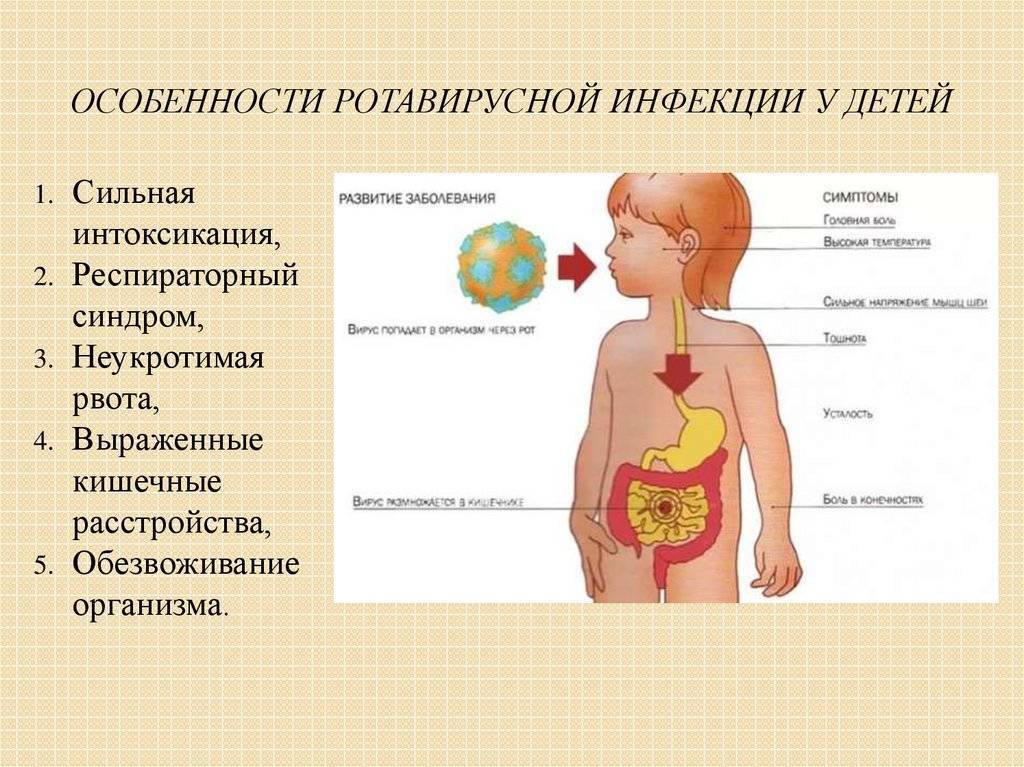
Существует множество различных причин поноса, но наиболее распространенной, как у взрослых, так и у детей, является гастроэнтерит — инфекция желудочно-кишечного тракта.
Гастроэнтерит развивается под действием:
- вирусов — например, норовирусов или ротавирусов;
- бактерий — например, кампилобактерий и кишечной палочки, которыми можно заразиться через пищу;
- паразитов — например, лямблий, которыми можно заразиться через воду.
Эти инфекционные заболевания можно привезти с собой из путешествия, особенно в регионы с низкими стандартами общественной гигиены. Это называется диареей путешественников.
Другими причинами поноса (диареи) могут быть тревога, пищевая аллергия, прием лекарств или фоновые (хронические) заболевания, например, синдром раздраженного кишечника.
Прочитайте подробнее о .
Лечение поноса (диареи)
В большинстве случаев понос пройдет без лечения в течение нескольких дней и вам не придется обращаться к врачу.
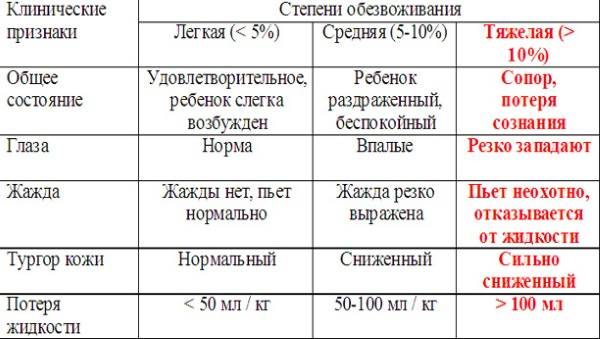
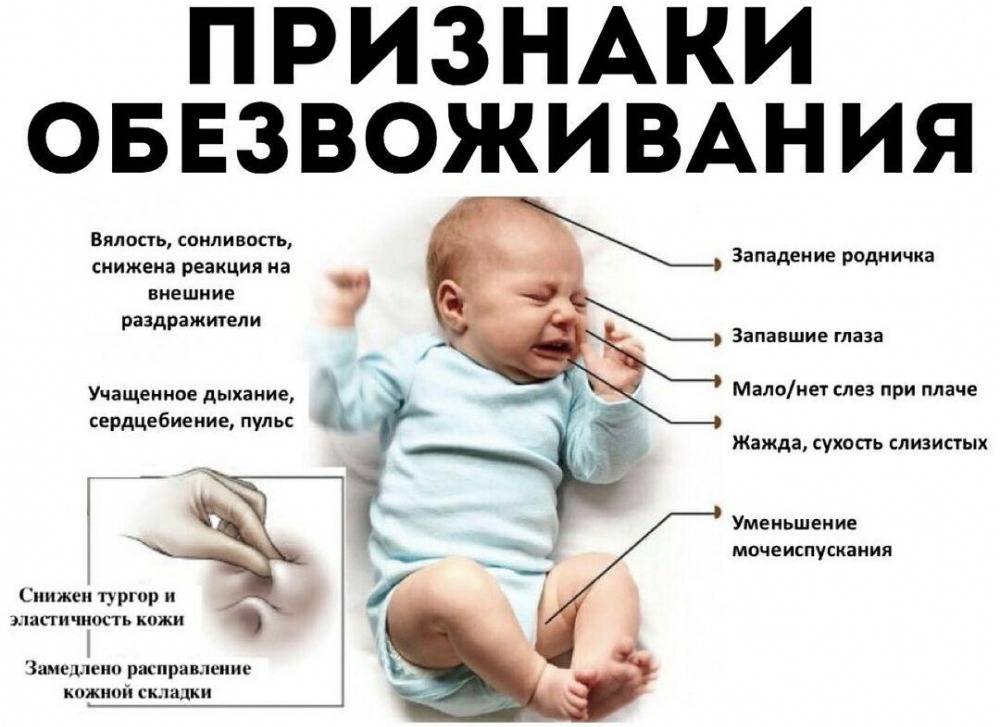
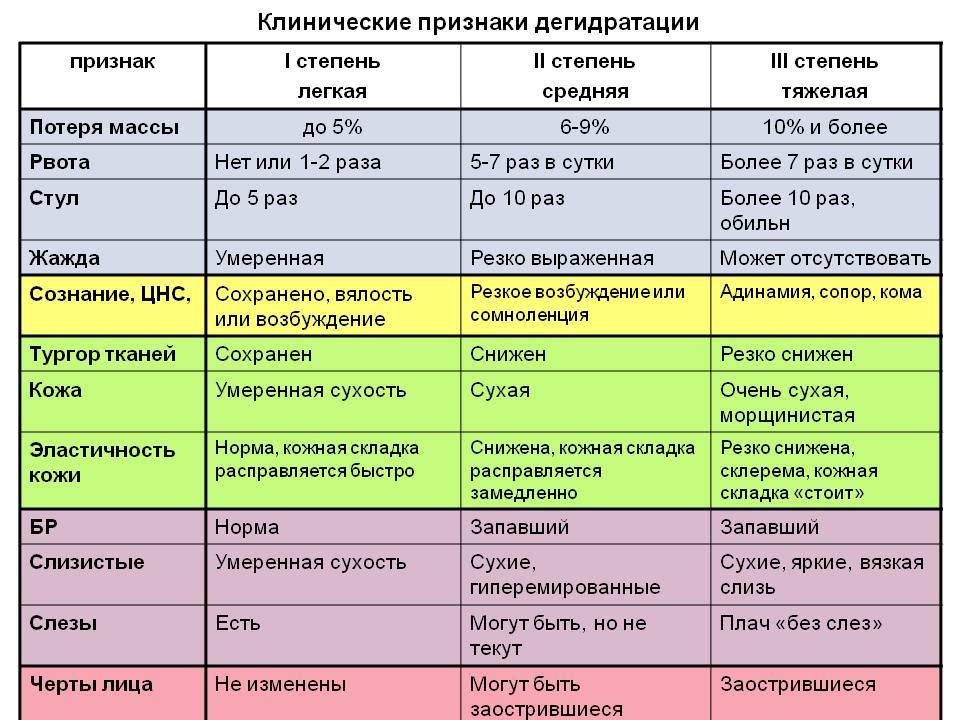
Однако понос может вызвать обезвоживание, поэтому вам следует пить много жидкости (часто, маленькими глотками). Необходимо не допускать обезвоживания у младенцев и маленьких детей.
Для восполнения потерь жидкости можно купить в аптеке растворы для пероральной регидратации, которые подойдут как взрослым, так и детям.
Начинайте есть твердую пищу, как только сможете. Если вы кормите ребенка грудным молоком, и у него понос, старайтесь не менять режим кормления.
Оставайтесь дома по меньшей мере двое суток после последнего эпизода поноса, чтобы не заразить других.
Существуют лекарственные препараты для борьбы с поносом, например, лоперамид. Однако обычно они не требуются, а большинство из них нельзя давать детям.
Прочитайте подробнее
Профилактика поноса
Понос часто является следствием инфекционного заболевания. Вы можете снизить риск возникновения поноса, соблюдая гигиенические требования:
- тщательно мойте руки с мылом и теплой водой после туалета, перед едой и приготовлением пищи;
- после каждого эпизода диареи очищайте унитаз, ручку смыва и стульчак дезинфицирующим средством;
- пользуйтесь отдельными полотенцами, столовыми приборами и посудой.
Также важно тщательно соблюдать правила гигиены в отношении еды и воды во время путешествий, например, не употреблять плохо очищенную водопроводную воду и еду, подвергшуюся недостаточной термической обработке. Прочитайте подробнее
Прочитайте подробнее
Когда обращаться к врачу
Нужно обратиться к врачу, если приступы поноса очень частые или сильные, или сопровождаются другими симптомами, например:
- кровь в стуле;
- постоянная рвота;
- сильная или продолжительная боль в животе;
- потеря веса;
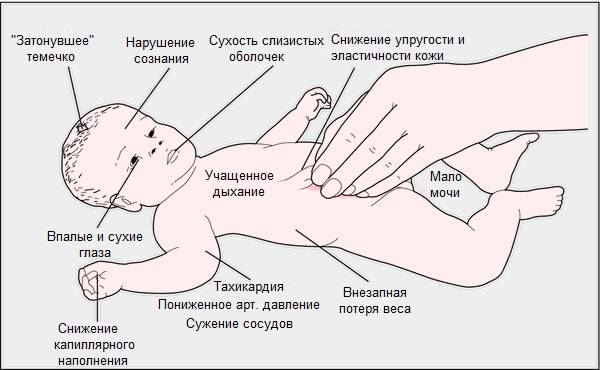
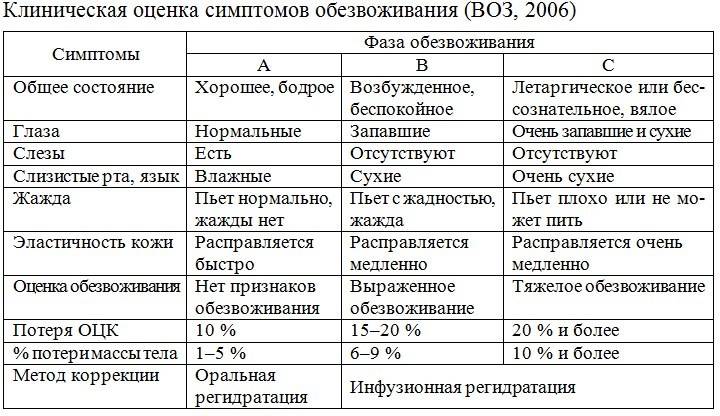
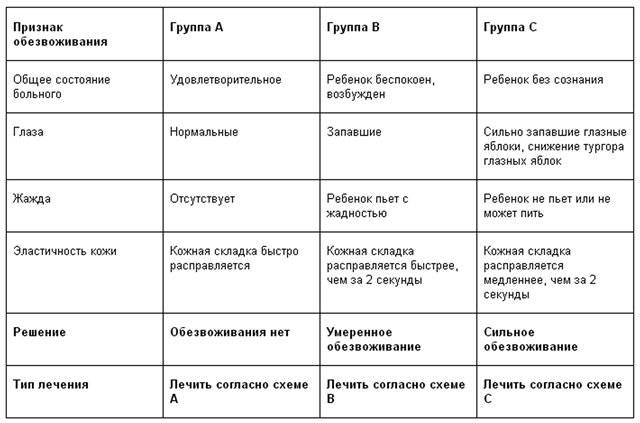
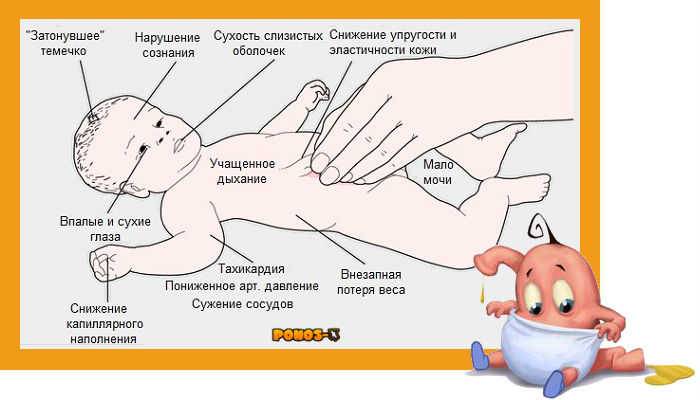
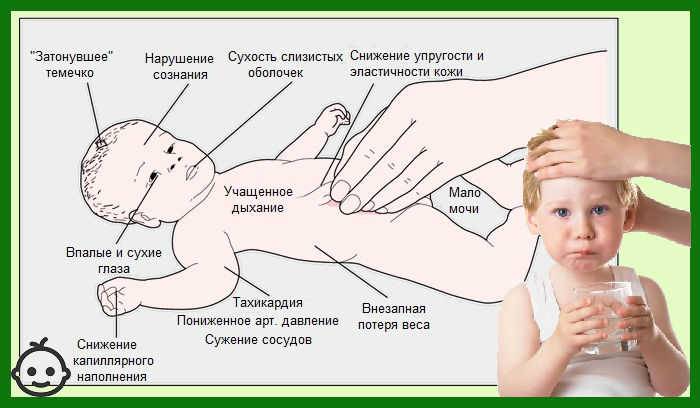
- признаки обезвоживания, в том числе сонливость, нерегулярное мочеиспускание и головокружение;
- очень темный или черный стул — это может указывать на кровотечение в желудке.
Также обратитесь к врачу, если расстройство кишечника у вас или вашего ребенка не проходит особенно долго, так как это может указывать на более тяжелое заболевание.
Диагностика поноса
В большинстве случаев выяснять точные причины поноса нет необходимости, так как расстройство кишечника проходит самостоятельно за несколько дней, а в лечении используют только симптоматические средства. Но при длительном или тяжелом поносе может потребоваться обследование.
Ниже описаны методы диагностики, которые может провести врач.
Общий осмотр
Чтобы определить причины расстройства кишечника врач может задать следующие вопросы:
- какова консистенция и цвет стула, есть ли в нем слизь или кровь;
- как часто возникают позывы в туалет;
- есть ли у вас другие симптомы, например, высокая температура (жар);
- был ли контакт с больным человеком или поездка за границу, т. к. это может указывать на заражение инфекционным заболеванием;
- обедали ли вы недавно вне дома, т. к. это может указывать на пищевое отравление;
- какие лекарства принимаете;
- испытывали ли вы недавно стресс или тревогу.
Врач обязательно осмотрит язык, кожные покровы и видимые слизистые, прощупает живот и проверит наличие отеков.
Анализ кала
Чтобы уточнить причину диареи, вам могут назначить анализ кала, если:
- понос не проходит более двух недель;
- присутствует гной или кровь в стуле;
- есть общие симптомы: обезвоживание, жар и др.;
- у вас ослабленный иммунитет (например, при ВИЧ-инфекции);
- вы недавно были за границей;
- вы недавно были в больнице или принимали антибиотики.
При подозрении на серьезное инфекционное заболевание, врач общей практики может направить вас на консультацию к инфекционисту. В ряде случаев требуется госпитализация в инфекционный стационар. Воспользуйтесь нашим сервисом, чтобы выбрать инфекционную больницу и заранее оговорить возможность госпитализации туда с лечащим врачом.
Анализы крови
При подозрении, что понос вызван хроническим заболеванием, врач может направить вас на анализ крови.
Общий анализ крови позволяет выявить признаки воспаления и анемии. Биохимический анализ крови помогает определить состояние внутренних органов: печени, поджелудочной железы, желчного пузыря.
Ректальное исследование (исследование прямой кишки)
Если понос не проходит и его причину не удается установить, врач может порекомендовать пальцевое ректальное исследование, особенно если вам больше 50 лет.
В ходе ректального исследования врач введет вам в задний проход палец в перчатке, чтобы проверить, нет ли нарушений. Это эффективный метод диагностики заболеваний кишечника и заднего прохода.
Дополнительные обследования
Если понос не проходит, и врач не может определить его причину, вас могут направить на дополнительные обследования, например, следующие:
Симптомы герпеса (простуды на губах)
Заражение вирусом простого герпеса обычно протекает бессимптомно, и только спустя время возможно появление признаков инфекции. Однако в некоторых случаях герпес проявляет себя даже при первичном заражении. Тогда, как правило, симптомы бывают выражены значительно.
Чаще всего симптомы первичного заражения развиваются у детей младше пяти лет. Симптомы включают:
- опухшие и раздраженные десны с маленькими болезненными язвочками на них и вокруг рта — это известно как герпетический стоматит (см. ниже);
- боль в горле и увеличенные миндалины;
- повышенное слюноотделение;
- высокая температура (лихорадка) до 38°C или выше;
- обезвоживание (недостаток воды в организме);
- тошнота;
- головная боль.
Герпетический стоматит обычно случается у маленьких детей, но иногда им болеют и взрослые люди. Заболевание может продлиться 7–14 дней, при этом заживление язвочек занимает до 3 недель. Однако после первичного заражения стоматит обычно не повторяется.
В зрелом возрасте редко происходит первичное заражение вирусом, но в таких случаях симптомы схожи с теми, что наблюдаются у детей (см. выше). У вас может болеть горло, миндалины иногда увеличиваются в размерах, а иногда остаются в норме. Также могут присутствовать неприятный запах изо рта и болезненные пузырьки вокруг рта, которые затем превращаются в язвочки, серые или желтые в центре.
При заражении вирусом простого герпеса в раннем возрасте, он может периодически проявляться под влиянием провоцирующих факторов в течение дальнейшей жизни, вызывая рецидивы заболевания. После первичного инфицирования все симптомы в дальнейшем сводятся к стандартным проявлениям герпеса.
Рецидивы герпеса
Рецидивы инфекции обычно длятся в течение меньшего количества времени и протекают менее тяжело, чем первичная инфекция. Рецидивы герпеса обычно имеют только кожные проявления, однако в редких случаях могут увеличиваться миндалины. Обострение герпеса обычно начинается с покалывания, зуда или чувства жжения вокруг рта. Затем появляются маленькие, заполненные жидкостью пузырьки — обычно они расположены на краях нижней губы.
Осложнения герпеса
Кожные проявления герпеса обычно легко переносятся и, как правило, исчезает без лечения. Однако в редких случаях, они могут вызвать осложнения.
К группе риска относятся люди со слабым иммунитетом, например, ВИЧ-положительные пациенты или те, кто проходит химиотерапию. Ниже в общих чертах обрисованы некоторые возможные осложнения, которые могут развиться из-за вируса простого герпеса.
Обезвоживание — недостаток жидкости в теле, который иногда становится следствием герпеса, так как язвочки на коже делают болезненным процесс приёма пищи и жидкости. Из-за болезненности во рту легко может случиться, что вы не будете выпивать в день нужный объем жидкости. Риск обезвоживания особенно высок у маленьких детей с герпесом.
Герпетический панариций (гнойное воспаление пальцев рук). Вирус герпеса может распространиться на другие части тела. Это явление известно как вторичная инфекция. Герпетический панариций (гнойное воспаление пальцев рук) является вторичной инфекцией вируса герпеса, при котором возникают болезненные ранки и пузыри на пальцах и вокруг них. Такое может произойти, если вирус герпеса через царапину или порез на вашей руке попадает под кожу. Однако герпетический панариций легко вылечить, используя противовирусные препараты.
Герпетический кератоконьюктивит — вторичная инфекция глаза, вызванная вирусом герпеса. Если вирус заражает глаза, это может вызвать воспаление (припухлость и раздражение) области глаз, а на веках могут появиться язвочки. Герпетический кератоконьюктивит, как правило, легко лечится противовирусными средствами, назначенными врачом-окулистом.
Оставленный без лечения, герпетический кератоконьюктивит может перейти на роговицу (прозрачная оболочка глаза) и заразить ее, что, в конечном счете, может привести к слепоте
Поэтому, важно не прикасаться к глазам, если у вас есть невылеченный герпес. Если это все-таки необходимо — например, чтобы снять контактные линзы — как следует вымойте руки