SQLITE NOT INSTALLED
Симптомы мокнущего пупка у новорожденных детей
После появления ребенка на свет пуповину пережимают и пересекают. Иногда перед пересечением ждут окончания пульсации, но чаще всего перерезание пуповины происходит сразу после рождения малыша, чтобы избежать возможного конфликта по группе крови и других осложнений.
Вне зависимости от наполненности пересеченной пуповины, ее остаток отпадает на 2-4 день или же его отсекают, оставляя пупочную ранку. На поверхности ранки быстро образуется корочка, и заживление пупка в норме происходит в течение следующих двух-трех недель.
Раньше, в отсутствие качественных и не раздражающих кожу малыша антисептических средств, не рекомендовалось купать детей до полного заживления ранки
Сейчас врачи рекомендуют обращать внимание на состояние пупка, однако купание младенцев считается нормой практически сразу после возвращения из родильного дома, на 7-10 день, после формирования корочки на пупке
Однако из общего правила есть исключения. Нормальный процесс заживления ранки может сопровождаться незначительными выделениями, желтоватыми корочками. Но если пупочная ранка постоянно влажная, нарастание кожи затягивается и есть признаки воспалительного процесса, говорят о мокнущем пупке, или катаральном омфалите, заболевании детей периода новорожденности.
Пупочная ранка требует ежедневного ухода, обработки антисептическими средствами. Иногда омфалит развивается вследствие проникновения болезнетворных микроорганизмов в раневую поверхность через пуповинный остаток. Но чаще инфицирование стафилококками, стрептококками или кишечной палочкой происходит уже в домашних условиях, после отсечения пуповины.
Выделяют следующие симптомы мокнущего пупка:
- покраснение, отечность кожаного кольца вокруг пупка;
- частое или постоянное выделение серозной жидкости (иногда с кровянистыми включениями) из пупочной ранки;
- после отпадения корочки, покрывающей ранку, не происходит заживления. Поверхность ранки эрозивная, вновь покрывается корочкой, не происходит нарастания эпителия.
Дети не реагируют на подобное заболевание, не выказывают признаков дискомфорта. Катаральный омфалит считается легкой формой среди вариаций омфалита и имеет благоприятные прогнозы на лечение.
В отличие от катаральной формы, гнойный, флегмозный и особенно некротический омфалит являются тяжелыми и, в некоторых случаях, даже угрожающими жизни диагнозами. Дети с гнойными формами омфалита чаще плачут, теряют аппетит, ослабевают. Отмечается повышение температуры тела, общая вялость ребенка.
Основным симптомом гнойных форм омфалита является отделение гнойного содержимого из пупочной раны. Если в воспалительный процесс вовлекается кожа и ткани вокруг пупка, говорят о флегмозной форме. Если инфекция проникает вглубь тканей — о некротической. Как правило, подобные виды заболевания поражают новорожденного в случае, когда малыш рождается ослабленным или уход за пупочной ранкой не осуществляется и ребенок живет в антисанитарных условиях.
Гнойный омфалит
Гнойная форма омфалита развивается у новорожденного в том случае, если родители своевременно не занимаются лечением мокнущего пупка. Причина проста: влажность и наличие кожных складок создают отличные условия для размножения патогенной микрофлоры, которая потихоньку уничтожает окружающие ее ткани. Для такой формы омфалита характерны следующие особенности:
- некротический процесс в основном развивается на 2-4-ой недели жизни;
- наличие процесса сказывается на общем состоянии ребенка, чего может не быть при катаральной форме;
- при замере температуры выявляется ее подъем;
- малыш становится беспокойным, больше плачет из-за наличия омфалита;
- в лучшем случае малыш не прибавляет в весе, а в худшем — начинает его терять;
- из пупочной раны выделяется некротическое содержимое, возможно появление неприятного запаха;
- пупок может выбухать над поверхностью живота из-за воспалительного процесса;
- кожа вокруг пупка может покраснеть, стать горячей на ощупь;
- на передней брюшной стенке при гнойном омфалите начинает ярче проступать венозный рисунок.
Омфалит с гнойными изменениями чаще всего вызывает беспокойство у родителей и вынуждает их обратиться за помощью к доктору.
Возможные осложнения
Если оставить без лечения воспалительные процессы и свищи пупка, это чревато следующими осложнениями:
- флегмона передней брюшной стенки;
- перитонит (воспаление брюшины);
- сепсис (распространение патогенной флоры с кровотоком по всему организму).
При попадании инфекции в кровь она может поражать любые органы и системы. Возможно развитие гематогенного остеомиелита, абсцесса печени, менингита, пневмонии и других тяжелых состояний.
Самым частым осложнением «простого» мокнущего пупка будет дерматит. На начальной стадии он выглядит как покраснение кожных покровов. Недооценивать это заболевание не стоит, так как к нему быстро присоединяется инфекция с последующими осложнениями.
Причины омфалита (мокнущего пупка)
Среди возбудителей, вызывающих омфалит, выделяют стафилококки, стрептококки, кишечную и синегнойную палочки, протей. В 47-80% случаев развитие заболевания вызывают ассоциации микроорганизмов. Анаэробы (клостридии, бактероиды и другие) вызывают гангрену пупочного канатика.
Если рассматривать причины мокнущего пупка у взрослого, то среди основных можно выделить:
- Механические травмы этой области (пирсинг и неправильный уход после пирсинга).
- Раздражение околопупочного кольца одеждой, пуговицами, пряжками, грубыми тканями.
- Гнойные кожные болезни.
- Расчесы.
- Некачественно проводимые гигиенические процедуры.
- Глубокий и узловатый пупок.
- Свищи пупочной области.
- Воспалившиеся послеоперационные швы и проколы пупочного кольца.
- Сахарный диабет.
- Метаболические расстройства.
- Ожирение.
Почему мокнет пупок у женщины? Это место является скоплением условно-патогенных микробов, и при избыточном весе, повышенной потливости и других провоцирующих факторах они вызывают воспаление. Неправильная гигиена и микротравматизация кожи чаще всего становятся причиной сначала мокнутия, а затем и выраженного воспаления.
После принятия душа нужно смочить ватную палочку шампунем и хорошо протереть ею внутри пупка. После этого просушить с использованием сухой ватной палочки и нанести увлажняющий крем. Отсутствие должной дезинфекции после пирсинга, который часто делают женщины, также является причиной мокнутия. Возможно, у женщины была лапароскопическоя операция, а местом доступа явился пупок. В таком случае нужно исключить наличие свища, который часто образуется после лапароскопической операции. Если исключены все вышеперечисленные факторы, то такое явление может еще наблюдаться при свищах пупка — при незаращенном мочевом или желточно-кишечном протоке.
Причины мокнущего пупка у новорожденных — это чаще всего инфекция (внутриутробная или приобретенная после рождения):
- Стрептококковая инфекция. Заболевания, вызванные стрептококком группы В, являются самыми частыми перинатальными инфекциями. Данный возбудитель вызывает малые формы внутриутробных инфекций (синусит, конъюнктивит, отит, остеомиелит, омфалит, поражения кожи) и тяжелые формы (менингит, сепсис, энцефалит, пневмония).
- Хламидиоз. Беременность при хламидиозе опасна внутриутробным инфицированием плода и в раннем неонатальном периоде на ряду с типичными для хламидийной инфекции конъюнктивитами и пневмониями у новорожденных встречаются также омфалит хламидийной природы.
Из врожденной патологии периода новорожденности, которые вызывают мокнутие этой области, стоит отметить незаращение протоков (мочевого и желточно-кишечного). Также причиной данной патологии являются медицинские манипуляции: катетеризация пупочных вен и лигирование пуповинного остатка. Основное значение имеет неправильный уход за пуповинным остатком: его полное отсутствие или применение спиртсодержащих средств для обработки, которые способствуют высыханию кожи и формированию «карманов».
Гангрена пупка
Гангрена пупка — осложнение, в которое может перетечь омфалит в том случае, если новорожденному вовремя не будет оказана помощь. Патология характеризуется постепенным почернением тканей, вызывается присоединением инфекции анаэробного типа. Инфекционные агенты анаэробы характеризуются тем, что для нормальной жизнедеятельности и размножения им не обязательно наличие кислорода. Из-за этой особенности симптомы гангрены зачастую тяжелее симптомов омфалита. Среди них:
- развитие в основном с первых дней жизни малыша;
- характеристика состояния ребенка, как крайне тяжелое, угрожающее жизни;
- выражена интоксикация (тошнота, рвота, подъем температуры до высоких цифр, слабость и др.);
- на дне ранки отмечается некротическое отделяемое, которого может быть довольно много;
- сама ранка имеет грязно-серый, порой близкий к черному цвет;
- от раны исходит неприятный гнилостный запах.
Гангрена пупка, в отличие от обычного омфалита, требует серьезного лечения, нахождения ребенка в условиях стационара. Заболевание представляет серьезную угрозу для его здоровья и жизни, чего нельзя сказать о случаях, когда формируется неосложненный омфалит.
Прогноз
При нетяжелых формах и воспалении пупочных сосудов прогноз благоприятный, если своевременно и правильно проводится лечение. Простая (катаральная) форма хорошо поддается лечению и чаще всего не приводит к осложнениям. Тем не менее, учитывая длительный процесс заживления даже при катаральной форме, инфицированная рана представляет риск развития гнойно-септического процесса. Вызвать вспышку гнойного воспаления могут разнообразные экзогенные и эндогенные причины.
Гнойно-септические формы являются изначально тяжелыми и опасны грозными осложнениями, поэтому прогноз при них всегда серьезный. Успех лечения некротической и гнойной формы зависит от времени начала терапии. Если лечение по каким-то причинам началось поздно, то воспалительный процесс переходит на переднюю брюшную стенку и становится причиной развития абсцессов и свищей. При гнойно-септических формах отмечается высокая летальность, поскольку флегмонозный и некротический омфалиты очень часто осложняются сепсисом, который и становится причиной летального исхода.
Формы омфалита
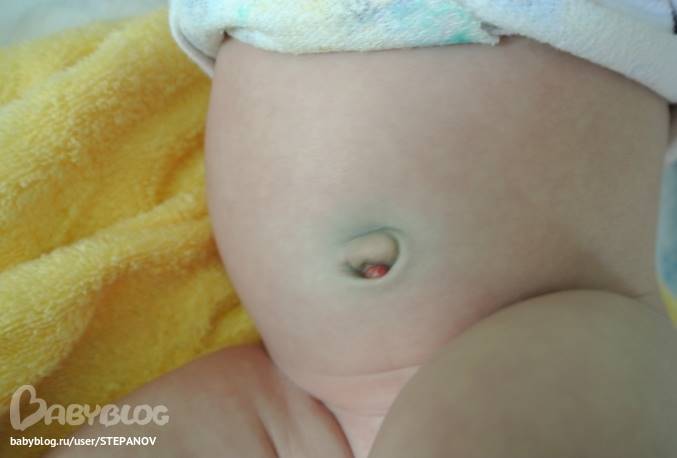
- Катаральный омфалит. Это легкая форма омфалита, в пупочной ранке появляется серозное отделяемое (прозрачная белковая жидкость). При этом края ранки могут быть слегка отечны, а могут оставаться и без изменений. Иногда сопровождается наличием на дне ранки фунгуса (красноватая грибовидная шишечка). Общее состояние ребенка при этой форме омфалита не нарушено, однако лечение должно начаться незамедлительно, чтобы не допустить перехода заболевания в более тяжелые формы.
- Гнойный омфалит (или флегмонозный) – более тяжелая форма омфалита. Из пупочной ранки появляется гнойное отделяемое. Края ранки и окружающие ткани гиперемированы (это покраснение кожи), отечны. Кожа вокруг ранки горячая на ощупь. Наблюдается явление тромбофлебита- сосуды на животике ребенка расширяются (происходит усиление венозного рисунка). Общее состояние ребенка нарушено, проявляются признаки интоксикации: температура 38⁰C, ребенок отказывается от еды, срыгивает, кожные покровы тела бледные.
- Гангренозный омфалит — самая тяжелая форма омфалита, к счастью, встречается крайне редко при очень грубом нарушении правил санитарии. Из пупочной ранки гнойное отделяемое, но дне ранки появляются участки некроза (омертвевших тканей). Ткани вокруг самой ранки изменены, цианотичны (с синеватым оттенком). У ребенка выражены признаки интоксикации. Эта форма опасна возможной генерализацией процесса при отсутствии лечения и развитием сепсиса.
Лечение
Лечение простого О. проводят амбулаторно: пупочную ранку прижигают нитратом серебра, 10% спиртовым р-ром йода, 5% р-ром перманганата калия. При фунгусе показана перевязка его у основания и отсечение. Лечение новорожденных с флегмонозным и некротическим О. осуществляют в детском хирургическом отделении. При начальной стадии воспалительного процесса применяют обкалывание воспалительного очага р-ром новокаина с антибиотиками, к к-рым чувствительна данная микрофлора. При образовании абсцесса или флегмоны показаны ранние разрезы с наложением влажных отсасывающих повязок (с гипертоническими р-рами, протеолитическими ферментами). Применяют также физиотерапевтические методы (УФО, УВЧ). Помимо местного лечения, назначают антибиотики, стимулирующие препараты, а при наличии показаний — средства дезинтоксикации и коррекции нарушения гомеостаза (см. Новорождённый).
Профилактика: применение наиболее целесообразного способа перевязки пуповины, правильный последующий уход за пупочной раной (см. Пуповина).
Библиография:
Долецкий С. Я. и Ленюшкин А. И. Гнойно-воспалительные заболевания новорожденных, с. 105, М., 1965.
Анализы и диагностика
Диагноз устанавливается при осмотре больного: наличие серозного или гнойного воспаления пупочной ранки, отек и гиперемия пупочного кольца, болезненность пупочных сосудов, замедленная эпителизация ранки.
Лабораторные исследования включают:
- Анализ крови – определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышение СОЭ.
- Посев отделяемого из ранки с целью определения возбудителей.
- Посев крови на чувствительность микрофлоры к антибиотикам.
- При флегмонозной или некротической форме — УЗИ внутренних органов.
Инструментальные исследования. Проводится зондирование раны для исключения свищей пупка. Также выполняется проба с раствором метиленового синего, который вводится в свищ и наблюдают за появлением препарата в моче или кале (они приобретают синий цвет).
Катаральный омфалит у новорожденных
Катаральное или гнойное воспаление пупочной области — это омфалит (мокнущий пупок). Обычно ранка покрывается эпителием до 14-го дня жизни. При воспалении эпителизация затягивается, кольцо становится отёчным и гиперемированным.
Симптомы омфалита:
В пупочной ранке появляется серозно-гнойное отделяемое. Иногда процесс переходит на окружающую ранку кожу и сосуды, которые становятся утолщёнными и прощупываются в виде жгутов. Пупочная область несколько выбухает. Указанная симптоматика может сопровождаться нарушением общего состояния ребёнка, повышением температуры тела, уплощением кривой нарастания массы тела и появлением признаков воспалительной реакции со стороны периферической крови.
При распространении воспаления по пупочным сосудам возможны тромбоз пупочных вен и генерализация процесса (пупочный сепсис). Омфалит у детей может закончиться развитием флегмоны брюшной стенки и перитонита. При наличии выделений из ранки и затянувшейся отслойке пуповинного остатка, особенно у детей с большой массой тела, на дне ранки могут появиться грануляции грибовидной формы — фунгус пупка.
Лечение заболевания:
1.
Ежедневная обработка пупочной ранки 3% раствором перекиси водорода с последующим подсушиванием:
- 70% спиртом этиловым,
- 1-2% спиртовым раствором бриллиантового зелёного,
- или 3 — 5% раствором калия перманганата.
2.
Хороший эффект в лечении омфалита, в том числе и при гнойных выделениях, оказывает цинка гиалуронат (куриозин).
3.
Фунгус пупка прижигают раствором серебра нитрата.
4.
При нарушении общего состояния и угрозе генерализации инфекционного процесса, особенно у недоношенных и ослабленных детей, показаны антибиотикотерапия, инфузии растворов глюкозы, плазмы, введение Ig.
Как лечат в России пупочную грыжу у детей
Народное лечение
Народные методы лечения пупочной грыжи у детей хорошо прижились в историческом сознание населения России. Из поколения в поколение бабушки и тётушки малыша с синдромом пупочной грыжи рассказывают их мамочкам обнадёживающие истории о «чудесном» избавлении от грыж с помощью деревенских целителей. Среди этих изобретательно-находчивых врачеваний выделяются три метода:
- Заговоры с мануально-тактильными действиями в области пупка;
- Прикладывание к пупку кусочка сплава цветных металлов, в просторечье: «медных монеток»;
- Употребления в виде заварок смеси сушёных трав, авторство которых манерно приписывается отшельникам из христианско-церковного пантеона.
Здравый смысл обходит стороной эмпирическое содержание этих «методов», не обнаружив никаких причин обсуждать невозможное. Известно, что подобные общественные феномены являются предметом изучения специалистами юридического права и социальной психиатрии.
Феномен существования этих диких суеверий, в современном образованном обществе, врачи объясняют способностью организма ребёнка самостоятельно избавиться от симптомов пупочной грыжи (так называемое, самоизлечение). В классической медицине это факт является научно-обоснованной гарантией надежды родителей на самоизлечение от грыжи, для врачевателей же — это повод подменить истинную причину своими доморощенными приёмами.
Хорошая рекомендация для ответственных родителей заключается в обязательном посещении врача педиатра, если у вас есть подозрения на первые признаки приобретаемой пупочной грыжи. Если же вашему малышу поставили диагноз пупочной грыжи в роддоме, то через несколько недель запишитесь на приём к детскому-хирургу в Вашем муниципальном медицинском учреждении (направление дает педиатр на первом патронаже).
Чтобы Вы ничего не упустили из ценных рекомендаций специалиста, возьмите с собою и папу малыша. Мужчины лучше справляются с новой информацией и его дополнения к вашей памяти будут полезными. Строго соблюдайте рекомендации врача, помните, что Ваша старательность вместе с родительской любовью — это надежная гарантия ожидаемого результата лечения.
Сегодня в нашей стране система медицинского патронажа за детским здоровьем позволяет эффективно лечить многие заболевания на ранних стадиях. И приятная обязанность родителей всемерно пользоваться этим цивилизационным преимуществом перед прошлыми поколениями.
Консервативное лечение – или лечения пупочной грыжи без операции
До 5 лет пупочную грыжу не оперируют, так как существует возможность самостоятельного закрытия дефекта. Многие врачи считают, что грыжи, имевшие потенциал к самоизлечению, исчезают у детей в возрасте до 3, максимум до 4 лет; некоторые авторы говорят о возможности закрытия ПГ до 6-летнего возраста. Но и те, и другие специалисты сходятся во мнении, что у детей 6 лет и старше оперировать грыжи пупка нужно обязательно.
Наружное и внутреннее ухо: причины воспаления
Воспаление наружного уха проявляется при попытках почистить уши посторонними предметами, в ходе чего в них проникает инфекция. Отит может появиться при попадании бактерий в кровь через ранки и повреждения кожных покровов уха. Поэтому родителям нужно следить, чтобы малыш никогда не ковырял в слуховом проходе острым предметом.
Некоторые родители чересчур усердствуют, ежедневно проводя детям гигиену ушей и вычищая из них серу, что в корне неправильно. Сера — это естественный барьер от защиты от болезнетворных организмов, поэтому подобная излишняя чистоплотность открывает путь бактериям в дальние области уха.
Появление отита наружного может быть спровоцировано попаданием в ухо воды, в которой содержатся возбудители болезни, к примеру, во время купания в загрязнённых водоёмах.
Лабиринтит или внутренний отит в острой форме проявляется при отсутствии своевременного лечения острого течения отита среднего уха. Инфекция способна проникнуть во внутреннее ухо через оболочки мозга (при менингите) или с кровотоком, если болезнетворные микроорганизмы уже присутствуют в организме. Дети с таким диагнозом нуждаются в незамедлительной помощи врача-оториноларинголога. Если должное лечение воспалительного заболевания внутреннего уха не оказывается, прогноз для жизни и здоровья может быть неблагоприятным.
Как лечить фурункул в домашних условиях
Появление фурункула на лице требует обращения к врачу и госпитализации в больницу. В остальных случаях можно попытаться вылечить фурункул самостоятельно, если только он не причиняет сильной боли и не ухудшает общее самочувствие.
В некоторых случаях удается предотвратить развитие гнойной стадии. Для этого при появлении покраснения и припухлости кожу обрабатывают антисептическим раствором: медицинским спиртом, медицинским антисептическим раствором 70-95% (продается в аптеке без рецепта), раствором бриллиантовой зелени. Несколько раз в день применяют сухое тепло: прикладывают разогретые чистые мешочки с рисом, песком, солью, теплое вареное яйцо, грелку. Эти процедуры оказывают антисептическое действие и улучшают кровообращение, к месту воспаления поступает больше иммунных клеток, которые борются с инфекцией.
Не рекомендуется использовать влажные компрессы, это способствует распространению инфекции на соседние волосяные луковицы. Если фурункул образовался на руке или ноге нужно обеспечить конечности покой. Чтобы снять боль можно использовать нестероидные противовоспалительные средства (анальгин, ибупрофен, кеторол и др.) или парацетамол по инструкции.
Результаты исследования и их обсуждение
С 2009 г. в отделении не проводится рутинная обработка пуповинного остатка растворами антисептиков, практикуется ведение пуповины «сухим способом».
При рождении ребенка пуповину пережимали через 1 мин, зажим Кохера накладывали на пуповину на расстоянии 10 см от пупочного кольца, второй зажим Кохера – как можно ближе к наружным половым органам роженицы, третий зажим – на 2 см кнаружи от первого, участок пуповины между первым и третьим зажимами Кохера протирали марлевым шариком, смоченным 95% раствором этилового спирта, и пересекали стерильными ножницами .
Для вторичной обработки пуповины использовали одноразовый пластмассовый зажим, который накладывали на пуповинный остаток. Оптимальное расстояние от кожи живота до зажима составляет 2–3 см., так как при наложении зажима слишком близко к коже может возникнуть потертость кожи пупочного кольца. После наложения зажима остаток пуповины выше зажима отсекали, вытирали кровь, обрабатывали 95% раствором спирта. Наложение пластикового зажима на пуповинный остатокпроводили после первого прикладывания ребенка к груди. В настоящее время не рекомендуетсяналожение марлевой повязки и повторная обработка пуповинного остатка сразу после наложения зажима . Для снятия зажима использовали специальные щипцы, которые не травмируют пупочный остаток и при необходимости позволяют провести катетеризацию пупочной вены.
В дальнейшем пуповинный остаток подвергается естественной мумификации и самостоятельному отделению в течение двух нед. Окончательная эпителизация пупочной ранки происходит в течение трех – четырех нед после рождения. При ежедневном осмотре пуповинного остатка отмечаются стадии естественного отделения пуповины: пуповинный остаток подсыхает, уменьшается в объеме, становится более плотным, приобретает темно-коричневый оттенок, отделяется от тела ребенка. При отпадении пуповины дно пупочной ранки покрыто эпителием.
Мы не использовали повязки и дополнительное подвязывание пуповины для ускорения ее отпадения и не обрабатывали пуповинный остаток какими-либо антисептиками (растворы анилиновых красителей, спирт, раствор калия перманганата и т.п.). Персонал, ухаживающий за детьми и матери следил за тем, чтобы пуповинный остаток был сухим и чистым, его предохраняли от загрязнения, а также от травмирования при пеленании или использовании одноразовых подгузников. В случае загрязнения (мочой, калом) пуповинный остаток …
Флегмона пупка
Флегмона, в отличие от омфалита у новорожденных, характеризуется гнойным воспалением жировой ткани, которое не имеет четких границ. Ее симптомы связаны со способностью быстро вовлекать в патологический процесс новые участки, распространяться порой с ошеломительной скоростью, особенно если организм малыша ослаблен. У новорожденных заболевание проявляется следующими симптомами:
- существенно ухудшается общее состояние ребенка (капризность, плаксивость, отказы от еды и др.);
- температура может подниматься до очень высоких цифр, так как организм пытается бороться с острогнойным процессом;
- покраснение кожи затрагивает все большую поверхность вокруг пораженного изначально омфалитом пупка;
- у ранки отмечаются подрытые края, сама она покрыта налетом из фибрина;
- при осмотре раны на ее дне можно обнаружить гной.
Флегмона в области пупка представляет собой у новорожденного запущенный, проигнорированный родителями омфалит. Чтобы не допустить ее развития, достаточно обратиться к врачу вовремя.
Клиническая картина
Наиболее частой и прогностически благоприятной формой заболевания является простой Омфалит (мокнущий пупок), при к-ром на пупке возникает длительно не заживающая гранулирующая рана со скудным серозногнойным отделяемым. Состояние ребенка удовлетворительное. Периодически рана покрывается коркой; грануляции могут разрастаться избыточно, образуя выпячивание грибовидной формы (fungus umbilici).
Флегмонозный Омфалит характеризуется острым воспалением вокруг пупочной раны (отеком, инфильтрацией тканей, гиперемией кожи, выпячиванием пупочной области). Края раны подрыты, зондом определяется ход, к-рый часто связан с гнойником. Прогрессирование процесса может привести к флегмоне брюшной стенки. Тяжесть общего состояния больного зависит от распространенности процесса: повышение температуры до 37,5—38° и умеренно выраженное беспокойство характерны для ограниченных форм, а повышение температуры до 39—40° с явлениями токсикоза — для обширной флегмоны.
Некротический О. встречается крайне редко как осложнение флегмоны вокруг пупка у резко ослабленных ареактивных детей. Кожа в области пупка имеет багрово-цианотичный цвет, некроз тканей быстро распространяется на все слои, образуется глубокая рана, к-рая может привести к эвентрации кишечника.
Наиболее опасными осложнениями О. являются септицемия и сепсис (см.). К местным осложнениям относятся флегмона брюшной стенки (см.), контактный перитонит (см.), пилефлебит (см.), абсцессы печени (см.), к отдаленным — портальная гипертензия (см.).
Диагноз основывается на характерной клин, картине с типичной локализацией процесса. Простой О. следует дифференцировать с врожденными пупочными свищами, кальцинозом пупка (см. Пупок, пупочная область), флегмонозный и некротический — с флегмоной новорожденных (см. Флегмона, новорожденных), рожистым воспалением (см. Рожа).
Причины омфалита пупка
Причиной омфалита пупка является проникновение инфекции (кишечной палочки или стафилококков) в пупочную рану, которая заживает после рождения. Развивается у новорожденных, однако может проявляться у детей более старших возрастов и даже взрослых людей. Способствующими факторами, которые разносят инфекцию, являются:
- Несоблюдение гигиенических норм, что часто становится способствующим разносящим инфекцию фактором, из-за которого заражаются не только дети, но и взрослые;
- Неправильная обработка раны;
- Грязное белье, нижнее или постельное, полотенца;
- Загрязнение фекалиями или мочой;
- Грязные руки, прикасающиеся к незажившей пупочной ране.
Очень важным становится процесс беременности, при котором от матери передаются инфекции к ребенку. Если мать болеет инфицированными заболеваниями, тогда бактерии могут поразить пуповину.
перейти наверх
Симптомы омфалита
Наиболее частая и прогностически благоприятная форма заболевания — катаральный омфалит. Обычно самостоятельное отпадение пуповинного остатка у новорожденного происходит на первой-второй неделе жизни. На его месте образуется рыхлая кровянистая корочка; окончательная эпителизация пупочной ранки при должном уходе отмечается к 10-15 дню жизни. В случае развития локального воспаления пупочная ранка не затягивается, из нее начинает выделяться скудный секрет серозного, серозно-геморрагического или серозно-гнойного характера. Ранка периодически затягивается корочками, однако после их отторжения дефект не эпителизируется. Пупочное кольцо гиперемировано и отечно. При длительном мокнутии (в течение 2-х и более недель) может происходить избыточное разрастание грануляций с формированием на дне пупочной ранки грибовидного выпячивания — фунгуса пупка, который еще более затрудняет заживление. Общее состояние новорожденного (аппетит, физиологические отправления, сон, прибавка в массе) при простой форме омфалита обычно не нарушено; иногда отмечается субфебрилитет.
Флегмонозный омфалит характеризуется распространением воспаления на окружающие ткани и обычно является продолжением «мокнущего пупка». Кожа вокруг пупка гиперемирована, подкожная клетчатка отечна и возвышается над поверхностью живота. Рисунок венозной сети на передней брюшной стенке усилен, наличие красных полос свидетельствует о присоединении лимфангита.
Кроме мокнутия пупочной ранки, отмечается пиорея — истечение гнойного отделяемого и выделение гноя при надавливании на околопупочную область. Возможно образование на дне пупочной ямки язвочки, покрытой гнойным налетом. При флегмонозном омфалите состояние младенца ухудшается: температура тела повышается до 38°С, выражены признаки интоксикации (вялость, плохой аппетит, срыгивания, диспепсия), замедляется нарастание массы тела. У недоношенных детей локальные изменения при омфалите могут быть выражены минимально, зато на первый план обычно выходят общие проявления, молниеносно развиваются осложнения.
Некротический омфалит встречается редко, обычно у ослабленных детей (с иммунодефицитом, гипотрофией и т. д.). При этом расплавление клетчатки распространяется в глубину. В области пупка кожа приобретает темно-багровый, синюшный оттенок. При некротическом омфалите воспаление практически всегда переходит на пупочные сосуды. В некоторых случаях могут некротизироваться все слои передней брюшной стенки с развитием контактного перитонита. Гангренозный омфалит имеет наиболее тяжелое течение: температура тела может снижаться до 36°С, ребенок истощен, заторможен, не реагирует на окружающие раздражители.
Омфалит может осложняться флегмоной передней брюшной стенки, артериитом или флебитом пупочных сосудов, абсцессами печени, энтероколитом, абсцедирующей пневмонией, остеомиелитом, пупочным сепсисом.
Лечение фурункула у врача
Если вы обратитесь за помощью к врачу, в большинстве случаев будет применяться консервативная терапия. Помимо обработки кожи антисептиками врач может назначить физиотерапию, которая направлена на борьбу с инфекцией и улучшение кровообращения в области фурункула. Если созревший фурункул самостоятельно не прорывается, и есть риск развития гнойных осложнений, врач аккуратно поддевает пинцетом или специальным зажимом гнойный стержень, после чего удаляет гной. Иногда для создания оттока из гнойника удаляют поврежденный волос. Эти манипуляции практически безболезненные, не требуют обезболивания и наложения швов.
Хирургическое вскрытие фурункула с помощью разреза производится очень редко, только при осложнениях — распространении гноя в подкожную жировую клетчатку. Операцию делают обычно под местным обезболиванием. Её ход зависит от размеров гнойной полости и расположения гнойника.
Омфалит пупка у новорожденного: симптомы
В норме культя отпадает уже спустя несколько дней после рождения, образуя пупочную ранку. Если за ней правильно ухаживать, то практически сразу она подсыхает (на поверхности образуется корочка), а ко второй неделе жизни ребенка эпителизируется (то есть зарастает и заживает). Зажившая пупочная рана полностью сухая.
Но нередко случается, что ее заживление осложняется развитием омфалита, ведь она (то есть рана) открывает доступ для проникновения болезнетворных бактерий.
В зависимости от степени поражения и выраженности течения, разделяют несколько видов этой патологии. По мере усугубления процесса один вид омфалита быстро переходит в другой, неся с собой все большие риски для здоровья, а порой даже для жизни ребенка
Вот почему крайне важно начать действовать сразу же, как только появились первые признаки проблемы
Классификация этого заболевания выглядит следующим образом. Различают первичный и вторичный омфалит у новорожденных детей, а также катаральный, флегмонозный и некротический.
Катаральный омфалит у новорожденных детей
Это простая форма недуга, которую в народе еще называют «мокнущий пупок», несмотря на то, что мокнутие может наблюдаться и при нормальном заживлении без развития воспаления. Начинается все с незначительных выделений из пупочной ранки: они могут быть серозными или кровянистыми (возможно даже с гнойными фрагментами), исчезать и появляться. Пупочное кольцо при этом припухает и краснеет (хотя и не всегда), кожа вокруг пупка натягивается и блестит.
Возможно образование гранулезных тканей (появляется грибовидный нарост), тогда говорят о фунгусе. Это плотное образование бледно-розового цвета. Оно не доставляет ребенку дискомфорта, но способно нагнаиваться, если в ранку попадет инфекция (часто это случается вследствие травматизации фунгуса во время обычного ухода за младенцем — пеленания, переодевания).
Общее состояние здоровья новорожденного при развитии катарального омфалита не нарушается: малыш ест, спит, набирает вес. Но если уже сейчас не начать действовать, то процесс будет прогрессировать.
Гнойный омфалит у новорожденного ребенка
Это следующая стадия развития воспаления, когда малыша уже следует показать хирургу. Образуется гной, который начинает вытекать из пупочной ранки. Общее состояние больного ухудшается: повышается температура тела, снижается аппетит и ухудшается сон, проявляется беспокойство и прочие признаки интоксикации организма. Пупок выступает над кожей на подобии конуса, становится горячим на ощупь. Из него сочатся гнойные выделения с неприятным запахом.
Флегмонозный омфалит у новорожденных
Эта патология образуется вследствие распространения воспалительного процесса на кровеносные сосуды — вены и артерии. Малыш чувствует себя хуже, теряет или не набирает вес ввиду плохого аппетита и беспокойства, появляются расстройства пищеварения. При обширной флегмоне температура тела новорожденного может повышаться и до 40 градусов.
Воспаление обретает остро выраженный характер: пупок сильно опухает, краснеет, становится горячим и выпуклым, постоянно мокнет. Покрасневший вокруг него очаг увеличивается в диаметре, принимая вид медузы или осьминога.
Под краями гноящейся раны определяется ход к гнойничковой язве. Если надавить на близлежащие ткани, то отсюда будет сочиться гной. При данной форме недуга существует высокая вероятность перехода флегмоны на ткани брюшной стенки.
Некротический омфалит у новорожденного
Флегмона становится фиолетовой, сине-красной. В глубине пупка образуется отверстие, сквозь которое могут даже выпячиваться фрагменты кишечника (эвентрация). Под отслаивающимися тканями зияет большая рана. Это самая тяжелая и опасная форма, вследствие которой развивается сепсис. Она чаще поражает ослабленных, недоношенных детей. Заболевший малыш отличается вялостью, апатией, температура тела может резко снижаться.





