SQLITE NOT INSTALLED
Причины
Единой причины симфизита, подходящей под каждый конкретный случай, не существует. Известны предрасполагающие факторы, которые, вместе или по отдельности, провоцируют проблему излишнего расхождения тазовых костей.
Наследственная расположенность
Наследственная предрасположенность женщины к заболеваниям опорно-двигательного аппарата увеличивает риск проявления симфизита в период вынашивания малыша. Зачастую проблему вызывает синдром Элерса-Данлоса. Это заболевание вызвано недостатком коллагена, и проявляется чрезмерной подвижностью суставов и хрупкостью костей. Как показывает статистика, предрасположенность к симфизиту передаётся по женской линии.
Особенности строения соединительной ткани
Мнение о том, что врождённые особенности строения связок и тканей (дисплазия соединительной ткани) способствует развитию симфизита, имеет место быть, хотя не все учёные согласны с этим утверждением. Считается, что дисплазия проявляется ещё в раннем детстве (ребёнок часто страдает от вывихов или подвывихов). Слабость соединительных тканей проявляется и другими признаками:
- болезнями сердечных клапанов
- опущением внутренних органов
- чрезмерной гибкостью костей и суставов
- хрустом в суставах
- частыми болями в суставах
Женщина, страдающая от заболеваний соединительных тканей, во время вынашивания плода страдает от чрезмерной чувствительности и болезненности связок.
Недостаток кальция и витамина D
В период вынашивания плода будущая мама должна употреблять кальций и витамин Д. Это позволит улучшить функциональность костей и суставов, подготовит организм женщины к предстоящим родам. Примерная суточная норма кальция для беременной составляет не менее 1 грамма. Потребность в кальции увеличивается при курении, употреблении крепкого чая или кофе. Если беременная не получает достаточное количество кальция и витамина Д, повышается хрупкость и подвижность суставов, увеличивается вероятность заболеть симфизитом.
Болезни почек
Некоторые специалисты придерживаются мнения, что заболевания почек у беременных приводят к чрезмерному размягчению и расхождению костей таза. Это связано с быстрым выведением белка из организма.
Пережитые ранее травмы таза
Залеченные ранее травмы в области таза могут напомнить о себе во время беременности сильными болями, патологическим размягчением и расхождением симфиза.
Многократные роды
Чем больше родов было у женщины, тем больше вероятность проявлений симфизита при очередной беременности. Дело в том, что в процессе родовой деятельности кости таза могут травмироваться, и эти травмы осложняют подготовку организма к родам. Иногда к симфизиту приводит излишняя масса тела, отсутствие двигательной активности в повседневной жизни, нарушение обменных процессов в организме, чрезмерная выработка гормона релаксина. Многоводие, крупный плод или вынашивание близнецов также может вызвать чрезмерное расхождение лонного сочленения.
Вторая беременность
Вторая беременность заметна раньше. Научного подтверждения этому факту нет, но большинство женщин отмечают, что первая беременность становилась заметной позже, чем вторая. Это нельзя объяснить растяжением матки: после каждых родов она быстро возвращается к своим первоначальным размерам. Но вот уже подвергавшаяся растяжению брюшная стенка при второй беременности, возможно, быстрее поддается растяжке. И еще: при повторной беременности женщина не только на несколько недель раньше ощущает движения ребенка, возможно, она также раньше начинает излучать ее.
| Сколько весит живот?* | |
| Вес ребенка | ок. 3500 г |
| Вес плаценты | ок. 700 г |
| Околоплодные воды | ок. 1000 г |
| Матка | ок. 500 г |
| Итого: | ок. 5700 г |
*В совокупном увеличении веса в период беременности (примерно на 12-16 кг) доля живота составляет меньше половины. Наибольший дополнительный вес дают отложение жидкости, жировые отложения (увеличивается, например, грудь, готовясь к вскармливанию младенца) и увеличение массы крови.
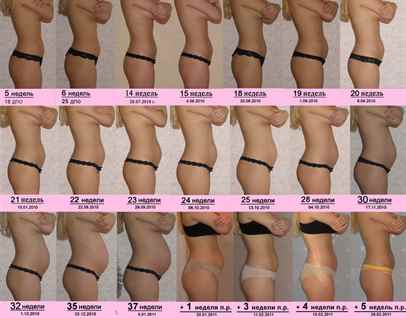
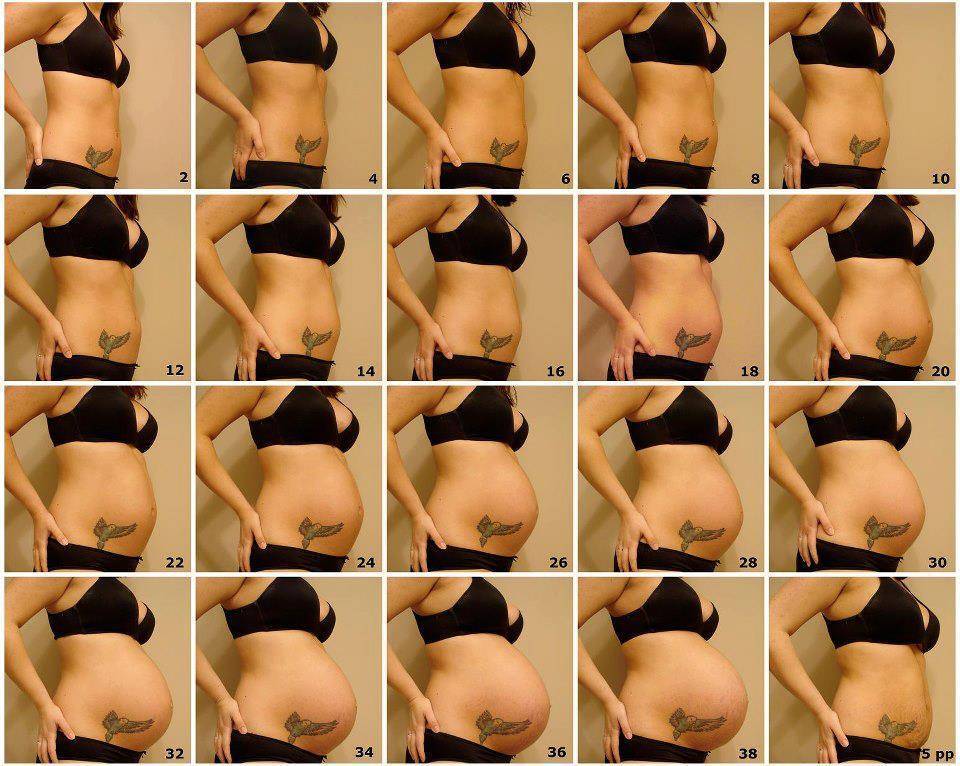
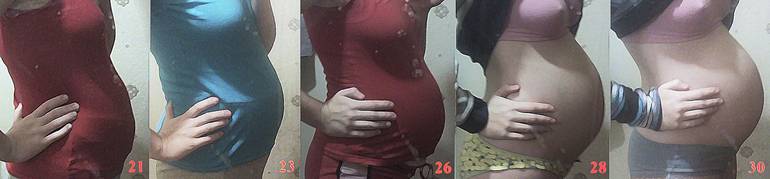
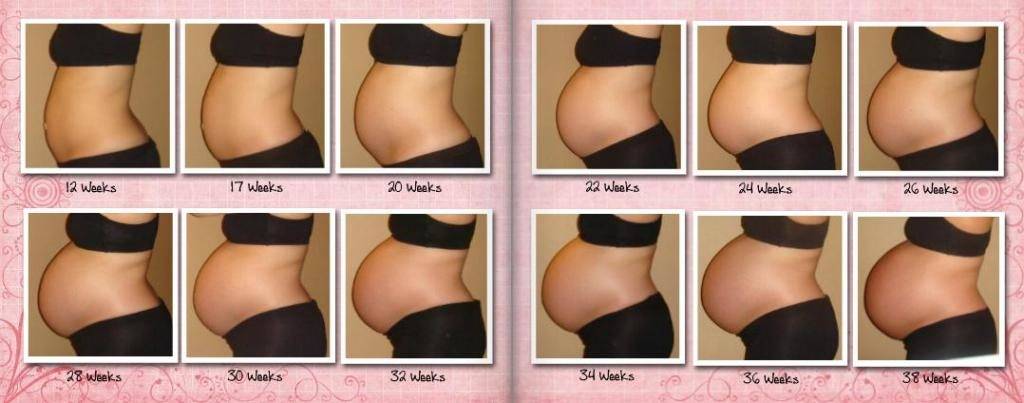
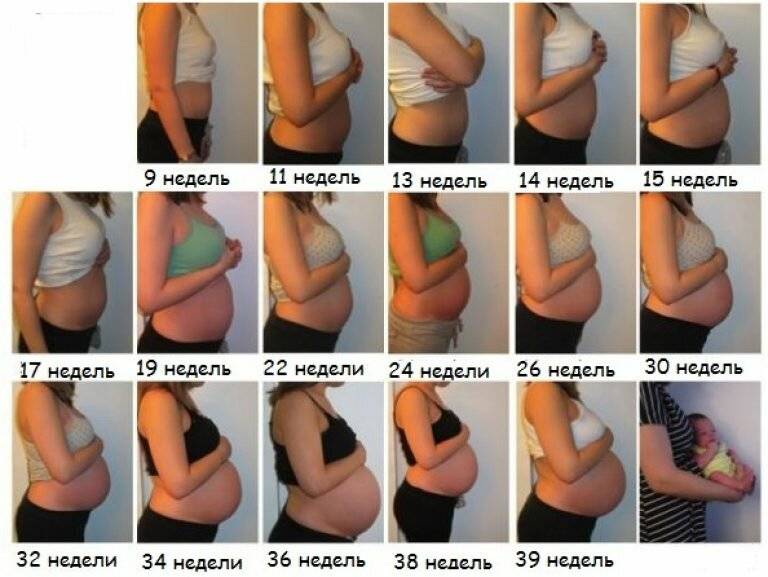
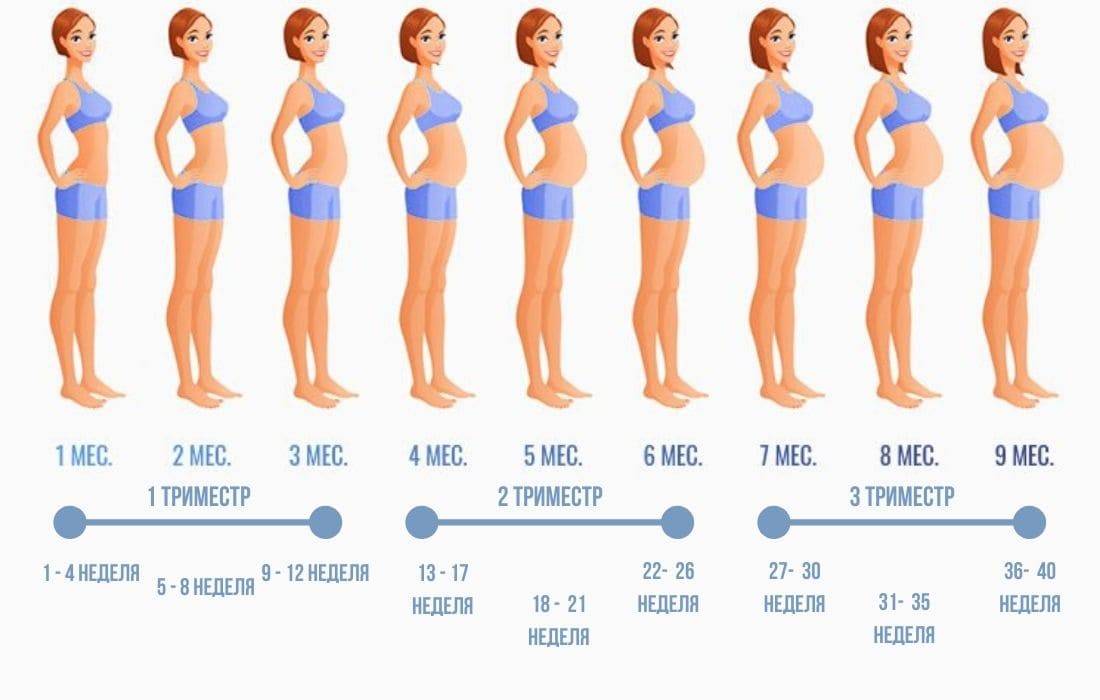
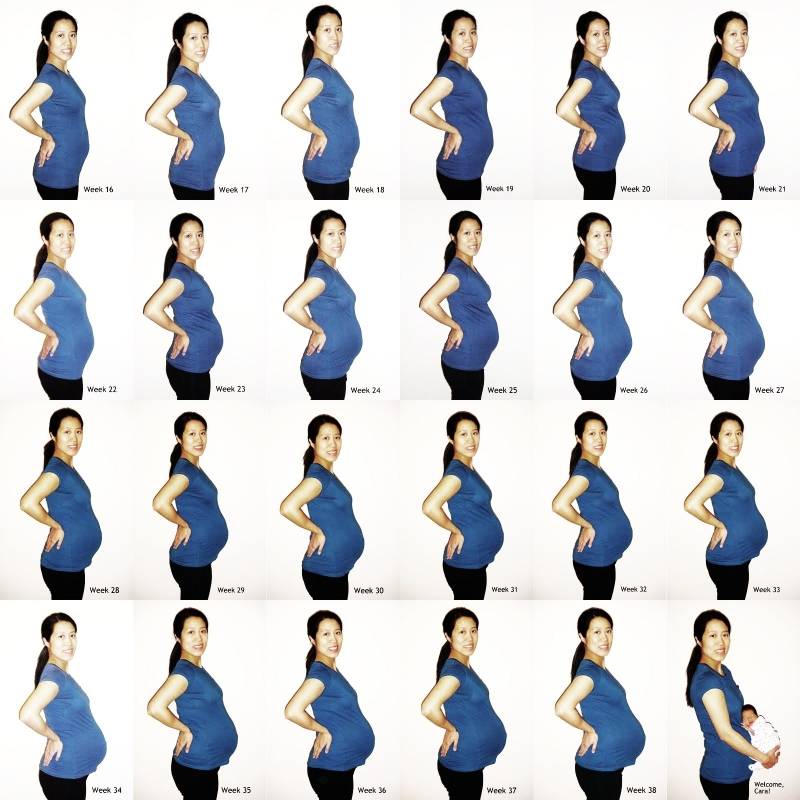
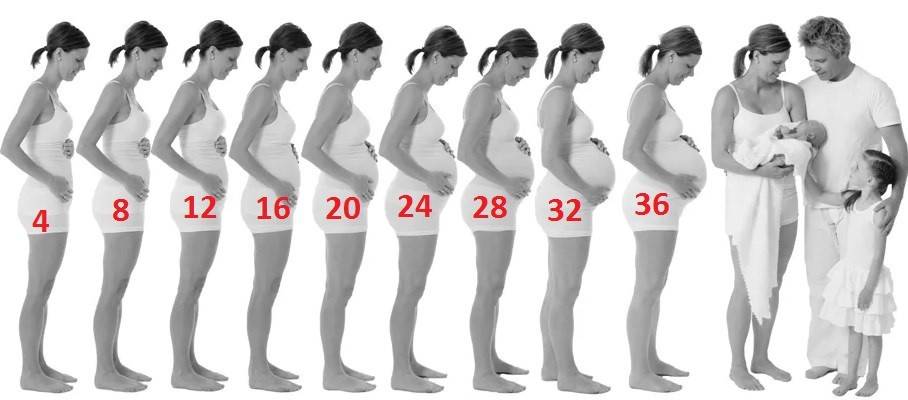
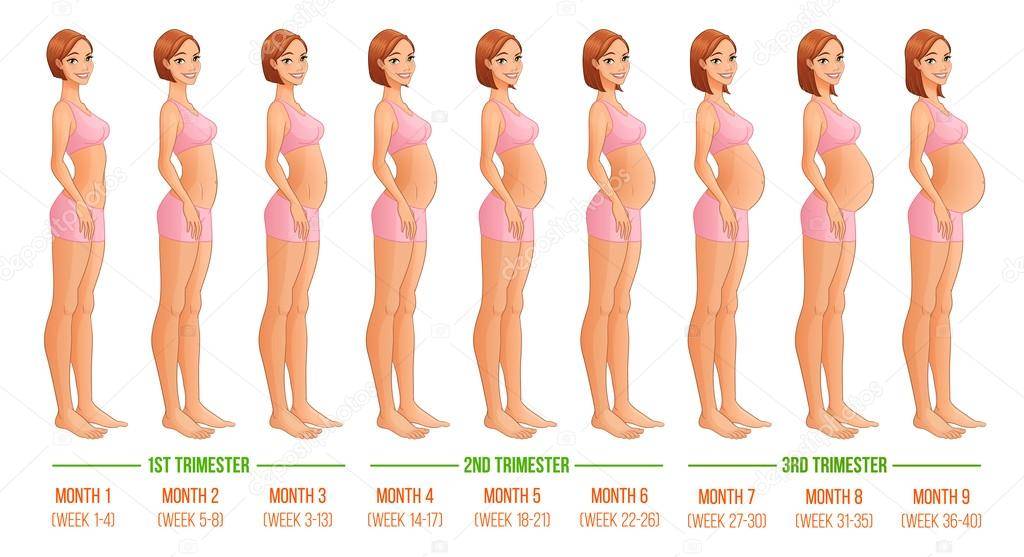
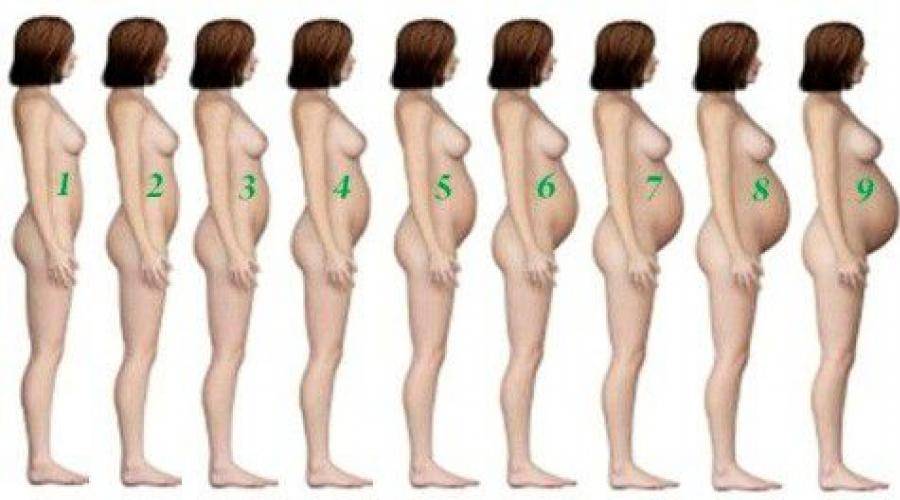
На каком сроке беременности начинает расти живот?
Итак, мы уже выяснили, что величина этого параметра у женщин в положении зависит от многих провоцирующих факторов. То есть, будет живот выделяться на том или ином сроке во многом зависит от индивидуальных особенностей самой девушки
Важно понимать, что даже врачи-гинекологи не могут определить каких-то точных стандартов, касающихся этого показателя. Здесь все очень индивидуально
Тем не менее, следует отметить, что как показывает практика, у большинства мамочек уже к началу второго триместра округлости становятся довольно заметными.

После 12 недели дно детородного органа начинает возвышаться над лоном. В этот период развития плод развивается довольно быстро. Матка сейчас увеличивается в объеме довольно стремительными темпами. Большинство женщин отмечают, что именно в этот период их животик начинает быстро увеличиваться. Если носить широкую одежду, это незаметно для окружающих, однако, мамочка уже вполне замечает свои увеличившиеся размеры.
Маленький живот у беременной
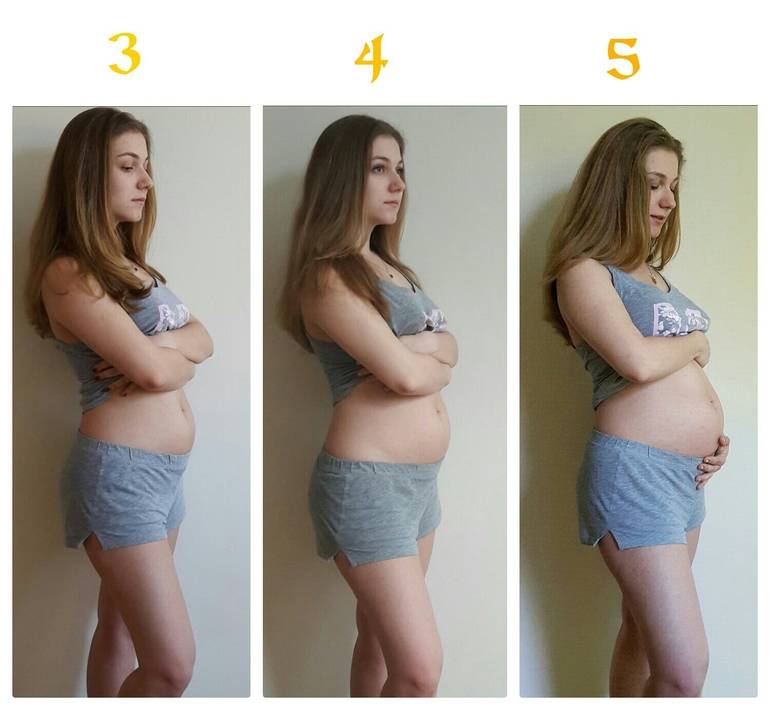
В течение первых четырех-пяти месяцев многие женщины могут успешно маскировать изменение формы тела. А некоторым беременным и маскировать ничего не нужно – живот остается маленьким очень долго. Если время идет, а животик едва растет, молодые мамы, с нетерпением ждущие перемен, начинают серьезно беспокоиться.
Гинекологи говорят, что если живот маленький в первом триместре беременности – для беспокойства нет причин. В первые месяцы нередки случаи, когда беременные женщины даже худеют, а не набирают вес из-за повышенной чувствительности к некоторым продуктам и запахам, а также тошноты и рвоты. А живот, не покрытый жиром, у худых беременных, естественно, кажется намного меньше, чем у полных женщин.
Также очень долго выглядят маленькими, животы женщин, занимающихся спортом. Это связано с тем, что сильные мышцы хорошо удерживают растущую матку.
Девушка на велотренажере
Фактически, причиной для беспокойства является низкая высота нижней части матки по отношению к сроку беременности, тесно связанная с размером плода. Измерения этого параметра проводятся гинекологом во время плановых посещений, и если что-то вызывает у врача беспокойство, он направляет пациентку для дополнительных анализов.
Патологические причины маленького живота при беременности:
- Иногда причиной этого состояния является олигогидрамнион – аномалия, связанная с уменьшением количества плодных вод. Патология чаще встречается у женщин старше 40 лет, хронически больных или с гипертонией, вызванной беременностью.
- Причиной также может быть задержка внутриутробного развития, из-за материнских причин, проблем с плацентой и / или пуповиной или из-за пороков развития плода, которые препятствуют его нормальному развитию.
- Живот перестает расти и остается маленьким при замирании – гибели плода.
В редких случаях размер живота кажется не соответствующим сроку беременности, из-за неправильно рассчитанной даты зачатия. Это может случиться у женщин с нерегулярными менструальными циклами.
Как растет живот при беременности
Живот растет снизу. В начале беременности матка располагается еще глубоко, на уровне волосяного покрова на лобке. Примерно с 12-й недели беременности это место становится на ощупь более теплым и упругим, и скоро молния джинсов начинает застегиваться с трудом, в то время как с пуговицей на талии проблем еще не возникает. При каждом посещении гинеколога врач записывает в обменную карту расстояние от лобковой кости до верхнего края растягивающейся матки. На основании этих данных специалисты могут судить о сроке беременности
Это важно и в наше время широкого применения ультразвука. Не везде и не всегда есть возможность проведения ультразвуковых исследований, а руки опытной акушерки дают самую непосредственную информацию
Что такое кольпоскопия при беременности и как она проводится?
Кольпоскопия – это диагностический метод,который представляет собой осмотр под увеличением поверхности шейки матки. Используется в гинекологии для выявления ряда патологий: дисплазии, лейкоплакии (leucoplakia, Leukoplakia), эрозии шейки матки, злокачественных и доброкачественных новообразований, нарушений сосудистого рисунка, эндометриоза (Endometriosis) влагалищного отдела шейки матки. Помимо нарушений, затрагивающих шейку матки, показанием к проведению кольпоскопии при беременности может быть профилактическая оценка состояния стенок влагалища и вульвы.
Выделяют два вида кольпоскопии, проводимой во время беременности:
- Обзорная (простая) кольпоскопия подразумевает исключительно визуальный осмотр женских половых органов без использования химических растворов и цветных фильтров.
- При расширенной кольпоскопии врач наносит на определенные участки слизистой особые химические реактивы, позволяющие выявить наличие или отсутствие измененных клеток. Они безопасны для матери и плода. Обычно при расширенной кольпоскопии используют 3-% раствор уксусной кислоты и водный раствор йодида калия (Проба Шиллера). При нанесении на слизистую слабого раствора уксусной кислоты происходит спазм мелких кровеносных сосудов с последующим расширением сосудистой сетки. Проведение пробы Шиллера при кольпоскопии вызывает окрашивание в коричневый цвет многослойного плоского эпителия поверхности шейки матки и не прокрашивает измененную слизистую. Если в результате использования реактивов какой-то участок шейки матки или стенок влагалища вызывает у гинеколога сомнения, он производит соскоб с данной зоны для последующего лабораторного исследования на онкоцитологию.
Для проведения обследования врач использует особый оптический или видеоприбор – кольпоскоп. Он представляет собой устройство, снабженное осветителем и мощными линзами, которые позволяют получить изображение, увеличенное в 3-40 раз.
Мнение эксперта
Благодаря многократному увеличению во время кольпоскопии врач получает возможность оценить цвет слизистой влагалища и шейки матки, выявить возможные участки поражения, нанести на обследуемые зоны специальные химические растворы.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
Кольпоскопия при беременности проводится в гинекологическом кресле. Во влагалище вводят пластиковое или металлическое гинекологическое зеркало, необходимое для обеспечения оптимального обзора. Оптическая головка кольпоскопа помещается на расстоянии около 15-20 см от входа во влагалище, а получаемое изображение выводится на монитор компьютера. Продолжительность процедуры зависит от ее вида: обычная кольпоскопия занимает около 10 минут, а на для расширенного обследования требуется примерно 20 минут.
Посещение гинеколога, статистика
Суть проведения кольпоскопии при беременности практически не отличается от аналогичного исследования небеременных женщин. Разница заключается лишь в том, что цервикальный канал во время беременности закрыт более плотным слоем слизи, который может ухудшить обзор и затруднить диагностику. Поэтому кольпоскопию во время беременности обычно проводят гинекологи-акушеры, имеющие опыт в осуществлении подобных манипуляций у беременных женщин.
Также важно отметить, что расшифровку результатов кольпоскопии проводит только врач.
Профилактика заболевания
Чтобы обезопасить себя от появления молочницы, будущая мама должна отдавать предпочтение просторному хлопковому нижнему белью, следить за рационом, отказаться от частого использования ежедневных прокладок, меньше нервничать и уделять больше времени отдыху, своевременно проходить гинекологическое обследование и сдавать мазок для анализа.
Важная роль отводится соблюдению правил личной гигиены. Нужно ежедневно подмываться с использованием специальных средств: например, моющих гелей «Гинокомфорт». В его состав входит молочная кислота, позволяющая поддерживать баланс микрофлоры на оптимальном уровне, а также лактат натрия, масло чайного дерева, экстракт ромашки, пантенол и бисаболол. Эти активные компоненты способствуют бережному очищению интимной зоны, оказывают противомикробное и антисептическое действие.
- ОСОБЕННОСТИ ТЕЧЕНИЯ БЕРЕМЕННОСТИ, РОДОВ И ПОСЛЕРОДОВОГО ПЕРИОДА У БЕРЕМЕННЫХ С ВУЛЬВОВАГИНАЛЬНЫМ КАНДИДОЗОМ. Куперт А.Ф., Акудович Н.В., Куперт М.А. // Сибирский медицинский журнал (Иркутск). – 2008. – № 6. – С. 27-29.
- ПЕРИНАТАЛЬНЫЕ ИСХОДЫ ПРИ ВУЛЬВОВАГИНАЛЬНОМ КАНДИДОЗЕ. Акудович Н.В., Куперт А.Ф., Ветохина А.В. // Acta Biomedica Scientifica. – 2004. – №2. – С. 14-17.
- ВУЛЬВОВАГИНАЛЬНЫЙ КАНДИДОЗ И БЕРЕМЕННОСТЬ. Акудович Н.В., Куперт А.Ф. // Сибирский медицинский журнал (Иркутск). – 2004. – С. 38-39.
-
Беременность и вагинальный кандидоз: современное состояние проблемы (обзор литературы). Карапетян, Т. Э. // Гинекология. — 2008. — № 2. — С. 4–8.
-
Кандидозный вульвовагинит у беременных женщин: современные подходы к лечению. А.К. Мирзабалаева // Гинекология: журнал для практических врачей. — 2005. — Т. 7, № 4. — С. 236–240.
-
Вагинальный кандидоз при беременности. О. А. Пересада // Медицинские новости. — 2004. — № 6. — С. 91–93.
Популярные вопросы
Замучила молочница. Лечилась последний раз в июле. Врач выписала таблетки флуконазол мне и мужу на 1,3,7 и 10 день по одной, бактистатин, и свечи вагинорм. Свечи вставляла, но мне кажется после них процесс усугубился. И вот снова зуд и молочные выделения. Подскажите, пожалуйста, чем все таки нужно лечиться? Ранее во время беременности назначали свечи Пимафуцин.
Здравствуйте! Учитывая рецидивирующее течение заболевания порекомендую сдать анализ — посев на неспецифическую микрофлору с определением чувствительности к антибиотикам. Это позволит верно назначить противогрибковый препарат. А далее необходимо провести этап восстановления микрофлору и баланса рН среды в половых путях. С этой целью подойдет гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день до 10 дней.
У меня постоянные рецидивы молочницы, что мне только не выписывали за эти два месяца и клотримазол свечи и таблетку флуконазола выпила, даже 2, затем клиндацин 6, но мазок сдавала она не уходила, из симптомов только ужасное сильное жжение. Выписали нистатин свечи и таблетки, всё было бесполезно. Сейчас выписали пимафуцин таблетки и свечи. Ничего не помогает, купила даже лактацид фарма, но у меня так и жжет, помогите, я так уже не могу.
Здравствуйте! Для правильно спланированной терапии необходимо знать чувствительность к противогрибковым препаратам и возможное сочетание с другими патогенными микроорганизмами. Вам необходимо сдать посев на неспецифическую микрофлору с определением чувствительности к антибиотикам и анализ методом ПЦР на ИППП. Далее провести этап восстановления микрофлоры половых путей.
Здравствуйте, проблема насущная, появилась молочница в остром виде, к врачу не могу попасть на данный момент т.к. нахожусь в другом городе, и уезжать через 10 дней, сил терпеть уже нет, ужасный зуд, творожные выделения (жёлтого цвета), больно ходить в туалет. Вчера купила таблетку Флюкостат, выпила на ночь, на утро в туалет ходить не больно, выделения немного уменьшились, но зуд мучает с такой же силой, и опухшие половые губы. Подсказали, что можно ставить свечи пимафуцин. Подскажите, как поступить?
Здравствуйте! Можно воспользоваться Вашим средством , а по возвращению обязательно провести обследования и консультацию врача.
Была молочница, пропила флуконазол и прошла курс кандид б6, для восстановления флоры применяю гинокомфорт чайное дерево, можно ли сочетать с ацилактом, или это одно и то же? Через сколько дней после курса восстановления можно сдавать бак посев?
Здравствуйте! Сочетать данные средства можно, так как гель Гинокомфорт с маслом чайного дерева обеспечивает оптимальную рН среду в половых путях и содержит молочную кислоту, а свечи содержат лактобактерии. Посев сдается через 3-4 дня после завершения лечения или после очередных менструаций.
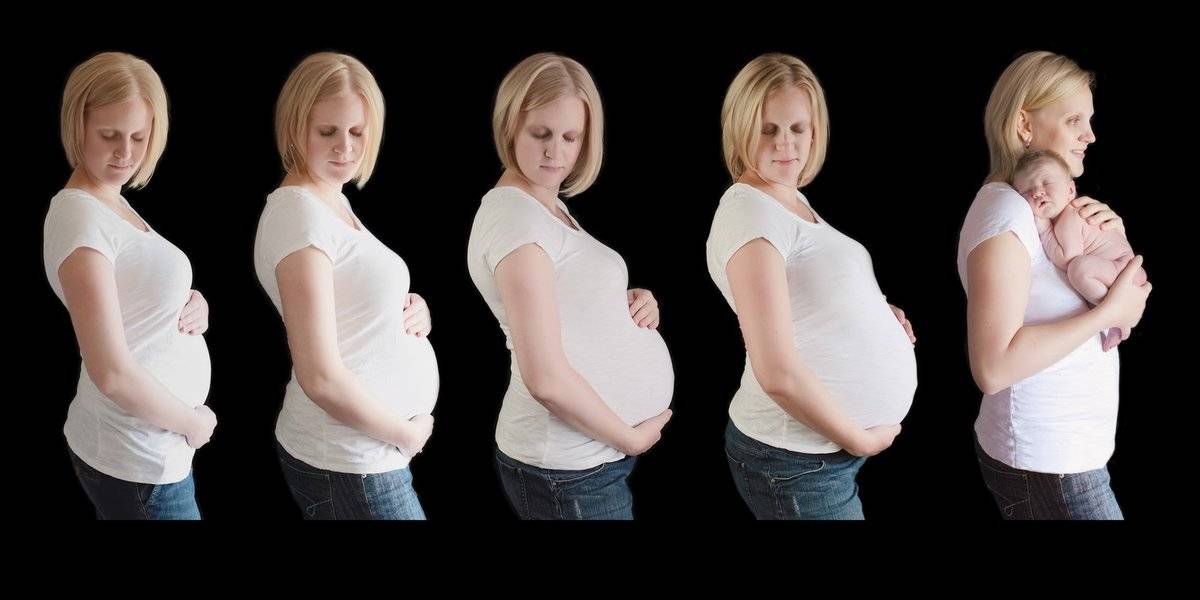
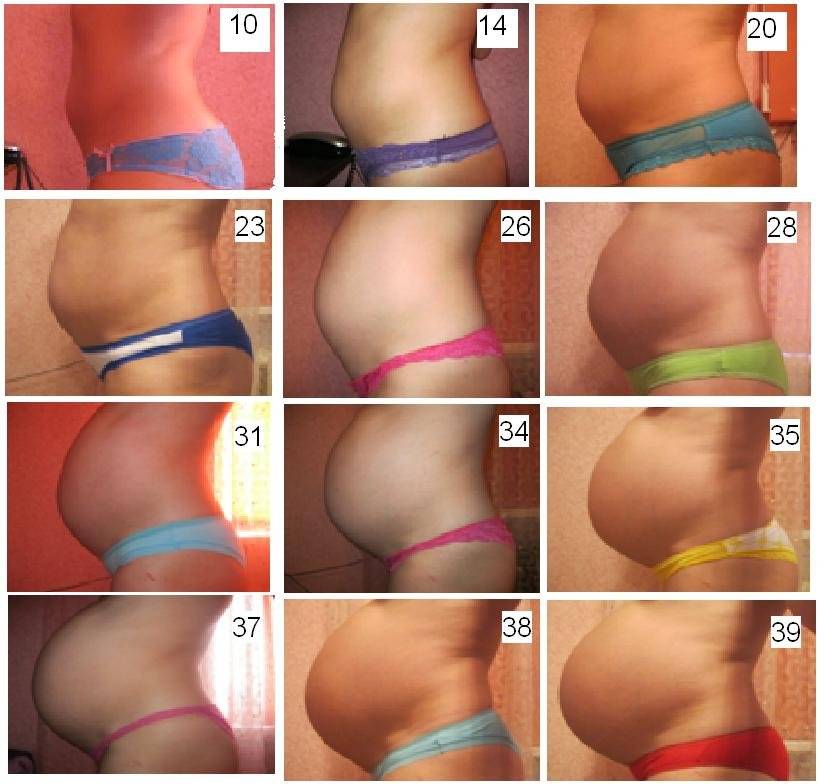
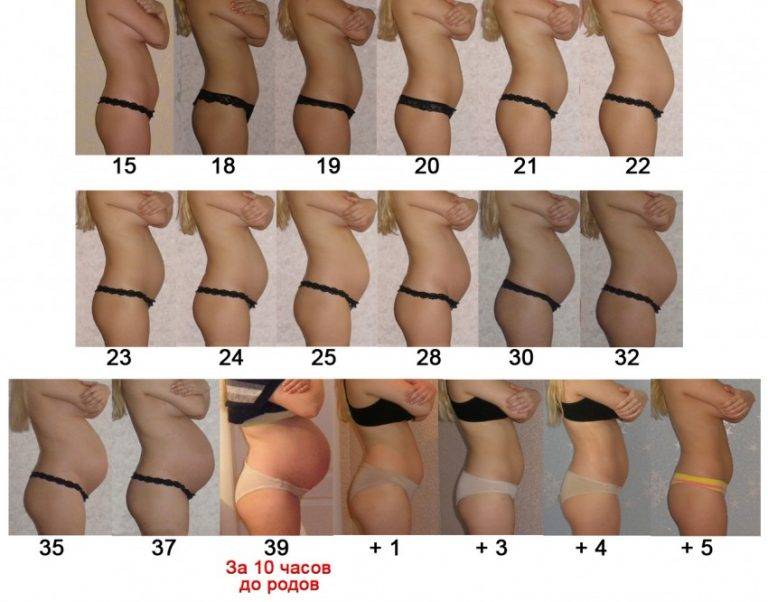
Объем и окружность живота во время беременности
Размер матки и срок беременности
Приблизительно с 20-й недели врач начнет делать внешние замеры живота при помощи сантиметровой ленты. Он будет измерять окружность живота на уровне пупка, а высоту – от дна матки до верхнего края лонного сочленения
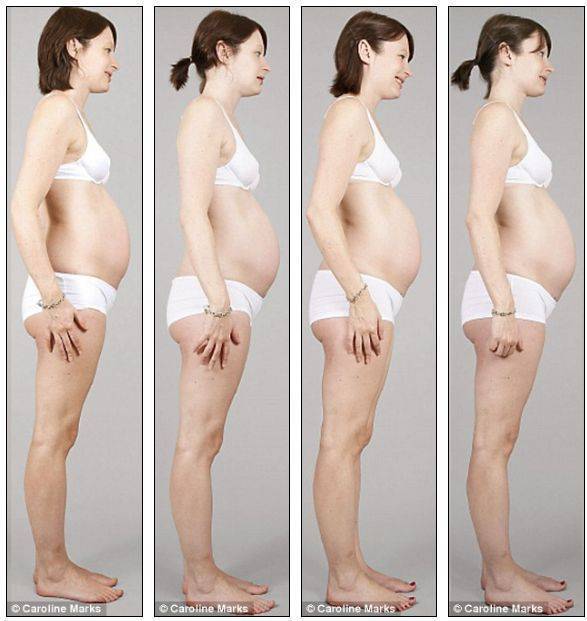
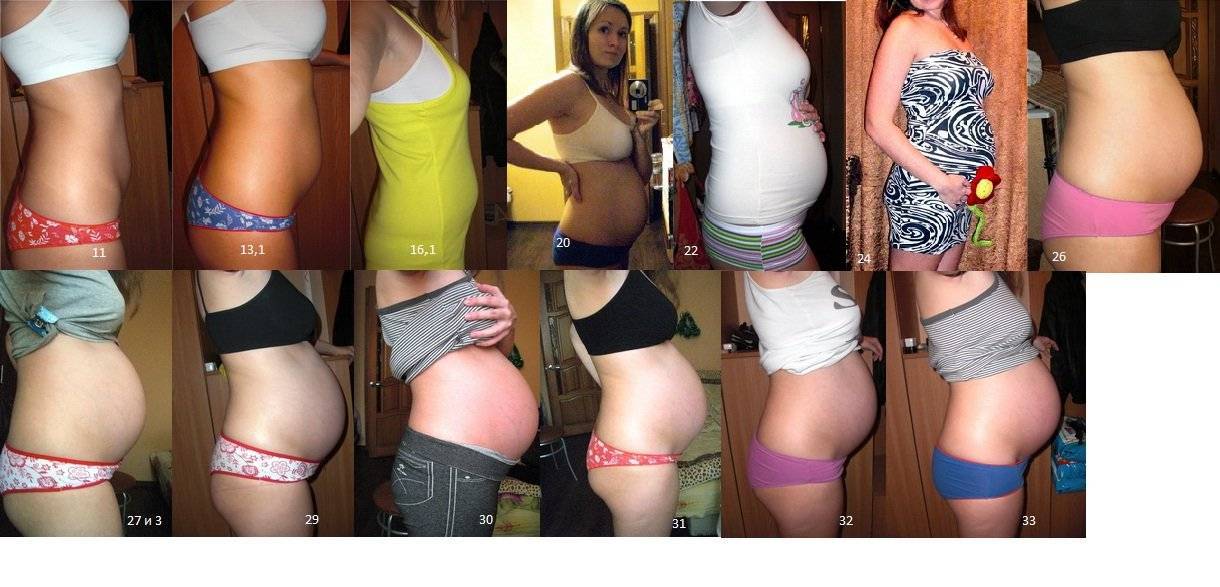
Также врач будет обращать внимание и на форму живота. При нормальном течении беременности живот имеет яйцевидную форму, а у женщин первородящих, имеющих узкий таз, он будет еще заостренный кверху
У женщин, которых ожидают повторные роды, живот будет слегка отвислым. При этом живот шарообразной формы может быть симптомом многоводия. А живот, напоминающий поперечный овал, говорит о том, что малыш располагается в поперечном предлежании.
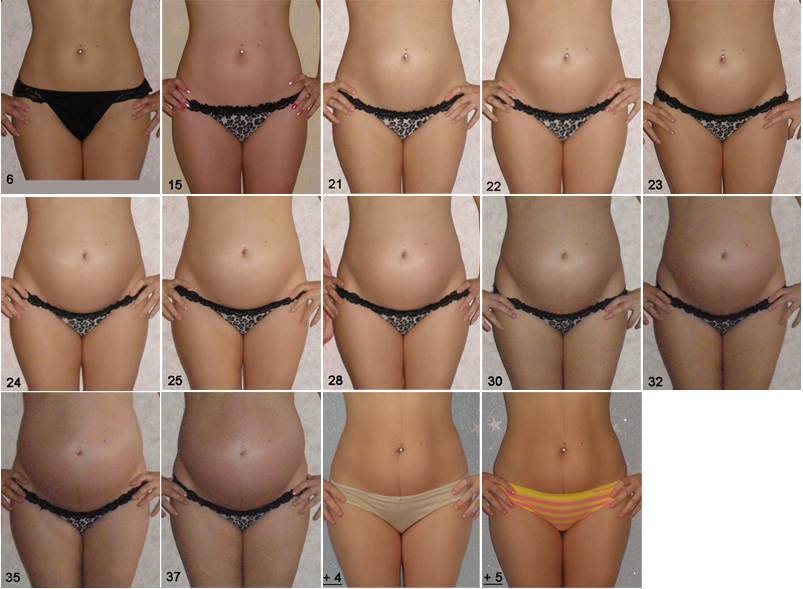
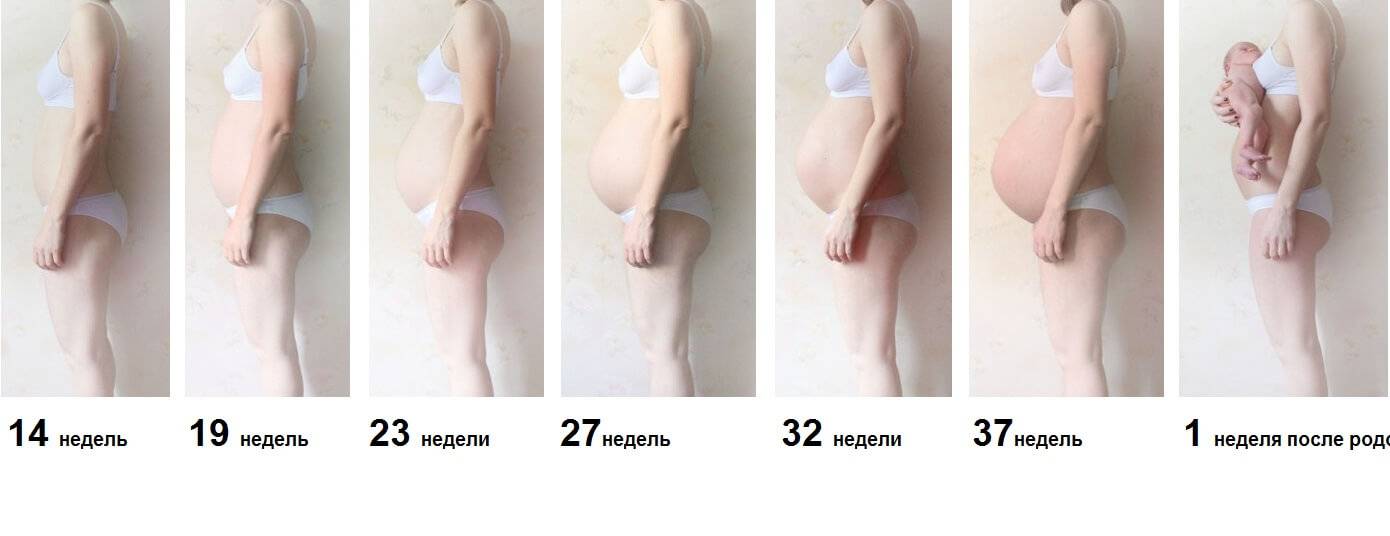
В норме высота дна матки приравнивается к сроку беременности. Другими словами, сколько сантиметров намеряет врач, столько недель беременности. Приблизительно на 20-ой неделе дно матки расположено на 2 см ниже пупка, уже на 24-ой неделе оно достигнет уровня пупка, а еще через 4 недели дно матки будет располагаться на несколько сантиметров выше пупка. Приблизительно на 36-ой неделе дно матки достигает своего пика – грудины и останавливается в росте.
Что касается норм окружности живота, то на 32-ой неделе окружность животика беременной должна составлять около 85 см, через 4 недели эта цифра увеличится до 90 см, а на 40-ой – еще на 5 см.
Безусловно, на данные цифры влияют разные факторы – общая прибавка веса и ее темпы, конституция беременной и многое другое.
Чем опасен быстрый рост живота при беременности?
Лишний вес может стать причиной стремительного роста живота
Как слишком маленький, так и слишком большой живот могут быть признаками наличия патологий. Но не надо паниковать и волноваться, так как в большинстве случаев объем живота является индивидуальным показателем и не расценивается как главный симптом какого-либо заболевания.
В случае, если врач увидит серьезное отклонение от норм, то беременную направят на дополнительное обследование, по результатам которого будет устанавливаться причина отклонений.
По каким причинам быстро растет живот при беременности:
стремительный набор веса – если женщина в течение беременности набирает вес выше положенной нормы, то и ее живот будет расти быстрее. Кроме того, лишний вес может спровоцировать отеки и существенно усложнить период вынашивания
Поэтому очень важно привести данный показатель в ному;
размер плода, темпы его роста и вид предлежания – если в утробе женщины растет настоящий богатырь, то и места ему надо больше, поэтому живот будет расти быстрее. Также если ребенок расположен ближе к передней стенке матки, то живот будет более заметен;
многоводие – очень опасно при беременности стремительное многоводие, когда в течение буквально суток резко увеличивается количество околоплодных вод, а вместе с ними и живот беременной
При хроническом многоводии патология развивается не так стремительно. Но в любом случае при подобном диагнозе беременная должна находиться под постоянным врачебным контролем;
хорионэпителиома – данная патология представляет собой опухоль плацентарной ткани. Заболевание приводит к гибели плода.
Не стоит самостоятельно ставить себе диагноз и пытаться оценить размеры живота. Помните, что каждая беременная индивидуальна и неповторима. Если у вас есть какие-то подозрения или тревожные мысли, то проконсультируйтесь со своим врачом. Не забывайте, во время беременности противопоказано нервничать и переживать.
Смотрите видео о правилах здорового питания во время беременности:
https://youtube.com/watch?v=qwQXaRTltpI
Наслаждайтесь этим прекрасным временем и берегите себя!
Эпидемиология/Этиология
Существуют несколько
теорий о происхождении дисфункции лонного сочленения:
На ранних сроках
беременности желтое тело продуцирует большое количество гормона релаксина и
прогестерона. С 12-й недели данную функцию берут на себя плацента и
децидуальная оболочка матки. Релаксин расщепляет коллаген в крестцово-подвздошных
суставах, вызывая размягчение тканей. Похожим эффектом обладает прогестерон.
Однако нет никакой корреляции между уровнем релаксина и степенью дисфункции
лонного сочленения. Норвежское исследование показало, что генетическая
предрасположенность к ДЛС возможно вызвана нарушениями секреции релаксина.
Может показаться, что расслабление связочного аппарата прямо указывает на
наличие гормональной подоплеки заболевания. Однако достаточного количества
данных, подтверждающих эту теорию, нет.
К другим факторам,
приводящим к ДЛС, относятся физически изматывающая работа во время
беременности, а также патологическая усталость, плохая осанка и недостаток
физической нагрузки. Также определенную роль могут сыграть лишний вес,
многоплодная беременность, беременность в старшем возрасте, тяжелые роды в
анамнезе, а также плечевая дистоция.
Эффективное
приспособление суставов к определенной нагрузке требует адекватной компрессии
суставов и скоординированных усилий мышц и связок. Это – залог эффективных
реакций суставов на изменяющиеся условия. Во время беременности связки и мышцы
становятся более слабыми и не могут выполнять свои функции, как они делали это раньше.
В результате изменяется наклон таза, что приводит к позвоночно-тазовой нестабильности,
чаще всего проявляющейся в дисфункции лобкового симфиза.
Если коротко, то
причины этой нестабильности – гормональные (влияние гормона релаксина),
метаболические (обмен кальция), биомеханические (нагрузки при беременности и
физические упражнения), слабо развитые мышцы, состав тела (вес), анатомические
и генетические вариации.
- Тазовое дно состоит из трех слоев мышц. К поверхностному слою, который иннервируется срамным нервом, относятся луковично-пещеристая мышца, седалищно-пещеристая мышца, поверхностная поперечная мышца промежности и наружный сфинктер прямой кишки.
- Глубокий слой – это мочеполовая диафрагма, она также иннервируется срамным нервом. Сюда относятся сфинктер мочеиспускательного канала, мышца-сжиматель мочевого пузыря, уретровагинальный сфинктер и глубокая поперечная мышца промежности.
- Тазовую диафрагму составляют следующие мышцы: мышца, поднимающая задний проход (лобково-копчиковая мышца, она же лобково- простатическая, лобково-влагалищная, лобково-анальная, лобково-ректальная, подвздошно-копчиковая), копчиковая мышца, грушевидная мышца и внутренняя запирательная мышца. Данные мышцы иннервируются крестцовыми корешками спинного мозга (S3-S5).
Функция мышц
тазового дна – поддержка органов, лежащих на нем. Сфинктеры (анальный и
мочеиспускательный) позволяют сознательно контролировать кишечник и мочевой
пузырь. Благодаря этому мы можем сознательно контролировать выделение кала или
фатуса, а также мочи.
При сокращении мышцы тазового дна способны приподнимать внутренние органы и сжимать отверстия сфинктеров влагалища, ануса и уретры. При расслаблении мышц тазового дна возможно подтекание мочи и бесконтрольное выделение кала. Беременность изменяет работу указанных мышц, а также их функцию.
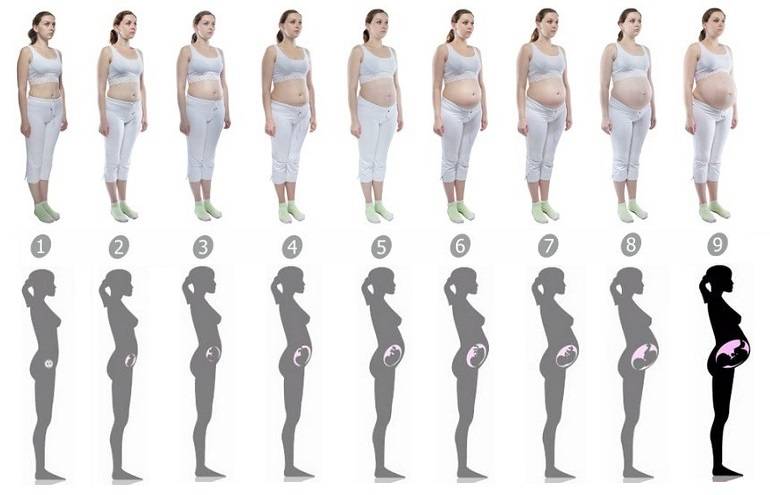
О чем говорят размеры и форма живота беременной
Примерно со второго триместра беременности во время каждого осмотра акушер-гинеколог определяет высоту стояния дна матки и измеряет окружность живота на уровне пупка. Зачем он это делает? Дело в том, что это самый простой способ контроля за ростом и развитием будущего малыша.
Одна из формул приблизительной оценки веса плода по высоте стояния дна матки (ВСДМ): масса ребенка (г) = ВСДМ (см) х окружность живота (см) ± 150–200 г.

Кстати, раньше по форме живота часто пытались определить пол ребенка. Считалось, что круглый живот предвещает девочку, а вытянутый, продолговатый, «острый» — мальчика. Однако эти предсказания сбывались далеко не всегда, так как форма и размер живота зависят совсем не от пола ребенка.
- У крупных, высоких женщин живот может быть небольшим и не очень заметным до больших сроков беременности, а у худеньких, миниатюрных женщин (особенно при узком тазе или крупных размерах малыша) живот кажется очень большим.
- Значительное влияние на форму живота оказывает состояние мышечного тонуса передней брюшной стенки и матки. При первой беременности и хорошем тонусе мышц живот может выглядеть более «подтянутым», чем при последующих беременностях. К тому же при повторных беременностях в результате сниженного мышечного тонуса передней брюшной стенки ребенок не занимает окончательного положения до последнего месяца беременности. Из-за этого форма живота также может быть «растянутой».
- Если женщина ждет близнецов, ее живот будет больше, чем при одноплодной беременности.
- А еще часто живот может быть большим просто потому, что женщина перестает ограничивать себя в питании, ест «за двоих».
- Если ребенок растет быстро или он крупный, то и живот мамы может расти быстрее и быть больше.
- Дети располагаются в матке по-разному. При одних видах предлежания живот будет менее заметен, при других он начнет расти раньше и будет казаться больше.
Что видно на УЗИ плода
При полном перерождении ворсин, зародыша в матке нет. Вместо него обнаруживается опухолевидное образование, состоящее из мельчайших пузырьков. Все это создает специфическую картину «снежной бури» во внутриматочном пространстве.
При частичном пузырном заносе может обнаруживаться зародыш или его ткани. Развитие эмбриона часто не соответствует сроку беременности. Если измененный участок хориона очень мал, зародыш может быть развит нормально.
При многоплодной беременности обнаруживается развитый эмбрион, соседствующий с образованием из пузырьковой массы. Описаны несколько случаев, когда женщины с ПЗ носили двойню. Близнец, имевший полноценную плаценту, рождался здоровым.
Даже на слишком маленьком сроке (4-5 недель), пока кистообразные образования крайне малы, болезнь можно обнаружить в 57% случаев. А при повторном обследовании в 10-11 недель — практически всегда.
У 30% женщин болезнь сопровождается появлением в яичниках кист размером до 6 см, вызванных повышением уровня ХГЧ. Опухоли могут быть множественными, особенно во втором триместре. Несмотря на свой размер, они редко разрываются, вызывая кровотечения.