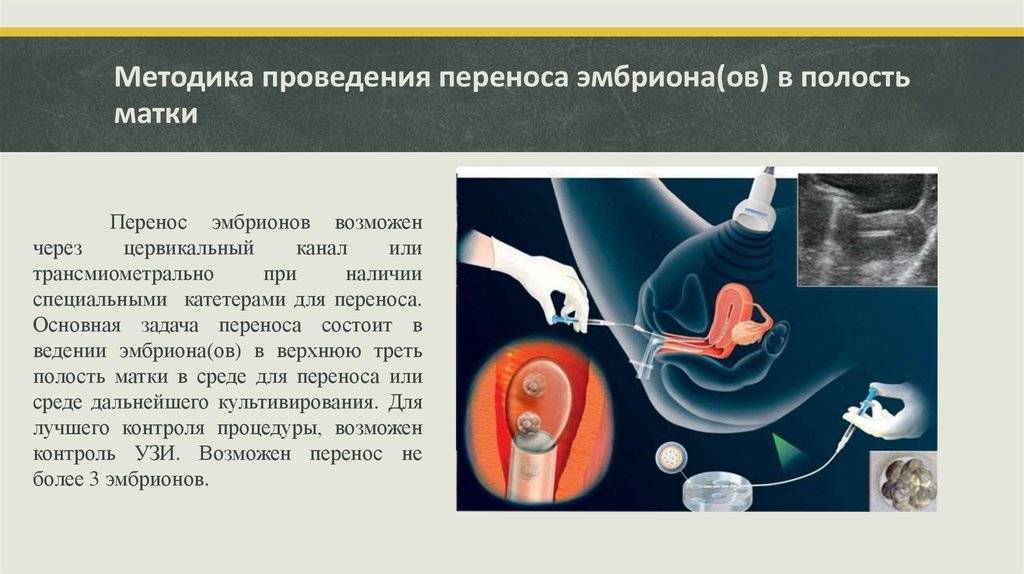
SQLITE NOT INSTALLED
Причины неразвивающейся беременности
Причины неразвивающейся беременности разнообразны. В гинекологической практике в большинстве случаев невозможно выделить конкретный фактор, который может привести к подобной патологии. Специалисты выделяют следующие причины неразвивающейся беременности, которые имеют ведущее значение:
- Инфекции;
- Хромосомные аномалии;
- Расстройства иммунитета;
- Гормональные нарушения.
Инфекционный фактор – ведущая причина неразвивающейся беременности. Длительное нахождение микроорганизмов в полости матки может вызвать формирование или усиление патологических состояний половых органов, привести к нарушениям гемодинамики и обмена веществ, что может стать причиной прекращения развития и роста плода. Ученые доказали, что инфекция становится в 1-2% причиной неразвивающейся беременности, последствиями которой становятся врожденные аномалии плода, несовместимые с жизнью.
Стоит отметить, что не каждая беременность, развивающаяся на фоне инфекции, заканчивается трагически, к тому же степень повреждения эмбриона может быть разной. Все зависит от пути проникновения микробов, вовлечения в процесс околоплодных вод и плаценты, вида и количества организмов, длительности заболевания и других факторов. Выделяют следующие группы микроорганизмов, которые с большей степенью вероятности становятся причинами неразвивающейся беременности на ранних сроках:
- Условно-патогенные микробы: стрептококки, стафилококки, кишечная палочка, клебсиелла и другие;
- Вирусы: вирусы краснухи и Коксаки, ЦМВ, ВПЧ, аденовирус;
- Патогенные микробы: микоплазма, хламидия, бледная трепонема;
- Простейшие: токсоплазмы, грибы и другие.
Восходящий путь инфицирования эмбриона является частой причиной неразвивающейся беременности на ранних сроках, которая может привести к частичному разрыву плодных оболочек, заражению околоплодных вод. В результате эмбрион заглатывает инфицированную жидкость, поражающую легкие, пищеварительную систему, мочевыделительные органы, кожные покровы, что в результате приводит к гибели плода. Нисходящий путь инфицирования также может стать причиной неразвивающейся беременности, последствиями такого процесса становятся патология плаценты, поражение околоплодных вод и органов плода и, как результат, его гибель.
Инфекционные агенты, как причины неразвивающейся беременности, могут оказывать не только прямое влияние на ткани плода и плаценту, но и вызывать неадекватный иммунный ответ. Это может стать причиной неразвивающейся беременности, последствия которой будут заключаться в гибели эмбриона.
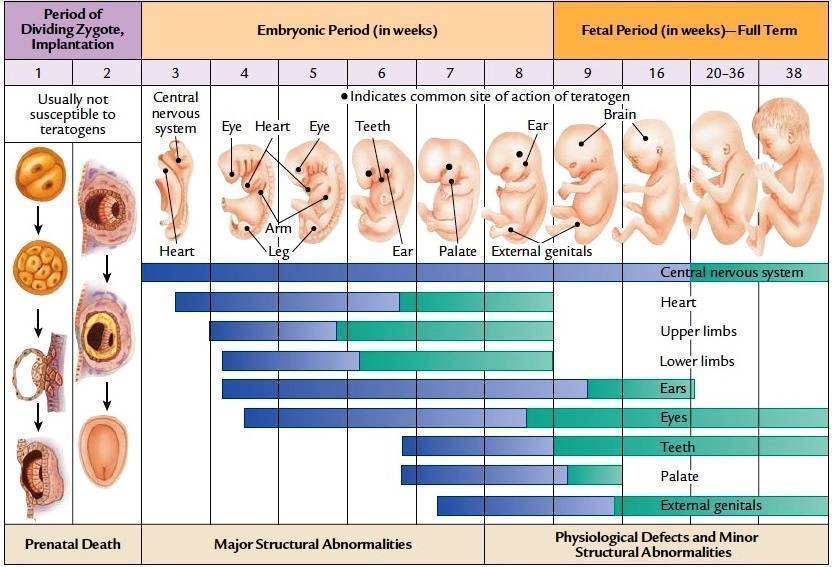
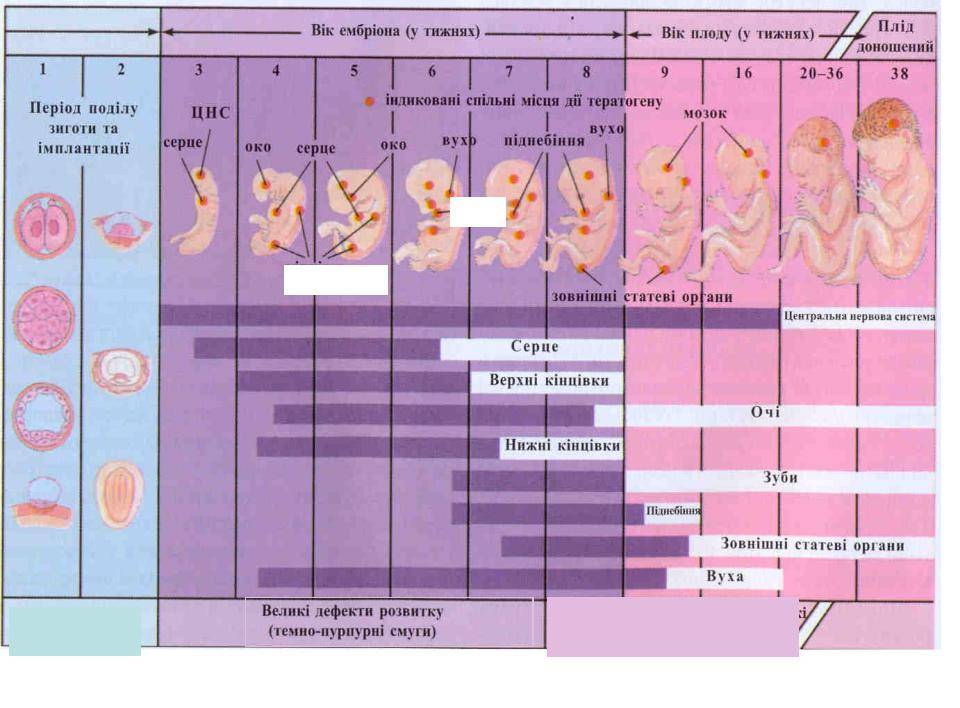
Научно доказанная причина неразвивающейся беременности – хромосомные аномалии. Гибель плода может быть вызвана неправильным развитием зиготы, структурными изменениями плаценты, генетическими аномалиями органов и систем. Особая роль среди генетических причин неразвивающейся беременности принадлежит хромосомным аберрациям (перестройка хромосом). При этом стоит отметить, что изменение структуры хромосом как причина неразвивающейся беременности последствия вызывает уже на 6-7 неделе в 60-75%, на 12-17 – 20-25%, 17-28 – 2-7%; трисомии встречаются в 45%, моносомии – 30%, триплоидия – 20%, тетраплоидия – 5%.
Генетические аномалии — причины неразвивающейся беременности, последствия которых связаны не только с интенсивностью мутации хромосом, но и эффективностью их отбора. Чем выше возраст родителей, тем хуже процесс отбора, поэтому аномалии и пороки развития — частые явления.
Неблагоприятные внешние факторы также могут вызвать генетические нарушения. В 60% случаев ведущей причиной неразвивающейся беременности в ранние сроки являются бластопатии. В 15% случаев грубые хромосомные аномалии — причины неразвивающейся беременности, последствия которых — пустые зародышевые мешки.
Эндокринная патология – это одна из причин неразвивающейся беременности, последствия которой основаны на недостаточной имплантации эмбриона, неполноценности плаценты, расстройствах маточно-плацентраного кровообращения, недостаточности прогестерона и других нарушениях.
Аутоиммунные причины неразвивающейся беременности, последствия которых связаны с тяжелыми нарушениями кровотока, дефектами имплантации плода, усиленной атакой клеток эмбриона, в 90-95% случаев заканчиваются гибелью плода на ранних сроках.
Проявления токсикоза в первые дни после зачатия
Медицина до сих пор не может дать ответа на вопрос, почему у одних женщин токсикоза не бывает вовсе, а другие буквально лежат пластом. Организм каждой женщины индивидуален, как и реакция на развитие в нем новой жизни. Эти симптомы не зависят ни от физической подготовки будущей мамы, ни от образа ее жизни. Хотя установлено, что если до наступления беременности женщина была истощена физически или психологически, вынашивание ребенка будет более сложным.
По словам врача, легкие проявления токсикоза не опасны и не требуют обращения за медицинской помощью. Но если рвота возникает чаще, чем пять-шесть раз в день, это повод проконсультироваться с врачом. Специалист может порекомендовать противорвотные препараты или безопасные домашние средства для снятия тошноты. Облегчают состояние женщины минеральная вода с добавлением сока лимона, частое питание небольшими порциями.
В случаях тяжелого течения токсикоза нельзя отказываться от госпитализации. Если рвота происходит до 10 раз в сутки, организм теряет слишком много воды и питательных веществ. Компенсировать потерю можно только своевременной лекарственной терапией, которая обычно быстро улучшает состояние женщины.
pixabay.com  / 
Медицинская диагностика
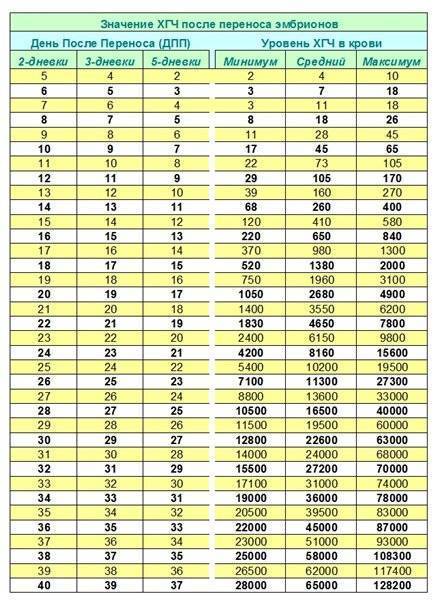
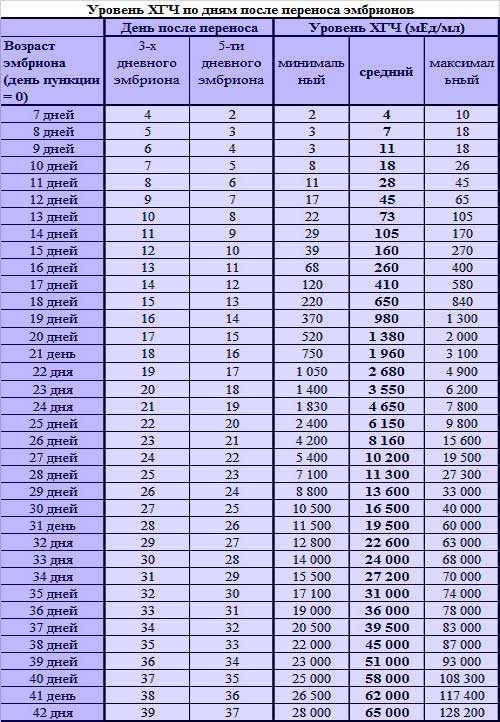
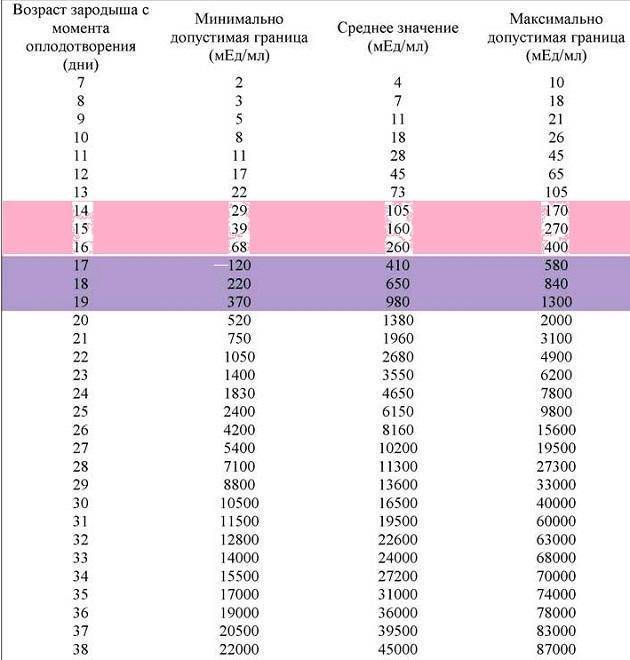
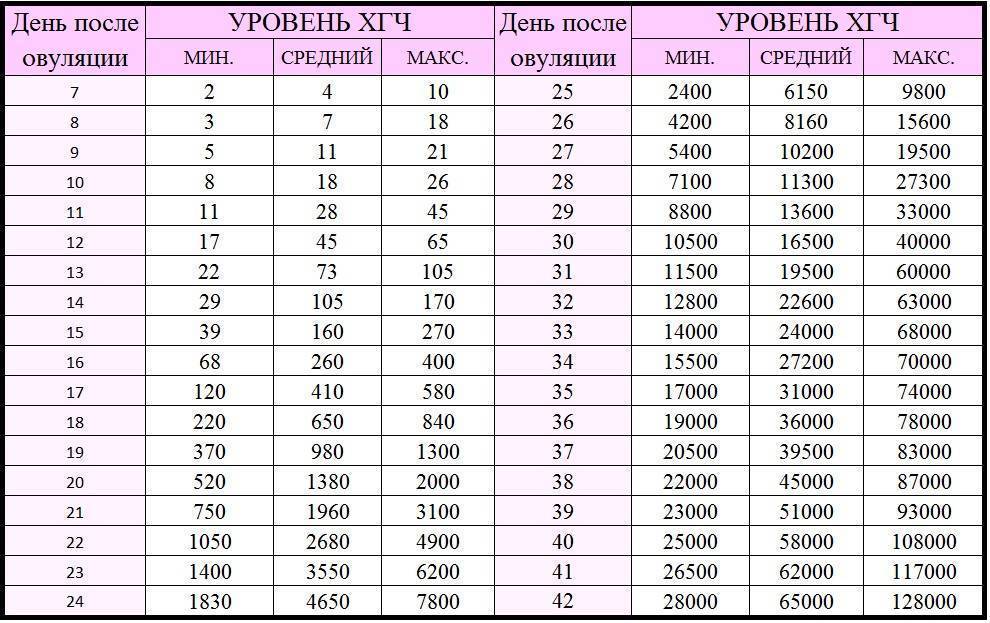
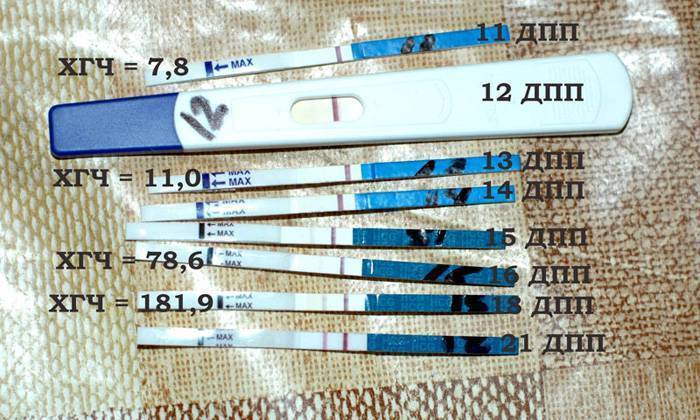
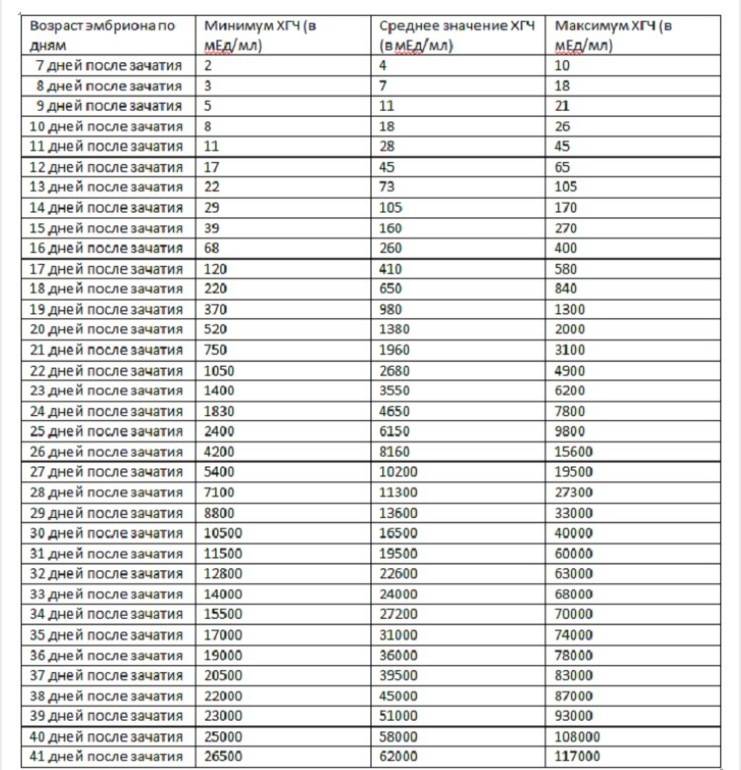
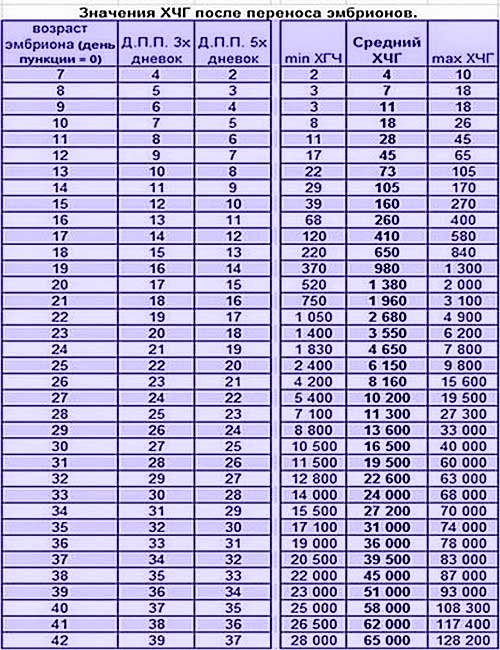
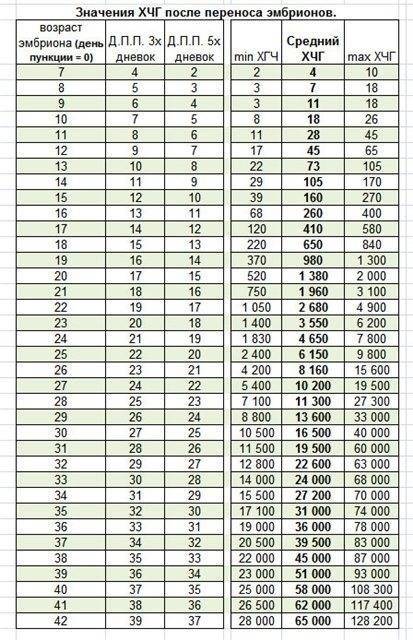
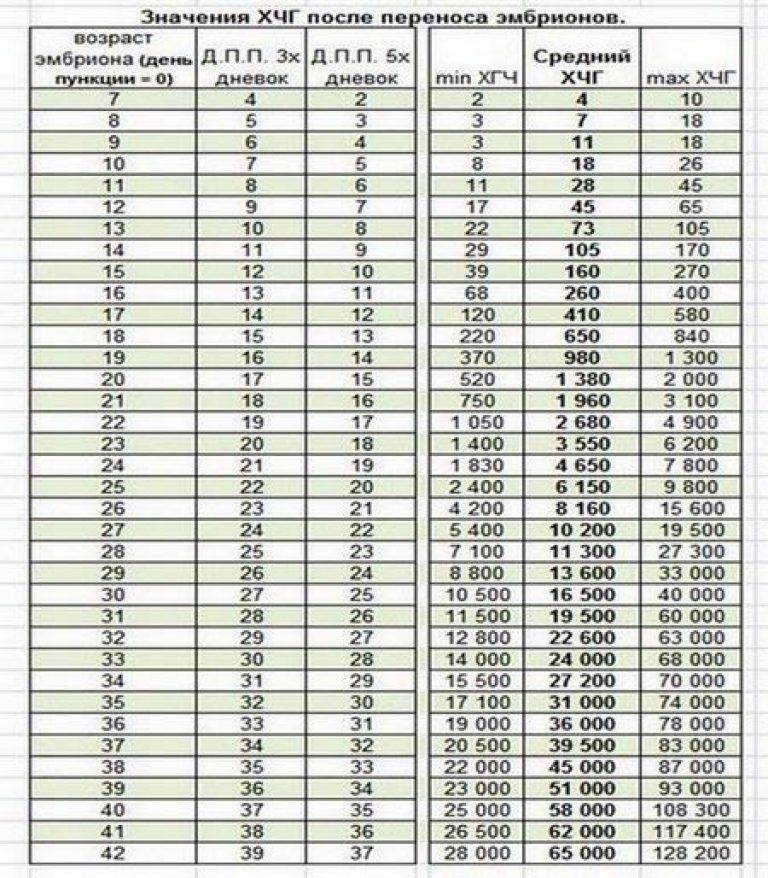
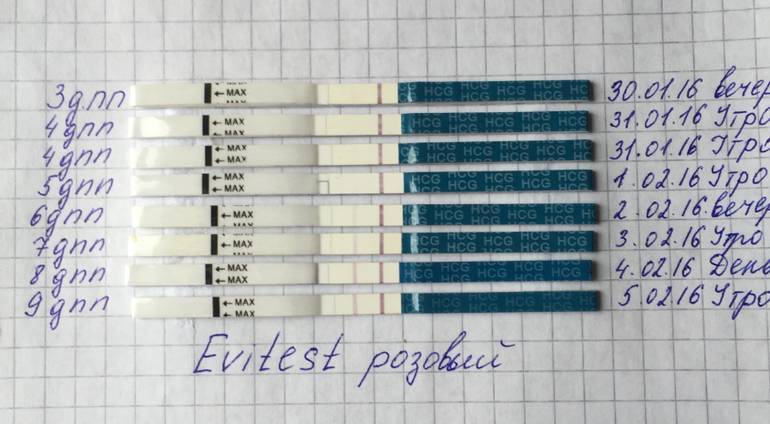
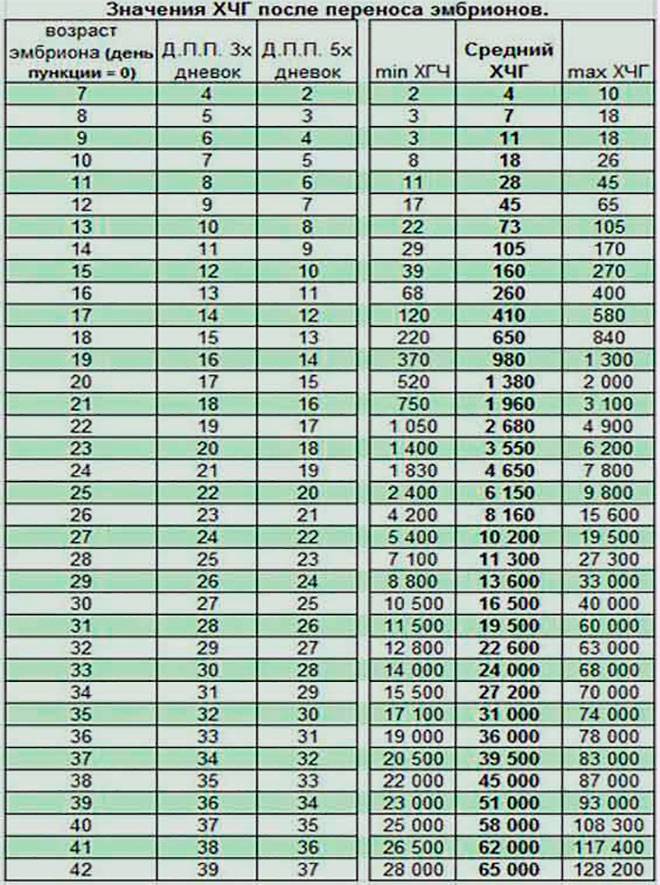
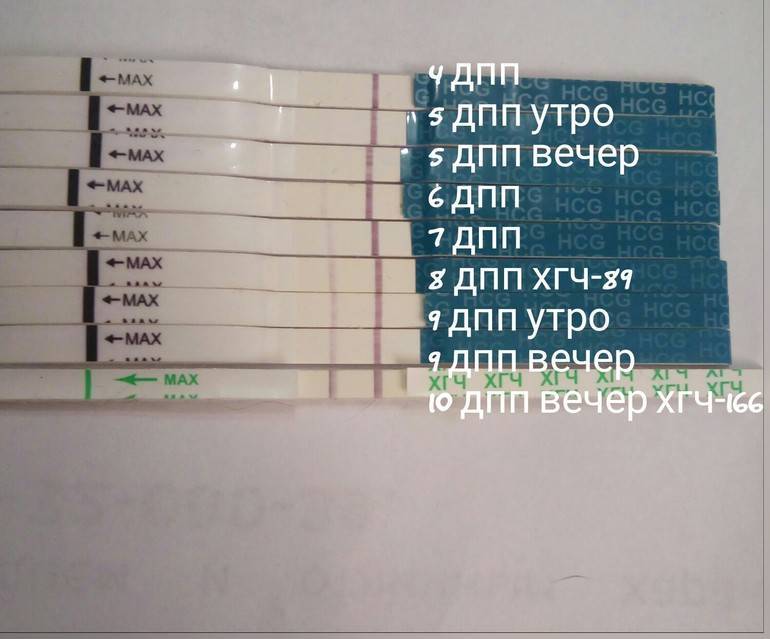
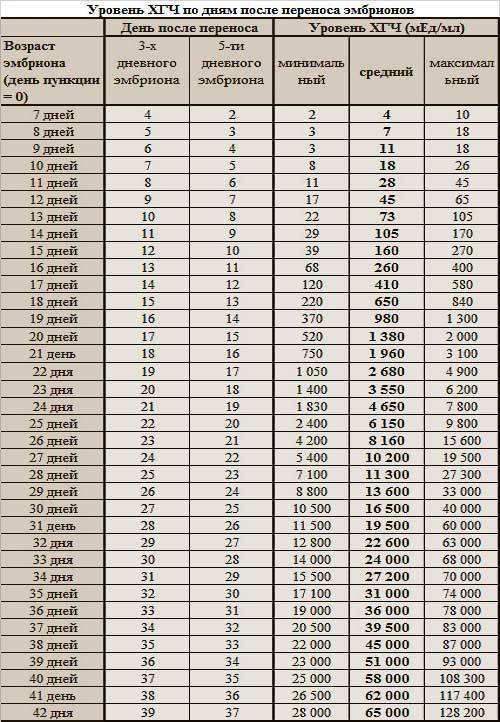
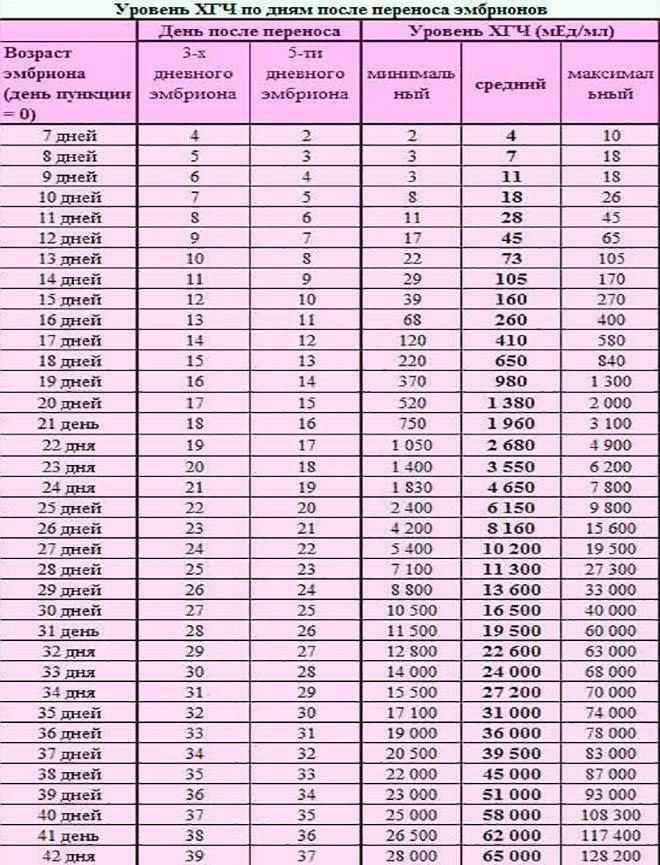
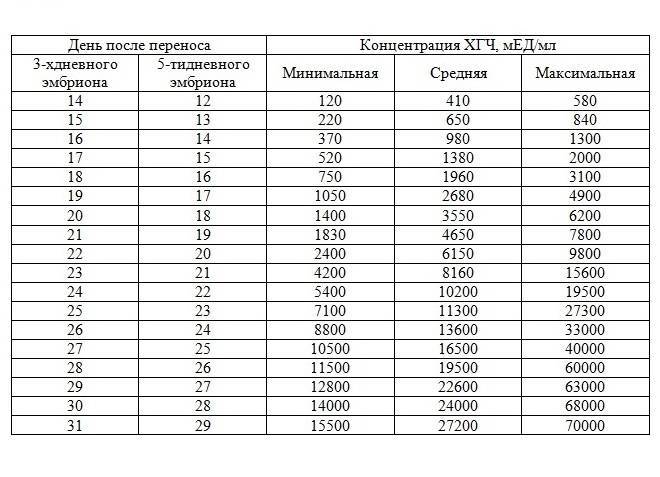
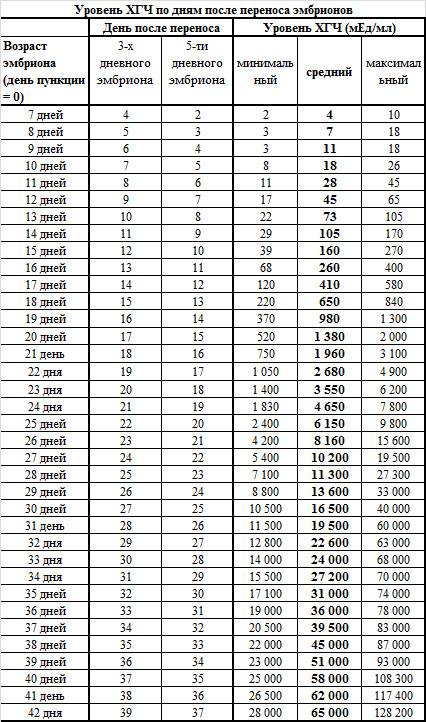
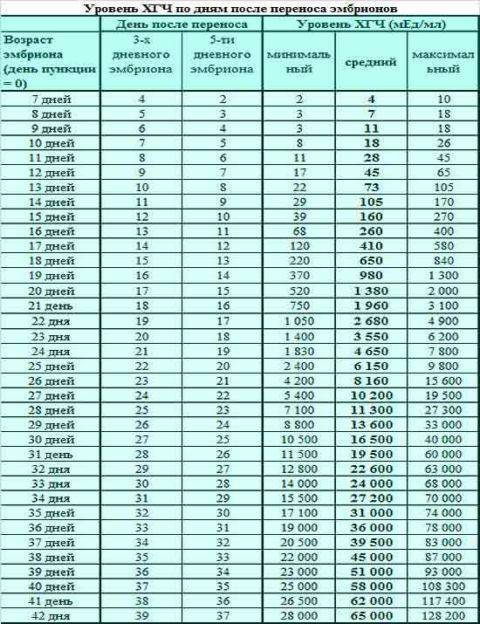
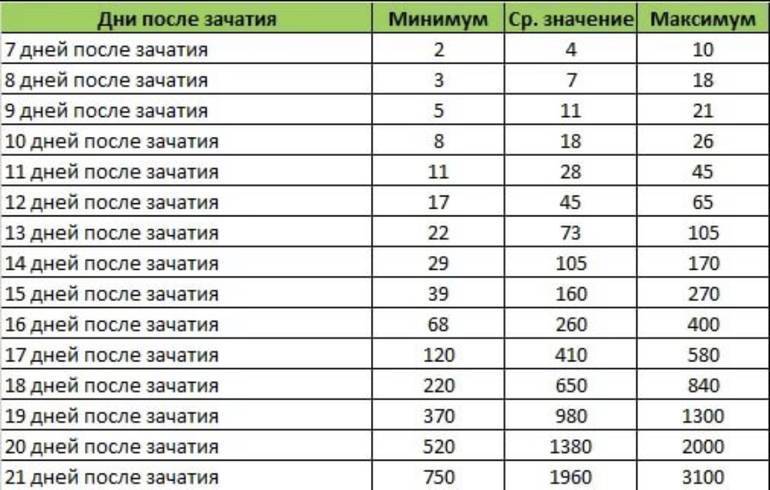
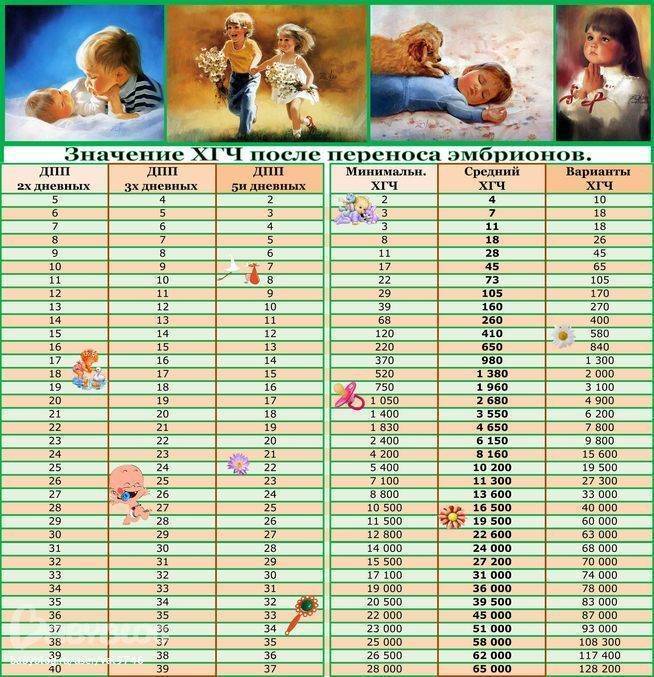
Если первые признаки беременности после зачатия не проявляются, лабораторное исследование крови позволит расставить все точки над «i». В первые семь-девять дней после зачатия в организме женщины увеличивается концентрация хорионического гонадотропина. Это гормон, который «растет» на фоне развития плодного яйца и приходит в норму к 12-й неделе беременности. Признаком зачатия станет его уровень выше 25 единиц.
С четвертой недели диагностику беременности проводят посредством ультразвукового исследования. Выполнять УЗИ раньше не имеет смысла, так как на первой неделе оно покажет лишь наличие желтого тела, которое само по себе не является свидетельством зарождения новой жизни. После четвертой недели врач-диагност может подтвердить предчувствие женщины или опровергнуть его.
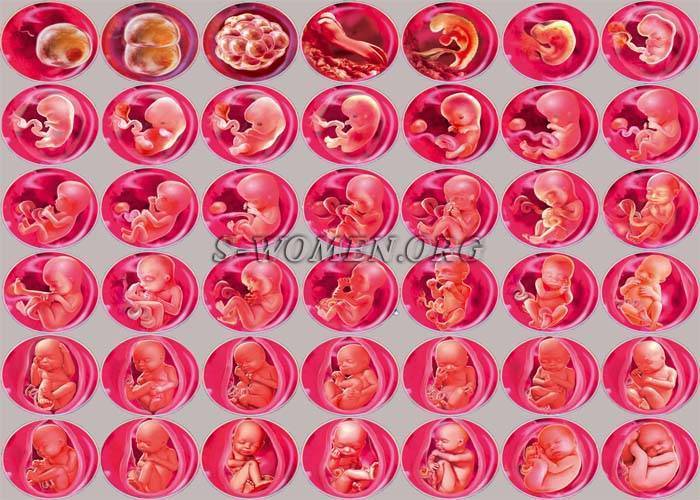
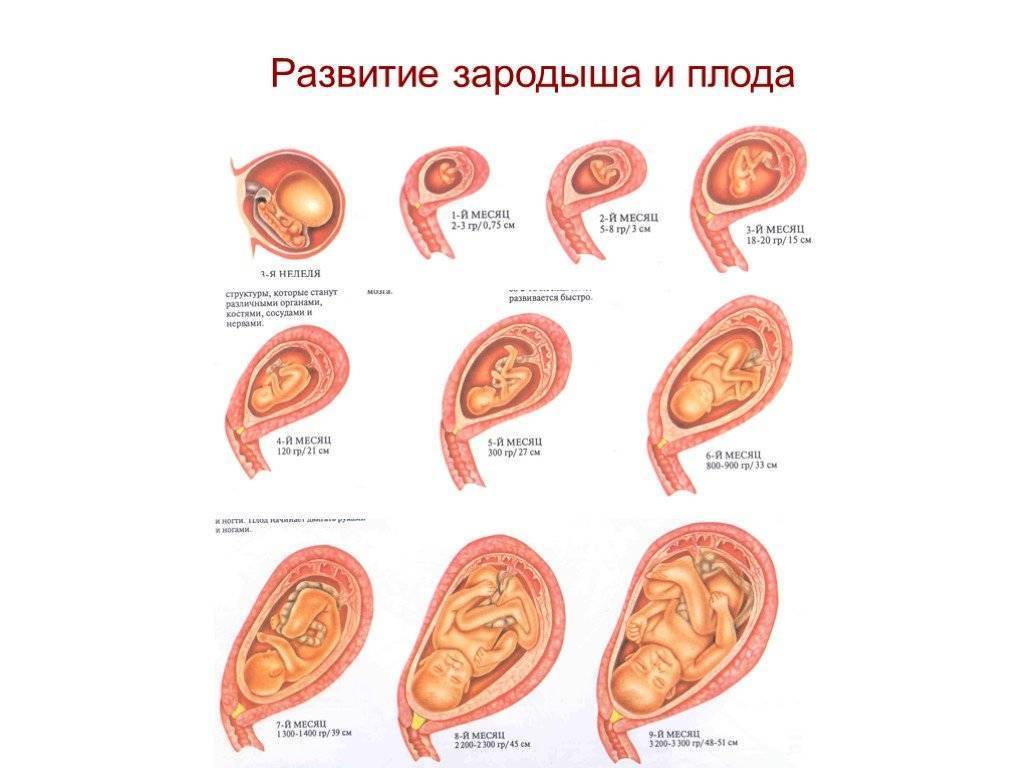
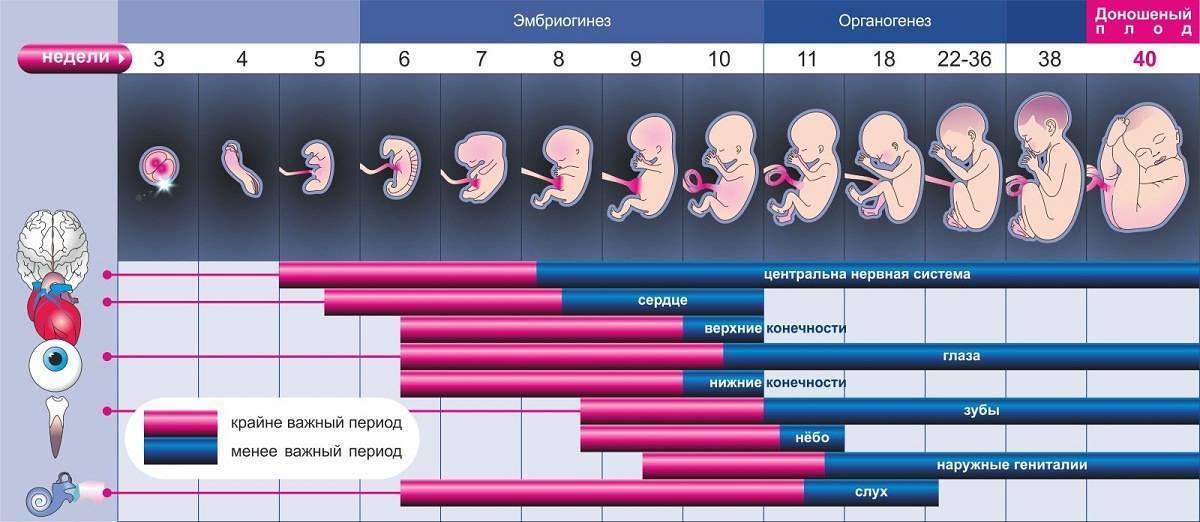
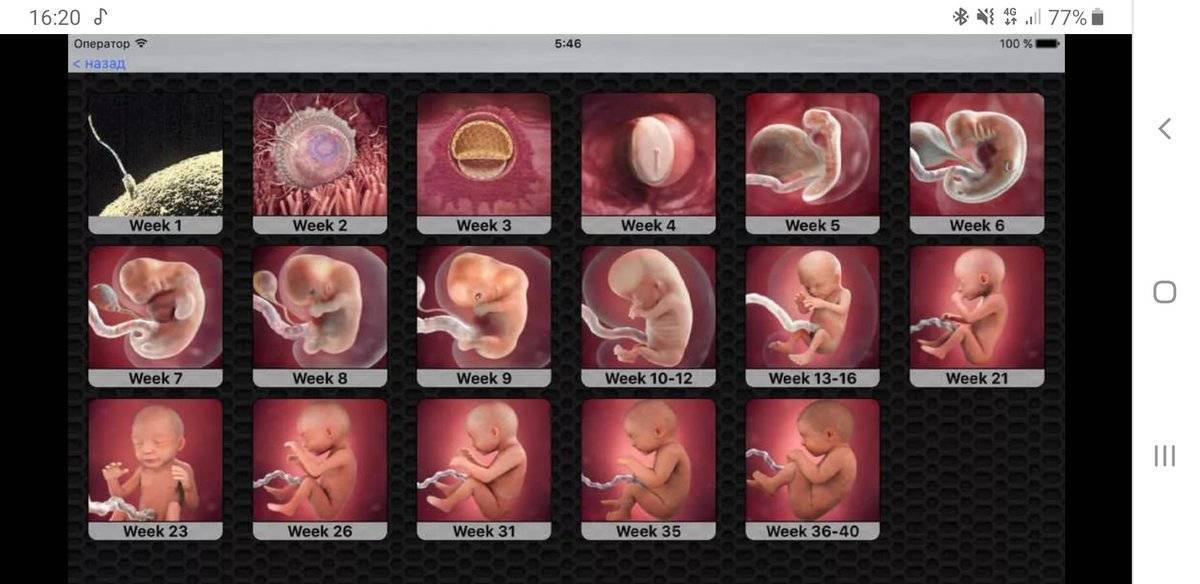
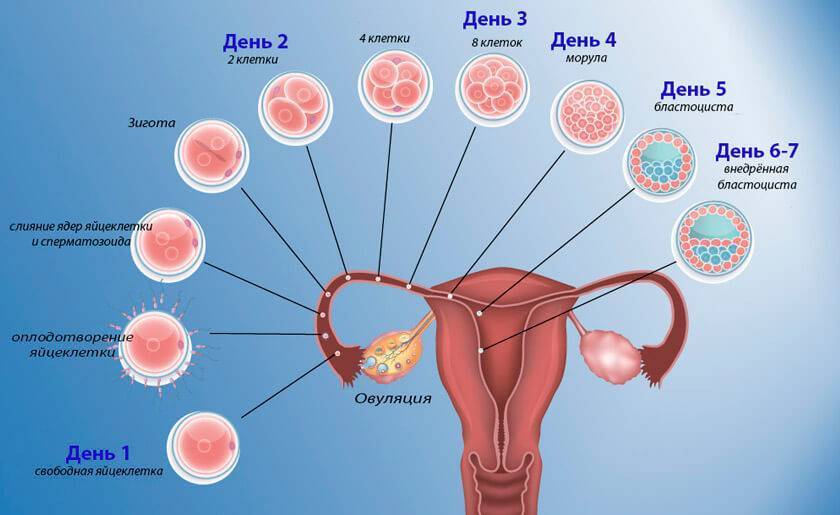
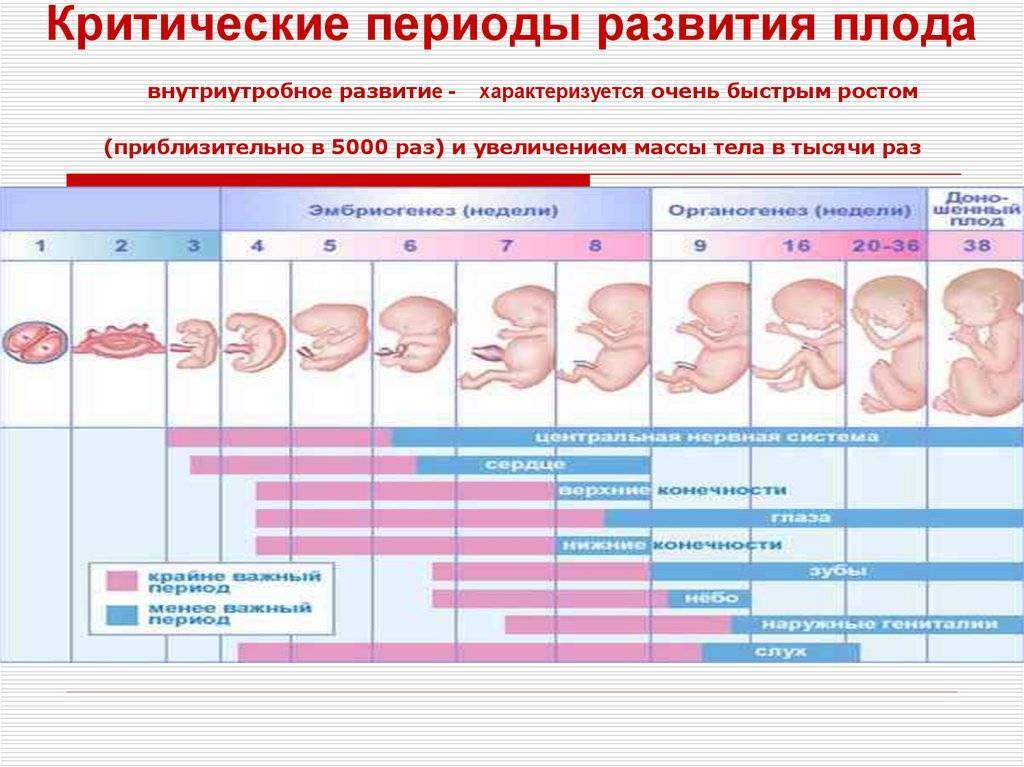
Плод на 3 неделе беременности: вес и размеры
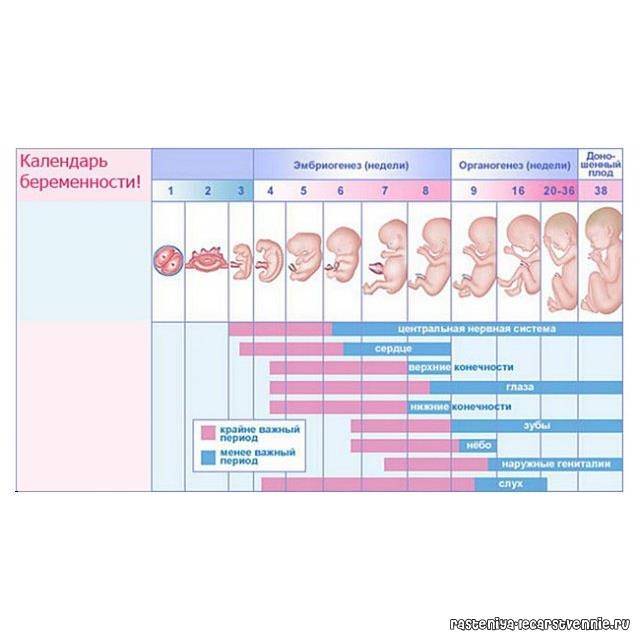
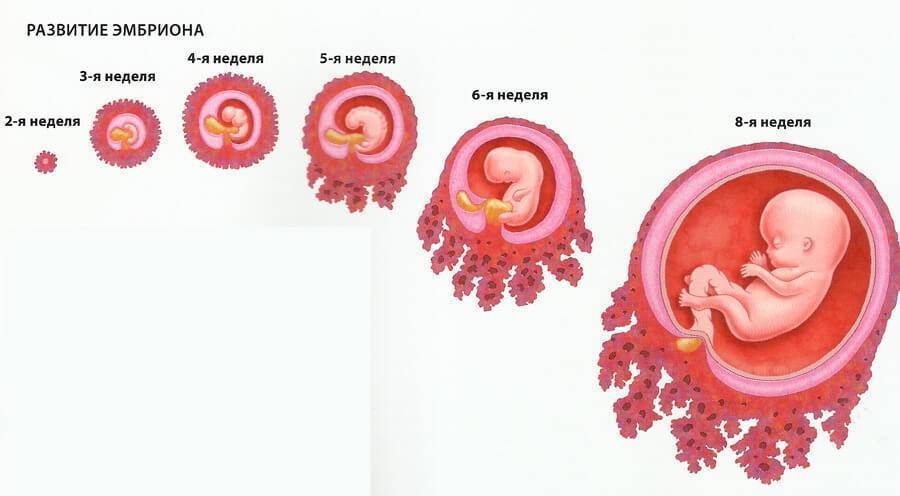
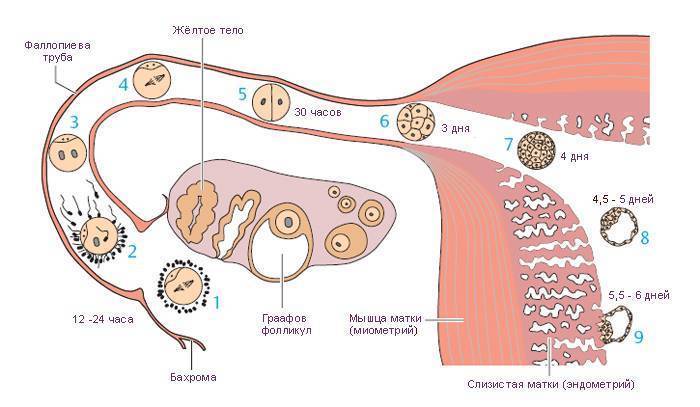
Именно 3 неделя беременности является первой неделей жизни эмбриона. Оплодотворенная яйцеклетка продолжает делиться и двигаться к месту своего жительства. По форме она напоминает шелковицу, поэтому врачи называют ее морулой, что так и переводится — шелковица. Постепенно зародыш принимает форму полого шара, заполненного жидкостью, внутренний слой которого образует эмбриональный диск, а внешний обеспечит крепление к матке. Позже тело вытянется, станет удлиненным с расширением в нижней части. А к концу 3 недели эмбриональный диск свернется в трубочку, из расширенного конца которой сформируется головка, а из зауженного — хвостик-копчик. И даже начнут формироваться половые клетки.
А пока что зародыш достигает полости матки и совершает свою посадку. Для этого бластоциста удаляет клетки с поверхности матки и делает там небольшое углубление, чтобы прикрепиться в нем. Этот период посадки называется имплантационным и нередко сопровождается незначительными кровянистыми выделениями, которые не представляют абсолютно никакой угрозы. Весь период имплантации занимает приблизительно 40 часов.
Резерв жизненно необходимых веществ в яйцеклетке к этому времени уже заканчивается — теперь эмбрион начнет питаться от материнского организма. Это новая ступень в его развитии, он будет полностью зависеть от вас вплоть до самого рождения.
Все происходящие в это время процессы тесно взаимосвязаны между собой. Во-первых, выделяется особый белок — иммуносупрессорный, называемый еще Ранним Фактором Беременности. Он просто необходим для сохранения беременности, ведь половина хромосом зародыша — это чужеродные женскому организму мужские белки. И без этого фактора запускался бы естественный процесс уничтожения и изгнания «чужака». А под воздействием иммуносупрессорного белка иммунная система женщины перестраивается определенным образом для работы в новом режиме, получая от него соответствующий сигнал.
Кроме того, бластоциста выделяет ряд гормонов, необходимых для развития беременности. Так, прогестерон стимулирует выработку маточной слизи, из которой формируется плацента. Она будет защищать плод и обеспечивать его жизнедеятельность на протяжении всего периода вынашивания.
Уже на пути к своему будущему убежищу на последующее 9 месяцев – а именно, на пути к матке – происходит ежесекундное деление клеток оплодотворенной яйцеклетки, которое отныне не будет прекращаться ни на минуту. К концу 3 недели беременности зародыш состоит уже из около 250 клеток и имеет размер приблизительно 0,15 мм и длину до 2 мм. А вот вес его пока еще практически неощутим – на этом этапе плод весит около 2-3 мкг. Теперь он начнет стремительно расти и развиваться.
Будущая мама
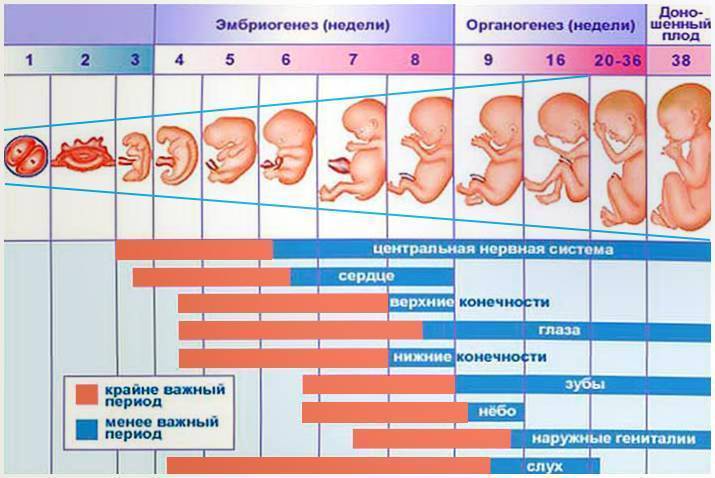
Женщина еще не знает о беременности, хотя вполне может подозревать ее наступление. С 3 недели беременности начинается второй из трех самых критических периодов беременности, который продлится до 7 недели срока. И хотя риск гибели зародыша под влиянием негативных факторов уже не так высок, сохраняется очень высокий риск формирования патологий, аномалий, уродств, потому что именно с конца этой недели начинается закладка всех органов и систем будущего ребенка. К примеру, уже сейчас вырисовываются зачатки нервной, сердечно-сосудистой, дыхательной и пищеварительной систем, формируется эндокринная система, конечности, рот. В общем, следует поберечься
Обратите внимание на свое питание, эмоциональное и физическое состояние, образ жизни. Если беременность запланированная — это легко сделать
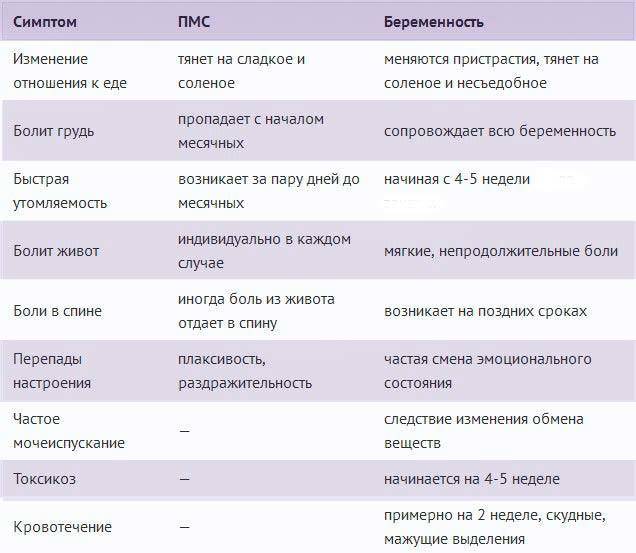
А если зачатие произошло спонтанно, о происшедшем уже сейчас могут сигнализировать первые признаки беременности: учащенные позывы к мочеиспусканию, изменение вкусовых предпочтений, тошнота.
Обследования перед ЭКО
Перед проведением экстракорпорального оплодотворения обоим родителям назначается комплекс диагностических процедур, целью которых является:
- Определение причины бесплодия у одного или обоих родителей;
- Выявление возможных заболеваний, способных негативно сказаться на эффективности ЭКО или нанести ущерб матери и ее будущему ребенку;
- Оценка вероятности наступления беременности естественным образом и при экстракорпоральном оплодотворении;
- Оценка совместимости генетического материала обоих родителей для исключения резус-конфликта;
- Выбор наиболее эффективного протокола ЭКО, дополнительных репродуктивных технологий для повышения шанса наступления беременности.
Стандартный комплекс диагностики для женщин перед ЭКО включает следующие процедуры:
Анализы крови – клинический, биохимический (на белок, холестерин, мочевину, креатинин и т. д.), гормональный (АМГ, ФСГ, ЛГ и другие), на инфекции (ВИЧ, гепатиты В и С, сифилис, TORCH-комплекс), на резус-фактор и группу крови;
Мазки из цервикального канала и влагалища – микроскопическое исследование, посев на мико- и уреплазму, цитологическое исследование соскоба с шейки матки, исследование на ДНК хламидии, цитомегаловируса, герпесвируса;
Функциональные обследования – флюорография, электрокардиограмма, ультразвуковое исследование щитовидной и паращитовидной желез, органов малого таза, груди, маммография (для женщин старше 35 лет).
Будущий отец также должен пройти стандартный цикл диагностических обследований, включающий:
- Анализы крови – на группу крови и резус-фактор, госпитальный комплекс инфекций (ВИЧ, сифилис, гепатиты В и С);
- Спермограмму – исследование спермы на выявление количества и качества сперматозоидов, их морфологического строения, подвижности и т. д.;
- MAP-тест – исследование спермы на содержание антиспермальных антител, являющихся признаком аутоиммунного бесплодия у мужчин;
- Мазки из уретрального канала – на определение ДНК хламидии, цитомегаловируса, герпесвирусов, для микроскопического исследования отделяемого уретры, посев на мико- и уреплазму.
По результатам обследований врач (гинеколог или андролог) составляет заключение, в котором определяет причину бесплодия, наличие возможных заболеваний у родителей, шанс на успешное наступление беременности. При необходимости он может назначить прохождение дополнительных диагностических процедур для уточнения диагноза.
Как проводят редукцию эмбрионов?
Данная процедура является добровольной – для ее проведения необходимо письменное согласие женщины. При отсутствии такового врачи обязаны сделать все необходимое для сохранения жизни самой матери и всех эмбрионов, но ответственность за риски при многоплодной беременности она в этом случае несет сама.
Редукция эмбрионов возможна на сроке от 2 до 13 недели (оптимальный вариант – до 8-9 недели) беременности. Перед процедурой пациентка проходит комплексное медобследование, включающее:
- общий анализ мочи и крови;
- тест на свертываемость (коагулограмму);
- анализы на инфекции (сифилис, ВИЧ, гепатит В и С);
- исследование мазков из уретры и цервикального канала на флору;
- УЗИ органов малого таза
При наличии у женщины каких-либо патологий ей назначаются дополнительные обследования, цель которых – минимизировать риски для ее здоровья и жизни при проведении редукции эмбрионов. После этого врач приступает к выявлению зародышей, подлежащих удалению, для чего выполняет их картирование (выявление расположения в матке). В зависимости от способа проведения редукция эмбрионов может быть:
- Трансвагинальной. Данная процедура проводится на 7-8 неделе под общим наркозом и УЗИ-контролем. Через влагалище вводится тонкая биопсийная игла, которой прокалывается стенка матки, амниотическая оболочка и грудная клетка редуцируемого эмбриона. Через нее в зародыш подается раствор хлорида калия для остановки его сердца.
- Трансабдоминальной. Этот метод применяется на 8-9 неделе беременности и отличается от предыдущего только тем, что биопсийная игла вводится не через влагалище, а сквозь прокол в брюшной стенке матери. Его важным преимуществом является низкий риск инфицирования маточной полости и возможность применения к любому зародышу независимо от места его расположения.
- Трансцервикальной. Данный способ применяется на 5-6 неделе и заключается в отсасывании плодного яйца из маточной полости с помощью вакуум-аспирационного аппарата. Сегодня редукцию трансцервикальным методом проводят редко из-за высокого риска повреждения соседних эмбрионов, инфицирования матки и непроизвольного выкидыша.
Важной особенностью первых двух способов является то, что умерщвленные зародыши остаются внутри маточной полости и постепенно растворяются в ней под действием ферментов. Именно поэтому важно соблюдать сроки редукции эмбрионов – ткани могут просто не рассосаться, если она проводится позже 8-9 недели
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Методы редукции эмбрионов
На сегодняшний день существует три метода редукции эмбрионов. Выбор одного из них зависит от индивидуальных показаний пациентки, от срока беременности, расположения плодов. При этом, у каждого из методов есть свои достоинства и недостатки.
-
Трансцервикальный метод. Как понятно из названия, редукция осуществляется через цервикальный канал шейки матки женщины. Этот метод имеет место при сроке беременности от 5 до 6 недель. В ходе процедуры под контролем УЗ-оборудования в полость матки через цервикальный канал вводится специальный эластичный катетер. Подключенный к вакуумному аспиратору катетер подводится к нужному эмбриону и удаляет его плодное яйцо. Используя этот метод, не требуется вводить пациентку в состояние наркоза, так как не производится никаких проколов, однако недостатков у трансцервикального метода все же больше, чем достоинств.
- удалить можно только ближнее к внутреннему зеву полости матки плодное яйцо, поэтому доступа до остальных эмбрионов не будет;
- шейка матки является очень чувствительным органом, особенно во время беременности, а редукция этим методом может ее травмировать, что спровоцирует выкидыш и смерть всех эмбрионов;
- так как редукция проводится через влагалище, велика вероятность инфицирования полости матки бактериями влагалищной флоры;
- при редукции одного плодного яйца может быть повреждена оболочка другого эмбриона, не подлежащего удалению.
Рисков, связанных с применением трансцервикального метода, значительно больше, чем преимуществ, поэтому в современных клиниках его уже практически не применяют.
-
Трансвагинальный метод. Редукция этим методом осуществляется под общим наркозом с помощью УЗ-мониторинга при условии, что срок беременности 7-8 недель. Для ввода датчика УЗИ с биопсийным адаптером делается прокол в стенке матки через влагалище. Место прокола выбирается как можно ближе к плоду, удаление которого предстоит выполнить. Наблюдая полость матки на мониторе, специалист вводит иглу и механическим способом разрушает эмбрион в районе грудной клетки. Прекращение сердечной деятельности может быть ускорено с помощью ввода хлорида калия, раствора глюкозы или других препаратов, оказывающих подобное действие.
Этот метод подходит только для редукции одного или двух эмбрионов, так как удаление большего количества плодов излишне травмирует матку, что может привести к полному выкидышу после процедуры.
Преимущества трансвагинального метода в том, что благодаря УЗИ его можно применять на ранних сроках, поэтому рассасывание тканей эмбриона происходит гораздо быстрее. Кроме того, она наименее травматична для оставшихся эмбрионов.
Опасность применения этого метода состоит лишь в вероятности неправильного расчета дозы лекарственного вещества (например, хлорида калия), избыток которого может нанести вред другим эмбрионам.
-
Трансабдоминальный метод редукции эмбрионов применяется на сроке беременности от 8 до 9 недель. Исключение составляют случаи, когда на сроке более 9 недель произошла внезапная гибель эмбриона. Процедура проводится под местным наркозом с помощью УЗ-мониторинга и иглы, которая вводится через брюшную стенку. Преимущества этого метода в том, что специалист получает доступ практически к любому плоду, а также возможность произвести редукцию сразу нескольких эмбрионов. По проведению трансабдоминальный метод схож с трансвагинальным.
К другим плюсам редукции трансабдоминальным методом можно отнести низкую вероятность инфицирования полости матки. То что, редукцию этим методом можно произвести на более позднем сроке, можно считать как минусом, так и плюсом, потому что чем больше срок, тем больше возможность диагностировать отклонения в развитии плода. Но чем больше размер самого эмбриона, тем дольше происходит рассасывание его тканей.