SQLITE NOT INSTALLED
Опасна ли икота для малыша?
Икание не представляет особой опасности для будущего ребенка только в тех случаях, когда вызвано естественными причинами. Если же оно проявляется как симптом внутриутробной гипоксии, тогда последствия могут быть весьма плачевными.
При несвоевременном лечении кислородное голодание плода нередко приводит к асфиксии или летальному исходу. Распознать подобное патологическое состояние довольно легко, ведь, помимо икоты, у ребенка наблюдается аномальная активность или ее продолжительное отсутствие, учащение сердцебиения, вплоть до тахикардии.
Причинами гипоксии могут быть:
- сердечно-сосудистые и легочные болезни матери;
- анемия;
- длительное сдавливание плода;
- нарушения работы в области пуповины и плаценты (плохое кровообращение или его прерывание);
- преждевременное отслоение плаценты;
- врожденные пороки плода или задержки в его развитии.
Какие тесты проводятся во время беременности для выявления генетических аномалий, влияющих на развитие плода?
Диагностика, которая выполняется во время беременности:
- Скрининговые тесты, в том числе бесклеточное тестирование ДНК плода, скрининг в первом триместре и скрининг материнской крови. Они помогают определить, подвержен ли ребенок риску развития определенных генетических заболеваний, в том числе и синдром Дауна.
- Диагностические тесты, включая амниоцентез (также называемый амнио) и отбор проб ворсин хориона. Если скрининг-тест показывает, что ребенок может быть подвержен риску какого-либо заболевания, врач направляет женщину на диагностический тест, например, амнио, чтобы точно это выяснить.
Кто поможет и куда обращаться?
Любая мама, на которую обрушилось известие о болезни новорожденного ребенка, чувствует себя одинокой, словно пылинка в космосе. Но на самом деле это не так. Ее обязательно поддержат. Женщину сегодня не бросают наедине с этим ужасом, ее передают из рук в руки, и всегда есть специалист, готовый помочь. Поэтому первое, что должна сделать женщина, оказавшись в такой ситуации, – просить о помощи.
Сегодня каждый третий ребенок рождается с весом более 4 килограмм. И мы не знаем, почему
Чаще всего, если говорят о больном ребенке, то имеется в виду синдром Дауна. Работа с такими детьми у нас сегодня (по крайней мере, в Москве, крупных городах) выверена буквально по минутам, с момента рождения. Сначала врачи в роддоме смотрят – подтверждается такой диагноз или нет. Если подтверждается – семью ребенка направляют в один из государственных реабилитационных центров, где работают врачи и психологи, специализирующиеся именно на этой проблеме. Наблюдение и лечение в этих центрах бесплатное.
Психологи могут приехать к женщине прямо в роддом (их вызывают, по просьбе матери или ее родственников, врачи роддома). Они помогут справиться маме со страшной новостью, прийти в себя, подготовиться ко встрече с ребенком. Психологи также берут на себя труд объяснить все мужу, родным и близким.
Позже в реабилитационных центрах родителям предлагают помощь: рассказывают, как с такими детьми быть, как общаться, как заниматься, как лечить, как обследовать. Потом их вводят в круг таких же семей с такими же детьми. Обеспечивается и психологическое сопровождение самих родителей. Это отработанная во всем мире методика.
По этой же схеме в Москве работают реабилитационные центры, специализирующиеся на таких диагнозах, как ДЦП, синдром Дауна и другие генетические заболевания.
Очень важно такой семье держаться вместе. Поэтому отцу также необходим разговор с психологом, который поможет ему лучше понять то, что чувствует жена и разобраться в собственных переживаниях
Чудо на УЗИ
Подошла моя очередь, и мы втроем в оцепенении вошли в кабинет на обследование. Врач начал водить ультразвуковым датчиком по моему животу, глядя на экран. Я услышала, как он говорит: «Что не так с ребенком?» Я снова начала плакать, думая, что он таким образом дает понять, что ребенок мертв. Но он повторил свой вопрос: «Что не так с ребенком? Он в полном порядке!»
Тут мое сердце остановилось, ум — замер. Волна радости поднималась внутри меня. «То есть ребенок жив?» — услышала я вопрос своего врача-гинеколога. «Конечно, жив. Вот его сердечко бьется. Это мальчик».
Тогда я перевела взгляд на экран и увидела личико моего сына в профиль, то самое личико, которое четыре месяца спустя я увидела воочию и прижала к груди.
Радость несказанная! Мы ушли оттуда окрыленные!
Внезапно из ада мы попали в рай, от смерти — к жизни.
Конечно, было много вопросов, но в тот момент меня совершенно не волновало, получим ли мы ответы на них. Я хотела только жить тем счастьем, которое испытывала, пережив это невероятное чудо! Конечно же, это было чудо, потому что на следующий день врачи, которые до этого осматривали меня в Университетской больнице, не могли понять, как это возможно. Они не находили никакого разумного научного объяснения и пожимали плечами в недоумении!
По дороге домой в машине мы пытались понять, что же произошло. В том, что случилось чудо, никто из нас, конечно, не сомневался. Особенно наша врач-гинеколог, которая была очень верующим человеком и знала лично великих старцев нашего времени. Она говорила: «Никула (так она меня называла), этот ребенок должен быть назван в честь того святого, который сотворил это чудо».
Я весь день молилась перед фотографиями старца Порфирия (это было еще до его канонизации), старца Иакова и иконой преподобного Давида Эвбейского. Кто-то из них троих и совершил это чудо. Да, но кто?
О старце Иакове (Тсаликисе) я тогда знала совсем мало, о преподобном Давиде — еще меньше. О старце Порфирии же я читала и слышала много и от вас, в школах родителей, и от других людей, которые лично знали его и пережили какой-то чудесный опыт рядом с ним. Имя «Порфирий» уже было в моем сердце, и я хотела бы дать это имя моему ребенку. Но как мы могли знать, что это именно он заступился за нас перед Богом, чтобы произошло чудо воскрешения из мертвых? Ответ мы получили примерно два месяца спустя.
Родоразрешение
После того как установлена и достоверно подтверждена внутриутробная смерть ребенка, женщине выдают направление на необходимые анализы и готовят к родоразрешению.
Если речь идет о маленьком сроке, то это будет аборт, который сравнительно легко и безболезненно переносят большинство женщин, так как процедура проходит под наркозом, и просыпается женщина уже без плода.
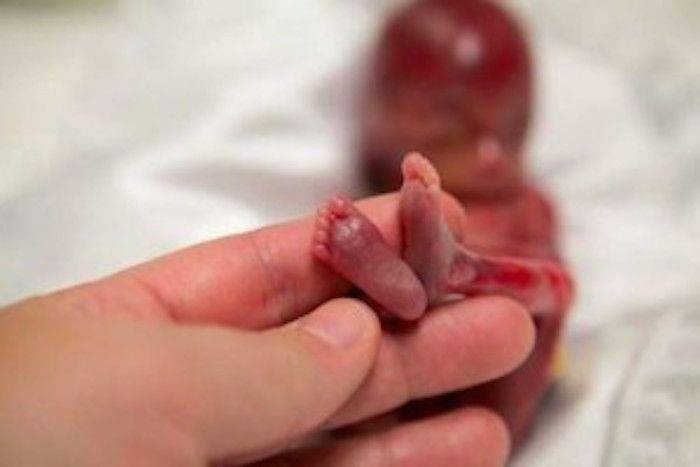
Если же срок беременности перешагнул порог двадцати четырех недель, то беременной предстоит пройти серьезное испытание, физическое и психологическое. После подготовки женщине введут гормон окситоцин, который спровоцирует сокращения матки и начало естественных родов. Пройдя схватки и потуги, так же как в случае с обычными родами, женщина разрешится от мертворожденного ребенка.
Последствия замирания второго эмбриона после 3 недель
Замирание одного из плодов на сроке от 3 недель — не такое редкое явление. Оно встречается в 2 – 7% случаев многоплодных беременностей. В основном это монохориальное многоплодие, когда два или несколько эмбрионов объединены общей оболочкой.
Естественно, что женщину, узнавшую о гибели одного из плодов одолевают страхи: выживет ли второй ребенок в таких условиях? Каковы риски? На эти вопросы ответить однозначно сложно, так как последствия замирания одного из плодов для жизнедеятельности второго зависят от срока, на котором произошёл сбой.
Гинекологи выделяют три периода:
До 10 недель беременности. Гибель одного из эмбрионов в 1 триместре никак не сказывается на самочувствии матери и развитии беременности в целом. Возможно, женщина заметит у себя кровянистые выделения, однако угрозы выкидыша не будет.
Существует миф, будет умерший эмбрион отравляет второй плод, особенно в случае общей оболочки, но научного подтверждения этому нет. Другое дело, если эмбрион погиб в результате генетического отклонения или врождённого заболевания, которому может быть подвергнут второй ребёнок. В этом случае беременность развивается нормально, но рождённый малыш будет иметь проблемы со здоровьем. Однако они будут обусловлены внутриутробной патологией, а не гибелью во время беременности второго плода.
10-13 недель. На этом сроке формируется плацента, богатая кровеносными сосудами. У однояйцевых близнецов, имеющих одну плаценту на двоих, присутствует анастомоз — соединение сосудов в единое русло. При гибели одного плода второй часто испытывает проблемы с кровоснабжением.
Проверить насколько это опасно можно обследуясь с помощью допплеровского УЗИ, четко показывающего кровоток. При отсутствии отклонений в циркуляции крови выживший плод развивается нормально. В остальных случаях (примерно 25%) развивается поражение головного мозга, и малыш может родиться с ДЦП или другой патологией. Риск гибели второго плода увеличивается в 2 раза.
Свыше 13 недель. Поздний срок беременности — самый опасный, причём не только для жизни будущего ребёнка, но и для матери. У неё высок риск развития синдрома диссеминированной внутрисосудистой коагуляции — нарушения свёртываемости крови, в результате чего у беременной увеличивается кровоточивость, выступает сыпь в виде кровянистых пятен, понижается давление и нарушается работа некоторых внутренних органов.
В этом случае женщина ложится в стационар до самых родов и постоянно принимает специальные препараты, влияющие на состав и свойства крови — антикоагулянты, антиагреганты, ангиопротекторы и пр.
Оставшийся в живых плод также страдает. Из-за нарушения кровотока, тело умершего малыша становится своеобразным резервуаром, куда собирается кровь, и живой плод будет обескровлен. Этого можно избежать, если вовремя предпринять соответствующие меры.
На фоне ДВК-синдрома у матери малыш испытывает сильное кислородное голодание, что увеличивает риск поражения головного мозга и рождения ребёнка с ДЦП. По этой причине в случае гибели одного из плодов на позднем сроке женщине в срочном порядке делают кесарево сечение.
Родители должны пройти процесс до конца
Центр поддержки семьи и материнства «МАТУЛЯ» в сотрудничестве с Минздравом давно работает с женщинами, перенесшими потерю ребенка на разных сроках, в том числе в первом триместре. Психологи организации прошли специальное обучение и имеют большой практический опыт, чтобы высказать свое мнение, как же семья должна прощаться со своими нерожденными детьми.
– Мы считаем, что родители должны пройти процесс до конца и что у них должно быть право распоряжаться останками своего ребенка на любом сроке потери, – говорит руководитель организации Вероника Сердюк. – Думать, что мы оказываем милость, жалеем психику родителей, не отдавая им погибший плод, – неправильный подход. Мы видим, что матери, не пережившие полноценного прощания, потом длительное время живут в депрессии, отказываются или боятся рожать снова. Забыть не получается. Нужно уважать эту жизнь, признавать, что она была вписана в историю семьи, отдавать ей необходимый почет. Процедура может быть разной, но она должна быть предложена, должен быть выбор. Я видела, как это происходит в зарубежных клиниках: когда рождается мертворожденный, вся семья приходит попрощаться, читают молитвы, обряжают тельце, делают фотографии
Важно, чтобы родители и их близкие знали, что можно обратиться к психологу, обсудить эту часть своей жизни, отрефлексировать и отгоревать
Мне кажется, этот вопрос нужно рассмотреть на уровне Минздрава. Возможно, не сразу это будет понятно, но потом станет нормой, как стало уже нормой предабортное консультирование, партнерские роды.
По мнению Вероники Сердюк, истоки проблемы в том, что масштабная абортивная практика прошлого и настоящего не сформировала в нашем обществе благоговения перед жизнью.

Что делать, если родившийся ребенок умирает?
Бывают трагические случаи, когда женщина рожает больное дитя, и ребенок явно не жизнеспособен. Он вот-вот умрет, счет идет на часы, порой минуты.
Пока малыш еще жив, маме надо показать ребенка. А вот от зрелища его смерти ее лучше избавить. Может быть, лучше отсоветовать маме геройствовать, если она считает, например, что обязана держать ребенка на руках до конца. Но если она решительно этого хочет и ее состояние адекватно, надо дать ей свободу поступить по ее выбору.
Очень важно не выбросить трупик малыша, не оставить его в больнице, чтобы его останки не утилизировали вместе с абортированными, а похоронить по-человечески. В ситуации, если семья верующая, ребенка важно как можно быстрее окрестить
Сделать это в экстремальной ситуации может любой человек, для таких случаев есть специальный чин. Тогда крещеный младенец становится ходатаем за семью перед Богом и для родителей это служит утешением
В ситуации, если семья верующая, ребенка важно как можно быстрее окрестить. Сделать это в экстремальной ситуации может любой человек, для таких случаев есть специальный чин
Тогда крещеный младенец становится ходатаем за семью перед Богом и для родителей это служит утешением.
Список реабилитационных центров для детей, рожденных с тяжелыми заболеваниями (Москва), куда можно обратиться для прохождения лечения:
Служба ранней помощи (СРП) – государственный бесплатный центр для детей от 0 до 4 лет
— с нарушением интеллекта
— с психическими заболеваниями и ранним детским аутизмом
— с нарушением опорно-двигательного аппарата
— с нарушением слуха
— с нарушениями зрения
— с комплексными нарушениями развития
— с синдромом Дауна
Москва, ул.Тихий тупик 3/2. Тел.: (495) 912-25-59, 912-63-21, 8-926-590-77-82
Благотворительный фонд «Даунсайд Ап» — бесплатная помощь семьям, воспитывающим детей с синдромом Дауна от 0 до 7 лет
Москва, ул. 3-я Парковая, д. 14А, телефон / факс: +7 (499) 367-10-00
Институт коррекционной педагогики РАО
Психологическое, нейро-психофизиологическое изучение детей и подростков; комплексное медико-психолого-педагогическое обследование и дифференциальная диагностика различных отклонений в развитии; разработка содержания и методов обучения детей с нарушениями слуха, зрения, речи; разработка содержания и методов обучения детей с интеллектуальными и эмоциональными нарушениями, задержкой психического развития, со сложной структурой нарушений.
ул. Погодинская, д. 8, корп. (м. Фрунзенская), (499) 245-04-52
Обыкновенное чудо (Детский психологический центр)
Занятия с детьми с гиперактивностью, задержкой психического и речевого развития, аутизмом, заиканием, гидроцефалией, судорожным синдромом, ДЦП, умственной отсталостью
Дербеневская наб., д. 1/2 (м. Павелецкая, Пролетарская), (495) 722-04-16
Православная служба помощи «Милосердие» (Группа дневного пребывания для детей-инвалидов): +7 (495) 542-00-00
Можно ли использовать рентген и обезболивание
Влияет ли излучение на беременность при кариесе, как защитить малыша в утробе от вредного воздействия? Иногда в процессе терапии без данного метода не обойтись, однако во время вынашивания плода он противопоказан. В редких случаях возможны исключения, но врачи все равно стараются к ним не обращаться.
Современная аппаратура, используемая в клинике «Дентика» дает минимальные дозы облучения при использовании особых датчиков. Если стоматолог все-таки принял решение о проведении процедуры, на беременную надевается специальный свинцовый фартук, защищающий маленького человека внутри. И даже при таких защитных мерах подобная диагностика категорически не рекомендуется.
Что касается анестезии, здесь все более лояльно. В гестационном периоде приветствуются средства местного действия (наружные гели и мази, инъекции в десну). Они показаны не ранее чем с 14 недели, то есть по завершении процесса формирования плаценты, которая защищает ребенка от внешних факторов.
Симптомы гипоксии плода
Признаки гипоксии плода: вначале недостаток кислорода возбуждает двигательный центр мозга ребёнка. Клинически это проявляется учащением силы и частоты движений, тахикардией (учащённое сердцебиение) у плода. При срыве компенсаторных механизмов и накоплении углекислого газа в крови происходит угнетение двигательной активности и сердечной деятельности. Внешние проявления – отсутствие или снижение частоты и силы движений, замедление сердцебиения плода (брадикардия). Однако подобные симптомы характерны для остро возникшей гипоксии. Кроме того, метод оценки субъективный. Исследования показали, что эффективность такой диагностики очень низка. Но, отсутствие движений плода в течение 12 часов – повод для обращения за медицинской помощью.
Косвенные признаки гипоксии при рождении – мутные зелёные околоплодные воды из-за присутствия в них мекония, синюшность кожных покровов, низкая оценка по шкале Апгар.
Хроническую гипоксию распознать без инструментальных методов сложно. Для диагностики внутриутробной гипоксии плода применяется кардиотокография (метод регистрации частоты сердечных сокращений плода и тонуса матки) и УЗИ.
Диагностика гипоксии плода: кардиотокография регистрирует ЧСС плода и сокращение мышц матки. В норме в минуту сердце ребёнка делает 120-160 ударов в минуту. Неустойчивая или низкая ЧСС плода свидетельствует о гипоксии. В настоящее время метод применяется в автоматизированных устройствах. Их называют антенатальными кардиомониторами. Оборудование позволяет следить за состоянием ребёнка перед и во время родов без участия человека.
Для плановых исследований большее распространение получило УЗИ плода с допплерометрией сосудов. Метод позволяет определить величину кровотока по заданным сосудам – артериям и венам пуповины, магистральным сосудам и средней мозговой артерии плода. Замедление кровотока является признаком гипоксии.
Косвенным признаком гипоксии плода на УЗИ также считают несоответствие веса и размеров плода сроку беременности (задержка внутриутробного развития).
Русская рулетка
Формируется уродливая тенденция, иначе назвать это невозможно, к извращенному пониманию «естественного» родительства с полным отрицанием медицинского наблюдения и вмешательства, к отказам от любых манипуляций, которые могли бы предотвратить беду. Женщина «лучше знает» — это игра в русскую рулетку. Иногда везет, иногда нет.
Если женщина вынашивает и рожает своего первого ребенка, полагаясь исключительно на свои ощущения, она не имеет морального права вещать во всеуслышание, как здорово и прекрасно ей было родить в собственной ванне (тут, впрочем, могут быть варианты), без мельтешения перед глазами медицинского персонала и разного рода вмешательств в «естественный процесс». Ей просто повезло. Истинный узел пуповины, короткая пуповина, обвитие по принципу портупеи, преждевременная отслойка плаценты, слабость родовой деятельности в потужном периоде (и еще множество обстоятельств, но, пожалуй, и этого хватит) – это то, что даже для врачей в роддоме по объективным причинам может стать полной неожиданностью. Но там хотя бы больше возможностей предотвратить трагический исход. В собственной ванне шанс для плода стать ребенком при такой патологии – 0,0%.
Если женщина пишет отказ от рекомендованного прерывания беременности по медицинским показаниям, потому что она верит вселенной больше, чем врачам, установившим у плода патологию, несовместимую с жизнью, она не имеет морального права перекладывать вину за случившуюся трагедию на медицину, которая «не спасла и не предотвратила». Если бы медицина могла все, люди жили бы вечно.
Если женщина с тяжелейшей патологией (со стороны сердечно-сосудистой или эндокринной систем, опорно-двигательного аппарата, или на фоне иммуносупрессивной терапии и т.д.) решила пойти ва-банк, рискнуть своей жизнью и родить ребенка, она должна понимать, что в случае чего, цена может оказаться вдвое выше.
Если женщина, получившая долгожданную беременность методом ЭКО, отказывается от редукции одного плодного яйца, несмотря на то, что это многократно повысит ее шансы иметь 1-2 здоровых детей, вместо 3 с высоким риском глубокой недоношенности, врожденных патологий и других осложнений, она должна отдавать себе отчет, что решение иметь все и сразу – целиком зона ее ответственности, последствия которой могут закончиться трагедией.
«Таким роженицам лучше не встречаться с матерями здоровых детей»

В настоящий момент роды с внутриутробной гибелью плода проходят строго в тех роддомах, которые имеет так называемое 2-е акушерское отделение, или обсервацию. Это своего рода «роддом в роддоме» с более строгими санитарными правилами, регулярной дезинфекцией, палатами на одного, максимум на двух человек. Обычно сюда поступают роженицы с разного рода инфекциями – от банального ОРВИ до ВИЧ. Рожают в отдельных боксах.
«Это происходит только по одной причине – чтобы роженицы имели возможность не встречаться с другими женщинами, родившими здоровых детей. Это для их же спокойствия», — объясняет Роман Гетманов, акушер-гинеколог Московской городской клинической больницы №70.
Роды с мертвым ребенком – это все равно роды. Протоколы в подавляющем большинстве ситуаций запрещают делать кесарево сечение, поскольку есть риск заражения крови. На условиях анонимности акушер-гинеколог одной из частных клиник Москвы поясняет, что в такой ситуации врачи находятся в постоянном ожидании осложнений, опасаются сепсиса, поэтому обычно стимулируют пациентку, не дожидаясь, когда роды начнутся самостоятельно.
По ее словам, узнав о том, что ребенок в утробе мертв, российские врачи предпочитают действовать быстро. Так, если диагноз установлен в женской консультации во время УЗИ, вызывается «скорая», женщину отвозят в больницу и экстренно родоразрешают, вероятнее всего, с обезболиванием.
В зарубежной практике, напротив, возможна тактика выжидательная – разумеется, если у беременной нет осложнений, например, кровотечения, и с контролем анализов крови, давления, сердечного ритма. Например, канадское исследование приводит такие цифры: более трех четвертей женщин самопроизвольно рожают в течение двух недель после смерти плода, большая часть остальных — в течение четырех недель с момента гибели ребенка. При этом, чем раньше в течение беременности ребенок умер в утробе, тем позже могут начаться роды, и чем более зрелый плод, тем меньше времени понадобится организму, чтобы его отторгнуть.
Внутриматочная терапия при врожденном кистозном аденоматозном дефекте
Легкие у плода разделены на доли: три справа и два слева. Врожденный кистозный аденоматозный дефект является патологией одной или нескольких долей. Киста представляет собой плотный пузырек, заполненный жидкостью. Соответственно кистозный участок не работает как нормальная легочная ткань. Чем больше кист, тем хуже состояние ребенка.
Врожденный кистозный аденоматозный дефект развивается с одинаковой частотой с обеих сторон легких. Однако это редко происходит с обеих сторон.
Большинство кист сокращаются самостоятельно или достаточно малы, чтобы не вызывать проблем. Однако очень большие кисты могут давать очень серьезные осложнения, поэтому женщинам с такой патологией у плода показано дородовое хирургическое вмешательство.
Большинство случаев врожденных кистозных аденоматозных заболеваний диагностируется с помощью УЗИ плода.
Причины поражений плода и новорожденных детей
Основные детские инфекции иногда называют даже «классическими»— настолько типичны они для детского возраста. Все они имеют единый воздушно-капельный механизм передачи возбудителей. Для большинства из них существуют или уже разрабатываются эффективные меры специфической профилактики на основе конструирования вакцинных и сывороточных препаратов.
Однако детскими капельными инфекциями далеко не исчерпывается проблема инфекционной патологии детского возраста. Надо выделить специальную группу для заразных болезней, формально не относящихся к категории детских инфекций, но играющих большую роль в детской патологии.
Речь идет прежде всего об инфекционных заболеваниях плода и новорожденных
Этой проблеме уделяется сейчас огромное внимание, поскольку, по данным статистики, охватывающей многие страны мира, частота гибели плода от микробов и вирусов колеблется в пределах 15—30% по отношению к общему числу погибших плодов
То есть в среднем четверть всех нарушений течения беременности, окончившихся смертью зародыша, обусловлена инфекционными агентами.
Инфекционные болезни продолжают играть существенную роль и в ранней детской смертности, причиной которой нередко оказываются стафилококковые, стрептококковые и кишечные инфекции. Поэтому целесообразно остановиться и на характеристике данных групп инфекционных болезней.
Это совершенно необходимо, поскольку, например, доля детей среди больных острыми кишечными инфекциями достигает 60—70%! При этом обратите также внимание на нарушения нормальной микрофлоры кишечника (дисбактериоз), принявшее сейчас угрожающий характер. Проблеме инфекционной патологии во время внутриутробного развития человеческого, зародыша придается сейчас серьезное внимание
Одна из причин этого — широкое распространение наследственных и хромосомных заболеваний. Такие больные встречаются на приемах врачей любой специальности. Они занимают 20—30% коечного фонда в детских неврологических, гематологических, глазных и других больницах
Проблеме инфекционной патологии во время внутриутробного развития человеческого, зародыша придается сейчас серьезное внимание. Одна из причин этого — широкое распространение наследственных и хромосомных заболеваний
Такие больные встречаются на приемах врачей любой специальности. Они занимают 20—30% коечного фонда в детских неврологических, гематологических, глазных и других больницах.
Существуют самые различные — генетические, травматические и иные причины этих заболеваний. Значительная часть случаев поражений подобного рода связана также с инфицированием плода на ранних стадиях его развития. По частоте таких последствий инфекционные болезни, по-видимому, мало уступают химическим воздействиям, которые считаются главной причиной пороков развития человеческого организма.
Заключение экспертов
Распутывать этот самый клубок пришлось три года.
Новость по теме
В Алтайском крае врача-педиатра осудили за смерть ребенка
«Сначала это дело было уголовным, потом, когда появился термин «мертвый плод», все перешло в гражданскую плоскость, — говорит Татьяна. — Мне пришлось заказывать независимую медицинскую экспертизу, потому что проверка местного Минздрава никаких нарушений Курьинских медиков не обнаружила».
По словам женщины, она и сама внимательно изучала медицинскую литературу на тему родоразрешения, и уже видела ошибки гинеколога.
В заключении экспертизы называются такие огрехи: не было полноценного КТГ мониторинга во время родов, алгоритм действий медиков во время освобождения плечиков был неверный.







