SQLITE NOT INSTALLED
Симптомы
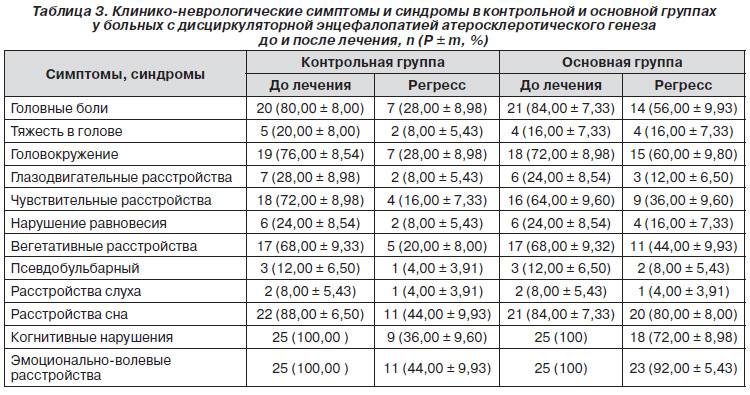
Признаки энцефалоптии зависят от локализации очага разрушения, а также степени развития заболевания. Наиболее часто пациенты и их родственники сталкиваются со следующими симптомами:
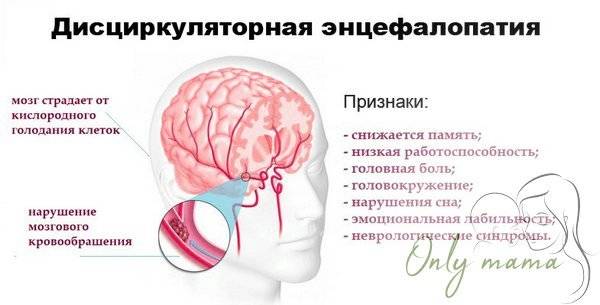
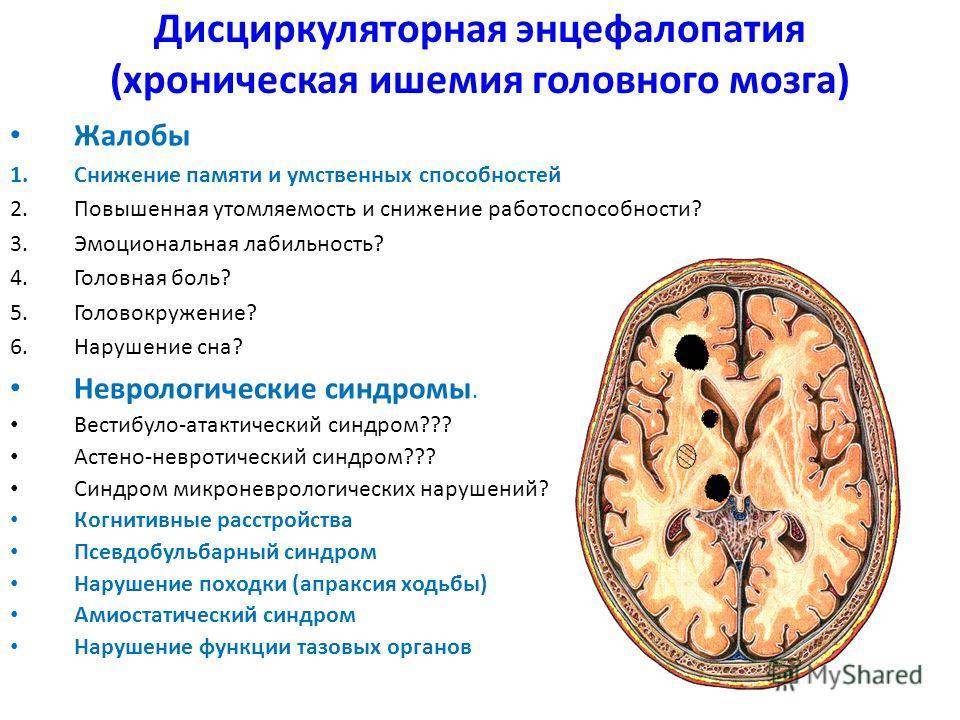
головная боль: может захватывать всю голову или концентрироваться в отдельных ее участках; интенсивность зависит от степени поражения и постепенно нарастает; болевые ощущения плохо купируются приемом анальгетиков;
головокружение: возникает эпизодически, сопровождается потерей ориентации в пространстве; нередко человек вынужден пережидать это состояние в постели, поскольку малейшее движение способствует усилению симптома; состояние часто сопровождается постоянной тошнотой и рвотой;
нарушения когнитивных функций: постепенное снижение способности адекватно мыслить является характерным признаком энцефалопатии; человек постепенно становится забывчивым, рассеянным, плохо концентрирует внимание на конкретном процессе и с трудом переключается между различными занятиями;
эмоциональные и поведенческие нарушения: человек с трудом контролирует свои эмоции, становится раздражительным, плаксивым, быстро возбуждается; по мере прогрессирования заболевания возникает апатия, депрессия и полное нежелание делать что-либо;
увеличение или уменьшение тонуса мышц; часто сопровождается гиперкинезами (дрожью в конечностях, навязчивыми движениями и т.п.);
снижение зрения и слуха;
повышенная метеочувствительность.
У одних пациентов преобладают расстройства поведения, другие перестают нормально владеть своим телом; у третьих страдают, в основном, органы чувств. В тяжелых случаях человек требует постоянного ухода и наблюдения окружающих.
Перинатальная форма синдрома
Подобный диагноз пациенту ставится, если присутствует неуточненная энцефалопатия. Данный термин говорит только о том, что поражение «серого вещества» развилось в перинатальном возрасте (с 28 неделе беременности и до 8 дней жизни ребенка).
Перинатальная форма энцефалопатии у малышей может образоваться по различным причинам:
- вынашивание ребенка во взрослом или раннем возрасте,
- продолжительное лечение бесплодия, выкидыши и аборты,
- энцефалопатия у новорожденного зачастую развивается из-за болезней матери, перенесенных ей в период вынашивания ребенка (диабет, порок сердца, гипертония, оперативное вмешательство, недуги почек, некоторые виды гриппа),
- угроза прерывания беременности,
- вредные увлечения: употребление спиртных коктейлей, табачных изделий,
- прием медикаментозных препаратов,
- токсикозы, влияние радиационного излучения.
Врожденной формой энцефалопатии можно считать и ту, которая развилась в результате осложнений во время родовой деятельности: травма, медленные или скоротечные роды, отслойка плаценты, узкие бедра у матери и большой размер головы у малыша, неправильное расположение плода.
Резидуально органическое поражение может появиться и в самые первые дни жизни новорожденного, из-за инфекций гнойного характера, гемолитического заболевания или сложного хирургического вмешательства. Во всех этих ситуациях высок риск возникновения гипоксической энцефалопатии.
Диагностика
Диагностикой и лечением энцефалопатии занимается врач невролог. Обследование пациента включает в себя:
- опрос: сбор жалоб и анамнеза; в обязательном порядке уточняются сведения о перенесенных заболеваниях, травмах, факторах риска, время появления первых нарушений, скорость развития и т.п.;
- неврологический осмотр: оценка рефлексов, чувствительности, мышечной силы, двигательной функции;
- электроэнцефалографию (ЭЭГ): оценка электрических импульсов, возникающих в процессе работы мозга; позволяет выявить признаки эпилепсии, воспаления, наличия опухолей и т.п.;
- УЗДГ сосудов головного мозга и шеи: оценивает качество кровотока в крупных сосудах, выявить участки сужения, оценить объем поступающей крови;
- реоэнцефалография: дополняет УЗДГ, позволяет оценить тонус и эластичность сосудов, обнаружить тромбы;
- ангиография: рентгенологическое исследование сосудов с помощью введения в них контрастного вещества;
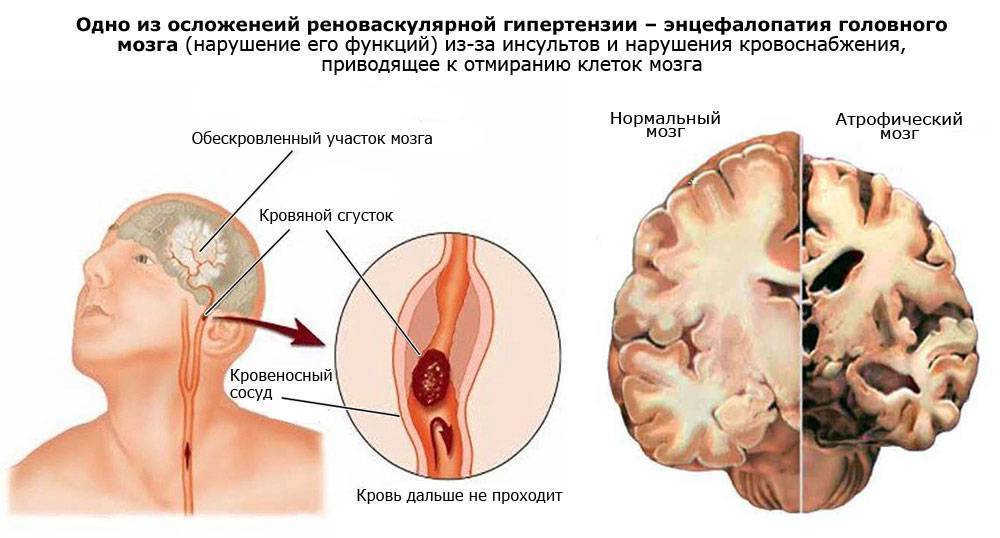
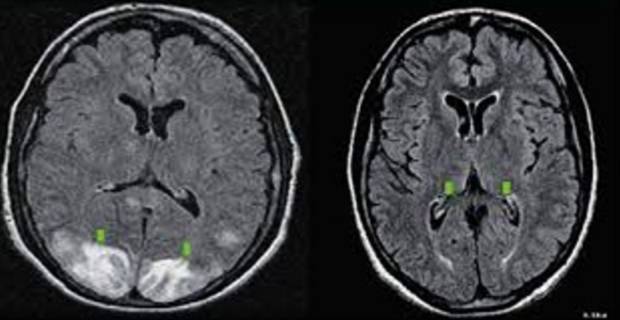
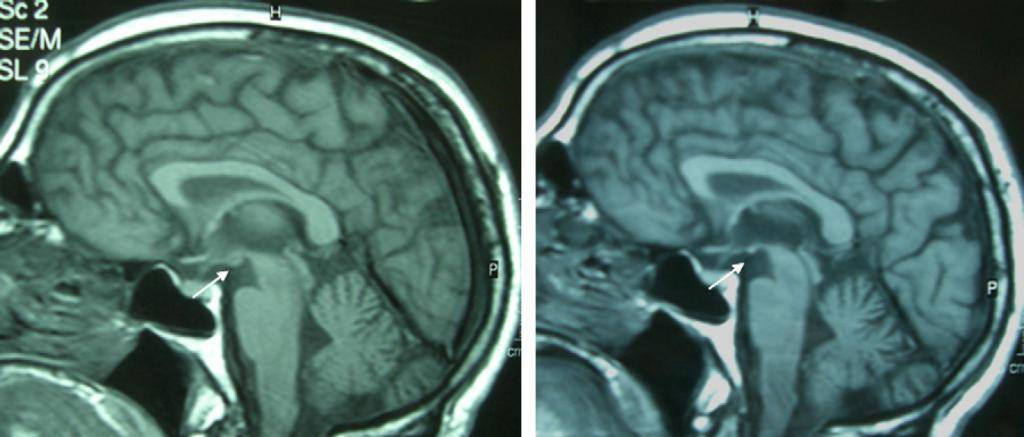
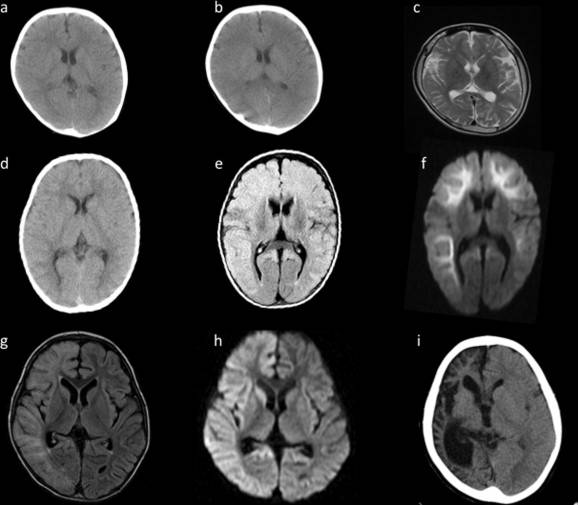
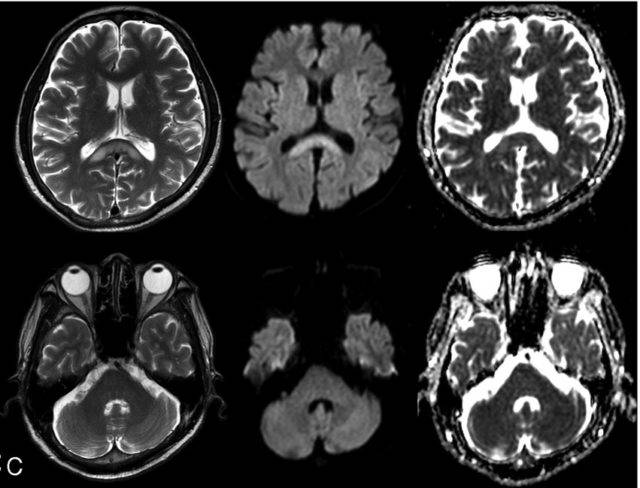
- КТ и МРТ: позволяют обнаружить очаги склероза, опухоли, воспалительные очаги последствия инсульта и другие структурные изменении;
- анализы крови (общий, биохимический): дают возможность оценить работу почек, печени, поджелудочной железы, выявить токсины, которые могут повлиять на состояние головного мозга.
При необходимости могут быть назначены другие анализы и обследования, а также консультации специалистов для точного определения причины энцефалопатии.
Терапия болезни и ее прогноз
Лечение зависит от причины, симптомов и тяжести заболевания
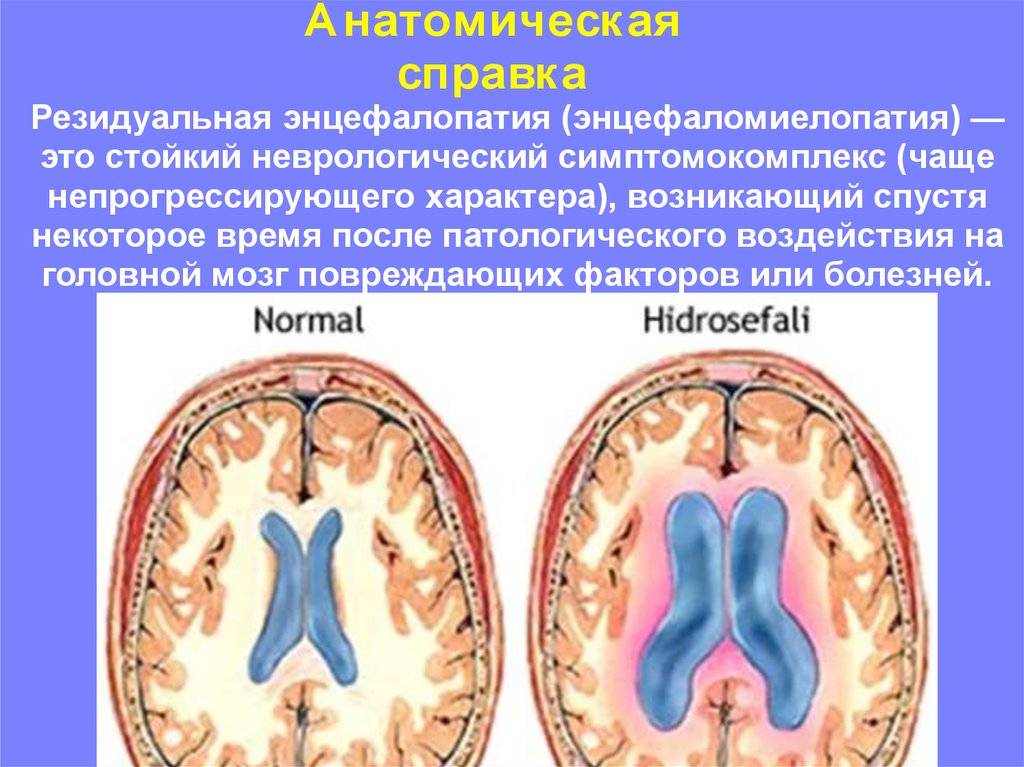
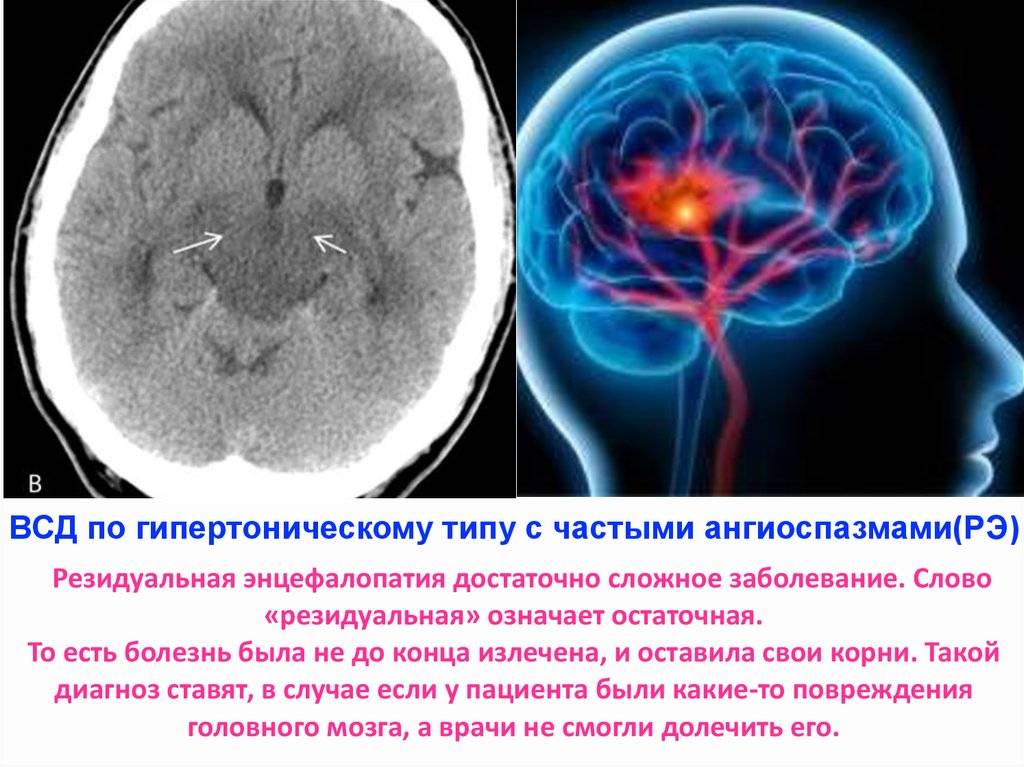
Лечение резидуальной энцефалопатии – комплексная процедура, порядок реализации которой определяется для каждого пациента в индивидуальном порядке. Как правило, терапия носит медикаментозный характер.
В зависимости от особенностей конкретно взятого больного ему могут быть назначены:
- противовоспалительные препараты нестероидной формации
- антиконвульсанты
- ноотропные средства для улучшения кровоснабжения мозга
- гормональные медикаменты
- витаминные комплексы
Способ приема препаратов также индивидуален. Для некоторых пациентов достаточно таблетированных медикаментов, а другим – способно помочь только внутривенное введение лекарств. Помимо основы лечения – препаратов, также назначаются:
- антисимптоматические методы терапии
- массажи
- физиотерапия
- ЛФК
- процедуры иглоукалывания
- краниальная остеопатия
Хирургическое вмешательство при резидуальной энцефалопатии требуется крайне редко, в силу его бессмысленности. Основными и, пожалуй, единственными существенными назначениями к операции на мозгу является факт наличия внутричерепных опухолей или сильных черепно-мозговых травм. В остальных случаях используются только медикаментозные и процедурные методики терапии.
Следует отметить, что для большинства больных резидуальной энцефалопатии выносится положительный прогноз терапии недуга. Однако в этом плане немаловажную роль играют тяжесть протекающей патологии и патогенез ее развития. Естественно, в крайне сложных и запущенных случаях благоприятный прогноз давать никто и никому не будет. При иных же обстоятельствах грамотно организованная терапия вполне способна полностью или частично побороть резидуальную энцефалопатию.
Возможные осложнения и профилактические меры
Если патология была выявлена на поздней стадии, то полностью восстановить функции мозга будет невозможно
К сожалению, при запоздалом обращении к доктору или неправильно организованной терапии резидуальная энцефалопатия нередко провоцирует развитие осложнений.
Основными последствиями течения недуга принято считать:
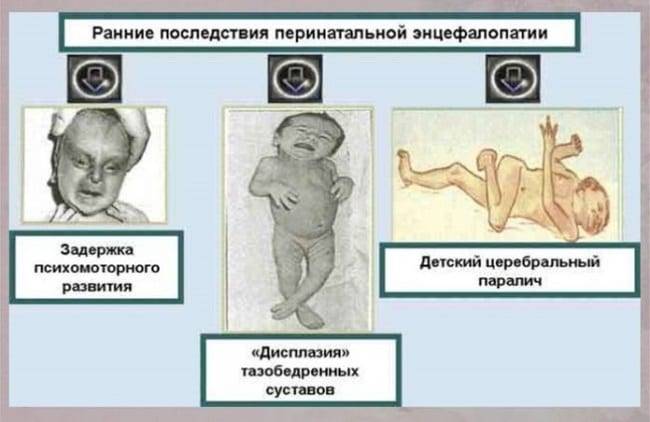
- церебральный паралич
- гидроцефалию
- вегето-сосудистую дистонию
- остаточные дисфункции головного мозга
- болезнь Паркинсона
- гипертензии мозга
- развитие эпилепсии
- кому
Снизить риски развития как осложнений, так и необратимых последствий в головном мозге несложно. Достаточно вовремя организовать терапию и придерживаться некоторых профилактических мер.
Среди последних следует выделить:
- Периодические обследования в кабинете невролога.
- Ведение здорового образа жизни.
- Ограничение от сильных эмоциональных потрясений и стрессов.
- Своевременная терапия всех заболеваний организма.
- Частые прогулки на свежем воздухе.
Естественно, профилактика – не гарантия резидуальной энцефалопатии или ее осложнений, однако при грамотной реализации вполне способна помочь. Как минимум, принятие отмеченных мер ускорит процесс терапии неврологических поражений и снизит характер их проявления.
Подробнее о патологии можно узнать из видео:
Так как немалое количество диагнозов с резидуальной энцефалопатией ставится новорожденным детям, отдельное внимание на важность отказа от вредных привычек и здорового образа жизни следует уделить будущим мамам. Не забывайте, что соблюдение подобных мер имеет колоссальное значениу для здоровья плода, поэтому отказываться от них, хотя бы, на период беременности недопустимо
Пожалуй, на этом по теме сегодняшней статьи наиболее важные положения подошли к концу
Надеемся, представленный материал был для вас полезен и дал ответы на интересующие вопросы. Здоровья вам!
Пожалуй, на этом по теме сегодняшней статьи наиболее важные положения подошли к концу. Надеемся, представленный материал был для вас полезен и дал ответы на интересующие вопросы. Здоровья вам!
Резидуальная энцефалопатия: симптомы, признаки, проявление, осложнения
Уважаемая Екатерина!Перинатальная резидуальная энцефалопатия в последние годы часто наблюдается в клинической практике детского рефлексотерапевта – невролога. Она чаще всего связана с патологией матери во время беременности, периодом родов и первыми неделями после рождения малыша.
Основные причины: токсикозы и гестозы беременности, внутриутробная гипоксия (недостаток кислорода), внутриутробные инфекции, резус конфликт, недоношенность или переношенность, плохая экология, родовые травмы, преждевременная отслойка плаценты, угроза выкидыша, обвитие пуповиной, низкая квалификация акушеров, ядерная желтуха, билирубинемическая интоксикация, возраст беременной более 36 лет или менее 16 лет, алкогольная или никотиновая зависимость у матери малыша, прием лекарственных средств во время беременности.
Опасность данного заболевания заключается в том, что его последствия зависят от степени тяжести энцефалопатии. 1 степень тяжести при своевременном и адекватном лечении вылечивается полностью. 2 степень тяжести требует сложной многоэтапной терапии, которая может занимать период от 6 месяцев до 2 лет. 3 степень тяжести характеризуется наличием грубой неврологической патологии, вплоть до детского церебрального паралича, который, естественно лечится годами.
Исходы
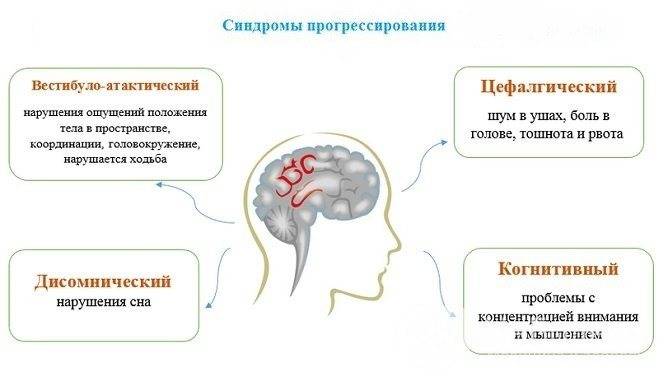
Нужно отметить, что даже легкая степень тяжести резидуальной энцефалопатии может в дальнейшей жизни сказаться на формировании умственных навыков ребенка. Часто после нее формируются минимальная мозговая дисфункция, синдром дефицита внимания и гиперактивности, легкая умственная отсталость, задержка психического и речевого развития, возникают проблемы обучения в школе, плохая усвояемость учебного материала, трудности мышления и запоминания, ошибки в письме, чтении и счете. В подростковом возрасте часто развиваются вегето-сосудистая дистония, церебрастенический синдром, обмороки, постоянная усталость, психологические и психические нарушения, нарушения когнитивной функции, головная боль, повышенная возбудимость, перепады внутричерепного давления, эпилепсия, невропатия, нарушения сна, головокружения, детские неврозы.
Проявления
У маленьких детей на первом году жизни при энцефалопатии может быть сниженный или повышенный мышечный тонус, отставание в психическом, моторном и речевом развитии, срыгивания, вздрагивания, плач, повышенная судорожная готовность, нарушения сосательного и глотательного рефлексов, тошнота, рвота, запрокидывание головки, неадекватные реакции, нарушения психофизического развития, кровотечения из носа и многое другое. На 1 – 3 году жизни часто ставятся диагнозы: ДЦП, ЗПРР, ЗПР, ЗПМР, ЗУР, РДА, алалия, олигофрения, аутистическое поведение.
Лечение
Лечение энцефалопатии смешанного генеза, прежде всего, должно быть направлено на устранение всех патологических влияний. Необходимо контролировать уровень артериального давления, сахара, следить за липидограммой. При токсическом повреждении мозга следует устранить действие вещества, по возможности провести дезинтоксикацию организма.
Также всем больным при лечении энцефалопатии смешанного генеза показаны нейропротективные и метаболические препараты. Также в зависимости от выраженности синдромов назначаются препараты, влияющие на головокружение, метаболические процессы, ноотропные препараты при снижении когнитивных функций.
Заболевания представляет собой сложную проблему. Все больные должны находиться под наблюдением врачей-неврологов или терапевтов по месту жительства. Также всем больным рекомендовано прохождение стационарного лечения хотя бы 1 раз в год, ведь полное излечение невозможно, а длительный период без лечения может привести к значительному усилению всех проявлений.
Причины патологии
К энцефалопатии могут привести следующие заболевания и факторы:
- болезни, характеризующиеся нарушением кровообращения: гипер- или гипотония, заболевания верхних отделов позвоночника, сахарный диабет, атеросклероз, инсульты и пр.;
- травмы головного мозга;
- заболевания матери при беременности (приводят к развитию врожденной энцефалопатии у младенца);
- отравления и интоксикации: злоупотребление спиртным, токсические вещества на производстве, яды и пр.;
- тяжелые заболевания печени, что связано с ухудшением обезвреживания токсинов и продуктов распада и поражению ими мозга;
- почечная недостаточность и связанный с этим высокий уровень мочевой кислоты, которая поражает мозг;
- облучение: лучевая терапия при онкологических заболеваниях, радиоактивное воздействие и пр.
Почему появляется физиологическая желтуха
Желтушную окрашенность кожи малыша дает билирубин – продукт распада гемоглобина, который содержится в эритроцитах. В норме у человека ежедневно погибает около 1% всех эритроцитов, а освободившийся билирубин тут же обезвреживается специальными печеночными ферментами и выводится наружу системой выделения.
У новорожденных обычно очень высокий уровень гемоглобина, который постепенно снижается. То есть процесс гибели эритроцитов и освобождения билирубина у новорожденного гораздо интенсивнее, чем у взрослого человека. А функции печени еще не до конца отлажены, и специальных печеночных ферментов для обезвреживания билирубина просто не хватает. Поэтому билирубин проникает в клетки кожи и окрашивает ее в желтые тона.
При этом заметного ухудшения самочувствия, изменений в размерах внутренних органов, как это бывает при патологической желтухе, а также цвета кала и мочи, не наблюдается.
Второй причиной возникновения у новорожденного желтухи является потеря жидкости ребенком в первые дни после рождения и маленький объем молозива.
Физиологическая желтуха новорожденных длится около трех недель. В течение этого времени печень малыша налаживает свои функции и приобретает способность справляться с задачей нейтрализации билирубина, которого, кстати, с течением времени освобождается все меньше.
Иногда течение желтухи новорожденных более длительное, но это не всегда говорит о патологии – иногда это связано с грудным вскармливанием. В этом случае желтушка также считается физиологическим процессом и проходит самостоятельно. Но затяжное течение желтухи обязательно требует осмотра педиатра, а иногда и дополнительных исследований.
Лечение в клинике «Энергия здоровья»
Врачи клиники «Энергия здоровья» всегда готовы принять пациента любого возраста. Мы проведем тщательное обследование, выявим возможные причины энцефалопатии и примем все меры по ее устранению:
- назначим наиболее подходящую терапию, распишем курс лечения и частоту его повторения;
- проведем все необходимые манипуляции (постановка капельницы, внутривенные и внутримышечные инъекции) в комфортабельных условиях дневного стационара и манипуляционного кабинета;
- дополним терапию современными физиотерапевтическими процедурами;
- проведем курс массажа и назначим ЛФК для максимальной эффективности.
Наши неврологи будут контролировать состояние пациента и корректировать лечение при необходимости. Лечение энцефалопатии – это длительный и сложный процесс, но мы готовы за него взяться.
Виды
Врачи выделяют врожденную и приобретенную энцефалопатию. Первая возникает на фоне неправильного течения беременности или родов и, зачастую, развивается еще во время пребывания плода в утробе матери. Ее признаки обнаруживаются сразу после родов или появляются в первые недели жизни. Диагностикой и лечением этого состояния занимаются неонатологи и педиатры.
Приобретенная энцефалопатия встречается уже во взрослом возрасте. Она подразделяется на несколько видов в зависимости от причины гибели нейронов:
- посттравматическая: возникает на фоне перенесенной черепно-мозговой травмы; зачастую, развивается уже через несколько лет после нее и нередко приводит к тяжелым расстройствам психики;
- токсическая: связана с острым или хроническим отравлением организма алкоголем, ядами, наркотическими препаратами, лекарственными средствами, солями тяжелых металлов и т.п.; нередко в рамках этого вида отдельно выделяют алкогольную энцефалопатию;
- метаболическая: связана с нарушением обмена веществ в организме; выделяют следующие подвиды патологии:
- печеночная: возникает при поражении печени или желчевыносящих путей;
- уремическая: связана с нарушением работы почек;
- диабетическая: является одним из частых осложнений сахарного диабета, возникает на фоне стойкого нарушения микроциркуляции и повышения вязкости крови;
- аноксическая: развивается после перенесенной клинической смерти и связана с кислородным голоданием головного мозга с последующим развитием «метаболической бури»;
- синдром Гайе-Вернике: энцефалопатия, вызванная дефицитом витамина В1;
- панкреатическая: является осложнением воспаления поджелудочной железы;
- гипогликемическая: возникает на фоне резкого снижения глюкозы крови;
- дисциркуляторная: связана с нарушением циркуляции крови в сосудах головного мозга; различают несколько форм патологии:
- атеросклеротическая: развивается из-за атеросклероза и утолщения стенок сосудов;
- гипертоническая: связана со стойким повышением артериального давления;
- венозная: возникает из-за нарушения венозного оттока крови.
В зависимости от скорости развития процесса выделяют энцефалопатию острую и хроническую. Первая может развиться в течение нескольких дней или часов, чаще возникает на фоне сильной интоксикации, травмы, инфекционного процесса. Хронический процесс может протекать годами и десятилетиями.
Перинатальная форма
Перинатальная энцефалопатия – распространенная этиологическая форма патологического процесса, обозначающая внутриутробное церебральное поражение нервной системы плода по ряду причин. Понятие введено еще в 1976 году. Она развивается с III триместра беременности до 7–10-го дня жизни. Перинатальная форма диагностируется в первые месяцы жизни малыша. Выделяют следующие ее виды:
- билирубиновая – основная причина заключается в отравлении нервных клеток билирубином из-за застоя желчи;
- резидуальная энцефалопатия, когда истинную причину выяснить затруднительно, а первые симптомы проявляются намного позже, уже по мере гибели нервных клеток;
- постгипоксическая ишемическая – возникает из-за закупорки сосудов и гипоксии;
- эпилептическая – возникает при высокой судорожной активности;
- транзиторная – эпизодическое нарушение мозгового кровообращения;
- неуточненная форма – причины поражения остаются невыясненными, иногда это целый ряд различных негативных факторов.
При возникновении патологии у новорожденных повышается риск развития судорожного синдрома в позднем возрасте. Резидуальная форма болезни требует особого внимания из-за скрытого течения и начала.
Эпилепсия МКБ
КЛАСС VI БОЛЕЗНИ НЕРВНОЙ СИСТЕМЫ (G00-G99)
МКБ 10 эпилепсия
Начало → БОЛЕЗНИ НЕРВНОЙ СИСТЕМЫ (G00-G99) → ЭПИЗОДИЧЕСКИЕ И ПАРОКСИЗМАЛЬНЫЕ РАССТРОЙСТВА (G40-G47) → Эпилепсия
G00-G99 Болезни нервной системы
G40-G47 Эпизодические и пароксизмальные расстройства
G40 Эпилепсия
Исключены: синдром Ландау-Клеффнера (F80.3)
судорожный припадок БДУ (R56.8)
эпилептический статус (G41.-)
паралич Тодда (G83.8)
-
-
- G40.0 Локализованная (фокальная) (парциальная) идиопатическая эпилепсия и эпилептические синдромы с судорожными припадками с фокальным началом
- G40.1 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с простыми парциальными припадками
- G40.2 Локализованная (фокальная) (парциальная) симптоматическая эпилепсия и эпилептические синдромы с комплексными парциальными судорожными припадками
- G40.3 Генерализованная идиопатическая эпилепсия и эпилептические синдромы
- G40.4 Другие виды генерализованной эпилепсии и эпилептических синдромов
- G40.5 Особые эпилептические синдромы
- G40.6 Припадки grand mal неуточненные (с малыми припадками или без них)
- G40.7 Малые припадки неуточненные без припадков grand mal
- G40.8 Другие уточненные формы эпилепсии
- G40.9 Эпилепсия неуточненная
-
- G41 Эпилептический статус
- G41.0 Эпилептический статус grand mal (судорожных приступов)
- Исключено: эпилепсия парциальная непрерывная (G40.5)
- G41.1 Зпилептический статус petit mal (малых приступов)
- G41.2 Сложный парциальный эпилептический статус
- G41.8 Другой уточненный эпилептический статус
- G41.9 Эпилептический статус неуточненный
- G43 Мигрень
- Исключено: головная боль БДУ (R51)
- G43.0 Мигрень без ауры
- G43.1 Мигрень с аурой
- G43.2 Мигренозный статус
- G43.3 Осложненная мигрень
- G43.8 Другая мигрень
- G43.9 Мигрень неуточненная
- G44 Другие синдромы головной боли
- Исключено: атипичная лицевая боль (G50.1)
- головная боль БДУ (R51)
- невралгия тройничного нерва (G50.0)
- G44.0 Синдром #171;гистаминовой#187; головной боли
- G44.1 Сосудистая головная боль, не классифицированная в других рубриках
- G44.2 Головная боль напряженного типа
- G44.3 Хроническая посттравматическая головная боль
- G44.4 Головная боль, вызванная применением лекарственных средств, не классифицированная в других рубриках
- G44.8 Другой уточненный синдром головной боли
- G45 Преходящие транзиторные церебральные ишемические приступы и родственные синдромы
- Исключено: неонатальная церебральная ишемия (P91.0)
- G45.0 Синдром вертебробазилярной артериальной системы
- G45.1 Синдром сонной артерии (полушарный)
- G45.2 Множественные и двусторонние синдромы церебральных артерий
- G45.3 Преходящая слепота
- G45.4 Транзиторная глобальная амнезия
- Исключено: амнезия БДУ (R41.3)
- G45.8 Другие транзиторные церебральные ишемические атаки и связанные с ними синдромы
- G45.9 Транзиторная церебральная ишемическая атака неуточненная
- G46* Сосудистые мозговые синдромы при цереброваскулярных болезнях (I60-I67+)
- G46.0* Синдром средней мозговой артерии (I66.0+)
- G46.1* Синдром передней мозговой артерии (I66.1+)
- G46.2* Синдром задней мозговой артерии (I66.2+)
- G46.3* Синдром инсульта в стволе головного мозга (I60-I67+)
- G46.4* Синдром мозжечкового инсульта (I60-I67+)
- G46.5* Чисто двигательный лакунарный синдром (I60-I67+)
- G46.6* Чисто чувствительный лакунарный синдром (I60-I67+)
- G46.7* Другие лакунарные синдромы (I60-I67+)
- G46.8* Другие сосудистые синдромы головного мозга при цереброваскулярных болезнях (I60-I67+)
- G47 Расстройства сна
- Исключено: кошмары (F51.5)
- ночные ужасы (F51.4)
- расстройства сна неорганической этиологии (F51.-)
- снохождение (F51.3)
- G47.0 Нарушения засыпания и поддержания сна
- G47.1 Нарушения в виде повышенной сонливости
- G47.2 Нарушения цикличности сна и бодрствования
- G47.3 Апноэ во сне
- Исключено:
- апноэ во сне у новорожденных (P28.3)
- пиквикский синдром (E66.2)
- G47.4 Нарколепсия и катаплексия
- G47.8 Другие нарушения сна
- G47.9 Нарушение сна неуточненное