SQLITE NOT INSTALLED
Ключевые моменты
- Точная предоперационная диагностика острого аппендицита является сложной задачей, так как диагноз должен быть установлен у пациентов всех возрастов, поступающих в клинику с синдромом острого живота.
- Вариабельность в ведении пациента по всему миру означает различия в использовании компьютерной томографии (КТ), назначении антибиотиков и удалении здорового (неизмененного) отростка.
- Система клинической классификации основана на делении на неосложненный (не перфорированный) и осложненный (гангренозный или перфорированный) аппендицит и позволяет стратифицировать подходы к ведению пациента. Эта стратификация включает скорейшее применение хирургических методов, попытки лечить пациента консервативно, а также послеоперационное назначение антибиотиков.
- Независимо от подходов к диагностике и ведению пациента, частота возникновения перфорации остается стабильной. Частота встречаемости неперфорированного аппендицита изменилась, что предполагает возможные сопутствующие патологические процессы.
- Расширение использования КТ предоперационно ведет к снижению числа иссечений неизмененного аппендикса, однако за счет более высокой дозы облучения, получаемой пациентом.
- Некоторые случаи неосложненного аппендицита можно лечить только с помощью антибиотиков, хотя для поддержки этого подхода необходимы более точные критерии отбора. В настоящее время пациенты должны быть проконсультированы по поводу высокой частоты отсроченной несостоятельности такого лечения (25-30%).
- Аппендэктомия ассоциируется с воспалительными заболеваниями кишечника, предположительно, потенциальную роль в этом играют иммунологические механизмы и кишечный микробиом.
- Лапароскопия является хирургическим подходом выбора, если это позволяют местные ресурсы, она немного улучшает краткосрочные результаты (в том числе менее выражены послеоперационные боли и короче продолжительность пребывания в стационаре), но никакой разницы в долгосрочных результатах по сравнению с лапаротомией нет.
Введение
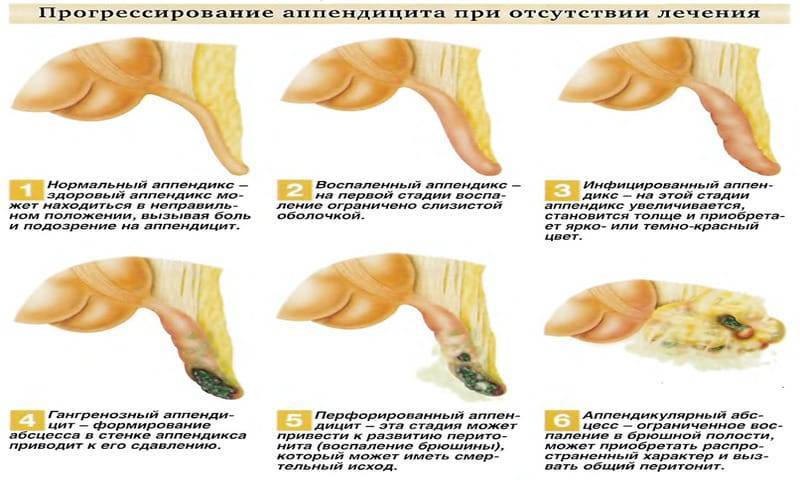
Эволюция представлений об остром аппендиците
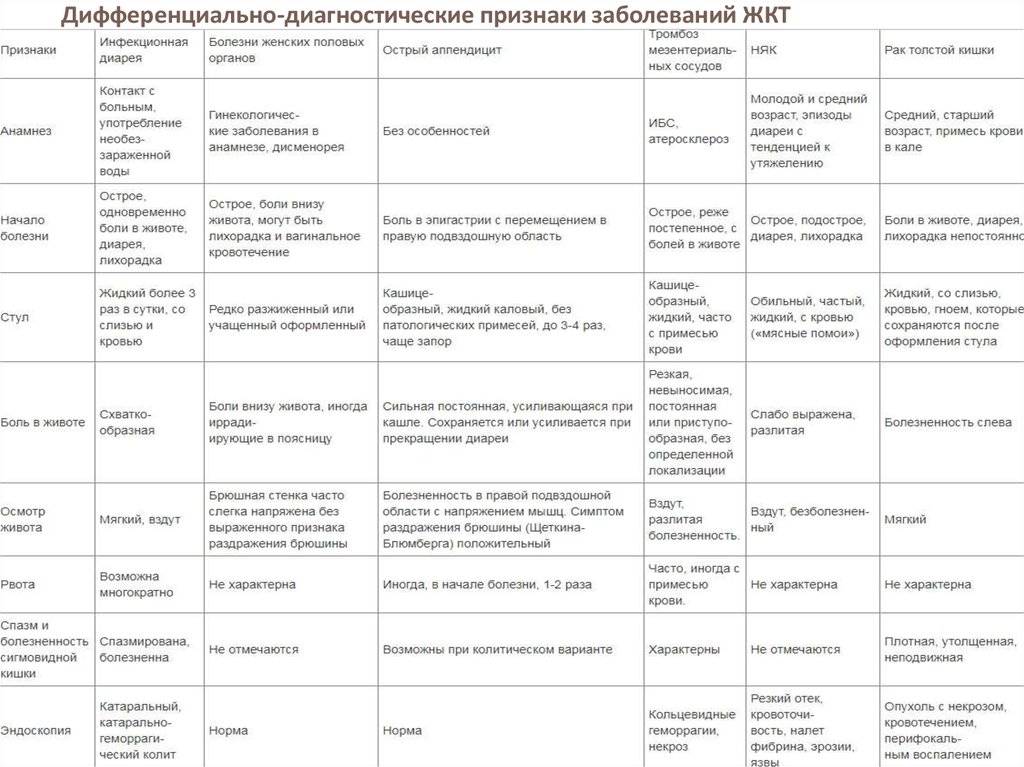
Современные стратегии диагностики
МРТ, используемая у пациентов с синдромом острого живота, может устранить риски, связанные с использованием излучения у молодых пациентов. Тем не менее, мало известно о точности использования МРТ при синдроме острого живота. Во-первых, лишь несколько лечебных учреждений во всем мире способны обеспечить немедленный доступ к МРТ в настоящее время. Во-вторых, МРТ не имеет большей точности, чем ультразвук при постановке дифференциального диагноза перфорированного аппендицита.Первоначально используемый повсеместно, ультразвук в последнее время применяется реже по причине его ограниченной чувствительности (86%, 95% в доверительном интервале 83-88) и специфичности (81%, 78-84), по объединенным диагностическим результатам 14 исследований, что ограничивает его диагностическую способность. В связи с потребностью в операторе-специалисте, часто бывает недоступен в неурочное время и в выходные дни, что дополнительно ограничивает его полезность. Его роль как средства первой линии диагностики особенно велика у детей, которые обычно имеют менее развитую мускулатуру, меньше жира в брюшной полости и большую потребность в избежании излучения, чем взрослые пациенты.У пациенток репродуктивного возраста начальные диагностические подходы включают в себя мочевой тест на беременность, чтобы определить возможную внематочную беременность, и трансвагинальное УЗИ для определения патологии яичников. В неопределенных случаях тщательное клиническое обследование (в том числе тазовое исследование) дежурными гинекологами может помочь в дифференцировке альтернативных патологий и направить дальнейшие исследования в нужное русло. Раннее выполнение лапароскопии было предложено в качестве способа для улучшения диагностики у пациентов женского пола с неуточненным диагнозом и оценивается в одноцентровых рандомизированных исследованиях до сих пор. По сравнению с клиническим наблюдением и селективной эскалацией патологии, выполнение ранней лапароскопии, поставленное на поток, увеличивает скорость диагностики и может способствовать более ранней выписке из больницы, чем только наблюдение отдельно.Стратегии лечения

Причины возникновения и механизм развития
Основная причина развития аппендицита — воздействие инфекционного агента. Активизация его патогенной составляющей происходит под воздействием некоторых внутренних факторов.
Причины аппендицита:
- обструкция просвета аппендикса, которая вызывает застой содержимого червеобразного отростка, формирование замкнутой полости;
- сосудистые патологии, которые ведут к развитию сосудистого застоя, тромбозу сосудов, некротизированию отдельных участков;
- нейрогенные патологии с усилением перистальтики, перерастяжением отростка, повышенным слизеобразованием и нарушениями микроциркуляции.
Обструкцию аппендикса могут вызвать: лимфоидная гипертрофия, копролиты, гельминты, слизистые пробки, каловые камни, инородные тела, деформация и перегиб отростка.
Что способствует развитию аппендицита?
- нарушение питания, патологии всасывания питательных веществ и т.д.;
- наличие в организме инфекционного очага;
- состояния иммунодефицита;
- повышенная аллергизация организма.
В основе механизма возникновения заболевания лежат закупорка и воспаление придатка слепой кишки. В развитии процесса принимают участие условно патогенные микроорганизмы, в норме присутствующие у каждого человека. На развитие воспаления влияют кишечная палочка, стрептококки, стафилококки, энтерококки, анаэробные микроорганизмы. Патогены проникают в стенку червеобразного отростка из его просвета.
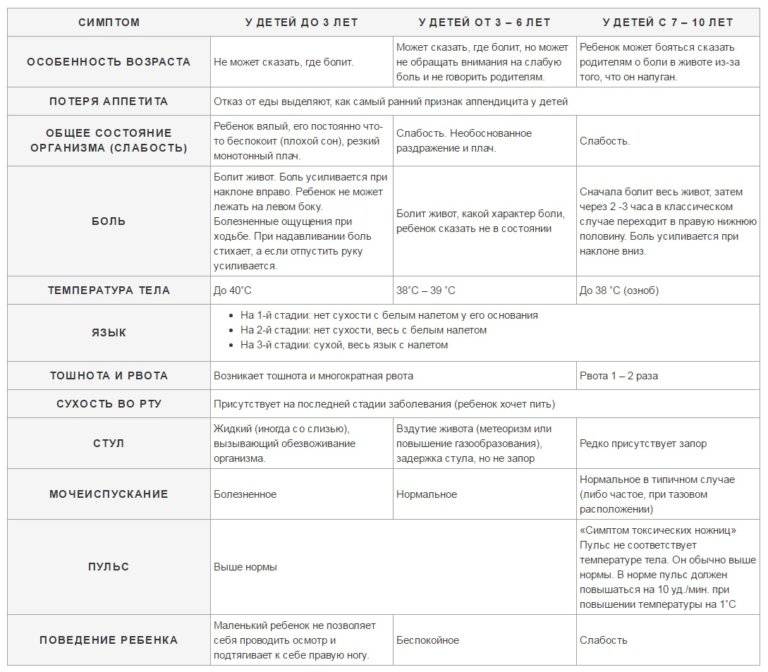
Аппендицит у ребенка – симптомы
Заподозрить рассматриваемую болезнь у детей сложно, особенно в раннем возрасте, когда малыш еще не может внятно описать собственные ощущения. Признаки воспаления аппендикса у ребенка менее специфичны, чем у взрослого человека. Червеобразный отросток у детей часто локализуется не в типичной зоне, правой подвздошной области. Он может иметь и другие расположения:
- ретроцекальное – сзади слепой кишки;
- подпеченочное – возле желчного пузыря;
- тазовое – в районе поясницы.
Из-за таких нюансов большинство родителей не знают, как определить аппендицит у ребенка, и связывают возникающие у детей симптомы с заболеваниями, имеющими схожую клиническую картину
По этой причине важно не пытаться выполнять диагностику самостоятельно и прибегать к домашним методам лечения. При любых тревожных проявлениях необходимо сразу обратиться к квалифицированному специалисту
Первые признаки аппендицита у детей
Ранняя клиническая картина патологии заметна в поведении и общем самочувствии малыша. Первые симптомы при аппендиците включают:
- апатию;
- сонливость;
- раздражительность;
- ухудшение аппетита;
- капризность;
- расстройства стула;
- тошноту;
- рвоту;
- обезвоживание;
- повышение температуры тела;
- боль в животе, пояснице.
У грудничков сложнее заподозрить аппендицит – симптомы у детей младенческого возраста:
- частый беспричинный плач;
- вялость;
- переворачивание на левый бок;
- отсутствие аппетита;
- рвота;
- сопротивление прикосновениям;
- попытки подтянуть ноги, согнутые в коленях, к животу.
Боли при аппендиците
Описываемый симптом болезни может локализоваться в разных участках тела, в зависимости от расположения червеобразного отростка. Признаки аппендицита у детей обязательно включают болевой синдром, который ощущается в одной из следующих зон:
- эпигастрия;
- вокруг пупка;
- правая подвздошная область;
- низ живота;
- поясница;
- над лобком или в паху;
- возле печени.
Часто ребенок не способен точно объяснить, где конкретно он чувствует боль, и указывает на весь живот. Неприятные ощущения у детей иногда иррадиируют в другие части тела:
- промежность;
- спину;
- половые органы;
- желудок;
- ноги;
- мочеточник;
- прямую кишку.
Температура при аппендиците
Жар не считается специфическим симптомом воспаления рудиментарного отростка у детей. Измерение температуры тела не является достоверным способом, как распознать аппендицит у ребенка. Патологический процесс в раннем возрасте прогрессирует очень быстро, поэтому иммунная система не всегда успевает типично на него среагировать в виде возникновения лихорадки или жара. Нормальная температура часто сопровождает аппендицит – симптомы у детей ограничиваются только болью и диспепсическими расстройствами. Жар возникает на поздних этапах, при разрыве червеобразного отростка.
Признаки перитонита при аппендиците
Из-за очевидных сложностей в диагностике представленной патологии большинство детей попадают в клинику уже с тяжелой стадией заболевания. Перитонит при аппендиците в раннем возрасте (2-5 лет) развивается почти молниеносно, иногда с момента воспаления до разрыва рудиментарного отростка проходит всего несколько часов. Специфические симптомы этого состояния:
- очень высокая температура тела, до 40 градусов;
- заметно вздутый живот;
- бледность кожных покровов;
- задержка стула;
- интенсивная режущая боль во всех областях живота;
- сильная рвота.
Аппендицит и новые технологии
К счастью для пациентов с болями в животе, в 1960-х годах хирурги начали использовать лапароскопию — диагностический метод, известный врачам с начала века, но считавшийся до того момента технологией гастроэнтерологов. Со временем лапароскопия стала использоваться не только для диагностики, но и для удаления воспаленного аппендикса.
Постепенно появлялись новые методы диагностики, например, УЗИ брюшной полости. Его применение осложняется наличием воздуха в кишечнике, который скрывает глубоко расположенные образования. Но сегодня разработаны специальные датчики и приемы, позволяющие справиться с этой проблемой.
А самым точным методом на сегодняшний день является рентгеновская компьютерная томография (КТ), диагностическая ценность которой достигает 96%. И с момента появления КТ и накопления результатом гистологических анализов удаленных аппендиксов врачи снова засомневались: а так ли уж надо немедленно класть пациента под нож?
В медицинской научной литературе стали появляться статьи о применении выжидательной тактики: снять воспаление и после этого оперировать, через 1-3 месяца, в так называемом «холодном периоде». Экономически для здравоохранения это более выгодно, даже при том, что обследование на компьютерном томографе — весьма дорогостоящая процедура. Неудивительно, что на очереди — консервативная терапия, то есть, отказ от операции и лечение аппендицита антибиотиками. Конечно, только при неосложненном остром аппендиците и в тех случаях, когда это не ставит под угрозу жизнь больного.
Маятник истории возвращается на прежнее место. Как и 100 лет назад, врач думает о том, чтобы избежать операции. Но причины этого изменились. Когда-то операция была последним шансом больного на жизнь, а теперь становится фактором дополнительных рисков на фоне наличия современных методов диагностики и эффективных антибиотиков.
МЕДЛИТЬ – НЕДОПУСТИМО!
Ни в коем случае нельзя ждать (как это часто бывает) самопроизвольного исчезновения этих признаков или заниматься самолечением. При развитии перитонита болезненные ощущения начинают быстро распространятся по всему животу и очень скоро появляется его вздутие. При этом часто наблюдается задержка газов и стула. Что касается внешних признаков, то ребёнок выглядит беспокойным, у него испуганные глаза, черты лица заострены, а кожа приобретает серо-зелёный оттенок. Такое состояние у ребёнка может развиться почти сразу после первых жалоб, и поэтому родители могут просто не успеть адекватно, среагировать. Во всех случаях острого аппендицита необходима операция. Достойной альтернативы оперативному лечению острого аппендицита не существует.
Лечение аппендицита
Если прорыв в толстую кишку не затрагивает брюшную полость, то у больного возникает диарея и дискомфорт в кишечнике. По прошествии нескольких дней отверстие затягивается, и организм восстанавливается.
В качестве лечения аппендицита, протекающего без осложнений, могут эффективно использоваться антибиотики.
Традиционным способом сегодня остается оперативное лечение.
Часто операция является единственным способом спасти человеческую жизнь, и чем быстрее оказать помощь, тем лучше. До приезда бригады скорой помощи нельзя принимать лекарства, чтобы не затруднять диагностику.
После проведения операции пациент, как правило, в течение месяца восстанавливается полностью. Диета после удаления аппендицита отличается ограничениями с постепенным расширением списка разрешенных продуктов:
- В первые сутки можно только смачивать губы;
- На следующий день разрешается бульон и чай;
- В последующие два дня – дробное питание из обезжиренных диетических продуктов.
Точный рацион поможет составить врач.
В каких случаях нужно удалять аппендикс?
Более чем в 99% случаев показанием к аппендэктомии является острый аппендицит — воспаление червеобразного отростка. Хирургическое вмешательство выполняют в экстренном порядке, как можно раньше, потому что могут развиться опасные осложнения. Потеря времени может грозить гибелью больного.
В нижней части живота справа — правой подвздошной области — находится место перехода тонкой кишки в толстую. Начальный отдел толстой кишки называется слепой кишкой. Она выглядит как купол, и от нее отходит червеобразный отросток — аппендикс. Чаще всего его длина от 7 до 9 см, но может быть от 0,5 до 23 см. Почему воспаляется аппендикс, до конца не известно. В нем находится лимфоидная ткань. Вероятно, аппендицит возникает, когда она не справляется с болезнетворными микроорганизмами. В качестве фактора риска может выступать обструкция аппендикса из-за гипертрофии лимфоидной ткани, каловых камней, гельминтов.
Чаще всего заболевание развивается у молодых людей и детей. У пожилых аппендицит встречается очень редко, потому что с возрастом лимфоидная ткань атрофируется.
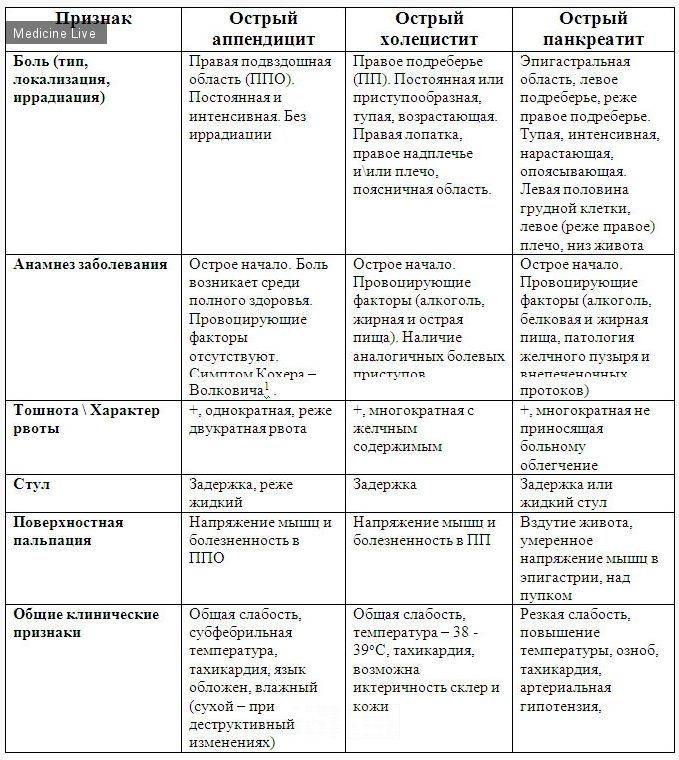
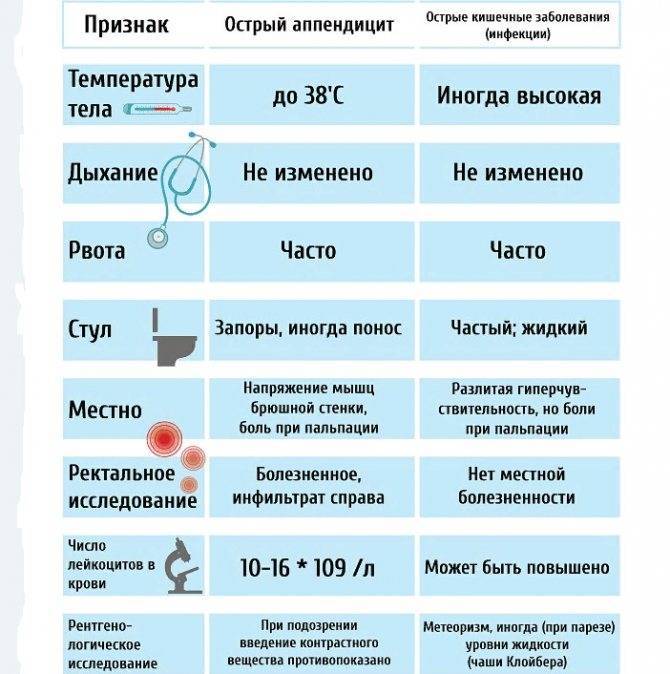
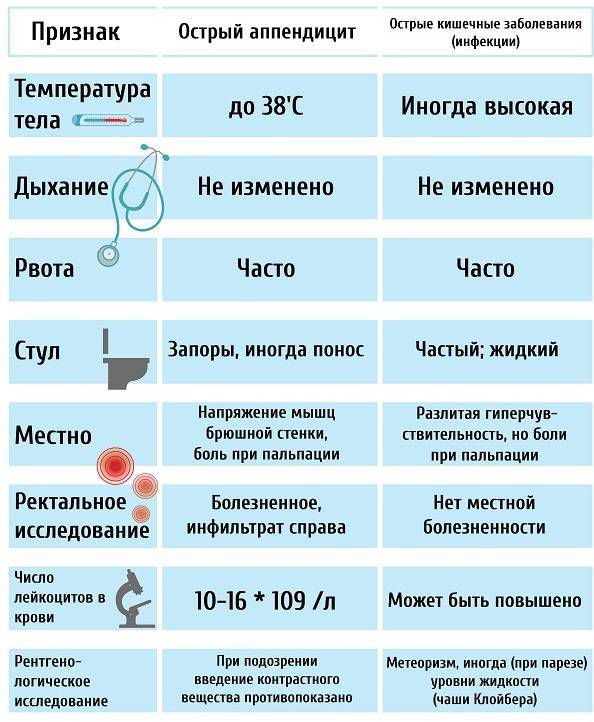
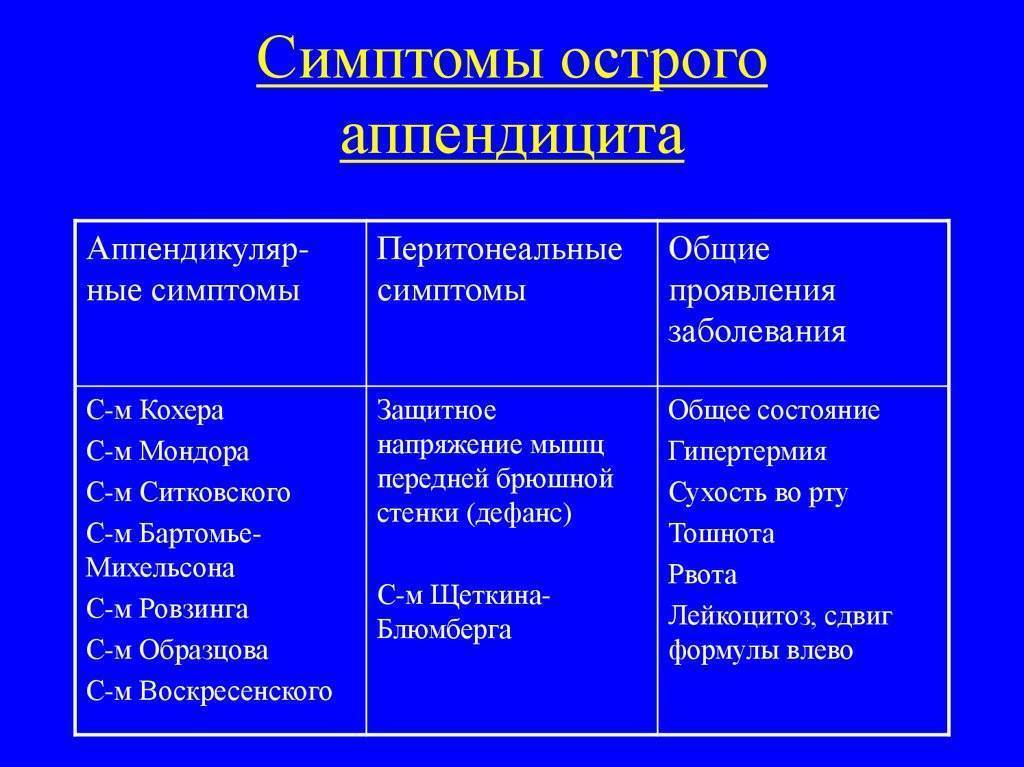
Классические симптомы острого аппендицита:
- Сильная боль в животе. Сначала она разлитая, затем локализуется в правой подвздошной области. Болевые ощущения усиливаются во время резких движений, кашля, чихания.
- Тошнота, рвота.
- Повышение температуры тела, обычно до 37–37,5 градусов. Она может повышаться по мере прогрессирования процесса.
- Потеря аппетита.
- Диарея или запор.
- Вздутие живота (метеоризм).
Но клиническая картина может сильно отличаться в зависимости от длины, анатомического расположения аппендикса, характера течения воспалительного процесса. Зачастую симптомы напоминают другое заболевание и могут сбить с толку даже опытного хирурга. При сомнительном диагнозе пациента оставляют в стационаре под наблюдением. Если симптомы усиливаются, и картина всё больше напоминает острый аппендицит — выполняют операцию.
При любых сильных болях в животе нужно немедленно обратиться за медицинской помощью. До прибытия врача нельзя самостоятельно принимать обезболивающие препараты, это может смазать клиническую картину и помешает установить правильный диагноз. Если воспаленный аппендикс не удалить вовремя, то в его стенке разовьется некроз, она разорвется. Это приводит к опасным осложнениям: перитониту, аппендикулярному абсцессу, пилефлебиту (септическому тромбофлебиту воротной вены и ее ветвей). Клиника Медицина 24/7 работает круглосуточно, здесь вам готовы помочь в любой день, в любое время.
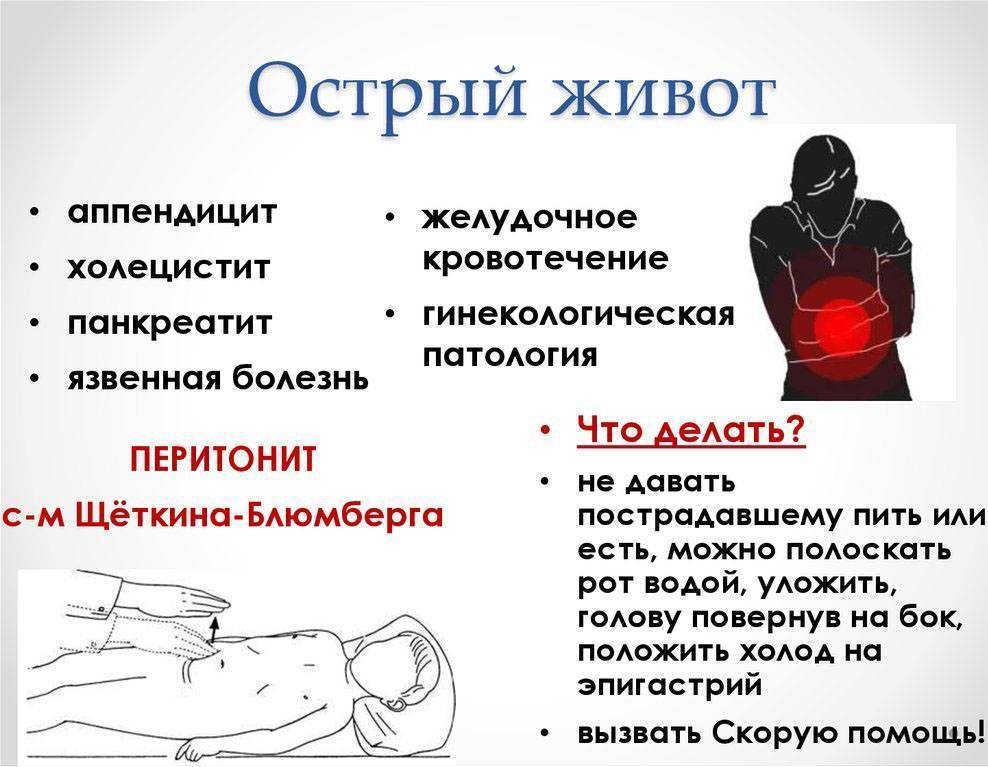
Боли в животе, повышение температуры тела, рвота, снижение артериального давления, учащение пульса и дыхания, — для обозначения такого сочетания симптомов врачи используют термин «острый живот». У таких пациентов всегда нужно исключать опасные для жизни хирургические заболевания, их первым делом должен осматривать хирург.
Иногда после приступа острого аппендицита пациенту становится лучше, и симптомы стихают. В таких случаях говорят о резидуальном (остаточном) аппендиците. Если впоследствии приступы повторяются, то это хронический рецидивирующий аппендицит. Лечение его обострения такое же, как при остром аппендиците: экстренное хирургическое вмешательство.
Если пациент с острым аппендицитом не был своевременно прооперирован, на 5–6 сутки у него может развиться аппендикулярный абсцесс — локальное скопление гноя в области аппендикса. Усиливаются боли, ухудшается общее состояние, повышается температура тела, беспокоит озноб. Необходимо вскрыть и дренировать гнойник, удалить пораженный аппендикс.
Показанием к плановой аппендэктомии может стать аппендикулярный инфильтрат — еще одно осложнение острого аппендицита, которое развивается на 3–5 день. В брюшной полости возникает конгломерат из аппендикса и соседних тканей, спаянных между собой. В таких случаях сначала проводят консервативное лечение, чтобы рассосался инфильтрат: курс антибиотиков, физиопроцедуры, пациенту назначают диету. Затем выполняют аппендэктомию в плановом порядке.
В 0,8% случаев после аппендэктомии в червеобразном отростке обнаруживают злокачественную опухоль. При этом дальнейшее лечение определяется стадией заболевания. В некоторых случаях можно ограничиться только удалением червеобразного отростка, а при более запущенных процессах приходится прибегать к правосторонней гемиколэктомии — удалять часть толстой кишки.
Лечение
Как правило, аппендицит лечится хирургически — при подтверждении диагноза аппендикс удаляют.
Неотложная помощь
Если все симптомы указывают на аппендицит, не нужно предпринимать самостоятельных попыток облегчить состояние, единственно верное решение — вызов скорой медицинской помощи. Тепловые процедуры строго противопоказаны (то есть грелку прикладывать нельзя).
Важно! При подозрении на острый аппендицит нужно срочно звонить в скорую помощь по номеру 103. Если приступ начался вдали от города, можно позвонить в единую службу спасения по номеру 112
До приезда бригады скорой помощи нельзя принимать обезболивающие препараты. Больному придется запастись терпением, поскольку обезболивание может изменить клиническую картину и затруднит диагностику. Запрещено принимать пищу (в редких случаях при аппендиците может усиливаться аппетит), не рекомендуют даже пить. Если мучает сильная жажда, можно сделать пару небольших глотков воды, но не более.
Важно! Больной не должен передвигаться самостоятельно – любая физическая нагрузка может спровоцировать разрыв аппендикса
Как проходит операция
Стандартная операция по удалению аппендикса проходит под общим наркозом и длится в среднем 40-50 минут. При классической аппендэктомии делается надрез 6-8 см в правой подвздошной области, ткани раздвигают при помощи специальных инструментов. Хирург извлекает наружу часть слепой кишки и удаляет аппендикс, после чего ушивает сосуды и ткани.
При лапароскопическом удалении аппендикса производят проколы брюшной стенки . В одно отверстие врач вводит эндоскоп, который помогает ему контролировать ход операции. В два других отверстия вводятся хирургические инструменты (рис. 4).
В случае разрыва аппендикса и развития перитонита необходима более сложная операция – срединная лапаротомия (длина разреза – примерно 10 см) с санацией брюшной полости, осуществляемой при помощи дренажных приспособлений. В послеоперационном периоде больному необходимо пройти курс антибиотиков широкого спектра действия.
Медикаментозная терапия
Отечественные специалисты считают медикаментозное лечение аппендицита малоэффективным. В Европе подход несколько отличается: при обострении аппендицита врач сначала назначает курс антибиотиков, и только если он не помог, больного отправляют на операцию. Российские хирурги считают такой подход неоправданно рискованным, поскольку промедление с оперативным удалением аппендикса может привести к развитию осложнений и даже — летальному исходу.
5 Методики обследования, проводимые дома
Следующим методом, который можно провести дома без вреда пациенту, является проведение осмотра области живота. Основным признаком наличия воспаления в червеобразном отростке является возникновение защитного напряжения мышц живота. Проверить это очень легко:
- Просим больного лечь на спину.
- Пальцами правой ладони начиная с левой паховой области, по кругу (вокруг пупка) против часовой стрелки, производим незначительные надавливания на живот.
- В процессе процедуры сравниваем мягкость живота.
- В случае аппендицита, в правой паховой области живот будет не таким мягким, и можно ощутить, как напряжены мышцы над областью воспаления.
- При проведении процедуры о воспалении аппендикса будет свидетельствовать локальное усиление боли в правой паховой области.
Если вся область живота твердая, как доска, — это серьезный симптом, который требует экстренной помощи и срочной госпитализации в стационар.
Специфичным для острого аппендицита является симптом Роздольского — производятся резкие отрывистые постукивающие движения по области живота; у пациента будет отмечаться усиление болей в правой паховой области. Этот признак выявляется у более 60% пациентов с аппендицитом.
Определить локальную болезненность можно с помощью симптома Щеткина-Блюмберга — пальцами руки осуществляют медленное надавливание в правой подвздошной области, после чего резко отпускают руку.
Симптом Ситковского таков: при положении на левом боку происходит увеличение болевых ощущений. Так как при смене положения происходит перемещение центра тяжести петель кишок, в том числе и червеобразного отростка, это приводит к появлению или нарастанию боли.
Знание данных симптомов и проведение специальных методик диагностики поможет на предварительном этапе сориентироваться с первой доврачебной помощью и станет стопроцентным поводом для обращения к врачу
Важно помнить, что только доктор сможет правильно интерпретировать результаты обследования, поэтому при появлении болей в правой подвздошной области, рвоты, тошноты, повышении температуры тела, следует немедленно обратиться в лечебное учреждение для оказания квалифицированной медицинской помощи
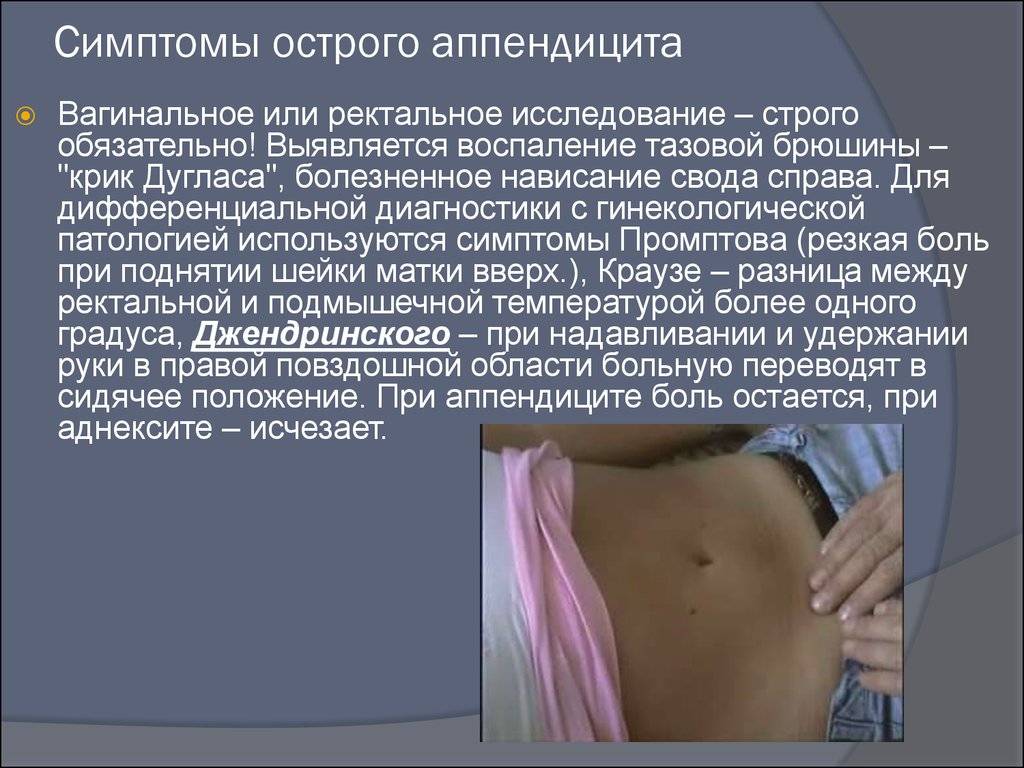
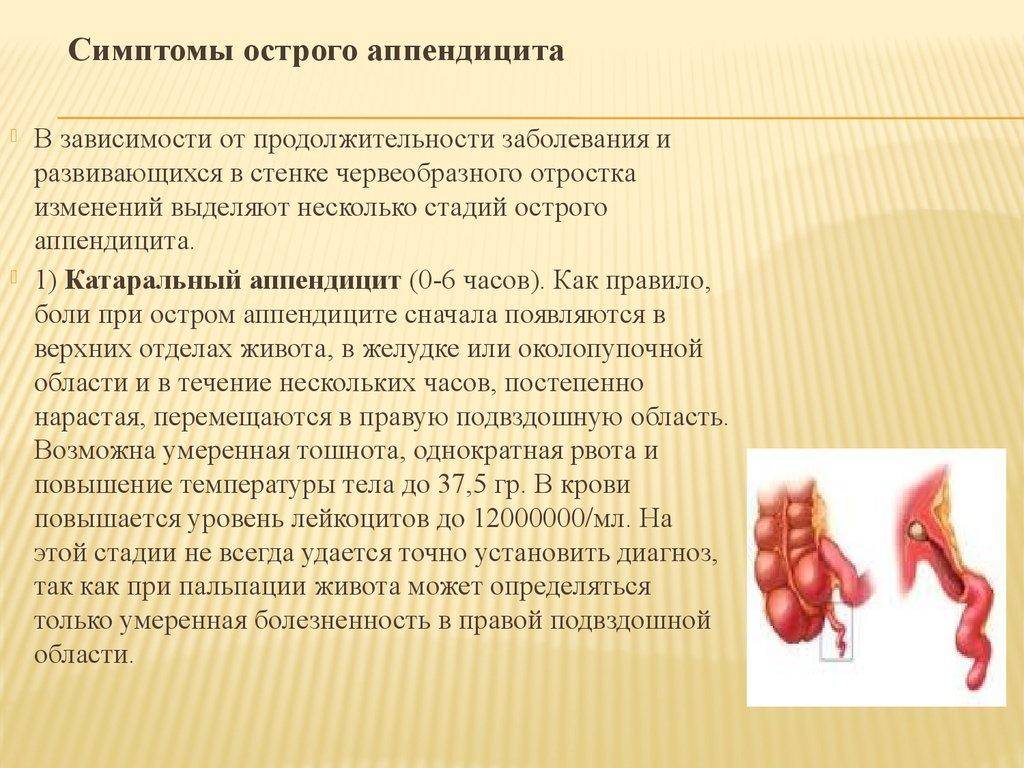
Симптомы аппендицита
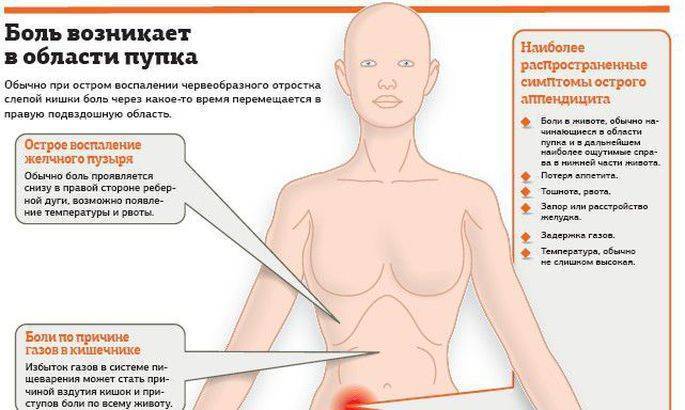
Для острого аппендицита характерно острое начало. Обычно симптомы появляются ночью или ранним утром, при этом клиническая картина разворачивается стремительно. Первый признак — появление разлитой тянущей боли в верхней части живота (эпигастральная область). По мере усиления болевые ощущения становятся резкими и пульсирующими, перемещаясь при этом в нижнюю правую часть живота. К общим симптомам «острого живота» относят (рис. 2):
- повышение температуры (обычно до 37,5 Со, но при осложненных формах отмечается повышение до 40 Со),
- тошнота и рвота,
- сухость во рту,
- отсутствие аппетита,
- нарушения стула (возможны как запоры, так и диарея),
- учащенное сердцебиение,
- сероватый налет на языке,
- вздутие живота и метеоризм.
У аппендицита существует несколько специфических симптомов, которые позволяют отличить его от других заболеваний:
- симптом Бартомье-Михельсона – боль при пальпации слепой кишки усиливается, если пациент лежит на левом боку,
- симптом Воскресенского – врач кончиками пальцев делает быстрое и легкое скользящее движение сверху вниз по направлению к правой подвздошной области, при этом боль усиливается в конечной точке движения,
- симптом Долинова – усиление болевых ощущений в правой нижней части живота при его втягивании,
- симптом Волковича-Кохера – сначала боль возникает в верхней части живота, а спустя несколько часов перемещается в правую подвздошную область,
- симптом Крымова-Думбадзе – усиление болевых ощущений при пальпации пупочного кольца,
- симптом Раздольского (Менделя-Раздольского) – перкуссия брюшной стенки сопровождается усилением боли в правой подвздошной области,
- симптом Ситковского – возникновение или усиление болей в правой нижней части живота, если пациент лежит на левом боку,
- симптом Ровзинга – возникновение или усиление интенсивности болевых ощущений в правой нижней части живота при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки.
Редкая причина боли в аппендиксе — опухоль
Рак аппендикса обычно не вызывает никаких симптомов, пока болезнь не перейдет в запущенную стадию. Большая опухоль может провоцировать вздутие живота. Боль может появиться, если рак перейдет на ткани брюшной полости.
Злокачественная опухоль может развиться и одновременно с острым аппендицитом. Обычно ее обнаруживают после удаления аппендикса. Рак также могут найти случайно при плановом осмотре или диагностических процедурах, нацеленных на выявление других патологий. Диагностика рака включает биопсию, УЗИ и МРТ.
Среди факторов риска для развития рака аппендикса:
- курение,
- наличие гастрита и некоторых других заболеваний ЖКТ,
- случаи рака аппендикса у родственников,
- возраст (риск развития рака увеличивается с годами).
С какой стороны болит?
Как правило, боли при аппендиците локализуются в нижней правой части живота, поскольку именно там находится аппендикс — между пупком и правой подвздошной костью (рис. 3).
Однако в редких случаях боль отмечается с левой стороны. Причин у этого феномена сразу несколько:
- Излишняя подвижность ободочной кишки.
- Иррадиация. Аппендицит известен тем, что при надавливании на живот боль может отдавать в любую часть живота (в том числе – влево).
- Зеркальное расположение внутренних органов (то есть органы, которые в норме должны находиться справа, располагаются с левой стороны, и наоборот).
Характер боли
В начале боль при аппендиците может быть разлитая, тянущая. Позднее, по мере развития болезни, она становится резкой и пульсирующей. В редких случаях боль появляется внезапно, одновременно с приступами не приносящей облегчения рвоты и скачками температуры.
Как отличить от других заболеваний?
Боль, возникшая из-за воспаления аппендикса, обычно становится сильнее во время кашля и чихания, при движении и дыхании. Существует также характерное для аппендицита явление, которое получило название «симптом Образцова» — усиление болевых ощущений, когда больной в положении стоя поднимает правую ногу.
Характерная особенность аппендицита, позволяющая отличить его от других заболеваний брюшной полости – боль стихает, если принять позу лежа на боку с подтянутыми к животу коленями.
Симптоматика
При приступе воспаления аппендикса отмечаются следующие признаки:
- нарастающие боли в правом боку;
- тошнота и многократная рвота;
- метеоризм, расстройство стула;
- повышение температуры тела;
- учащенное сердцебиение;
- сухой язык, покрытый белым налетом.
По мере развития деструктивных процессов наблюдаются признаки общей интоксикации.
Характер болей при аппендиците зависит от расположения придатка и формы заболевания. У большинства людей боль сначала ощущается в районе пупка, затем в подвздошной области. Если отросток имеет аномальное расположение, может болеть в районе поясницы или под ребрами, над лобком.
У людей зрелого возраста болевые ощущения могут быть незначительными, а пульс и температура остаются в пределах нормы. У маленьких детей болезнь обычно сопровождается многократной рвотой, вялостью, субфебрильной температурой.
При беременности из-за смещения слепой кишки болевой очаг находится выше подвздошной области.
При хронической форме заболевания боли незначительные и обостряются при физических нагрузках. Пациенты могут жаловаться на расстройство стула, которое выражается поносами и запорами. При нажатии на живот человек испытывает боль в правом боку. Анализы при этом могут быть в норме.