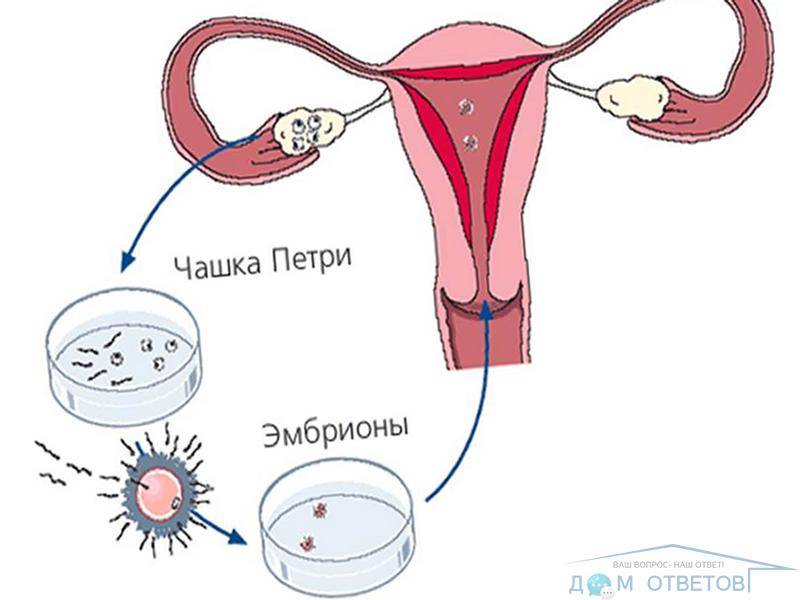
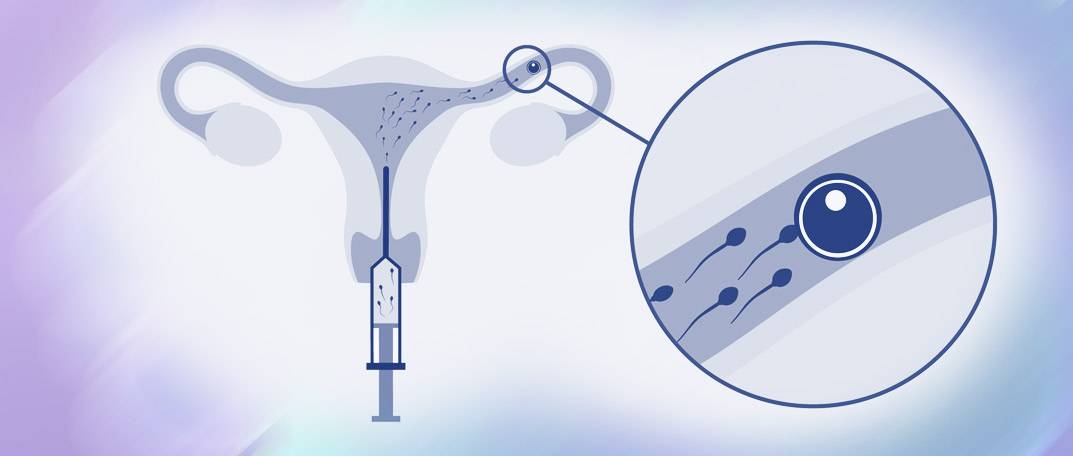
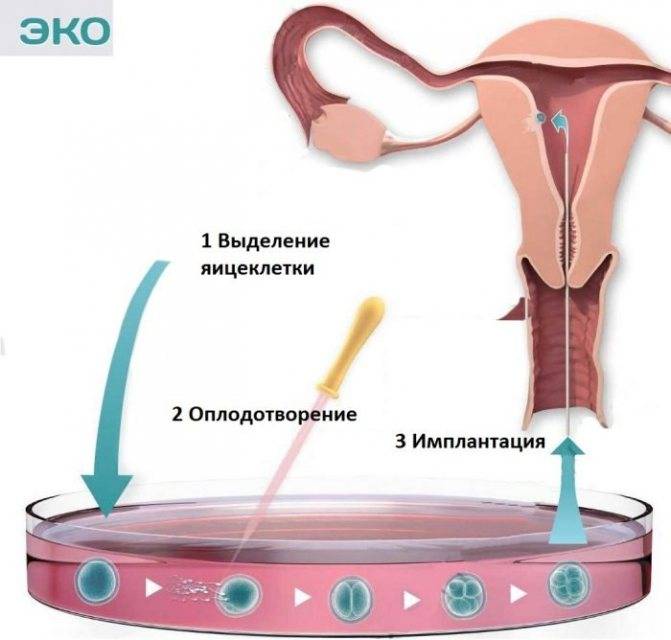
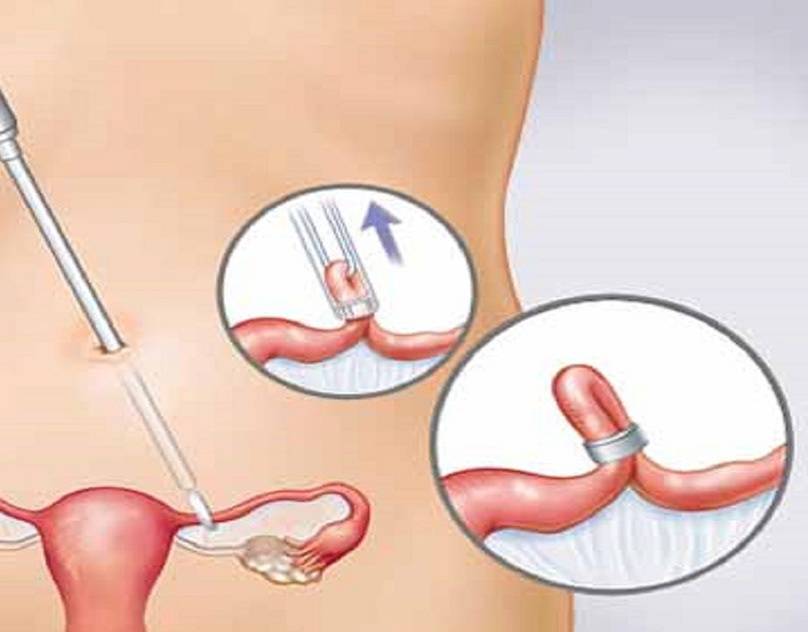
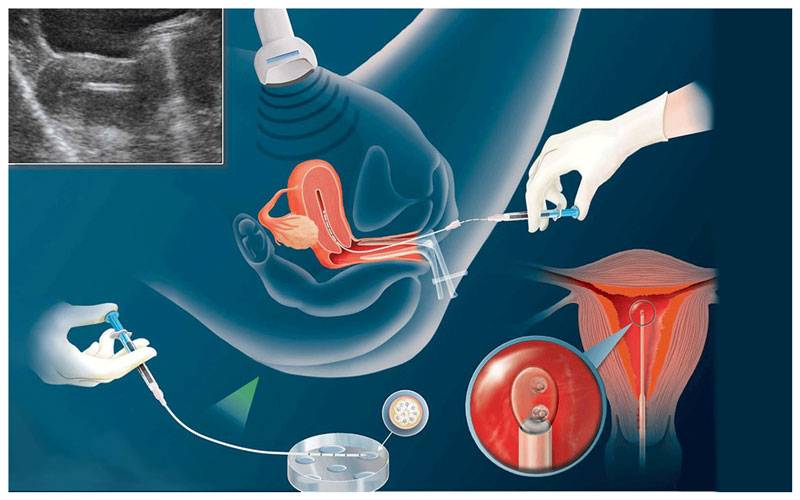
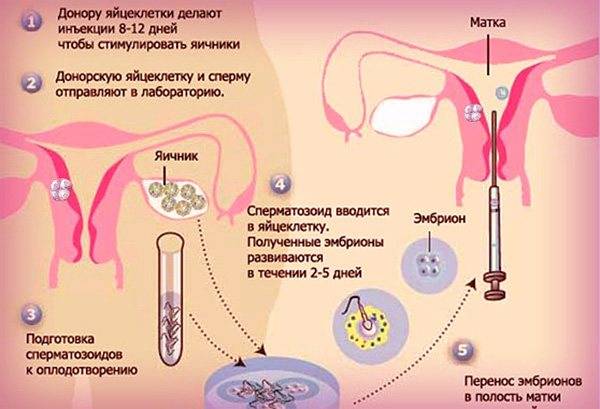
SQLITE NOT INSTALLED
Подготовительный этап перед ЭКО
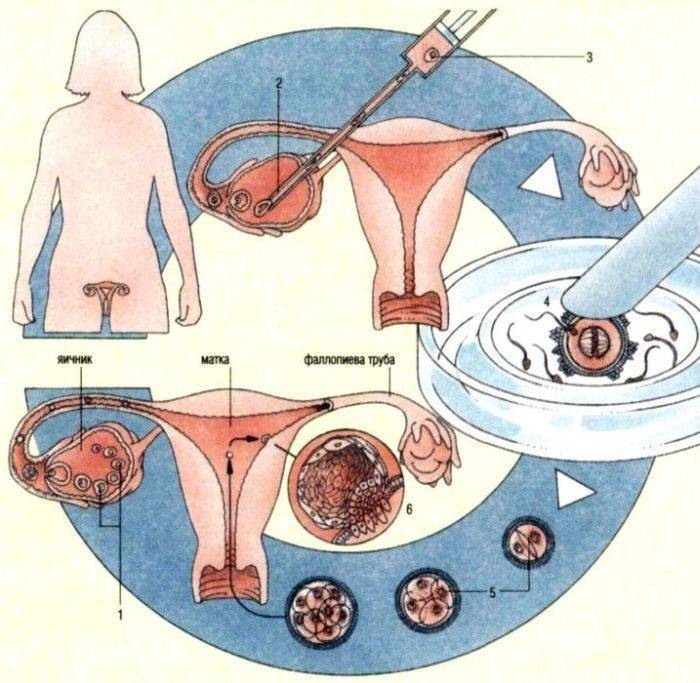
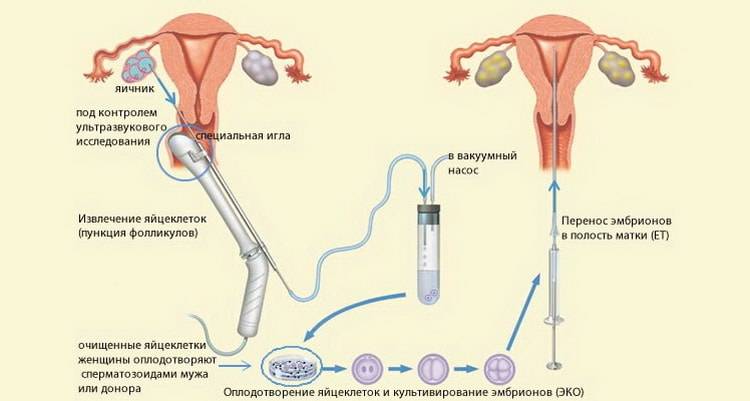
Подготовка к экстракорпоральному оплодотворению во всех медицинских центрах Москвы начинается с обследования будущих родителей. Для этого женщины сдают кровь на уровень гормонов, наличие гепатита, сифилиса, ВИЧ-инфекции. Обязательны осмотр гинеколога, ультразвуковое исследование. Партнеру требуется сделать спермограмму, сдать мазок на инфекции, сделать анализ крови. Обширный перечень тестов, размещенный на нашем сайте, не означает их обязательность — в каждом случае целесообразность исследований определяет врач. При этом учитывается возраст женщины, причины отсутствия беременности, а также множество других важных факторов. При желании допускается сдача некоторых анализов в лечебном учреждении по месту постоянного проживания в Москве. Обязательное условие — они должны быть действительны на момент начала лечения бесплодия методом экстракорпорального оплодотворения.
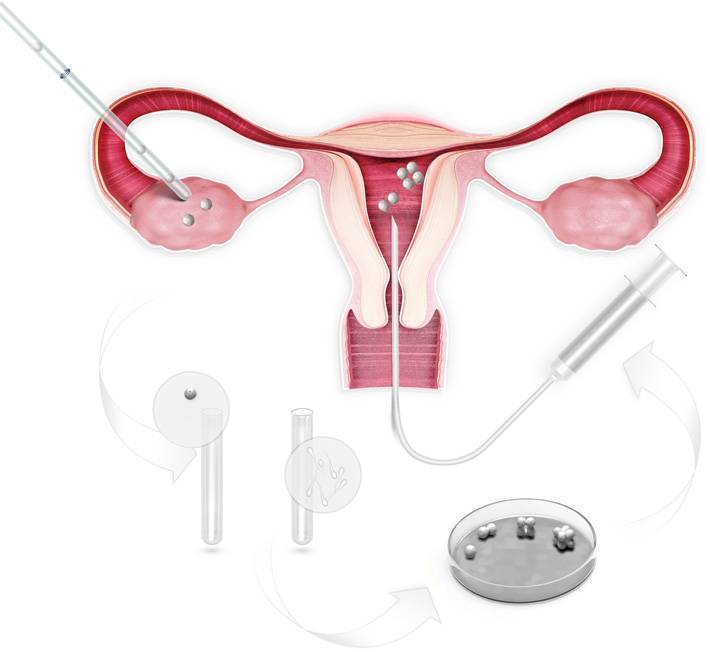
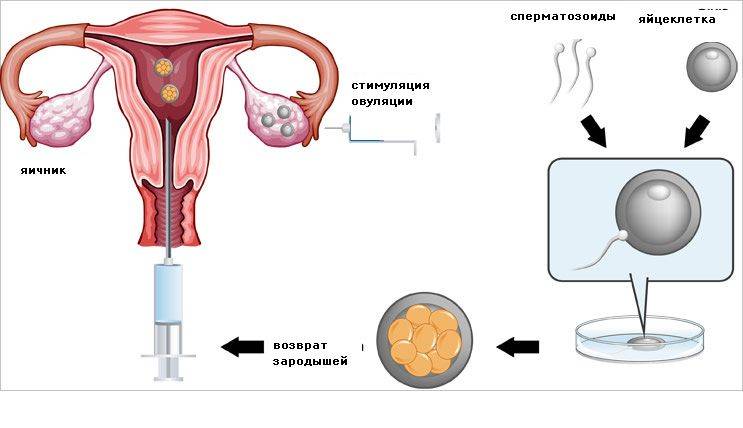
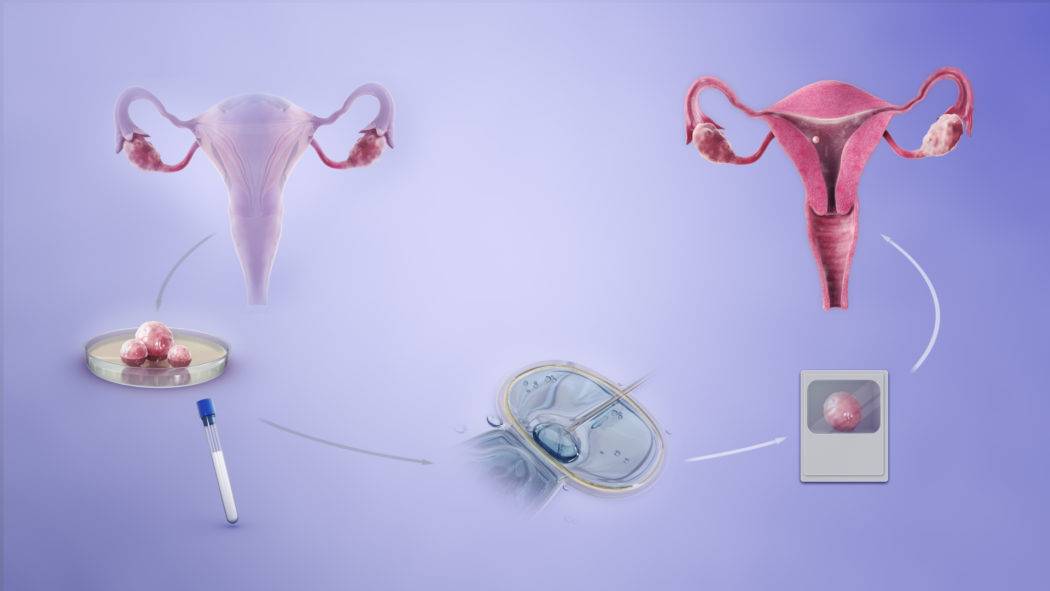
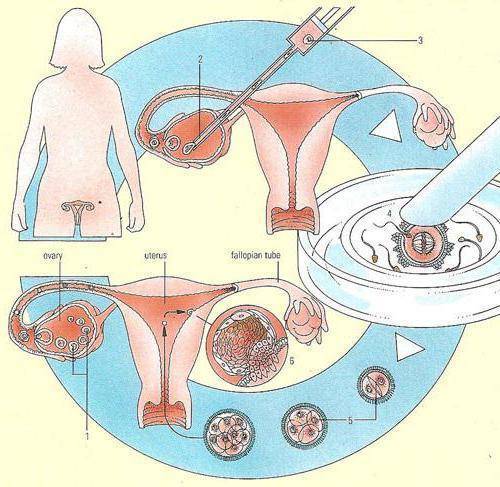
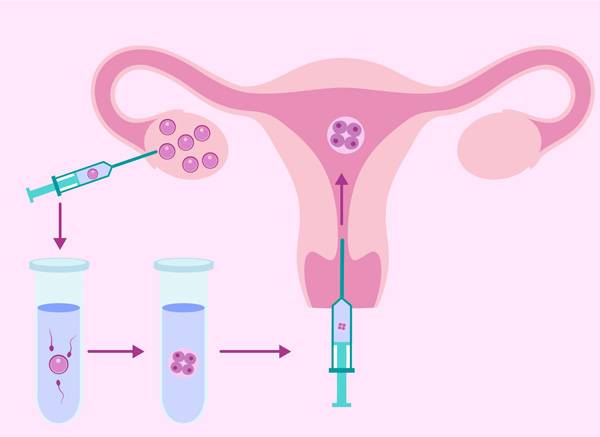
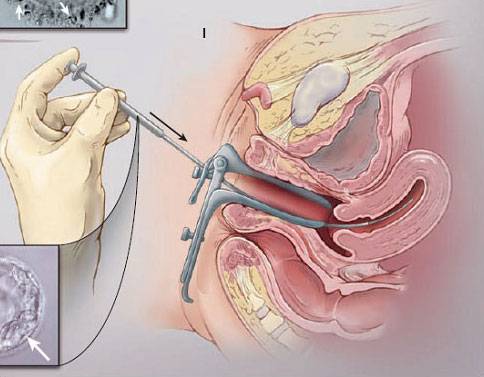
После всестороннего обследования будущих родителей доктор выбирает оптимальную программу ЭКО — естественный цикл, классический экстракорпоральный метод или дополненный ИКСИ, ИМСИ. На этом же этапе уже можно точнее определиться, сколько стоит экстракорпоральное оплодотворение в вашем случае.
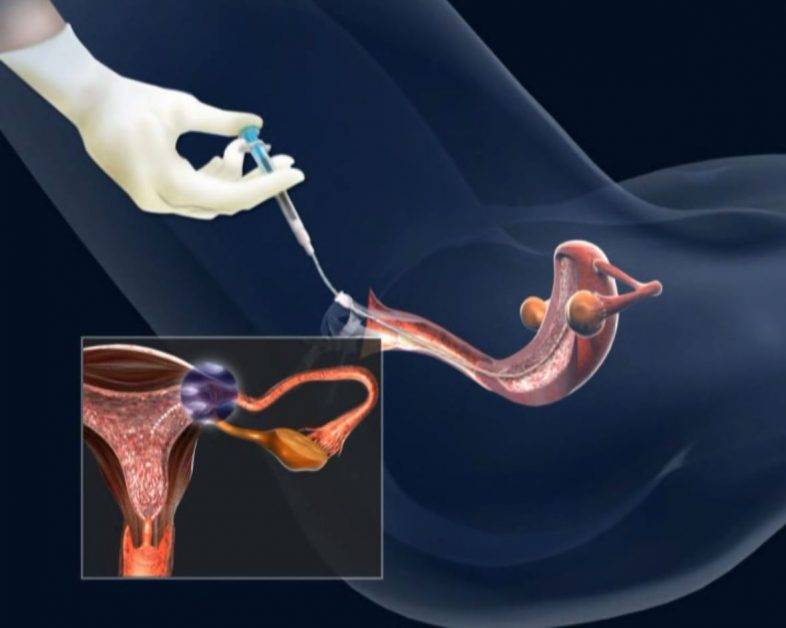
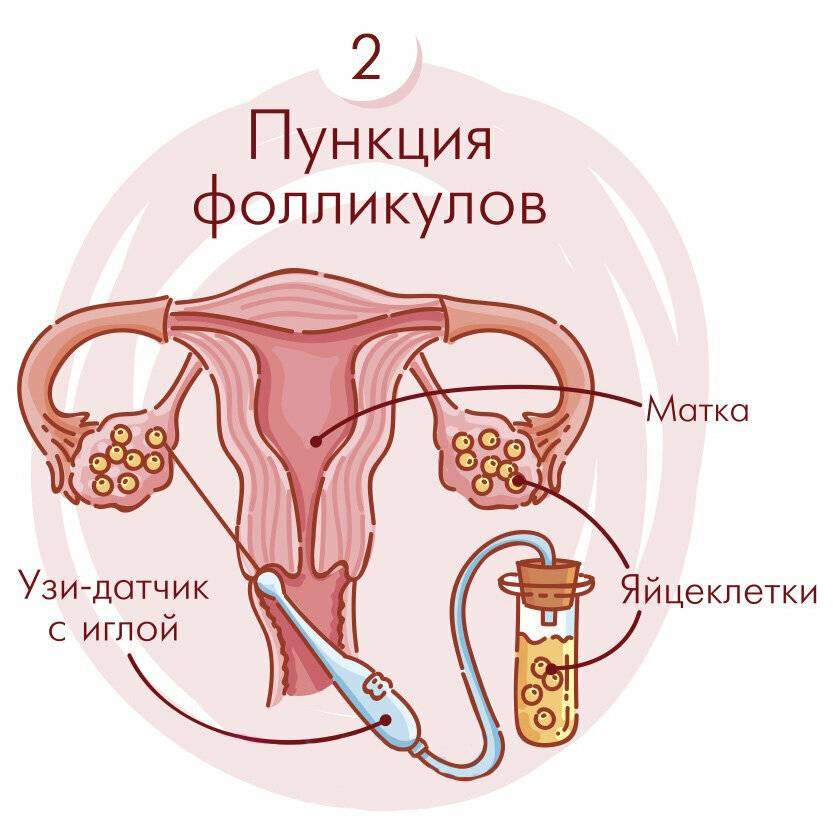
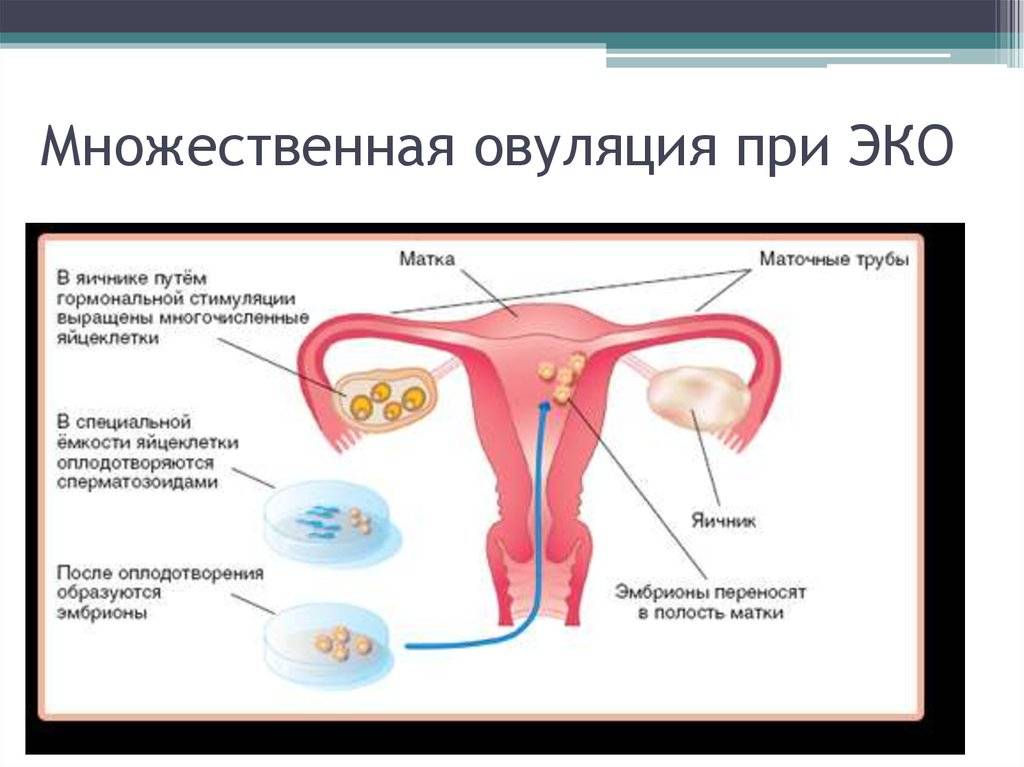
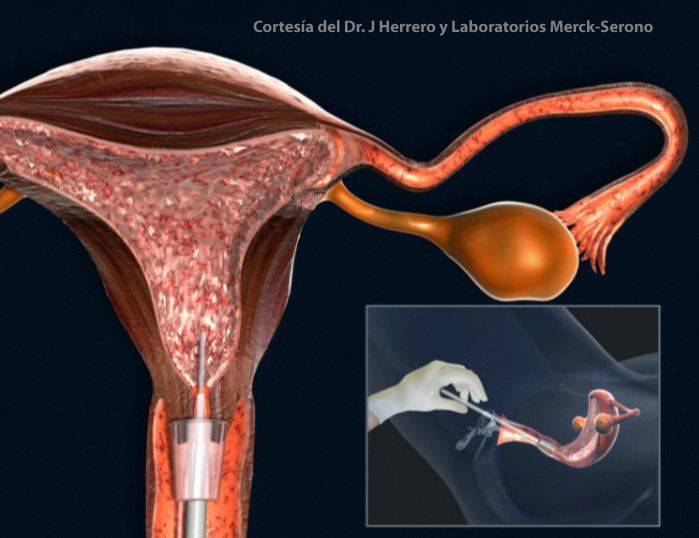
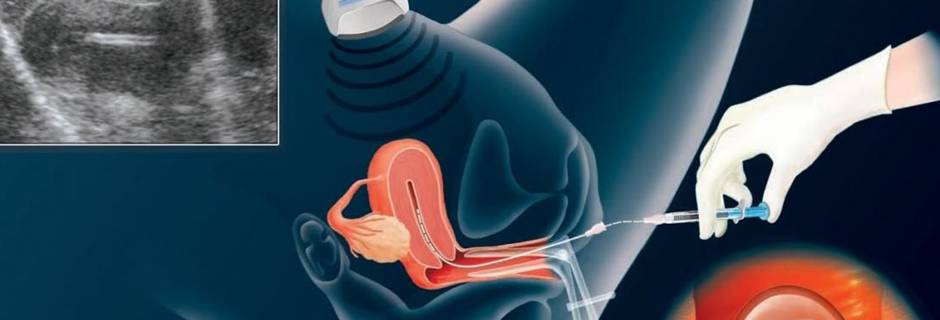
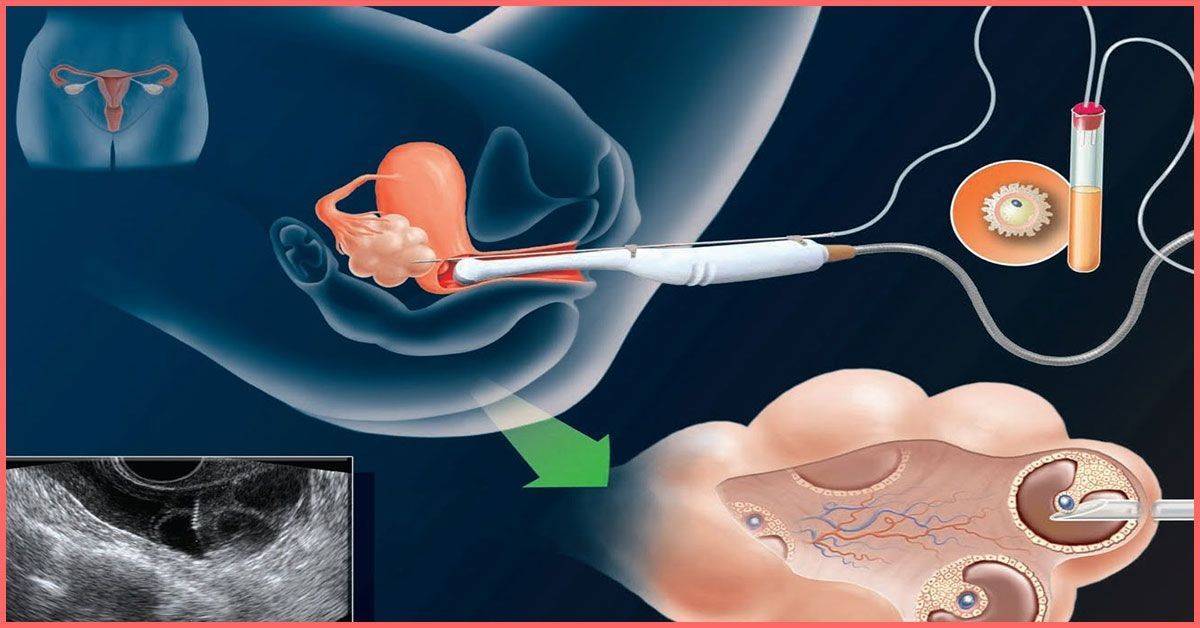
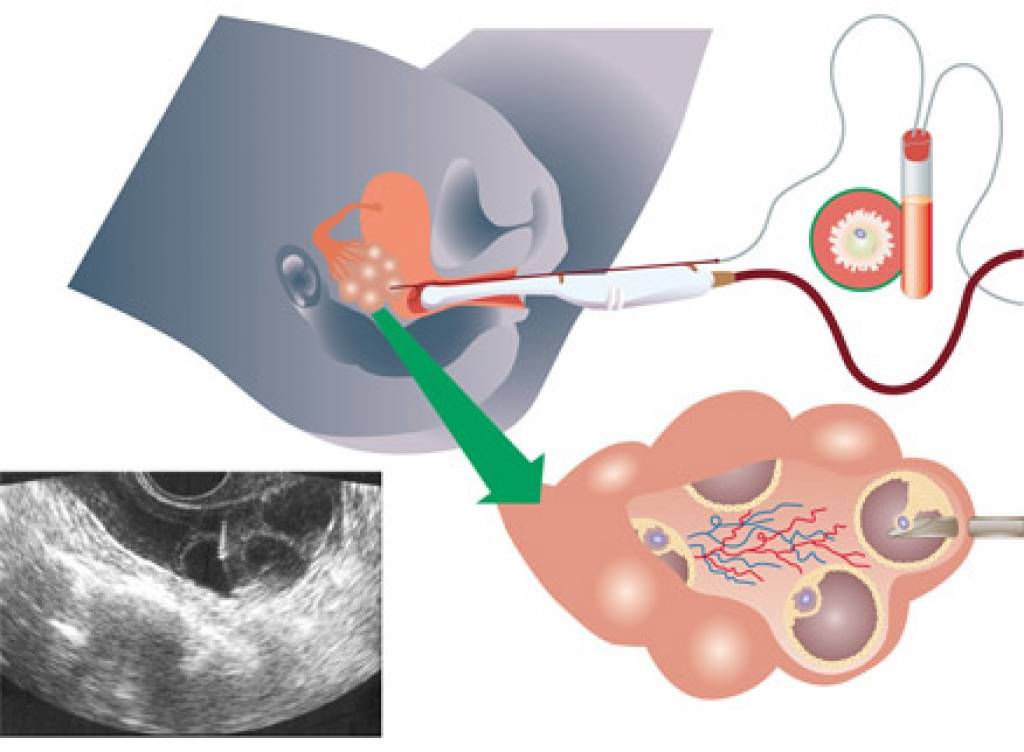
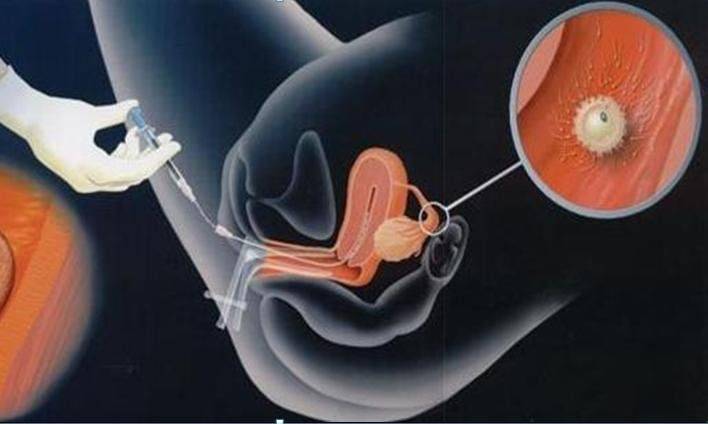
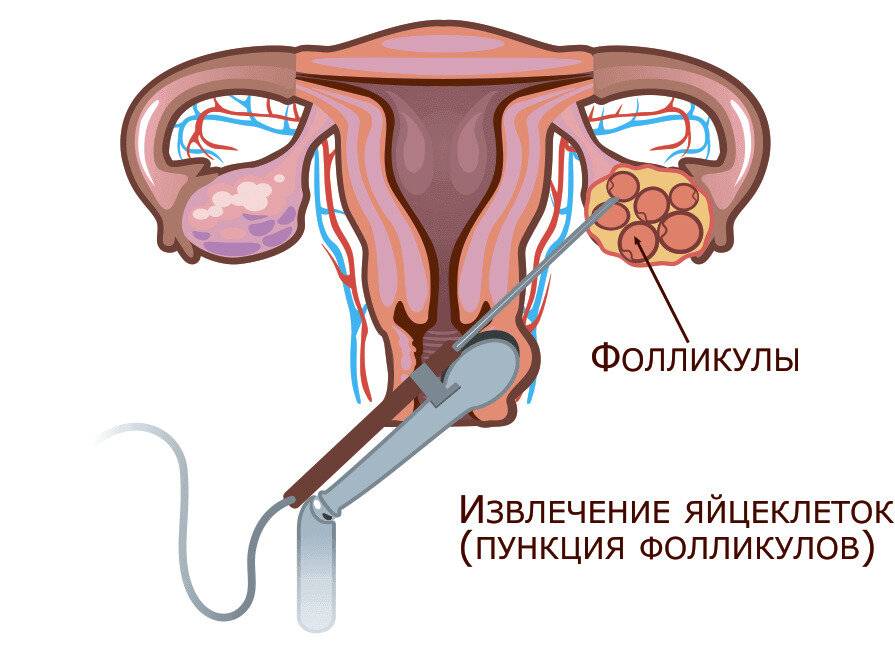
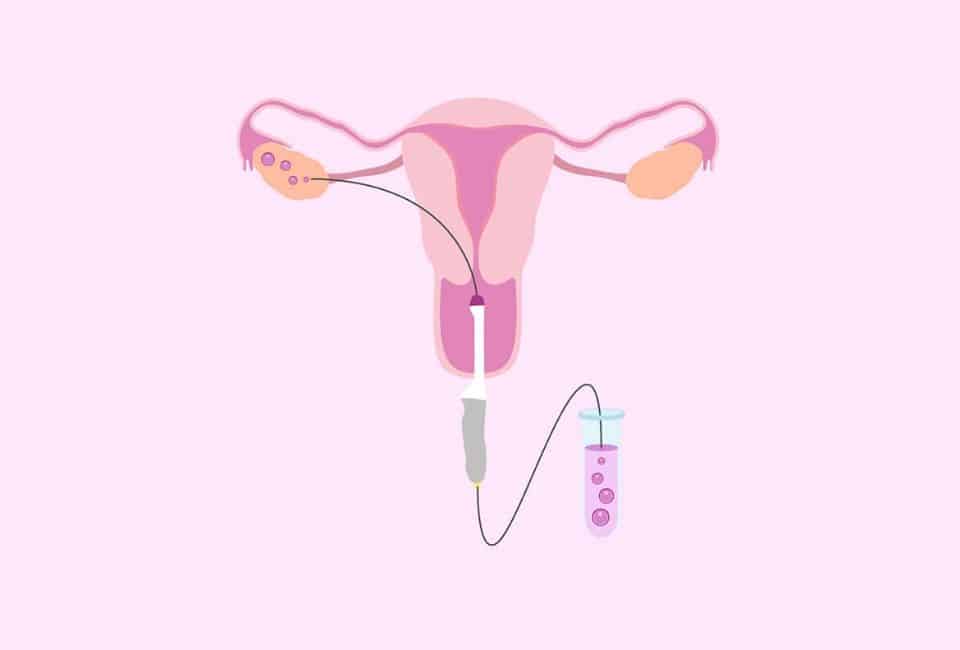
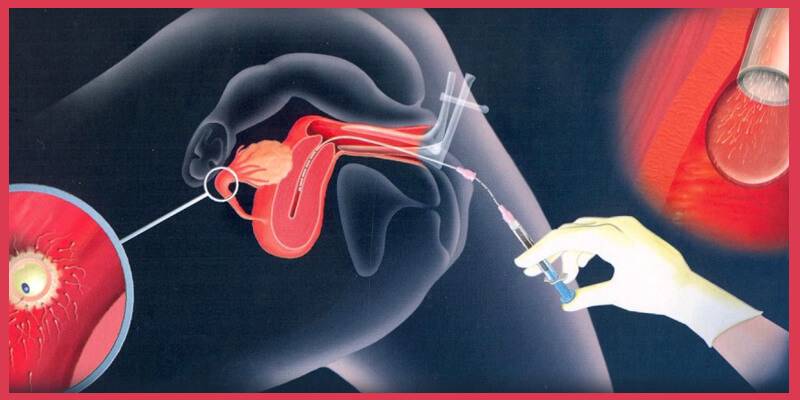
Как правило, методы искусственного оплодотворения в медицинском центре предполагают гормональную подготовку женщины. С помощью препаратов стимулируется созревание сразу нескольких фолликулов с содержащимися в них яйцеклетками, что значительно повышает шансы на успешность лечения бесплодия методами ЭКО. Оптимальное количество составляет от 6 до 10 яйцеклеток. Гормональные инъекции проводятся в течение 2-4 недель, во время которых женщина продолжает вести привычный образ жизни и находиться под наблюдением доктора. Контроль над процессом роста яйцеклеток осуществляется с помощью УЗИ.
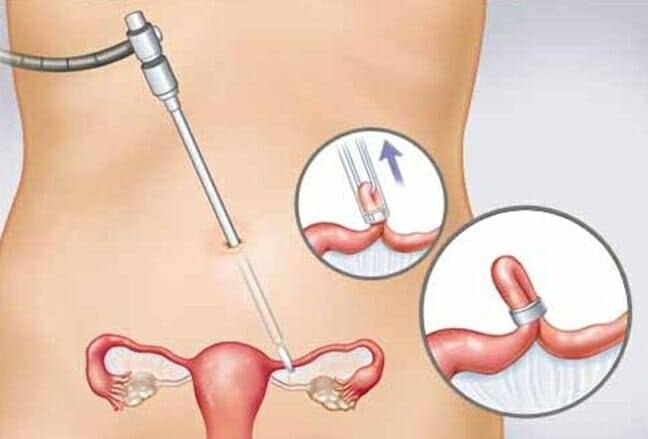
Осложнения и профилактика
Самым распространенным осложнением считаются рецидивы полипоза, которые возникают при недостаточно тщательном выскабливании его ложа. Осложнениями процедуры являются:
- ожог слизистой шейки или влагалища;
- стриктура (заращение) или стеноз (сужение) цервикального канала.
Гораздо более опасны осложнения, возникающие в том случае, если новообразование не было ликвидировано своевременно:
- кровотечение из половых путей;
- некроз;
- поддержание хронических инфекций;
- малигнизация – превращение в рак;
- бесплодие;
- прерывание беременности.
Специалисты «Клиники ABC» настоятельно рекомендуют всем женщинам, у которых была выявлена описываемая патология, как можно быстрее пройти комплекс необходимых обследований и сделать удаление полипа гистероскопией. В Москве это можно сделать в нашей клинике быстро и максимально комфортно. Своевременно выявить полипоз можно лишь в том случае, если женщина регулярно проходит диспансерные осмотры у гинеколога. Профилактические меры заключаются в минимизации воздействия провоцирующих факторов, которые были перечислены выше. Прогноз после удаления полипа шейки матки весьма благоприятный – в нашей клинике частота рецидивов не превышает 5%.
Первоисточник медцентр «Клиника ABC»
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
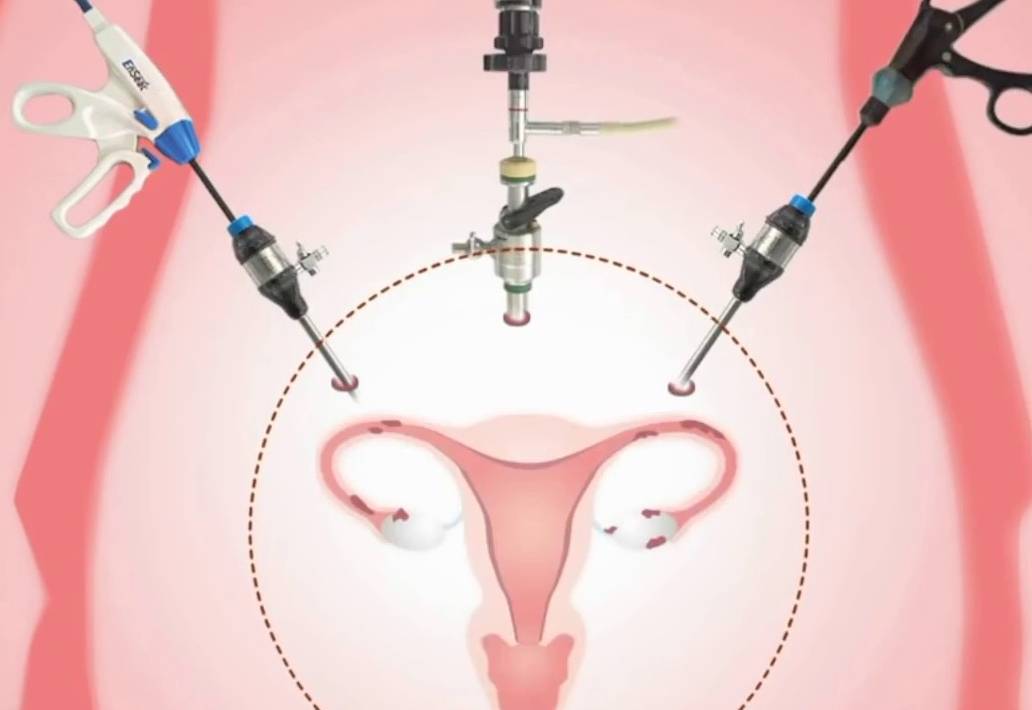
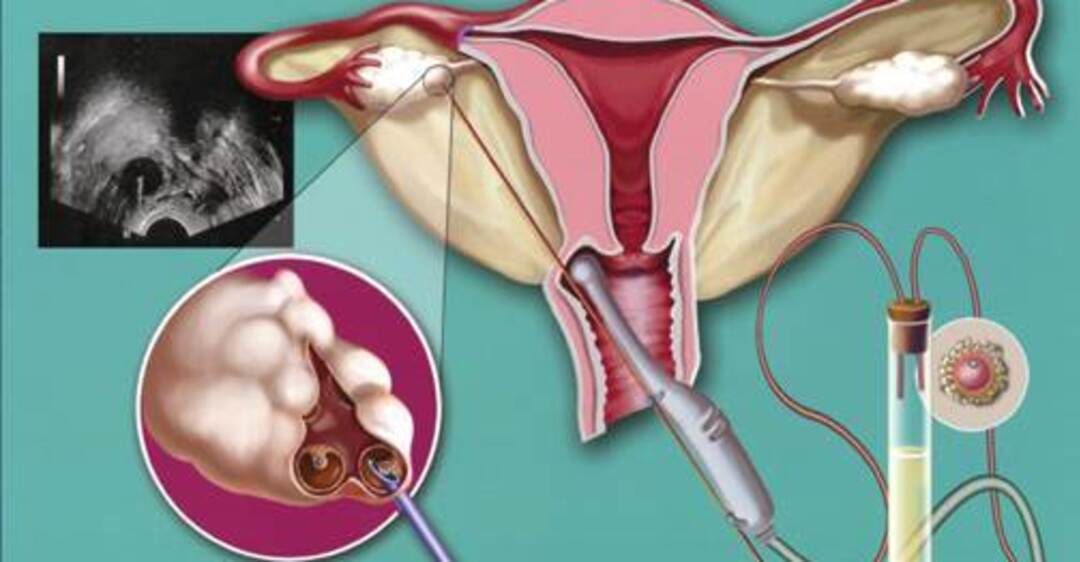
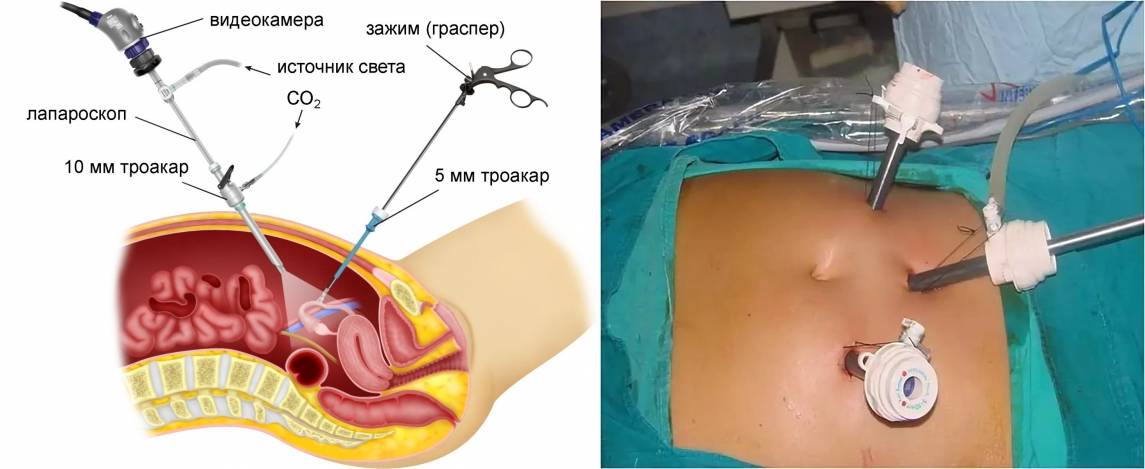
Особенности проведения лапароскопической перевязки труб
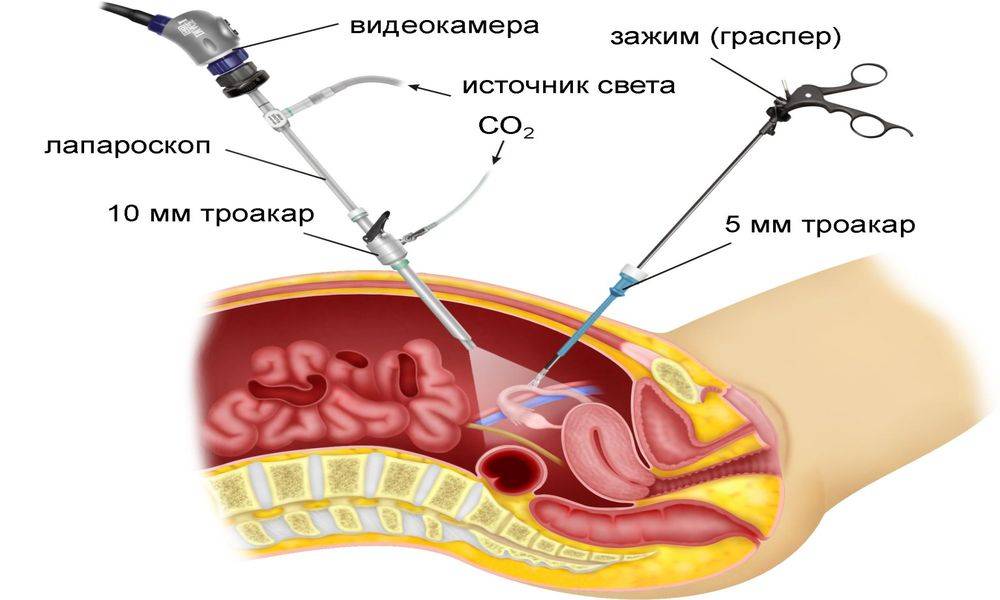
Данная процедура обычно выполняется с использованием общей анестезии. Однако не исключено применение перидуральной (местной) и спинномозговой анестезии. Есть несколько вариантов обеспечения лапароскопического доступа к брюшной полости (применение иглы Вереша, прямой ввод троакара, открытая лапароскопическая техника). Для более удобного проведения процедуры создается пневмоперитонеум, т.е. наполнение брюшной полости углекислым газом.
Существует 4 основных техники создания окклюзии фаллопиевых труб:
- Техники перевязки и разделения. Фаллопиевы трубы лигируются (перевязываются) при помощи шовного материала, затем производится пересечение либо резекция (иссечение) фрагмента трубы. Вследствие этого закрывается путь для яйцеклеток, которые не имеют возможности попасть в матку.
- Механические техники. Основываются на блокировке фаллопиевых труб с использованием специальных устройств, таких как пружинный зажим Халка-Клеменса-Вульфа; зажим Фильши, выполненный из титана; силиконовое кольцо Фалопа и др. Преимущество применения указанных техник заключается в меньшей травматизации тканей маточных труб, что облегчает осуществление «обратных» операций для восстановления фертильности.
- Техники с применением теплоэнергетического воздействия. Производится электрокоагуляция (монополярная или биполярная) фаллопиевых труб на расстоянии приблизительно 3 сантиметра от маточного органа.
- Другие техники. Включают введение в фаллопиевы трубы удаляемой пробки, специальных химических веществ, которые вызывают формирование рубцовых сужений (стриктур).
Обычно пациенты выписываются из стационара в день проведения операции. Возможен более длительный срок пребывания в случае возникновения осложнений.
Особенности пластических операций в области маточных труб
Задача пластических операций на маточных трубах – сделать их полостью проходимыми и правильно функционирующими
В результате лапароскопии оценивается изначальное состояние маточных труб, степень их проходимости, а также обязательно обращается внимание на состояние близлежащих органов.
Лапараскопическая гинекологическая операция подразумевает:
- разделение имеющихся спаек;
- манипуляции по восстановлению проходимости труб;
- устранение очагов воспаления и эндометриоза;
- удаление пораженных участков трубы при сактосальпинксе;
- манипуляцию с легкоранимыми тканями маточных труб.
Естественные роды и ЭКО
При беременности после искусственного оплодотворения, как и в других случаях, выбор способа родоразрешения определяет множество факторов, в том числе:
- возраст пациентки;
- причина бесплодия;
- наличие осложнений;
- сопутствующие заболевания;
- количество плодов, их предлежание;
- число плацент и амниотических полостей.
Например, если пациентка – молодая женщина, к ЭКО пришлось прибегнуть по причине плохого качества спермы или проблем с маточными трубами, плод один, весом 2,5-4 кг, головное предлежание, плацента не перекрывает внутренний зев, то, скорее всего (при отсутствии других противопоказаний) роды будут естественными.
В ходе родового процесса акушеры внимательно наблюдают за состоянием матери и ребенка. При появлении тревожных факторов, грозящих осложнениями, может быть принято решение о проведении кесарева сечения.
Роды после лапароскопии
В большинстве случаев после перенесенной лапароскопии женщинам рекомендуют проводить роды путем кесарева сечения. Однако в данном случае нельзя однозначно утверждать, что проведение родов естественным путем более опасно для здоровья женщины и ребенка. Как показывают результаты исследований, около 40 % женщин после проведения лапароскопии рожали естественным путем без каких-либо осложнений, в частности без разрыва матки.
Бесплатный прием репродуктолога
по 31 мая 2021Осталось дней: 34
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Другие статьи
Внимание! Важная информация о работе клиники
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Читать статью
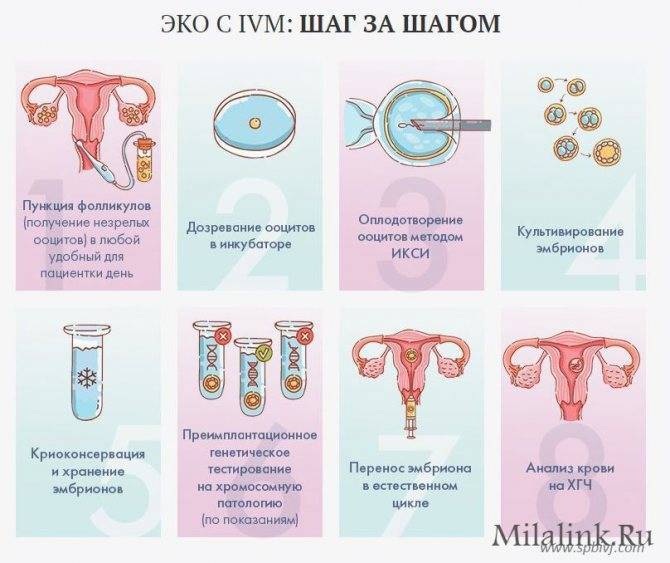
Что такое ЭКО в естественном цикле
Протокол ЭКО в естественном цикле (ЕЦ) — наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
Читать статью
Диагностика
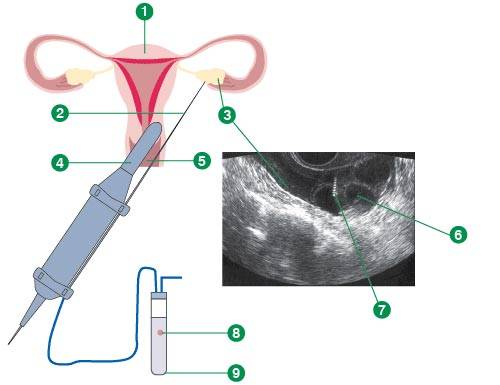
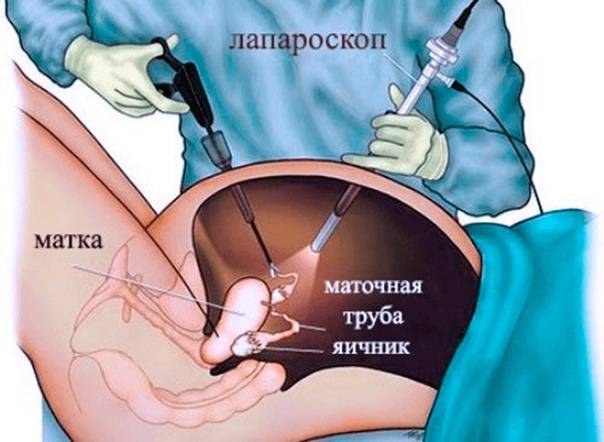
Заподозрить наличие спаек в брюшной полости можно у пациенток, в прошлом перенесших воспалительные заболевания малого таза, хирургические операции на органах малого таза и брюшной полости и у женщин, страдающих эндометриозом. Однако только у половины пациенток с наличием более двух факторов риска развития спаечного процесса в анамнезе спайки обнаруживаются во время лапароскопии (операции, во время которой в передней брюшной стенке делают небольшие отверстия, через которые вводят оптический прибор, позволяющий осмотреть полость, и специальные хирургические инструменты).
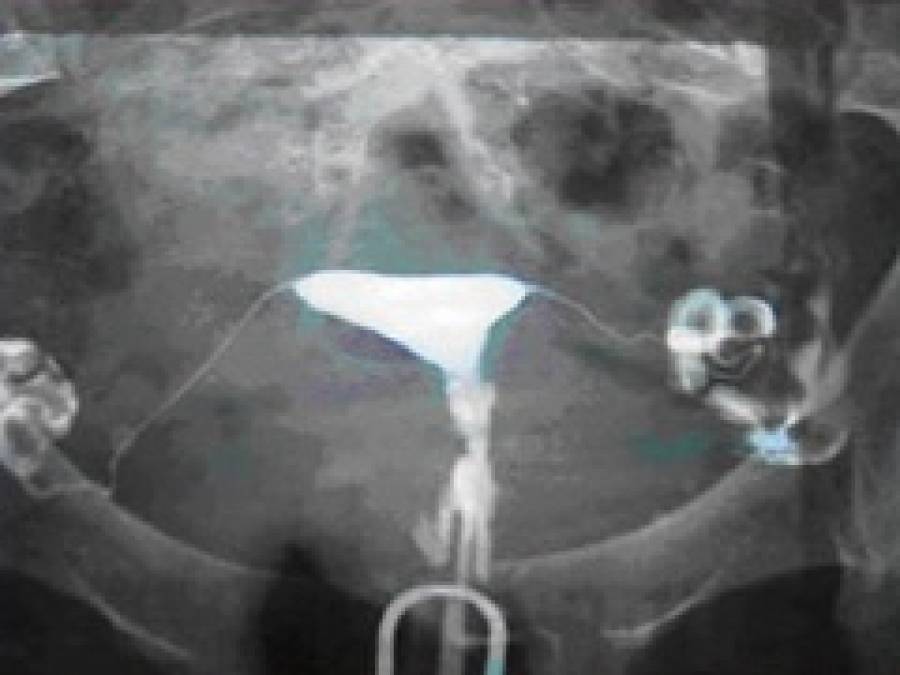
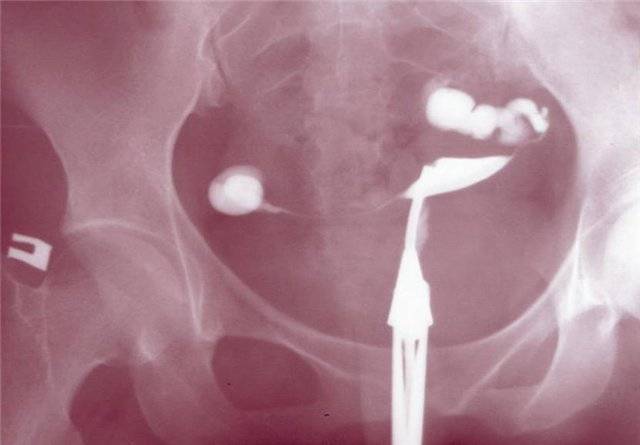
Гинекологический осмотр позволяет предположить наличие спаечного процесса в брюшной полости с вероятностью 75%. Непроходимость маточных труб по данным гистеросальпингографии (в матку вводят контрастное вещество, производят рентгенологические снимки) и ультразвуковое исследование с большой степенью достоверности указывает на наличие спаечного процесса, однако проходимость маточных труб не позволяет исключить наличия спаек, серьезно препятствующих наступлению беременности. Обычное ультразвуковое исследование не позволяет достоверно обнаружить наличие спаек малого таза. Очень перспективным в диагностике спаечного процесса на сегодняшний день представляется метод ядерного магнитного резонанса (ЯМР, или магниторезонансная томография, МРТ). С помощью этого метода получают снимки, отражающие «состояние дел» на разных уровнях.
Главным методом диагностики спаечного процесса является метод лапароскопии. Он позволяет не только обнаружить наличие спаек и оценить тяжесть спаечного процесса, но и провести лечение спаек.
Различают 3 стадии спаечного процесса по данным лапароскопии:I стадия: спайки располагаются вокруг маточной трубы, яичника или в другой области, но не мешают захвату яйцеклетки;II стадия: спайки располагаются между маточной трубой и яичником либо между этими органами и другими структурами и могут мешать захвату яйцеклетки;III стадия: происходит либо перекрут маточной трубы, либо ее закупорка спайками, либо полная блокада захвата яйцеклетки.
Лечение спаек
Главным методом лечения спаечного процесса является лапароскопия. С помощью специальных микроманипуляторов производится адгезиолизис — рассечение и удаление спаек. Методы разделения спаек включают в себя лазеротерапию (рассечение спаек при помощи лазера), аквадиссекцию (рассечение спаек с помощью воды, подаваемой под давлением) и электрохирургию (рассечение спаек с помощью электроножа).
Для профилактики образования новых послеоперационных спаек во время лапароскопии могут использоваться следующие методы:
- введение в пространства между анатомическими структурами различных барьерных жидкостей (декстрана, повидина, минеральных масел и пр.);
- окутывание маточных труб и яичников специальными полимерными рассасывающимися пленками.
Кроме того, после проведения лапароскопии в последние годы получила все большее распространение контрольная диагностическая лапароскопия через несколько месяцев после первой лапароскопии.
Маточное бесплодие
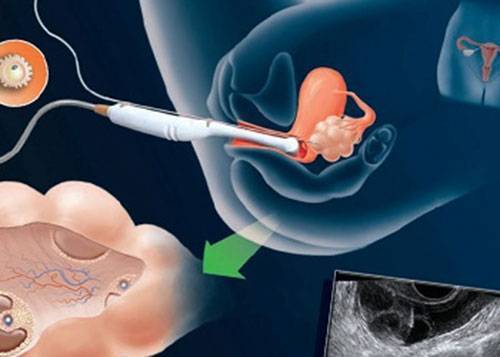
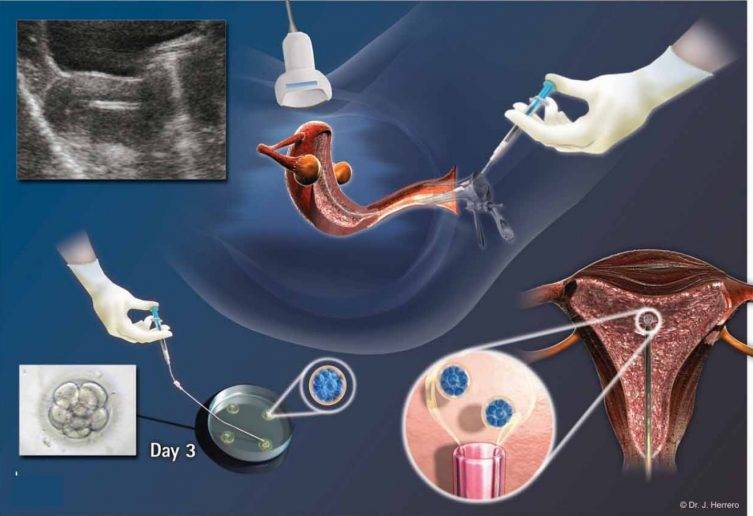
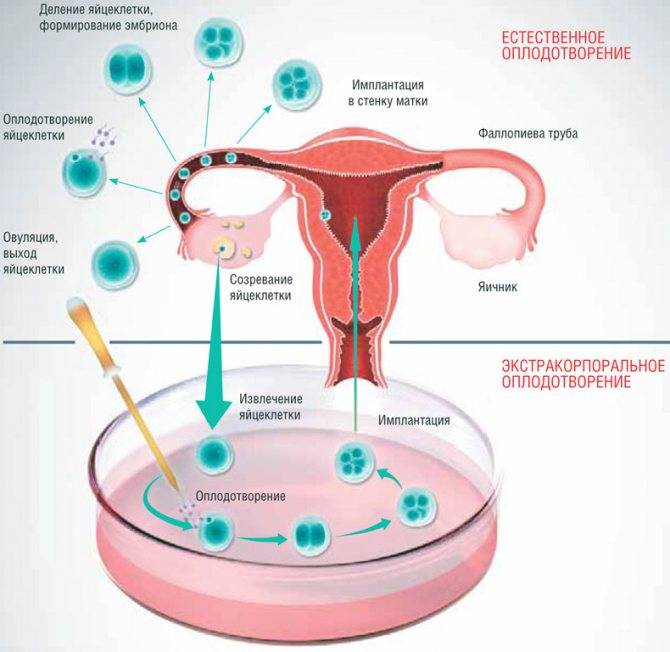
Если же на пути сперматозоида и яйцеклетки не встретилось препятствий, то происходит оплодотворение, т.е. слияние двух половых клеток, содержащих генетический материал мужчины и женщины. Для упрощения мы называем этот процесс слиянием, однако на самом деле это сложный механизм, в результате которого образуется клетка, содержащая материнские и отцовские гены, однако ее генетический профиль совсем иной – он уникален. Эта клетка носит название зигота. После чего благодаря работе ресничек эпителия маточной трубы происходит ее медленное продвижение по маточной трубе, параллельно происходит процесс дробления клетки и превращения ее в многоклеточную.
Овуляция, оплодотворение и имплантация зародыша, происходящие с 14 по 20 дни менструального цикла
В среднем эмбрион достигает места имплантации за 5-6 дней, т.е. к 19-20 дню менструального цикла (если овуляция произошла на 14 день цикла+5-6 дней). Это время необходимо для того, чтобы:
- образовавшаяся зигота претерпела несколько дроблений и достигла стадии бластоцисты, когда клетки организованы таким образом, что часть их может обеспечить инвазию «врастание» в эндометрий матки,
- под действием лютеинизирующего гормона (ЛГ), вырабатываемого гипофизом головного мозга в ответ на овуляцию, ложе вышедшей яйцеклетки (гранулезные клетки) превратилось в желтое тело,
- произошла секреторная трансформация эндометрия, ткани выстилающей полость матки, под действием достаточного количества прогестерона (ПГ). Прогестерон вырабатывается желтым телом.
Здесь необходимо отметить, что сроки овуляции и имплантации, приведенные в нашей статье являются средними. У женщины цикл может длиться более 28 дней; овуляция происходить не на 14 сутки, а быть раньше или позже этого срока.
В норме после имплантации эмбриона происходит плотное его прикрепление — врастание ворсин хориона в эндометрий матки под продолжающимся действием прогестерона. И беременность развивается, на что указывает отсутствие менструальных выделений в срок очередной менструации
Хочется обратить ваше внимание на то, что отсутствие менструации не говорит о том, что эмбрион развивается в полости матки. А свидетельствует лишь о том, что гормональный фон не изменился — продолжается действие прогестерона, т.е
где-то развивается беременность.
В случае если у Вас проходимость по трубам была затруднена или одна из труб уже удалена по поводу внематочной беременности, вам следует выполнить УЗИ органов малого таза и убедиться, что эмбрион находится именно в полости матки! Мы рассмотрели благоприятную ситуацию, когда происходит имплантация эмбриона и развитие беременности. Однако если существуют какие-либо факторы, изменяющие состояние полости матки, которые мешают имплантации, речь идет о маточном бесплодии. К этим факторам могут относиться как врожденная патология – аномалии развития матки, так и приобретенные состояния:
- Полипы и гиперплазия эндометрия,
- Миома матки (растущая в полости или любой локализации, деформирующая полость),
- Внутриматочные синехии – соединительно-тканные перегородки, возникшие в результате агрессивных внутриматочных вмешательств, абортов, перенесенного острого воспалительного процесса и др.
- Инородные тела в полости матки,
- Эндометриоз,
- Хронический эндометрит.
Вышеописанные заболевания могут быть диагностированы как при целенаправленном поиске, так и быть находкой во время выполнения других диагностических исследований по поводу бесплодия таких, как:
- УЗИ органов малого таза,
- Цифровая гистеросальпингоскопия (ЦГСС),
- МРТ органов малого таза,
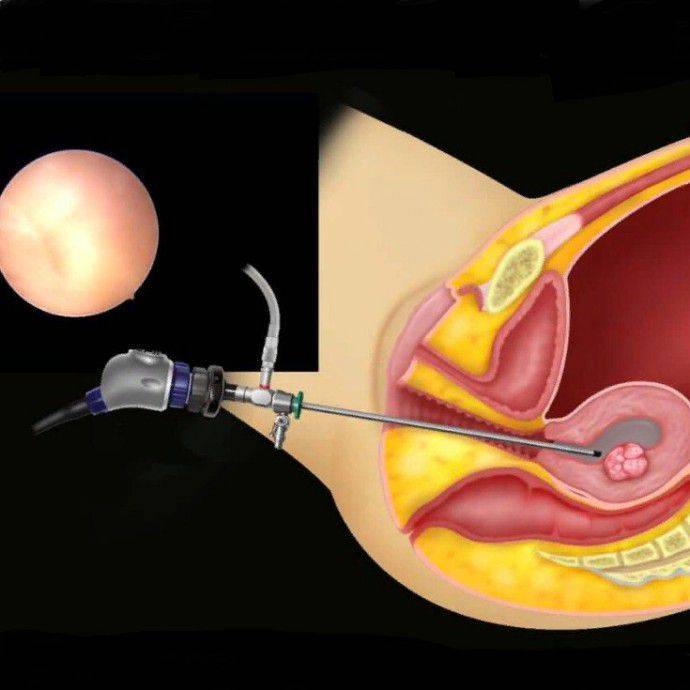
- Гистероскопия,
- Лапароскопия,
- Пайпель-биопия и др.
Преодолеть данную форму бесплодия возможно с помощью хирургического и/или медикаментозного лечения выявленных заболеваний. Нередко имеет сочетание нескольких патологий, требующее длительного комплексного лечения.
| МРТ органов малого таза В полости матки виден субмукозный (растущий в полость) узел миомы. |
| Гистероскопия – осмотр полости матки В полости матки два полипа эндометрия. |
| Гистероскопия Обнаружены признаки хронического эндометрита: микрополипы эндометрия, «инъецированность» сосудами |
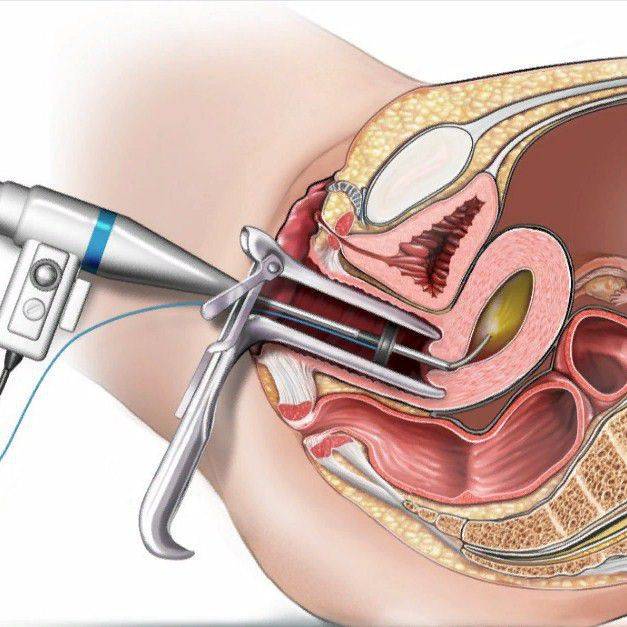
Почему к гистероскопии необходимо готовиться
При любой хирургической процедуре, в том числе и при офисной гистероскопии существует риск инфицирования. Во время внутриматочного вмешательства, это связано со следующим:
- Нарушается так называемый шеечный барьер. Проникновению микробов в полость матки препятствуют особенности анатомического строения шейки матки и слизистое содержимое в её канале — «слизистая пробка».
- Во время внутриматочного вмешательства, со стенок полости матки удаляется слизистая оболочка — эндометрий. Формируется обширная раневая поверхность, которая является «входными воротами» для микроорганизмов.
- Размножению микроорганизмов способствует прекрасная питательная среда — кровь.
Операция это стрессовая ситуация для пациента, а стресс всегда вызывает ослабление защитных сил организма. Учитывая все выше перечисленное, настоятельно рекомендую выполнять предписания вашего доктора. Это позволит предотвратить риск осложнений.
Помимо специального обследования, может назначаться медикаментозная подготовка. Цель такой подготовки — максимально защитить организм женщины от возможных осложнений, как в ходе операции, так и в послеоперационном периоде.
Эндометриоз: причины и симптоматика
Чтобы разобраться, делают ли ЭКО при эндометриозе, необходимо понимать суть и причины появления этого заболевания. Они до сих пор точно не установлены и являются предметом дискуссий в медицинской среде. Считается, что важную роль в появлении патологии играет способность клеток эндометрия «мигрировать» в другие органы и их подверженность воздействию гормонов, которые в норме регулируют рост слизистой оболочки матки в пределах менструального цикла. Также развитию этого заболевания способствуют следующие факторы:
- нарушения иммунитета, из-за которого клетки эндометрия не уничтожаются защитной системой организма при проникновении за пределы маточной полости;
- генетическая предрасположенность – доказано, что вероятность возникновения эндометриоза выше у женщин, чьи родственницы также страдают этим заболеванием;
- генетические аномалии, приводящие к тому, что клетки эндометрия становятся более жизнеспособными и могут выживать в условиях, к которым изначально не приспособлены.
В нормальном менструальном цикле эндометрий матки претерпевает изменения под влиянием половых гормонов. В предменструальную фазу (за несколько дней до начала месячных) этот слоя утолщается, в нем увеличивается количество кровеносных сосудов и желез. Тем самым создаются оптимальные условия для имплантации эмбриона после его оплодотворения – именно это является основной функцией эндометрия. Если зачатия не происходит, излишки слизистой оболочки слущиваются и выходят вместе с менструальными кровотечениями, после чего начинается новый цикл подготовки к оплодотворению. Такой механизм позволяет женщинам забеременеть круглый год, в то время как у многих других животных эта способность ограничена достаточно коротким периодом.
Однако, в некоторых случаях данный процесс может быть нарушен различными факторами. Так, обратный ток менструальной крови, возникающий вследствие травм, аномального строения половых путей, секса во время менструации и других причин, приводит к тому, что слущенные клетки эндометрия не выходят наружу, а через маточные трубы проникают в брюшную полость и «поселяются» в других органах, имеющих интенсивное кровоснабжение – яичниках, кишечнике, брюшной стенке, пупке и т. д. Они проникают к приютившие их ткани и начинают прорастать вглубь них, формируя очаги эндометриоза.
Ситуация осложняется тем, что клетки эндометрия, «поселившись» за пределами матки, остаются подвержены влиянию гормонов. Из-за этого аномально расположенная эндометриальная ткань продолжает периодически сшелущиваться, что вызывает следующие негативные последствия:
- внутренние кровотечения, локализованные вне маточной полости и не имеющие естественного выхода из тела;
- воспалительные процессы, которые приводят к поражению тканей, «приютивших» эндометриальные клетки и, как следствие, к нарушению функции пораженных органов;
- высокий риск возникновения вторичной инфекции, для которой не находящая выход кровь и слущенные клетки аномального эндометрия становятся питательной средой.
Эти процессы проявляются симптомами, к числу которых относятся боли в нижней части живота и пояснице (периодические или постоянные), более интенсивные и длительные месячные, болезненный половой акт, нарушение репродуктивной функции. Симптоматика зависит от локализации и степени разрастания клеток эндометрия – бывает и так, что эндометриоз никак себя не проявляет, что затрудняет его обнаружение.
Так же имеется внутренняя разновидность эндометриоза, при которой прорастание эндометрия происходит не в другие органы, а вглубь подлежащего слоя матки, что также приводит к нарушению работы этого органа. Часто обе разновидности заболевания (внутренняя и экстрагенитальная) сочетаются друг с другом, приводя к комплексному поражению репродуктивной системы женщины.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
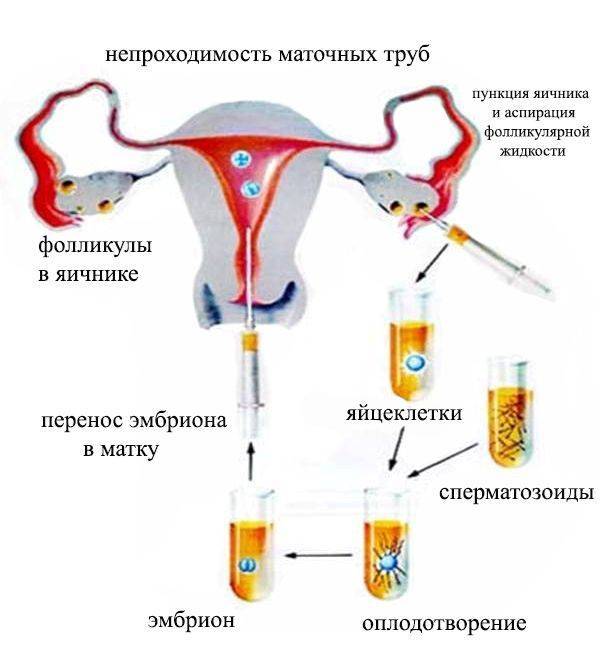
Причины трубного бесплодия
В некоторых случаях непроходимость бывает врожденной, что характеризуется изначальным (врожденным) нарушением строения и развития матки и маточных труб.
Очень часто непроходимость маточных труб встречается не в самой фаллопиевой трубе, а в виде полоски соединительной ткани между яичником и трубой. Такая форма получила название трубно-перитонеальное бесплодие.
Трубное бесплодие и трубно-перитонеальное бесплодие встречается как у женщин с первичным бесплодием, так и с вторичным.
Трубное бесплодие возникает как следствие эндокринных нарушений, воспалительных процессов и других нарушений. Чаще всего непроходимость маточных труб встречается после воспалительных поражений. Воспаления могут являться следствием перенесенных заболеваний, которые передаются половым путем, а также как результат послеродовых воспалений и послеабортных воспалений.
При трубном бесплодии непроходимость может быть полной или частичной. При диагностировании полной непроходимости маточная труба непроходима во всех отделах и участках, а при частичной – непроходимым может быть только какой-то один участок трубы. Даже наличие проходимости в одной маточной трубе достаточно для беременности, но если эта единственная труба имеет малейшую деформацию, или сужение, это может стать большим препятствием для сперматозоидов и значительно увеличивает возможность внематочной беременности, поскольку оплодотворенная яйцеклетка не сможет пройти по трубе к матке.
Если присутствует полная непроходимость, маточная труба может быть наполнена жидкостью (гидросальпинкс). Иногда случается формирование единичных рубцов, которые частично прикрывают просвет трубы. В таком случае беременность возможна, но шансы на ее возникновение ничтожно малы. Следует отметить что такая частичная непроходимость значительно увеличивает возможность внематочной беременности.
К трубному бесплодию могут привести:
- операции на внутренних половых органах;
- инфекции половых путей (цитомегаловирус, уреплазмоз, гонорея, хламидиоз, половой герпес и некоторые другие);
- осложнение аппендицита;
- перевязка маточных труб;
- эндометриоз половых органов;
- и другие.
Трубно-перитонеальное бесплодие связано с образованием в брюшной полости спаек. Такая форма бесплодия развивается как результат:
- операций на половых органах;
- хронических воспалений половых органов женщины;
- операции на органах брюшной полости;
- и другие.
Спайки в брюшной полости могут приводить к смещению органов малого таза, такие как яичники, матку, маточные трубы и, вследствие, изменять их расположение и нарушать функции. Такие спайки нарушают контакт между яичником и маточным отделом трубы. Следует отметить, что даже небольшие спайки в области фаллопиевых труб могут привести к нарушению их проходимости.
Очень часто женщина даже не догадывается о непроходимости маточных труб, поскольку признаков никаких при этом нет, кроме тянущей боли в нижней части живота, но это непродолжительный период и женщины быстро об этом забывают.
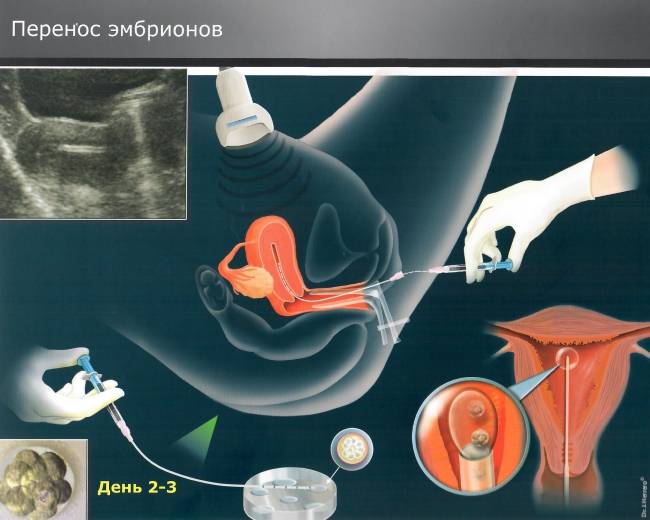
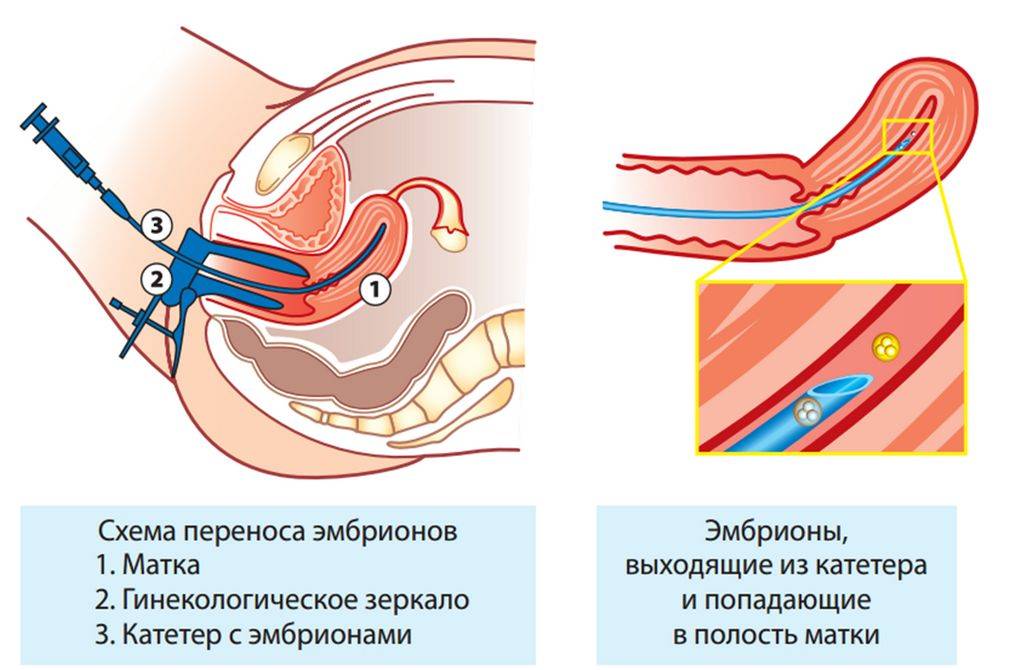
Питание после переноса эмбрионов
Важную роль в успешной имплантации и последующем развитии ребенка играет питание. Именно с пищей женщина получает большую часть веществ, необходимых для нормального развития плода и поддержания беременности. Также питание обеспечивает быстрое восстановление организма после стимуляции яичников и поддерживающей терапии, которые сами по себе являются стрессовыми факторами. Употребление пищи после переноса эмбриона должно соответствовать следующим правилам:
- Дробность — есть желательно 4-5 раз в день небольшими порциями, чтобы избежать большой нагрузки на пищеварительную систему, газообразования и запоров, которые могут вызвать перенапряжение тазовых мышц и спровоцировать отторжение эмбриона от матки;
- Регулярность – принимать пищу нужно в одно и то же время, чтобы организм адаптировалась к режиму питания и максимально эффективно извлекал из продуктов питательные вещества, необходимые матери и будущему малышу;
- Умеренность – сразу после пересадки эмбрионов не нужно есть «за двоих», на этом этапе поступающих питательных веществ вполне достаточно для развития зародыша, а излишняя нагрузка на пищеварительную систему снизит вероятность его успешного закрепления.
Рацион после пересадки эмбриона также нуждается в строгом контроле. Рекомендуется есть побольше белковых продуктов (нежирного мяса, рыбы, птицы), вареных или тушеных овощей и фруктов, орехов, нежирного творога. Фастфуд, консервы, соленые, маринованные, копченые продукты, жирную пищу есть можно, но в ограниченных количествах. А молоко, капусту, бобовые, газированные напитки и другую пищу, вызывающую метеоризм и/или, наоборот, запор, необходимо исключить. Кроме того, потребление кофе, крепкого черного чая и тем более алкоголя также нужно либо сильно уменьшить, либо полностью убрать из рациона. Кофеин, являющийся природным стимулятором, способен вызвать маточные сокращения, мешающие имплантации, а этанол является сильным системным ядом, провоцирующим врожденные нарушения у плода, выкидыши и иные осложнения.