SQLITE NOT INSTALLED
Противопоказания к установке спирали
Перед проведением подобной манипуляции каждая пациентка проходит комплексное обследование, которое позволяет выявить патологии, при которых установка ВМС противопоказана. Так, спираль не ставят в следующих случаях:
- если есть подозрение на беременность;
- если в анамнезе есть внематочная беременность;
- при деформациях полости матки: миомы, кисты и т. д.;
- если у женщины обильные менструации или в анамнезе имеется анемия;
- при наличии любого острого или подострого воспалительного процесса в организме: ревматоидный артрит, перикардит, воспаление почек, придатков, органов малого таза, эндокардит и др.;
- если у пациентки наблюдаются вагинальные кровотечения невыясненной природы;
- при диагностированном перерождении эндометрия;
- если есть аллергия на металлы;
- при аденомиозе;
- если выявлено злокачественное поражение шейки матки и органов малого таза;
- при аномальном развитии матки, особенно при ее слишком малом размере.
Если у женщины с установленной внутриматочной спиралью появились такие симптомы, как беспричинное повышение температуры, влагалищные кровотечения, боли в нижней области живота или общее недомогание, необходимо как можно быстрее обратиться к акушеру-гинекологу. В этом случае необходимо удаление спирали.
Внутриматочная спираль на сегодняшний день является одним из самых простых, надежных и безопасных для здоровья способов контрацепции. Несмотря на возможные осложнения, которые имеются практически у любого противозачаточного средства, ВМС входит в тройку рекомендованных акушерами-гинекологами контрацептивов. Поэтому если возникают сомнения, ставить спираль или нет, лучше обратиться к гинекологу и пройти обследование. Если нет противопоказаний, спираль будет наилучшим способом предохранения от нежелательной беременности.
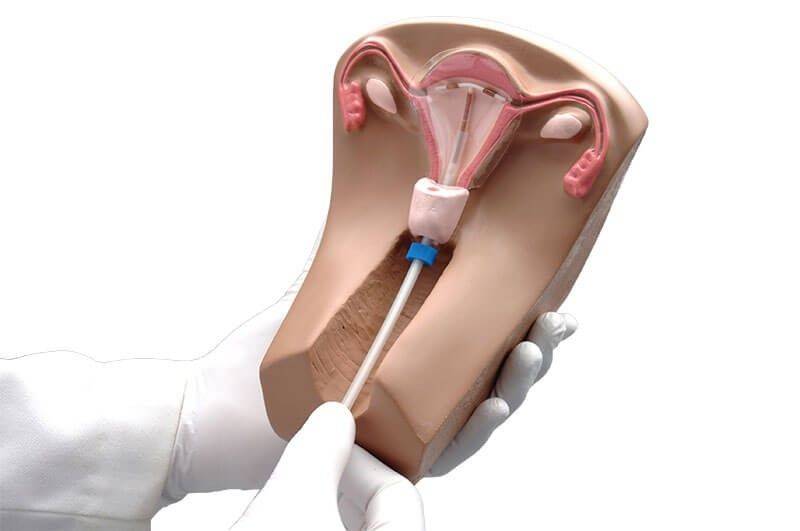
Введение данного контрацептива проводят в последние дни менструального цикла или же в первые после него. После аборта или родов без осложнений, процедуру проводят непосредственно после операции или же через 5-6 недель. После перенесенного кесарева сечения устанавливать спираль можно только по истечении 10-12 недель.
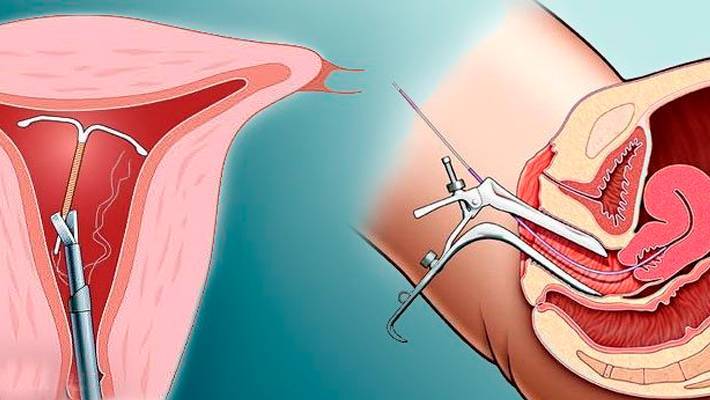
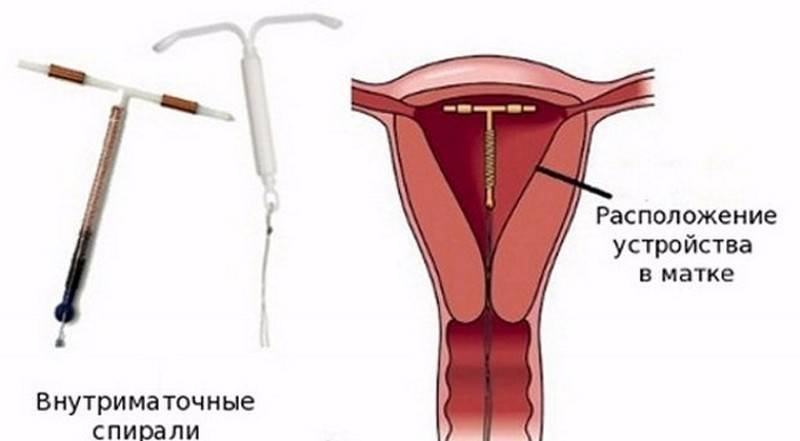
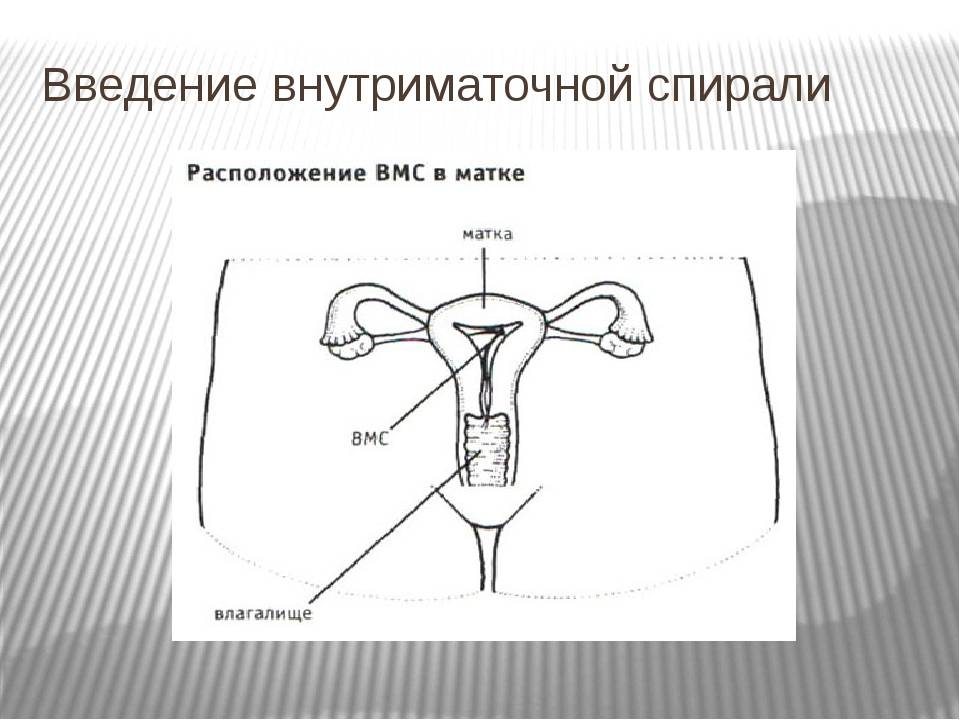
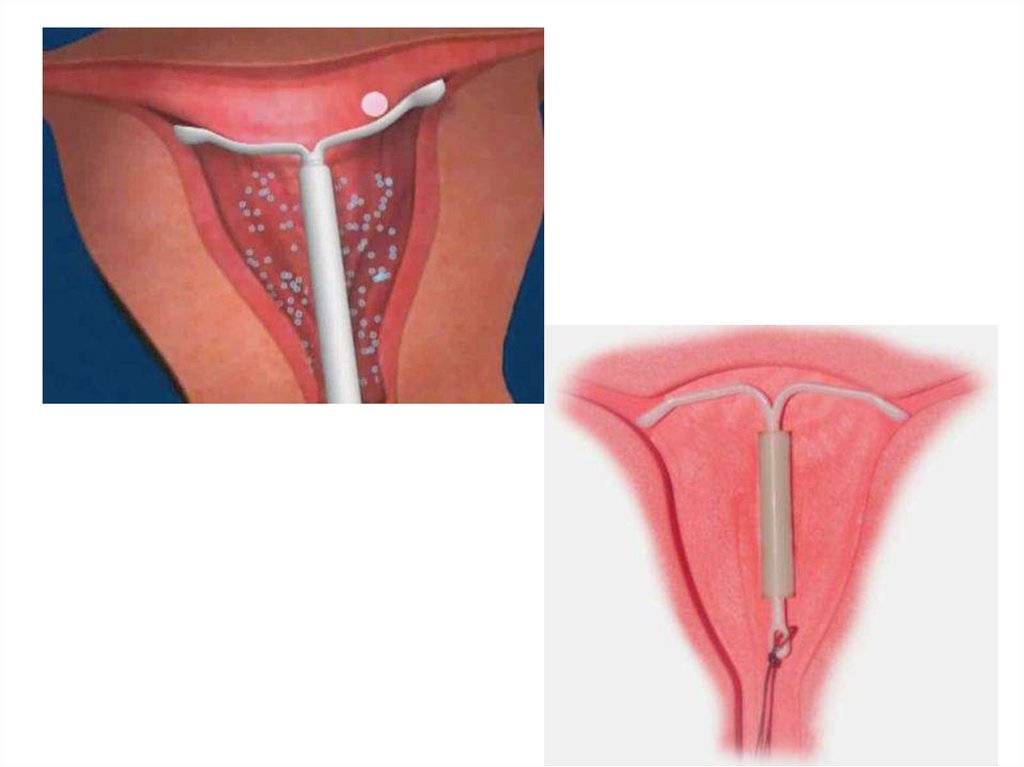
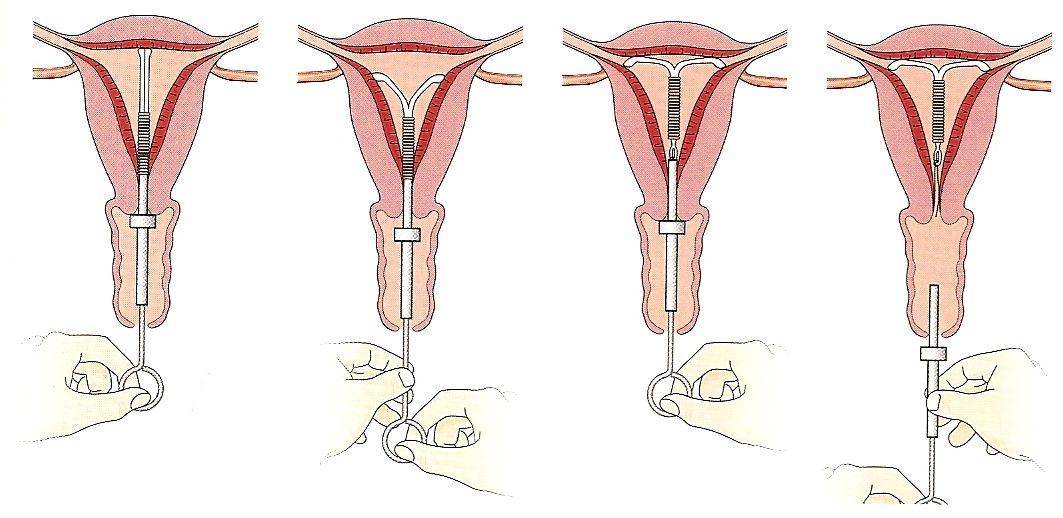
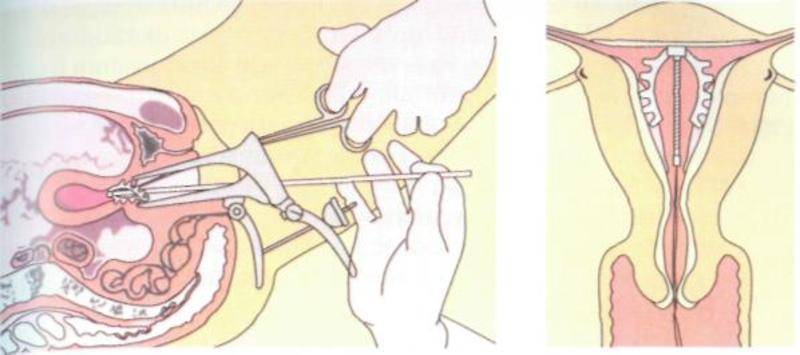
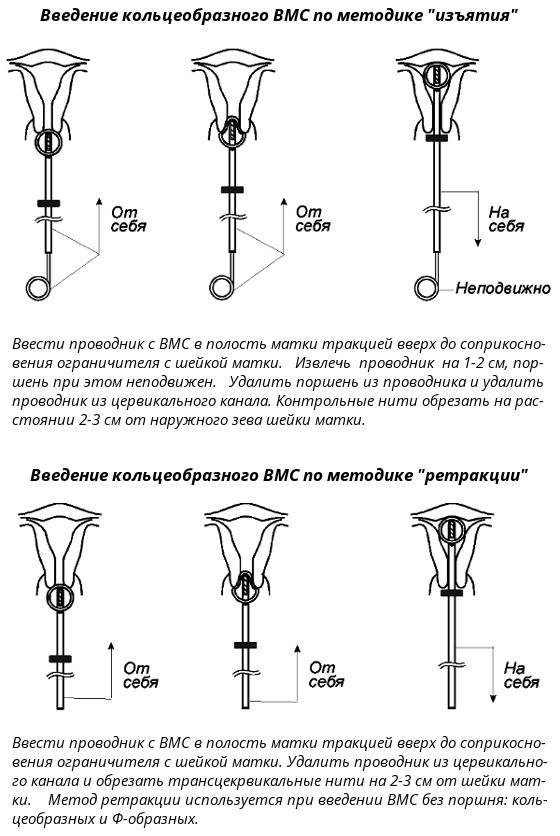
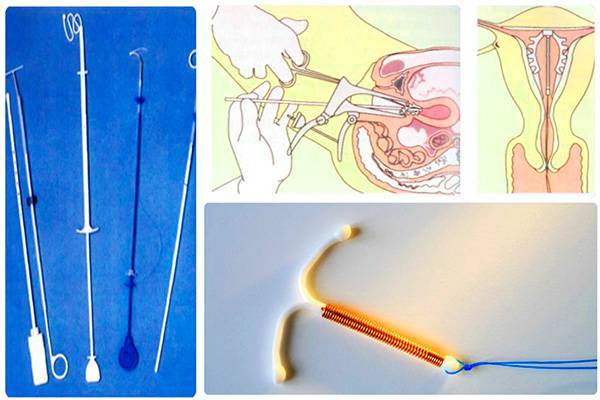
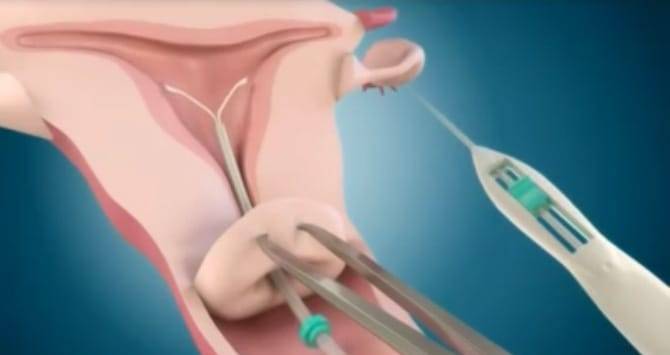
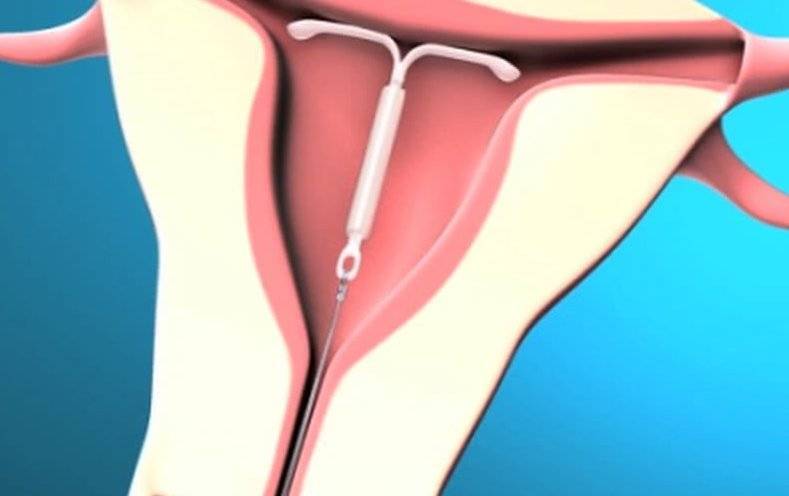
Как правило, установку проводят без анестезии. Безусловно, каждый вид спирали имеет свои особенности введение, однако основной принцип единый. Женщина располагается на гинекологическом кресле, проводится обработка антисептическим средством наружных половых органов, а затем шейки матки. После этого шейка фиксируется на пулевые щипцы и происходит ее выпрямление. Проводник с сомкнутым контрацептивом вводится в цервикальный канал и двигается в полость матки на необходимое расстояние. Затем движением поршня спираль раскрывается и располагается внутри. Нитки – усики размещают во влагалище и обрезают до нужной длины. Процедура практически безболезненная, занимает около 5-7 минут.
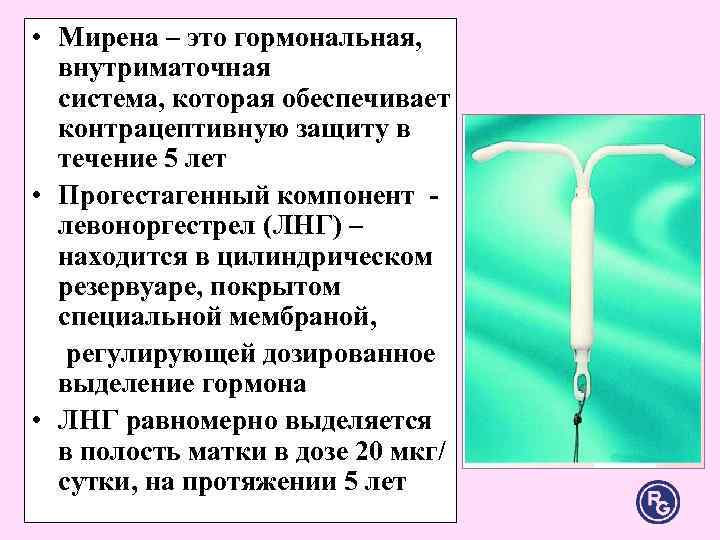
Установка Мирены
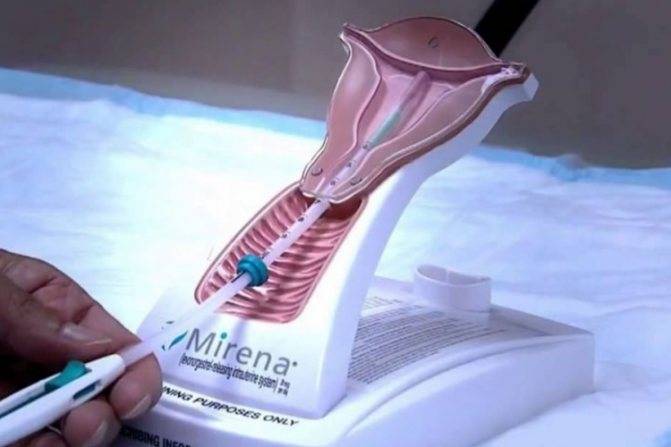
Спираль Мирена устанавливается только врачом гинекологом, имеющим опыт работы с данной ВМС или хорошо обученным выполнению этой процедуры. Перед введением гормональной спирали женщину следует проинформировать об эффективности, рисках и побочных эффектах этой ВМС. Предварительное обследование позволит исключить противопоказания и свести к минимуму риск развития негативных реакций со стороны организма на введение системы.
Анализы перед Миреной:
- консультация гинеколога-эндокринолога;
- гинекологический осмотр на кресле;
- анализ крови для определения уровня половых гормонов;
- показатели гемостаза (свертываемости), биохимия;
- онкоцитология шейки матки;
- мазок на флору, ПЦР на инфекции и ЗППП;
- расширенная кольпоскопия;
- УЗИ органов малого таза;
- осмотр молочных желез и УЗИ.
Введение Мирены — технические аспекты
1. Провести гинекологическое обследование для установления размера и позиции матки и для исключения любых признаков острых генитальных инфекций, беременности или других гинекологических противопоказаний для установки препарата Мирена согласно перечня выше.
2. Следует визуализировать шейку матки с помощью зеркал и полностью обработать шейку матки и влагалище подходящим антисептическим раствором. Техника введения Мирены несколько отличается от таковой при введении обычных ВМК, в связи с большим диаметром устройства из–за наличия резервуара с гормональным препаратом. Поэтому иногда при введении требуется расширение цервикального канала и местная анестезия (парацервикальная).
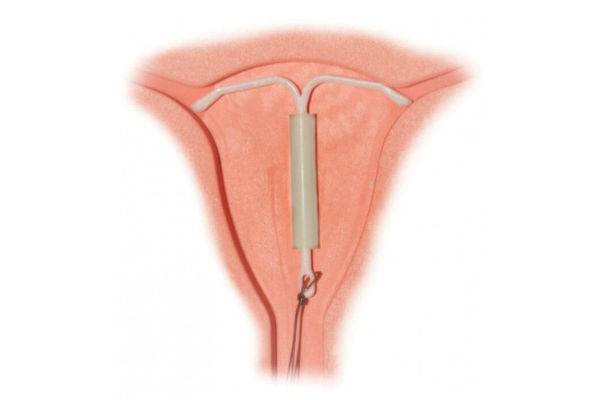
3. Затем через тонкую гибкую пластиковую трубку в матку вводят препарат Мирена
Особенно важно правильное расположение препарата Мирена в дне матки, что обеспечивает равномерное воздействие гестагена на эндометрий, предупреждает экспульсию ВМС и создает условия для ее максимальной эффективности
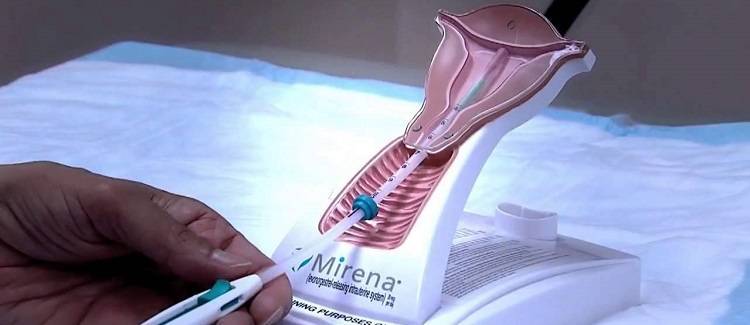
Женщина может чувствовать введение системы, но оно не должно вызывать у нее сильной боли. Перед введением, если потребуется, можно применить местную анестезию шейки матки. Не следует производить установку препарата после истечения месяца и года, указанного на упаковке.
После установки Мирены
Иногда после введения ВМС отмечаются боль, головокружение, потоотделение и бледность кожных покровов. Женщинам рекомендуется отдохнуть в течение некоторого времени после установки спирали Мирена в клинике. Если после получасового пребывания в спокойном положении эти явления не проходят, возможно, что ВМС неправильно расположена. Должно быть проведено гинекологическое исследование и УЗИ; при необходимости систему удаляют. Мирена последствия в виде кожных аллергических реакций вызывает относительно редко.
Из наиболее значимых недостатков этой спирали — аменорея, то есть полное исчезновение месячных, которое наблюдается примерно у 20% женщин, и связано с подавлением роста эндометрия малыми дозами гормонов.
В более отдаленной перспективе у большинства женщин после установки препарата Мирена происходит изменение характера циклических кровотечений. В течение первых 90 дней применения препарата Мирена увеличение продолжительности менструальных кровотечений отмечают 25% женщин, а нерегулярные кровотечения отмечаются у 65% женщин; частота этих явлений снижается соответственно до 5% и 20% к концу первого года ее применения.
Воспалительные заболевания органов малого таза у больных, использующих ВМС, в том числе и гормональные спирали, часто относятся к заболеваниям, передаваемым половым путем. Установлено, что наличие множества половых партнеров является фактором риска инфекций «по-женски». Воспаления яичников и других органов малого таза могут иметь серьезные последствия: они способны нарушать детородную функцию и повышать риск эктопической беременности.

Женщину нужно повторно обследовать через 4-12 недель после постановки гормональной спирали, а затем 1 раз в год или чаще при наличии клинических показаний.
Необходимость досрочного извлечения
Внутриматочная спираль может быть удалена раньше, чем истечет срок ее годности. Причины такого решения могут быть различны:
1. Изменение планов: планирование беременности в ближайшее время или предпочтение другому методу контрацепции.
2. Медицинские показания:
- Маточные кровотечения — извлечение внутриматочной спирали может быть продиктовано увеличением объема крови при менструациях, анемией или высоким риском ее формирования;
- Болезненные ощущения — менструации могут стать не только более обильными и продолжительными, но и сопровождаться сильной болью. В некоторых случаях наблюдается неэффективность приема анальгетиков, поэтому возникает необходимость выбора другого способа предохранения от беременности;
- Смещение спирали — чаще это явление наблюдается в течение первого года использования. Симптомами могут быть межменструальные кровотечения мажущего характера, удлинение нитей ВМС, дискомфорт во влагалище. Для диагностики и оценки положения контрацептива врач назначит ультразвуковое исследование, и если предположение подтвердится, порекомендует удалить его. Смещение приводит к снижению контрацептивного действия, поэтому использование спирали в этом случае бессмысленно;
- Воспалительные процессы — удаление ВМС раньше положенного времени является обязательным условием и вторым этапом лечения воспаления слизистой оболочки и/или мышечного слоя матки, придатков. Как правило, эти заболевания выступают осложнениями данного метода предупреждения беременности, зачастую они связаны с ИППП. Врач-гинеколог назначит медикаментозную противовоспалительную терапию, но при отсутствии положительной динамики в течение 3 дней спираль следует удалить, продолжая лечение препаратами. Повторная установка возможна только спустя 3 месяца после терапии;
- Беременность — ее наступление нередко связано со смещением в канал шейки, фактически соприкосновения с эмбрионом в этом случае не происходит. Вероятность прерывания беременности при извлечении контрацептива ниже, чем возникновение выкидыша при наличии инородного тела в матке. Именно поэтому при желании сохранить беременность пациентке следует пройти удаление ВМС.
Ход процедуры извлечения
В том случае, если отсутствуют осложнения внутриматочной контрацепции, извлечение спирали представляет собой быструю и легкую процедуру. Ее рекомендуют проводить в первые дни менструации, когда шейка матки открывается естественным образом — спираль легко пройдет по каналу.
Такая процедура не требует обезболивания и проводится следующим образом: врач вводит зеркало для обнажения шейки, захватывает кончики нитей контрацептива с помощью специального зажима и аккуратно вытягивает их, извлекая спираль.
В том случае, если принято решение об извлечении в середине или конце цикла, удаление предваряет процедура расширения канала шейки при помощи специального расширителя. Кроме того, дополнительно используется местное обезболивание — введение анестетика в ткани, прилежащие к шейке.
Завершением процедуры может быть введение новой спирали, если пациентка предпочитает и далее предохраняться от беременности таким способом.
Показания к удалению внутриматочной спирали
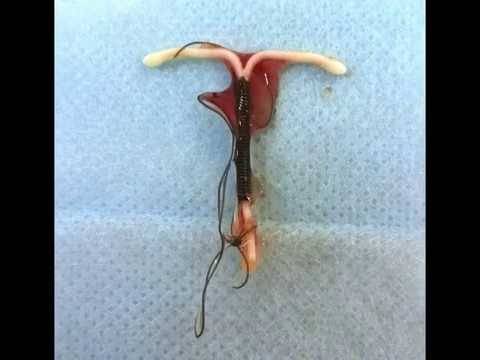
Существует ряд симптомов, которые могут возникать у женщин, поставивших себе спираль. Благодаря им еще до обследования с помощью УЗИ или гинекологического осмотра можно определить, что спираль вросла в стенку матку. Это могут быть следующие показания:
- боли разной силы внизу живота, в области поясницы, таза и мочевого пузыря;
- сильная слабость;
- бледность;
- тахикардия;
- кровотечение.
Такие серьезные признаки, как кровотечение и сильные боли, проявляются у женщин крайне редко. Поэтому для предупреждения этих симптомов необходимо вовремя обращаться к врачу-гинекологу.
Процедура удаления вросшей спирали
То, как будет проводиться операция по удалению вросшей спирали в стенку матки, во многом зависит от ее расположения. Если контрацептив находится достаточно близко от внутренних органов или стенок крупных сосудов, то удаление будет проходить довольно сложно и долго.
Операция проходит в несколько этапов:
- В полость матки вводится гистероскоп.
- С помощью лапароскопических щипцов врач удаляет спираль, пробираясь к ней со стороны брюшной полости.
- Если большая часть спирали находится в толще стен матки, то врач вынужден проводить лапаротомию.
- Гистероскопическими щипцами можно провести процедуру удаления вросшей внутриматочной спирали, если в матку вошла его незначительная часть.
Реабилитационный период
В соблюдении какого-либо особого режима после проведения процедуры по удалению контрацептива, вросшего в матку, нет необходимости. Через несколько часов после операции пациентка может отправляться домой. Она обязана соблюдать следующие рекомендации:
- тщательно следить за личной гигиеной;
- ограничивать физическую активность.
Истечение срока использования
Это — основное показание к удалению спирали. При установке врач расскажет о том, сколько времени контрацептив может находиться внутри
По истечении обозначенного срока важно удалить его во избежание следующих осложнений:
- Снижение эффективности спирали: окислительные процессы оплетки снижают контрацептивное действие, что может привести в результате к внематочной беременности;
- Увеличение вероятности воспалительных реакций;
- Врастание в стенку матки по причине длительного давления на мышечные ткани.
Простые медные конструкции защищают от беременности в течение 3-5 лет, этот показатель зависит от площади медной оплетки. Спирали с содержанием серебра имеют более долгий контрацептивный эффект: до 7 лет. Золотые призваны защищать от беременности в течение 9 лет.
Зачем ставить и удалять ВМС?
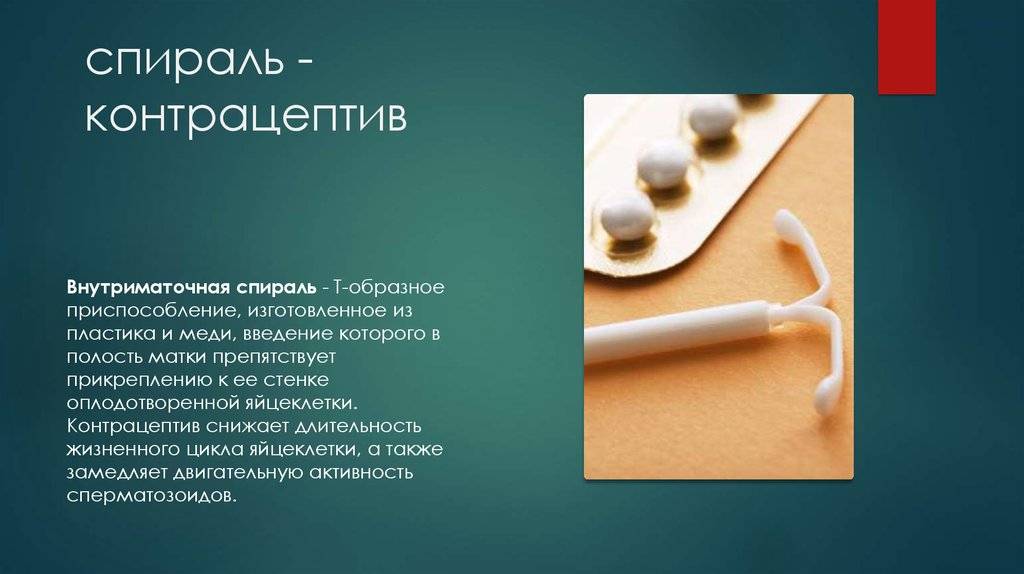
ВМС – это небольшое приспособление из пластика и металла. Его вводят в полость матки, чтобы механически не допустить прикрепления оплодотворенной яйцеклетки к ее стенкам. Некоторые виды спиралей порционно выделяют в организм женщины небольшое количество гормонов, что повышает их эффективность.
Спираль ставят, чтобы предотвратить наступление беременности. Этот метод контрацепции сочетается со всеми лекарствами и подходит даже для кормящих матерей. Кроме того, его не нужно контролировать ежедневно. Прибор не травмирует ткани матки, в связи с чем его можно использовать для нерожавших женщин. Однако врачи рекомендуют молодым девушкам ограничить любые вмешательства в области половых органов и выбрать другой способ предохранения.
Удалять спираль нужно, чтобы восстановить фертильность женщины. Если пациентка не планирует рождение детей, ВМС удаляют для замены на другое приспособление.
Как проходит операция:
- Женщина ложится в гинекологическом кресле.
- Влагалище очищается от менструальных выделений.
- Производится обработка шейки антисептическими препаратами.
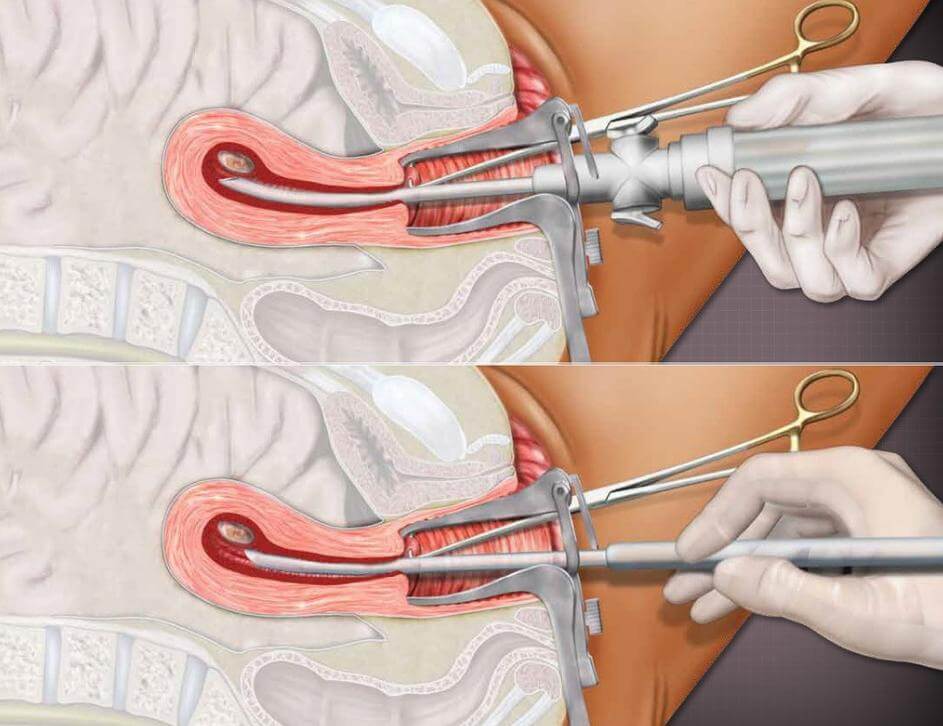
- Спираль захватывается за нити, которые видны в шеечном канале. Гинеколог тянет за нити до тех пор, пока ВМС не выйдет полностью. При обрывании нитей необходимо изъятие контрацептива с помощью специального крючка. Для этого инструмент вводится в шейку матки, поворачивается, обхватывает вертикальную основу спирали и легко вынимается через канал. Такая манипуляция часто проводится под контролем УЗИ.
- Когда процедура заканчивается, при отсутствии осложнений во время проведения, женщина может быстро вернуться к обычным делам.
Если возникают осложнения и удаление ВМС затруднено, гинеколог использует пулевые щипцы для распрямления цервикального канала. Также для удобства врача в некоторых случаях применяется расширитель для шейки матки. При экспульсии используется гистероскоп. Если ВМС врастает в матку или мигрирует в брюшную полость, требуется лапароскопическая операция.
В большинстве случаев удаление внутриматочного контрацептива происходит безболезненно и быстро, осложнения возникают редко. После операции необходимо посещение гинеколога для контроля состояния. Восстановление репродуктивной функции происходит в течение года. Профессиональные гинекологи врачи клиники «САНМЕДЭКСПЕРТ» помогут изъять внутриматочную спираль, используя передовые технологии. Большой клинический опыт специалистов позволяет провести процедуру быстро и качественно.
Популярные вопросы
Больно ли извлекать внутриматочный контрацептив?
Ответ: Изъятие внутриматочной спирали в большинстве случаев не вызывает болезненных ощущений. Женщина может испытывать боль, если приходится расширять шейку матки для извлечения контрацептива. Пациенткам с низким болевым порогом может быть назначена местная анестезия, чтобы исключить неприятные ощущения. При необходимости лапароскопии всегда проводится обезболивание.
Почему нельзя извлекать спираль в домашних условиях?
Ответ: Удаление внутриматочного контрацептива – это простая, но серьезная гинекологическая операция. Она должна проводиться исключительно профессиональным врачом-гинекологом, который сможет принять необходимые меры, если что-то пойдет не так. Во время извлечения спирали редко возникают осложнения, однако вероятность, что они появятся, есть всегда. Только в профессионально оборудованной клинике есть все необходимые инструменты, которые могут понадобиться врачу. К тому же некоторые виды операций по извлечению ВМС требуют УЗИ-контроля.
Ответ: В первые дни после установки внутриматочной спирали могут возникать болезненные ощущения – спазмы, тяжесть в нижней части живота, выделения. Это нормальная реакция организма. Решение о том, носить ли дальше ВМС, нужно принять после того, как исчезнут побочные эффекты. Если принято твердое решение об удалении внутриматочного контрацептива, желательно сделать это через неделю после установки.
Через какое время после извлечения можно ставить новую спираль?
Ответ: Время, которое должно пройти перед установкой новой спирали, зависит от особенностей организма, от того, как прошло удаление предыдущего внутриматочного контрацептива. Если операция состоялась без осложнений, мазки на флору и анализы не говорят о наличии заболеваний и воспалительных процессов, то новую спираль можно ставить уже через месяц. Если же возникали осложнения, кровотечения, была нарушена цельность тканей при извлечении, нужен восстановительный период в течение нескольких месяцев.
При обнаружении воспалительного процесса или какого-либо гинекологического заболевания, требующего лечения, спираль может ставиться только после лечения. При актиномикозе новый внутриматочный контрацептив внедряется через три месяца после терапии (если заболевание без симптомов) или через полгода после лечения (если патология вызвала болезненные ощущения).
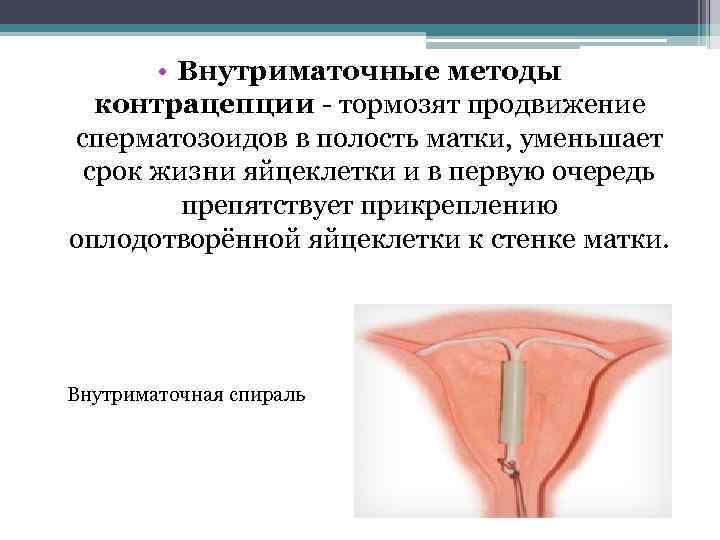
Способы действия:
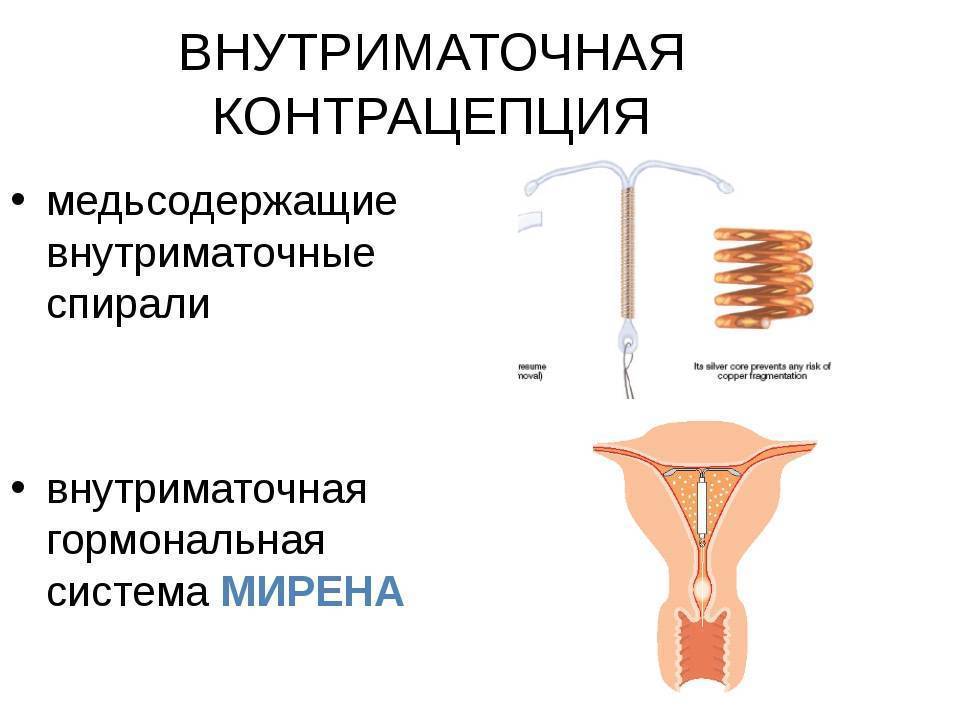
Немедикаментозные ВМС.
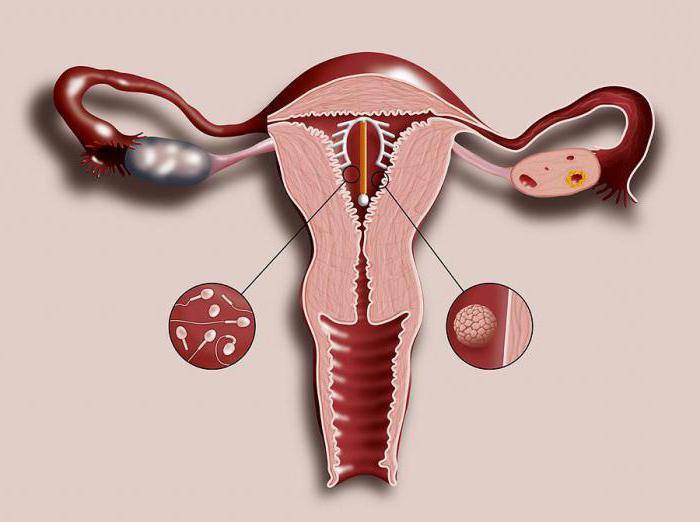
Контрацептивное действие связано с местной асептической воспалительной реакцией. Т.е. незначительное воспаление в матке возникает не из-за микробов, а из-за наличия инородного тела (спирали). Поэтому этот процесс безопасный. Спираль, как инородное тело, вызывает сокращение мышц матки и усиливает сокращение маточных труб. Из-за этого оплодотворенная яйцеклетка (Да, при ВМС может происходить оплодотворение) быстрее движется по трубам и раньше положенного срока попадает в полость матки. Из-за этого плодное яйцо не может прикрепиться к стенкам матки и беременность не развивается.
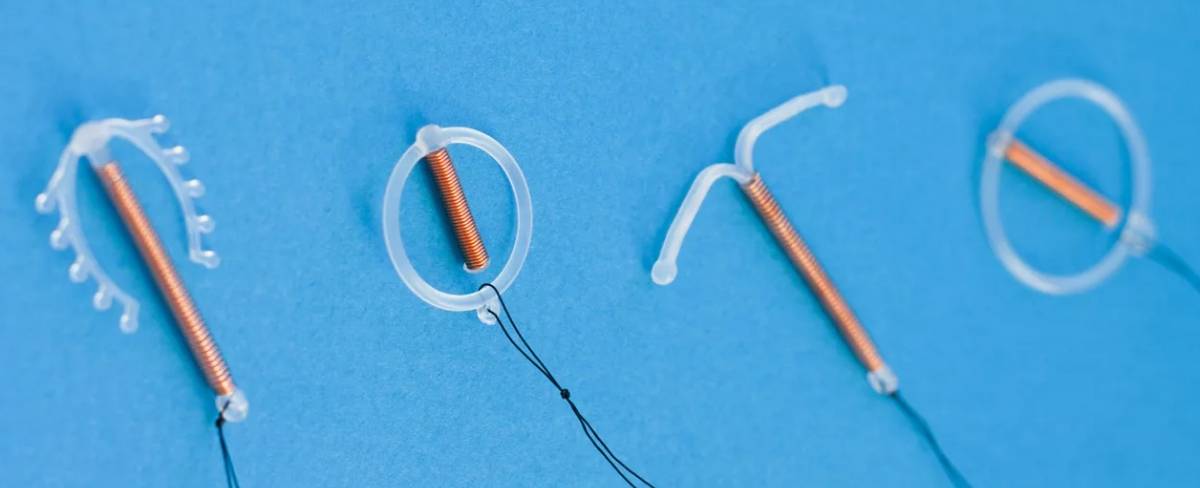
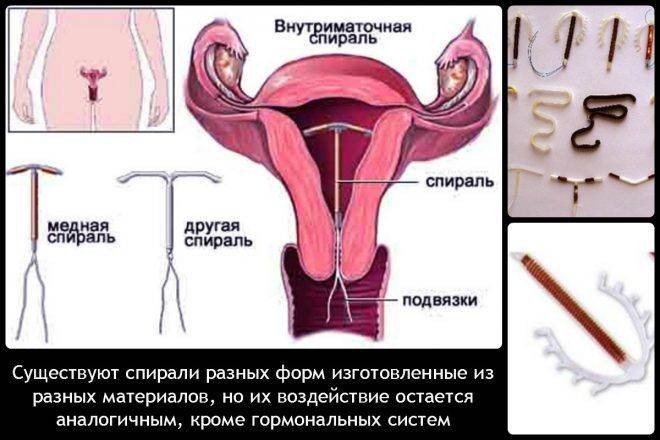
Разновидности немедикаментозных спиралей.
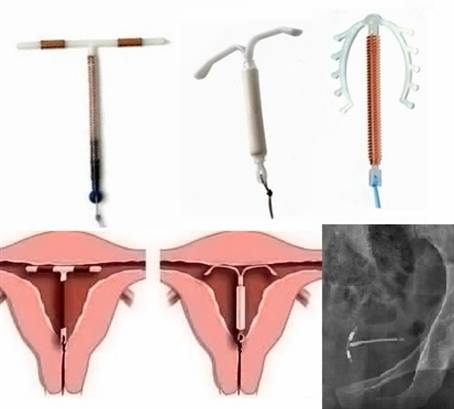
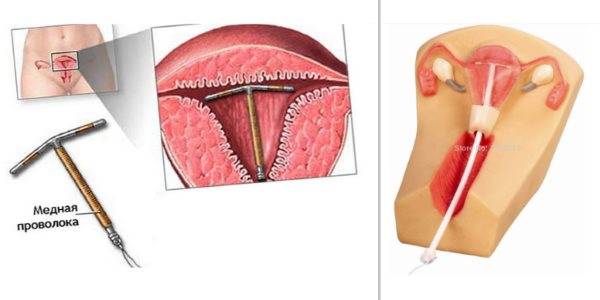
- Медьсодержащие спирали – медь усиливает воспалительную реакцию, из-за чего сперматозоидам сложнее проникнуть в полость матки, и яйцеклетке сложнее прикрепиться к стенкам матки (если все же произошло оплодотворение).
- Спирали с содержанием серебра в просвете ножки.
Спирали с золотом, в виде проволоки, обмотанной вокруг ножки.
Серебро- и золотосодержащие спирали считаются наиболее эффективными в плане контрацепции (противозачаточный эффект достигает 99%), предотвращают развитие воспалительных заболеваний, а длительность действия увеличивается до 7 – 10 лет.
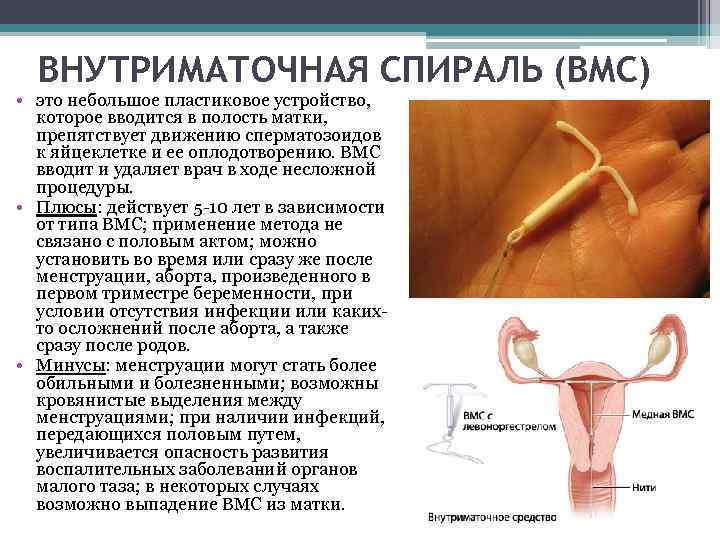
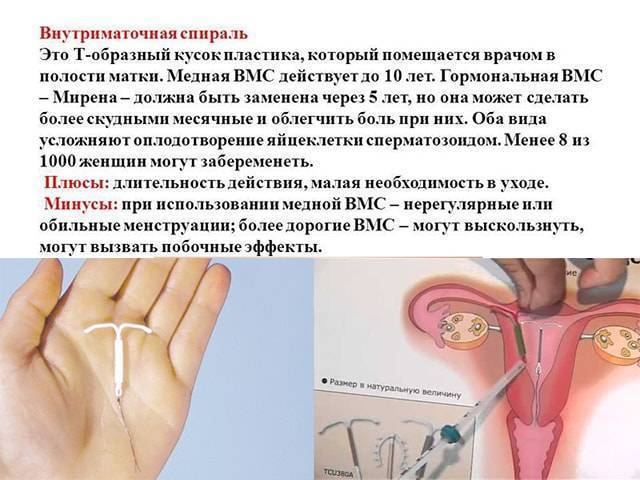
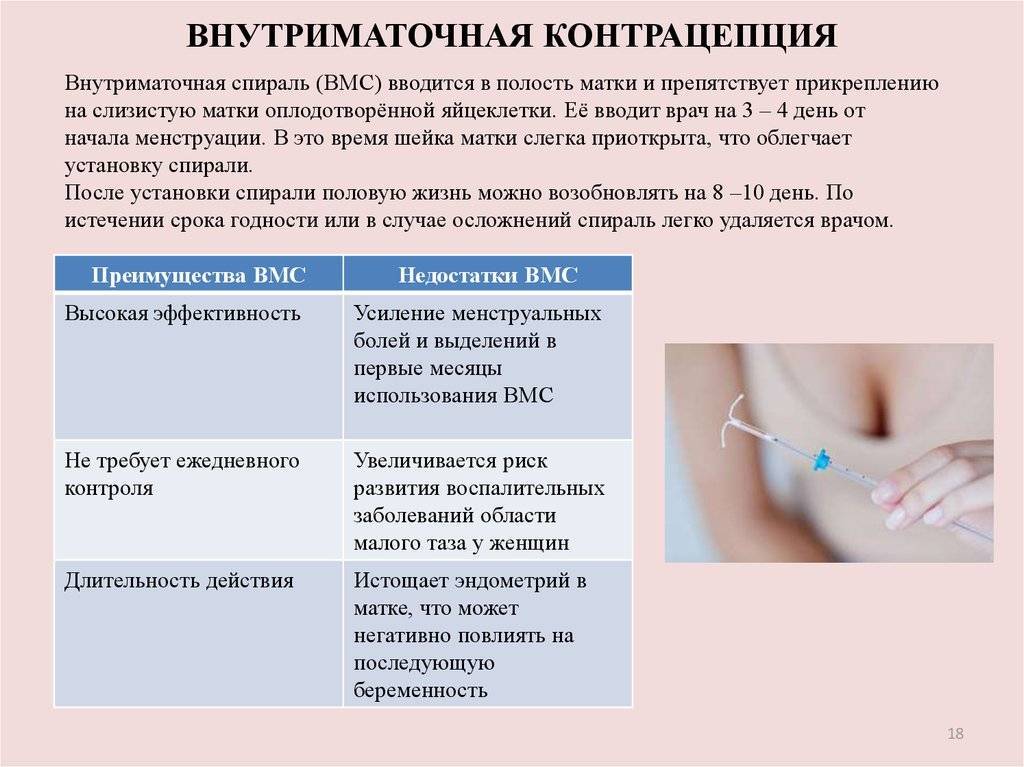
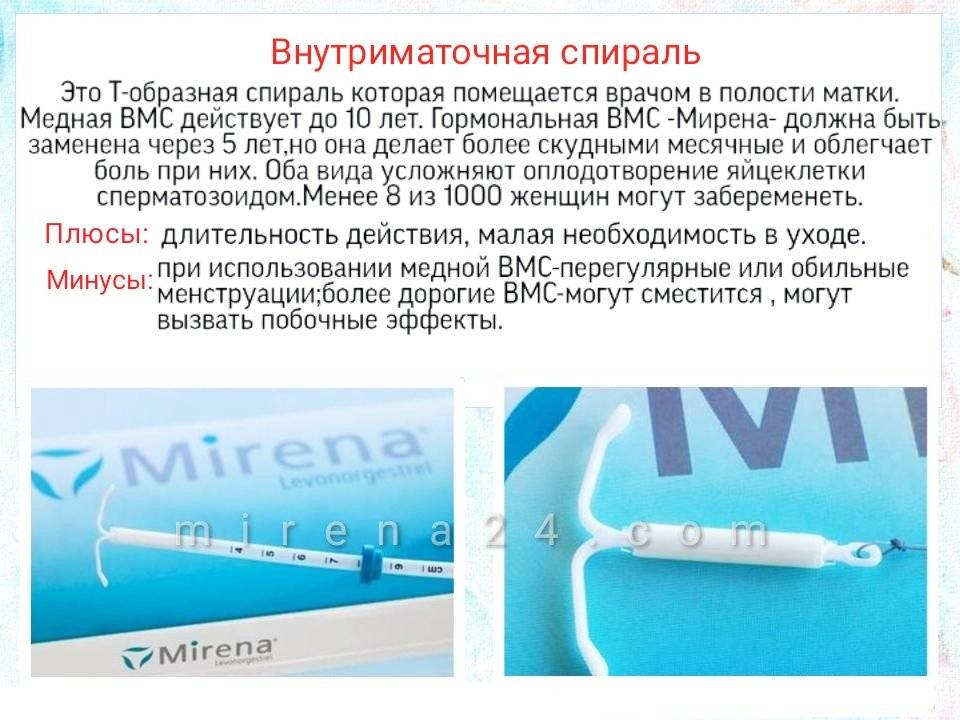
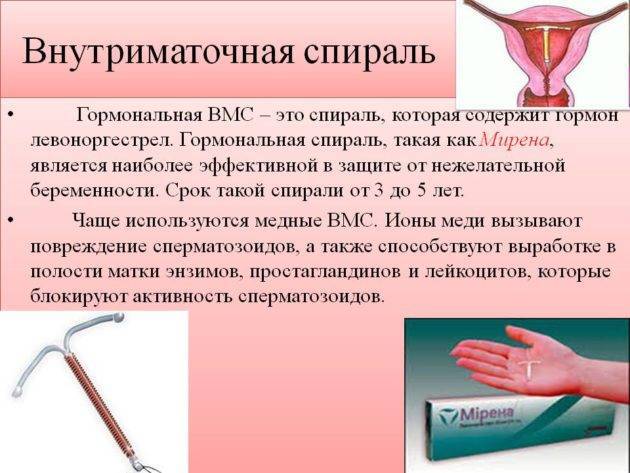
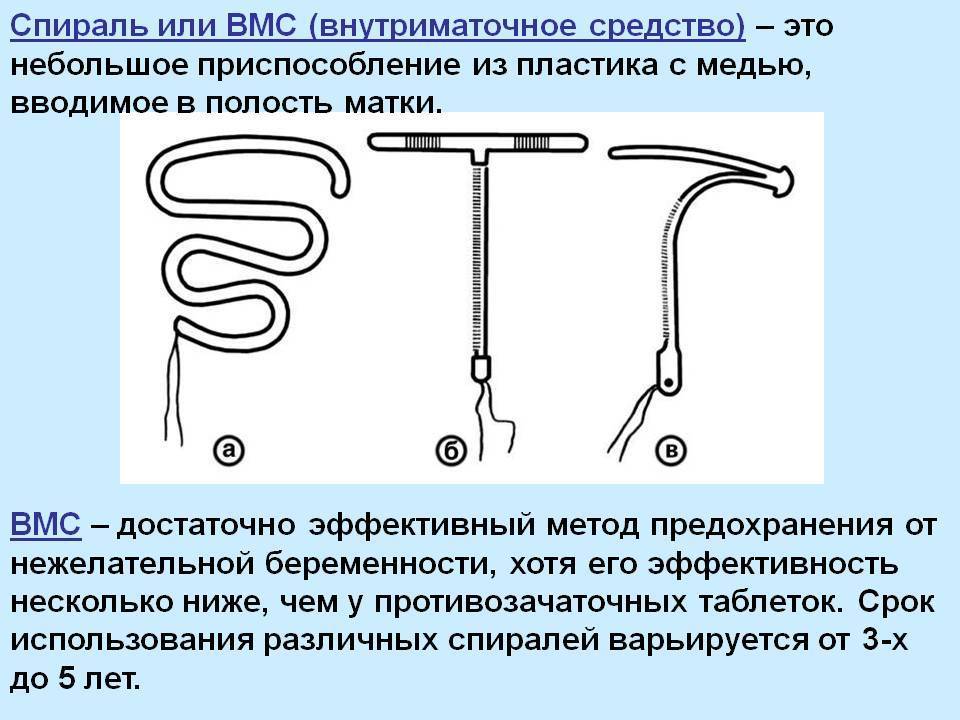
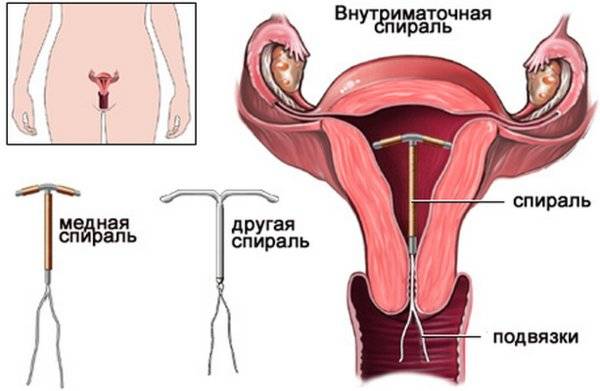
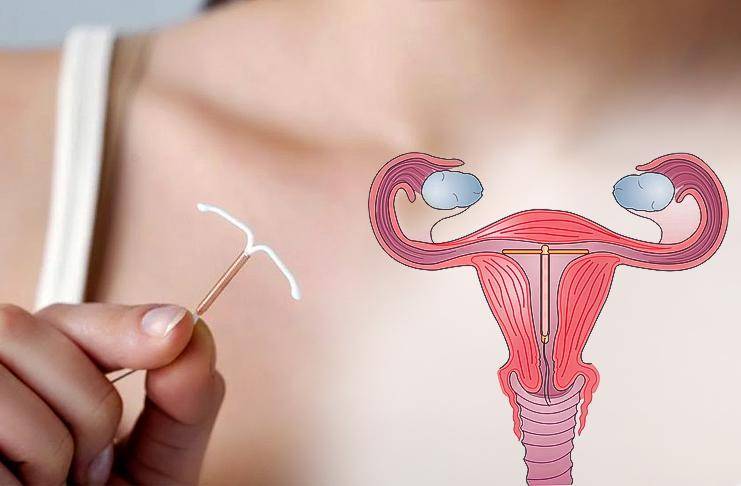
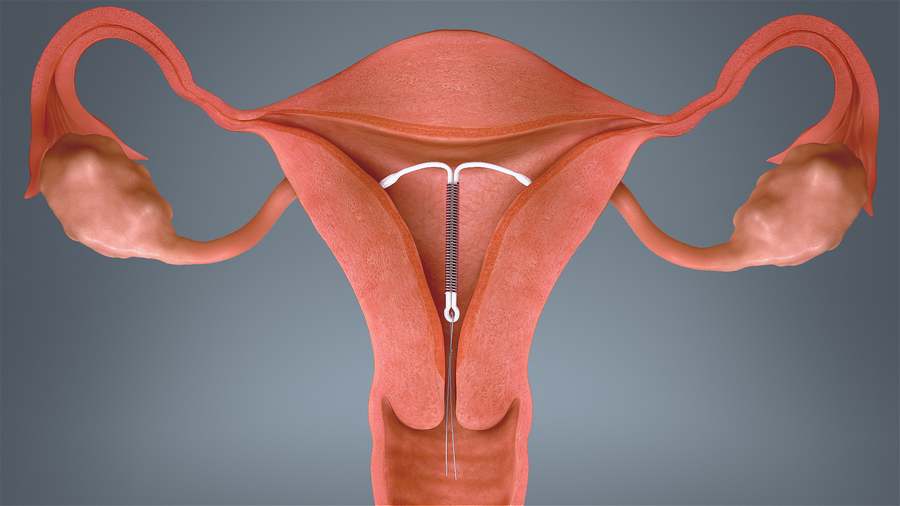
Что такое ВМС и как она действует
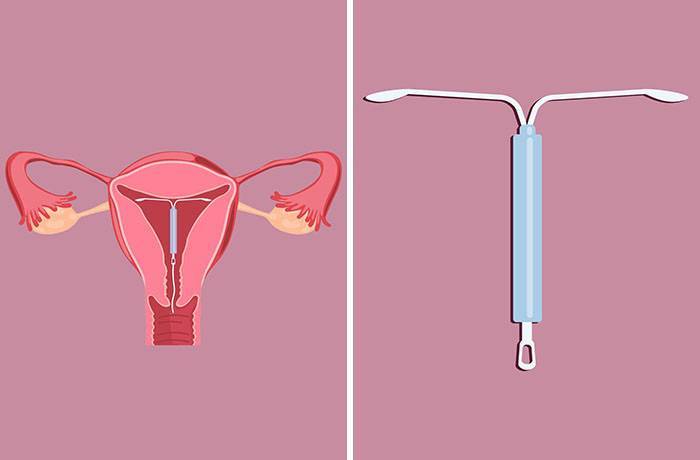
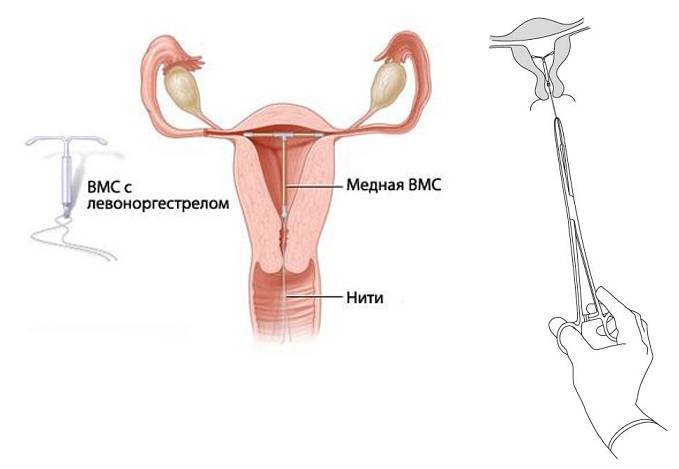
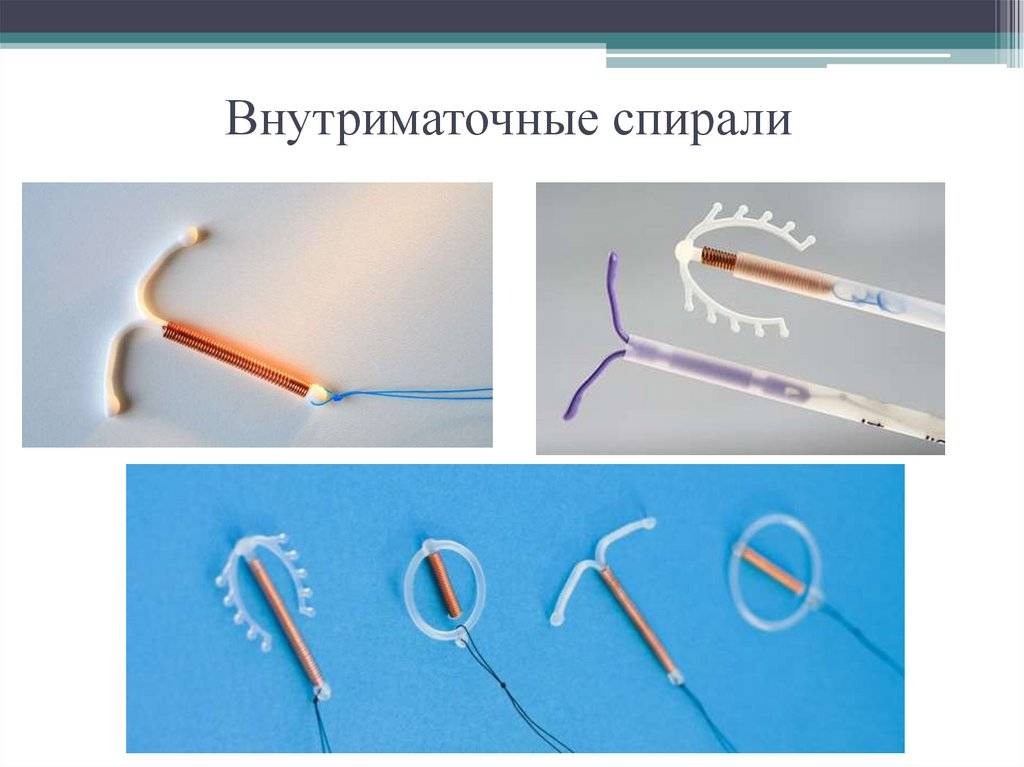
Внутриматочной спиралью называют миниатюрное гинекологическое приспособление, устанавливаемое в полость матки для предотвращения ее смыкания. Это приводит к невозможности полноценного созревания яйцеклетки за счет ее быстрого движения в полость матки. Существует два вида ВМС:
- Металлосодержащие.
- Гормоносодержащие.
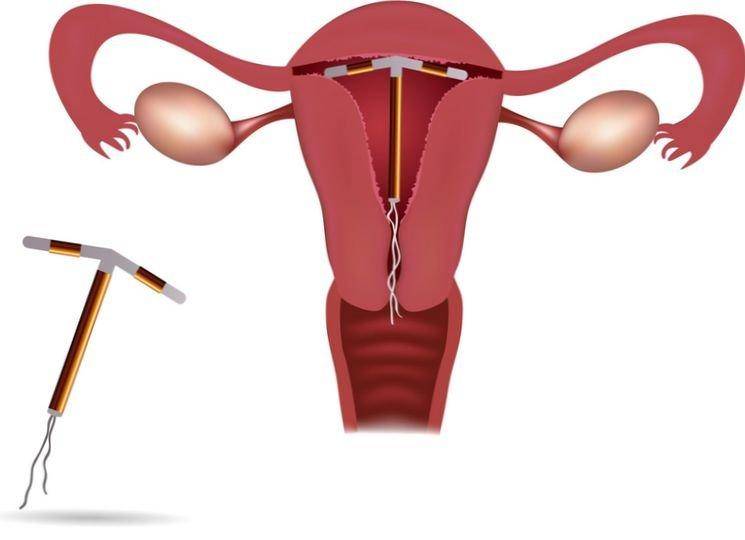
Первый тип внутриматочных контрацептивов представляет собой основу из пластика (в виде спирали, кольца, буквы Ф или Т), на которую намотана медная, серебряная или золотая проволока. Такие спирали часто имеют шиповидную основу, которая предотвращает выпадение ВМС из матки. Металл, входящий в состав спирали, не только действует как механический барьер, но и постепенно окисляется, за счет чего в кислой среде сперматозоиды становятся менее активными. Серебро и золото к тому же оказывают антисептический эффект, предотвращая различные воспалительные процессы в полости органа.
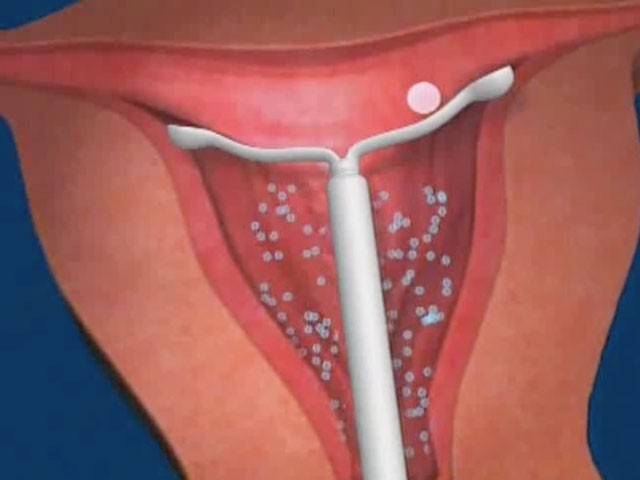
Сегодня более востребованными являются гормоносодержащие спирали, в составе которых присутствуют прогестины. Такие ВМС ежедневно выпускают в матку определенное количество гормона левоноргестрела, который влияет на толщину эндометрия и не дает яйцеклетке закрепиться на нем.
Контрацептивный эффект внутриматочных спиралей комплексного действия (тех, что содержат в составе гормоны), основан на следующих действиях:
- Внутриматочная спираль механически не дает матке сомкнуться, из-за чего яйцеклетка попадает в ее полость быстро, т. е. не успевает полноценно созреть.
- Эндометрий под действием гормонов утончается, что препятствует имплантации уже оплодотворенной яйцеклетки, поэтому беременность не наступает.
- ВМС способствует выработке в шейке матки слизи, обладающей спермицидным эффектом. За счет этого сперматозоиды становятся малоподвижными и не могут полноценно контактировать с яйцеклеткой. Если оплодотворение все же случилось, происходит самопроизвольное отторжение яйцеклетки: наблюдается усиление перистальтики маточных труб, после чего в матку попадает плодное яйцо, еще не готовое к полноценной имплантации.
В самой матке под действием гормонов начинают вырабатываться антитела и ферменты, которые провоцируют асептическое воспаление в органе: оплодотворенная яйцеклетка погибает и выводится естественным путем (появляется менструальное кровотечение).
Если же плодное яйцо смогло закрепиться в эндометрии, ВМС приводит к усиленному сокращению матки и, как следствие, к мини-аборту на ранней стадии, который напоминает очередную менструацию.
Подобное комплексное действие гормоносодержащих ВМС подтверждает их высокую эффективность. Поэтому если перед женщиной стоит вопрос, ставить спираль или нет, специалисты рекомендуют принять положительное решение.
Кому ставят спираль и как ее подбирают
Гинеколог может принять решение о возможности установки спирали с целью внутриматочной контрацепции, если соблюдены следующие условия:
- женщина уже рожала ранее;
- пациентка не беременна в настоящее время;
- она физиологически здорова, нет абсолютных противопоказаний к данному методу контрацепции;
- менструация приходит регулярно, кровотечения умеренные;
- у женщины имеется один половой партнер; в противном случае все равно потребуется барьерный способ предотвращения заражения ИППП – использование презервативов.
Вопрос о нерожавших женщинах всегда рассматривается более тщательно и индивидуально. Таким пациенткам рекомендуют использовать альтернативные методы контрацепции. Но при нежелании их использования, отсутствии противопоказаний к установке ВМС и хорошем физиологическом здоровье допускают установку специальных спиралей для нерожавших женщин.
Перед установкой ВМС женщина всегда проходит тщательную диагностику: осмотр гинеколога, УЗИ матки и органов малого таза, взятие мазков, забор стандартных анализов (моча, кровь), иногда консультации узкопрофильных специалистов. Эти меры направлены на выявление скрытых заболеваний, которые могут стать причиной развития осложнений после установки спирали.
Только после подтверждения возможности использования данного способа контрацепции производится выбор самой спирали. Сделать это может только специалист, ознакомившийся с результатами предыдущих обследований
Особое внимание уделяется форме и материалам, из которых изготовлена ВМС. Так, например, Т-образная спираль подходит не всем пациенткам: при нетипичном расположении матки или аномальном развитии органа требуется подбор наиболее подходящей формы: зонтик, Ф-образная, петля и т
д.
Важно определиться с металлом, из которого будет изготовлена спираль. Так, хорошо себя зарекомендовали серебряные и золотые ВМС, которые оказывают противовоспалительное действие
Этот фактор особенно важен для пациенток, у которых в анамнезе присутствуют воспалительные гинекологические заболевания. Однако такие спирали не подойдут женщинам, у которых присутствует аллергия на данные металлы.
Восстановление
При неосложненном удалении контрацептива женщина может сразу вернутся к обычной жизни, в том числе и половым контактам. Однако в этом случае пациентке нужно внимательно подойти к выбору метода контрацепции. Желательно постоянно использовать презервативы, если беременность не планируется. Статистика говорит, что извлечение спирали часто дает обратный эффект. Забеременеть можно уже через 10-12 дней после ее удаления, однако беременность в первом же цикле нежелательна.
Удаление контрацептива с осложнениями требует соблюдения рекомендаций врача. Специалисты предупреждают, что лучше соблюдать половой покой (10-14 дней), отказаться от физических нагрузок. Следует повременить с посещением сауны, бани, открытого водоема. Часто назначают УЗИ-контроль за восстановлением тканей матки. Женщина должна посещать гинеколога 1 раз в неделю, чтобы заметить и предотвратить развитие воспаления, инфекции, абсцесса.
ЗАПИСЬ НА ПРИЕМ
Клиника абортов и контрацепции в Санкт-Петербурге — отделение медицинского гинекологического объединения «Диана»
Запишитесь на прием, анализы или УЗИ через контактную форму или по т. +8 (812) 62-962-77. Мы работаем без выходных с 09:00 до 21:00.
Мы находимся в Красногвардейском районе, рядом со станциями метро «Новочеркасская», «Площадь Александра Невского» и «Ладожская».
Стоимость медикаментозного аборта в нашей клинике 3300 руб. В стоимость входят все таблетки, осмотр гинеколога и УЗИ для определения сроков беременности.
Удаление Мирены
Систему следует удалить через 5 лет после установки. У женщин детородного возраста удаление Мирены выполняют во время менструации при условии, что менструальный цикл сохранен
Внутриматочная спираль Мирена удаляется путем осторожного вытягивания за нити, захваченные щипцами. Если нити не видны, а система находится в полости матки, она может быть удалена с помощью тракционного крючка для извлечения ВМС
При этом может потребоваться расширение канала шейки матки. Если женщина хочет продолжать применение того же метода, новая система может быть установлена сразу после избавления от предыдущей.
После удаления спирали Мирена следует проверить систему на предмет целостности. При трудностях с удалением ВМС отмечались единичные случаи соскальзывания гормонально-эластомерной сердцевины на горизонтальные плечи Т-образного корпуса, в результате чего они скрывались внутри сердцевины. Как только целостность извлеченного изделия подтверждена, дополнительного вмешательства со стороны гинеколога данная ситуация не требует.
Цена Мирены
| Услуга | Стоимость |
|---|---|
| Купить Мирену | 19 500 |
| Поставить спираль Мирена | 6 000 |
| Купить и установить Мирену | 25 000 |
| Удаление Мирены | 3 500 |
| Извлечение спирали Мирена (осложненное) | 5 500 |
Мирена в Москве
Таким образом, по мнению гинекологов и самих женщин, Мирена является одним из высокоэффективных методов контрацепции. Как и любое средство защиты от незапланированный беременности, она должна применяться в соответствии с показаниями и противопоказаниями, и как метод контрацепции – индивидуально и конкретно для каждой пациентки с учетом возраста, сопутствующих заболеваний, состояния репродуктивной системы и других особенностей женского организма. По всем вопросам, связанным со спиралью Мирена (цена купить, поставить или удалить, где это лучше сделать в Москве), можете обращаться к специалистам нашей клиники!

«Клиника гинекологии»,
Кутузовский проспект, дом 35.
Телефон: +7 495 749-49-97
рядом с метро «Кутузовская».
Не подходит Мирена?
Узнайте про хорошую не гормональную спираль:
У данной услуги могут быть противопоказания, перед установкой или удалением спирали Мирена получите консультацию специалиста. Все цены, указанные на сайте, приведены как справочная информация и не являются публичной офертой, определяемой положениями статьи 437 Гражданского кодекса Российской Федерации и могут быть изменены в любое время без предварительного предупреждения. Для получения подробной информации о стоимости услуг просьба обращаться к сотрудникам рецепшн по телефону в рабочее время клиники.
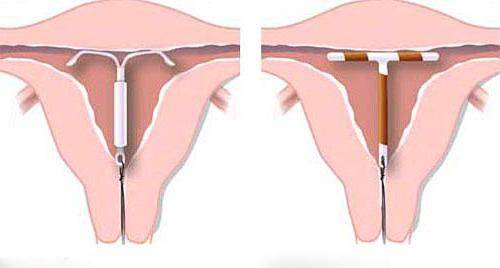
Алгоритм удаления спирали из полости матки
Процедура проводится безболезненно, легко и быстро при условии, если в период использования ВМС не возникло никаких осложнений. Удаление проводится в амбулаторных стерильных условиях и исключительно гинекологом. Категорически запрещается проводить процедуру самостоятельно!
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Удаляют спираль обычно в первые дни менструального цикла. Гинеколог, перед тем как приступить к процедуре, максимально внимательно осматривает женщину на момент осложнений, в случае если все в порядке, процедура не займет много времени и усилий: доктор просто аккуратно потянет за ниточки спирали. Перед процедурой гинеколог обрабатывает влагалище трехпроцентным раствором перекиси водорода и дважды обрабатывает антисептиком, для того чтобы не допустить занесения инфекции в половую систему женщины (в период менструации она минимально защищена).
Ели ниточки обламываются, врач может использовать специальный крючок для захвата устройства – данная манипуляция проводится под УЗИ, чтобы не задеть стенки матки. Если же наблюдаются осложнения, то спираль могут извлекать посредством полостной операции через брюшную полость. Хирургическое вмешательство проводится под общим наркозом. После того как манипуляции по удалению спирали выполнены, доктор берет мазок из влагалища на цитологическое исследование.
Если все процедуры выполнять в условиях клиники и с помощью опытного гинеколога, никаких осложнений после удаления спирали не возникает. Правильная техника удаления неосложненная и полностью безболезненная.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Будем признательны, если воспользуетесь кнопочками:
Осложнения после постановки внутриматочной спирали
Осложнения довольно редки и самым распространенным является самопроизвольное изгнание спирали из полости матки. Такое случается в 2-10% случаев. Поэтому пациенткам рекомендуется периодически проверять, расположена ли спираль в матке, путем ощупывания нитей, которые выходят из цервикального канала. Более редкое осложнение — несостоятельность методики – возникновение беременности, несмотря на наличие внутриматочной спирали. В случае применения гормоносодержащих спиралей частота несостоятельности метода равна 0.2% в первый год использования спирали. При использовании спиралей, покрытых медью, частота возникновения беременности в первый год использования составляет 0.8 %. Как правило большинство беременностей при использовании спиралей являются внематочной беременностью. Если беременность развивается в полости матки, внутриматочную спираль удаляют, так как если этого не сделать, высоки шансы на самопроизвольное прерывание беременности. Еще одно редко встречающееся осложнение – перфорация стенки матки. Возникает оно в 0.1% случаев. Кроме этого при манипуляциях во время введения спирали возможно развитие вазовагальных рефлексов, сопровождающихся потерей сознания и рвотой.
Внутриматочные спирали: преимущества и недостатки
Внутриматочные спирали бывают:
- гормональные
- негормональные
Гормональные спирали обладают всеми преимуществами и недостатками негормональных спиралей и, кроме того, включают преимущества и недостатки гормональных средств контрацепции.
Гормональная внутриматочная спираль заслуживает отдельного рассмотрения.
В этой статье подробно рассмотрим принципы работы, преимущества и недостатки лишь негормональных спиралей.
Негормональные внутриматочные спирали: механизмы действия
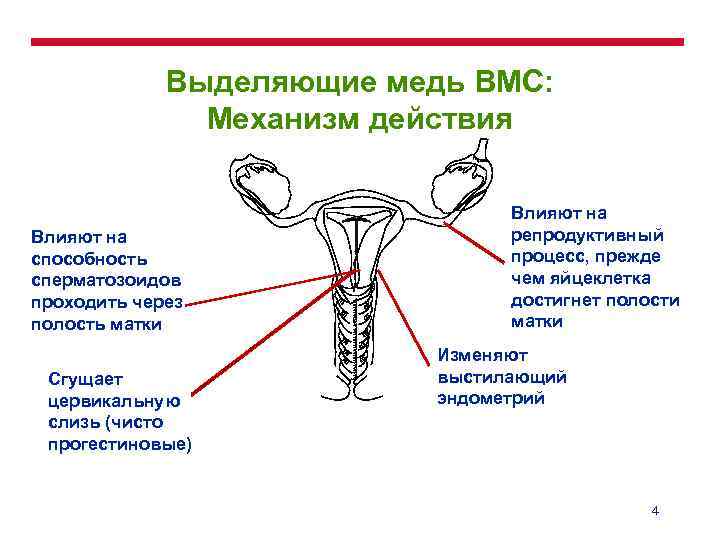
Механизмы действия спирали:
- спираль влияет на состав цервикальной слизи, делаю ее более густой, что затрудняет продвижение сперматозоидов внутрь матки
- воздействует на сами сперматозоиды, уменьшая их подвижность
- усиливает перистальтику маточных труб (т.е. ускоряет продвижение яйцеклетки по трубам), и при ускоренном продвижении яйцеклетка выходит в матку, не успевая созреть. Несозревшая яйцеклетка не способна имплантироваться (встроиться) в матку.
- если оплодотворение все же произошло, то препятствует оплодотворенной яйцеклетке прикрепиться к стенкам матки
Последнее свойство позволяет использовать внутриматочную спираль, как средство экстренной контрацепции, что намного безопаснее для организма, чем применение специальных таблеток экстренной контрацепции, содержащих большие дозы гормонов.
Преимущества внутриматочных негормональных спиралей
- Высокая степень защиты – выше 95%
- Могут служить средством экстренной контрацепции (однако необходимо установить ее е позднее 120 часов (5 дней) после незащищенного полового акта)
- Долгий срок службы от 3 до 10 лет в зависимости от состава спирали
- Наступление беременности возможно сразу после удаления спирали
- Не влияет на гормональный фон женщины (отсутствуют такие проблемы, как снижение либидо, нарушение менструального цикла, аменорея, болезненность молочных желез, перемена настроения, депрессии, головная боль, тошнота, присущие гормональным препаратам)
- Подходит в период лактации (кормящим матерям)
- Мгновенная эффективность (начинает работать сразу после введения)
- Подходит женщинам при некоторых заболеваниях, когда противопоказаны гормональные контрацептивы
Недостатки внутриматочных негормональных спиралей
- Введение и извлечение возможно только гинекологом
- Необходимо проверять наличие нитей спирали во влагалище после каждой менструации, чтобы вовремя заметить самопроизвольное выпадение спирали (случается довольно редко)
- Более обильные и продолжительные месячные в первые несколько месяцев после установки спирали
- Возможно развитие эндометриоза органов малого таза (редко)
- Увеличение риска развития воспалительных заболеваний матки и придатков
- Установка спирали не рекомендуется нерожавшим женщинам
Противопоказания для установки спирали
- беременность
- воспалительные заболевания органов малого таза
- злокачественные образования в шейке матки или теле матки
- кровотечения неустановленной этиологии (не установлена причина возникновения)
- деформация полости матки по разным причинам