SQLITE NOT INSTALLED
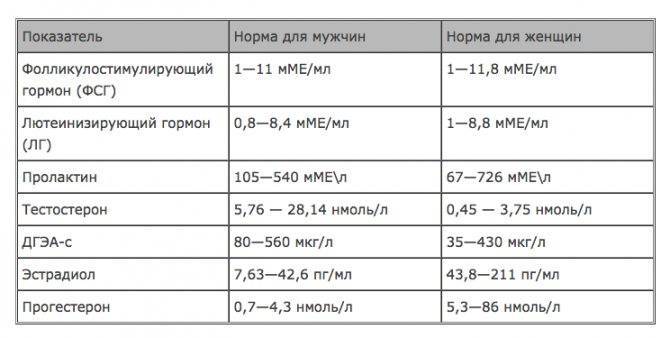
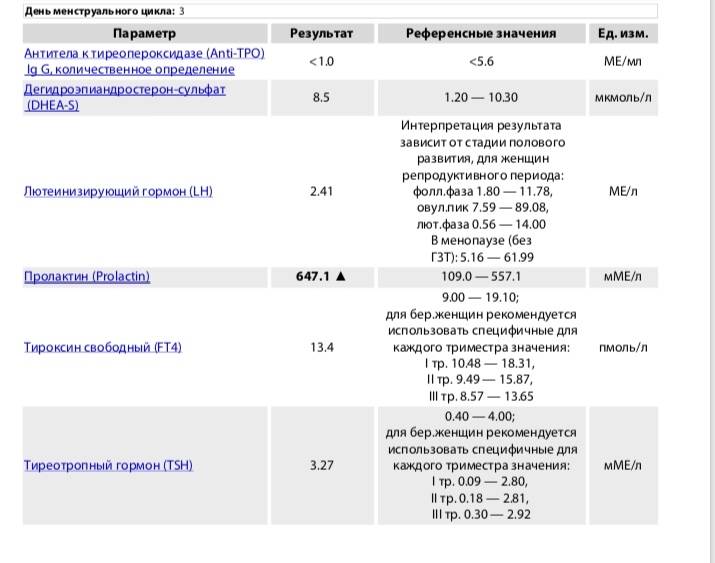
Норма мономерного пролактина
У женщин норма мономерного пролактина изменяется в зависимости от времени цикла. Его концентрация в крови здоровой женщины может находиться в пределах 4,5нг/мл – 49нг/мл. В период беременности данные показатели могут быть значительно выше.
Нормой для мужчин считаются значения в пределах 2,5нг/мл – 17нг/мл.
Для детей до 12 лет не выделяется четкой нормы, так как в период активного роста, гормональный фон может быстро изменяться и говорить о каких-либо постоянных данных не приходится.
Анализ на мономерный пролактин
Кровь из вены на определение концентрации мономерного пролактина можно сдать в частной или государственной клинике. Для того, чтобы анализ максимально точно отражал действительность, необходимо соблюдать некоторые требования перед анализом (более строгими они являются для женщин, но большинство относятся и к мужчинам):
- проводить анализ женщинам необходимо на 2-4 день цикла (первым днем цикла считается день начал менструального кровотечения);
- приходить натощак (идеальным временем считается 8-11 утра);
- за сутки исключить перегревы, воздержаться от половых контактов;
- за несколько часов до взятия анализа не курить;
- за пару дней не злоупотреблять жирной и острой пищей;
- чувствовать себя уверенно и не нервничать.
Получив результаты анализа необходимо обратиться к врачу для правильной его расшифровки, учитывая Ваши индивидуальные показатели. При необходимости будет назначено лечение или повторный анализ для проверки достоверности.
Лечение повышенного мономерного пролактина у женщин и мужчин
Метод лечения всегда должен выбираться исходя из первопричины и анамнеза пациента. Только правильное выявление причины повышения мономерного пролактина у мужчины или женщины дает возможность назначить эффективное лечение и привести гормональный фон в норму.
Далее разберем основные методы, которые применяются при избытке мономерного пролактина.
Медикаментозная терапия
Известно, что дофамин влияет на количество вырабатываемого монопролактина, поэтому большинство медикаментов при повышении монопролактина направлены на снижение концентрации дофамина в крови. Наиболее популярными лекарствами в данном виде терапии являются каберголин и бромокриптин.
Если избыток гормонов вызван неправильной работой щитовидной железы, то стараются нормализовать выработку гормонов щитовидки такими препаратами, как тиамазол, левотироксин натрия и др.
Лечение повышенного мономерного пролактина травами
Лечение народными методами может быть успешно, если патология вызвана не какими-либо нарушениями органов или новообразованиями, а такими факторами, как стресс, недосып, неправильное питание.
Также стоит иметь ввиду, что лечение травами не дает моментального эффекта, чтобы его увидеть, необходимо принимать травы не менее 3 месяцев.
Наиболее популярными травами при снижении пролактина являются настои и отвары из шалфея, воробейника, корней прострела лугового.
Хирургическое вмешательство
Операция проводится при наличии опухоли в гипофизе, которую не удалось уменьшить с помощью лучевой терапии (на протяжении месяца человек не менее 5 раз в неделю подвергается облучению, которое способствует уменьшению выработки гормона, результат данной процедуры виден не ранее чем через 3 месяца).
Опухоль передней доли гипофиза удаляется через носовой канал, с помощью камеры и специального оборудования. Операция может быть достаточно травмоопасной.
Какой специалист занимается лечением
Лечением повышенного мономерного пролактина занимается врач-эндокринолог.
Я, Романов Георгий Никитич – врач с более чем двадцатилетним стажем, имею звание доцента и являюсь кандидатом медицинских наук. Эндокринология – это моя страсть и с помощью своих знаний помогает людям. Я имею обширный опыт лечения пациентов с повышенным мономерным пролактином у женщин и мужчин различного возраста.

Веду платные очные и онлайн-консультации через различные мессенджеры и соц.сети: Viber, Telegram, ВКонтакте, Whatsapp и др. Более подробно узнать об услуге и как связаться, можно на этой странице.
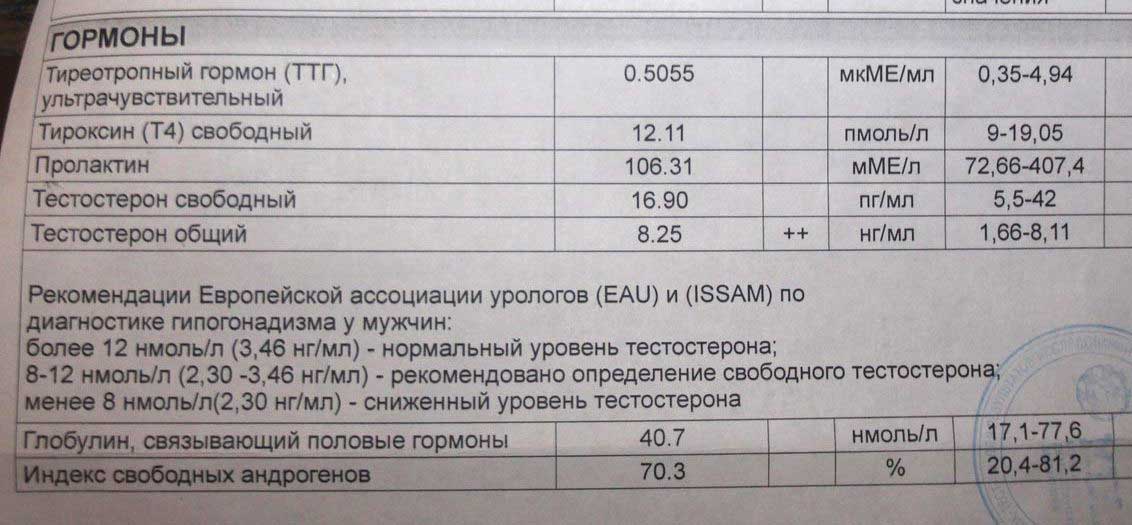
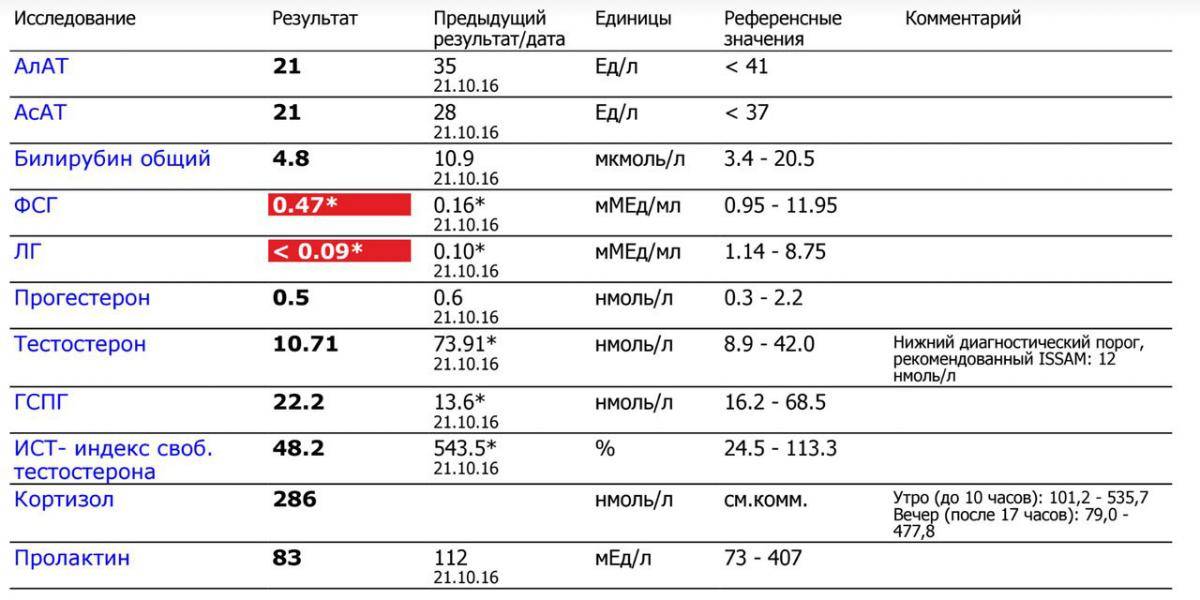
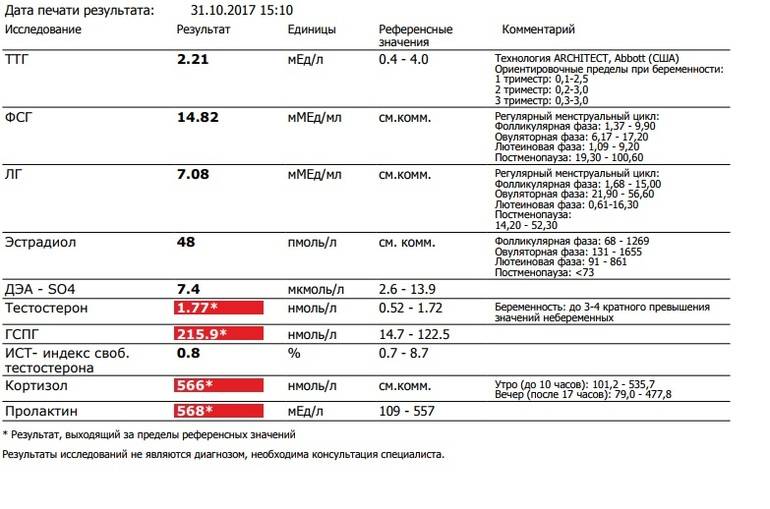
Зачем необходим анализ ТТГ
Уровень ТТГ — это важный диагностический показатель, позволяющий судить о функционировании щитовидной железы. Этот гормон выделяется гипофизом, воздействует на выработку Т3 и Т4 (играют важную роль в росте, интеллектуальном и физическом развитии, энергетическом запасе, жировом и белковом обменах). ТТГ отвечает за регулировку процессов доставки йода в щитовидку и усиление липолиза. Т3 и Т4 оказывают существенное влияние на работу внутренних систем организма. Кроме метаболических процессов они контролируют сердечно-сосудистую деятельность, пищеварение, репродуктивную функцию и даже на психическое здоровье. ТТГ, Т3 и Т4 крепко связаны между собой, поэтому в медицинской практике они исследуются одновременно. Концентрация последних гормонов обратно пропорционально содержанию ТТГ: как только в организме появляется достаточное количество Т3 и Т4 — прекращается выделение ТТГ и наоборот.
Анализ на гормон ТТГ, чаще, назначается при:
- Гипотиреоз и зоб.
- Бесплодие и прочие нарушения половой системы.
- Прохождение гормонозаместительной терапии.
- Нарушение сердечно-сосудистой деятельности.
- Миопатия.
- Расстройство менструального цикла.
- Психологические расстройства.
- Задержка полового и интеллектуального развития в детском возрасте.
Нарушение синтеза ТТГ может возникать в результате нескольких причин, среди которых:
- Черепно-мозговые травмы, большая потеря крови, поражение гипоталамо-гипофизарной системы (новообразования, кровоизлияния).
- Опухоли гипофиза (как доброкачественные, так и злокачественные), способствующие увеличению синтеза гормонов. В результате этого возникает активная и бесконтрольная гормональная выработка, приводящая к появлению гипотериоза, сахарного диабета, бесплодия и т.п.
- Поражение других эндокринных желез, в том числе новообразования или надпочечниковая несостоятельность.
- Недостаточность гипоталамо-гипофизарной системы. Может возникнут на фоне инфекции (менингит), отравления токсическими веществами, аутоиммунных патологий или хирургических вмешательств на головном мозге.
- Геморрагический инсульт (в этом случае эндокринные нарушения уходят на второй план, так как преобладает мозговая симптоматика).
- Концентрация ТТГ у женщин может измениться вследствие возникновения осложнений при родах или абортах, в период беременности (более подробно описано ниже). Поэтому ТТГ при беременности всегда проводится в 1-ом триместре.
Признаки повышенного уровня пролактина в разном возрасте
Основные признаки повышения пролактина у женщин
| Признаки повышения пролактина | |
| Девочки | Мальчики |
| Задержка полового созревания. Поздние месячные или их отсутствие – первичная аменорея. Нарушения менструального цикла. Недоразвитие наружных половых органов и молочных желез. Выделение жидкости из сосков. | Задержка полового созревания. Увеличение грудных желез. Характерные пропорции тела: длинные руки и ноги, высоко расположенная талия, бедра шире плеч, отложение жира в области сосков, низа живота и поясницы. Слабые мышцы. Высокий голос. Тестикулы (яички) уменьшены. Отсутствует половое влечение и интерес к сексу. |
| Признаки повышения пролактина | |
| Женщины | Мужчины |
| Выделения из молочных желез. Выделяемая жидкость может быть прозрачной или напоминать грудное молоко. Количество варьируется от нескольких капель при надавливании до нескольких миллилитров и самовольного истечения. Увеличение молочных желез за счет роста эпителия долек и протоков. Мастопатия — уплотнения в молочных железах, формирование кист и аденом. Нарушение менструальной функции: нерегулярные менструации, обильные и болезненные кровотечения. Аменорея — прекращение менструаций на 6 и более месяцев. Бесплодие. Высокий уровень пролактина блокирует гормоны яичников, нарушая процессы созревания яйцеклетки и овуляции. Это делает невозможным наступление беременности. Невынашивание беременности. Фригидность – отсутствие желания заниматься сексом. Синдром поликистозных яичников. Высокий пролактин нарушает процессы овуляции, в результате на месте созревших фолликулов образуются многочисленные кисты. Повышение массы тела связанное с задержкой воды и усилением жировых отложений. Угревая сыпь на лице и верхней половине туловища. Частые переломы костей и множественный кариес из-за вымывания солей кальция. Нарушение периферического зрения, двоение в глазах при сдавливании глазных нервов аденомой гипофиза. Нарушения эмоциональной стабильности и сна. | Снижение полового влечения и нарушения потенции, что вызвано снижением тестостерона. Гинекомастия – рост грудных желез. Ожирение. Частые переломы и множественный кариес. Нарушение зрения при крупных аденомах гипофиза, сдавливающих глазные нервы. Снижение жизненного тонуса, хроническая усталость. |
Причины гиперпролактинемии
Существует ряд общеизвестных причин гиперпролактинемии:
По своей природе причины гиперпролактинемии бывают физиологические и патологические.
Физиологическими считаются:
- Беременность и послеродовый период (у матерей, которые не кормят грудью длится около одного — семи дней)
- Кормление грудью
- Стимуляция или раздражение сосков
- Занятие сексом, стрессовые состояния, употребление пищи.
Патологические причины гиперпролактинемии:
- Наиболее распространенная — это аденома гипофиза — опухолевое поражение гипофиза небольших размеров.
- Патологические изменения в ножке гипофиза и гипоталамусе (саркоидоз, нейросифилис, кисты, механические повреждения и пр.).
- Различные хирургические операции с применением общей анестезии.
- Заболевания печени (цирроз).
- Почечная недостаточность (после пересадки почки уровень пролактина становится нормальным).
- Болезни щитовидки.
- Заболевания яичников — синдром поликистозных яичников (СПКЯ).
- Прием некоторых лекарственных средств.
Многие гинекологические заболевания становятся причиной развития гиперпролактинемии у женщин. Известно много случаев в медицинской практике, когда повышение уровня пролактина отмечалось у пациенток с эндометриозом, аднекситом, миомой матки, воспалительными процессами. Третья часть женщин, которым был диагностирован синдром поликистозных яичников (СПКЯ), имеют в анамнезе и функциональную гиперпролактинемию. Это обусловлено тем, что высокий уровень эстрогена при СПКЯ стимулирует выработку пролактина и его синтез.
Диагностика гиперпролактинемии
Определить повышенный пролактин на основании симптоматики невозможно. Единственный способ установить чрезмерную выработку гормона – анализ крови. Забор производится из вены, с утра. Пациентке рекомендуется быть в это время в спокойном расположении духа.
Анализ делается трижды, т.к. надо установить уровень пролактина в разные фазы цикла. Кроме исследования гормонального профиля в диагностике используются дополнительные тесты. Если гиперпролактинемия подтверждается, гинеколог-эндокринолог может направить на маммографию, магнитно-резонансную томографию головного мозга.
Причины повышенного мономерного пролактина
Концентрация мономерного пролактина в крови человека может варьироваться в зависимости от времени суток, интенсивности физической деятельности, эмоционального состояния человека, возраста. Рассмотрим основные состояния, при которых увеличивается пролактин:
- недосып, особенно систематический;
- злоупотребление сигаретами;
- избыточное употребление белковых продуктов;
- прием некоторых препаратов.
Рассмотрим основные патологические причины повышения монопролактина:
- образование опухолей в передней доле гипофиза, чаще всего такие образования имеют доброкачественную природу, но могут перерасти в злокачественную;
- синдром поликистозных яичников;
- дефицит витаминов группы В, особенно В6 и В12;
- гипотиреоз (недостаточная выработка гормонов щитовидки);
- некоторые аутоиммунные заболевания;
- патологии печени.
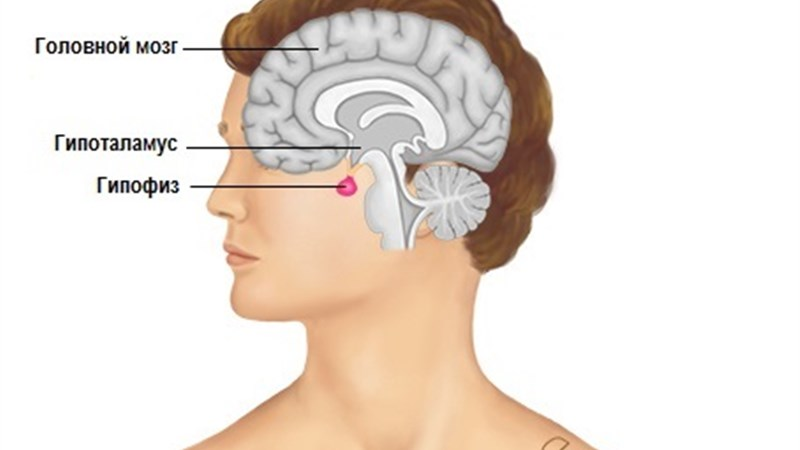
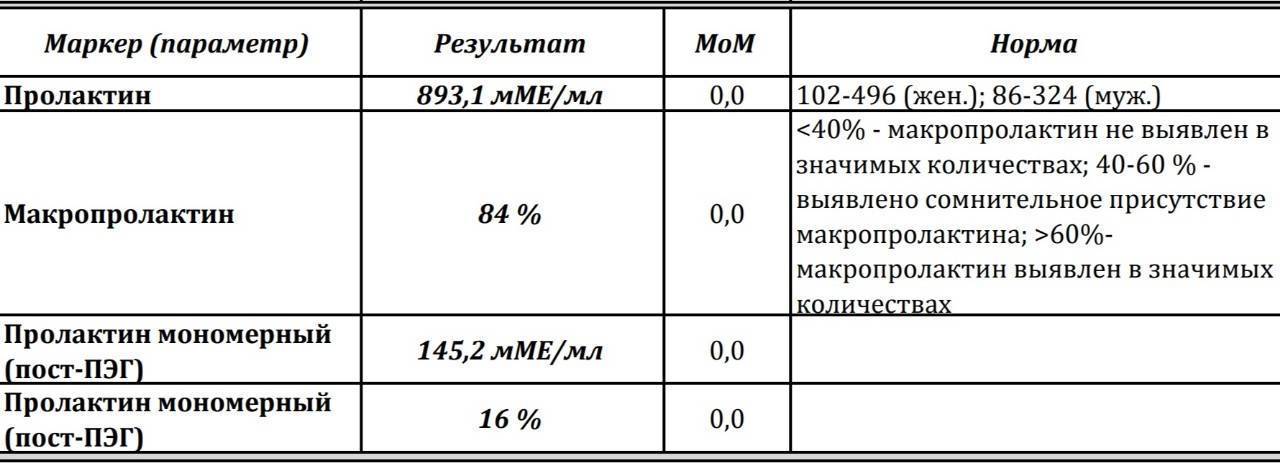
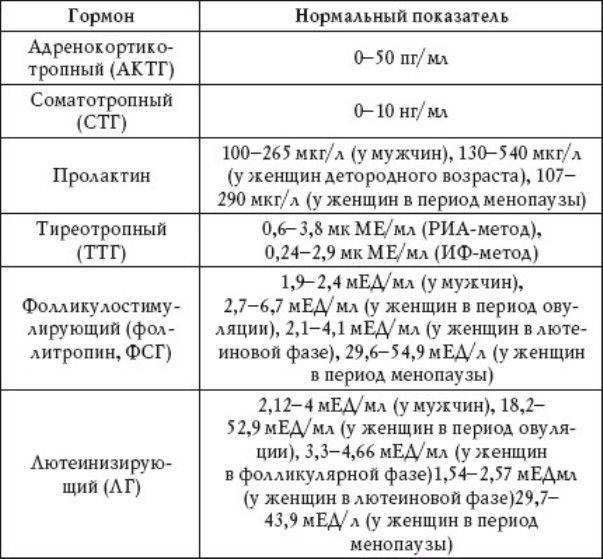
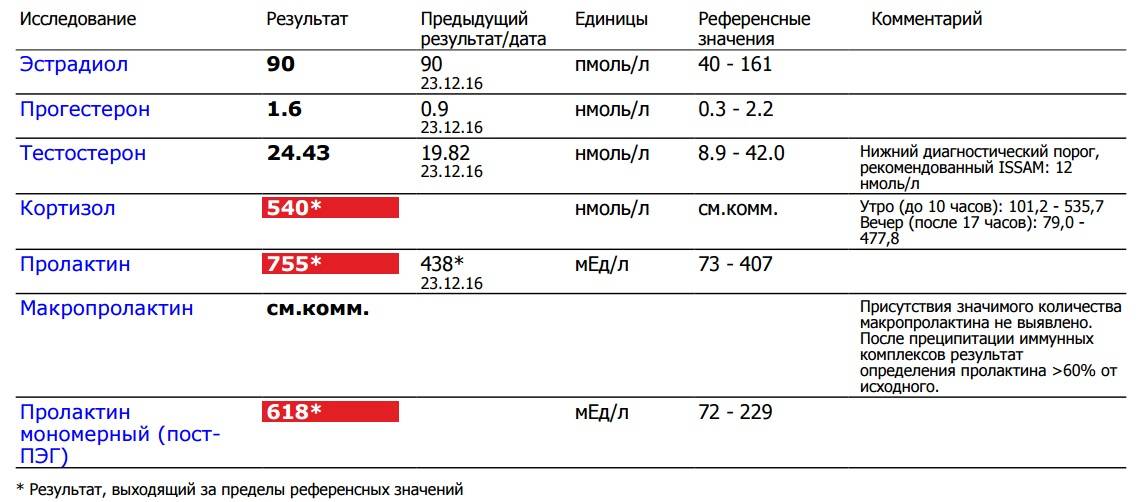
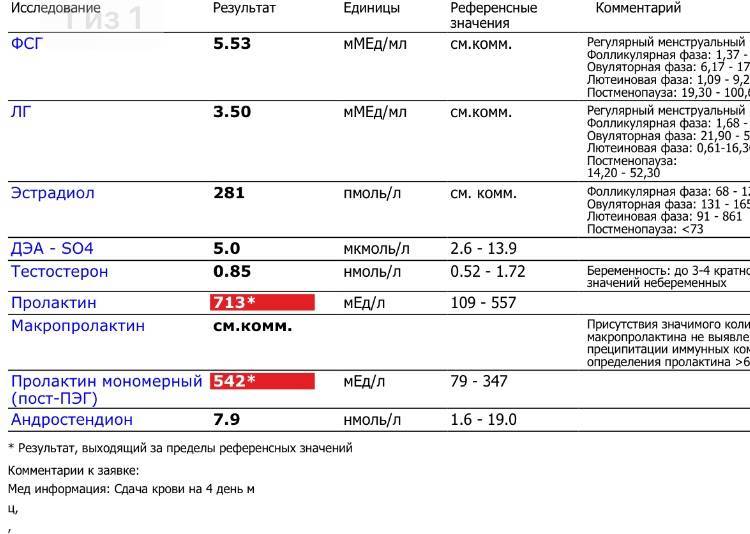
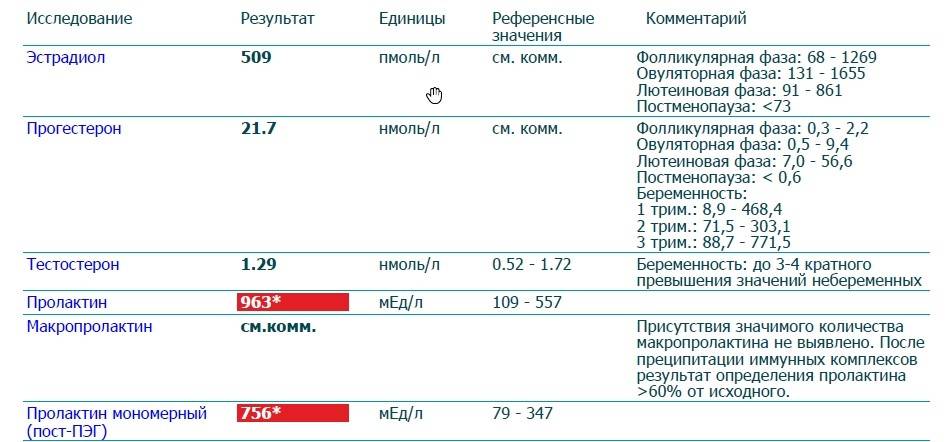
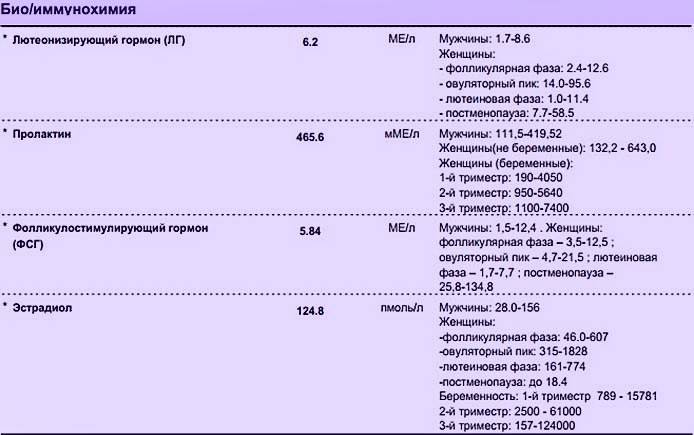
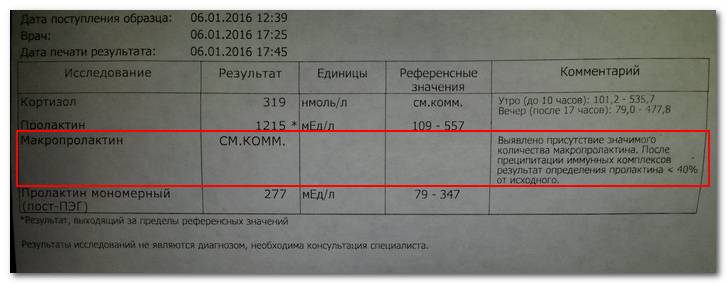
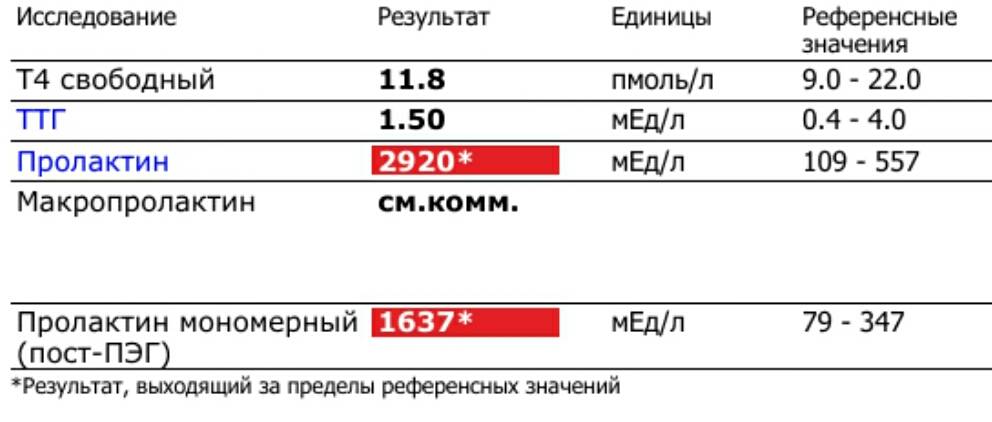
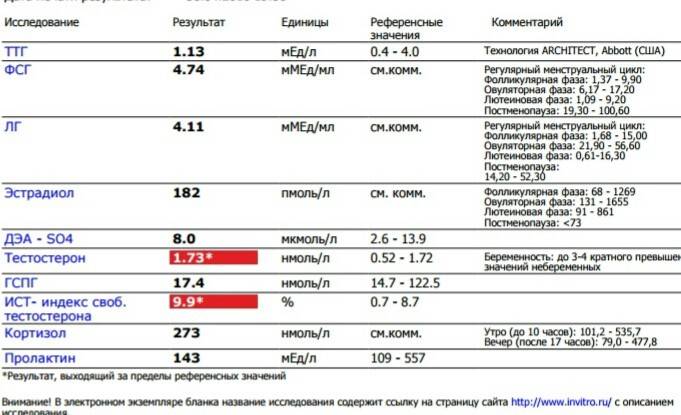
Норма макропролактина
Приемлемые значения пролактина у человека в зависимости от пола и возраста занесены в таблицу:
таблицу:
| Номинальное значение общего пролактина в мЕД/л | |
|---|---|
| Женщины | 40-600 |
| Мужчины | 25-350 |
| Дети | 40-400 |
| Беременные (зависит от триместра) и кормящие (зависит от периода кормления) | 500-10000 |
| Менопауза | 25-400 |
Значения могут отличаться в зависимости от лаборатории, где был взят анализ.
Макропролактин в анализах выдается в виде конкретных цифр с интерпретацией.
К кому обращаться
Сдать анализ крови на макропролактин можно не во всех лабораториях, поэтому необходимо уточнять это в медрегистратуре центра. Сам анализ берется из вены.
После получения результата необходимо обратиться к врачу для правильной оценки работы организма. Этим занимаются эндокринолог, гинеколог, уролог, врач общей практики.
Симптомы гиперпролактинемии
Как видно из всего вышеописанного, причин гиперпролактинемии очень много. Но самыми частыми все же являются доброкачественные опухоли гипофиза (микропролактиномы), которые редко бывают больших размеров — в основном они не достигают 1см.
В связи с тем, что причины гиперпролактинемии весьма разнообразны, то и симптомы патологии могут быть самыми различными — все зависит от заболевания, которое привело к этому состоянию.
Основные жалобы, с которыми женщины обращаются к врачу, это нарушение менструального цикла или полное отсутствие месячных. В тех случаях, когда менструации отсутствуют, у женщины не происходит овуляция, а это становится причиной бесплодия.
Еще достаточно распространенным симптомом гиперпролактинемии является галакторея — процесс, при котором из молочных желез самопроизвольно выделяется молоко, и это не связано с кормлением грудью.
При аденоме гипофиза может резко ухудшиться зрение — это происходит, когда опухоль начинает расти и давить на зрительный нерв.
У мужчин симптомы гиперпролактинемии проявляются в снижении полового влечения (либидо), увеличении молочных желез, выделению из груди молозива. Высокий уровень пролактина постепенно может привести к импотенции и бесплодию.
При гиперпролактинемии остеопороз, так как пролактин способствует подавлению кальция в костных тканях.
Симптоматика гиперпролактинемии достаточно разнообразная, но любое из этих проявлений — это достаточно весомый повод для обращения к врачу
Важно помнить, что прогрессирование патологии часто приводит к бесплодию как у женской части населения, так и у мужской.
Самые распространенные патологии:
- Болезнь Аддисона, туберкулез и врожденная дисфункция надпочечников. В этом случае среди симптомов человек будет отмечать у себя быструю усталость и утомляемость, снижение работоспособности, слабость в мышцах. Вес будет постепенно уменьшаться, а тяга к жизни пропадать. Пациент становится пассивным, перестает радоваться жизни. При хронической недостаточности отмечается усиленная пигментация кожи в местах, где натирает одежда, становятся явно видны ореолы сосков, потемнения вокруг ануса. У больных на ранних стадиях отмечается пониженное артериальное давление. Могут быть боли в животе неясной этимологии, проявляться язвенные и другие заболевания ЖКТ. У женщин менструации становятся скудными, но длительными, вплоть до прекращения.
- Гипоитуитаризм и пангипопитуитаризм. Больные страдают резкими апатическими состояниями, вплоть до того, что не могут заставить себя встать с кровати по нескольку дней. Наблюдается сильное снижение массы тела, кожа становится сухой, шелушится, трескается, волосы будут ломкими и безжизненными, начинают выпадать. Утрата волосяного покрова наблюдается не только на голове, но и на половых органах, в подмышечных впадинах. Пропадает половое влечение, снижается пигментация сосков у женщин, происходит атрофия яичек у мужчин.
- Снижение уровня гормонов щитовидной железы. Самым распространенным заболеванием становится гипотиреоз, в совокупности с падением гормона кортизола в крови наблюдаются опасные для жизни состояния, до комы. Может наблюдаться тошнота и рвота, боли в животе, диарея, пониженная выработка желудочного сока и других секретов ЖКТ.
- Синдром Нельсона и ятрогенные заболевания. Проявляются нервозностью, нарушениями зрения, продуцируются опухоли в гипофизе. Пациенты с такими заболеваниями мнительны, быстро выходят из состояния эмоционального равновесия, подвержены депрессиям, тревогам и страхам.
- Адреногенитальный синдром. Это заболевание характеризуется повышенной выработкой мужских гормонов в организме людей обоих полов. При этом оно провоцирует рост грубых волос на лице, теле по мужскому типу.
Среди других заболеваний можно назвать опасные инфекционные болезни: СПИД, туберкулез и др. Снижение кортизола может вызвать длительный прием стероидных препаратов, а также кровоизлияния в надпочечники из-за повреждения сосудов физиологической или механической природы, гепатиты и цирроз печени.
В любом случае, когда наблюдаются эти симптомы необходимо срочно обратиться за медицинской помощью. Большинство заболеваний легко излечимы на ранних стадиях, не потребуют длительных и дорогостоящих процедур.
Ярко выраженные симптомы пониженного кортизола
Стоит посетить врача, в случаях если наблюдаются:
- плохой аппетит и резкое снижение веса;
- низкая трудоспособность;
- кружится голова, начались обмороки;
- присутствует частая тошнота, рвота, диарея;
- боль в животе неясной локализации;
- постоянно хочется соленого;
- на коже проступают пигментные пятна;
- падает тонус мышц;
- частые перепады настроения, депрессия, апатия, тревожность.
Если есть один или несколько подобных симптомов необходимо незамедлительно обратиться к специалисту.
Повышение: причины и клинические проявления
Высокий уровень кортизола в крови положительно сказывается на работе организме только тогда, когда не превышает верхних границ нормы. Это связано с его физиологическими функциями. Если гидрокортизон низкий — все биологические процессы замедляются, организм как будто впадает в спячку. При повышении происходит наоборот. Постоянное состояние стресса негативно сказывается на работе абсолютно всех органов и систем организма. Однако в отличие от пониженного, повышенный уровень гормона кортизола в крови могут вызвать вполне жизненные причины:
- длительный прием кортикостероидов;
- беременность и роды;
- очень сильное и длительное эмоциональное перенапряжение;
- гипертиреоз, нарушение работы щитовидной железы;
- лишний вес;
- длительный и частый отказ от пищи вне зависимости от причин;
- изнуряющие физические нагрузки, тренировки;
- употребление кофе, энергетиков;
- поликистоз яичников;
- прием алкоголя, курение, наркотики;
- некоторые лекарственные препараты: верошпирон, оральные контрацептивы.
Среди резко негативных патологических состояний следует выделить болезнь Иценко-Кушинга, новообразования гипофиза и коры надпочечников.
Причины гиперпролактинемии
В норме у здоровых людей никаких жидкостей из груди не выделяется. У женщин выделения могут быть при беременности и, естественно, во время кормления, но уже через пять месяцев после окончания лактации отделяемого из груди быть не должно.
Чаще всего гиперпролактинемию вызывает гипофункция (снижение активности) щитовидной железы и коры надпочечников. Уровень пролактина повышают также заболевания грудной клетки, опоясывающий лишай, аденомы гипофиза и другие опухоли, а также цирроз печени, опухоли почек и бронхов.
Основные причины галактореи — очень неприятные состояния:
- небольшие (2-3 см) доброкачественные опухоли в области гипофиза;
- нарушение работы щитовидной железы и надпочечников;
- болезни яичников, влияющие на их функцию (кисты, поликистоз);
- прием препаратов, изменяющих гормональный фон;
- почечная и печеночная недостаточность.
Небезосновательно к причинам, гиперпролактинемии относятся так же стресс, как и психический, так и физический. Он вызывает увеличение эндорфинов, которые повышают активность мозга и гипоталамуса и, как следствие, ведет к увеличению секреции пролактина. Причиной заболевания может быть длительное применение фармакотерапии, как, например, нейролептиков.
Это не все причины. Вызвать выделения в груди могут и прием лактогенных настоек, например, из фенхеля, регулярная травматизация груди (грубый секс, использование секс-игрушек — помп, грубое белье и т.д.), травматизация и нарушение нервных волокон при травмах и операциях на спинном мозге и т.д. Спектр причин действительно широк и разнообразен, поэтому только хороший специалист сможет выявить истинную проблему.
Для выявления причин повышения пролактина доктор назначает дополнительные анализы и исследования:
- Анализы на онкомаркеры;
- Анализы на половые гормоны;
- УЗИ молочных желез с лимфоузлами;
- УЗИ щитовидной железы;
- УЗИ малого таза.
Пролактин повышен: симптомы
Если в мужском или женском организме уровень пролактина повышен, симптомы могут быть следующими:
- нарушенный менструальный цикл (месячные редкие либо вообще отсутствуют);
- проблемы с зачатием;
- сниженное половое влечение;
- выделения из молочных желез;
- рост волос на лице, груди, спине у женщин;
- увеличение массы тела;
- угревая сыпь;
- отсутствие овуляции (у женщин).
При увеличенном в сравнении с нормой уровне гормона не всегда могут присутствовать все перечисленные выше признаки. Как пониженный, так и повышенный пролактин, симптомы которого нетрудно заметить, могут указывать на серьезные нарушения в работе организма.
Влияние на способность к зачатию
Гормоны гипофиза ФСГ и ЛГ вызывают овуляцию. Выработку этих гормонов снижает высокий уровень пролактина, и беременность не наступает. Если вы не можете забеременеть более, чем полгода, имеет смысл сдать кровь.
При сбоях в работе организма увеличенный уровень этого гормона у женщин может вызывать не только «сексуальную холодность» и нездорово большой размер груди, но и рак молочных желез. Если у мужчины уровень пролактина повышен, симптомы наблюдаются такие:
- проблемы с зачатием;
- импотенция;
- увеличенные размеры молочных желез;
- выделение молозива.
Если вы подозреваете, что у вас повышен уровень гормона, симптомы без результатов анализов не могут стать основанием для лечения. Прежде всего, сдайте анализы, которые помогут установить причину сбоев в работе организма.
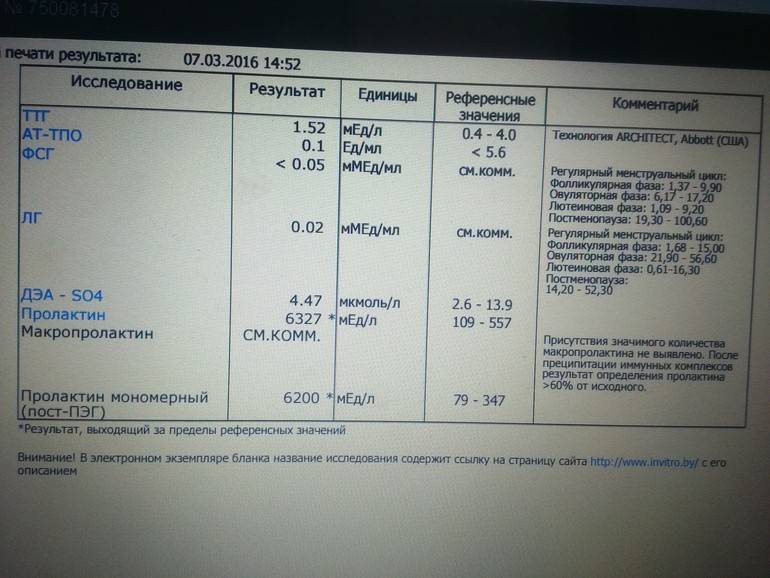
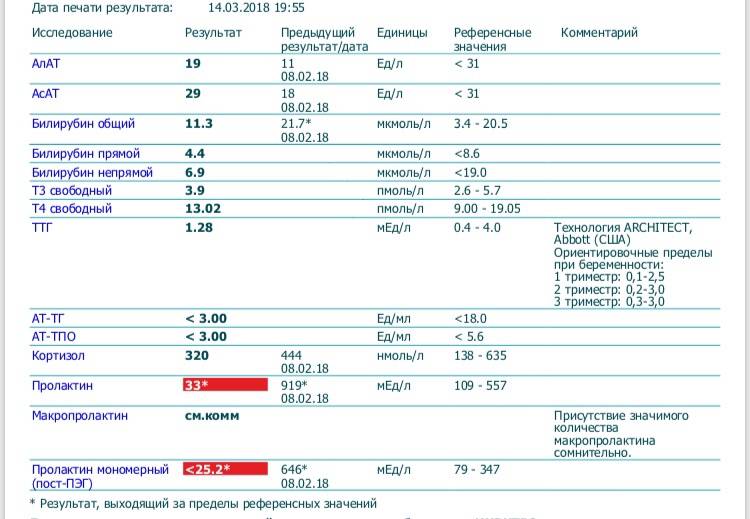
Клиническое значение макропроктинемии
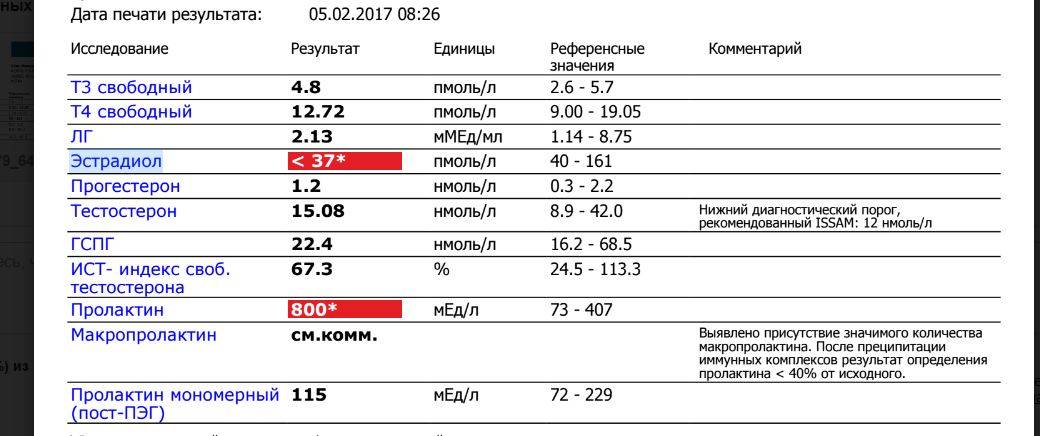
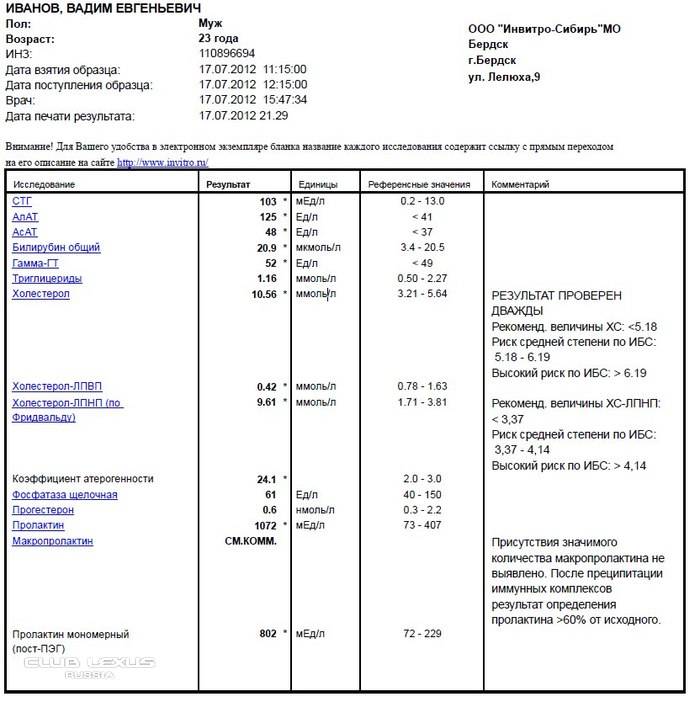
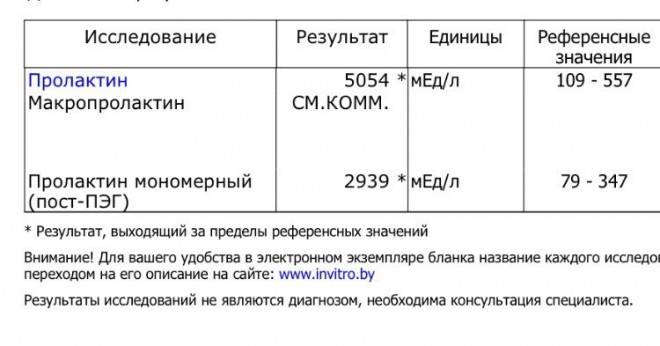
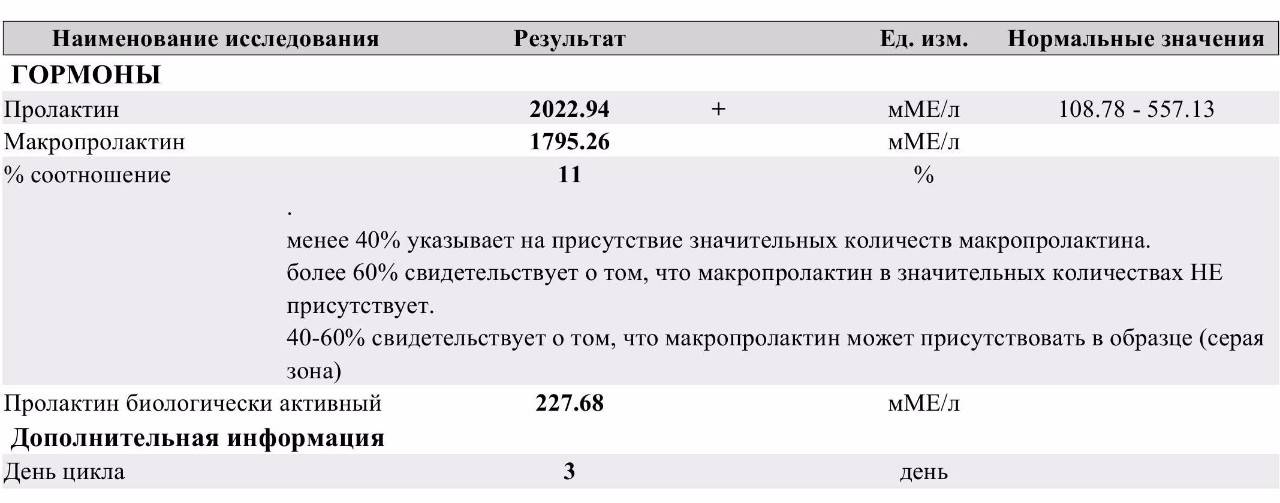
Низкая биологическая активность тяжёлой изоформы пролактина обусловливает отсутствие симптоматики и доброкачественное течение макропролактинемии. Женщины могут забеременеть и родить здорового ребёнка без лечения макропролактиемии. Исследования отдалённых эффектов макропролактиемии показали, что в большинстве случаев ока протекает без прогрессирования симптомов гиперпролактиемии. Но всякий раз надо помнить, что наличие аутоантител к пролактину может сочетаться с другими аутоиммунными расстройствами (тироидит Хашимото, болезнь Грейвса и др.), требующими обязательной коррекции
Таким образом, установление истинного значения биологически активного пролактина имеет чрезвычайно важное значение, так как позволяет избежать неоправданных терапевтических подходов при ведении пациентов с гиперпролактинемией. Все коммерческие наборы реактивов для определения пролактина классифицируются в зависимости от количества и типа распознаваемых эпитопов, частично закрытых аутоантителами IgG4, на низко-, средне- и высоко интерферирующие
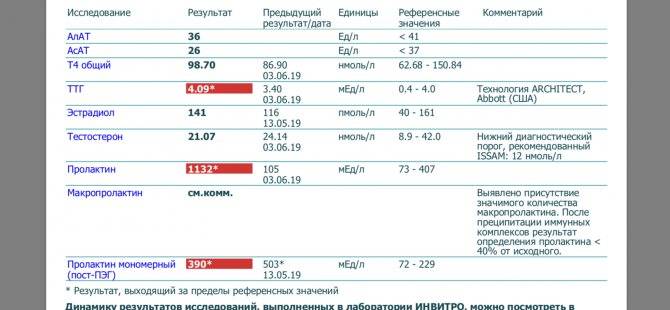
Это означает, что пока не существует наборов коммерческих антител, которые бы определяли исключительно мономерный пролактин. В связи с этим, Американская ассоциация клинических эндокринологов настоятельно рекомендует в каждой лаборатории внедрить в рутинную практику скрининг макропролактина у всех пациентов с гиперпролактиемией, особенно при отсутствии клинических симптомов (Samson SL, Hamrahian AH, Ezzat S. American Coollege of Endocrinology Disiase State clinical review: clinical relevance of macroprolactin in the absence of true hyperprolactinemia. Endocr Pract 2015; 21:1427-35). В настоящее время существует 4 различных подхода для определения макропролактинемии, каждый из которых обладает своими преимуществами и недостатками.
- Гель-фильтрационная хроматография (GFC) – золотой стандарт или референс-метод, но он трудоёмкий и дорогой;
- ПЭГ-преципитация – самый распространённый, простой, быстрый, не дорогой, но низко специфичный метод. Его использование ограничено при моноклональной гаммапатии или поликлональной гипергаммаглобулинемии;
- Выделение иммуноглобулинов с помощью протеинA/G колонки – высокоспецифичный метод выделения IgG, но трудоёмкий и дорогой.
- Использование меченного радиоактивным йодом (I125) пролактина (преципитат исследуют с помощью γ-счётчика). Это высокоспецифичный метод, однако трудоёмкий, опасный из-за использования радиоизотопов и требует дорогого оборудования.
Для рутинного использования в каждодневной практике, наиболее приемлемым, принимая во внимание необходимость обязательного тестирования сыворотки с гиперпролактинемией на наличие иммунных комплексов IgG4-пролактин, является ПЭГ-приципитация
Гормон, высвобождающий тиротропин (ТРГ, TRH)
Этот пептидный гормон синтезируется в гипоталамусе, стимулируя секрецию тиреотропного гормона (ТТГ) и пролактина передней долей гипофиза. Тиреотропин-рилизинг-гормон или ТРГ, TRH является основным физиологическим фактором, стимулирующим быстрое высвобождение пролактина.
Предлагаемый механизм действия тиреотропин-рилизинг-гормона (ТРГ). Молекула TRH связывается со своим рецептором в лактотрофных клетках гипофиза и стимулирует высвобождение Ca 2+/CaM, что вызывает экспрессию гена PRL (пролактина). Кроме того, увеличение внутриклеточного CA 2+/CaM стимулирует высвобождение PRL, хранящегося в везикулах. Это повышает уровень пролактина в крови и способствует усиленному синтезу молока.
Опубликовано несколько исследований по использованию тиреотропин-рилизинг-гормона для стимуляции лактации. У женщин, получавших синтетический ТРГ 20 мг перорально три раза в день, наблюдались высокие концентрации пролактина в крови. В другом исследовании введение TRH в течение одного месяца в дозах 5 мг дважды в день перорально не изменило концентрацию пролактина в крови человека. Таким образом, эффективность ТРГ в индукции лактации у матерей с агалактией через 10–150 дней после рождения установлена, но его эффект варьирует.
О его выведении с грудным молоком данных нет. Введение ТРГ увеличивает уровни тироксина Т4 и трийодтиронина Т3 в плазме матери, однако оба гормона появляются в молоке в низких концентрациях. У младенцев побочных эффектов не обнаружено. Сообщалось о некоторых случаях ятрогенного гипертиреоза и кратковременных эпизодов потоотделения у матерей.
Препараты на основе ТРГ для стимуляции лактации не используются (применяются для диагностики эндокринных патологий).