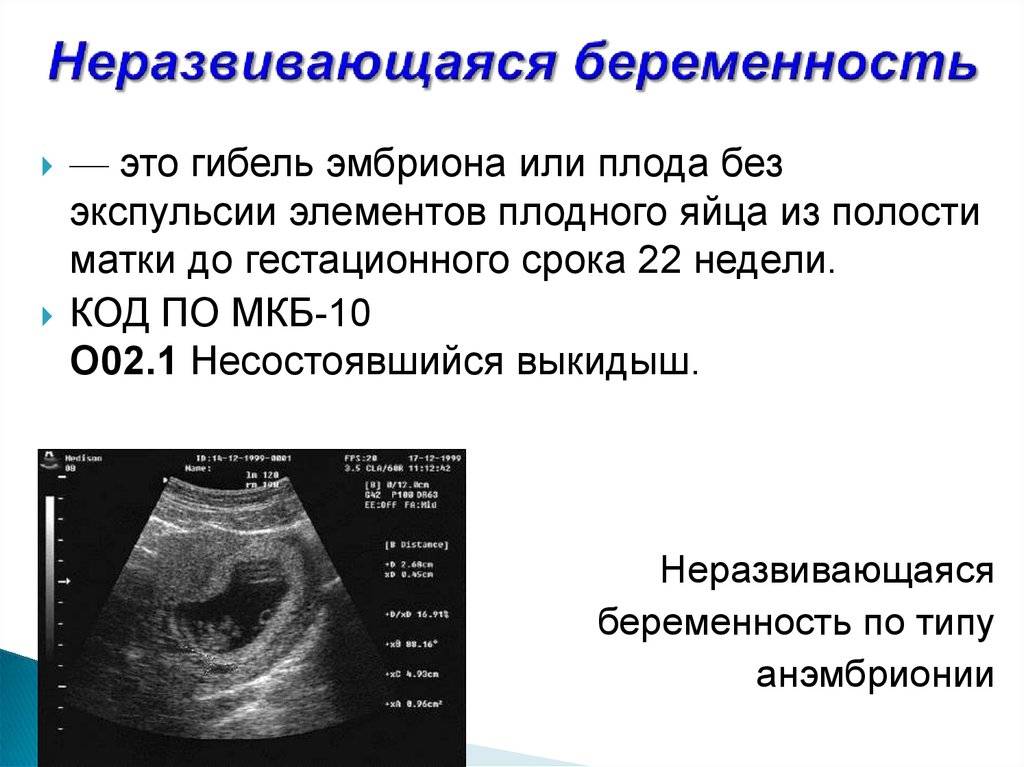
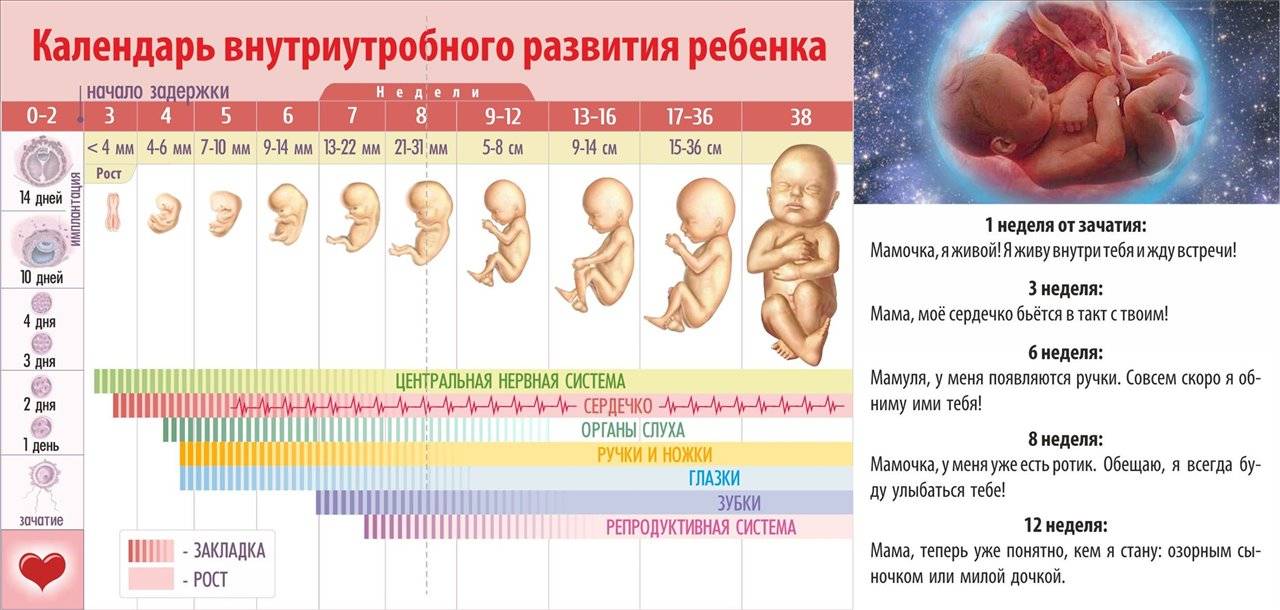
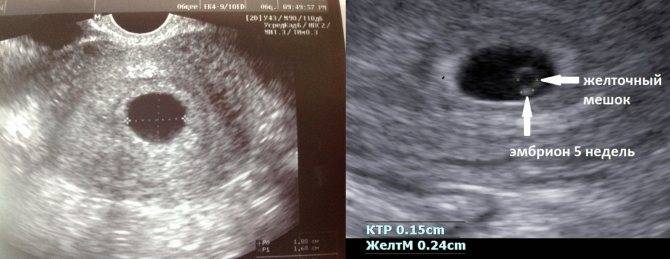
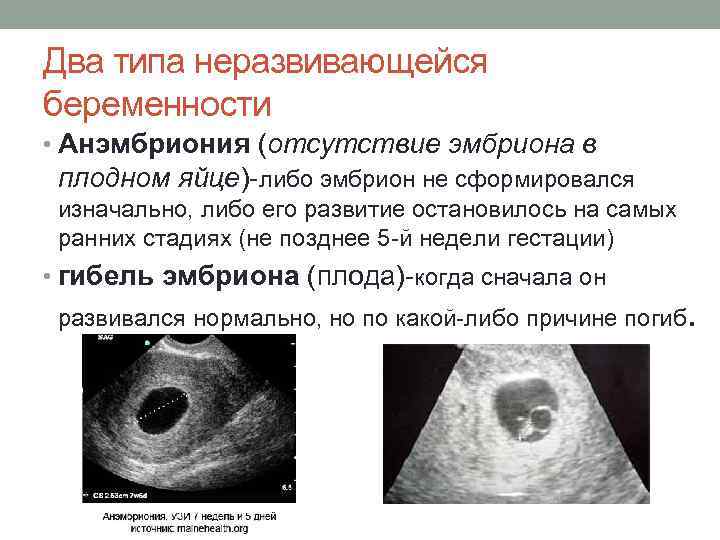
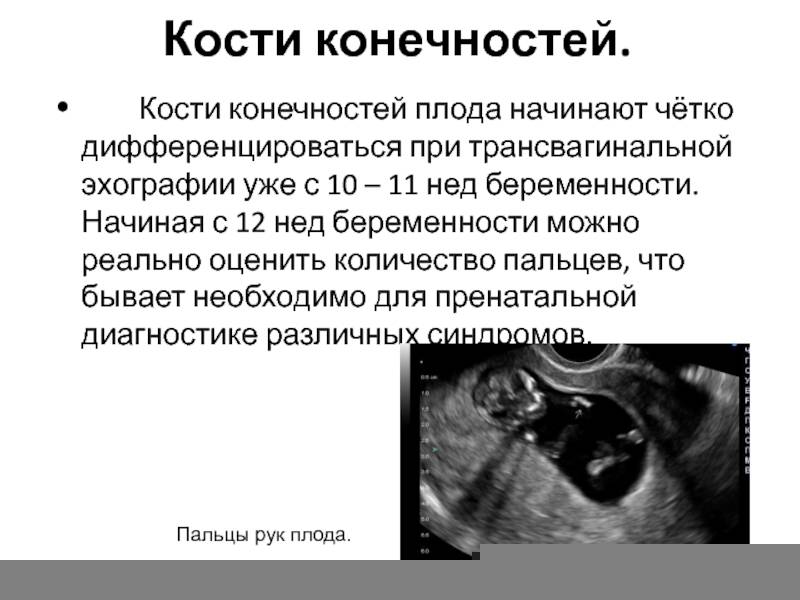
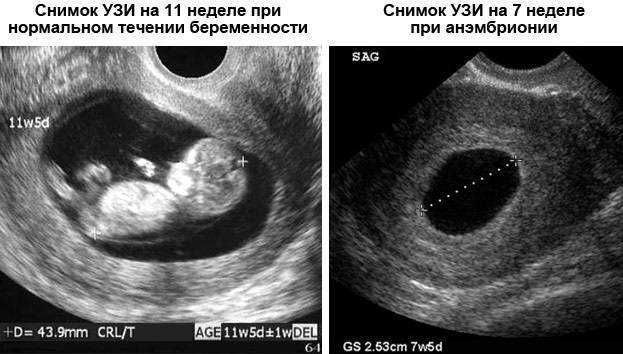
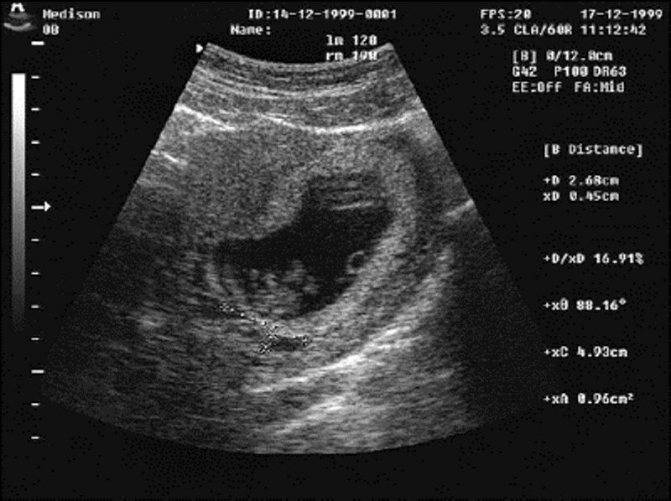
Подготовка к беременности после аборта
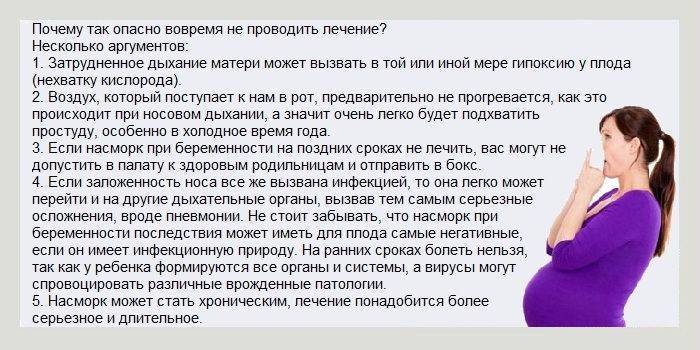
Несмотря на всю серьезность и опасность перечисленных выше последствий, вероятность забеременеть после аборта и благополучно выносить здорового бутуза довольно высока, при условии соблюдения определенных рекомендаций.
- Спустя несколько дней после операции необходимо посетить гинеколога, который оценит состояние матки. Именно на этом этапе можно предотвратить образование рубцов и развитие воспалительных процессов.
- В течение трех недель после аборта воздержитесь от половых контактов, чтобы снизить возможность занесения инфекции в полость матки и ее травмирование. В течение полугода после операции используйте защищенный секс (с презервативом), даже если уверены в здоровье полового партнера.
- Воздержитесь от приема оральных контрацептивов, поскольку они могут стать причиной гормонального сбоя в организме.
- На протяжении месяца после операции ежедневно измеряйте температуру тела, и при ее резком повышении, а также болями внизу живота, раннем наступлении менструаций или, наоборот, задержке, немедленно отправляйтесь в женскую консультацию.
Особое внимание уделяйте гигиене половых органов: подмывайтесь детским мылом не менее 2 раз в день, используйте нижнее белье из натуральных тканей и ежедневно его меняйте. Не купайтесь в открытых водоемах, бассейне, воздержитесь от посещений бани и сауны, не используйте чужие средства гигиены
Прайс-лист
| Аборты: вакуум-аборт и медикаментозный | |
|
Вакуум-аборт (до 10 недели беременности) (УЗИ, консультация гинеколога, анализы, наркоз, аборт, контрольное УЗИ после аборта в течении недели) |
8 000 |
| Вакуум-аборт (11-12 недель беременности) | По договоренности |
| Медикаментозный аборт (до 6 недель беременности) | 8 500 |
| Неполный выкидыш, остатки плодного яйца | 7000 |
| Профилактика осложнений аборта ( внутривенное капельное введение препаратов) | 1000 |
| Раздельное лечебно-диагностическое выскабливание слизистой матки и цервикального канала (РДВ) | 10000 |
| Аппликация лекарственных веществ, введение тампонов | 1000 |
| Аспирационная биопсия эндометрия | 4500 |
| Биопсия мягких тканей (влагалище, шейка матки, слизистая и кожа промежности) | 3800 |
| Биопсия эндометрия Пайпель-зондом | 2500 |
| Введение внутриматочной спирали (ВМС) без учета стоимости ВМС | 2000 |
| Введение внутриматочной спирали (ВМС) с учетом стоимости ВМС | 3000 |
| Извлечение ВМС неосложненное | 1000 |
| Извлечение ВМС осложненное инструментальное с выскабливанием эндометрия | 6000 |
| Введение/удаление влагалищного кольца (пессария) с обработкой влагалища | 500 |
| Вскрытие абсцесса бартолиновой железы с коагуляцией краев раны | 4000 |
| Вскрытие абсцесса бартолиновой железы с масупилизацией | 7000-15000 |
| Инстилляция уретры | 500 |
| Видеокольпоскопия расширенная | 1500 |
| Радиоволновая хирургия образований наружных половых органов («Сургидрон») | 3000 |
| Консервативная терапия патологии шейки матки («Солклвагин») 1 процедура | 1000 |
| Конизация шейки матки | 7500 |
| Удаление инородных тел из влагалища | 1000 |
| Удаление полипов влагалища и шейки матки | 8000 |
«На фоне ковида были и неразвивающиеся беременности, и выкидыши»
— Повлияла ли пандемия коронавируса на то, как рожают белоруски? Может быть, вы чаще наблюдали проблемы с зачатием, течением беременности?
— При протекающем ковиде, как и при любой другой инфекции, возрастает риск прерывания беременности: выкидыши на ранних сроках, неразвивающаяся беременность. Коронавирусная инфекция также способствует усиленному тромбообразованию, поэтому возрастает риск тромбоэмболических осложнений, послеродовых инфекций. Но, повторюсь, такая ситуация может быть при любой инфекции — даже при ОРВИ.
Что касается родов, я не работала массово с пациентками, у которых диагностировали коронавирус: их перенаправляли в специальный стационар. Но у нескольких пациенток с ковидом в моей практике роды прошли нормально. Просто их нужно более тщательно контролировать, так как выше риск гнойно-септических осложнений.
— Может ли перенесенный COVID-19 стать причиной того, что женщина не может забеременеть?
— Отследить, появилось ли бесплодие на фоне коронавируса, пока невозможно: прошло очень мало времени. Но то, что были неразвивающиеся беременности и выкидыши, — это факт. Поэтому во время болезни мы рекомендуем воздержаться от беременности.
Если женщина перенесла коронавирусную инфекцию, то ей нужно подождать 3−6 месяцев, пройти прегравидарную подготовку (подготовку к беременности. — HEALTH.TUT.BY), обследоваться со своим половым партнером, чтобы исключить различные заболевания, в том числе и инфекции, передающиеся половым путем.
— Обязательно ли готовиться? Раньше этому уделяли значительно меньше внимания.
— Просто еще 30 лет назад не было такого понятия — прегравидарная подготовка. Но это цивилизованный подход. За 3−6 месяцев до предполагаемого зачатия желательно исключить алкоголь, никотин. В этом случае никотин даже более опасен: из-за него нарушается функция яичников, а при беременности — маточно-плацентарный кровоток. Это может привести к развитию различных форм плацентарной недостаточности, а их итог — невынашивание, преждевременные роды или внутриутробная асфиксия плода. В этот же период не нужно злоупотреблять острой пищей, кофе (хотя сейчас появляются статьи и о его пользе). Уменьшить потребление углеводов, добавить растительной пищи. И есть больше овощей и фруктов, которые растут именно в нашем регионе.
Фото: pixabay.com
— Стоит ли женщине до беременности дожидаться вакцинации от коронавируса?
— Мое мнение — да. Я помню ситуацию со свиным гриппом. Первых беременных с ним мы с коллегами вели в октябре 2009 года, но тогда не знали, что это он. Пациентки поступили в пульмонологическое отделение. И потом одномоментно на поздних сроках умерли три женщины. Только вскрытие показало, что это свиной грипп. Но тогда ситуация была более планируемая: имелись вакцина и препараты, которыми можно было лечить пациенток. Сейчас все более непредсказуемо.
Чтобы максимально снизить риск осложнений от вакцинации, пациентки должны быть хорошо обследованы. Тот же ПЦР-тест на ковид перед прививкой не помешает. И после прививки тоже обязательно нужно выждать время.
Обследования при ЭКО после 40 лет
Важную роль в обеспечении успеха экстракорпорального оплодотворения в этом возрасте играет диагностирование. Пациентка старше 35-40 лет проходит комплексное медицинское обследование, включающее стандартные процедуры:
- Анализы крови – общий, биохимический, на инфекции (ВИЧ, сифилис, гепатиты), уровень гормонов, антитела и т. д.;
- Анализы мочи – общий и биохимический, на содержание гормонов (в частности, ФСГ и АМГ);
- Исследование влагалищного мазка или цервикального соскоба на онкологическую цитологию и микрофлору;
- Ультразвуковое исследование органов малого таза, ЭЭГ, кардиографию, маммографию.
Кроме того, пациентка, чей возраст превысил 35-40 лет, проходит дополнительные исследования – в частности, преимплантационную генетическую диагностику ооцитов или эмбрионов для исключения или выявления возможных наследственных заболеваний. По результатам этих обследований и данных медицинской карты женщины врач может назначить и другие диагностические процедуры, а также привлечь узкоспециализированных специалистов для решения возможных проблем.
Помимо самой пациентки, обследование проходит также ее половой партнер/супруг. Ввиду того, что у него только извлекаются половые клетки для оплодотворения, его диагностика существенно проще и включает следующие процедуры;
- анализы крови – общий, биохимический, на инфекции;
- общий и биохимический анализ мочи;
- спермограмму (исследование качества спермы).
Последняя процедура заключается в изучении фертильных свойств эякулята – количества сперматозоидов, их подвижности, морфологического строения и т. д. При невысоком качестве спермы врач подготавливает ее, повышая концентрацию половых клеток. В некоторых случаях отбирается наиболее подвижный и здоровый сперматозоид, который принудительно внедряется в яйцеклетку. Эти мероприятия позволяют существенно повысить шанс успешного зачатия.
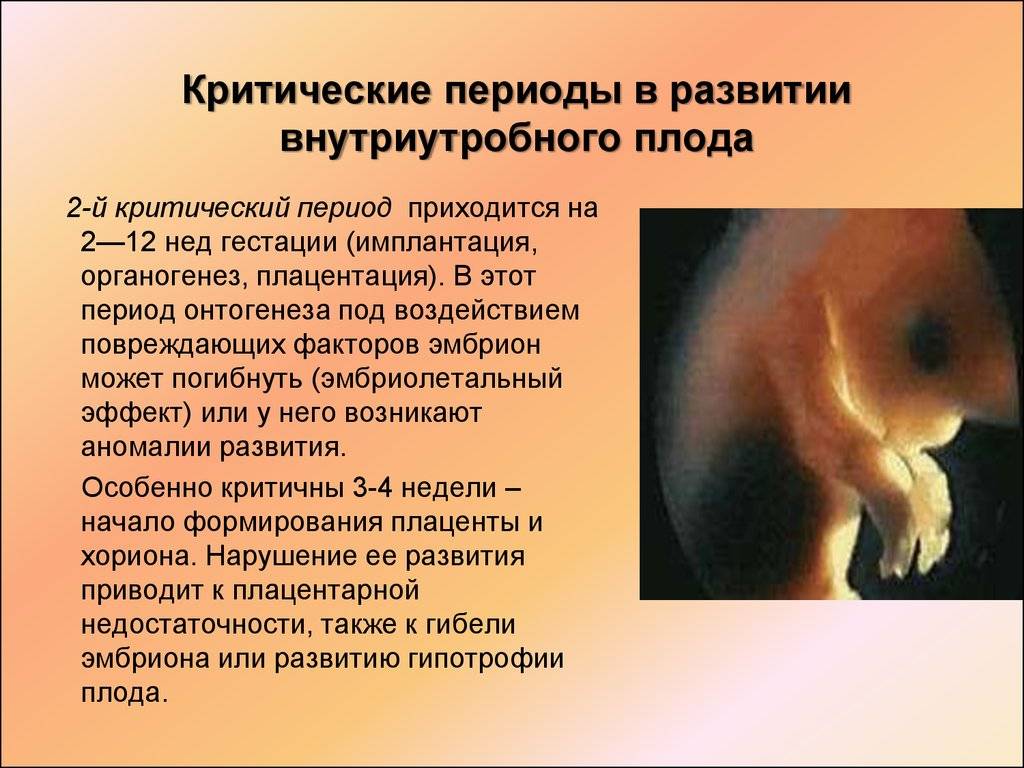
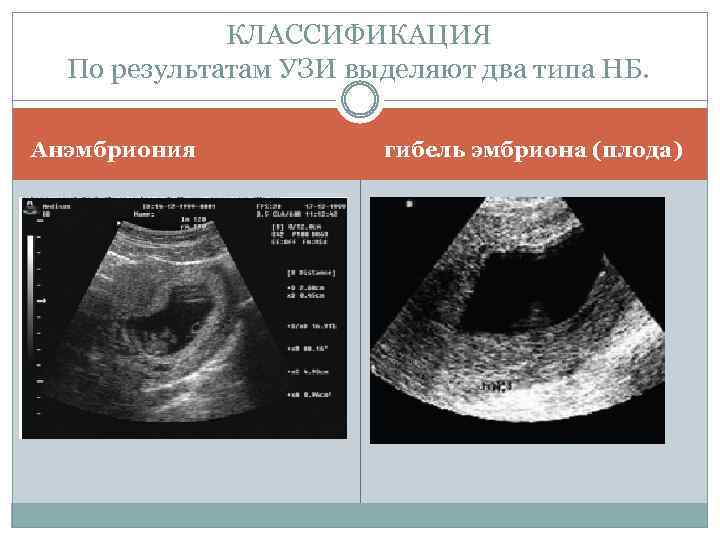
Самопроизвольный выкидыш может быть ранним или поздним
Ранним можно считать самопроизвольное прерывание, происходящее на первых неделях беременности. Основных причин, которые вызывают отторжение плода на ранних сроках, может быть достаточно много – от перенесенного инфекционного заболевания матери до генетических нарушений у плода, что проявляются по ходу его развития.
Позднее самопроизвольное прерывание беременности происходит после 16 недель, их причину можно определить более конкретно. Если у женщины произошли два или более таких случая подряд, диагностируют привычное прерывание.
Наиболее частой причиной выкидышей можно считать генетические поломки в клетках эмбриона. Женщинам, которые считают себя виноватыми в потере ребенка, нужно вспомнить – только половина хромосом зародыша наследуется от матери, вторая половина достается от отца, и без специальных исследований достаточно тяжело определить, где произошел сбой.
Если поломка значительна, и бракована часть ДНК, отвечающая за определенные функции – неспособный далее развиваться эмбрион будет отторгнут. На каком сроке это произойдет-зависит от конкретного дефектного гена. В таком случае выкидыш – закономерный процесс очищения организма от нежизнеспособного плода.
 Дефектный ген
Дефектный ген
Каждая клетка, образующаяся в результате слияния сперматозоида и яйцеклетки – уникальна, и шанс повторной генной поломки при следующей беременности достаточно ничтожен (это в том случае, если родители не имеют установленных генных аномалий).
Помимо генных аномалий, возможными причинами могут быть:
- фактор защиты, при котором мощная иммунная система женщины воспринимает эмбрион, как угрозу, и отторгает его;
- инфицирование – организм поражается вирусами или микроорганизмами;
- вызывающие системное заболевание (ВИЛ, краснуха, цитомегаловирус). В начале беременности спровоцировать выкидыш может реакция организма на любую инфекцию – ОРВИ, грипп. Женщина, имеющая в прошлом самопроизвольный аборт, должна предупреждать возможность инфицирования, избегая контактов с больными, не посещать места массового скопления людей во время распространения сезонных заболеваний;
- гормональные нарушения, при которых организм не может создать условия для нормального вынашивания ребенка. Гормональный фон женщины начинает изменяться с начала зачатия, создавая условия для успешного прикрепления и развития эмбриона. Несоответствие процессов может быть обнаружено и откорректировано врачами, развитию плода ничего не будет угрожать;
- эндокринные нарушения, вызванные патологиями развития щитовидной, поджелудочной желез, блокирующим выработку прогестерона, без которого развитие эмбриона невозможно;
- развитие беременности на фоне установленной в полости матки противозачаточной спирали. Это возможно при несоответствии размеров спирали, ошибках при постановке конструкции. Если плацента формируется рядом со спиралью, то вероятность ее отслоения и последующего кровотечения очень велика;
- внешние факторы, воздействующие на плод (тератогенные) – воздействие лекарственных средств, вызывающих изменение гормонального фона организма, наркотических средств, алкоголя, красок, лаков, средств бытовой химии, с которой может контактировать будущая мать. К тератогенным факторам можно отнести вредящие плоду физические воздействия на организм – перетягивание живота, активное занятие спортом.
- особенности развития репродуктивных органов женщины – слишком маленькая, детская матка, седловидная или имеющая внутри перегородку матка, не позволяющая правильно развиваться эмбриону, опухоли яичников;
- излишняя слабость шейки матки, которая на определенном периоде не выдерживает давления на нее околоплодных вод и развивающегося плода;
- стрессы и нервные потрясения очень часто нарушают равновесие в организме будущих матерей, провоцируя отторжение плода;
- излишний вес, функциональные нарушения внутренних органов (сердечно-сосудистая недостаточность, почечная недостаточность, печеночная недостаточность), не позволяющие выносить ребенка;
- искусственные прерывания беременности, произведенные ранее.
Если определена причина, вызвавшая выкидыш, сотрудничество женщины и врача сделает возможным ее устранение, определение дальнейших действий для зачатия и вынашивания ребенка и врачебный контроль за процессом.
Важно: Женщине, переживающей стресс после неудачной беременности, важно уяснить – в произошедшем виноватых нет, случившиеся не является ее виной, большинство случаев отторжения эмбриона происходит самопроизвольно из-за генных нарушений, а не из-за нервных перегрузок или секса
Кто входит в группу риска
Для исключения негативных последствий для женщины и ребенка нужно перед зачатием обследоваться как мужчине, так и женщине. На более поздний срок нужно отложить зачатие женщинам, которые входят в группу риска из-за таких заболеваний:
- бронхиальная астма;
- хронический бронхит;
- сахарный диабет;
- болезни почек, мочевого пузыря;
- ХОБЛ;
- болезни сердца и сосудов.
Даже при одном из заболеваний на фоне недавно перенесенного COVID-19 будет трудно выносить здорового ребенка. Потребуется более длительное время для восстановления.

Коронавирусная инфекция значительно повлияла на жизнь человека, затронув и вопросы зачатия ребенка. Планирование беременности после коронавируса подразумевает некоторые риски, т. к. на сегодняшний день неизвестны отдаленные последствия COVID-19. По этой причине медики и ученые рекомендуют женщинам не торопиться с зачатием. Нужно, чтобы организм восстановился после болезни, очистился от остатков лекарств и токсических последствий жизнедеятельности вируса. Пока не разработана программа реабилитации женщин детородного возраста после COVID-19, они будут находиться под наблюдением врачей еще какое-то время после выздоровления.
Читайте далее:

Когда можно пить алкоголь после коронавируса

Как восстановить силы после коронавируса

Можно ли делать прививку от коронавируса при беременности
Мне нравится1Не нравится
Фильтр:
Все
Ждет ответа
СортировкаПросмотрыОтветовГолоса
Можно ли носить контактные линзы при коронавирусе?
Дмитрий 5 месяцев
24288 просм.
7 ответ.
-15 голос.
Переносят ли комары коронавирус?
Фёдор Исаев 5 месяцев
23386 просм.
11 ответ.
1 голос.
Можно ли заразиться через открытую рану?
Мария 5 месяцев
22864 просм.
9 ответ.
-2 голос.
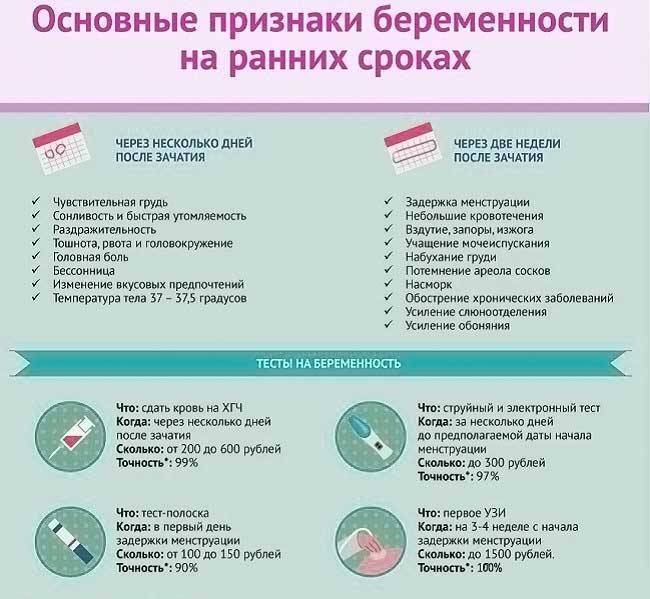
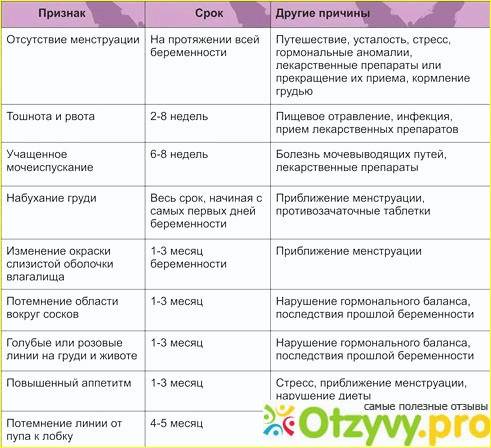
Что происходит при наступлении беременности?
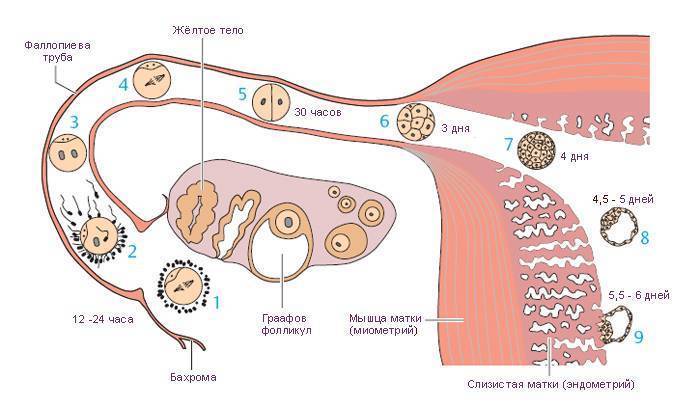
Природе совсем не нужно, чтобы организм женщины истощался. Цель — выносить, родить и выкормить здорового малыша. Поэтому как только наступает беременность и оплодотворенное плодное яйцо прикрепляется к стенке матки, тело получает сигнал «стоп».
Фолликулы перестают созревать, новые яйцеклетки не появляются. На весь процесс торможения созревания яичникам нужно примерно 10 дней.
Это нормальная реакция женской репродуктивной системы. Она ежемесячно готовит зрелые фолликулы, чтобы зачатие свершилось. А когда оно происходит, подготовка новых фолликулов откладывается на весь период вынашивания до родов и еще как минимум несколько недель (а если мама кормит грудью, то и дольше).
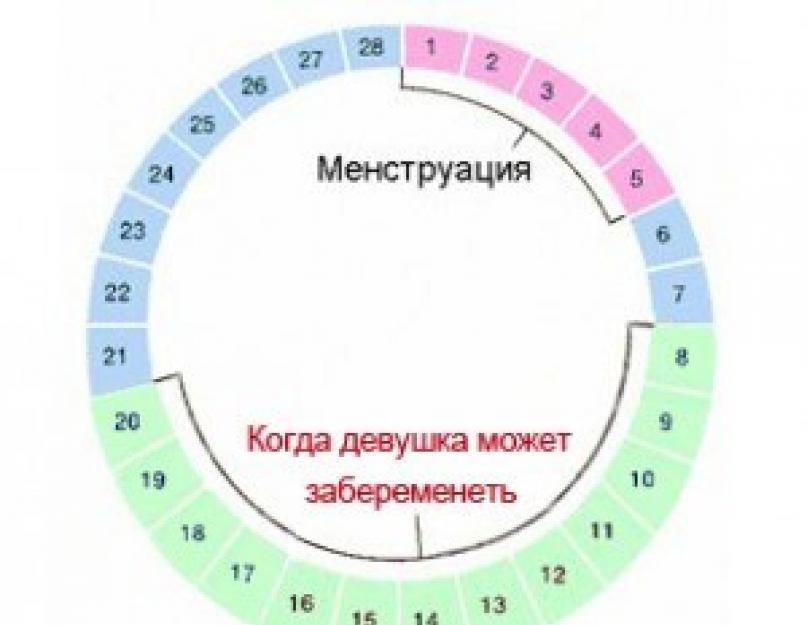
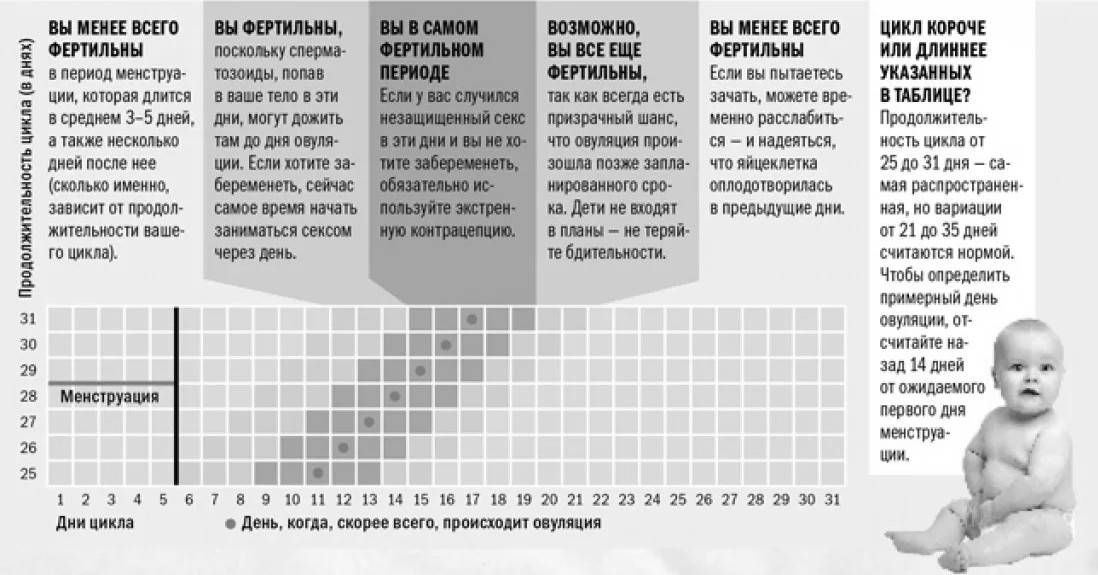
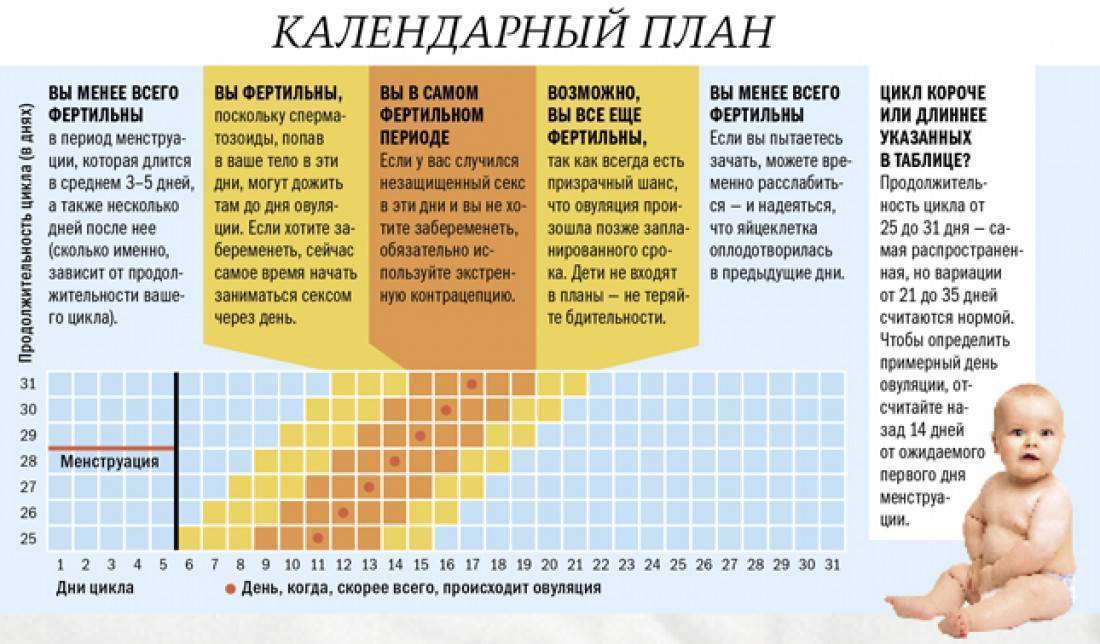
Можно ли забеременеть, если интим пришелся на «бесплодные» дни?
Забеременеть в дни, отдаленные от овуляции в ту или иную сторону невозможно, если это действительно бесплодные дни. Однако бывает, что из-за нерегулярного цикла женщина путается, не понимая, когда на самом деле была овуляция. Также можно спутать межменструальные кровотечения, являющиеся частым симптомом гормонального сбоя и некоторых гинекологических заболеваний, с настоящими месячными.
Также необходимо учитывать жизнеспособность сперматозоидов, которые в присутствии воздуха живут очень короткое время, но в дружественной обстановке влагалища, где нет кислорода, зато тепло и влажно, могут сохраняться в отличном состоянии несколько дней.
Точно рассчитать безопасные дни трудно даже для здоровых и регулярно менструирующих женщин. Сроки могут колебаться до +/- 2 дня. Зная жизнеспособность сперматозоидов, нужно воздерживаться от любых незащищенных отношений в течение 5 дней до овуляции. Точно узнать дни овуляции можно только методом УЗИ.
Наиболее опасные последствия
Многих женщин интересует вопрос: можно ли забеременеть после аборта. Какой бы вид аборта не был выбран, в настоящее время не получается проводить его абсолютно без негативный последствий. Опишем наиболее опасные осложнения:
- Истмико-церквикальная недостаточность – развитие патологического состояния шейки матки и перешейка, как результат они не способны удерживать плод до родов. Происходит отслоение плода и он выходит с обильным кровотечением. Данная патология чаще всего развивается после первого аборта. Но это не означает, что после второго аборта получится избежать это осложнение.
- Плохое прикрепление плода – зачастую повреждается эндометрий в результате аборта. Поэтому если наступает беременность сразу после аборта, то плод плохо крепится к эндометрию. Поэтому развивается предлежание плаценты или низкое расположение плода.
- Разрыв матки – развивается после многократных абортов, когда стенка матки становится очень тонкой, либо если произошла перфорация. Для восстановления целостности маточной стенки выполняют оперативное вмешательство, либо назначают медикаментозное лечение. В любом случае, снижается возможность нормального течения беременности.
Чего ожидать во время беременности после 40 лет
Большинство женщин испытывают целый ряд симптомов в течение первого триместра, включая утреннюю тошноту. Нет никаких доказательств того, что эти симптомы хуже или отличаются у женщин старше 40 лет.
Однако первый триместр может быть более напряженным по другим причинам. Возраст несет в себе высокий риск потери беременности, особенно для женщин, у которых ранее были выкидыши. Исследование показало, что риск выкидыша составляет 53% у женщин старше 45 лет по сравнению с 10% у женщин в возрасте 25-29 лет.
Женщины старше 45 лет имеют повышенный риск возникновения осложнений, связанных с беременностью, таких как:
- гестационный диабет
- высокое кровяное давление
- преждевременные роды
По этой причине врачи могут рекомендовать усилить медицинский контроль.
Некоторым женщинам также могут назначить генетическое тестирование для оценки вероятности рождения ребенка с врожденной аномалией. Несмотря на повышенные риски, женщины старше 40 лет могут иметь здоровую беременность. Исследование 2015 года не выявило повышенного риска осложнений беременности у здоровых женщин старше 40 лет.
Беременность и роды у женщин старше 40 лет существенно не отличаются от молодых женщин. Однако частота кесарева сечения выше среди женщин старше 40 лет.
Другие исследования показали, что частота осложнений у женщин старше 40 лет выше. Исследователи из Берлина сравнили результаты родов у женщин старше 45 лет и у 29-летних женщин. Результаты исследования показали, что:
- только 3% молодых женщин нуждались в лечении бесплодия, по сравнению с 34% в старшей группе.
- 28% взрослых женщин, по сравнению с 11% молодых женщин, имели преждевременные роды.
- 59% взрослых женщин имели кесарево сечение, по сравнению с 29% молодых женщин.
Кесарево сечение может иметь повышенный риск дополнительных осложнений, особенно для женщин после 40 лет. Исследование 2019 года связало кесарево сечение с высоким риском тяжелых осложнений, таких как инсульт, эмболия и кровоизлияние.
Хотя кесарево сечение может спасти жизнь, беременным женщинам следует обсудить потенциальные осложнения со своим лечащим врачом. Отказ от планового кесарева сечения может уменьшить осложнения родов.
Научная статья по теме: Почему беременность в позднем возрасте имеет осложнения?
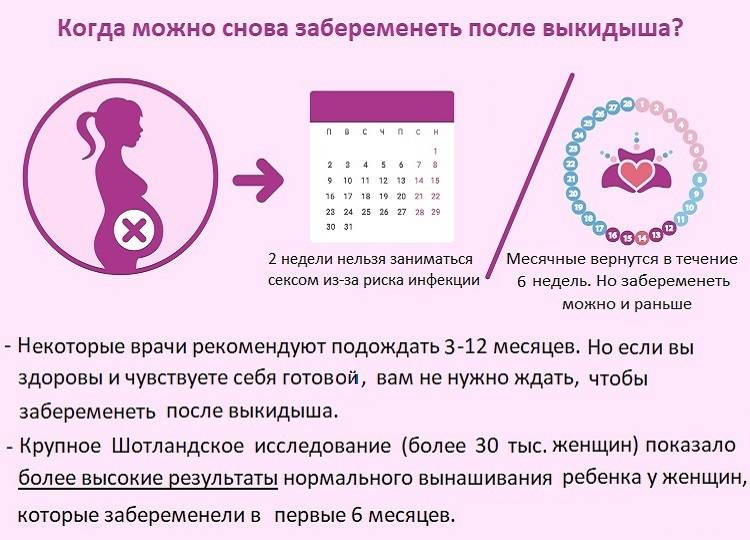
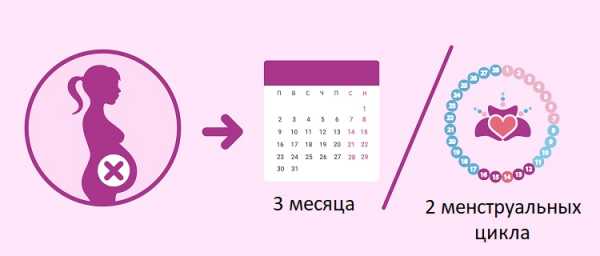
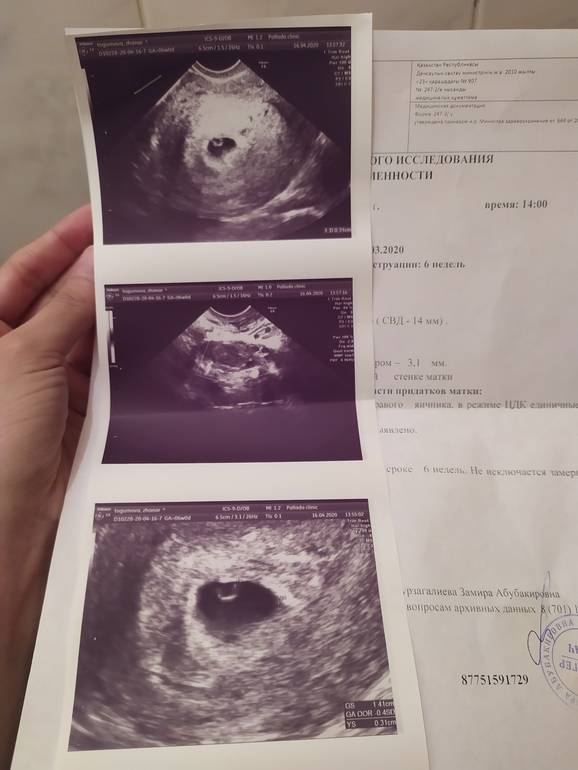
Через какой срок после замершей беременности можно планировать вторую беременность?
Этим вопросом задаются практически все молодые пары. Однако однозначного ответа нет и быть не может – все зависит от общего состояния здоровья, наличия или отсутствия инфекций и заболеваний, требующих лечения, индивидуальных особенностей организма, иммунной системы и гормонального здоровья.
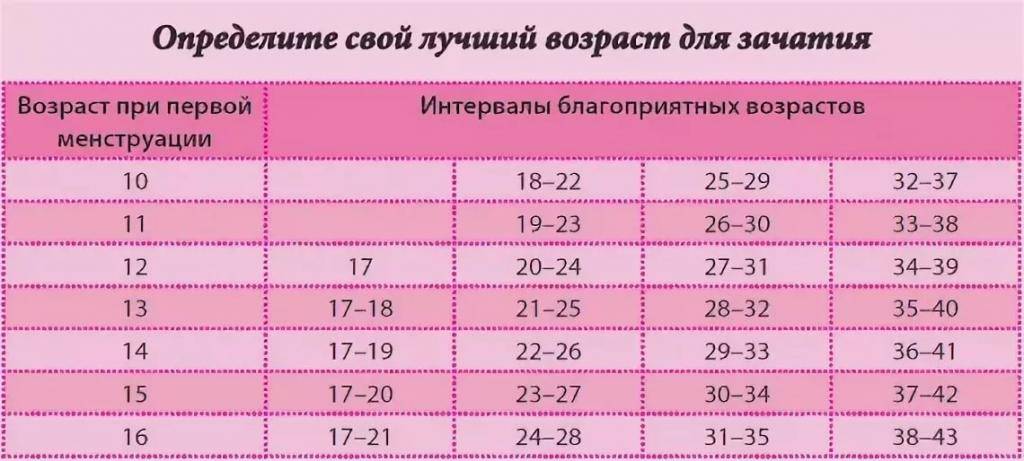
Обычно при отсутствии осложнений можно рассчитать день овуляции и планировать беременность после замершей беременности уже через 3-6 месяцев. Этого времени вполне достаточно, чтобы восстановился гормональный фон, а организм подготовился к повторной беременности.
Однако эти сроки очень условны, каждая женщина должна обратиться к врачу, который решит, когда можно планировать рождение ребенка после замершей беременности.
Обычно в этот период врачи назначают препараты, которые готовят организм к новой беременности.
Кроме того, по прошествии 3-месячного срока после замершей беременности, следует начать принимать фолиевую кислоту, которая чрезвычайно важна для восстановления нормального состояния матки.
Часто после первой неудачной беременности женщинам назначаются оральные контрацептивы, прекращение приема которых само по себе является мощным стимулом для зачатия. Кроме того, прием оральных противозачаточных средств позволит избежать незапланированного зачатия и восстановиться после замершей беременности.