SQLITE NOT INSTALLED
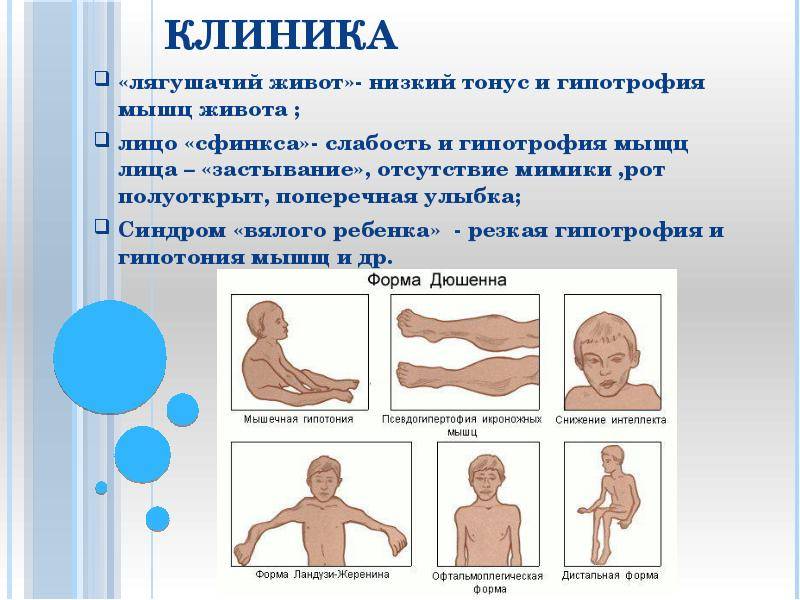
Факторы, провоцирующие аллергический диатез
Провоцирующие факторы могут проявиться рано:
- токсикозы первой и второй половины беременности,
- инфекционные заболевания,
- употребление лекарств во время беременности, а также во время кормления грудью.
- нарушение пищевого режима беременной, особенно в последние месяцы беременности. Это однообразное с чрезмерным употреблением одного из облигатных трофоаллергенов — яиц, меда, кондитерских изделий, молока, мандаринов.
Ребенок еще во внутриутробном периоде может диаплацентарно сенсибилизироваться к аллергенам, циркулирующим в организме матери. Это называется конгенитальная аллергия по Ратнеру.
Во внеутробном периоде аллергены передаются с грудным молоком и пищей (трофоаллергены), через кишечную стенку, обладающую повышенной проницаемостью, особенно у детей грудного возраста, тем более после желудочно-кишечных заболеваний, а также в период выздоровления от различных заболеваний, при потере массы тела и истощении. Потенциальным сенсибилизирующим агентом может быть пища, не подвергнутая тепловой обработке (гоголь-моголь, сырое молоко, взбитые с белком ягоды и пр.), а также такие продукты, как рыба, орехи и некоторые другие, не снижающие своих аллергизирующих свойств и при тепловой обработке.
Аллергизация может быть вызвана и обычными продуктами, если ребенок получает их в избыточном количестве (перекорм). Особенно часто бывает при однообразном наборе питательных средств. Легко становятся аллергенами продукты, употребляемые в тот или иной сезон или нечасто, при включении их в рацион в большом количестве (ягоды, овощи, орехи и др.), а также при введении в рацион не положенных по возрасту продуктов (икра, креветки и др.). Имеет значение беспорядочное питание, злоупотребление сладостями, острыми, солеными блюдами, введение в рацион ребенка многих новых продуктов за короткий промежуток времени. Ребенок с аллергическим диатезом легко приобретает повышенную чувствительность не только к пищевым веществам, но и к таким внешним аллергенам, как шерсть, домашняя пыль (аллергический респираторный синдром по Ратнеру).
Попадание аллергена и развитие диатеза
Аллергены могут поступать в организм ребенка через кожные покровы и слизистые оболочки (конъюнктива и др.), а также во время многочисленных инъекций, вакцинаций. У детей первых лет жизни, особенно грудных, основным источником аллергенов является пища (соотношение повышенной чувствительности к пище и к вдыхаемым антигенам составляет 20 :1); в течение этого года жизни нарастает число антигенов, получаемых при вдыхании (соотношение как 2:1); к 4-5 годам антигены поступают одинаково часто как через пищу, так и воздушным путем.
У детей с аллергическим диатезом обнаруживаются нарушения в корково-подкорковых взаимоотношениях, выявляется парасимпатическая настроенность или дистония вегетативной нервной системы, функциональные изменения печени, интермедиарного обмена (жирового, углеводного, белкового, водного, солевого, витаминного, КЩС). Это небезразлично для организма в процессах его адаптации к внешней среде и питанию. У детей с аллергическим диатезом отмечаются и явления дискортицизма — относительно высокая секреция минералокортикоидов, нарушение метаболизма кортизола в печени.
Развитие аллергической реакции сопровождается повышением в крови ряда биологически активных веществ (до 12 видов): гистамина, серотонина, лейкотриенов и др. В патогенезе определенную роль играют и аутоаллергические процессы, скорое всего возникающие вторично в процессе заболевания. Развитие процессов аутоаллергизации с постоянным поступлением в кровь аутоаллергенов способствует более торпидному течению аллергического диатеза.
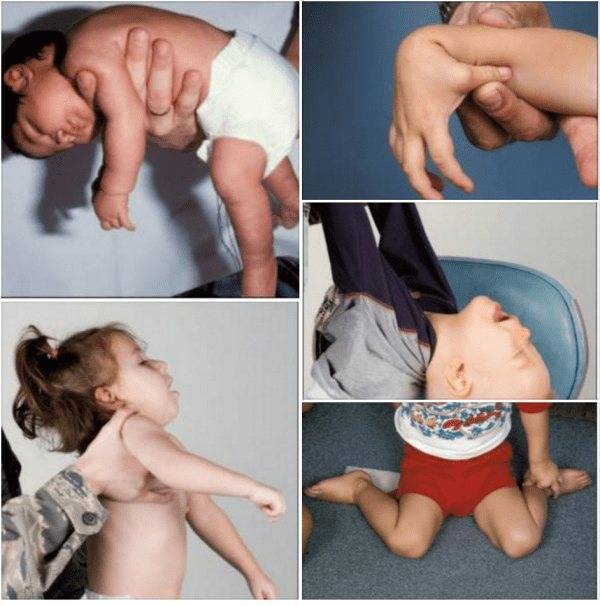
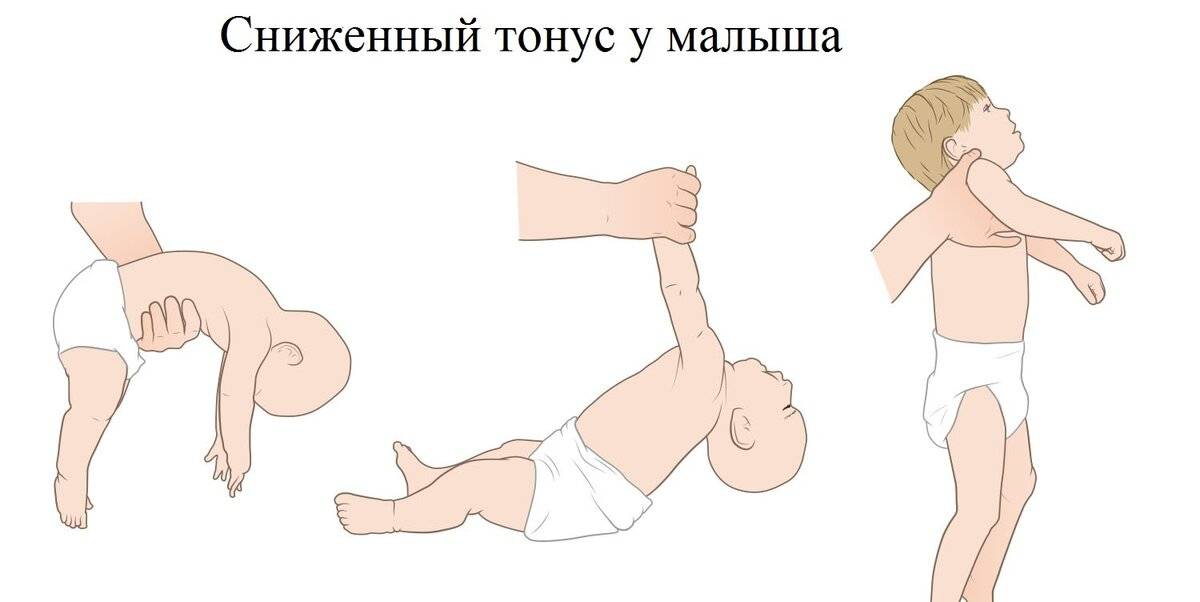
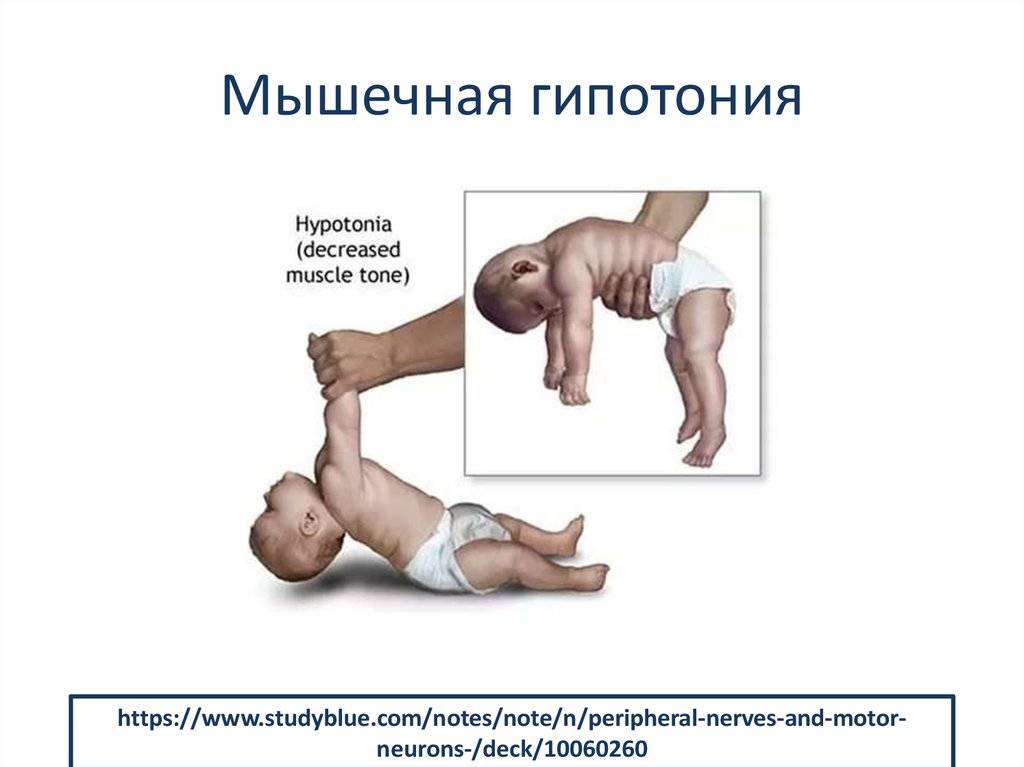
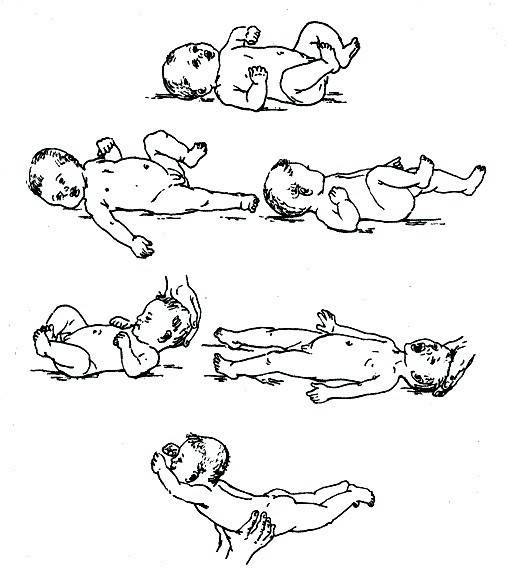
Как распознать сниженный мышечный тонус
Сниженный мышечный тонус чаще встречается у младенцев и маленьких детей, хотя у взрослых такое нарушение также иногда бывает.
Если малыш страдает мышечной гипотонией, то это станет заметно уже к 6 месяцу его жизни. Маленьких детей со сниженным тонусом мышц часто характеризуют как очень гибких. Но есть и более четкие признаки мышечной гипотонии у детей. Это:
- практически неконтролируемые мышцы шеи, поэтому такие малыши не могут держать голову;
- когда держишь такого ребенка на руках, создается впечатление, что он вот-вот выскользнет;
- малыш не может ничего держать в руках;
- когда малыша берут на руки, его конечности просто свисают по сторонам, а не сгибаются в локтях, бедрах или коленях;
- у ребенка отсутствует сосательный рефлекс, ему трудно глотать;
- голос и плач у таких младенцев очень слабый и тихий.
Ребенку с мышечной гипотонией, по сравнению со здоровыми сверстниками, требуется намного больше времени, чтобы научиться сидеть, ползать, ходить, разговаривать и есть.
О гипотонии у взрослого человека могут рассказать такие симптомы:
- он выглядит неуклюжим, часто падает;
- ему трудно подниматься из положения сидя или лежа;
- аномально высокая степень гибкости тазобедренных, локтевых и коленных суставов;
- ему трудно поднимать и переносить тяжелые предметы (проявляется, если сниженный тонус сопровождается мышечной слабостью).
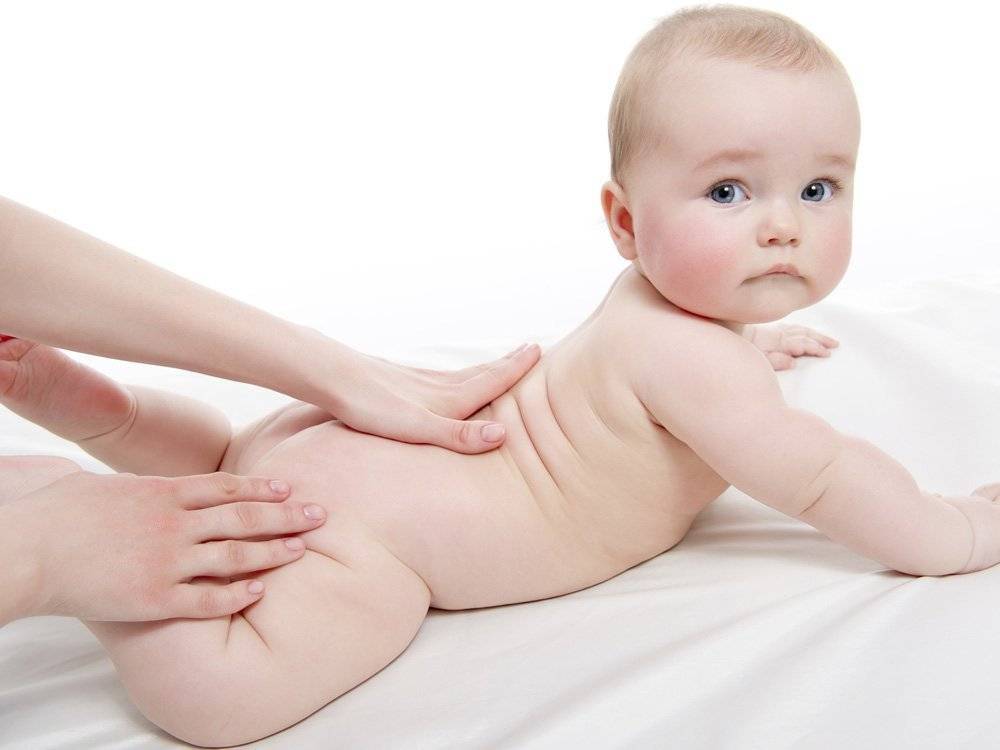
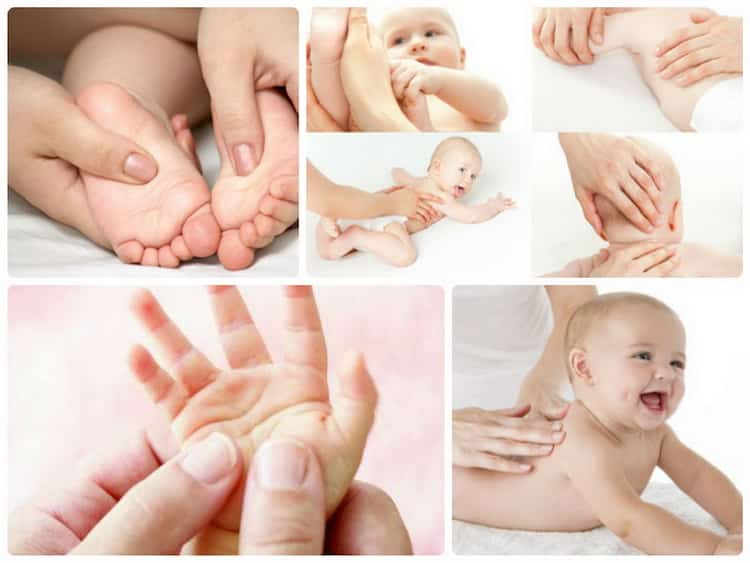
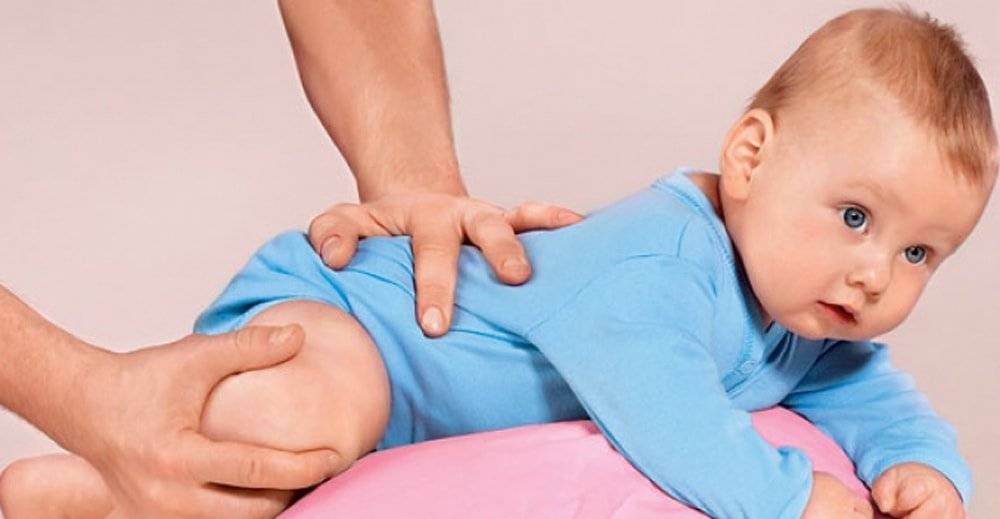
Корректировка мышечной слабости у ребенка с помощью массажа
При установлении у грудничка гипотонуса рекомендуется проведение массажа специалистом. Профессиональный массаж даст наилучшие результаты, к тому же детский специалист сможет провести его безопасно. Кожные покровы малыша очень нежные, а движения должны быть достаточно резкими и интенсивными.
Массажист, слегка надавливая на отдельные участки мышц, также проводит точечный массаж биоактивных точек. Для достижения положительного результата необходимо не менее 10 сеансов.
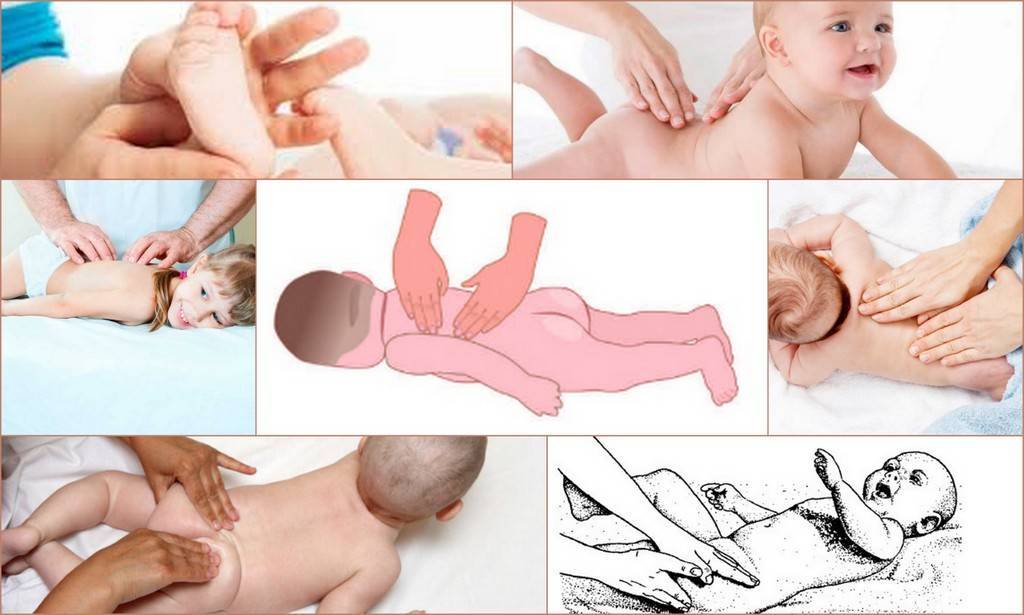
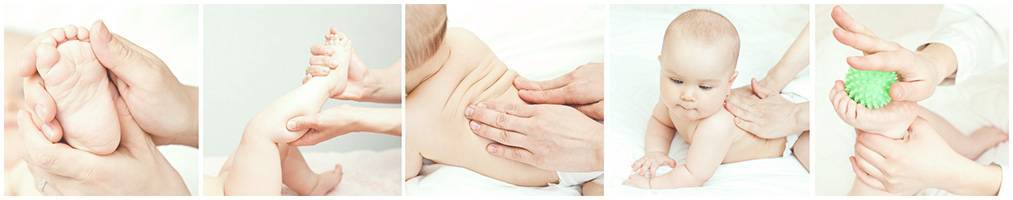
Общеукрепляющий массаж в домашних условиях
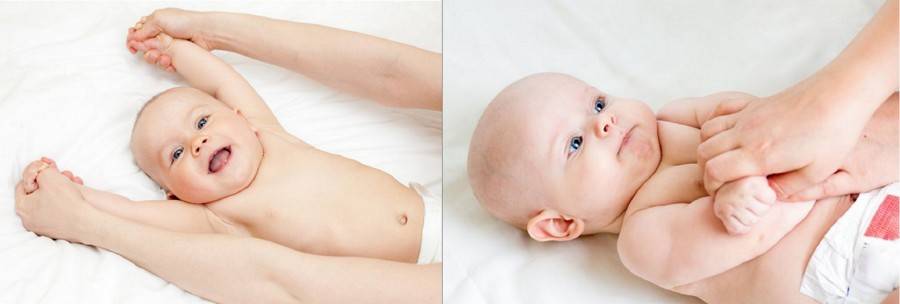
Массаж при гипотонусе можно проводить и в домашних условиях. Основными приемами служат общеукрепляющие упражнения и отдельные упражнения для конечностей. К общеукрепляющим упражнениям можно отнести:
Просмотрев видео массажа при гипотонусе у младенцев, не старайтесь научиться делать упражнения не хуже профессионального детского массажиста. В домашних условиях рекомендуется проводить только общеукрепляющий массаж:
Простые упражнения для укрепления мышц конечностей в домашних условиях
Доктор Комаровский считает, что мышечную дистонию у грудничка нужно устранять с помощью хорошего врача-массажиста. Но некоторые специальные гимнастические упражнения для конечностей также можно выполнять в домашних условиях самой мамочкой.
Комаровский рекомендует регулярно повторять эти упражнения при гипотонусе у грудничка. В серию упражнений входят:
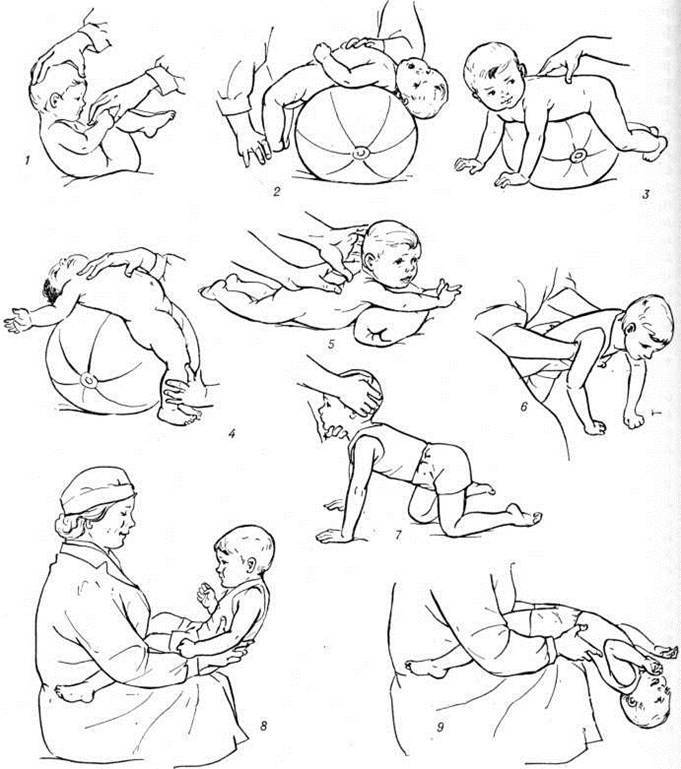
Упражнения на фитболе
Эффективны также упражнения с большим резиновым мячом (фитболом):
Хорошим способом борьбы с болезнью является аквагимнастика. Занятия в бассейне, которые очень нравятся младенцам, проводит врач. Дома, в ванночке можно повторить самые простые упражнения. Полезно также развивать мелкую моторику у грудничка с помощью игрушек.
Описание заболевания
Псевдобульбарная дизартрия – это нарушение речевого аппарата, причиной которому является паралич, поражающий артикуляционные мышцы. Они постоянно находятся либо в гипотонусе – расслаблены, либо в гипертонусе – чрезмерно напряжены. Это происходит из-за разрыва пирамидного пути, поэтому влияние коры головного мозга на сегменты спинного мозга нарушается.
Нарушение связи речевого аппарата с ЦНС приводит к сбою работы мышц, отвечающих за воспроизведение звуков. Проблемы с речедвигательным анализатором возникают при двухстороннем поражении корково-ядерных путей, соединяющих ядра бульбарных нервных окончаний.
Говоря простым языком – это заболевание, при котором ребенок физически не может выговаривать отдельные звуки и даже слова, полноценно выражать свои эмоции. Обычно это проявляется следующим образом:
- быстрая или слишком медленная речь;
- неразборчивое произношение;
- недоговаривание окончаний слов;
- искаженное произнесение звуков либо замена их другими;
- неестественная малоподвижность мышц нижней части лица;
- приоткрытый рот
- непроизвольное вытекание слюны.
Развивается патология при общих поражениях ЦНС различной тяжести, к примеру, детском церебральном параличе. Изменения проявляются у малышей раннего возраста, главным образом, в расстройствах сосания, жевания, глотания, нарушениях дыхательной функции. Это зависит от формы заболевания.
Характерным дифференциальным признаком развития псевдобульбарной дизартрии является именно двухстороннее паралитическое поражение мышц языка, неба, гортани. Как результат, наблюдается ограничение движений, артикуляции и фонации.
В некоторых случаях, при двухстороннем парезе, степень поражения одной стороны органа может преобладать над другой. Иногда сохраняется целый ряд непроизвольных движений, тогда как произвольные просто выпадают.
Причины возникновения болезни
Описываемую патологию развития можно встретить не так часто. Если она проявилась, необходимо уточнять причину, спровоцировавшую проблему. Превалирующими факторами обычно являются нарушения в функциях центральной нервной системы и неправильная циркуляция крови в организме. Данную ситуацию могут спровоцировать следующие моменты:

Родился раньше срока
Причиной ослабленного мышечного тонуса может быть и генетика, когда малыш получает по наследству серьезное заболевание. Независимо от того, в чем кроется гипотонус, он грозит серьезными последствиями. Карапуз отстает в физическом развитии, ему сложно научиться сидеть и ходить. У ребенка, проводящего большую часть времени без движения, слабые мышцы начинают атрофироваться, а кости замедляются в росте.
В результате у подрастающего малыша развивается деформация скелета, что приводит к сколиозу, изменению походки и другим серьезным последствиям. Стремясь удержать себя в вертикальном положении, ребенок напрягает все внутренние органы, это провоцирует развитие всевозможных патологий.
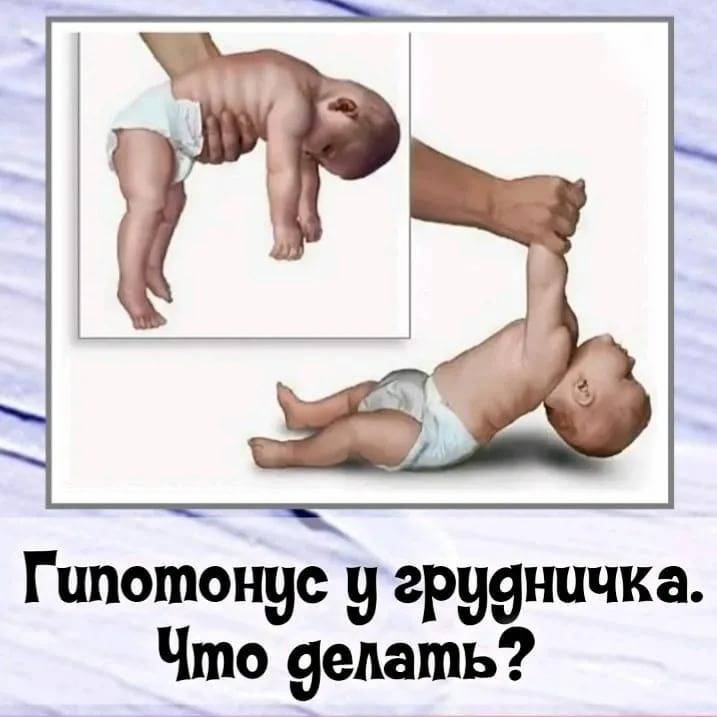
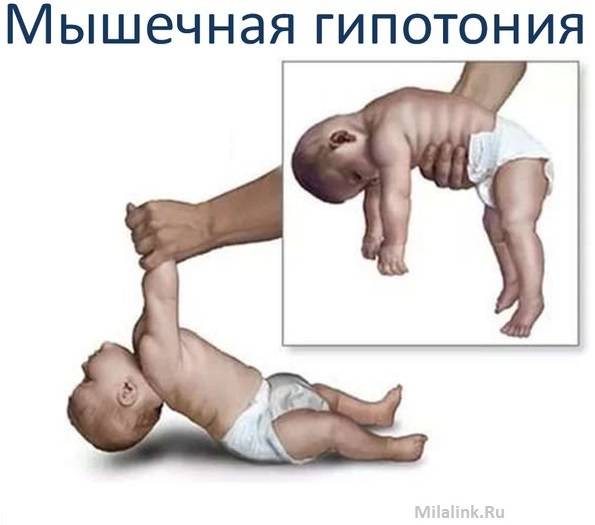
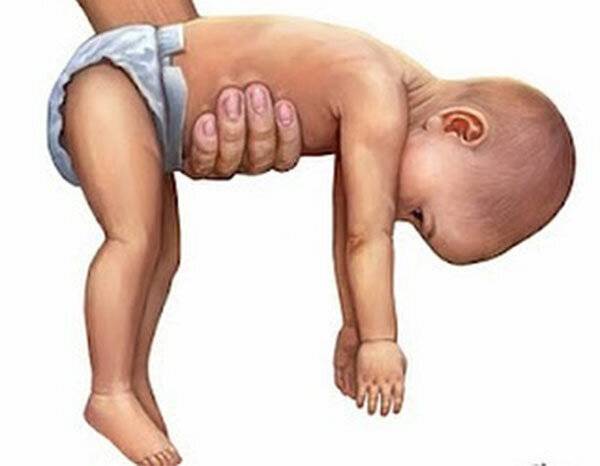
Что такое гипотонус и как он проявляется у грудничка?
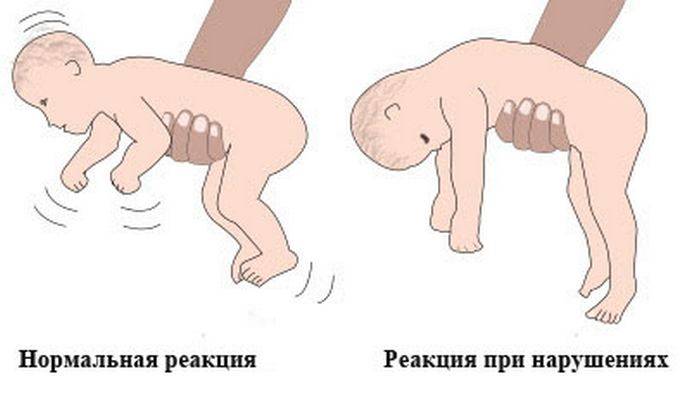
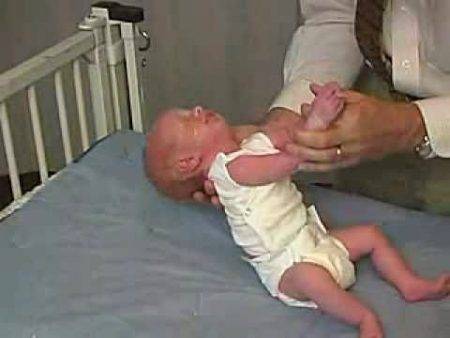
Гипотонус – это аномальная вялость мышц у новорожденных. При патологии мышечные ткани младенца настолько расслаблены, что у него снижена либо отсутствует любая двигательная активность. Проводя осмотр маленького пациента, врач сгибает и разгибает его ножки и ручки. В нормальном состоянии малыш быстро возвращает конечности в удобное для него положение, при гипотонусе такой реакции не происходит.
Если слабость мышечной ткани у ребенка возникла по физиологическим причинам, то ее относят к норме развития. Как правило, к 2-месячному возрасту ребенка все симптомы гипотонуса исчезают, и дальше малыш развивается нормально. В любом случае процесс требует пристального наблюдения. Только специалист может выявить причину патологии и понять, как лечить пациента.
Симптомы гипертонуса и гипотонуса мышц у грудничков
Повышенный тонус (гипертонус) мышц у грудничка может возникать при повреждениях нервной системы или головного мозга при:
- родовых травмах;
- кровоизлияниях;
- гипоксии (нехватке килорода) во время родов;
- заболевании менингитом;
- повышенной возбудимости у ребенка.
Симптомы гипертонуса:
- большое напряжение тела, зажатость;
- невозможность расслабиться во время сна (кулачки сжаты, ручки — у груди, ножки — у живота);
- удержание головы уже сразу после рождения из-за гипертонуса мышц шеи;
- беспокойный сон, колики;
- частый тремор (дрожание) подбородка;
- обильные срыгивания;
- при постановке малыша на ножки он поджимает пальчики и старается встать на «цыпочки»;
- если потянуть ребенка за ручки, он не разгибает их, а старается подняться всем телом;
- возможно искривление шеи (если в родах произошла травма шейного отдела);
- ребенок позже начинает ползать, сидеть и ходить.
Гипотония (снижение тонуса) мышц у новорожденного чаще всего бывает у недоношенных малышей и у детей с проблемами головного мозга, а также при эндокринных патологиях и присоединении инфекции:
- при инфицировании в утробе матери;
- во время родовой травмы;
- из-за внутричерепной гематомы.
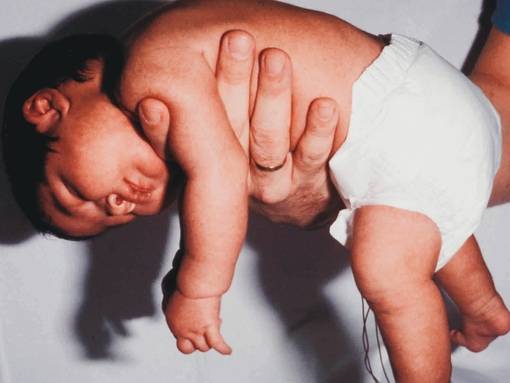
Симптомы гипотонуса:
- вялое и постоянно сонное состояние младенца;
- малая подвижность, плохой аппетит и медленный набор веса;
- малыш долго не держит голову, его ручки и ножки вытянуты вдоль тела;
- животик имеет распластанную форму;
- при разведении бедер не чувствуется сопротивление мышц;
- если уложить малыша на животик, он не старается согнуть руки и поднять голову, а опускает лицо на поверхность;
- при тяжелых формах: нарушенное сосание, глотание, дыхание.
Дистония (ассиметричный тонус) мышц у грудничка возникает, если мышцы испытывают неравномерный тонус: одни из них находятся в пониженном, другие — в повышенном тонусе.
Симптомы дистонии:
- малыш занимает неестественные позы;
- ребенок заваливается на бок, а его тело выгибается дугой;
- неравномерно расположены кожные складки;
- осанка у ребенка формируется с осложнениями: может возникать сколиоз, косолапость, искривление шеи;
- нарушено психомоторное развитие;
- в тяжелых формах — ДЦП (детский церебральный паралич).
Что вызывает мышечную гипотонию
Сниженный мышечный тонус – это, скорее, симптом, нежели состояние. Гипотония мышц может быть следствием разных заболеваний, в том числе и наследственных.
У детей сниженный тонус мышц возникает при церебральном параличе, а также как осложнение после тяжелых инфекционных болезней, таких как менингит. Малыши, рожденные раньше срока (до 37 недели беременности), также страдают мышечной гипотонией, так как их мускулы до этого времени еще просто не успели полностью сформироваться. Но если нет никаких других основополагающих причин, то опорно-двигательный аппарат недоношенного малыша имеет все шансы правильно сформироваться (но на это, как правило, потребуется немного больше времени, чем здоровым доношенным детям).
Причины центральной гипотонии:
- церебральный паралич (врожденные неврологические нарушения, которые влияют на движение и координацию ребенка);
- повреждения головного или спинного мозга (в том числе инсульт);
- серьезные инфекционные заболевания, такие как менингит (воспаление мягкой мозговой оболочки) или энцефалит (воспаление вещества головного мозга).
Причины периферического гипотонуса:
- мышечная дистрофия (группа генетических состояний, которые постепенно приводят к ослаблению мышц, что в итоге заканчивается инвалидностью);
- миастения (у взрослых такое состояние обычно вызывает ненастоящую гипотонию мышц, а повышенную утомляемость мышц, но у ребенка, рожденного от матери с миастенией, возможна гипотония);
- спинальная мышечная атрофия (генетическое заболевание, вызывающее прогрессирующее снижение тонуса мышц, вплоть до невозможности передвигаться).
Возможные причины гипотонуса у новорожденных и малышей:
- синдром Дауна (генетическое расстройство, которое влияет на физическое развитие человека и его когнитивные способности);
- синдром Прадера-Вилли (редкое генетическое заболевание, которое вызывает широкий спектр симптомов, включая постоянный голод, замедленный рост и трудности с обучением);
- болезнь Тея-Сакса (очень редкое генетическое заболевание, которое вызывает непоправимый ущерб нервной системе);
- врожденный гипотиреоз (сниженная активность щитовидной железы);
- синдром Марфана и синдром Элерса-Данлоса (наследственные болезни, которые проявляются разрушением соединительной ткани, которая отвечает за поддержание структуры других тканей и органов в теле);
- проблемы с соединительной тканью (возникает, если в организме не хватает коллагена, который обеспечивает прочность разных видов тканей, в том числе связок и хрящей);
- рождение до 37 недели (на этом этапе развития у плода мускулы еще не полностью развиты).
Причины гипотонуса у взрослых (встречается крайне редко):
- рассеянный склероз (возникает, когда миелин, покрывающий нервные волокна, поврежден, из-за чего теряется способность передавать нервные импульсы от головного и спинного мозга к другим частям тела);
- боковой амиотрофический склероз, или болезнь моторных нейронов (редкое заболевание, которое повреждает нервные клетки, отвечающие за сокращение мышц).
30 мая Массаж при гипертонусе
Posted at 15:49h
in Статьи по педиатрии
by
Мышечный гипертонус – это ограничение спонтанной произвольной двигательной активности ребенка.
Повышенный тонус мышц у грудничка может свидетельствовать как о норме для данного возраста, так и о патологии нервной системы.
У ребенка до 3-х месяцев имеется физиологический тонус мышц сгибателей. Это связано с тем, что в животе у мамы ребенок находится в позе эмбриона: ножки согнуты в коленях и прижаты к животику, а ручки согнуты и прижаты к груди. К 3-м месяцам тонус постепенно начинает снижаться и приходит в состояние нормы.
Определить нормальный гипертонус у ребенка или патологический может только врач (педиатр, невролог) и при необходимости назначить лечение.
Патологический мышечный гипертонус – это не самостоятельное заболевание, а симптом который может свидетельствовать о патологии нервной системы.
При патологическом гипертонусе врач назначает ребенку расслабляющий массаж с элементами лечебной физкультуры, плаванье, физиотерапевтическое лечение и медикаментозное лечение.
Причины патологического мышечного гипертонуса у детей:
– Гипоксия плода (кислородное голодание) при родовых травмах и патологиях внутриутробного развития;
– Воздействие токсических инфекционных факторов на внутриутробном этапе, в период родов или в раннем послеродовом периоде.
Чем опасен патологический гипертонус? Патологический мышечный гипертонус может отрицательно влиять на дальнейшее физическое развитие ребенка. Кроме того, гипертонус может быть симптомом довольно грозных неврологических проблем, таких как детский церебральный паралич, аномалии развития головного мозга, обменных заболеваний.
На что маме следует обратить внимание:
– ребенок лежит, а его тельце изогнуто дугой;
– ребенок до месяца “хорошо” держит голову (это является признаком гипертонуса);
-голова всегда наклонена в одну сторону или повернута в одну сторону;
– у ребенка в возрасте до 3-х месяцев кисти всегда сжаты в кулачки и прижаты к туловищу;
– ребенок делает переворот только в одну сторону;
– когда ребенок в старшем возрасте уже начинает становиться на ножки, опора идёт не на всю стопу, а на носок;
– также должна насторожить любая ассиметрия в движениях.
Массаж при данной патологии проводится только квалифицированным специалистом с медицинским образованием.
Существуют основные принципы массажа и гимнастики у детей:
– нельзя заниматься гимнастикой натощак и сразу после еды;
– проводить занятия нужно в хорошо проветренном помещение;
– массаж хорошо чередовать с гимнастикой.
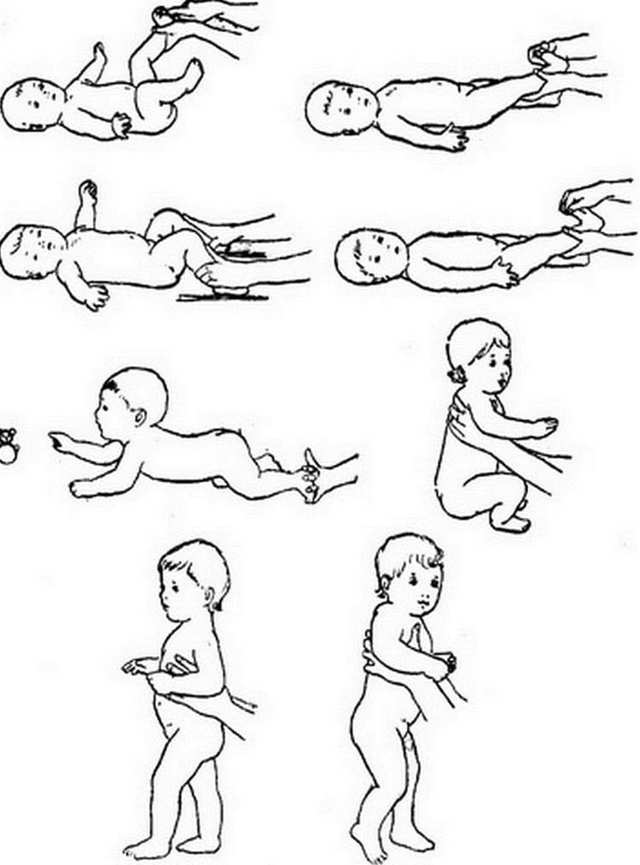
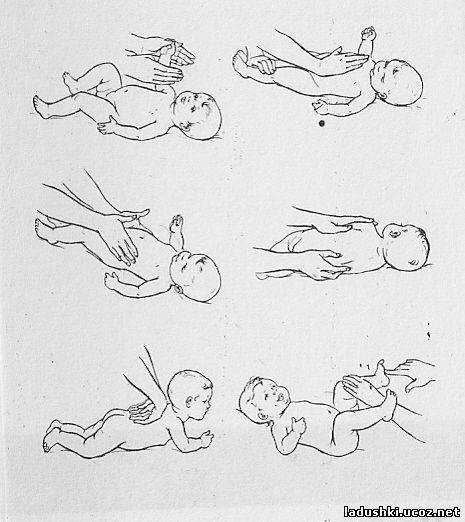
Примерный комплекс массажа и гимнастики ребенку 3-4 месяцев.
Исходное положение – ребенок лежит на спине
– расслабляющие поглаживания и растирания рук и ног.
– поглаживания живота по часовой стрелке начиная от пупка, увеличивая окружность.
– поглаживания косых мышц живота.
– поглаживания груди.
Исходное положение – ребенок лежит на животе
– расслабляющее нежное поглаживания мышц спины и ягодиц.
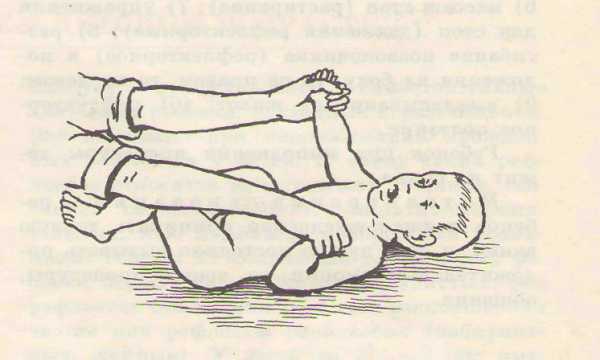
Гимнастика
Исходное положение – ребенок лежит на спине
– скрещивание рук на груди с лёгкой вибрацией
– упражнение ” бокс”
– “скользящие шаги” с вибрацией
– сгибание разгибание ног в коленях поочередно создавая лёгкую вибрацию
– повороты на живот
– прогибание позвоночника, при положении ребенка на боку
– приподнимание головы и туловища
– расслабляющие покачивания на мяче в различных направлениях
Особенности
Наиболее распространенной является стретая дизартрия средней степени тяжести. Однако и она же лучше других ее видов поддается коррекции.
Ребенок, пребывающий в этой стадии дизартрии, не может воспроизводить такие, казалось бы, простые действия, как:
- надувание щек;
- растягивание губ;
- поворот кончика языка в стороны или вверх;
- плотное смыкание губ и удержание этого положения.
Произнося слова, ребенок непроизвольно заменяет звонкие согласные звуки глухими. Из-за этого речь получается невнятной и смазанной. Нарушение работы мышц речевого пояса добавляет к произношению характерный хлюпающий звук.
Со временем ребенок начинает стесняться своей дикции, видя, что окружающие его не понимают и постоянно пытаются его поправлять. В итоге он самоизолируется, становится замкнутым, максимально ограничивает свои контакты со сверстниками и взрослыми.
При псевдобульбарной дизартрии довольно часто наблюдаются нарушения общей моторики, особенно страдает дифференцированная мелкая моторика рук.
Как диагностируют гипотонус мышц
Опытный врач может приблизительно оценить тонус мышц пациента, но объективно и максимально точно измерить этот показатель опорно-двигательного скелета на сегодня не представляется возможным. Традиционно пациентам с подозрением на сниженный мышечный тонус для подтверждения диагноза предлагают пройти ряд обследований, включая:
- анализ крови;
- компьютерную томографию или МРТ (для выявления и определения аномалий в структурах нервной системы);
- электроэнцефалограмму (для изучения активности мозга);
- электромиографию (для определения активности мышц);
- исследование нервной проводимости (для определения скорости и силы передачи нервных импульсов);
- биопсию мышц (небольшую часть мышечной ткани исследуют под микроскопом на определение отклонений в структуре, в том числе злокачественного перерождения клеток);
- генетическое тестирование (проводят обычно для постановки диагноза младенцам).
Иногда, несмотря на многочисленные тесты, основная причина снижения мышечного тонуса может быть не найдена. Если речь идет о ребенке и болезнь не имеет прогрессирующего характера, говорят о наличии доброкачественной врожденной гипотонии мышц.
Почему возникает гипотонус
Гипотонус может быть как результатом адаптации нервной системы к стрессу, так и признаком более грубых (органических) нарушений. Для выявления причины и предотвращения возможных более тяжелых нарушений родителям необходимо посетить врача-невролога, который проведет все необходимые исследования.
Возможные причины гипотонуса:
- Осложнения во время родов, асфиксия плода;
- Тяжелое течение беременности;
- Неправильно организованное питание малыша;
- Генетические заболевания и различные пороки развития;
- Недостаточная масса тела при рождении, недоношенность;
- Вредные привычки матери во время беременности;
- Вирусные и/или инфекционные заболевания новорожденного;
- Переизбыток в организме витамина D.
Более раннее обращение к неврологу поможет максимально быстро и эффективно решить проблему, не дожидаясь возможных осложнений.
Патогенез (что происходит?) во время Гипотонии у детей:
Патогенез гипотонии у детей до сих пор изучен недостаточно. Не выявлены типичные причины болезни, но существует множество теорий: гуморальная, нейрогенная, вегетативная, конституционально-эндокринная. Сегодня считается четко доказанным нарушение механизмов ауторегуляции центральной гемодинамики — несоответствие между сердечным выбросом и общим периферическим сосудистым сопротивлением, как правило, за счет снижения последнего. Во время течения гипотензии (гипотонии) у детей общее периферическое сопротивление продолжает снижаться.
У детей и подростков наиболее значимым механизмом снижения периферического сопротивления является вегетативный
Чрезвычайно важно в развитии патологического процесса и участие биологически активных соединений с гипотензивными свойствами – простагландины, оксид азота, натрийуретические пептиды, кинины и пр
Лечение гипотонуса у детей
Для выявления признаков мышечной гипотонии педиатр привлекает таких специалистов, как невропатолог, врач-генетик, ортопед, кардиолог, детский физиотерапевт. На основе полноценного обследования принимается решение о тактике лечения патологии.
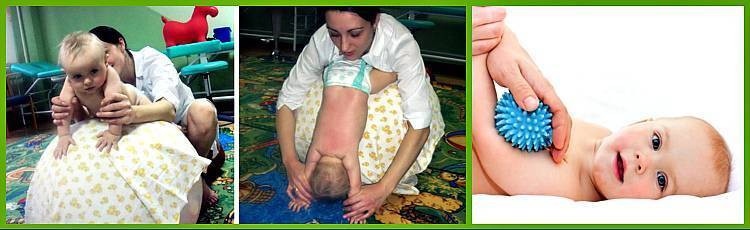
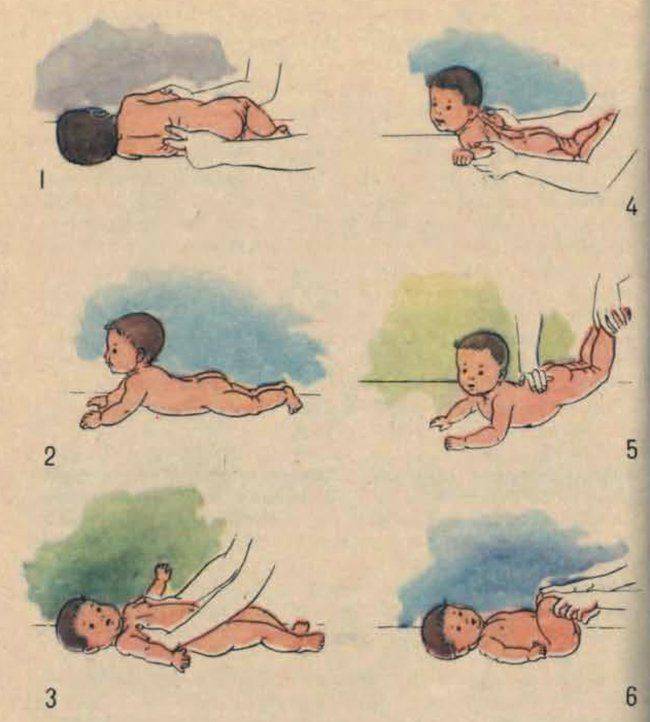
Физические упражнения
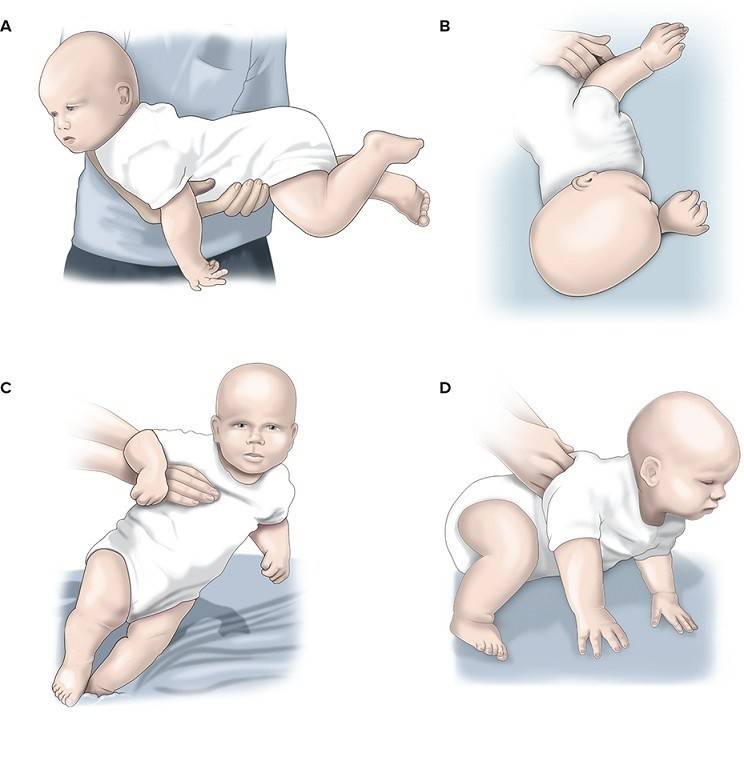
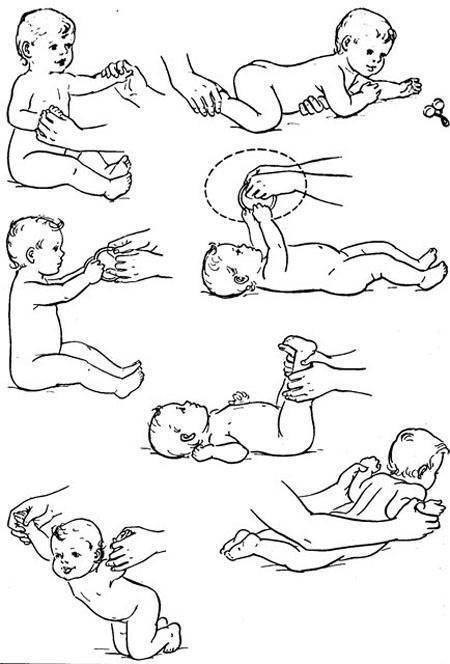
Доктор Е. О. Комаровский относит лечебную гимнастику к одним из действенных методов лечения гипотонуса у детей. Первые несколько занятий, проводимые специалистом, помогают родителям освоить технику упражнений, что позволяет им заниматься с ребенком дома. Комплекс лечебной гимнастики состоит из следующих упражнений:
Общеукрепляющий массаж
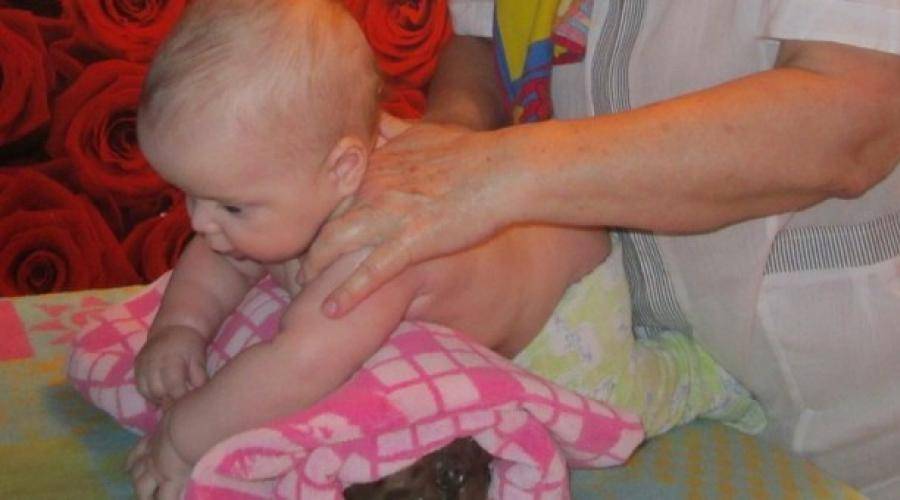
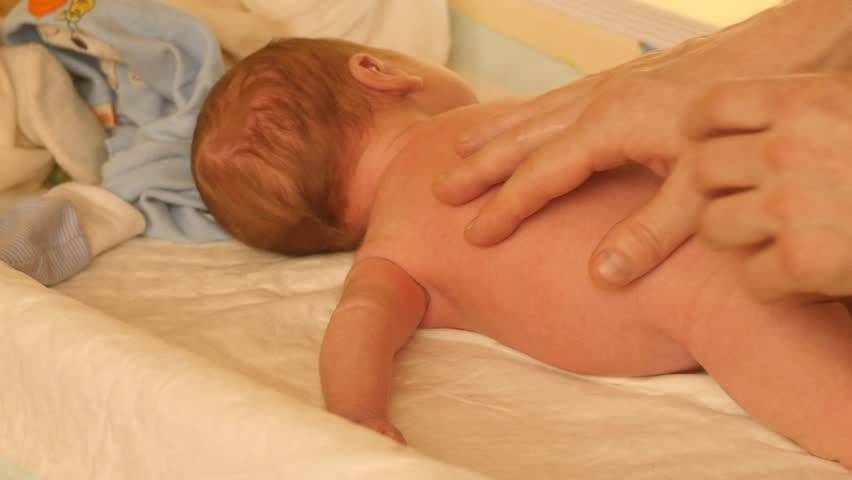
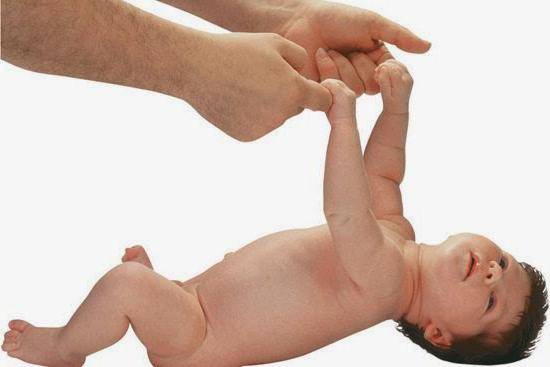
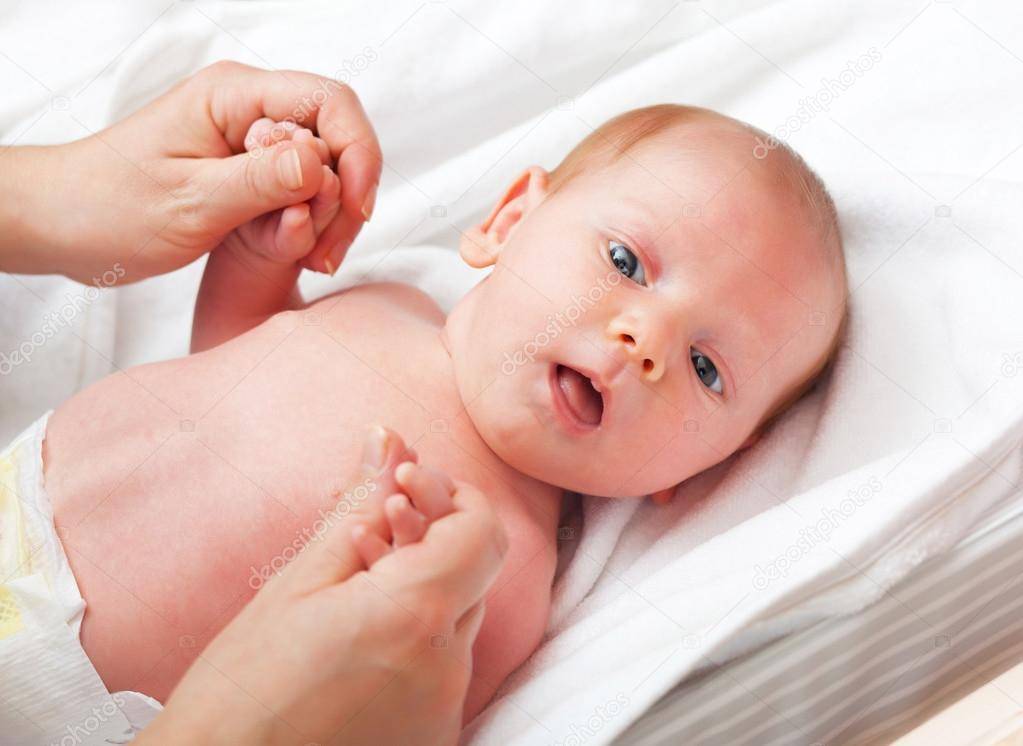
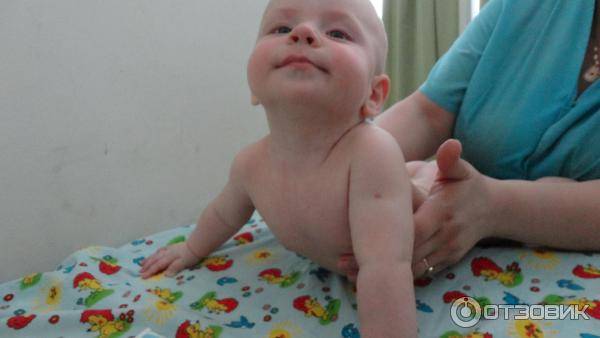
При гипотонусе массаж проводится с повышенной физической нагрузкой, поэтому делать его должен специалист. Цель процедуры – разогрев мышечных тканей и стимуляция кожного покрова. Ориентируясь на состояние маленького пациента, врач может положить его на спину или животик. Во время массажных манипуляций воздействуют на все части тела грудничка. Длится процедура около 10 минут.
Массаж начинают с пальчиков рук, постепенно переходя на другие участки тела ребенка. Проработка мышц ведется путем растирания, поглаживания, пощипывания и постукивания. Одновременно врач надавливает в определенных местах, чтобы простимулировать биоактивные точки тела. Если во время массажа малыш выказывает недовольство, сеанс переносят на другой день или подбирают другие движения.
Причины развития дизартрии
Дизартрия развивается в результате органического поражения центральной нервной системы. Патология может возникнуть в разные периоды жизни человека. Но современные исследования показали, что примерно в 80% случаев она является врожденной. То есть, поражение мозга происходит в момент внутриутробного периода жизни.
К основным причинам развития врожденной патологии можно отнести:
- Вирусные и инфекционные заболевания матери.
- Почечная недостаточность, а также патологии сердца и сосудистой системы у женщины.
- Травмы во время беременности, причем, как физические, так и психологические.
- Радиоактивное облучение беременной женщины.
- Конфликт резус-фактора и несовпадение групп крови у матери и плода.
- Сильные интоксикации, в том числе алкоголем, никотином и наркотиками.
Наибольшую опасность для плода вышеперечисленные факторы имеют в первые три месяца беременности.
Патология может возникнуть и в момент родов. Ранее именно родовые травмы считали основным фактором развития дизартрии. Однако современные исследования позволили проблемные роды отнести к вторичным факторам, которые усугубляют имеющиеся у плода патологии. Первичной причиной можно считать лишь неудачное использование медперсоналом средств родовспоможения. Полученные в результате врачебной ошибки травмы головного мозга могут привести к развитию ДЦП и других патологий.
Нарушение моторной функции речевого аппарата может возникнуть у ребенка, родившегося вполне здоровым. Дизартрия может возникнуть в результате перенесенной нейроинфекции, отравления (сильной интоксикации), травмы головного мозга или онкологических патологий ЦНС. У взрослых людей дизартрия может быть обусловлена перенесенным инсультом.
Коррекция дизартрии ведется сразу по двум направлениями. Прежде всего, необходимо восстановить работу ЦНС, насколько это позволяет степень ее поражения. Этим занимается врач-невропатолог. В то же время дефектолог или логопед осуществляют логопедическую работу, которая направлена на нормализацию работы артикуляционного аппарата.
Диета при диатезе у детей
Питание детей при диатезе должно подбираться в индивидуальном порядке: нельзя просто исключить из рациона малыша все потенциально опасные продукты и ждать выздоровления. Питание ребенка должно быть сбалансированным, поэтому доверить составление меню можно только опытному педиатру, аллергологу или диетологу. Те продукты, которые попали в список нежелательных, должны компенсироваться их разрешенными аналогами. Если же подобрать соответствующую замену не получается, врач назначает необходимые витамины перорально.
Обычно медики рекомендуют исключить из рациона морепродукты, фрукты, ягоды и овощи красного, желтого и оранжевого цветов, экзотические плоды, сладкую выпечку, конфеты, сгущенку, шоколад, кофе, какао, пшеницу и блюда, приготовленные на основе глютена, орехи, мед, грибы, полуфабрикаты, искусственные приправы. Также из рациона питания при диатезе исключают копчености, чипсы, газированные напитки с ароматизаторами и красителями, кисели (последние желательно исключить из употребления из-за высокого содержания в них крахмала и сахара).
Что же можно кушать при диатезе ребенку? Из наименее опасных продуктов обычно рекомендуют:
- Каши, сваренные на воде без добавления сахара и фруктов (рисовая, гречневая, кукурузная, пшенная). От манки и пшеничной каши лучше временно воздержаться.
- Кисломолочные продукты при отсутствии аллергии на белок коровьего молока.
- Зеленые и белые овощи и фрукты (кабачки, патиссоны, брюссельская, пекинская, белокачанная, цветная, савойская капуста, брокколи, яблоки, огурцы).
- Мясо ( индюшатина, крольчатина, нежирная свинина, разрешена говядина, при отсутствии аллергии на белок коровьего молока).
Что касается метода приготовления диетических блюд, то предпочтительнее варить, готовить на пару или запекать их, а от жареной пищи отказаться. Ребенка ни в коем случае нельзя перекармливать: питание должно быть дробным, кормите малыша небольшими порциями.
К сожалению, многие дети не понимают причины ограничений, и так и норовят съесть запрещенный продукт – шоколадку, пирожное, клубнику и так далее. Объясняя, почему сыну или дочке нельзя употреблять некоторые блюда, родителям нужно быть мягкими и одновременно настойчивыми. Со временем ребенок осознает связь между тем, что он есть, и собственным состоянием здоровья.