SQLITE NOT INSTALLED
У ребенка с атрезией анального отверстия встречаются различные варианты строения или анатомии.
- Анальное отверстие может быть слишком узким и располагаться не на своем обычном месте, что приводит к болезненному опорожнению прямой кишки и упорным запорам.
- Анальное отверстие может отсутствовать снаружи, а внутри прямая кишка имеет отверстие соединяющее ее с другим органом в области таза – уретрой, влагалищем или мочевым пузырем. В подобных случаях развиваются инфекции или кишечная непроходимость. Сообщение между прямой кишкой и другими органами носит название свища или фистулы.
- Анальное отверстие может отсутствовать, а прямая кишка, соединяется с органами мочевой и репродуктивной систем, образуя единый канал или полость, называемый персистирующей клоакой., через которые выделяется и стул и моча. Клоака – самый сложный порок развития нарушает работу всех соединяющихся органов и приводит к инфекционным осложнениям.
Какое наблюдение проводится после операции?
Хирург, выполняющий такие операции должен всегда быть в контакте с пациентками и их родителями. Чтобы не пропустить ухудшения функций тазовых органов обычно требуется ежегодное обследование. В некоторых случаях обследование проводят там где ребенок живет, а результаты пересылаются оперировавшему хирургу. Если больной исчезает из поля зрения высок риск ухудшения функции почек и даже гибели больных. К сожалению ряд детей с клоакой находятся в детских домах, что затрудняет их наблюдение. Достижение хороших результатов требует огромных усилий от хирурга и родителей и взаимопонимание между ними благотворно влияет на исход лечения!
2.Причины
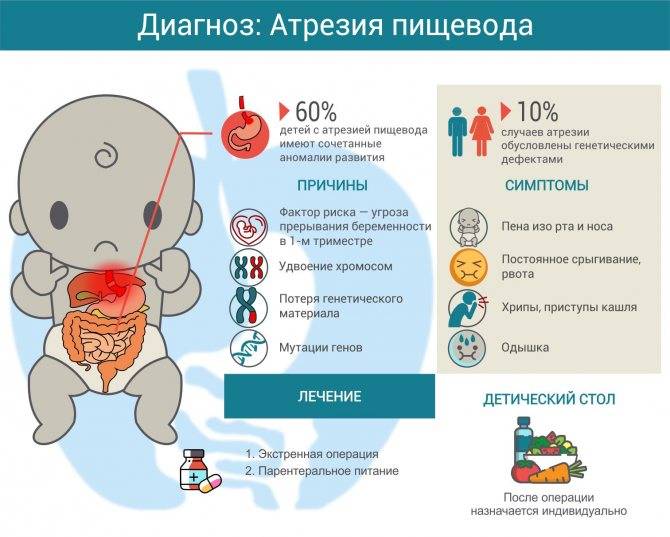
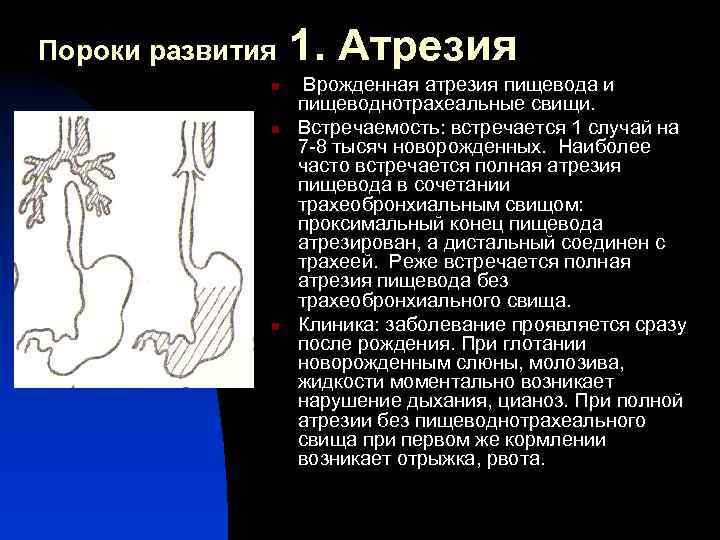
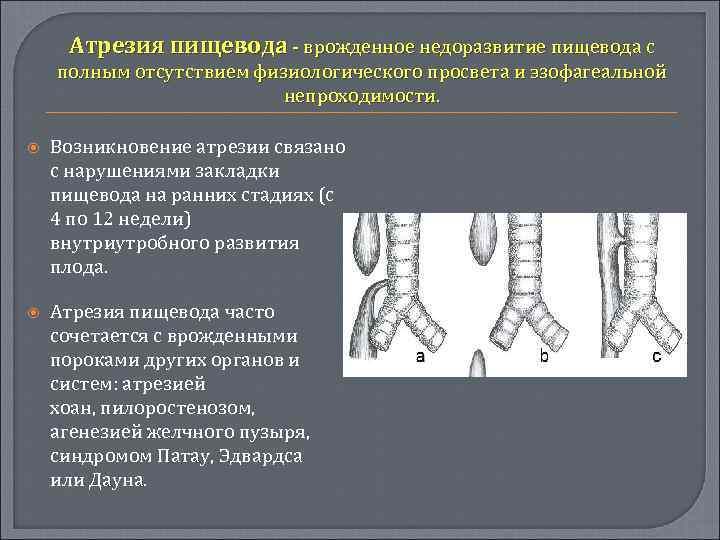
Причины врожденной атрезии пищевода, по-видимому, очень разнообразны; известно, что критическим в этом плане является этап между 20 и 40 днями гестации. Учитывая, что в 60-70% случаев атрезия оказывается не единственным пороком развития, а выступает в сочетании с аномалиями сердечнососудистой, урогенитальной, пищеварительной, скелетной и других систем, можно предполагать влияние всех тех факторов, которые вообще могут негативно сказаться на внутриутробном развитии, – от вредных привычек и перенесенных во время беременности инфекций до экологических вредностей и хромосомных аберраций. Действительно, в 5-7% случаев наряду с пищеводной атрезией обнаруживаются также генетически обусловленные аномалии позвоночника, заднего прохода и т.д. До 40% новорожденных с атрезией пищевода рождаются недоношенными.
Эпидемиология атрезии пищевода
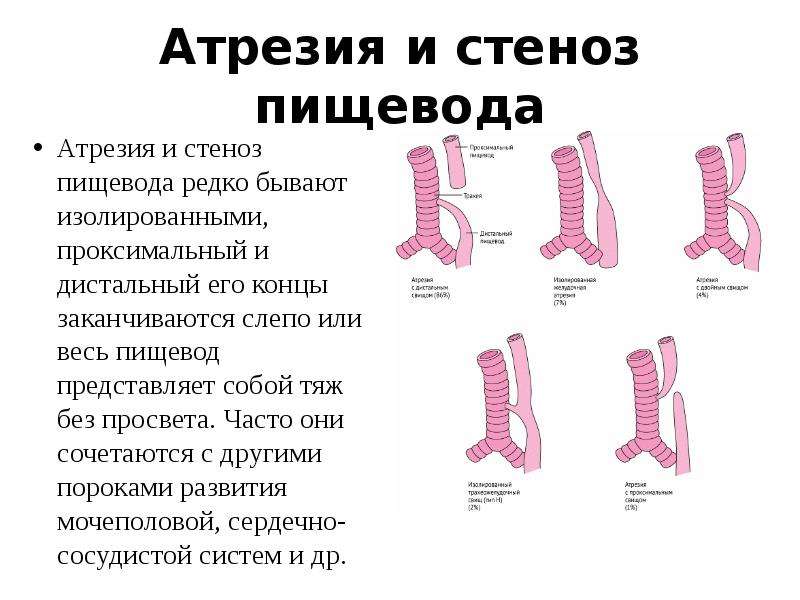
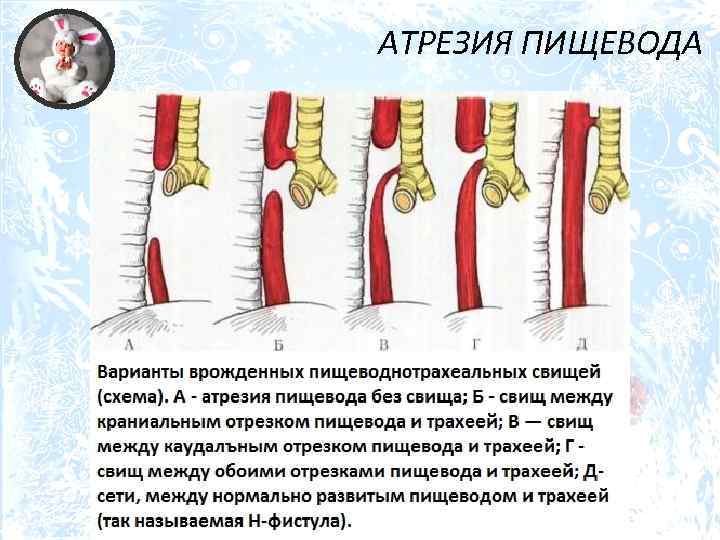
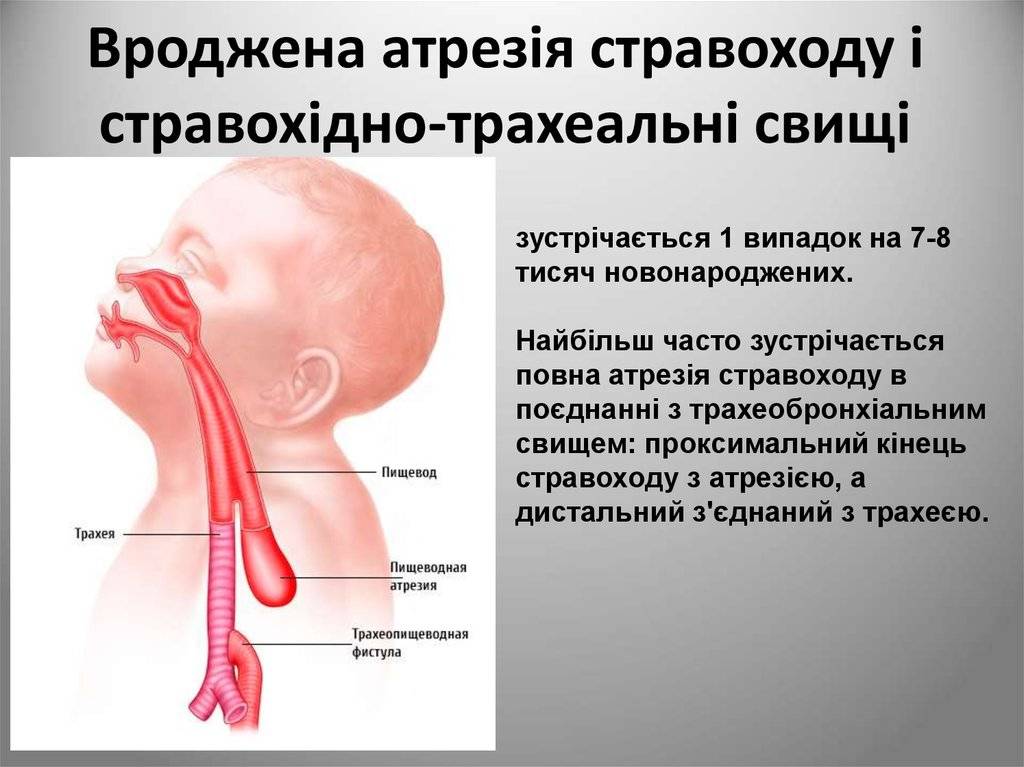
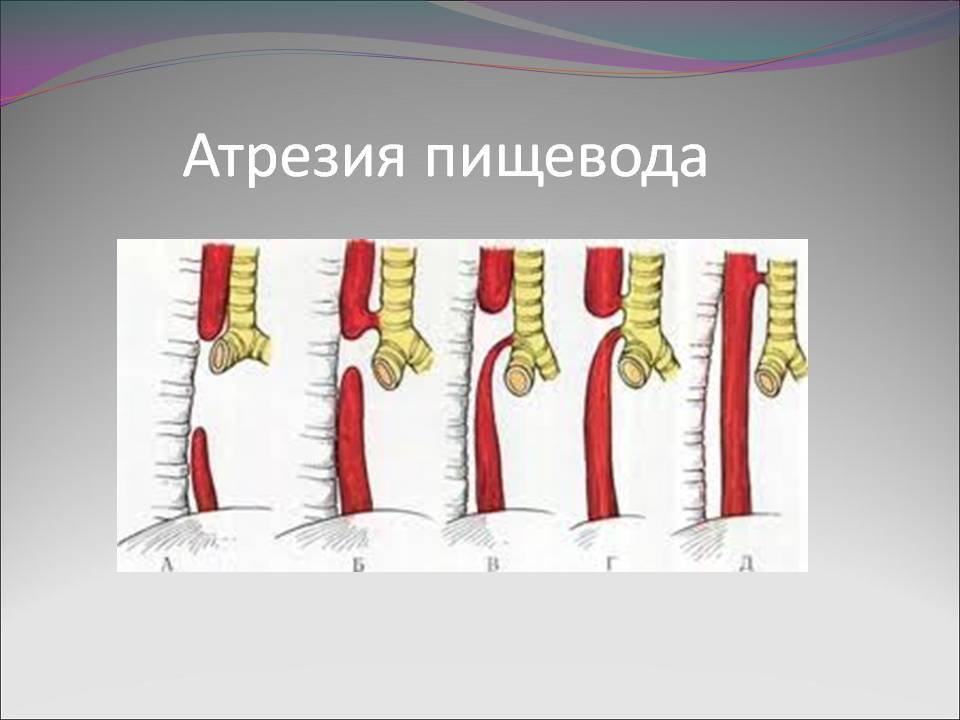
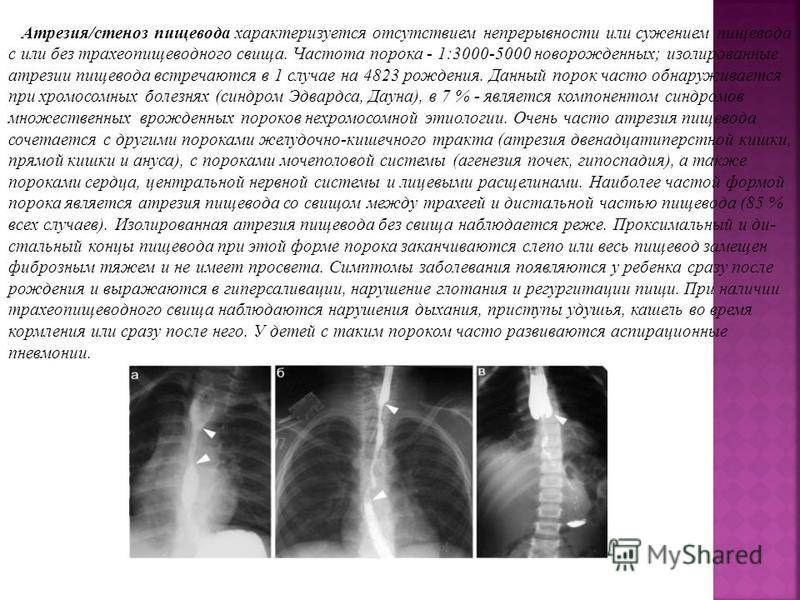
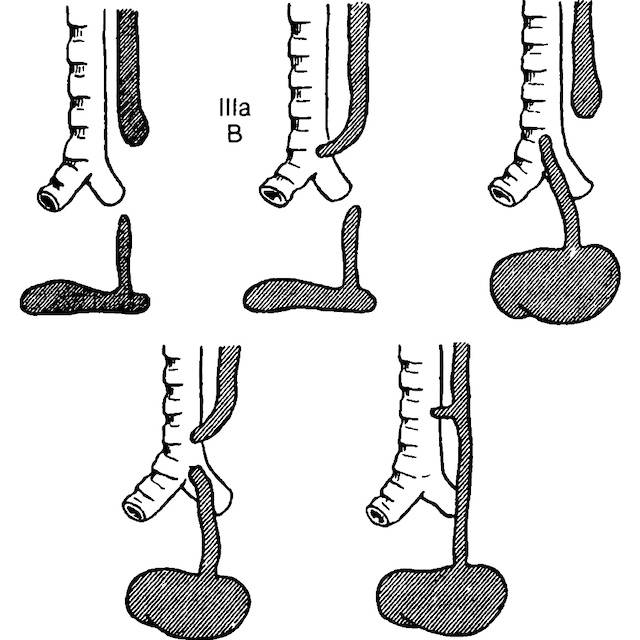
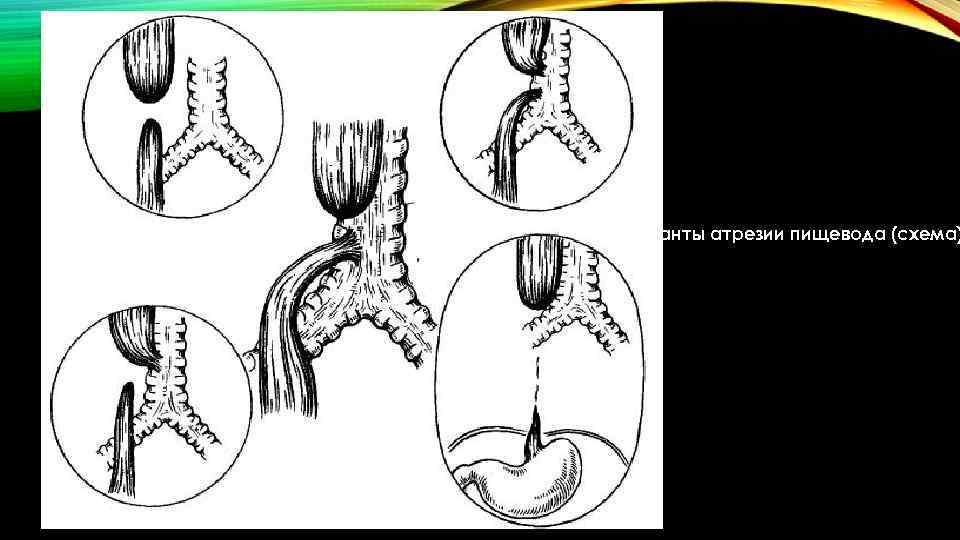
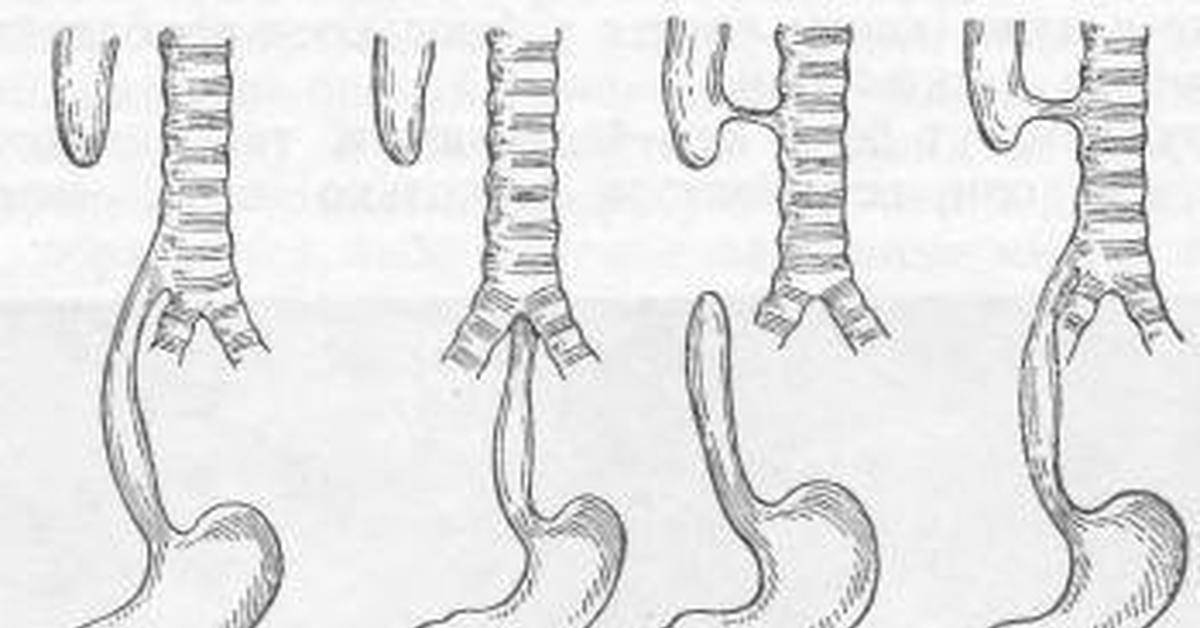
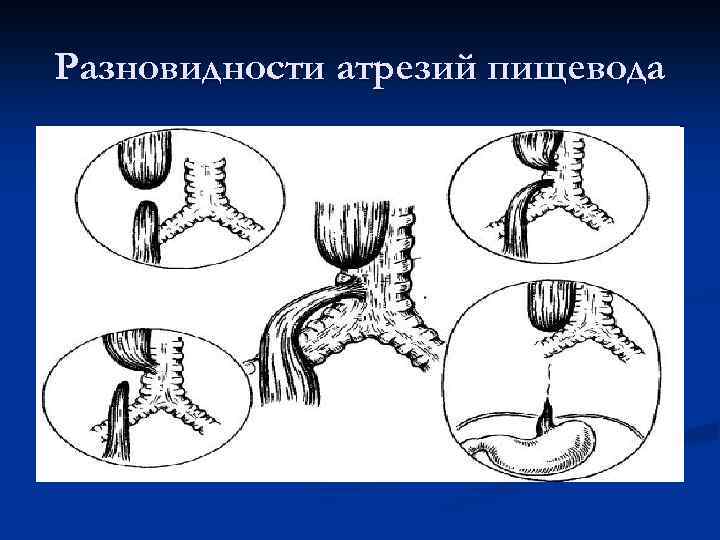
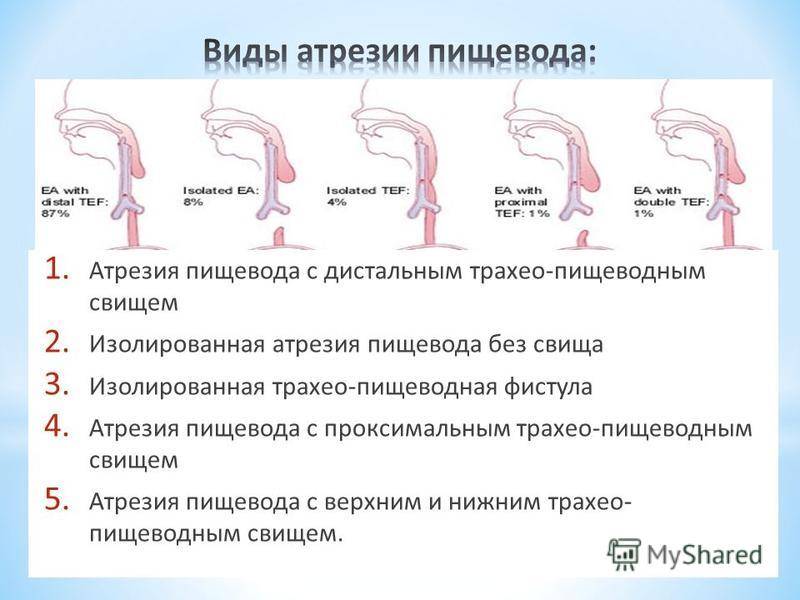
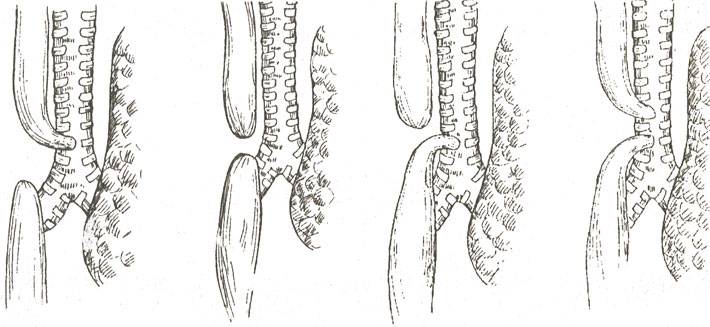
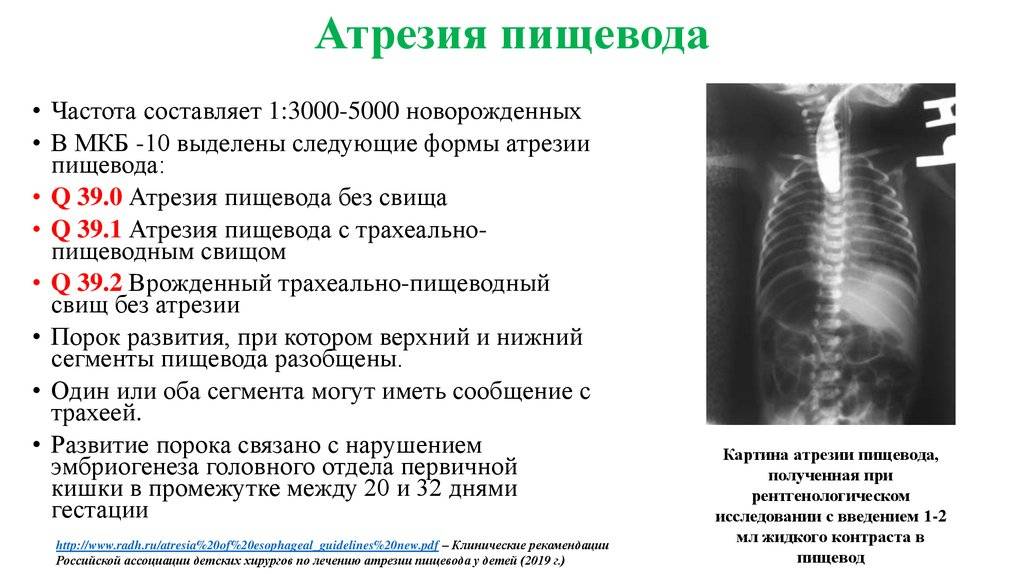
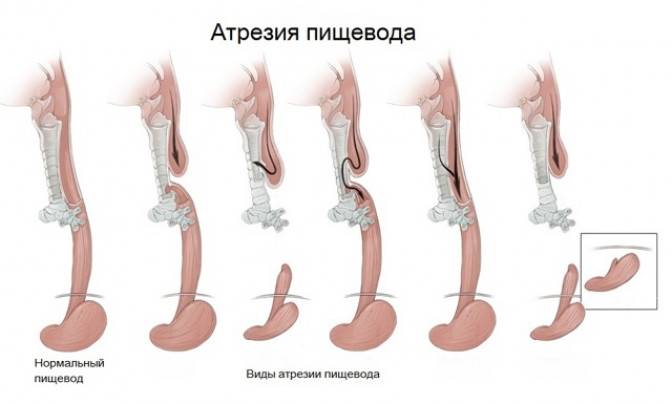
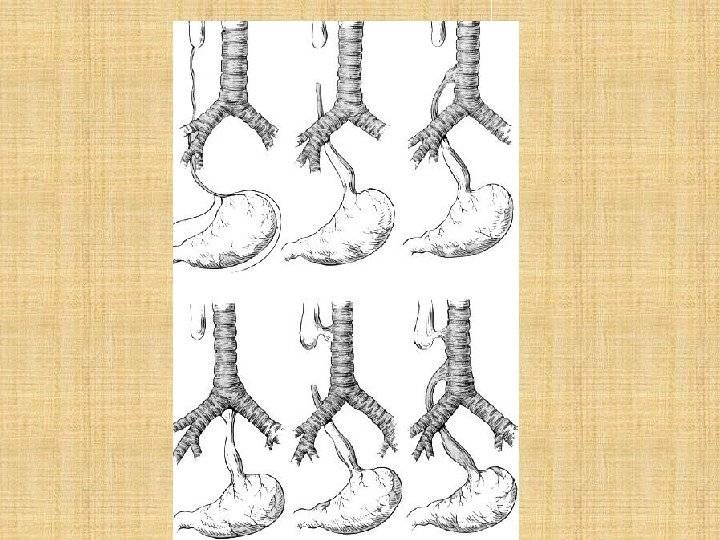
Частота — 1 на 3000-5000 новорождённых. Известно около 100 вариантов этого порока, однако выделяют три наиболее распространенных:
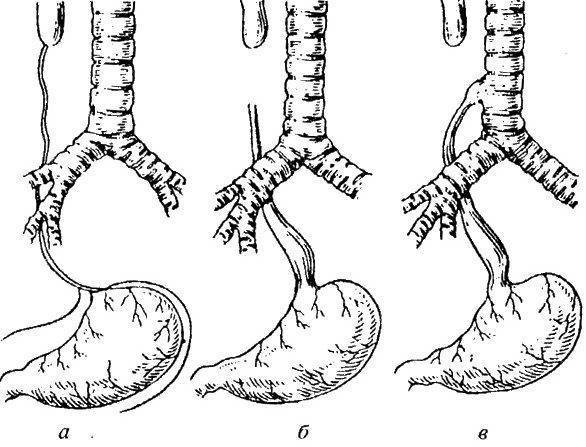
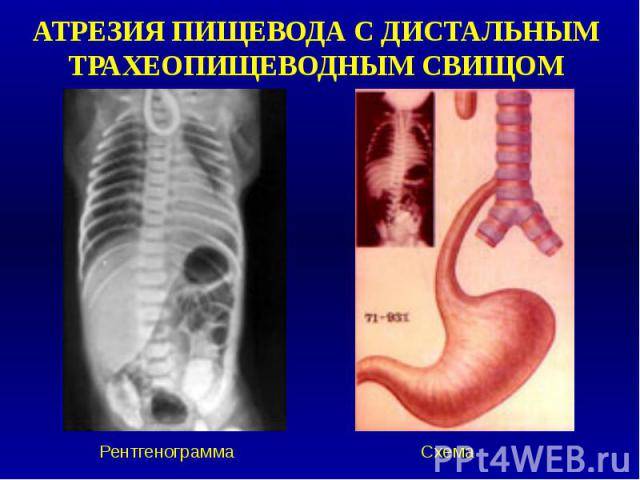
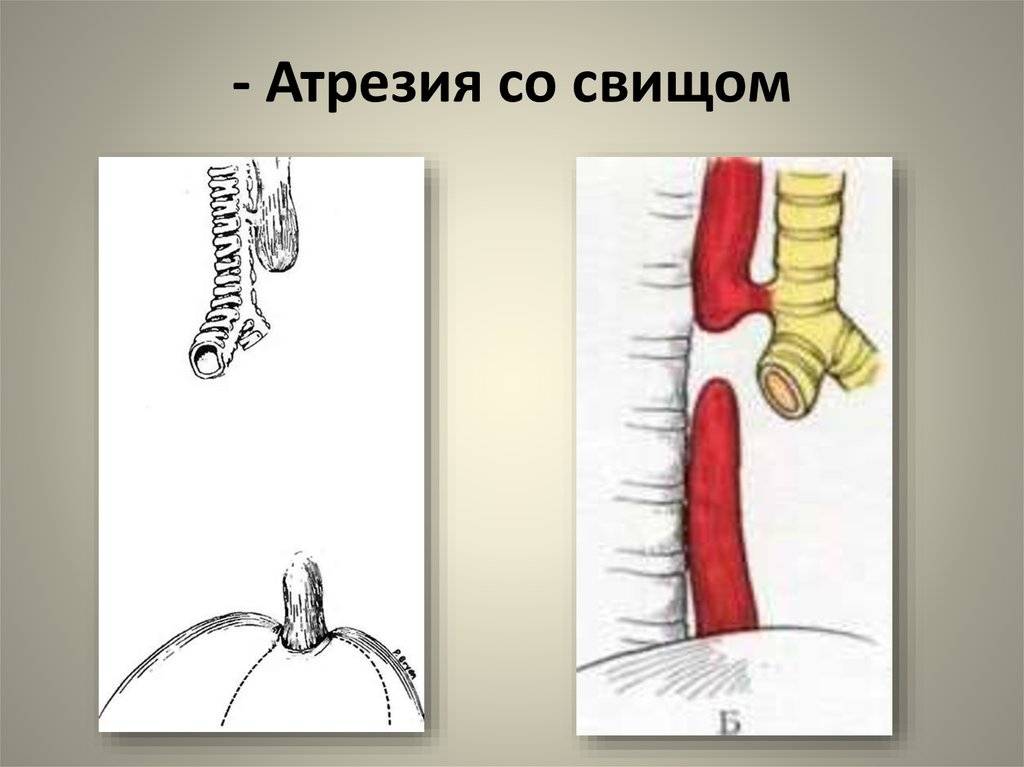
- атрезия пищевода и свищ между дистальной частью пищевода и трахеей (86-90%),
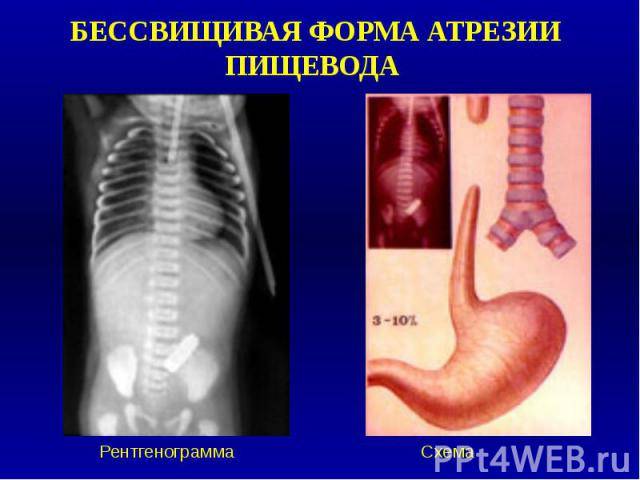
- изолированная атрезия пищевода без свища (4-8%),
- трахеопищеводный свищ, «тип Н» (4%).
В 50-70% случаев атрезии пищевода встречаются сочетанные пороки развития:
- врожденные пороки сердца (20-37%),
- пороки ЖКТ (20-21%),
- дефекты мочеполовой системы (10%),
- дефекты опорно-двигательного аппарата (30%),
- дефекты черепно-лицевой области (4%).
В 5-7% случаев атрезия пищевода сопровождается хромосомными аномалиями (трисомия 18, 13 и 21). Своеобразное сочетание аномалий развития при атрезии пищевода обозначены как «VATER» по начальным латинским буквам следующих пороков развития (5-10%):
- пороки позвоночника (V),
- пороки заднего прохода (А),
- трахеопищеводный свищ (Т),
- атрезия пищевода (Е),
- дефекты лучевой кости (R).
30-40% детей с атрезией пищевода не доношены до срока или имеют задержку внутриутробного развития.
Атрезия пищевода — очень редкая патология, диагностируемая у 4% детей с атрезией пищевода.
1.Общие сведения
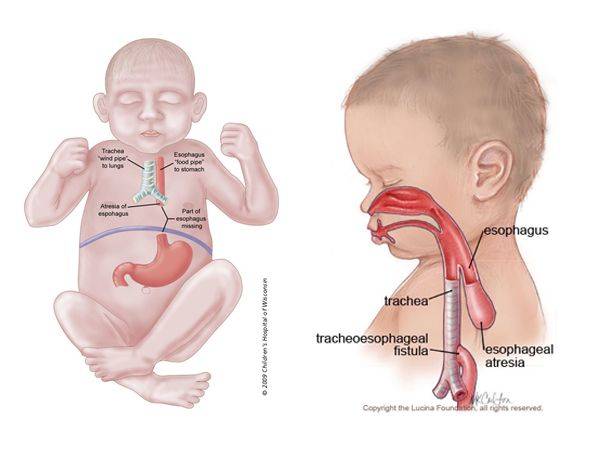
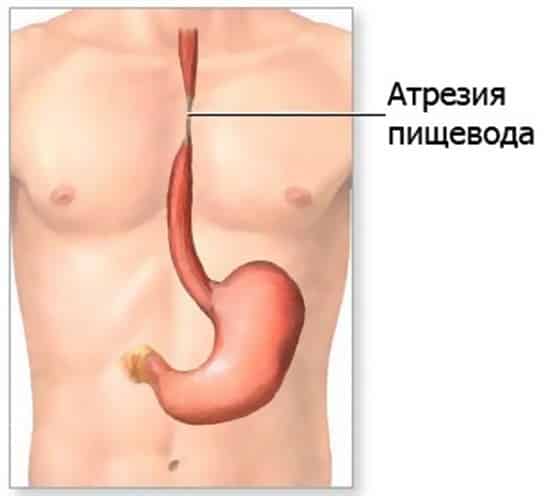
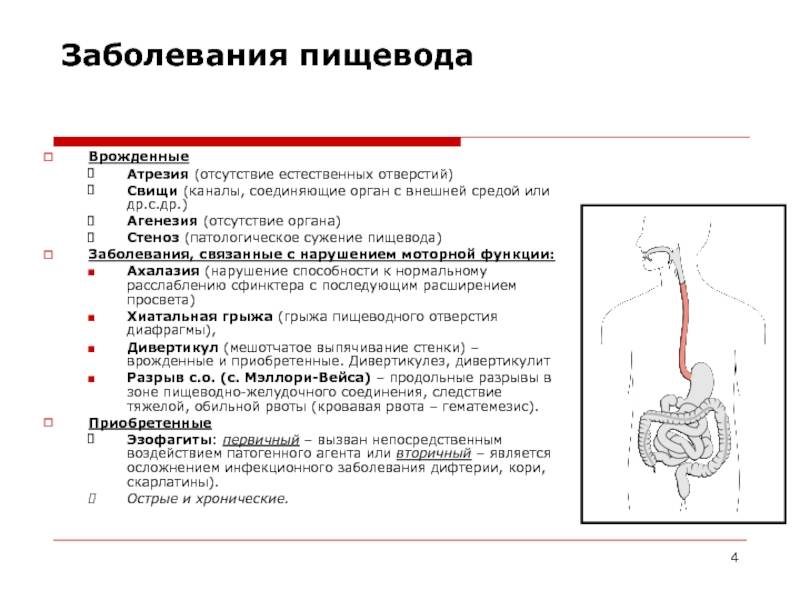
В медицине существует множество синонимов для обозначения патологического сужения, закупорки или перекрытия просвета, – обструкция, обтурация, эмболия, стриктура, облитерация и т.д. Термин «атрезия» означает нечто иное: природный канал в организме заращен полностью и отсутствует как таковой. Чаще всего атрезия бывает врожденной: на этапе внутриутробного развития какое-либо отверстие или проток не открываются, не формируются и к моменту рождения остаются слепым «тупиком». Любая аномалия такого рода является тяжелой, и зачастую уже в первые дни или даже часы после рождения она создает прямую угрозу жизни.
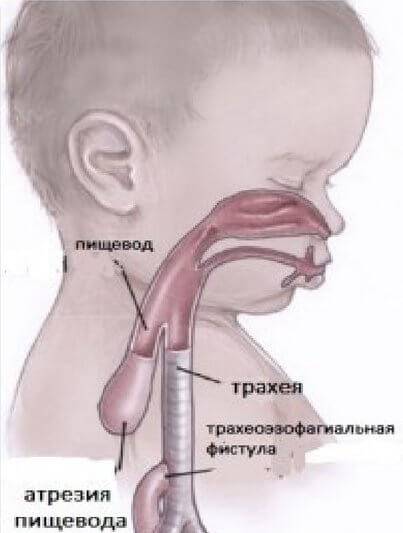
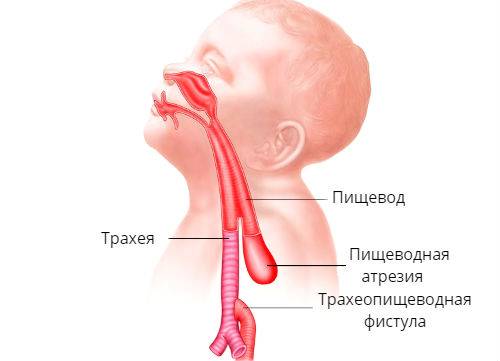
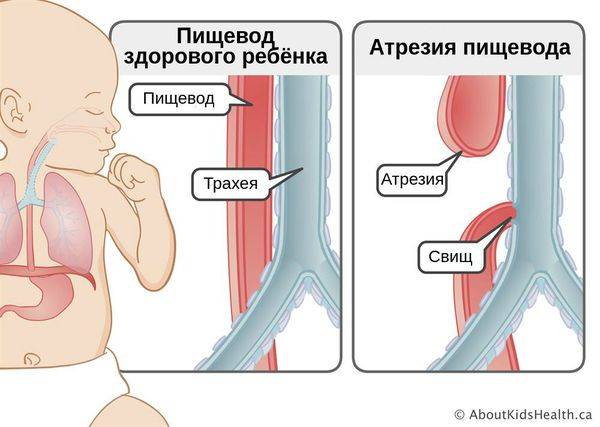
К атрезии пищевода вышесказанное относится в полной мере. Это один из тяжелейших вариантов пренатального дизонтогенеза, при котором пищевод на уровне десяти-двенадцати сантиметров ниже гортани перекрывается зарощенным тупиком.
Атрезия пищевода встречается в одном случае на 3-5 тыс новорожденных, и такая частота не позволяет отнести эту аномалию к очень редким болезням, да и просто к редким: в отечественной медицине редкими обычно считают болезни с частотой встречаемости 1:10000 и ниже.
От пола и расы риск пищеводной атрезии не зависит.
Хирургическое лечение атрезии хоан в Национальном медицинском исследовательском Центре оториноларингологии ФМБА РОССИИ
В Отделе детской ЛОР патологии ФГБУ НМИЦО ФМБА России с успехом проводят хирургическое лечение атрезии хоан, используя разработанную авторскую методику транссептального доступа, которая позволяет сформировать хоаны, не травмируя слизистую оболочку полости носа, что имеет большое значение для профилактики рецидива заболевания и формирования синехий, то есть послеоперационных осложнений.
Пример из практики
Приводим пример из практики
Ребенок (девочка), П, 1 мес 16 дн., находилась на стационарном лечении в Научно-клиническом отделе детской оториноларингологии с 30.06.2015 по 13.07.2015 г. с основным клиническим диагнозом: Врожденная двусторонняя полная костная атрезия хоан. Сопутствующий диагноз: Перинатальное поражение ЦНС. Синдром тонусных нарушений. МАРС. Анемия легкой степени.
Мама предъявляла жалобы на отсутствие носового дыхания у ребёнка и выделение из носа слизистого характера.
Из анамнеза известно, что указанные жалобы беспокоят с рождения. Ребенок родился в срок 40-41 неделя (27.05.2015), на фоне нарастания дыхательной недостаточности, через два часа после родов проведена интубация трахеи. Экстубация трахеи — 29.05.2015. С 01.06.2015 по 20.06.2015 с диагнозом нижнедолевая сегментарная правосторонняя пневмония, пиодермия, ринит, конъюнктивит девочка была на стационарном лечении в ОГБУЗ «Детской областной клинической больницы» г. Белгород. Проведено СКТ: картина двусторонней атрезии хоан. Рекомендовано консультация в НКЦО г. Москва. Ребёнок консультирован проф. Юнусову А.С. 22.06.2015 г. и направлен на хирургическое лечение в Отдел детской ЛОР патологии ФГБУ НКЦО ФМБА России.
Состояние при поступлении тяжелое.
Кожи и видимые слизистые чистые, бледные. При пальпации периферические лимфатические узлы не увеличены. Дыхание в легких пуэрильное, проводится в обоих легких, хрипов нет. ЧД 46 в минуту. Тоны сердца ясные, громкие, ритмичные. ЧСС 150 в минуту. Пульс удовлетворительных качеств. АД 70 / 50 мм рт. ст. Живот мягкий, доступный пальпации во всех отделах. Печень пальпируется у реберного края, не выступает. Локальной болезненности при пальпации не выявлено. Стул 1-2 раза в день, кашицеобразный. Со стороны мочеполовой системы патологии не выявлено. Мочеиспускание свободное, безболезненное. Со стороны нервной системы патологии не выявлено. Сознание ясное. Менингеальных симптомов нет.
LOR-status.
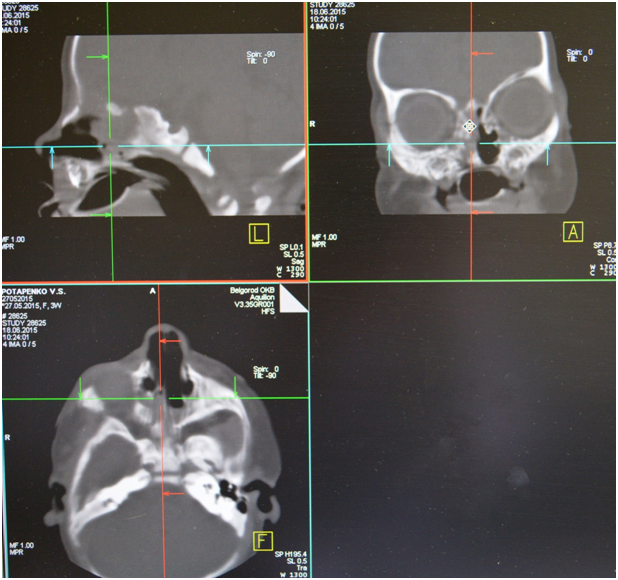
Форма наружного носа не изменена, слизистая оболочка полости носа бледно-розового цвета. Носовые ходы сужены, больше справа, за счет атрезии носовых ходов. Слизистое отделяемое в носовых ходах. Видимые нижние и средние носовые отечны, при анемизации сокращаются хорошо. Слизистая их бледно-розовая. Видимая часть перегородка носа не искривлена. Область придаточных пазух носа не изменена. Носовое дыхание отсутствует с обеих сторон. По другим ЛОР-органам без особенностей.
Формирование левой хоаны транссептальным доступом под эндотрахеальным наркозом проведено 01.07.2015 г.. Операционный и послеоперационный период без особенностей.
Трубка-протектор удалена на 11 сутки. Ребёнок выписан на 13 день после операции в удовлетворительном состоянии. Носовое дыхание восстановлено слева.
 |
 |
Чем мамы могут помочь своим детям?
Роль мамы в процессе лечения трудно переоценить. Выполнить все назначения в послеоперационном периоде в больнице и в последующем — дома, а также во-время сообщить хирургу о проблемах можно только вникнув в объяснения хирурга и задавая вопросы. Этапы и возможные проблемы лечения. По моему убеждению мама ребенка не просто союзница, а сотрудник и самый заинтересованный помощник в процессе лечения, без которого правильное ведение и лечение бывает подчас невозможно. Ведь многое в процессе лечения и зависит от своевременности сообщения врачу сведений об изменениях происходящих с ребенком и, конечно, от точности выполнения рекомендаций врача в домашних условиях. Поскольку рядом с домом, как правило, нет врачей разбирающихся в редких и сложных заболеваниях то контактировать приходится по электронной почте с лечащим врачем, находящимся подчас за тысячи километров.
Можно ли с помощью операции полностью восстановить функции кишечника?
Очевидно, что при удачном стечении обстоятельств, в которые входят — благоприятная форма порока, опыт и умения хирурга, оснащенность клиники, тщательная подготовка к операции и скрупулезный послеоперационный уход – вероятность благоприятного результата будет высокой. Надо учесть, что для достижения максимального результата хирург должен решить проблему качественно и с первой попытки. Доказано, что каждая следующая реконструктивная операция, выполненная после неудачной первой, будет иметь менее благоприятный прогноз. Однако, даже при успешном восстановлении после первой операции ряда функций кишечника, важные нервы и мышцы отвечающие за позыв к опорожнению прямой кишки и позволяющие удерживать кишечное содержимое могут отсутствовать. Поэтому после операции начинают программу реабилитации кишечных функций, включающую элементы тренировки и научения, помогающие детям стать опрятными.
Атрезия пищевода у детей до 3 лет в послеоперационный период
Послеоперационное состояние может осложняться множеством различных тяжелых побочных проявлений, что требует постоянного диспансерного наблюдения и контрольных фиброэзофагогастроскопий, а в некоторых случаях – и скорой медицинской помощи. К ним относится:
- дисфагия (расстройство способности глотания);
- недостаточность кардии;
- желудочно-пищевой рефлюкс, вызывающий ночные регургитации и срыгивания;
- повторные пневмонии;
- сужение анастомозов, при котором встает вопрос о необходимости бужирования;
- у многих детей послеоперационная травмой гортанного возвратного нерва в течение 6-12 месяцев вызывает осиплость голоса.
3.Симптомы и диагностика
Всего известно около ста вариантов атрезии пищевода (обычно рассматривают пять больших групп). Свыше 85% случаев – это сочетание атрезии и трахеопищеводного свища ниже заращения. «Чистая» атрезия, при которой не формируются свищевые ходы той или иной локализации, составляет не более 7-8% случаев.
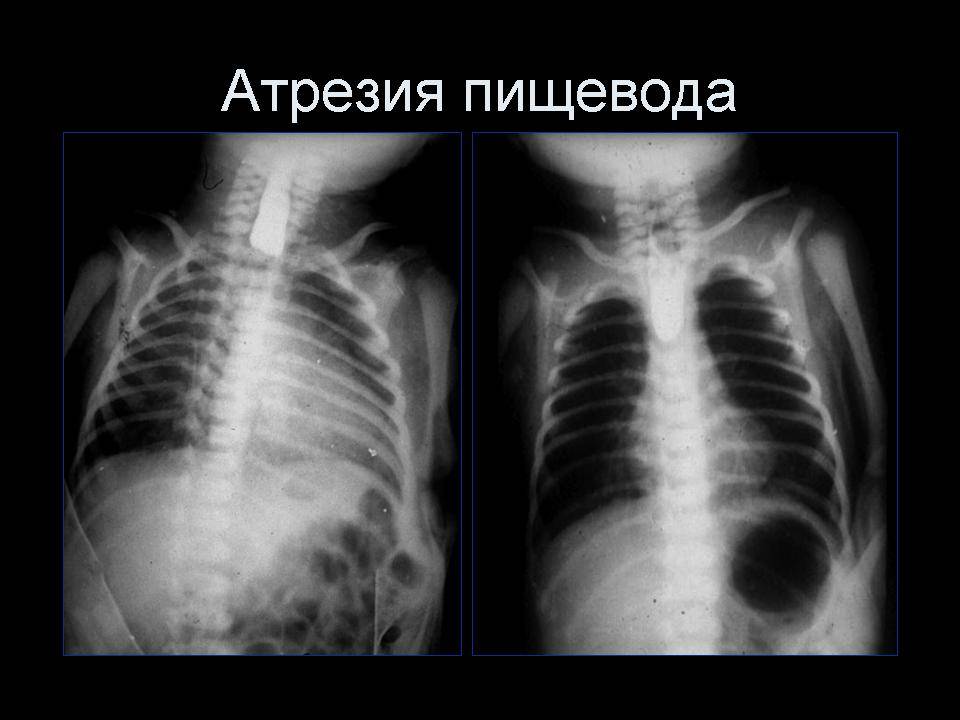
Характерными признаками атрезии являются пенистая слюна, рвота, срыгивание всего объема молока или пищевой смеси, – в целом, явная недоступность желудка при любой попытке кормления. Если есть свищевое сообщение между трахеей и пищеводом ниже атрезии, живот может раздуться при крике или искусственной вентиляции легких, и наоборот: слизь из ЖКТ аспирируется в легкие, в результате чего может развиться аспирационная пневмония и быстро нарастают симптомы дыхательной недостаточности (появляется одышка, цианоз, кашель, хрипы и т.д.).
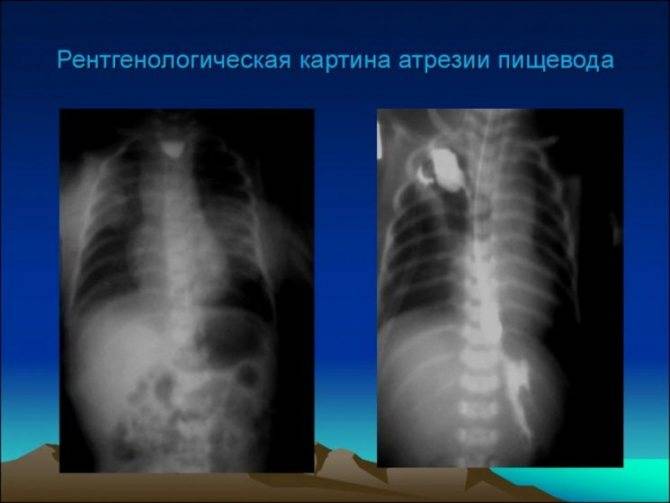
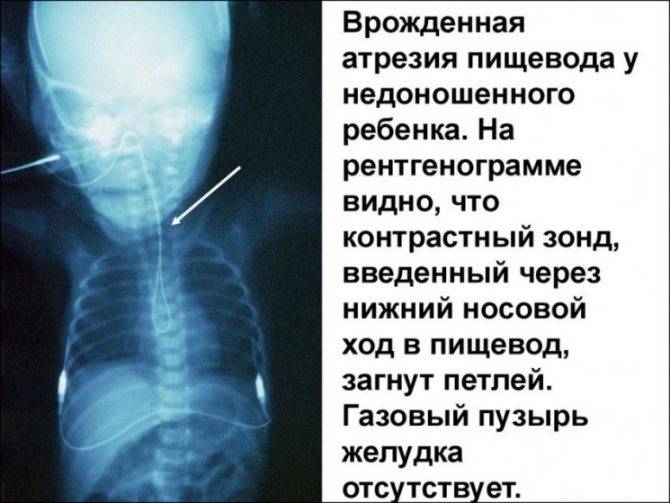
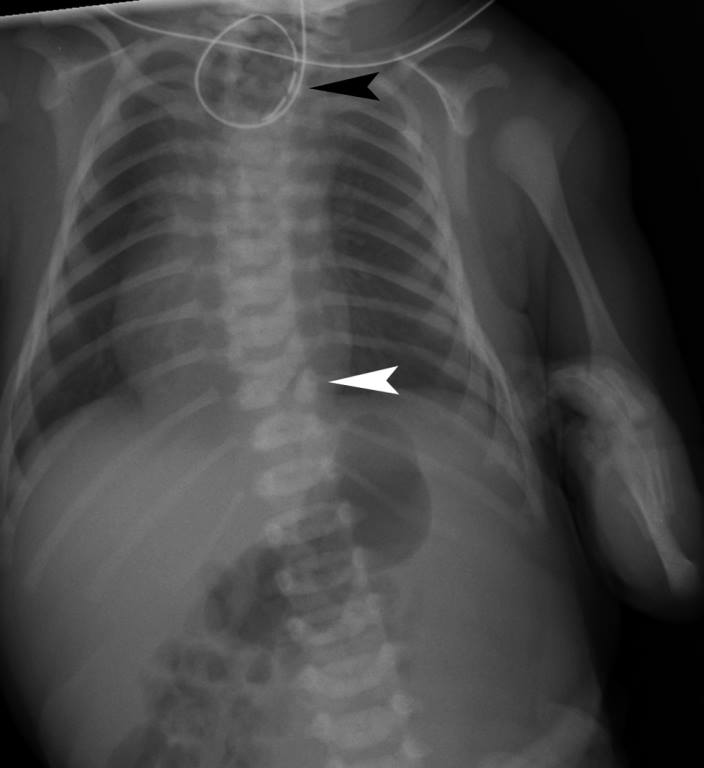
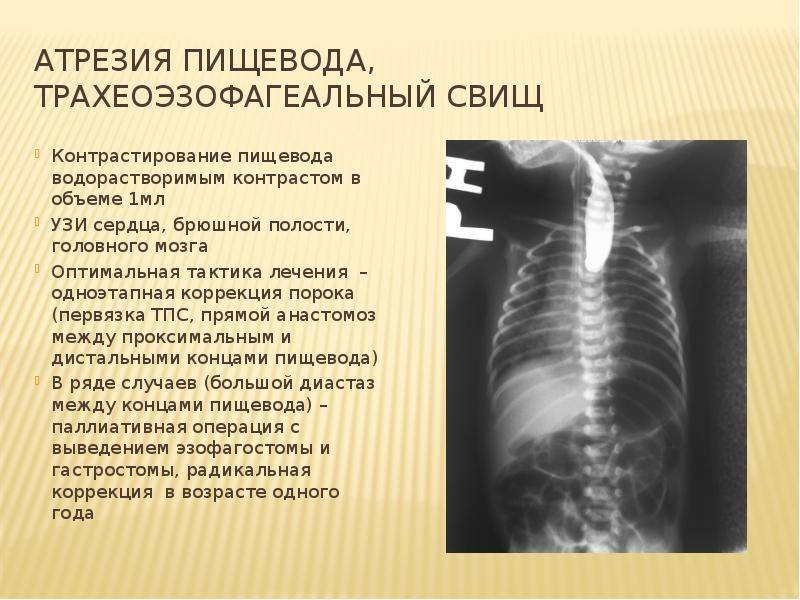
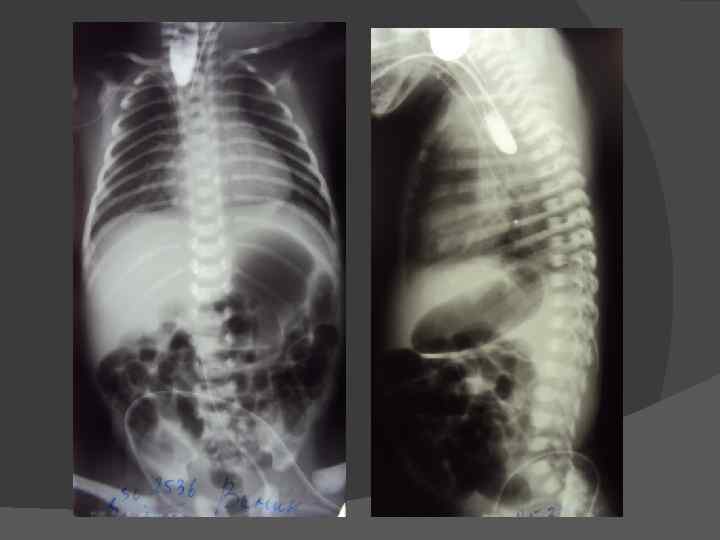
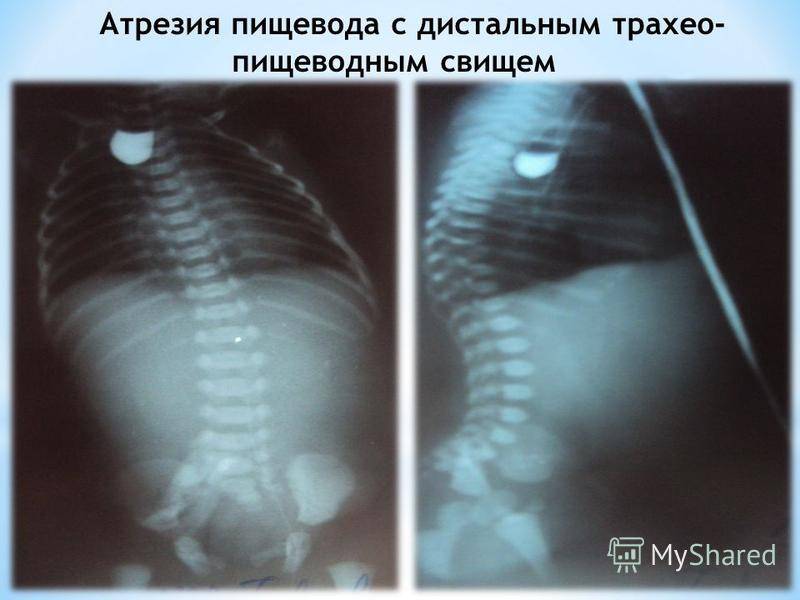
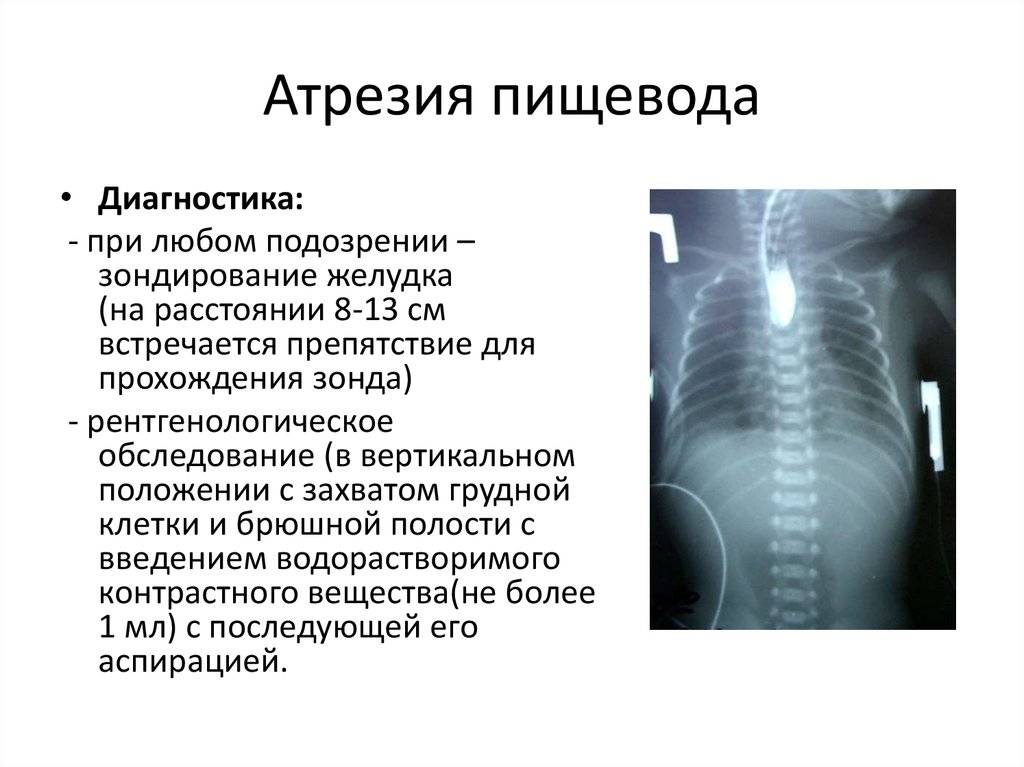
В плане диагностики – косвенные признаки пищеводной атрезии могут быть выявлены еще в ходе пренатального УЗИ, однако точность и чувствительность этих критериев невелики. Прямым признаком служит невозможность ввести назогастральный зонд, который останавливается в слепом тупике на 10 см ниже линии прикуса.
Показанием к диагностическому зондированию служит невозможность кормления и обильная пенистая слюна изо рта и носа новорожденного. Решающую диагностическую информацию дает рентген-контрастное исследование, однако опытные неонатологи и рентгенологи всегда учитывают, что при наличии трахеопищеводного свища (который, как показано выше, имеет место в большинстве случаев) контрастное вещество опасно само по себе: попадая в органы дыхания, оно вызывает токсический пневмонит, резко усугубляет дыхательную недостаточность и повышает риск летального исхода.
Использование сульфата бария в данных обстоятельствах категорически противопоказано (применяют контрастирование воздухом или специальным жидким раствором).
Какие задачи должна решить хирургическая реконструкция клоаки?
Задачи полной реконструкции – восстановление нормальных анатомических взаимоотношений тазовых органов и формирование вместо одного – клоакального канала трех каналов — уретры влагалища и прямой кишки, восстановление удержания кала и мочи и возможности в последующем вести нормальную половую жизнь. Хотя все задачи могут быть решены в большинстве случаев, однако иногда решение всех задач весьма проблематично. Препятствиями для достижения хороших результатов могут быть аномалии крестца и позвоночника, сопровождающиеся патологией корешков спинного мозга, недоразвитие мышц тазового дна, ответственных за удержание мочи и кала, а также большая длина общего канала клоаки.
Атрезия пищевода у новорожденных
У новорожденных аномалии нередко развиваются в комплексе с врожденными пороками других органов и систем. Атрезия пищевода считается одним из наиболее тяжелых видов нарушений, ведь у ребенка практически нет шансов выжить без раннего оперативного хирургического вмешательства.
Подготовка к операции должна начинаться незамедлительно и сопровождаться постоянной аспирацией содержимого рото- и носоглотки каждые 15-20 минут. Кроме того необходима подача увлажненного кислорода, согревания в условиях кувеза и полное исключение перорального кормления. Для стабилизации состояния может понадобиться инфузионная, антибактериальная (препаратами широкого спектра действия) и симптоматическая терапия для борьбы с нарушениями гомеостаза, гемодинамики, дыхательной недостаточности и дегидратацией.
Патогенез
В основе данной аномалии строения пищевода лежит нарушение внутриутробных ранних стадий развития эмбриона. Зачатком трахеи и пищевода является головной конец передней кишки и изначально они имеют между собой широкое сообщение. Процесс разделения обычно происходит примерно на 5 неделе беременности.
Процессы вакуолизации на солидном этапе, несоответствие скорости и направления роста трахеи с пищеводом и другими образованиями пищеварительной трубки с 20 по 40 сутки эмбриогенеза приводят к такой тяжелой несовместимой с жизнью аномалии. Угроза существованию начинается сразу с рождения, так как при попадании в трахею содержимого из желудка, слизи или молока с кормлением развивается аспирационная пневмония и дыхательная недостаточность, а слепое окончание пищевода приводит к истощению. Поэтому выявление порока в первые часы жизни и восстановление нормального хода пищевой трубки требует неотлагательного хирургического вмешательства и дает наилучший прогноз.
Типичными нарушениями беременности является многоводие и риск выкидыша, особенно — в первый триместр.
Анализы и диагностика
Для исключения атрезии пищевода в стенах родильного зала:
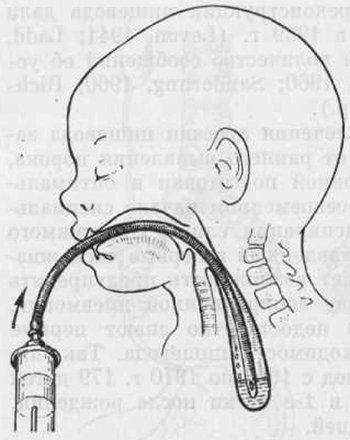
- проводят пробу Элефанта — при помощи шприца и зонда, установленного в слепой конец пищевода, начинают подавать воздух, признаком нарушения считается, если он с шумом выходит изо рта и носовых ходов;
- через нос в пищевод вводят рентгеноконтрастный зонд с нетравматичным концом, в случае аномалии пищевода по ходу резинового катетера встречается препятствие в виде слепого конца, поэтому он заворачивается и возвращается в ротовую полость ребенка.
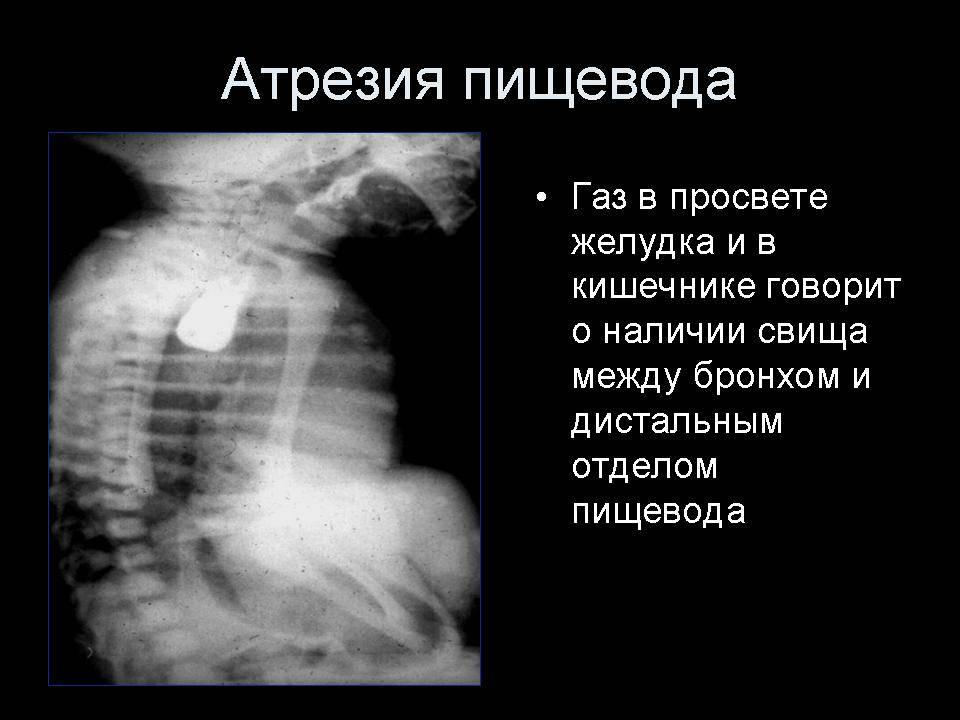
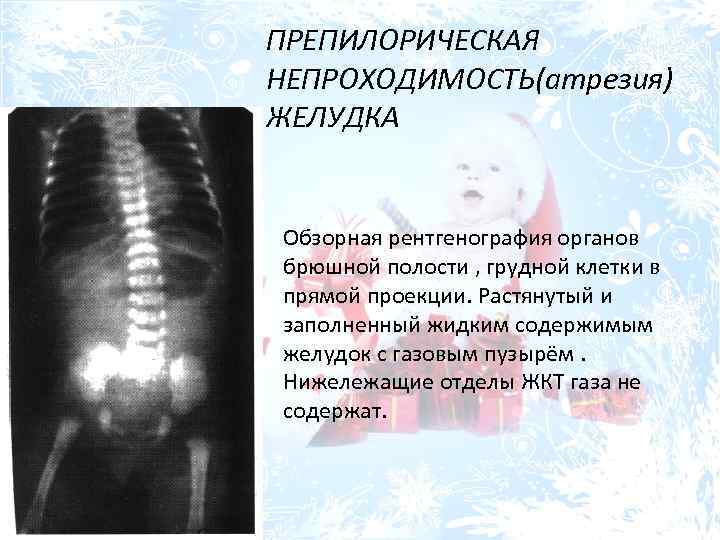
Для определения особенностей порока развития проводится рентгенологическое исследование области грудной клетки и органов брюшной полости в прямой и боковой проекции. Оно может быть выполнено без использования контрастного вещества, что также при аномальном развитии пищевода отличается «возвращением» свернутого рентгеноконтрастного зонда. При использовании контраста происходит его затекание в трахею или отчетливая демонстрация слепого конца. Если есть трахиально-пищеводный свищ, то наблюдается проникновение воздуха в желудок, в противном случае – видна картина полного затмения брюшной полости у детей с запавшим животом.
Для определения особенностей трахопищеводного свища наиболее показательной является эзофагоскопия и трахеобронхоскопия.
Чтобы исключить сопутствующие аномалии рекомендовано провести УЗИ выделительной системы, нейросонографию и ЭХО-КГ.
Наложение анастомоза требует ушивания над пищеводом медиастинальной плевры и закрытия грудной клетки послойно наглухо, одновременного расправления легких при помощи аппарата для эндотрахеонаркоза. Кроме того, проводится контрольная рентгенограмма для выяснения степени расправленности легкого
Катетер из пищевода можно осторожно удалить по прошествии суток
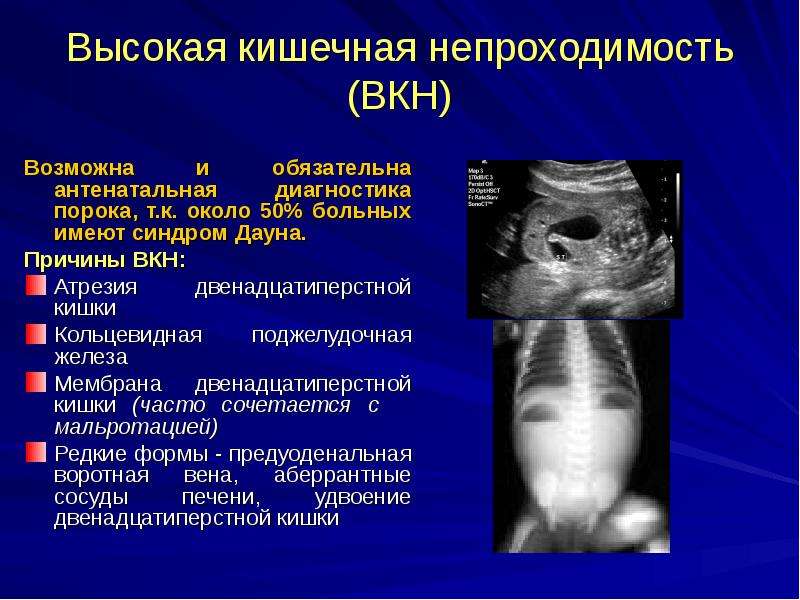
Причины нарушений формирования органов ЖКТ у плода, статистика
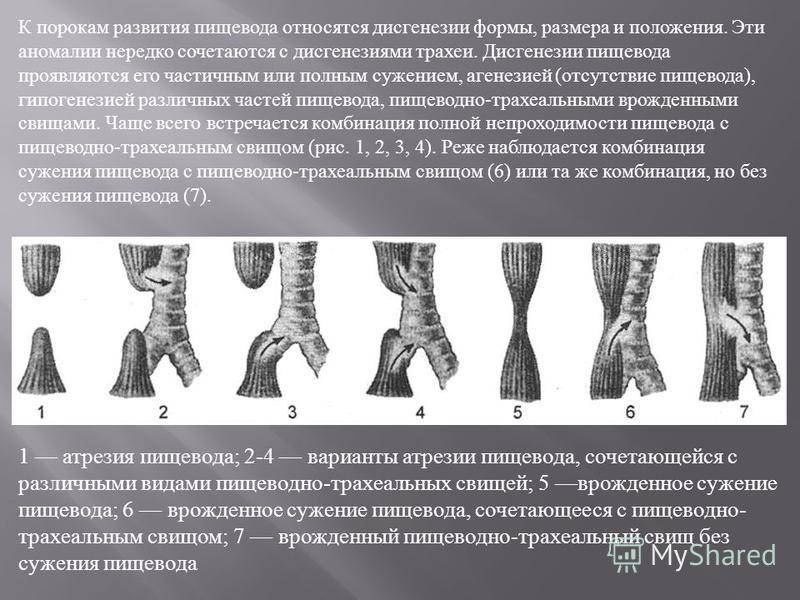
Аномалии строения органов ЖКТ связаны с нарушением эмбриогенеза на стадии 4-8 недель беременности, когда идёт образование отверстия пищеварительной трубки. Изначально она заканчивается с обоих концов, однако к концу 8 недели происходит образование каналов, а слизистый эпителий закрывает просвет кишечной трубки. Среди наиболее часто встречающихся патологий можно выделить стенозы (сужения или растяжки стенок) или атрезии (сращивания).
Больше всего страдает 12-перстная кишка, что связано с особенностями её эмбриогенеза. 1/2 случаев сопровождается пороками других внутренних органов — сердца, сосудов, прямой кишки, печени, желудка. Некоторые случаи настолько тяжёлые, что малышу при жизни придётся сделать множество операций, и они не будут являться гарантом его нормального существования.
Аномалии органов ЖКТ на УЗИ видны на сроке 11 недель. Ультразвуковая диагностика не является 100% гарантией того, что у малыша будут серьёзные отклонения, поэтому её результаты являются основанием для более детального обследования женщины.
Беременной делают кариотипирование на выявление хромосомных нарушений. Также она проходит анализ амниотической жидкости, и по результатам обследования (если они плохие и диагноз подтвердится) ей рекомендуют прервать беременность
Осложнения
Самым частым осложнением при врожденной атрезии, стенозах, пищеводно-трахеальных и бронхопищеводных свищах является аспирационная пневмония. Атрезия пищевода может привести ребенка к голодной смерти в течение нескольких дней. При стенозе развивается застойный эзофагит. Сдавление бронхов удвоенным пищеводом вызывает повторные пневмонии, развитие бронхоэктазов. Кисты их при значительном увеличении могут сдавливать пищевод и вызывать дисфагию. Возможны нагноение кист и прорыв гноя в дыхательные пути или плевраль¬ную полость. Выстилка кист из эктопированной слизистой оболочки желудка может подвергаться изъязвлению с развитием кровотечения и перфорации. При врожденном коротком пищеводе и недостаточности нижнего пищеводного сфинктера возникают рефлкжс-эзофагит, пептическая язва, а затем стриктура пищевода; частым осложнением является аспирационная пневмония.
Диета при атрезии пищевода
Послеоперационная диета
- Эффективность: лечебный эффект через 21 день
- Сроки: 1-6 месяцев
- Стоимость продуктов: 1300-1500 руб. в неделю
Так как малышу не может помочь никакое консервативное лечение, а только незамедлительное оперативное вмешательство, то молодым родителям очень важно ознакомиться с перечнем рекомендаций по питанию в послеоперационный период. К ним относится:
- кормление гомогенизированными пищевыми массами;
- постоянное диспансерное наблюдение, в случае дисфагии или непроходимости необходима срочная эзофагоскопия;
- у достаточно взрослых детей в меню могут быть введены супы, бульоны и жидкие каши.
Что приводит к атрезии хоан у новорожденных?
Впервые атрезия хоан описана в 1829 году Отто (Otto).
По литературным данным эта патология имеет место у 1 из 7 000 новорожденных.
Возникает врожденная атрезия хоан из-за прерывания или задержки деорганизации ткани в хоанальной области. В эмбриональном развитии наступает стадия, в процессе которой происходит разграничение полости носа от краниального отдела глотки глоточно-носовой мембраной, которая состоит из слоя мезенхимы, который в свою очередь покрыт эпителием на носовой и глоточной поверхности. Между 36-м и 38-м днем у эмбриона (на стадии 10 мм) из-за рассасывания мезенхимы эта мембрана истончается и, наконец, исчезает вовсе. Это ведет к образованию первичных хоан, которые отделяются перегородкой друг от друга.
Если же мембрана не исчезает, а продолжает существовать, то это приводит к атрезии хоан. Толщина атрезии может быть различной— от тонкой пластинки до 1—1,5 см.
Виды стом
В зависимости от органа стома называется:
- трахеостома — создается на передней поверхности шеи при рассечении стенки трахеи между двумя соседними хрящевыми кольцами для восстановления движения воздушного потока по верхним дыхательным путям. Аналогично называется вставляемая в трахеостомическое отверстие трубка, поддерживающая стенки трахеи от слипания;
- гастростома — отверстие в желудке, формируется на передней брюшной стенке для подачи пищи непосредственно в желудок при повреждении, стриктуре или опухоли пищевода;
- нефростома — сделанное при пункции небольшое отверстие, в отличие от других видов вывод мочи из почечной лоханки наружу осуществляется катетером, без соединения кожи со стенкой полого органа. Нефростома необходима при блокировке оттока мочи по мочеточнику, что возникает при опухолевом поражении забрюшинных лимфоузлов, стенозе мочеточника;
- уростома — формируется из части мочеточника и, часто, резецируемого отрезка тонкой кишки, открывается в поясничной области, как и нефростома необходима для пассажа мочи при полном удалении мочевого пузыря после травмы или при раке;
- цистостома — этот вид необходим при нарушении оттока мочи по мочевыводящему каналу — уретре при аденоме или раке предстательной железы, для чего в мочевой пузырь вводится катетер, моча собирается по нему в специальный мешок;
- колостома — противоестественное анальное отверстие при выведении на брюшную стенку толстой кишки, при сдавлении её извне, обтурации её просвета опухолью или значительном сужении рубцами, имеет несколько подвидов в зависимости от уровня стомирования на протяжении кишечной трубки;
- еюностома — вывод отрезка тонкой кишки наружу в верхней части живота, часто решает задачи аналогично гастростоме и накладывается при раке желудка или его ожоге;
- илеостома — выведение на брюшную стенку конечной части тонкой кишки, причины аналогичны стомированию толстой кишки — непроходимость;
- цекостома — стомирование слепой кишки, выходное отверстие находится внизу живота справа.
Виды толстокишечных колостом:
- асцендостома — в правом подреберье выводит наружу часть восходящего отрезка ободочной кишки;
- трансверзостома — накладывается в поперечно-ободочной кишке, следующем после восходящего отдела толстого кишечника, поэтому может выходить наружу под ребрами справа или слева и на небольшом расстоянии от средней линии живота;
- десцендостома — устанавливается на нисходящей части толстой кишки, формируется в левой половине живота сбоку ниже или выше линии талии;
- сигмостома — самый частый вид колостом, располагается внизу живота слева на уровне сигмовидной кишки, необходима при раке зоны перехода толстой кишки в прямую, а также при опухолях прямой кишки.
Кишечная стома по внешнему виду может быть:
- одноствольной, когда наружу открывается только верхняя и здоровая часть кишки, остальная трубка удаляется, анальное отверстие наглухо зашивается, как правило, к такому варианту стомы прибегают при злокачественных опухолях;
- двуствольной, если на живот выводятся две части рассеченной кишки, при петлевой стоме две выведенные кишки располагаются рядом, при раздельной между кишечными отверстиями оставляют небольшой участок кожи.
По длительности существования любая стома может быть:
- временной, то есть удаляемой после ликвидации причины, вызвавшей заболевание;
- постоянной.
Лечение
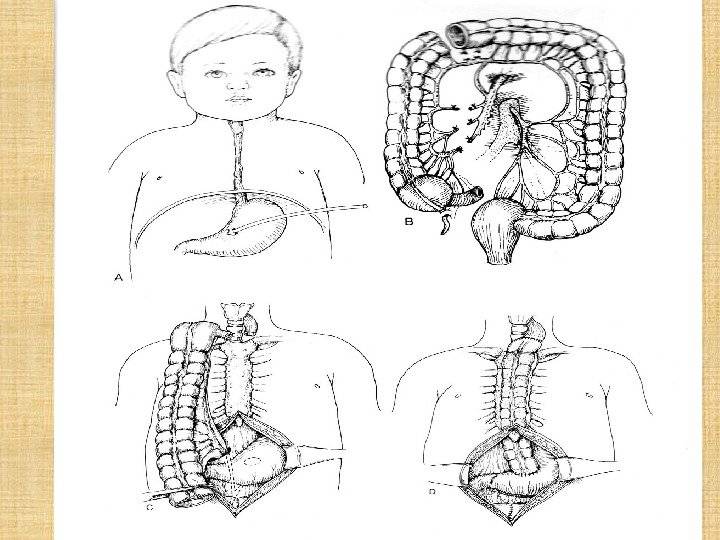
При атрезии пищевода, если расхождение между выделенными концами его не превышает 1,5 см, накладывают анастомоз конец в конец. При значительном расхождении концов пищевода проксимальную часть его выводят на шею в виде эзофагостомы, накладывают гастростому для питания ребенка, в последующем производят эзофагопластику.
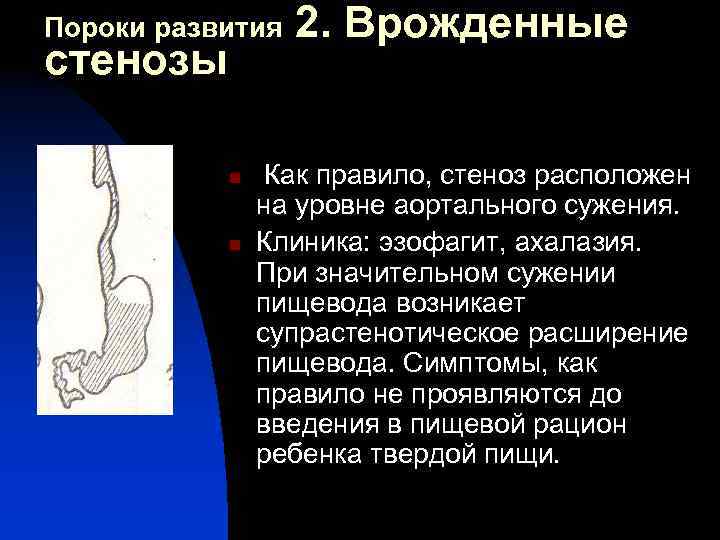
При врожденном стенозе пищевода протяженностью до 1,5 см. производят продольное рассечение стенки его с поперечным сшиванием краев раны над катетером. Если участок сужения не превышает 2,5 см, то возможна резекция пищевода с анастомозом конец в конец; если протяженность сужения более 2,5 см, показана эзофагопластика. При локализации сужения в области нижнего пищеводного сфинктера производят экстрамукозную миотомию (кардиомиотомия Геллера) с фундопликацией по Ниссену.
При пищеводно-трахеальных и бронхопищеводных свищах производят пересечение свищевого хода и ушивание образовавшихся дефектов в обоих органах.
В случае удвоения пищевода показаны вылущивание или резекция дивертикулоподобного участка.
При врожденном коротком пищеводе и отсутствии осложнений проводят консервативное лечение. Тяжелый рефлюкс-эзофагит служит показанием к пилоропластике или трансплевральной фундопликации с оставлением желудка в грудной полости.
Диагностика и лечение атрезии хоан
Для диагностики атрезии хоан используют разные методы: зондирование полости носа, рентгендиагностика с контрастным веществом. В настоящее время широкое применение получила компьютерная томография придаточных пазух носа. Двусторонние полные или частичные атрезии диагностируют у новорожденных и у детей раннего возраста. Односторонние частичные же атрезии хоан могут быть диагностированы и в более позднем возрасте, связано это с тем, что при таких атрезиях носовое дыхание лишь затруднено, а с одной стороны и вовсе не нарушено.
Лечение атрезии хоан только хирургическое (удаление ткани в хоанальной области, препятствующей сообщению полости носа с носоглоткой). Существуют несколько доступов к проведению данного вида лечения: троакарный (прокол в месте заращения с последующим введением катетера), трансназальный (эндоназальный транссептальный доступ), транспалатинный (доступ через твёрдое нёбо).
Обструкция полости носа и хоан может быть диагностирована и у взрослых, но, как правило, возникает эта патология у них в результате осложнений после хирургических вмешательств или в результате рубцовых изменений на фоне хронического воспалительного процесса.
Как проходит стомирование
Стомирование зачастую производится по жизненным показаниям: остром удушье, кишечной непроходимости, препятствии оттоку мочи.
Любая экстренная операция должна выполняться также тщательно, как проводимое после предварительной многодневной подготовки плановое вмешательство, поэтому предпочтителен общий наркоз или достаточная спинномозговая анестезия.
Неадекватная хирургическая помощь, особенно спешка из-за тяжелого состояния пациента, может привести к последующим осложнениям стомы, с неизбежностью отсроченной хирургической реконструкции.
Противоестественное отверстие накладывается ниже зоны блока при гастростоме, еюностоме и трахеостоме. При поражении отделов кишечника и мочевыводящих путей — выше поражения.
Разработано множество методик стомирования, но результаты портят наличие у пациента злокачественного процесса или мешающего нормальному функционированию организма и приведшее на операционный стол патологическое состояние, не позволяющее оптимального восстановления из-за хронического дефицита нутриентов.
Наложение стомы технически несложное вмешательства, но требует особых хирургических знаний, снижающих вероятность развития связанных с оперативной методикой осложнений.
Врожденные бронхопищеводные и пищеводно-трахеальные свищи
Удвоение пищевода — редкая аномалия. Просвет второго, аномального пищевода может иметь сообщение с основным каналом пищевода, иногда он полностью заполнен секретом, выделяемым слизистой оболочкой. Аномальная трубка может быть полностью замкнута, тогда она имеет вид кист, которые могут сообщаться с трахеей или бронхом. По мере роста кист развиваются симптомы сдавления пищевода и дыхательных путей. При этом у больных появляются дисфагия, кашель, одышка.
Врожденная халазия (недостаточность кардии) — следствие недоразвития нервно-мышечного аппарата нижнего пищеводного сфинктера или выпрямления угла Гиса. Клиническая картина аналогична проявлениям врожденного короткого пищевода.
Врожденный короткий пищевод — порок развития, при котором часть желудка оказывается расположенной выше диафрагмы. Клиническая картина обусловлена недостаточностью кардии, сопровождающейся желудочно-пи-щеводным рефлюксом. После кормления у детей возникают срыгивания, рвота (иногда с примесью крови в результате развития эзофагита).
Показания к стомированию
При стоме любого вида ведущее показание — необходимость восстановления проходимости анатомического пути в несколько измененном виде. Другое дело, что чаще всего первопричиной блокировки проходимости полого внутреннего органа становится именно злокачественная опухоль.
Доброкачественные заболевания и травмы реже приводят к необходимости стомирования, к примеру, к удалению большой протяженности толстой кишки вынуждают множественные дивертикулы.
Структура — рубцовое сужение мочеточника при мочекаменной болезни или после облучения забрюшинной области, гортани после травмы, желудка после ожога или кишечника в результате спаечной болезни, тоже может стать основанием для формирования обходного пути с помощью стомы.
Ещё реже стому накладывают с вспомогательной целью — для проведения лечебных мероприятий, на время выключая анатомическую область из функции, к примеру, делают трахеостому при необходимости длительной аппаратной вентиляции легких.