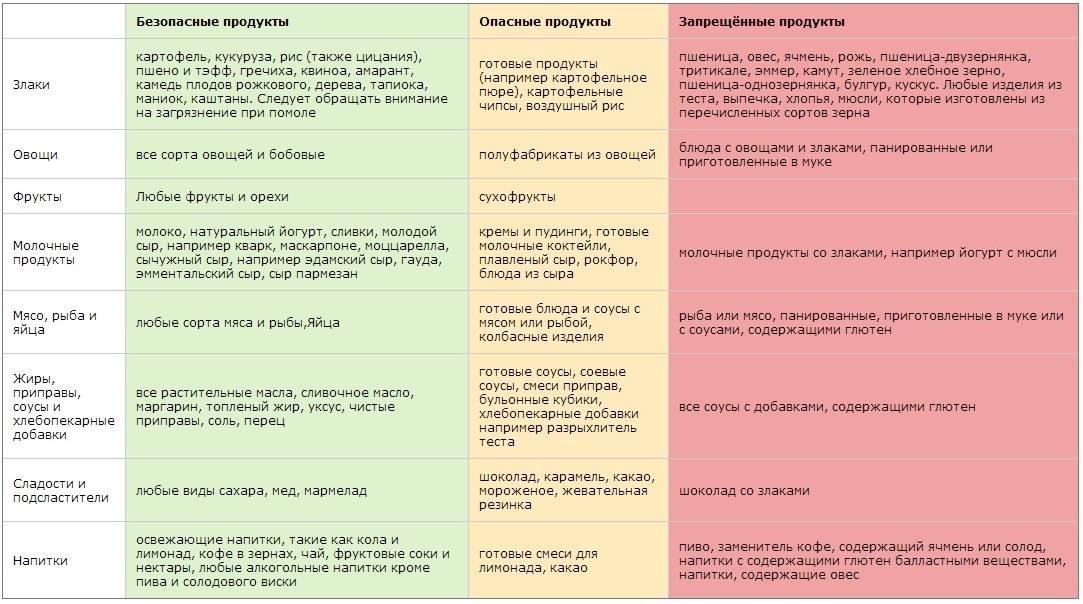
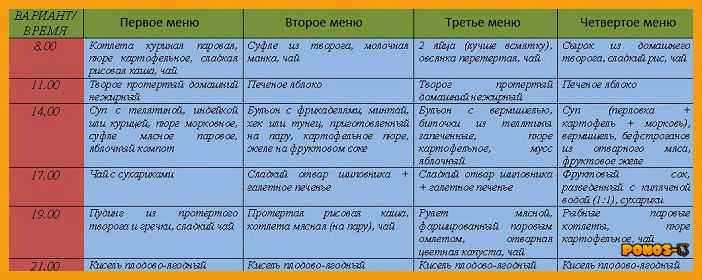
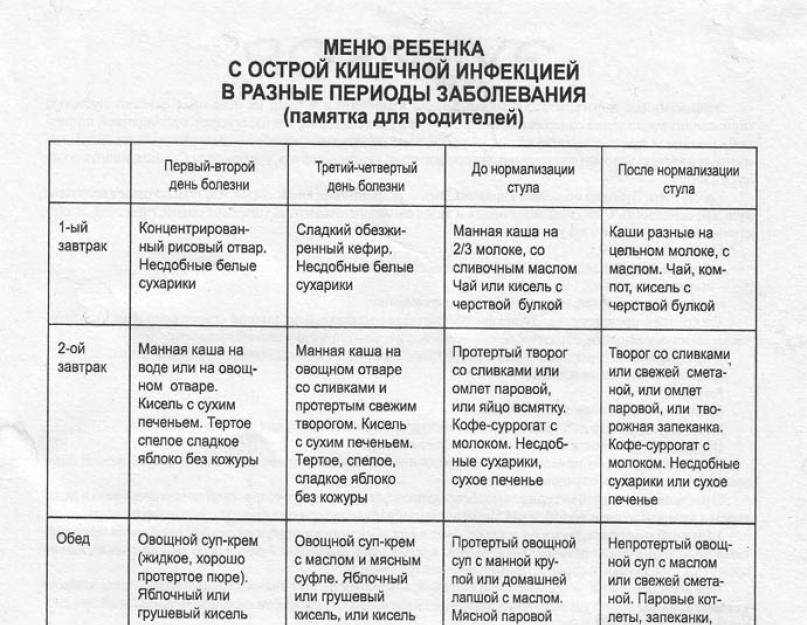
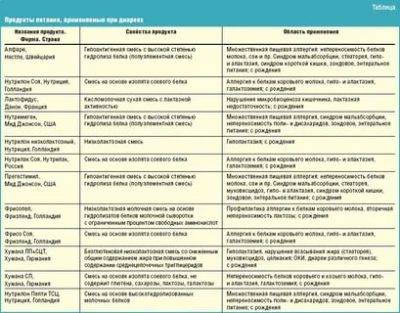
SQLITE NOT INSTALLED
Когда стоит срочно обратиться к врачу
Помочь себе в борьбе с обезвоживанием при диарее можно не во всех случаях. Иногда терапия должна проводиться строго в стационаре
Важно срочно получить медицинскую помощь при следующих симптомах:
- нарастающие, несмотря на принимаемые меры, симптомы обезвоживания;
- неукротимая рвота;
- неэффективность мер по остановке диареи, частый жидкий стул — шесть эпизодов и более в сутки;
- примеси крови в стуле;
- высокая температура тела;
- спутанность сознания;
- общее ухудшение самочувствия;
- острые боли в животе.
Регидратация в стационаре проводится с помощью внутривенных вливаний растворов. Это позволяет быстро восполнить объем жидкости, не допуская тяжелых осложнений.
Лечение гастроэнтерита у детей
Обычно детей со рвотой и поносом можно лечить дома. В большинстве случаев гастроэнтерит (кишечный грипп) проходит через 5—7 дней.
Ухаживая за своим ребенком, примите меры для предотвращения распространения инфекции. Не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты.
Диета при гастроэнтерите.
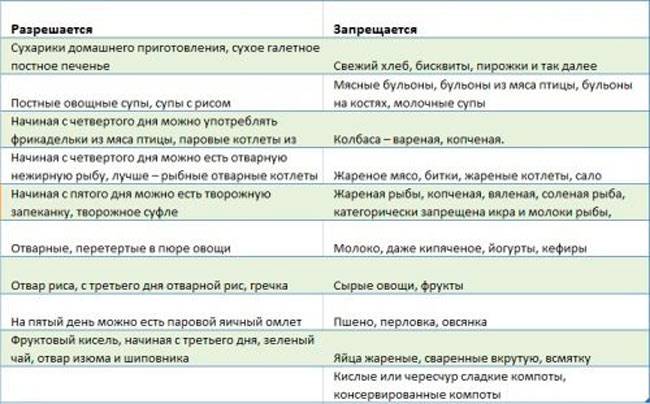
Голодание не поможет быстрее прекратить понос и даже может продлить его. Не рекомендуется пить соки или газированные напитки, так как они могут усилить понос.
Пероральная регидратация. Если у вашего ребенка имеются признаки обезвоживания, помимо вышеуказанных рекомендаций, желательно использовать для отпаивания специальные средства для пероральной регидратации. Обычно они выпускаются в пакетиках и их можно купить в аптеке без рецепта. Растворите порошок в воде, согласно инструкции. Этот раствор помогает восстановить запас соли, глюкозы и других важных минералов, которые ребенок теряет вместе с жидкостью.
Если после того как ребенок выпил раствор, его вырвало, подождите 5–10 минут и дайте ему еще раствора. Пусть он пьет медленно, хороший способ — давать ему ложку раствора каждые несколько минут. Свяжитесь с педиатром, если каждый раз после приема раствора вашего ребенка рвет.
Как правило, рекомендуется давать ребенку раствор для пероральной регидратации каждый раз, когда из него выходит большой объем водянистого стула. Объем раствора будет зависеть от роста и веса ребенка. Проконсультируйтесь, какой объем раствора давать вашему ребенку, с врачом или фармацевтом. Также рекомендуемая дозировка указана в инструкции по применению. Прочитайте подробнее о лечении обезвоживания.
Другие методы лечения гастроэнтерита. Если ваш ребенок испытывает боль и у него повышена температура, дайте ему парацетамол. Маленьким детям может быть проще проглотить парацетамол в жидком виде, чем в таблетках. Детям до 16 лет не следует давать аспирин.
Как правило, средства от рвоты (противорвотные) и поноса при гастроэнтерите детям не рекомендуются , так как они могут иметь побочные эффекты.
Для лечения гастроэнтерита (кишечного гриппа) у детей также обычно не применяются антибиотики, так как в большинстве случаев болезнь имеет вирусную природу. Даже рвота и понос, вызванные бактериальной инфекций обычно проходят без антибиотиков. Самостоятельное использование антибиотиков для лечения легких вариантов гастроэнтерита повышает риск устойчивости микробов к антибиотикам. Лекарства из этой группы принимают только по назначению врача, в тяжелых случаях гастроэнтерита.
Госпитализация, как правило, рекомендуется лишь в случае, если у ребенка есть признаки сильного обезвоживания, в том числе следующие:
- притупление сознания, например, сонливость или невосприимчивость к окружающей обстановке;
- учащенное сердцебиение;
- учащенное дыхание;
- слабый пульс.
Профилактика заболеваний, вызванных отравлением

Некоторые заболевания проявляются теми же симптомами, что и обычное отравление
Важно уметь отличать одно от другого и понимать степень опасности состояния. Скорая помощь необходима в том случае, если наряду с расстройством желудка наблюдаются:
- Высокая температура.
- Сильная слабость.
- Твердый живот, на фоне запора и рвоты.
- Локализованная сильная боль в животе (любая зона).
- Кровь в кале или рвоте.
Такие симптомы могут говорить о кишечных инфекциях, различных патологических состояниях, например, непроходимости кишечника, аппендиците и др. В таких случаях одним питанием сложно будет решить проблему — требуется помощь специалиста и лечение.
При сильной интоксикации, а также слабой пищеварительной системе, отравление само может стать причиной развития некоторых болезней. Среди них:
- Невирусный гепатит.
- Воспаление почек.
- Панкреатит.
- Гастрит.
- Синдром раздраженного кишечника.
- Дисбактериоз.
В основе профилактики заболеваний лежит именно правильный рацион, которого нужно придерживаться в первое время после интоксикации.
Отравление представляет наибольшие риски в случае, если:
- Отравился ребенок или пожилой человек.
- У человека есть хронические заболевания системы пищеварения: гастрит, панкреатит, болезни печени, сахарный диабет и другие.
- Пищевые отравления повторяются более одного раза в месяц.
- На этапе выздоровления мучает изжога, боли в животе.
- Симптомы интоксикации наблюдались дольше двух-трех дней и в этот период не становились меньше.
При наличии рисков правила домашней диеты придется соблюдать не одну неделю, а дольше. Минимум 14-20 дней
Особое внимание следует уделить обильному питью, поскольку именно оно помогает снижать последствия действия ядов.
Продукты питания должны подаваться в теплом виде. Не стоит употреблять слишком холодную или горячую пищу на время всей диеты — это может спровоцировать новое раздражение слизистой желудка. В том случае, если спустя 7-10 дней после отравления наблюдаются любые, даже минимальные признаки болезни (тошнота, расстройство стула, боли и прочее), необходимо обязательно обследоваться у гастроэнтеролога.
Правила домашней регидратации
Прием раствора от обезвоживания при рвоте и поносе возможен только при удовлетворительном состоянии и отсутствии опасений за здоровье
Важно учесть степень дегидратации, поскольку с легкой степенью возможно справиться самостоятельно. Следует придерживаться следующих правил:
пить нужно часто и небольшими порциями, особенно в случаях с частой рвотой — важно не раздражать и не растягивать желудок;
в качестве напитка лучше выбирать чистую воду, допускается употребление некрепкого чая, несладких морсов, минеральной воды без газа;
нужно отслеживать эффективность проводимых мер — следить за частотой мочеиспускания, общим состоянием, а при отсутствии результата спустя несколько часов незамедлительно обратиться к врачу.
Врачи Осадчук и Урюпин в своей работе указывают, что «при нетяжелой диарее регидратация может проводиться в домашних условиях с помощью раствора оральных регидратационных солей, который представляет собой смесь чистой воды, соли и сахара. Указанный раствор впитывается в тонком кишечнике и замещает воду и электролиты, выведенные из организма с фекалиями» (Осадчук М. А., Урюпин А. А., Осадчук М. М., Бурдина В. О., 2014, с. 1112)
Также исследователи заостряют внимание на том, что продолжительность диареи уменьшают добавки цинка.
В качестве раствора можно приобрести готовое аптечное средство или приготовить его самостоятельно: для этого достаточно растворить в литре чистой воды половину чайной ложки соли и две столовые ложки сахара.
Когда удастся унять рвоту и улучшить состояние, к раствору можно добавить жидкости в виде бульонов — овощных, на диетической птице. Также может быть рекомендован рисовый отвар.
Особенности питания после рвоты у грудничков
 После рвоты ребенку дают пищу в небольшом количестве.
После рвоты ребенку дают пищу в небольшом количестве.
- По окончании рвоты выдержать паузу длиной в 3-6 часов. В этот период давать питье маленькими порциями (1-2 ч.л.), но часто. Пока массы отходят, нужна чистая кипяченая вода. После этого, при отсутствии аллергии, можно пить травяной чай.
- Кормление продолжать привычной пищей (грудным молоком, смесью для грудничков). Прикорм исключить.
- Суточный объем пищи сократить на треть. Частоту кормлений увеличить. Недостающий объем возместить жидкостью. Температура питья комнатная.
- Давать еду через 2-2,5 часа небольшими порциями. На искусственном вскармливании делается примерно 7 приемов за 24 часа. Допускается употребление отвара из риса, гречи или кисломолочных смесей, адаптированных для применения в период после рвоты.
- Если рвота не повторилась, на вторые сутки постепенно увеличивать объем пищи. На третий день вернуться к привычному питанию. После можно вновь вводить прикорм. Если наблюдается слабость, возвращение к привычному рациону начинается на 3-4-ый день.
- сухость языка, ротовой полости;
- постоянное желание спать, вялость;
- снижение частоты позывов к мочеиспусканию.
 Humana Электролит — эффективный препарат для восстановления водно-электролитного баланса после рвоты.
Humana Электролит — эффективный препарат для восстановления водно-электролитного баланса после рвоты.
Причины обезвоживания при диарее
Утрата большого количества воды при частом жидком стуле и рвоте может быть обусловлена различными механизмами — все зависит от типа диареи и причин, которые ее вызвали.
Развитие диареи обуславливается одним из следующих патологических процессов:
- нарушение кишечной секреции — секреторная диарея;
- повышение осмотического давления в полости кишечника — осмотическая диарея;
- нарушение движения содержимого кишечника — моторная диарея: может быть гипер- и гипокинетической, то есть с усиленной или, напротив, замедленной моторикой;
- повышение выработки жидкости слизистыми кишечника — экссудативная диарея.
Преобладание определенного механизма определяет и характер поноса.
Экссудативная диарея развивается в ответ на размножение бактерий, это связано с выделением ими энтеротоксинов. Также этот вид расстройства может быть связан с неспецифическими воспалительными заболеваниями, злокачественными опухолями, ишемией кишечника. Вода участвует в процессах выработки воспалительного экссудата. В стуле могут появляться примеси гноя или крови.
Осмотическая диарея нередко связана с заболеваниями, нарушающими выработку ферментов кишечника, болезнями желудка, печени, желчного пузыря. Также она наблюдается при повреждении кишечника, сосудистых патологиях, приеме некоторых лекарственных средств. Механизм развития расстройства в этом случае спровоцирован скоплением в кишечнике углеводов и образованием жирных и молочной кислот. В результате развивается обильный стул, иногда с содержанием полупереваренной пищи.
Обезвоживание после поноса секреторного характера связано с действием токсинов, вирусов. Этот же механизм может наблюдаться при применении слабительных средств. Патологическая секреция жидкости в кишечник связана с избыточным количеством электролитов. Наблюдается водянистый и обильный стул без болей.
Моторная диарея может быть результатом эндокринных заболеваний, патологий нервной системы, анатомических повреждений, операций на ЖКТ и др. Нарушение моторики кишечника становится причиной патологий всасывания в нем воды, при этом жидкий стул может быть умеренным, с непереваренными остатками пищи.
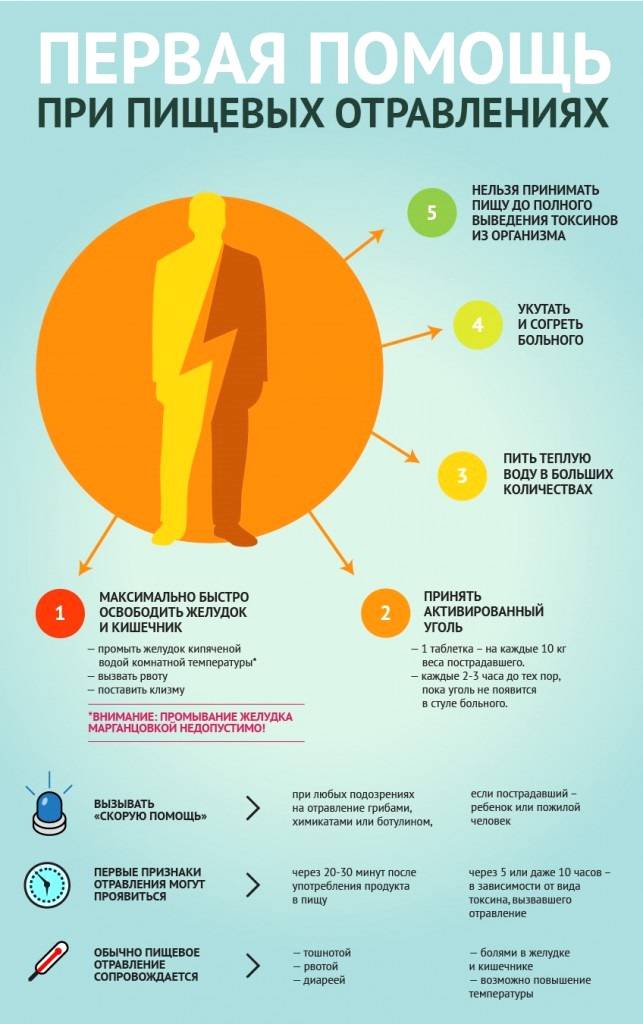
Лечение отравления (кишечной инфекции)
В большинстве случаев отравление (кишечную инфекцию) можно лечить дома, соблюдая рекомендации врача
Важно не допускать обезвоживания, так как это лишь ухудшит ваше состояние и задержит выздоровление. Обезвоживание при кишечной инфекции может наступить, так как вы будете терять жидкость со рвотой и поносом
Старайтесь пить как можно больше воды, даже если вы можете пить ее только маленькими глотками, особенно после каждого эпизода поноса. Те, кто особенно подвержен воздействию обезвоживания, например, пожилые люди или люди со слабым здоровьем, могут в лечении отравления принимать препараты для пероральной регидратации, которые можно приобрести в аптеке.
Препараты для пероральной регидратации помогают восполнить потерю солей, глюкозы, жидкостей и других полезных веществ, которые вы теряете при пищевом отравлении со рвотой и поносом. Перед использованием их нужно растворить в воде.
Если у вас заболевание почек, некоторые соли для пероральной регидратации могут быть противопоказаны. Проконсультируйтесь по этому поводу с врачом.
Чтобы побороть симптомы и ускорить выздоровление, делайте следующее:
- отдыхайте;
- ешьте, когда появляется аппетит (иногда кишечнику нужно время на восстановление, поэтому пища первое время может вызывать понос);
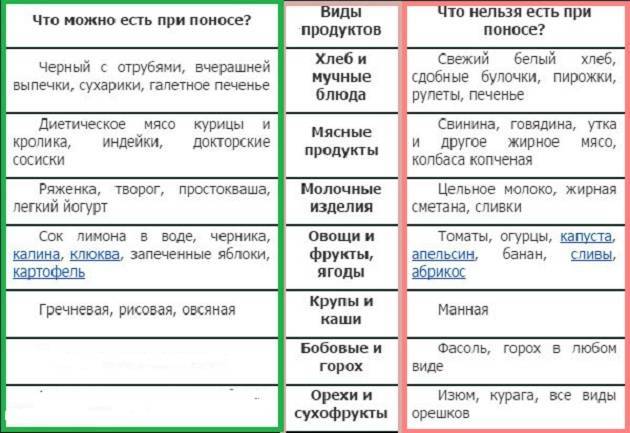
- выбирайте продукты, которые легко переварить, например, гренки, крекеры, бананы и рис, пока вам не станет лучше;
- воздерживайтесь от алкоголя, курения, кофеина, а также острой и жирной пищи, так как от них вам станет хуже.
Обратитесь к врачу, если вы сильно обезвожены — например, если у вас запавшие глаза, и вы не можете помочиться. При выраженном обезвоживании требуется внутривенное введение жидкости с помощью капельницы (тонкой трубки, которую подсоединяют к вене) в больнице. В случае необходимости людей с кишечной инфекцией госпитализируют в инфекционный стационар.
Вы можете заранее выбрать инфекционную больницу на нашем сайте, чтобы в случае необходимости обговорить с врачом возможность госпитализации именно туда. Информация о клинике, её рейтинг и отзывы об этом учреждении помогут вам сделать правильный выбор.
Профилактика обезвоживания
В здоровом состоянии организм человека теряет до 2,5 л жидкости в сутки. А во время болезни объем жидкости увеличивается — вода выводится с жидким стулом, при высокой температуре возрастает объем секрета потовых желез и др
Поэтому крайне важно восполнять потери для предупреждения обезвоживания.
Важно понимать, что справиться с этой задачей может чистая вода, а также специальные растворы с добавлением сахара и соли. Соки, газированные сладкие напитки, крепкий кофе и другие напитки не способны восполнить объем жидкости.
Лучше не допускать сильной жажды — в момент ее появления организм уже остро нуждается в воде, поэтому старайтесь пить регулярно и систематично, небольшими объемами.
Основой профилактики при уже развивающейся диарее служит терапия основного заболевания — устранение причины расстройства
Важно следить за температурой тела, использовать симптоматическое лечение, рекомендованное врачом. При диарее, связанной с приемом антибиотиков, следует уточнить у специалиста необходимость применения пробиотиков и пребиотиков для улучшения микрофлоры кишечника.
Важно проконсультироваться с врачом по поводу обезвоживания при диарее. Могут существовать определенные ограничения, и только специалист подскажет, как справиться с проблемой.. Статья имеет ознакомительный характер
Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
Список литературы
- Малеев В. В., Плоскирева А. А. Новые направления терапии острых инфекционных диарей // Регулярные выпуски «РМЖ». — 2019. — №5. — С. 45−48.
- Осадчук М. А., Урюпин А. А., Осадчук М. М., Бурдина В. О. Диарея в терапевтической практике // Регулярные выпуски «РМЖ». — 2014. — №15. — С. 1112.
- Ющук Н. Д., Бродов Л. Е. Инфекционные диареи // Регулярные выпуски «РМЖ». — 2001. — №16. — С. 679.
- Ющук Н. Д., Андреев Д. Н., Кучерявый Ю. А. Острая диарея у взрослых: актуальность проблемы и новые возможности терапии // Инфекционные болезни: Новости. Мнения. Обучение. — 2017. — №4. — С. 99−107.
- Халиуллина С. В., Анохин В. А., Николаева И. В., Валиахметова Л. Х. Особенности острых кишечных инфекций, протекающих с синдромом обезвоживания // Практическая медицина. — 2013. — №6 (75). — С. 133−139.
Причины отравления (кишечной инфекции)
В большинстве случаев, причиной кишечной инфекции являются вирусы, бактерии и их токсины (яды), также паразиты. А источником заражения — недоброкачественная пища, которую неправильно готовили или хранили.
Например, вы можете заболеть кишечной инфекцией в результате:
- недостаточной термической обработки продуктов (особенно дичи, свинины, котлет и сосисок);
- неправильного хранения быстро портящихся продуктов, которые должны храниться при температуре ниже 5° C;
- хранения готовой пищи вне холодильника более часа;
- употребления пищи, к которой прикасался человек, страдающий поносом или рвотой;
- перекрестного заражения (распространение бактерий, например, кишечной палочки, от зараженных продуктов).
Перекрестное заражение — это причина пищевого отравления, которую часто упускают из виду. Оно происходит, когда болезнетворные бактерии распространяются между продуктами, кухонными поверхностями и бытовой техникой.
Например, вы разделывали сырое куриное мясо на доске и не помыли её, прежде чем использовать для резки продуктов, которые не будут подвергаться термической обработке (например, овощей для салата), таким образом, болезнетворные бактерии могут попасть с доски на продукты.
Перекрестное заражение возможно и в тех случаях, когда сырое мясо хранится над готовой пищей. Капающий сок с мяса пачкает продукты, лежащие ниже. Пища может быть заражена бактериями и их токсинами, вирусами и паразитами. Некоторые из распространенных источников заражения описаны ниже.
Кампилобактер — бактерия, живущая в сыром мясе (особенно в птице), некипяченом молоке и неочищенной воде. Также эту бактерию часто находят в непрожаренной куриной печени и печеночном паштете.
Инкубационный период (время между употреблением зараженной пищи и проявлением симптомов) при отравлении кампилобактерией составляет от двух до пяти дней.
Сальмонелла — бактерия, живущая в сыром мясе, дичи и неочищенной воде. Она также может попадать в молочные продукты, такие как непастеризованное молоко, и яйца.
Инкубационный период при отравлении сальмонеллой составляет 12–48 часов.
Листерия — бактерия, встречающаяся в ряде охлажденных и готовых к употреблению продуктов:
- готовые бутерброды в упаковке;
- паштет;
- масло;
- мягкие сыры, такие как бри, камамбер или другие с такой же коркой;
- мягкий сыр с плесенью;
- мясная нарезка;
- копченый лосось.
Важно употреблять все эти продукты до истечения их срока годности. Инкубационный период при отравлении листерией может сильно колебаться от двух дней до трех месяцев
Кишечная палочка — бактерия, живущая в пищеварительной системе многих животных, а также человека. Большинство штаммов этой бактерии безвредны, но некоторые могут вызывать тяжелую болезнь.
В большинстве случаев кишечная инфекция, вызванная кишечной палочкой, возникает после употребления непрожаренной говядины (особенно фарша, гамбургеров и тефтелей) или непастеризованного молока.
Инкубационный период при отравлении кишечной палочкой обычно составляет три—четыре дня, но симптомы могут проявиться и позже (до двух недель).
Вирус, наиболее часто вызывающий заболевания желудочно-кишечного тракта, — это норовирус. Он легко передается от человека к человеку, а также через пищу и воду. Источником вирусного заражения могут быть сырые ракообразные и моллюски, особенно устрицы.
Пожилым людям, беременным женщинам, маленьким детям и больным людям рекомендуется воздержаться от употребления сырых или недоваренных моллюсков, чтобы снизить риск пищевого отравления.
Паразиты. Случаи кишечной инфекции, вызванной паразитами, гораздо более распространены в развивающихся странах.Одним из распространенных видов кишечной инфекции, вызываемой паразитами, амебная дизентерия. Возбудитель болезни — амеба — одноклеточный паразит, который попадает в пищеварительную систему с загрязненной пищей, водой, плохо вымытыми фруктами и овощами. Переносчиками амеб на продукты питания могут быть домашние мухи, тараканы и другие насекомые.
Режим питания
Через 48 часов можно вводить в детское меню:
- Творожную массу, не более 20 г.
- Пюре из овощей.
- Блюда жидкой или полужидкой консистенции (обезжиренные супы).
- Продукты, богатые белком (измельчённое варёное мясо).
- Запечённые или приготовленные при помощи паровой обработки блюда.
Не заставляйте ребёнка есть против его воли!
Ребенок должен кушать не менее 7 раз в сутки через каждые 2,5 часа. Любой съеденный малышом объём пищи можно расценивать как норму. С каждым днём аппетит ребёнка будет улучшаться.
Возврат к нормальному рациону наступает через 4-5 суток после окончания рвоты. Диета и щадащий режим приёма пищи требуют соблюдения цикла в 2-3 недели после болезни.
Болит живот – поможет грелка?
Тепло маминых рук всегда согревает и обезболивает. И часто, когда у детей болит живот, поглаживание может принести облегчение. Исходя из такой практики, многие родители при боли в животе у малыша предпочитают использовать теплую грелку. Но грелка может из друга превратиться во врага, поэтому не рекомендовано прибегать к ее услугам, если малыш жалуется на боль в животе.
Родители должны понимать, что есть ряд заболеваний, например, аппендицит, при которых тепло категорически противопоказано. Воздействие теплой грелки может стать причиной ускорения воспалительного процесса, перитонита – а это уже угрожающее состояния для здоровья и жизни.
Боль в животе у детей может появляться и по причине панкреатита, и грелка не поможет вообще. Как говорят доктора, при панкреатите нужен холод, голод и покой. И в облегчении состояния поможет не теплая грелка, а пузырь со льдом. И это будет самое правильное и рациональное лечение.
Родители должны понимать, что появление боли в животе – повод для обращения к специалисту и полноценного обследования, а не экспериментов и ошибочных действий.
Обзор
Ротавирусная инфекция (ротавирусный гастроэнтерит, кишечный грипп) — это кишечная инфекция, протекающая с температурой, рвотой, поносом и иногда сопровождающаяся симптомами простуды.
Вспышки ротавирусной инфекции характерны для осенне-зимнего сезона, за что её часто называют кишечным или желудочным гриппом. На самом деле грипп и ротавирусный гастроэнтерит совершенно разные заболевания. Возбудителем последнего является ротавирус — РНК-содержащий вирус, который при большом увеличении напоминает колесо со спицами.
Ротавирус очень заразен и легко передается от больного человека к здоровому фекально-оральным путем, то есть через грязные руки. Источниками заражения также могут быть плохо вымытые продукты питания, детские игрушки, загрязненная вода. Существует возможность передачи ротавируса воздушно-капельным путем.
Восполняем потери жидкости
Принципы составления пищевого рациона должны учитывать проявления заболевания — что доминирует: рвота (острый гастрит), понос (энтерит) или же гастроэнтерит (рвота и понос). И самое главное — любой составленный рацион должен оказывать щадящее действие на воспаленную слизистую оболочку желудочно-кишечного тракта. Питьевой режим. Из-за высокой температуры и значительных потерь жидкости нарушается водно-солевой баланс, происходит сгущение крови, усиливается интоксикация — болезненное состояние организма, обусловленное действием на него вредных или токсических веществ, поступающих извне или вырабатывающихся в самом организме. Поэтому необходимо в первую очередь обеспечить ребенку обильное питье режим.
Для оральной регидратации применяют водно-солевые растворы, содержащие соль, соду, глюкозу, калий. В аптеках продаются сухие порошки для приготовления растворов — регидрон, цитраглюкосолан и пр. Содержимое пакетов растворяется в 0,5 или 1 л теплой кипяченой воды. Ребенка нужно поить раствором в течение суток, рассчитывая необходимое количество жидкости из показателей массы тела. Так, малышу до 1 года на каждый килограмм массы тела необходимо давать 150-200 мл жидкости, детям более старшего возраста — по 120-170 мл. Рассчитанный на час объем жидкости выдают ребенку каждые 5-10 минут по чайной ложке. Не стоит увеличивать дозу, так как большое количество жидкости может вызвать повторную рвоту. Водно-солевые растворы можно чередовать со сладким чаем, отваром шиповника. В остром периоде питье должно быть комнатной температуры.
Необходимо в первую очередь обеспечить ребенку обильное питье.
Регидратация проводится до тех пор, пока ребенка не перестанут беспокоить рвота и частый, изнуряющий понос. Если на фоне улучшения состояния остается диарея, то после каждого жидкого стула малышу рекомендуется давать питье из расчета 10 мл/кг. Не рекомендуется проводить так называемую водно-чайную паузу — полное исключение пищи на длительный срок. Как только ребенка перестает мучить рвота, можно предложить ему пищу.
Симптомы гастроэнтерита у детей
Основные симптомы гастроэнтерита — понос и рвота. Рвота должна прекратиться в течение 1-3 дней, а понос — через 5-7 дней, но у некоторых детей может длиться и до двух недель. У ребенка также могут быть и другие проявления, вызванные инфекцией, например, высокая температура (жар) и боль в животе.
Подобно гастроэнтериту — с рвоты и поноса — могут начинаться и более серьезные детские болезни
Чтобы вовремя заподозрить опасность и принять меры, обратите внимание на следующие тревожные симптомы:
- температура 38°C или выше у детей младше трех месяцев;
- температура 39°C или выше у детей старше трех месяцев;
- одышка, затрудненное дыхание;
- учащенное дыхание;
- изменение обычного психического состояния, например, спутанность сознания;
- ригидность затылочных мышц (невозможно приблизить подбородок к груди);
- припухлость в области большого родничка у малышей;
- появление сыпи в виде красных пятен, которые не бледнеют при надавливании;
- кровь или слизь в кале;
- зеленая рвота;
- интенсивная боль в животе;
- увеличение в размерах, припухлость живота;
- рвота дольше трех дней;
- понос дольше недели;
- симптомы обезвоживания, которые не проходят или усиливаются, несмотря на восполнение жидкости и прием раствора для пероральной регидратации.
Если вы замечаете любые из вышеперечисленных симптомов или признаков, немедленно обратитесь к педиатру или позвоните по телефону скорой помощи — 03 со стационарного телефона, 112 или 911 — с мобильного.
Гастроэнтерит может вызывать обезвоживание, что оказывается тяжелее самой инфекции
Очень важно знать симптомы обезвоживания, чтобы вы могли опознать их у своего ребенка:
- сухость во рту и глазах;
- отсутствие слез, когда ребенок плачет;
- запавшие глаза;
- раздражительность;
- более редкое мочеиспускание(реже одного раза в восемь часов);
- сонливость или замутненное сознание;
- холодные руки и ноги;
- бледность или мраморный рисунок на коже;
- впалый родничок (мягкий участок на голове младенца);
- учащенное дыхание.
- ребенок до 1 года (особенно первые 6 месяцев);
- дети, рожденные с пониженной массой тела, до 2 лет;
- жидкий стул был 5 и более раз за сутки;
- рвота была 2 и более раз за сутки;
- принятое питье тут же выходит со рвотой, ребенок не может удерживать жидкость;
- малыш отказывается от грудного молока.
Что готовить для восстановления работы желудка
Для нормального функционирования иммунной системы и способности организма противостоять атакам патогенов необходимо ежедневно обеспечивать оптимальное поступление макро- и микронутриентов. Потребности в них во время болезни значительно возрастают. Поэтому диета на основе правильно составленного меню не только не навредит во время болезни, но и поможет быстрее выздороветь.
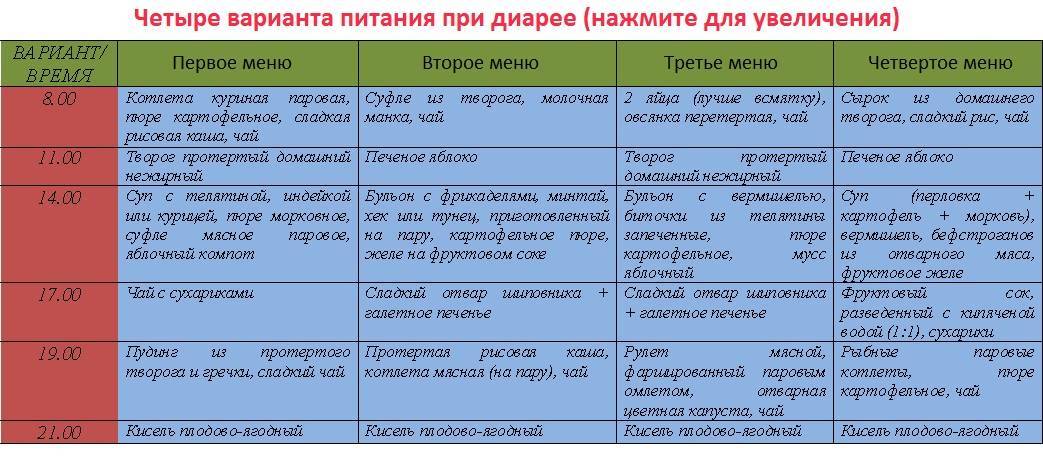
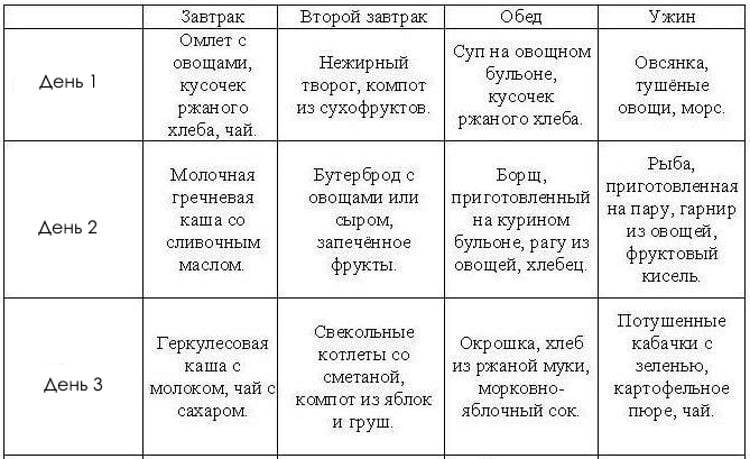
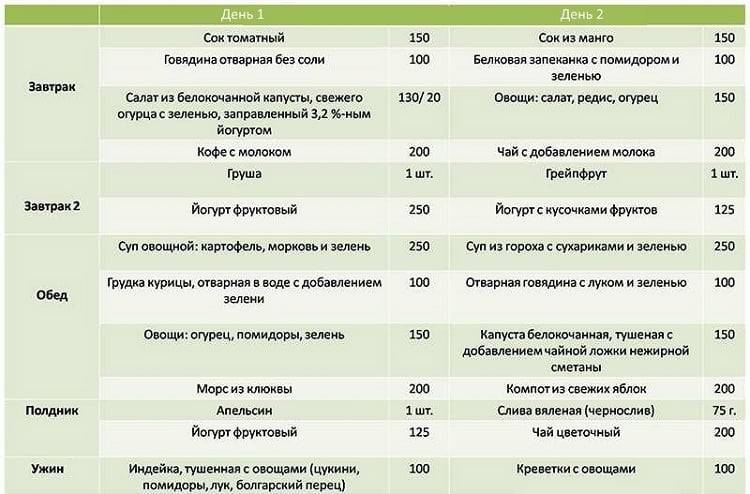
Основными принципами диеты при расстройствах ЖКТ являются частое дробное питание не менее 5 раз в день, щадящие способы приготовления пищи и использование продуктов, способствующих нормализации работы ЖКТ. Мы подготовили несколько полезных рецептов.
Мясные зразы, фаршированные омлетом
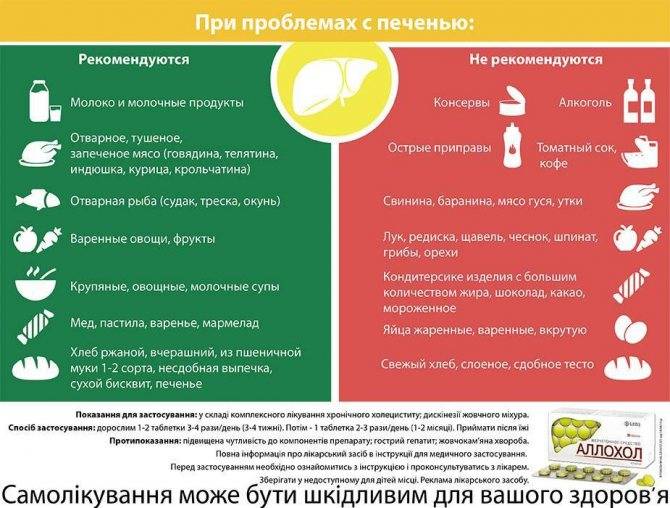
При расстройствах кишечника следует отказаться от острой, жареной, жирной пищи, фастфуда, переработанных мясных продуктов, консервов, а также от сладких газированных напитков, коммерческих соков. Основой рациона должны стать блюда, приготовленные на пару или способом варки. При этом упор нужно делать на высокобелковые продукты с богатым витаминно-минеральным составом.
Для приготовления понадобятся:
- говяжья вырезка – 300 г;
- черствый белый хлеб – 40 г;
- молоко – 100 мл;
- яйцо – 1 шт.;
- соль по вкусу;
- сливочное масло – 5 г.
Для начала приготовьте омлет: яйцо нужно взбить с молоком, слегка присолить. Выпекать лучше на сухой сковороде с антипригарным покрытием на среднем огне под крышкой. Если такой посуды нет, дно сковороды можно слегка смазать растопленным сливочным маслом. Готовый омлет следует охладить и порубить на небольшие кусочки.
Белый хлеб размочите в молоке, отожмите. Мясо с размоченным хлебом дважды пропустите через мясорубку – чем мельче кусочки говядины, чем более гомогенизированная консистенция фарша, тем лучше. Посолите, хорошо вымешайте.
Из фарша сформуйте лепешки, в середину положите в качестве начинки омлет, края лепешки тщательно защипайте. Готовьте мясные зразы, фаршированные омлетом, на пару (в пароварке, мультиварке, в сотейнике под крышкой, используя специальные вставки для готовки на пару). Время приготовления – 40 минут.
Рыбные кнели
Омега-3 полиненасыщенные жирные кислоты полезны и незаменимы для здорового организма. А для болеющего особенно. Они обладают противовоспалительными свойствами и благотворно влияют на иммунные возможности организма. Не так давно появились исследования, которые указывают, что омега-3 жирные кислоты способны подавлять вирусную активность в организме. Ключевой источник ценного продукта – рыба. Включать ее в меню при диарее, рвоте или других проблемах с ЖКТ также можно.
Для приготовления понадобятся:
- филе рыбы (судака, трески, хека, минтая и др.) – 300 г;
- черствый белый хлеб – 30 г;
- растопленное сливочное масло – 3 ч.л.;
- сливки – 90 мл;
- щепотка соли.
Хлеб размочить в сливках. Рыбное филе пропустить через мясорубку, смешать с размоченным и отжатым белым хлебом. Сформовать небольшие кнели (размером с крупный грецкий орех). В течение 5 минут отварить в кипящей, слегка подсоленной воде. На гарнир можно подать гречневую, овсяную или перловую кашу, приготовленную на воде.
Рисовый суп на черничном настое
Традиционный «дедовский» рецепт при диарее и рвоте – рисовая каша на завтрак, обед и ужин – не лучший совет. Эта пища слишком тяжела, если есть проблемы с нарушением работы ЖКТ. То ли дело рисовый отвар! Его можно пить для профилактики обезвоживания. Но также на основе рисового отвара можно готовить полезные при расстройстве ЖКТ блюда.
Для приготовления 1 порции понадобятся:
- длиннозерный рис – 30 г;
- сушеная черника – 40 г;
- вода – 750 мл;
- сахар – 1 ч.л.;
- лимонный сок – 1 ст.л.;
- белый хлеб – 100 г.
Перед приготовлением рис промыть. Варить в 400 мл воды до готовности и вместе с оставшимся отваром протереть через мелкое сито. В оставшихся 350 мл воды сварить предварительно вымытую сушеную чернику, оставить в кастрюле, не сливая воду, для настаивания на 30 минут. Затем черничный настой следует процедить через мелкое сито или сложенную в несколько слоев чистую марлю, добавить в полученную жидкость протертый рис, сахар и лимонный сок.
На сковороде без добавления масла подсушить нарезанный кубиками белый хлеб. Гренки подавать с супом.
Выводы
Задача детской диеты при пищевых отравлениях — восстановить функционирование кишечника и поддержать ослабленный организм. Реабилитация бывает долгой и сложной, но процесс выздоровления можно ускорить правильным подбором продуктов. Кормите ребёнка маленькими порциями, жидкой (полужидкой) пищей, соблюдайте режим приёма пищи и обильно поите. Сбалансированное питание и продуманное меню избавят от неприятных симптомов и восполнят дефицит полезных веществ, необходимых для полного выздоровления.
Видео «Диета ребенка после пищевого отравления»
Предыдущая запись Как правильно выбрать тюбинг-ватрушку для ребенка
Следующая запись Почему малыш в 4 месяца плохо держит голову