SQLITE NOT INSTALLED
Профилактика ротавирусной инфекции
Основная роль в профилактике ротавирусной инфекции принадлежит правилам гигиены. Учитывая способы распространения и передачи вируса необходимо тщательно мыть руки после посещения туалета, прогулки на улице, перед едой.
Важно следить за чистотой детских игрушек, посуды, пустышек и других предметов, которые ребенок может попробовать на вкус. В разгар сезонных вспышек инфекций по возможности не берите с собой детей до 3 лет, когда посещаете места большого скопления людей
Путешествуя за границей, не пейте сырую и бутилированную воду сомнительного происхождения. Не употребляйте напитки со льдом. Тщательно мойте фрукты и овощи.
Если в доме есть больной ротавирусом важно обеспечить правила карантина, так как в первые дни болезни человек очень заразен. У заболевшего должно быть отдельное помещение, личные средства гигиены (полотенце, зубная щетка) и собственная столовая посуда
В комнате, где находится больной нужно ежедневно проводить влажную уборку, проветривать. Тару, в которую собираются выделения больного, необходимо тщательно промывать горячей водой с мылом.
Для детей разработаны меры специфической профилактики ротавирусного гастроэнтерита — вакцинация. В России зарегистрирована вакцина Ротатек. Это препарат, содержащий живые ослабленные ротавирусы пяти наиболее распространенных типов. Вакцину применяют только у детей, рекомендованный период вакцинации от 1,5 до 8 месяцев. Вакцинация старших детей и взрослых считается нецелесообразной, так как с возрастом человек инфицируется этими типами вируса естественным путем и восприимчивость к ротавирусной инфекции снижается.
Вакцина закапывается в рот малышу в 6 недель, затем троекратно с интервалом в 10-14 недель вакцинацию повторяют. Сейчас прививка от ротавирусного гастроэнетрита введена в Национальный календарь профилактических прививок по эпидемическим показаниям. То есть её можно сделать бесплатно при высоком риске заражения. По желанию прививку можно сделать за свой счет в любое время.
Причины отравления (кишечной инфекции)
В большинстве случаев, причиной кишечной инфекции являются вирусы, бактерии и их токсины (яды), также паразиты. А источником заражения — недоброкачественная пища, которую неправильно готовили или хранили.
Например, вы можете заболеть кишечной инфекцией в результате:
- недостаточной термической обработки продуктов (особенно дичи, свинины, котлет и сосисок);
- неправильного хранения быстро портящихся продуктов, которые должны храниться при температуре ниже 5° C;
- хранения готовой пищи вне холодильника более часа;
- употребления пищи, к которой прикасался человек, страдающий поносом или рвотой;
- перекрестного заражения (распространение бактерий, например, кишечной палочки, от зараженных продуктов).
Перекрестное заражение — это причина пищевого отравления, которую часто упускают из виду. Оно происходит, когда болезнетворные бактерии распространяются между продуктами, кухонными поверхностями и бытовой техникой.
Например, вы разделывали сырое куриное мясо на доске и не помыли её, прежде чем использовать для резки продуктов, которые не будут подвергаться термической обработке (например, овощей для салата), таким образом, болезнетворные бактерии могут попасть с доски на продукты.
Перекрестное заражение возможно и в тех случаях, когда сырое мясо хранится над готовой пищей. Капающий сок с мяса пачкает продукты, лежащие ниже. Пища может быть заражена бактериями и их токсинами, вирусами и паразитами. Некоторые из распространенных источников заражения описаны ниже.
Кампилобактер — бактерия, живущая в сыром мясе (особенно в птице), некипяченом молоке и неочищенной воде. Также эту бактерию часто находят в непрожаренной куриной печени и печеночном паштете.
Инкубационный период (время между употреблением зараженной пищи и проявлением симптомов) при отравлении кампилобактерией составляет от двух до пяти дней.
Сальмонелла — бактерия, живущая в сыром мясе, дичи и неочищенной воде. Она также может попадать в молочные продукты, такие как непастеризованное молоко, и яйца.
Инкубационный период при отравлении сальмонеллой составляет 12–48 часов.
Листерия — бактерия, встречающаяся в ряде охлажденных и готовых к употреблению продуктов:
- готовые бутерброды в упаковке;
- паштет;
- масло;
- мягкие сыры, такие как бри, камамбер или другие с такой же коркой;
- мягкий сыр с плесенью;
- мясная нарезка;
- копченый лосось.
Важно употреблять все эти продукты до истечения их срока годности. Инкубационный период при отравлении листерией может сильно колебаться от двух дней до трех месяцев
Кишечная палочка — бактерия, живущая в пищеварительной системе многих животных, а также человека. Большинство штаммов этой бактерии безвредны, но некоторые могут вызывать тяжелую болезнь.
В большинстве случаев кишечная инфекция, вызванная кишечной палочкой, возникает после употребления непрожаренной говядины (особенно фарша, гамбургеров и тефтелей) или непастеризованного молока.
Инкубационный период при отравлении кишечной палочкой обычно составляет три—четыре дня, но симптомы могут проявиться и позже (до двух недель).
Вирус, наиболее часто вызывающий заболевания желудочно-кишечного тракта, — это норовирус. Он легко передается от человека к человеку, а также через пищу и воду. Источником вирусного заражения могут быть сырые ракообразные и моллюски, особенно устрицы.
Пожилым людям, беременным женщинам, маленьким детям и больным людям рекомендуется воздержаться от употребления сырых или недоваренных моллюсков, чтобы снизить риск пищевого отравления.
Паразиты. Случаи кишечной инфекции, вызванной паразитами, гораздо более распространены в развивающихся странах.Одним из распространенных видов кишечной инфекции, вызываемой паразитами, амебная дизентерия. Возбудитель болезни — амеба — одноклеточный паразит, который попадает в пищеварительную систему с загрязненной пищей, водой, плохо вымытыми фруктами и овощами. Переносчиками амеб на продукты питания могут быть домашние мухи, тараканы и другие насекомые.
Как делать зелье от тошноты?
Одного-единственного народного средства от тошноты нет, поскольку причин у данного симптома великое множество. И фитотерапевты, и целители-травники предлагают несколько способов, как делать зелье от тошноты.
Первое снадобье готовят из корней валерианы лекарственной (1 ст. ложка), перечной мяты (2 ст. ложки), цветков ромашки аптечной (2 ст. ложки) и корневищ лапчатки прямостоячей (3 ст. ложки). Смешав растения в указанных количествах, нужно взять столовую ложку этой смеси и заварить 200 мл крутого кипятка и настоять в течение 1,5-2 часов. После процеживания настоя его следует трижды в день принимать перед едой – по 50 мл на один прием.
Для приготовления еще одного настоя надо взять столовую ложку сухого корня цикория и две столовые ложки сухих листьев жгучей крапивы, запарить их в 250 мл кипятка, плотно закрыть емкость и настоять до остывания. Употреблять по две столовые ложки трижды в день (за 20-25 минут до приема пищи).
Хотя проблемами тошноты и рвоты занимается отдельная область медицины – эметология, мы постарались рассказать, что делать при тошноте в различных случаях.
Лечение гастроэнтерита у детей
Обычно детей со рвотой и поносом можно лечить дома. В большинстве случаев гастроэнтерит (кишечный грипп) проходит через 5—7 дней.
Ухаживая за своим ребенком, примите меры для предотвращения распространения инфекции. Не пускайте ребенка в детский сад или школу в течение по меньшей мере двух суток после последнего эпизода поноса или рвоты.
Диета при гастроэнтерите.
Голодание не поможет быстрее прекратить понос и даже может продлить его. Не рекомендуется пить соки или газированные напитки, так как они могут усилить понос.
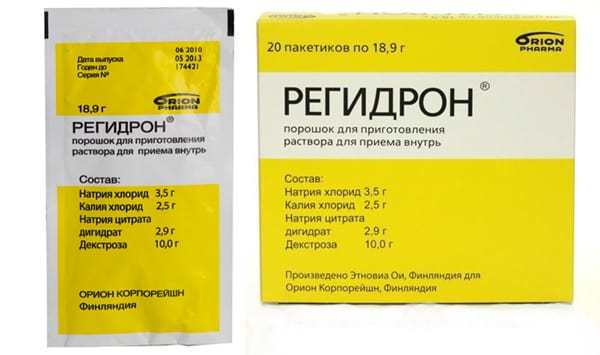
Пероральная регидратация. Если у вашего ребенка имеются признаки обезвоживания, помимо вышеуказанных рекомендаций, желательно использовать для отпаивания специальные средства для пероральной регидратации. Обычно они выпускаются в пакетиках и их можно купить в аптеке без рецепта. Растворите порошок в воде, согласно инструкции. Этот раствор помогает восстановить запас соли, глюкозы и других важных минералов, которые ребенок теряет вместе с жидкостью.
Если после того как ребенок выпил раствор, его вырвало, подождите 5–10 минут и дайте ему еще раствора. Пусть он пьет медленно, хороший способ — давать ему ложку раствора каждые несколько минут. Свяжитесь с педиатром, если каждый раз после приема раствора вашего ребенка рвет.
Как правило, рекомендуется давать ребенку раствор для пероральной регидратации каждый раз, когда из него выходит большой объем водянистого стула. Объем раствора будет зависеть от роста и веса ребенка. Проконсультируйтесь, какой объем раствора давать вашему ребенку, с врачом или фармацевтом. Также рекомендуемая дозировка указана в инструкции по применению. Прочитайте подробнее о лечении обезвоживания.
Другие методы лечения гастроэнтерита. Если ваш ребенок испытывает боль и у него повышена температура, дайте ему парацетамол. Маленьким детям может быть проще проглотить парацетамол в жидком виде, чем в таблетках. Детям до 16 лет не следует давать аспирин.
Как правило, средства от рвоты (противорвотные) и поноса при гастроэнтерите детям не рекомендуются , так как они могут иметь побочные эффекты.
Для лечения гастроэнтерита (кишечного гриппа) у детей также обычно не применяются антибиотики, так как в большинстве случаев болезнь имеет вирусную природу. Даже рвота и понос, вызванные бактериальной инфекций обычно проходят без антибиотиков. Самостоятельное использование антибиотиков для лечения легких вариантов гастроэнтерита повышает риск устойчивости микробов к антибиотикам. Лекарства из этой группы принимают только по назначению врача, в тяжелых случаях гастроэнтерита.
Госпитализация, как правило, рекомендуется лишь в случае, если у ребенка есть признаки сильного обезвоживания, в том числе следующие:
- притупление сознания, например, сонливость или невосприимчивость к окружающей обстановке;
- учащенное сердцебиение;
- учащенное дыхание;
- слабый пульс.
Если Вы все-таки заболели COVID-19
Важно сообщить врачу, проводящему терапию COVID-19, об имеющемся у Вас хроническом заболевании, а также о принимаемых лекарственных препаратах. Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами
Это позволит врачу выбрать наиболее безопасное для Вас лечение, избежать назначения лекарств, которые могут неблагоприятно взаимодействовать с постоянно принимаемыми Вами препаратами.
Если у Вас хроническое заболевание печени, при инфицировании COVID-19 следует избегать передозировки парацетамола (не более 2 грамм в сутки), а также минимизировать прием нестероидных противовоспалительных препаратов. Не отменять постоянно получаемое по поводу заболевания печени лечение, обсудить с лечащим врачом добавление препарата урсодезоксихолиевой кислоты для профилактики и лечения лекарственного повреждения печени.
Если у Вас аутоиммунное заболевание печени или кишечника, врачи рекомендуют продолжать постоянно принимаемую терапию, но прием таких препаратов как азатиоприн, метотрексат может быть временно приостановлен.
Если у Вас ГЭРБ, , то среди антисекреторных препаратов надо отдать предпочтение рабепразолу или пантопрозолу — более безопасным в плане риска лекарственных взаимодействий
Важно избегать или минимизировать прием нестероидных противоспалительных препаратов. Врачи в период заболевания COVID-19 для профилактики осложнений рекомендуют дополнительно принимать препараты, обладающие защитным действием на слизистую оболочку пищевода и желудка (ребамипид и др)
Что делать при тошноте при беременности?
В смысле этиологии это, пожалуй, наиболее простой случай, поскольку во время беременности с данной проблемой приходится сталкиваться большинству женщин. Но чаще всего тошнота при гестации не имеет никакого отношения к гастроэнтерологическим заболеваниям. Тошнота и другие неприятные желудочные «сюрпризы» — следствие изменений в гормональной сфере беременных. С одной стороны, повышается уровень эстрогена, прогестерона и кортизона, которые уменьшают интенсивность сокращения мышечных тканей брюшной полости. С другой, происходит временное сокращение выработки слизистой желудка и поджелудочной железой пищеварительного гормона гастрина, а ближе к середине беременности и регулирующего моторику ЖКТ полипептидного гормона мотилина.
В любом случае не стоит прибегать к помощи лекарств. В период вынашивания ребенка даже обычные мятные таблетки, применяемые для снятия тошноты и предупреждения рвоты, могут навредить. Успокаивающая желудок перечная мята содержит β-ситостерол – растительный стерин, который снижает всасывание холестерина в кишечнике и выводит его из организма. А понижение уровня холестерина у беременной грозит не только рождением недоношенного ребенка, но и отрицательно сказывается на развитии его мозга. Кроме того, мятные таблетки от тошноты противопоказано применять при пониженном артериальном давлении.
Поэтому бороться с тошнотой во время беременности нужно безопасными способами: мелкими глотками выпивать утром (на пустой желудок) 150-200 мл обычной воды; после пробуждения – лежа в постели — съедать ржаной сухарик; пить зеленый чай с имбирем и клюквенный морс; держать во рту ломтик лимона или грызть тыквенные семечки.
Кстати, практически такой же совет дается и тем женщинам, которых интересует, что делать при тошноте при месячных.
Что делать при тошноте у ребенка?
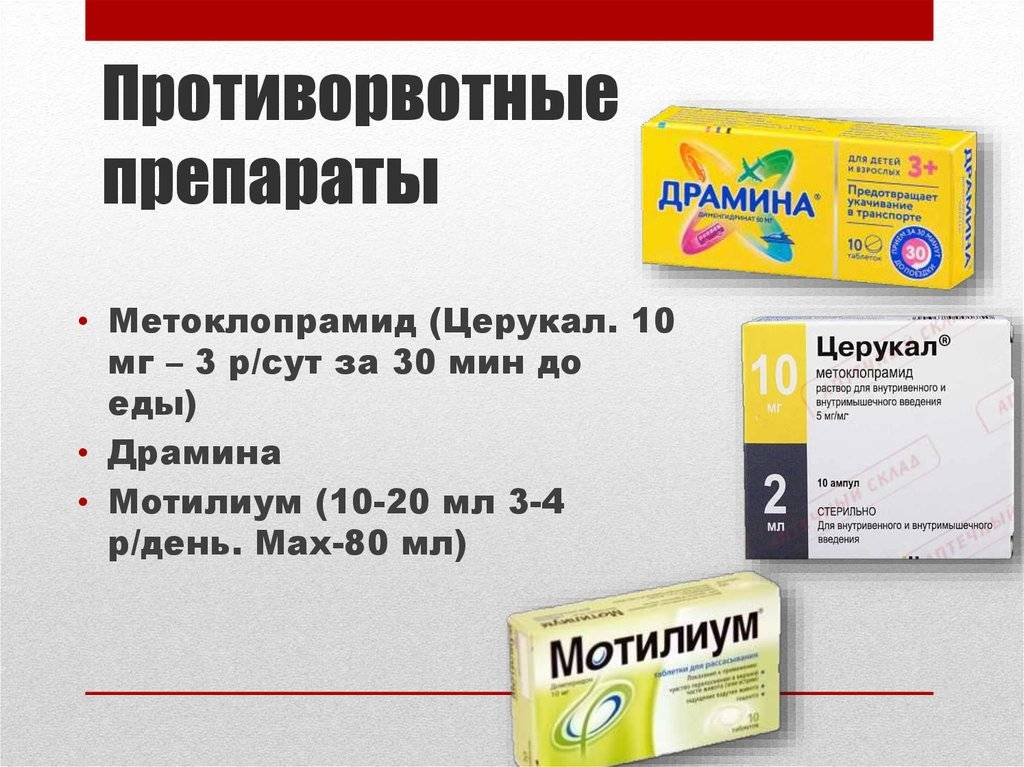
Родители должны знать, что делать при тошноте у ребенка, и при этом помнить, что чувствительность рецепторов вестибулярного аппарата у детей чрезвычайно высокая и постепенно снизится и стабилизируется только к 12-13-ти годам. Вот почему детей часто «укачивает» в транспорте. За полчаса до начала поездки дать ребенку препарат (таблетки по 50 мг) против тошноты при морской и воздушной болезни Драмина (также выпускается под названием Сиэль), который уже через 25 минут после приема начинают действовать, и их действие продолжается в среднем 4-4,5 часа. Детям 2-6 лет дают четвертую часть или половину таблетки, детям 7-12 лет – половину или же целую таблетку.
Детей часто тошнит при наличии глистов — гельминтозе. В тяжелых случаях кроме тошноты, рвоты, боли в животе и запора могут проявляться головокружения, головная боль и даже нервный тик. Чтобы поставить диагноз и вылечить ребенка необходимо обращаться к врачу, который назначит сдачу анализа кала, а по его результатам – соответствующие противоглистные средства.
Чем лечить морскую болезнь?
Укачивание – это комплекс симптомов гиперактивности лабиринта во время путешествия на машине или автобусе. Чаще всего это проблема детей, хотя бывает, что страдают и взрослые, особенно женщины.
Лекарства от укачивания нет, но есть меры, которые можно использовать для предотвращения или уменьшения симптомов. Иногда достаточно глотка воды, жевательной резинки, сосания леденца (желательно мятного, но не сладкого), открытия окна или короткой остановки. Если этого недостаточно, то потребуются фармацевтические препараты, содержащие дифенгидрамин.
Профилактические меры во время укачивания
Тиэтилперазин
Активным веществом с широким спектром применения также является тиэтилперазин. Обладает противорвотным эффектом, уменьшает выраженность тошноты и, воздействуя на координационные центры ретикулярной системы, снижает выраженность дисбалансов. Действие связано с угнетением рвотного центра головного мозга и зоны рвоты продолговатого мозга, а также со снижением чувствительности парасимпатических и сенсорных нервов.
Тиэтилперазин выпускается в форме таблеток или суппозиториев. Применяется при симптоматическом лечении тошноты и рвоты различного происхождения, при лабиринтных расстройствах, в случае болезни Меньера и головокружения, связанного с нарушением мозгового кровообращения или сотрясением мозга, а также при укачивании.
Побочные эффекты? Препарат снижает способность к концентрации внимания и вызывает сонливость
Следует соблюдать осторожность при управлении транспортными средствами или работе с механизмами, так как препарат может задерживать реакцию водителя. Кроме того, тиэтилперазин может вызвать сухость во рту, учащенное сердцебиение, низкое кровяное давление, дисфункцию печени, желтуху, головокружение и головную боль
Профилактика кишечной инфекции (пищевого отравления)
Лучший способ избежать кишечной инфекции — тщательно соблюдать пищевую гигиену. Для профилактики отравления нужно тщательно мыть, готовить и правильно хранить продукты питания.
Надежный способ предотвратить кишечную инфекцию — помнить о четырех правилах:
- соблюдать чистоту на кухне;
- правильно готовить пищу;хранить продукты питания охлажденными;
- избегать перекрестного заражения.
Также для профилактики отравления рекомендуется соблюдать правила хранения, указанные на упаковке, и не употреблять в пищу просроченные продукты. Всегда следуйте этим правилам, так как по внешнему виду и запаху пищи не всегда удается заподозрить её порчу.
Соблюдение чистоты на кухне
Вы можете предотвратить распространение болезнетворных бактерий и вирусов, тщательно соблюдая правила личной гигиены и поддерживая чистоту рабочих кухонных поверхностей и столовых приборов.
Для профилактики кишечных инфекций регулярно мойте руки с мылом и теплой водой, особенно в следующих случаях:
- после туалета;
- после того как трогали руками сырое мясо;
- перед приготовлением пищи;
- после того как прикасались к мусорному ящику;
- после того как трогали домашних животных.
Никогда самостоятельно не готовьте пищу, если у вас:
- расстройство желудка, например, понос или рвота;
- язвы или порезы (если они не закрыты водонепроницаемой повязкой) Приготовление пищи
Для профилактики кишечной инфекции важно правильно готовить пищу, особенно мясо: птицу, свинину, котлеты и сосиски. Это позволит избежать заражения болезнетворными бактериями, например, листериями и сальмонеллами
Продукты должны подвергаться достаточной термической обработке, так чтобы они как следует прогрелись не только по поверхности, но и в середине. Чтобы убедиться, что мясо готово, проткните его ножом в самом толстом месте. Если сок не розовый и не красный, а прозрачный — мясо готово. Некоторые виды мясных блюд, например, большие куски мяса, зажаренные целиком (кроме мясных рулетов) и стейки из говядины или баранины, могут быть сырыми внутри, даже если они хорошо поджарены снаружи.
Для профилактики кишечной инфекции, разогревая еду, следите, чтобы она была полностью прогрета и дымилась. Не разогревайте еду больше одного раза.
Хранение продуктов питания
Некоторые продукты нужно хранить при определенной температуре, чтобы не допустить развития и размножения болезнетворных бактерий и кишечной инфекции. Всегда читайте инструкцию по хранению на упаковке.
Температура в холодильнике должна составлять 0–5° C.
Если продукты, которые нужно хранить в холодильнике, оставить при комнатной температуре, в них может развиться опасное количество бактерий, что вызовет пищевое отравление.
Для профилактики кишечной инфекции, остатки приготовленной пищи нужно быстро охлаждать, в идеале, в течение одного—двух часов и убирать в холодильник или морозильную камеру. Если разделить эту еду на небольшие порции и разложить их по отдельным контейнерам, она остынет быстрее.
Перекрестное заражение
Перекрестное заражение происходит тогда, когда бактерии переносятся с одних продуктов (обычно сырых) на другие. Оно может быть двух типов:
- прямое — когда один продукт прикасается к другому или окунается в него;
- опосредованное — когда бактерии попадают на продукты с ваших рук, рабочих поверхностей, бытовых или столовых приборов.
Для профилактики перекрестного заражения и кишечной инфекции:
- всегда мойте руки после того, как прикасались к сырому мясу;
- храните сырые и готовые к употреблению продукты отдельно друг от друга;
- храните сырое мясо в герметичных контейнерах в нижней части холодильника, чтобы его сок не капал на другие продукты;
- используйте отдельные разделочные доски для сырых и готовых к употреблению продуктов или тщательно мойте доску, прежде чем резать на ней другой продукт;
- тщательно мойте ножи и другие столовые приборы, которые вы использовали при приготовлении сырых продуктов.
Как себя вести в период пандемии пациенту с хроническим заболеванием печени и желудочно-кишечного тракта?
В связи с риском более тяжелого течения COVID-19 и развития обострения заболевания пациентам, имеющим хронические заболевания органов пищеварения, необходимо особенно тщательно соблюдать все санитарно-эпидемиологические меры для снижения риска инфицирования.
Таким пациентам показано проведение профилактической вакцинации. Исключение составляют больные аутоиммунными заболеваниями (такими как аутоиммунный гепатит, болезнь Крона, язвенный колит, аутоиммунный панкреатит). В таких случаях пациенту рекомендуется проконсультироваться со специалистом перед принятием решения о вакцинации.
К наиболее уязвимым категориями больных, имеющих более высокий риск осложнений в связи с развитием COVID-19, относятся:
- пациенты с циррозом печени (особенно декомпенсированным), раком печени, пациенты после трансплантации печени
- пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивную (то есть подавляющую иммунные реакции) терапию
- пациенты с неалкогольной , поскольку у них, как правило, имеются такие факторы риска тяжелого течения COVID-19 как ожирение, , гипертония
- пациенты, имеющие тяжелые эрозивно-язвенные поражения слизистой оболочки пищевода, желудка
Все пациенты групп риска в период пандемии должны продолжать лечение своего основного заболевания, согласованное с лечащим врачом.
В частности, должна быть продолжена терапия противовирусными препаратами хронического гепатита В и С. В случаях впервые выявленного в период пандемии вирусного гепатита противовирусная терапия может быть назначена. Следует иметь в виду информацию, что некоторые противовирусные препараты (софосбувир и другие), применяющиеся для лечения вирусного гепатита, как показали исследования, оказывают подавляюще действие на COVID-19. Возможность начала противовирусной терапии или целесообразность отложить ее проведение на постэпидемический период необходимо согласовать с лечащим врачом- гепатологом.
Пациенты с аутоиммунными заболеваниями, получающие иммуносупрессивные препараты (преднизолон, азатиоприн, метотрексат, биологические препараты моноклональных антител и др), должны продолжать лечение, не снижая дозировок и не предпринимая самостоятельных попыток отмены лечения. Наиболее важным для больного является поддержание ремиссии аутоиммунного заболевания. К тому же эта иммуносупрессивная терапия в случаях инфицирования снижает риск развития наиболее тяжелой формы COVID-19, сопровождающейся так называемым цитокиновым штормом.
Особую группу риска представляют больные жировой болезнью печени
Для них критически важно в период пандемии соблюдение диеты с ограничением простых углеводов (мучного, сладкого), соли, ограничение калорийности пищи, исключение алкоголя, регулярные физические нагрузки и продолжение тщательного контроля и , гипертонии
Пациентам, страдающим (), хроническим , язвенной болезнью, в условиях пандемии надо согласовывать с лечащим врачом возможность отложить проведение дополнительных (например, теста на хеликобактер) и плановых (в том числе ) исследований. Рекомендованная терапия антисекреторными и защищающими слизистую препаратами должна быть продолжена. Терапию, направленную на устранение хеликобактерной инфекции с применением антибактериальных препаратов, врач может назначить только по срочным показаниям. В большинстве случаев ее целесообразно отложить до разрешения эпидемиологической ситуации. Это связано с тем, что применение антибактериальной терапии связано с некоторым снижением иммунной защиты, с развитием устойчивости к антибиотикам, что в период пандемии нежелательно.
Что делать при тошноте после алкоголя?
Даже те, кто часто сталкивается с этой проблемой, не всегда имеют четкое представление о том, что делать при тошноте с похмелья.
В первую очередь, следует вызвать рвоту и принять сорбент (активированный уголь). Однако облегчение сразу может и не наступить, так как этанол, вернее, токсичный для организма продукт его метаболизма – ацетальдегид – находится в печени и продолжает расщепляться до уксусной кислоты и притом еще и выводит из печени магний.
Для нейтрализации ацетальдегида можно принять таблетку Цитрата магния, или накапать 25-30 капель настойки пустырника, или съесть ложку темного (гречишного) меда, или выпить чашку какао. Хорошо помогает при тошноте после алкоголя янтарная кислота: растворить 250 мг в воде и выпить.
Благодаря наличию молочной кислоты эффективен кефир и рассол, но, в принципе, подойдет любой кислый сок, так как лимонная кислота тоже способствует снятию похмельного синдрома.
Что делать при тошноте после наркоза?
Что делать при тошноте после наркоза, точно знают врачи-анестезиологи, которые и не скрывают, что тошноту и рвоту вызывают именно средства для обезболивания.
Проводя анестезию, специалисты применяют соответствующие фармакологические препараты для снятия тошноты после наркоза в условиях стационара – Тиэтилперазин (вводится внутримышечно за полчаса до окончания полосных операций), Дроперидол, Скополамин, Метацин (при абдоминальной лапароскопии), Прометазин (после оперативного вмешательства на среднем ухе).
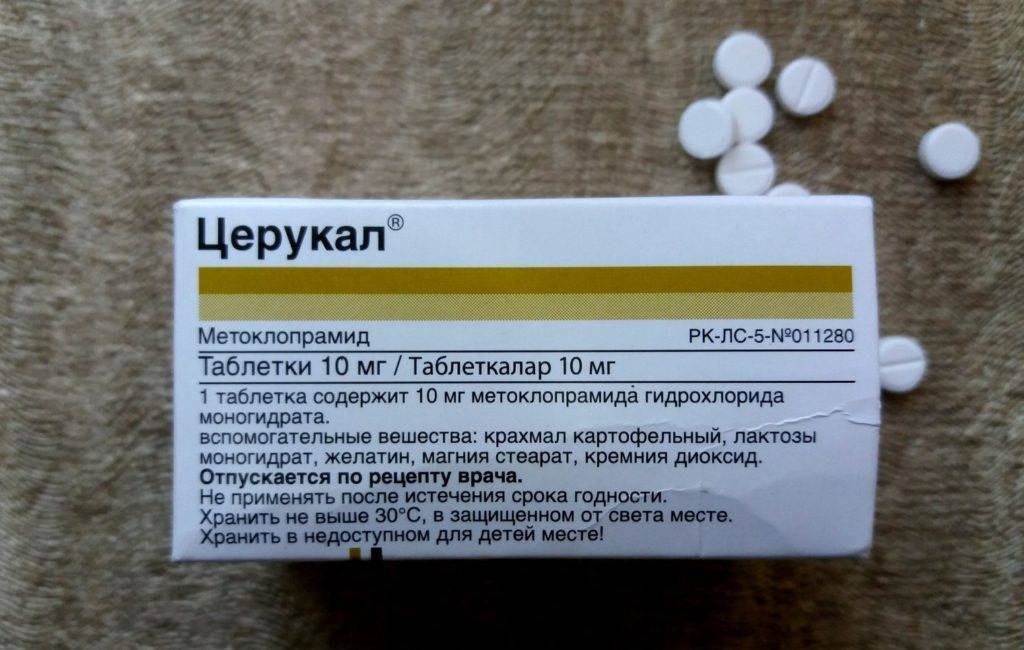
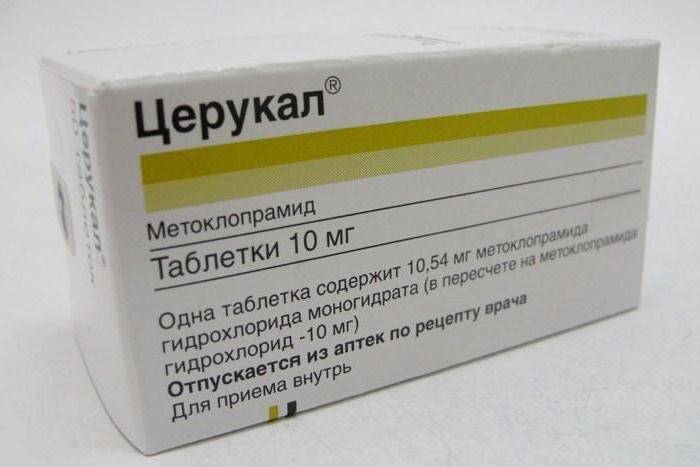
Если для общего наркоза применялись морфин, промедол, фентанил, суфентанил и другие наркотические анальгетики, то от последующей тошноты превентивно в вену вводится Метоклопрамид. За час до начала операции на органах брюшной полости анестезиологи вводят пациентам Ондансетрон – чтобы после наркоза у них не было тошноты и рвоты.
Также хорошо известно, что делать, чтобы прошла тошнота после выхода из ингаляционного наркоза (с применением Фторотана или Энфлурана). И лучше всего в этом случае помогает водный раствор гидроксида аммония – знакомый каждому нашатырный спирт. При вдыхании его паров происходит раздражение рецепторов слизистой оболочки дыхательных путей и нейронов тройничного нерва, иннервирующего практически все мышцы лица и слизистые носоглотки. Таким образом, сигнал оказывается в продолговатом мозгу и вызывает рефлекторную стимуляцию дыхательного, сосудодвигательного и рвотного центров головного мозга. В результате — вдыхание нашатыря гасит тошноту и купирует рвотные позывы.