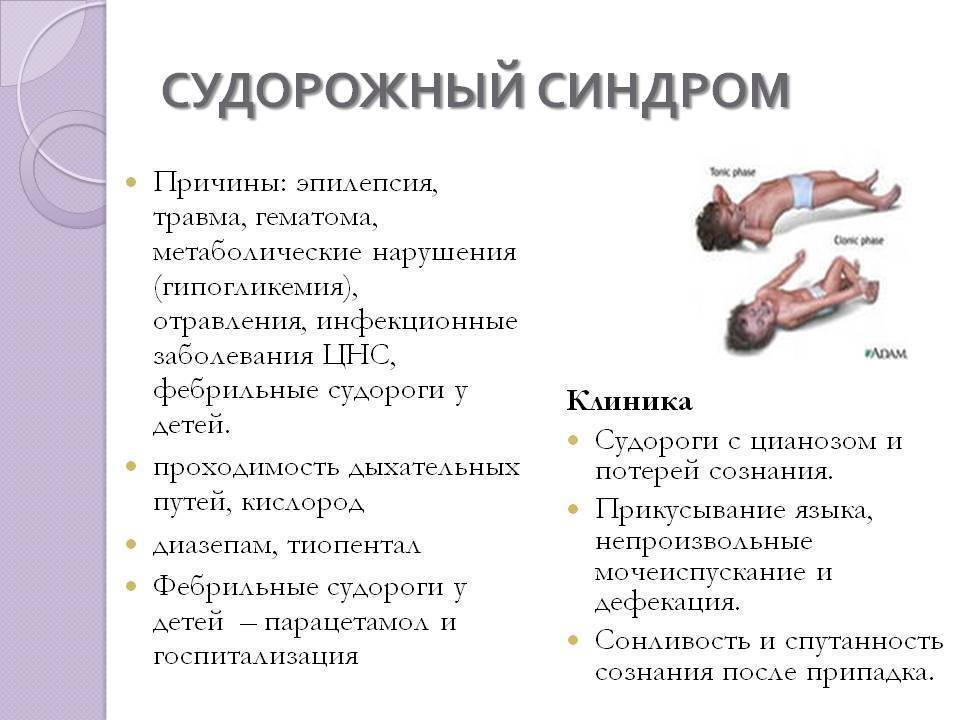
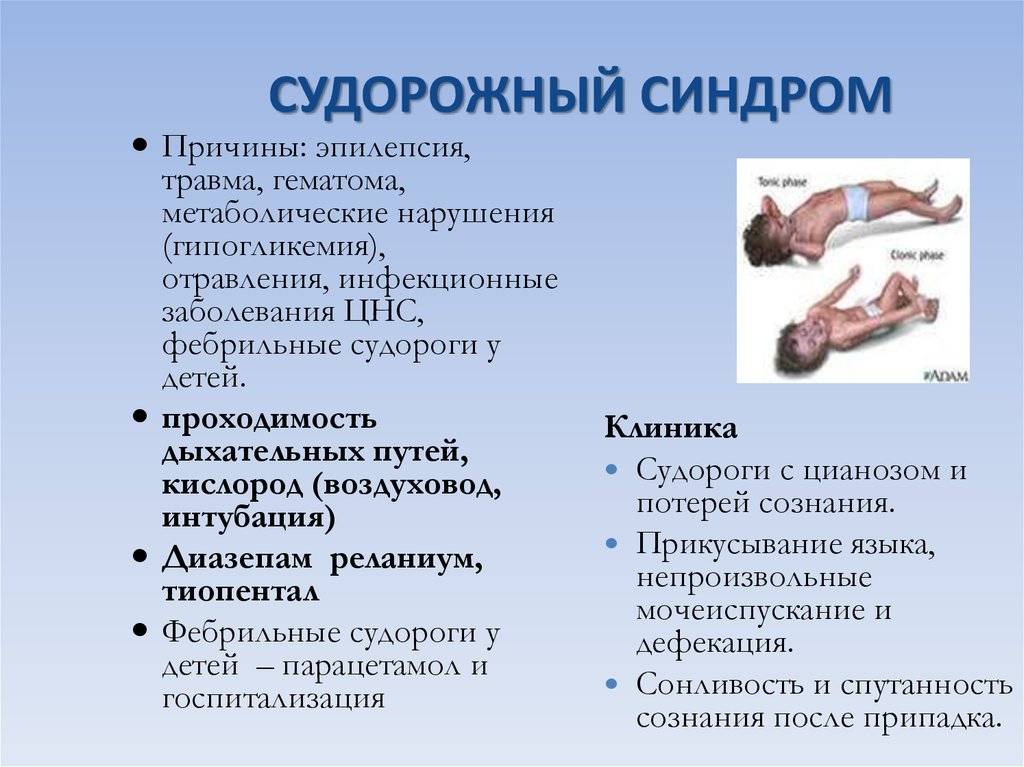
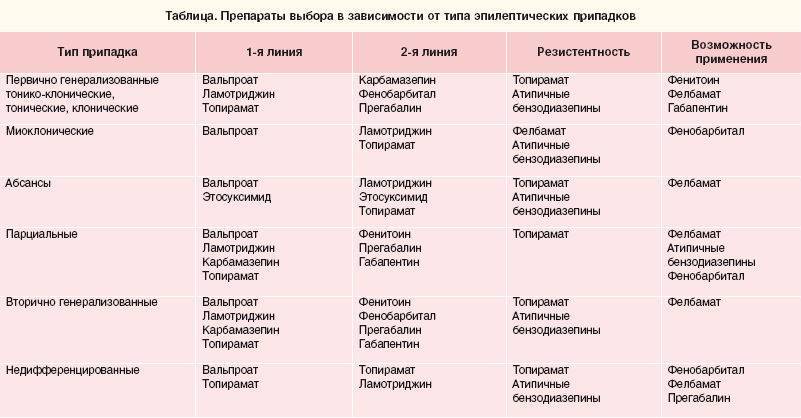
Компьютер и телевизор
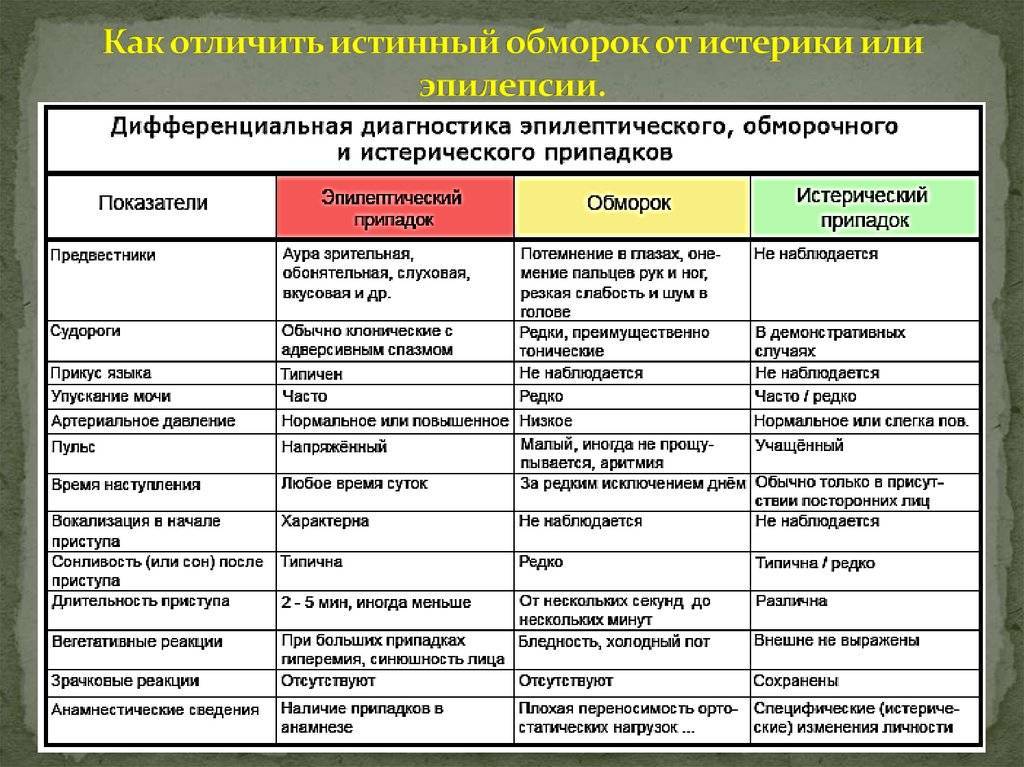
У некоторых больных эпилепсией (приблизительно в 5–15% случаев) приступы могут провоцироваться ритмичным мельканием света. Это явление названо фотосенситивностью (фоточувствительностью) и выявляется по время исследования ЭЭГ, когда больной смотрит на лампочку, мелькающую с разной частотой.
Фотосенситивность в 2,5 раза чаще встречается у женщин, чем у мужчин. Именно у больных с фотосенситивностью приступы могут провоцироваться просмотром телевизора, компьютерными играми, цветомузыкой на дискотекой. Именно больным с фотосенситивностью (но не всем больным эпилепсией) следует ограничить или полностью исключить просмотр телевизора и работу на компьютере.
Однако источником световых мельканий могут служить не только телевизоры и компьютеры, но и природные явления (яркие блики на воде, искрящийся снег в солнечный день, чередование света и тени и др.)
Даже детей с фоточувствительностью не рекомендуется совсем лишать просмотра телевизора, так как это снижает качество жизни ребенка, становится причиной переживаний.
Правила, которые необходимо соблюдать ребенку с эпилепсией при просмотре телепередач:
- Ребенок не должен смотреть телевизор более 1–1,5 часа.
- Расстояние от ребенка до телевизора должно быть максимальным, насколько позволяет комната (но менее 2х метров).
- Обязательно дополнительное освещение комнаты для уменьшения светового контраста.
- Предпочтение отдается телевизорам с меньшим размером экрана.
- Телевизор должен быть цветным с нерезко отрегулированным контрастом и высокой частотой разверстки (100 Гц).
- Для управления телевизором нужно пользоваться дистанционным пультом.
- Чтобы уменьшить эффект мерцания при просмотре мелькающих картинок, вспышек, калейдоскопических съемок нужно закрыть один глаз.
- Не следует смотреть телевизор, если ребенок не выспался, утомлен или чувствует себя не достаточно хорошо.
Работа на компьютере — также возможный провоцирующий фактор приступов у людей с фотосенситивной эпилепсией, однако, полный отказ от компьютера в настоящее время вызовет целый ряд неблагоприятных психологических и социальных последствий в связи с тем, что:
- Навыки работы на компьютере нужны при устройстве на работу в различных сферах.
- В тех случаях, когда предпочтительна работа в домашних условиях (например, у больных с сопутствующими двигательными нарушениями), компьютер — это возможность профессиональной реализации для людей многих профессий (творческие профессии, переводчики, специалисты в области информационных технологий и др.). Возможность работы на компьютере может определить выбор профессии у многих больных, имеющих другие ограничения.
- Для детей существует множество развивающих и обучающих компьютерных программ, которые позволят более эффективно усвоить учебный материал; использование компьютерных программ может быть особенно полезно детям, находящимся на домашнем обучении.
- Компьютер значительно расширяет возможности общения как у детей, так и у взрослых с эпилепсией.
Таким образом, лишение больного компьютера может означать не только ограничения возможностей для отдыха и развлечений, но также ограничение социальной активности, возможностей для творческой и профессиональной реализации и обучения. Для того чтобы не лишать больного возможности работы на компьютере, нужно соблюдать ряд правил.
Правила, которые необходимо соблюдать ребенку с эпилепсией во время работы или игры на компьютере:
- Продолжительность работы/игры на компьютере не должна превышать 1–1,5 часа с обязательным перерывом через каждые 30 минут на 10–15 минут, которые необходимы для отдыха глаз.
- Расстояние от ребенка до монитора составляет 70 см (вытянутая рука взрослого с вытянутыми пальцами); расстояние от глаз до монитора должно быть не менее 35 см для 14-дюймовых экранов.
- Обязательно дополнительное освещение комнаты для уменьшения светового контраста.
- На монитор не должны попадать блики от окон и других источников света.
- Монитор предпочтительно выбирать жидкокристаллический, или с большой разрешающей способностью; отдавать предпочтение стандарту SVGA с частотой разверстки не менее 60 Гц.
- Экран монитора должен быть чистым, параметры изображения следует правильно отрегулировать.
- Нельзя рассматривать мелкие детали изображения с близкого расстояния.
- Необходимо убрать из поля зрения другие мониторы и телевизоры.
- Не следует работать/играть на компьютере, если ребенок не выспался, утомлен или плохо себя чувствует.
Перечисленные рекомендации подходят как для детей, так и для взрослых с эпилепсией, и будут также полезны здоровым людям.
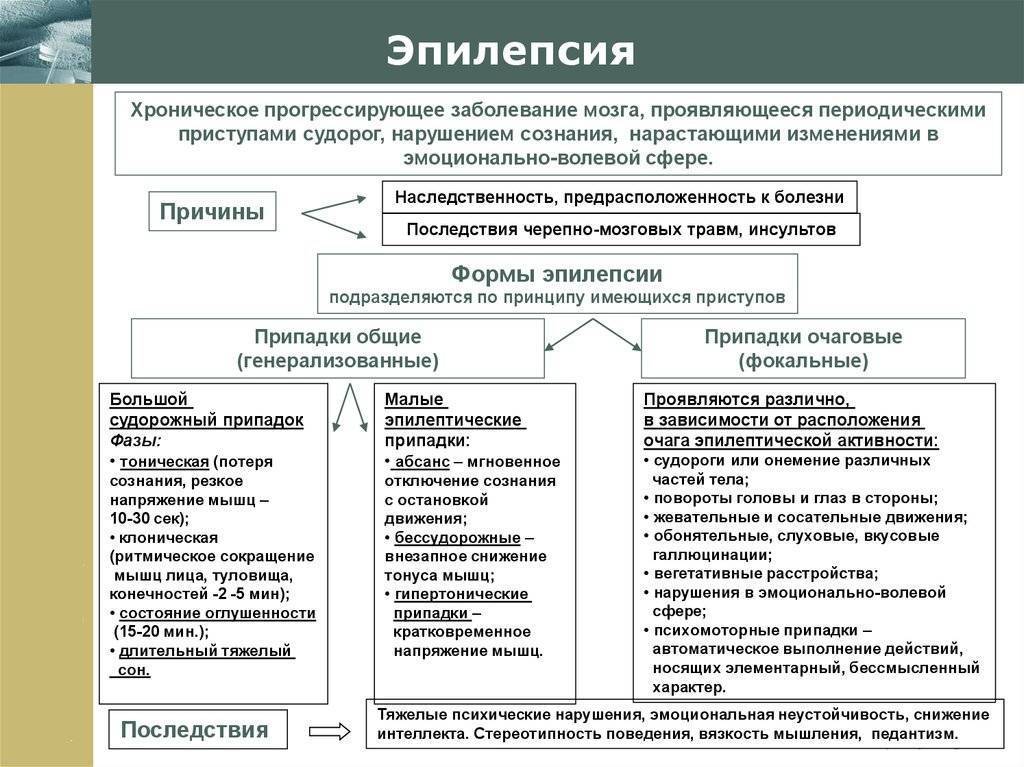
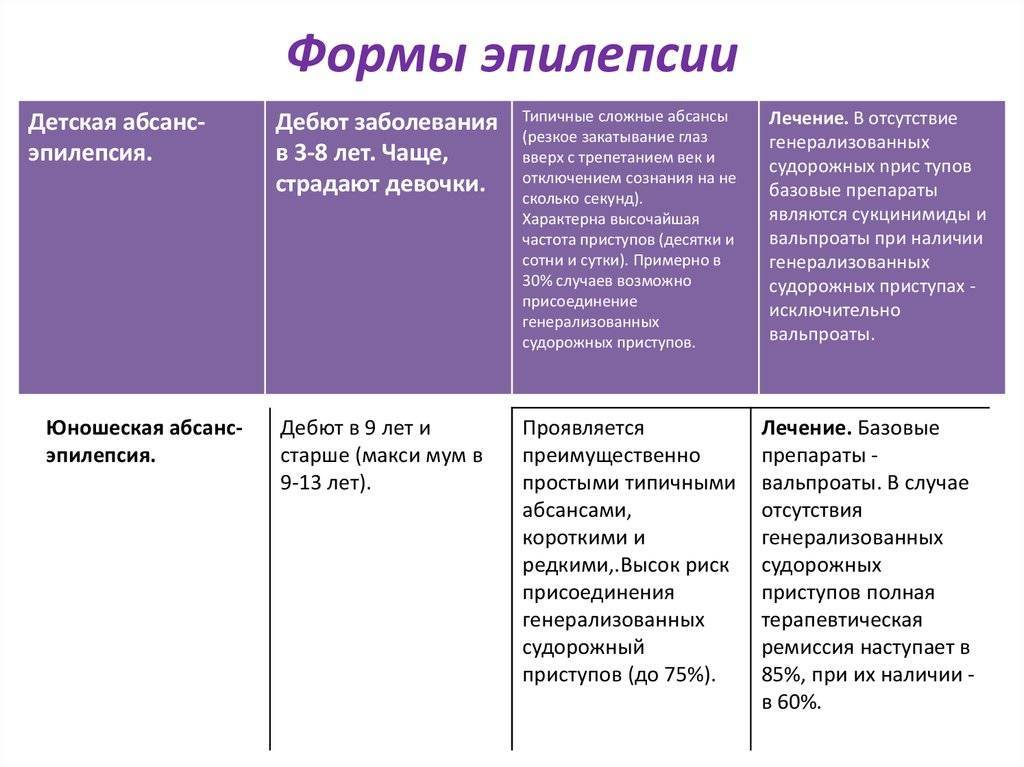
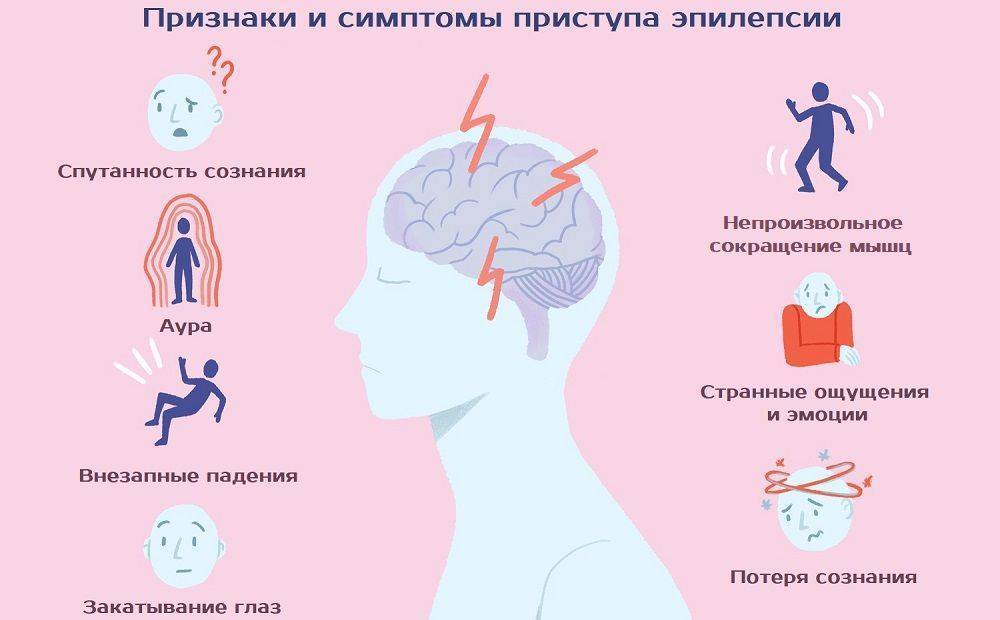
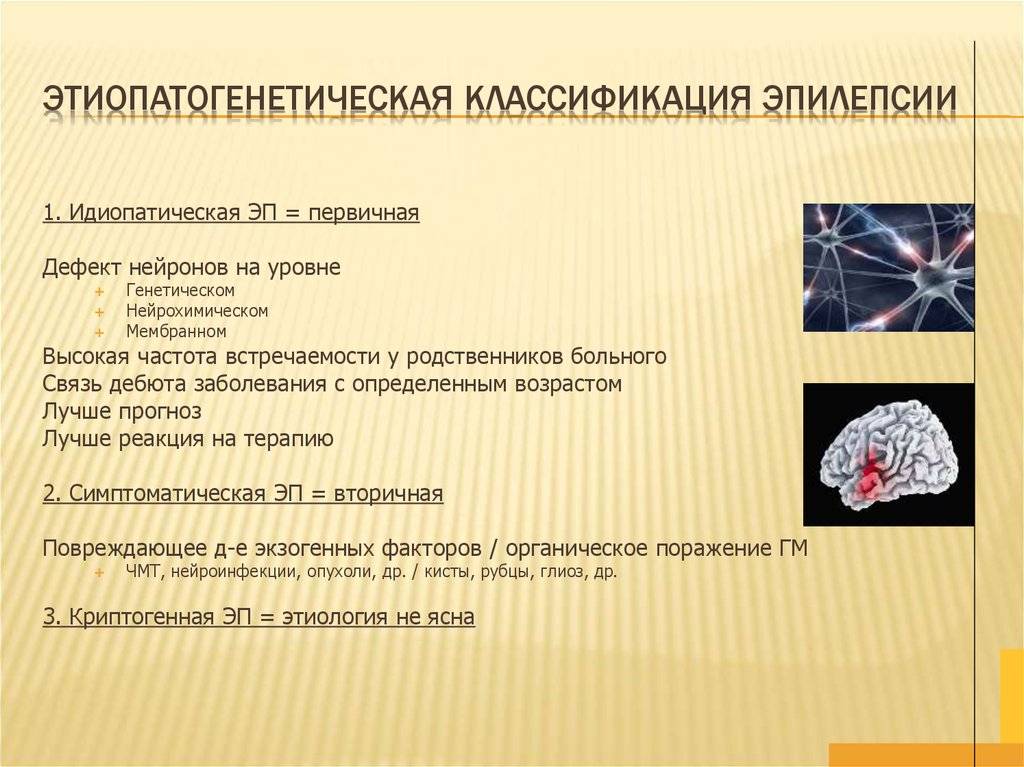
Признаки и симптомы идиопатической эпилепсии
Идиопатическая генерализованная эпилепсия проявляется по разному, но есть общие признаки:
- Первые симптомы идиопатической эпилепсии начинают проявляться в детском и подростковом возрасте. При анамнезе близких родственников в 50% случаев возможно выявить наличие генетической предрасположенности;
- Припадки фиксируются в определенное время суток;
- Психоневрологическая симптоматика, специфичная для данной патологии, при рутинном обследовании выявляется крайне редко;
- Редко страдают высшие корковые функции (мышление память);
- Прогноз лечения благоприятный. Дети перерастают эту болезнь, но иногда случаются рецидивы.
Наименование нозологической группы рассматриваемого заболевания указывает на характер эпиприступов — генерализованные. Сами же приступы могут принимать различные клинические формы: абсансы, тонико-клонические или смешанные в виде сочетания первых двух типов.
Стоимость лечения
Сравните, лечение эпилепсии у детей в клиниках Израиля или Германии начинается от 7000 $, тогда как в отечественных медицинских учреждениях придется заплатить 60 000-90 000 руб. за полный курс терапии и реабилитации, в зависимости от сложности проблемы.
Огромным преимуществом лечения в клиниках РФ является ее невысокая стоимость и возможность госпитализации по программе специализированной медицинской помощи, за счет федерального бюджета РФ.
Наши сотрудники окажут вам всю необходимую помощь в организации эффективного лечения, исчерпывающе ответят на все вопросы. Лечение в лучших клиниках РФ подарит вам надежду и вернет к полноценной жизни!
Разновидности детской эпилепсии
У детей выделяют следующие типы приступов:
- Абсансные или бессудорожные генерализированные. Распространенный тип, проявляется в периоде с рождения до полового созревания. Обнаружить сложно, абсанс длится 5-20 секунд. Ребенок «выключается» из окружающего мира. Такие приступы могут сопровождаться небольшим запрокидыванием головы и дрожанием век. С равной вероятностью после полового созревания могут пропасть или наоборот – усилиться.
- Абсанс — закатывание глаз и дрожание век
- Детские спазмы проявляются в 2-3 года. Рано утром после пробуждения, на протяжении нескольких секунд тело контролируется не полностью. Малыш кивает головой, выпрямляет ноги, руки, подносит их к груди, туловище наклоняется вперед.
- Атонические – внешне кратковременный обморок, на время которого тело полностью расслабляется, а сознание помрачается на несколько секунд.
- Полноценные припадки с сильными судорогами, утратой ориентации в пространстве.
- Ночные приступы, проходящие во сне можно распознать по лунатизму. Как правило, проходят к периоду взросления самостоятельно без необходимого лечения. Симптоматика детской эпилепсии часто проявляется слабо, родители и близкие не замечают наличие болезни длительный период. Схожесть проявлений с другими болезнями усложняет диагностику и назначение правильного лечения. Средний возраст выявления больных 5-18 лет.
С уверенностью определить, можно ли вылечить эпилепсию полностью у подростка, маленьких детей или нет, как это сделать, реально только при некоторых ее вариантах. Тех, причины развития которых детально установлены. Чаще приходится надеяться на позитивную динамику, с ослаблением судорог, урежением припадков.
Лечение
После тщательно проведенного обследования, постановки диагноза, выяснения всех сопутствующих факторов, детский врач не сможет точно ответить на вопрос: «излечима ли эпилепсия у ребенка или нет?». Так как устранить очаг, ее вызывающий, в мозгу невозможно. Но шансы на прекращение судорог, с учетом статистики, неплохие.
Неврологом назначается комплексное лечение, включающее в себя:
- медикаментозную противосудорожную терапию;
- оптимизацию режима дня;
- организацию специального питания;
- биорезонансную терапию;
- воздействие на головной мозг магнитным полем, вихревыми полями;
- ЛФК (лечебная физкультура).
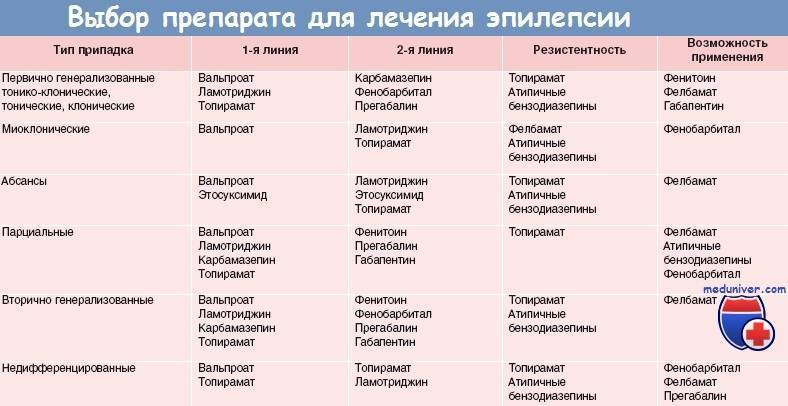
- Антиконвульсанты – основа лечения эпилепсии у детей
Препараты и дозировка подбираются конкретно каждому пациенту. Так как из-за особенностей организма, предугадать выраженность действия тех или иных таблеток заранее невозможно.
В каждом конкретном случае, парадигма лечения избирается с учетом особенностей течения болезни и характеристик пациента.
1 группа инвалидности
Значительно выраженные нарушения психических функций
При значительно выраженных нарушениях наблюдается наличие грубой очаговой неврологической симптоматики, резкое снижение памяти, внимания, утрата прежних знаний и навыков, резкие аффективные нарушения, адинамия, апатия, акинез, галлюцинаторно-бредовые переживания и другие.
Отсутствие критики к своему состоянию, реакции или неадекватное поведение на обычную ситуацию, несоблюдение личной безопасности, затруднение контакта с людьми на бытовом уровне.
Наличие эпиприступов любой частоты.
Значительно выраженные нарушения психических функций приводят к ограничению способности контролировать свое поведение 3-й степени, к ориентации 3-й степени, самообслуживанию 3-й степени, трудовой деятельности 3-й степени; обучению 3-й степени. Устанавливается I группа инвалидности.
Нарушение стато-динамической функции
Незначительно выраженные нарушения стато-динамической функции
Незначительно выраженные нарушения стато-динамической функции проявляются:
легкий парапарез, тетрапарез, гемипарез, монопарез нижней конечности с гипотрофией мышц бедра и голени на 1,5-2,0 см (вялый парез), снижение мышечной силы (до 4 баллов); легкий парез одной или обеих верхних конечностей с гипотрофией мышц плеча, предплечья на 1,5-2,0 см (вялый парез), снижение мышечной силы во всех отделах одной или обеих верхних конечностей до 4 баллов.
Незначительно выраженные нарушения стато-динамической функции (в виде легкого снижения силы в одной или во всех четырёх конечностей до 4 баллов из 5-ти необходимых) к ограничению категорий жизнедеятельности не приводят, группа инвалидности не устанавливается.
Не показано оформление инвалидности при легком снижении силы до 4 баллов.
3 группа инвалидности
Умеренно выраженные нарушения стато-динамической функции
При умеренно выраженных нарушениях наблюдаются:
умеренный парез обеих нижних конечностей, тетрапарез, гемипарез, монопарез с гипотрофией мышц бедра на 5-7 см, голени — на 4-5 см, повышением мышечного тонуса по спастическому типу или гипотонией мышц, умеренным снижением мышечной силы (до 3 баллов), спастической, паретической, перонеальной походкой с незначительным или умеренным свисанием стоп; передвижение иногда с использованием дополнительной опоры (трость); умеренный парез верхней конечности со снижением мышечной силы во всех отделах одной или обеих верхних конечностей до 3 баллов.
Умеренно выраженные нарушения стато-динамической функции (в виде умеренного снижения силы в одной или во всех четырёх конечностей до 3 баллов из 5-ти необходимых) приводят к ограничению способности к передвижению 1-й степени, самообслуживанию 1-й степени, трудовой деятельности 1-й степени, обучению 1-й степени. Устанавливается III группа инвалидности.
2 группа инвалидности
Выраженные нарушения стато-динамической функции
При выраженных нарушениях статодинамической функции наблюдаются:
выраженный парез обеих нижних конечностей, тетрапарез, трипарез, гемипарез с выраженным повышением мышечного тонуса по спастическому типу или гипотонией мышц со снижением мышечной силы (до 2 баллов) нижних конечностей, спастической, паретической походкой с выраженным свисанием стоп, передвижение с дополнительной опорой (костыли); выраженный парез верхней конечности со снижением мышечной силы во всех отделах одной или обеих верхних конечностей до 2 баллов.
Выраженные нарушения стато-динамической функции (в виде значительного снижения силы в одной или во всех четырёх конечностей до 2 баллов из 5-ти необходимых) приводят к ограничению способности к передвижению 2-й степени, самообслуживанию 2-й степени, трудовой деятельности 2-й степени, обучению 2-й степени. Устанавливается II группа инвалидности.
1 группа инвалидности
Значительно выраженные нарушения стато-динамической функции
Значительно выраженные нарушения проявляются:
нижняя параплегия, резко выраженный тетрапарез, парапарез с повышением мышечного тонуса по спастическому типу или гипотонией со снижением мышечной силы (до 1 балла), с невозможностью самостоятельного передвижения; резко выраженный парез верхней конечности со снижением мышечной силы во всех отделах одной или обеих верхних конечностей до 1 балла.
Значительно выраженные двигательные нарушения (обездвиженность) приводят к ограничению способности к передвижению 3-й степени, самообслуживанию 3-й степени, трудовой деятельности 3-й степени, обучению 3-й степени. Устанавливается I группа инвалидности.
Определение концентрации препаратов в крови.
Современные подходы к лечению предполагают не только адекватный подбор дозы лекарства, но и контроль за достижением правильной концентрации препарата в крови. Это исследование бывает необходимо в случаях, когда у врача есть повод предположить, что получаемая доза недостаточна (усиленный метаболизм препарата в печени, или усиленное его выведение с мочой). Особенности ферментных систем у разных людей могут значительно отличаться, поэтому врач должен обладать критериями для индивидуального подбора дозы препарата.
Если пациент получает препараты из группы вальпроевой кислоты (Депакин, Конвулекс и др), карбамазепина (Тегретол, Финлепсин и др.), фенобарбитал, фенитоин — перед приемом эпилептолога необходимо определение концентрации препарата в крови (утром, до приема препарата).
Специалисты ИДНЭ рекомендуют проводить данные исследования на клинических базах:
- Определение концентрации АЭП (включая новые АЭП!) может быть проведено в нашей лаборатории «ЭндоМедЛаб».
- Лаборатория Инвитро invitro.ru
- Лаборатория Гемотест http://www.gemotest.ru/
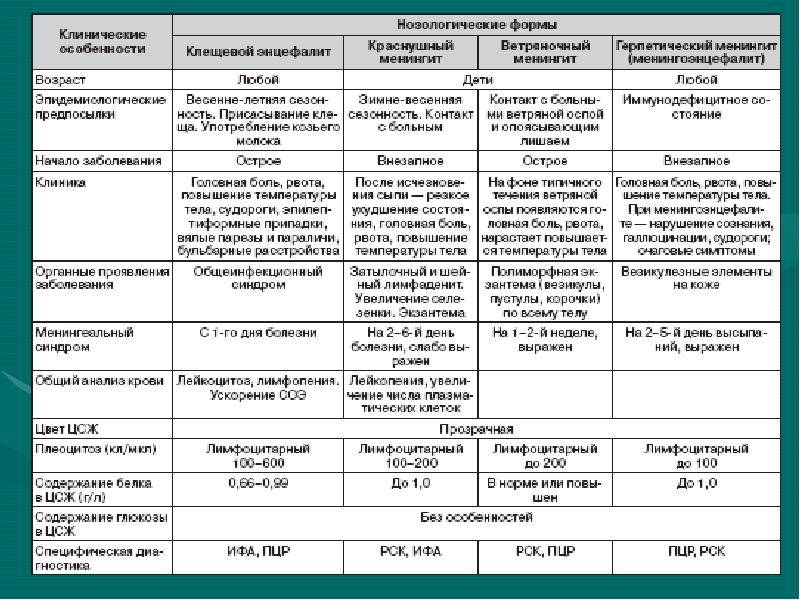
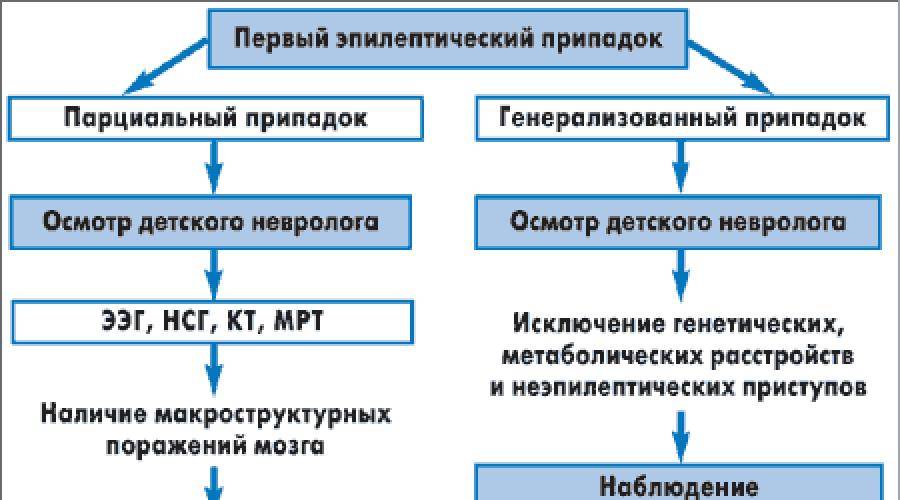
Особенности клинических проявлений эпилепсии в зависимости от локализации патологического очага
Височная форма фокальной эпилепсия является самой часто встречаемой. Эпилептогенный очаг расположен в височной доле головного мозга. Височная фокальная эпилепсия характеризуется припадками с потерей сознания, наличием автоматизмов и ауры. Приступ длится в среднем 30-60 секунд. Оральные автоматизмы присущи детям, а автоматизмы по типу жестов – взрослым. Пароксизмы височной фокальной эпилепсии имеют вторничную генерализацию. Постприступная афазия фиксируется при поражении доминантного полушария височной доли головного мозга.
Эпилептический очаг лобной фокальной эпилепсии расположен в лобной доле головного мозга. Данный очаг провоцирует кратковременные пароксизмы, которые могут проходить сериями. Для лобной ФЭ не характерна аура. Симптомы лобной ФЭ: поворот глаз и головы в одну сторону, сложные автоматические жесты, эмоциональное возбуждение, крики, вздрагивания, агрессия. Если очаг патологии находится в предцентральной извилине, то появляются двигательные пароксизмы джексоновской эпилепсии. Эпилептические приступы лобной фокальной эпилепсии возникают во время сна.
При расположении очага в затылочной доле головного мозга происходят эпилептические приступы, сопровождающиеся нарушением зрения. Например, сужение зрительных полей, зрительные галлюцинации, иктальное моргание, транзиторный амавроз и др. Длительность зрительных галлюцинаций – 13 минут.
Расположение очага эпилептической активности в теменной доле является редкостью. Теменная доля поражается в случае наличия опухоля или корковой дисплазии. Теменная фокальная эпилепсия характеризуется простыми соматосенсорными пароксизмами: кратковременная афазия или паралич Тодда. Если зона эпилептической активности локализуется в постцентральной извилине, то могут происходить джексоновские припадки.
Кто виноват?
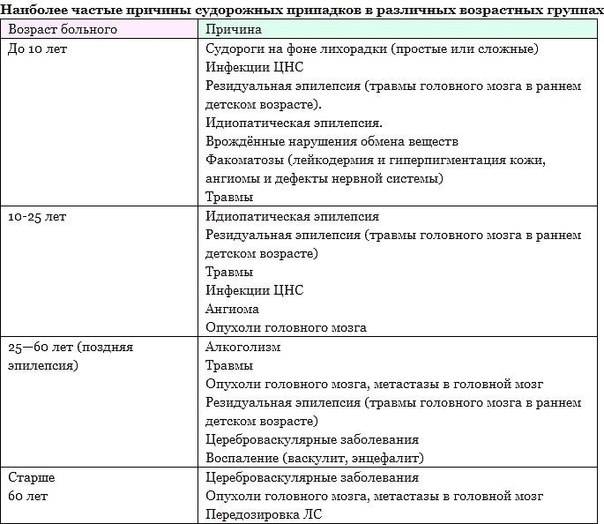
Отчего же все-таки возникает эпилепсия? Медики считают, что сколько форм этой болезни, столько и причин ее вызывающих. Иногда это следствие какого-то повреждения головного мозга: порока развития, последствий нехватки кислорода во время трудно протекавшей беременности и патологических родов и т.д. Если причина такова, то эпилепсия у ребенка часто развивается рано, на первом или втором году жизни.
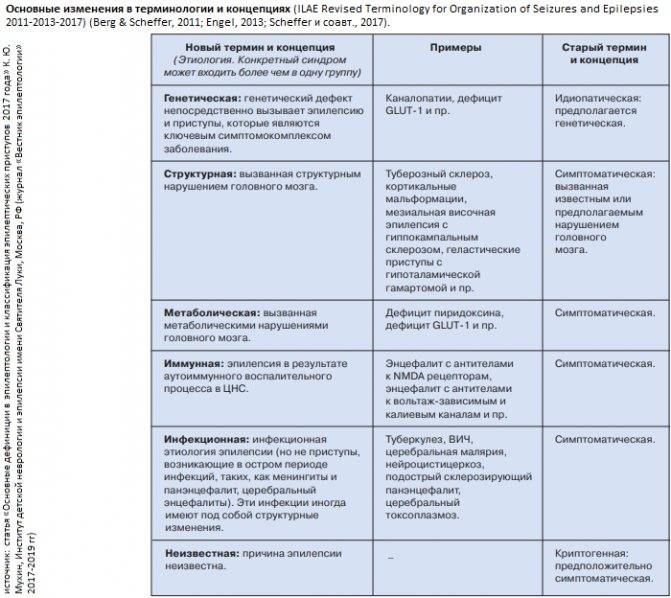
Есть отдельная группа заболеваний, которые называют идиопатическими. При них не выявляются какие-то повреждения головного мозга. Считается, что к таким эпилепсиям есть генетическая предрасположенность, но врачам пока не всегда ясно, какая именно.
Обыватели очень часто говорят о наследственной природе эпилепсии.
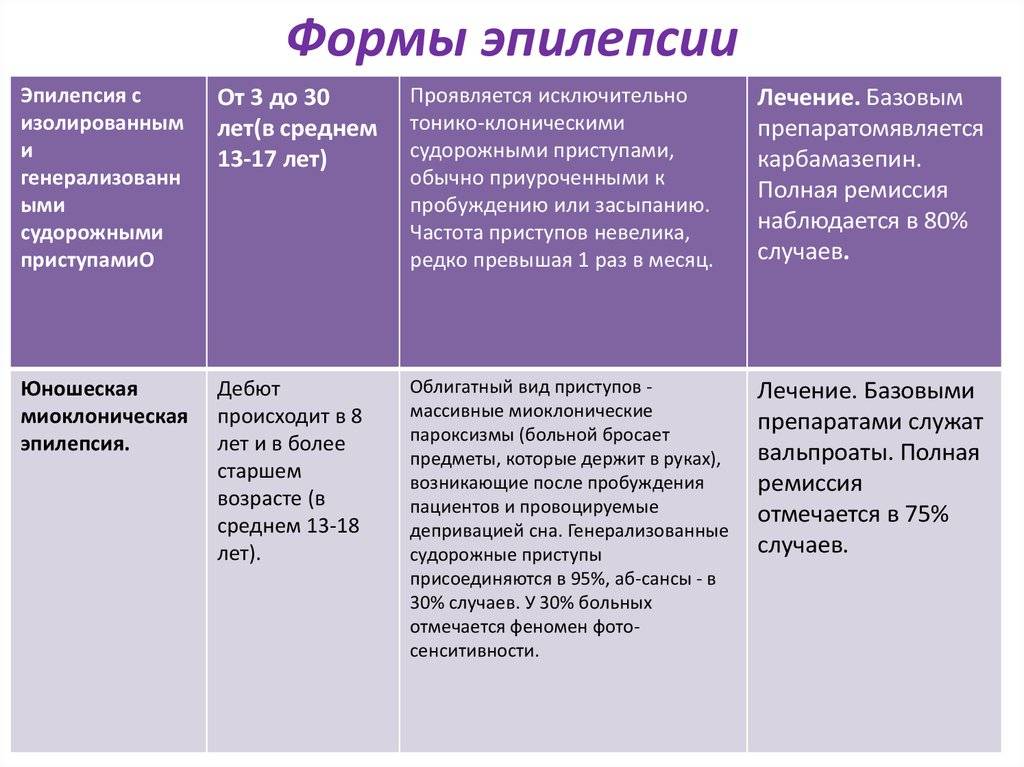
— Да, такие формы есть, — подтверждает Елена Дмитриевна , — но они встречаются чрезвычайно редко, скорее это исключение. Более распространена другая ситуация, когда есть некая генетическая предрасположенность к развитию судорог. Например, существует предрасположенность к так называемым доброкачественным судорогам детства. У детей с такой наследственностью чаще встречаются судороги при повышенной температуре, и у них же бывают доброкачественные эпилептические синдромы. Их легко вылечить, они проходят, не влияя на интеллект ребенка.
Доброкачественными раньше называли те эпилептические синдромы, которые протекали с редкими приступами и никак не влияли на полноценное развитие личности. Сейчас это понятие несколько сузилось: считается, что истинно доброкачественные эпилепсии — это те, которые могут пройти сами, даже если их не лечить. Приступы будут продолжаться какое-то время, а потом пройдут. Но доброкачественные эпилептические синдромы бывают только у детей.
Неужели врач, поставив ребенку диагноз «эпилепсия» может просто отправить его домой, не назначив никаких препаратов?
— Только в очень редких случаях, — поясняет Елена Дмитриевна. — И мы при этом обязательно требуем, чтобы между родителями больного и врачом существовала оперативная и хорошая связь. Мы обязательно должны контролировать течение болезни.
Увы, есть и другие синдромы, которые находятся на противоположном конце спектра. Это очень тяжелые разновидности эпилепсии, их называют катастрофическими. Есть у них и другое наименование — эпилептические энцефалопатии. Они тоже встречаются только у детей и протекают очень тяжело. Но главное, что почти всегда такое заболевание вызывает нарушение нервно-психических, речевых функций. И, если с приступами современная медицина может справиться, то регресс нервно-психического развития, который наблюдается у маленького пациента, к сожалению, может остается на всю жизнь.
Эпидемиология детской эпилепсии в России
Эпидемиологические исследования проводимые в Москве (1980 – 1981 гг.) показали, что у 4,4% детей прослеживалось наличие хотя бы одного судорожного эпизода, в 5,4% случаев эпилепсия сопровождалась задержкой психического развития и умственной отсталостью. Дебют заболевания в 29,3% случаев у детей приходится на возраст до 3 лет, в том числе до 1 года – 20,3%. При злокачественном течении заболевания у больных с умственной отсталостью припадки в возрасте до 3 лет возникали в 44,9% случаев (до 1 года – 37,3%). В 95,78% случаев ФС наблюдались у детей первых 5 лет жизни, из них 41,4% приходился на возраст до 1 года .
Заболеваемость эпилепсией в Санкт–Петербурге составила 1,56 на 1000 детского населения. У детей с эпилепсией в 81,9% случаев установлена генетическая природа заболевания .
В Новосибирской области показана высокая заболеваемость эпилепсии среди детей младшего и среднего школьного возраста: 14,8 на 1000 детского населения в возрасте от 7 до 13 лет. Частота встречаемости среди мальчиков, превалировала над девочками (61,1% против 38,9%). Заболеваемость идиопатическими эпилепсиями составила 3,4 на 1000 детского населения. ФС зарегистрированы у 7,5% детей, чаще у мальчиков. Отмечено превалирование криптогенных и симптоматических форм .
Распространенность детской эпилепсии в г. Саратове составила 2,7 на 1000 детского населения. Фокальные формы эпилепсии диагностированы в 55% случаев, генерализованные – в 45% случаев. Среди симптоматических фокальных форм преобладали височная (23,8%) и лобная (16,7%) эпилепсии. Среди идиопатических фокальных – роландическая эпилепсия (60%). Ведущими факторами риска эпилепсии у детей являлись: наследственная отягощенность, перинатальное гипоксически-ишемическое поражение, церебральные дисгенезии. Криптогенные формы составили 57,3% .
Распространенность эпилепсии в сельских районах Волгоградской области составила 2,84 на 1000 детского населения (среди лиц мужского пола — 3,4 на 1000, среди лиц женского пола — 2,36 на 1000). Этиологические факторы: перинатальная патология (46%), черепно-мозговая травма (20,7%), отягощенная наследственность по эпилепсии (11,%), нейроинфекции (6,7%). Фокальные припадки регистрировались в 56,0% случаев, генерализованные — 39,4% .
Заболеваемость эпилепсией в Республике Татарстан составила 1,0 на 1000 населения детей от 0 до 14 лет и 1,1 на 1000 подростков от 15 до 18 лет. Распространенность эпилепсии составила среди детей от 0 до 14 лет 5,4 на 1000 населения соответствующего возраста и 7,0 среди подростков. В структуре эпилепсии и эпилептических синдромов преобладали фокальные — 55,5%; генерализованные — 43%, неклассифицированные формы эпилепсии – 1,5%. Идиопатические эпилепсии зарегистрированы в 21,25%, симптоматические — 32,0%, криптогенные — 46,75 % .
В Красноярском крае распространенность эпилепсии составляет – 2,8 случая на 1000 населения: среди детей – 5,1 на 1000, подростков – 6,1 на 1000, а среди взрослых – 2,3 на 1000. Этиологические формы эпилепсии: криптогенная эпилепсия (46,2%), симптоматическая (42,5%), и идиопатическая (7,4%) эпилепсии .
По результатам научно-исследовательской работы проведенной в Республике Тыва, которая относится к зоне с высокой распространенностью эпилепсии и эпилептических синдромов у детей и подростков, выявлено, что частота случаев дебюта эпилептических припадков приходилось в основном, на возраст от новорожденности до 5 лет. Средняя стандартизированная распространенность эпилепсии среди детского населения Республики Тыва составила – 3,2 ± 2,9 на 1000. Среди факторов риска детской эпилепсии наиболее значимыми были: перинатальная патология, отягощенная наследственность, нейроинфекции .
Основные причины заболевания
У специалистов не существует однозначного взгляда на причины возникновения заболевания. Болезнь не передается на генетическом уровне, но при этом вероятность рождения ребенка с патологией увеличивается на несколько процентов, если в поколениях встречались больные эпилепсией.
Тяжесть приступов зависит от зоны локализации и скорости распространения эпилептической активности в головном мозге. Каждый больной, страдающий эпилепсией, имеет уникальные приступы, требующие тщательного обследования и составления индивидуального плана медикаментозной терапии.
При симптоматической эпилепсии у детей причины патологии четко определяются. Это могут быть:
- кисты;
- кровоизлияния в головной мозг;
- врожденные патологии;
- гормональный дисбаланс, обусловленный подростковым периодом;
- травмы головного мозга, как послеродовые, так и приобретенные;
- употребление алкоголя и наркотических средств;
- инфекционные заболевания головного мозга.
Идиопатическая эпилепсия у детей, в большинстве случаев возникает без видимых причин
Для успешного лечения очень важно выявить характер заболевания и подобрать правильную терапию
Лечение эпилепсии. Лечение в клинике «Эхинацея»
Мы ставим перед собой несколько задач в лечении эпилепсии: в первую очередь необходимо остановить эпилептические приступы, исключив провоцирующие факторы. Во-вторых, мы проводим лечение причины, насколько это возможно.
Лечение эпилепсии строится в зависимости от природы заболевания. Врожденная эпилепсия не поддается полному излечению, т.к. изменить сложившуюся структуру мозга невозможно. Мы предложим Вам лечение, направленное на снижение судорожной готовности. Чем комфортнее чувствует себя мозг, тем меньше эпилептическая активность. Поэтому мы предложим Вам и меры по нормализации работы нервной системы в целом (регуляция ночного сна, снижение стресса, регуляция обмена веществ). В некоторых случаях при соблюдении режима не требуется прием противосудорожных лекарств. Приобретенная эпилепсия (симптоматическая) купируется противосудорожными лекарствами. Лечение симптоматической эпилепсии подразумевает и лечение основного заболевания, запустившего эпилепсию (ДЭП, ЧМТ).
Лечение эпилепсии проводится в нескольких направлениях:
- Противосудорожные препараты назначаются, как правило, на период от полугода и более. Мы проводим лечение под регулярным контролем содержания в крови препарата и ЭЭГ-контролем. Это нужно для контроля эффективности проводимого лечения, коррекции дозы, смены или полной отмены препарата, если это требуется. В большинстве случаев современные лекарства позволяют получить полный контроль над проявлениями эпилепсии.
- Нейропротекторы улучшают прогноз и повышают шанс в будущем отменить противосудорожную терапию. В нервной системе постоянно идет обновление клеток – нейронов. Поэтому представляется перспективным лечение, направленное на восстановление и улучшение работы и регенерации нервной системы.
- Психотерапию советуем при повышенном уровне нервного напряжения т.к. стресс прямо влияет на эпилептическую активность.
Можно ли вести полноценный образ жизни с диагнозом «эпилепсия»?Это возможно при соблюдении некоторых рекомендаций:
- Оптимальный трудовой режим. Сон имеет большое значение в восстановлении нервной системы. Желателен ночной сон минимум 8 часов в сутки без пробуждений с засыпанием до полуночи.
- При эпилепсии лучше исключить приём алкоголя, наркотических веществ и стимулирующих лекарственных препаратов (ноотропил – пирацетам, энцефабол, психостимуляторы и некоторые другие).
Многим пациентам достаточно соблюдать эти простые правила и ЭЭГ приходит в норму, а судорожные приступы прекращаются.
3 группа инвалидности
Умеренно выраженные нарушения психических функций:
Жалобы (субъективные симптомы) более выражены, стабильны:
Частые или почти постоянные головные боли напряжения, неустойчивость при ходьбе, быстрая утомляемость, общая слабость, плохой сон, раздражительность.
Вегетативные расстройства: потливость, сердцебиение, «перебои» в сердце, одышка, чувство нехватки воздуха, зябкость, неприятные ощущения в животе и другие. Пациенты плохо переносят физиогенные раздражители (шум, вибрация, оптико-кинетические и вестибулярные нагрузки), отмечается плохая переносимость алкоголя, духоты, жары и холода, метеозависимость.
Ухудшение (декомпенсация) наступает при умеренных физических и нервно-психических нагрузках.
Экспериментально-психологические методы исследования выявляют умеренное снижение внимания и памяти, снижение работоспособности, темпа работы, снижение продуктивности деятельности.
Частота эпиприступов при III группа инвалидности:
Эпилептические приступы первично и вторично-генерализованные: средней частоты — 2-3 раза в месяц.
Фокальные приступы без нарушения сознания: единичные средней частоты — 3-4 раза в день.
Психомоторные приступы: средней частоты — 1 раз в 1,5-3 месяца;
Эпилептический статус: средней частоты — 1 раз в 4-6 месяцев.
Умеренно выраженные нарушения психических функций: умеренно выраженные жалобы, эпиприступы средней частоты приводят к ограничению способности контролировать свое поведение 1-й степени, к ориентации 1-й степени, самообслуживанию 1-й степени, трудовой деятельности 1-й степени, обучению 1-й степени. Устанавливается III группа инвалидности.