SQLITE NOT INSTALLED
Гастрошизис плода: 3 теории возникновения, 4 фактора риска, основные симптомы, 5 подходов к лечению
Гастрошизис плода — это врождённый дефект, который формируется у ребёнка во время внутриутробного развития. Эта аномалия представлена наличием отверстия в брюшной стенке, через которое пробивается кишечник. Затем кишечник развивается за пределами тела ребёнка в околоплодной жидкости.
Частота возникновения аномалии составляет 1 из 2000 детей, она со временем увеличивается. Это одна из относительно распространённых врождённых патологий, с которыми сталкиваются неонатологи и детские хирурги в современном мире.
Гастрошизис – тяжёлая врождённая патология. Патогенез заболевания
Формирование данного дефекта происходит в течение первых 8 недель гестации. В этот период начинают расти две продольные складки, из них впоследствии развиваются мышцы в направлении «спина – живот». Незавершённое смыкание складок приводит к образованию дефекта в этом месте.
Из-за неполного слияния происходит эвентрация абдоминальных органов через брюшную стенку, а кишечник обычно выпячивается через прямую мышцу живота, находящуюся справа от пупка.
Причины образования гастрошизиса
Точная этиология гастрошизиса неизвестна. Генные или хромосомные изменения плода могут быть причиной возникновения такого расстройства.
Есть теория о том, что аномалия возникает из-за нарушения кровоснабжения плода в течение первых восьми недель беременности, вследствие чего брюшная стенка не может правильно развиваться. Это приводит к образованию небольшого отверстия рядом с пуповиной, а кишечник и другие органы брюшной полости выталкиваются наружу.
Ещё одна теория подразумевает недостаточность мезодермы (слоя клеток) в формировании стенок тела. Однако эта гипотеза не объясняет возникновения дефекта мезодермы в этом конкретном месте.
Также специалисты полагают, что причиной гастрошизиса может послужить разрыв амниона (зародышевой оболочки) вокруг пупочного кольца, но тогда остаётся не ясным тот факт, что гастрошизис встречается гораздо реже по сравнению с пупочной грыжей.
Факторы риска
Вероятность развития гастрошизиса во многом зависит от поведения женщины во время беременности. Поэтому будущим матерям нужно быть очень осторожными в этот период, если они хотят родить здорового ребёнка.
Факторы риска включают:
- маленький возраст будущей матери. Молодой её организм ещё не способен обеспечить плод всеми необходимыми элементами для его роста и развития;
- курение и употребление алкогольных напитков во время беременности;
- неконтролируемое использование медикаментов во время беременности;
- внутриутробные инфекции.
Симптомы и признаки
Во время беременности признаков нет (кроме УЗИ). Около 60 % младенцев с гастрошизисом являются недоношенными. При рождении у ребёнка будет относительно небольшое (
Гастрошизис плода — что это такое?
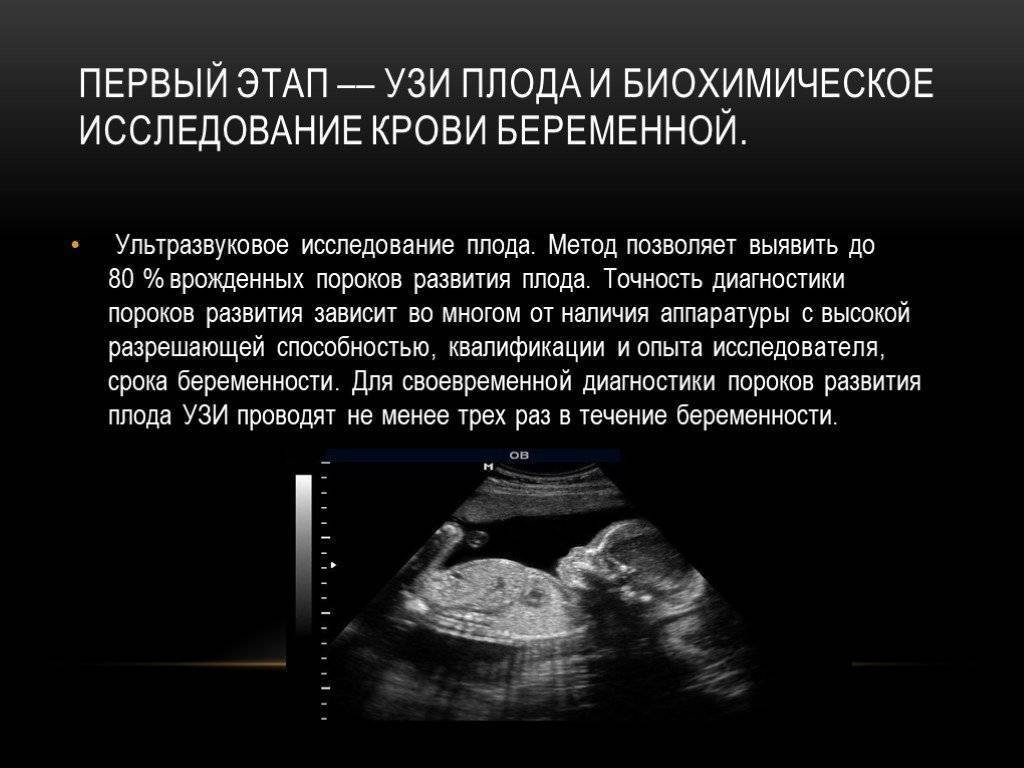
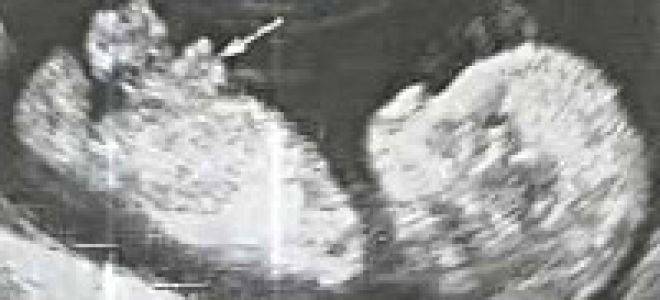
Гастрошизис плода выявляется на пренатальном ультразвуковом скрининге, который проводится в период с 10 по 14 гестационную неделю беременности. С более высокой вероятностью поставить диагноз гастрошизис можно на втором диагностическом скрининге. Обусловлено это тем, что на ранних сроках у плода выявляется физиологическое грыжевое выпячивание, которое при нормально протекающем внутриутробном развитии, бесследно проходит.
Порок гастрошизис внутриутробно выявляется как нахождение петель кишечника вне полости живота. Наблюдение и ведение беременной во втором триместре не отличается от ведения физиологично протекающей беременности. В третьем же триместре наблюдение за плодом более тщательное, так как гастрошизис у детей коррелирует с развитием дистресса плода, задержкой внутриутробного развития и недоношенностью.
Преждевременное родоразрешение показано только по экстренным показаниям со стороны беременной или плода. Но по возможности лучше беременность пролонгировать до момента созревания легких у плода. Даже при появлении дилатации (расширения) петель кишечника тактика относительно родоразрешения выжидательная, так как:
— не всегда расширение петель кишечника у плода свидетельствуют о его поражении;
— обратная ситуация, что при поражении стенки кишечника дилатации может не быть;
— на момент, когда обнаружено расширение кишечника может быть незрелой легочная ткань, что многократно ухудшает прогноз для заболевания и жизни новорожденного;
— в любое время может потребоваться проведение резекции кишки.
При дилатации кишечника более 16-18 мм увеличивается частота развития атрезии (заращение просвета кишечника) и перитонита, обусловленного выходом мекония (первородного кала) в брюшную полость. Сочетание гастрошизиса с этими патологиями увеличивает многократно заболеваемость и летальность новорожденных.
Единого мнения о характере родоразрешения, при наличии гастрошизиса у плода, так и не сложилось. Одни авторы говорят, что проведение кесарева сечения не улучшает прогноз заболевания, а роды естественным путем, нормально протекающие, не несут опасности, объясняя это тем, что эвентрированые органы покрыты пленкой фибрина, которой защищает органы от повреждений.
Симптомы
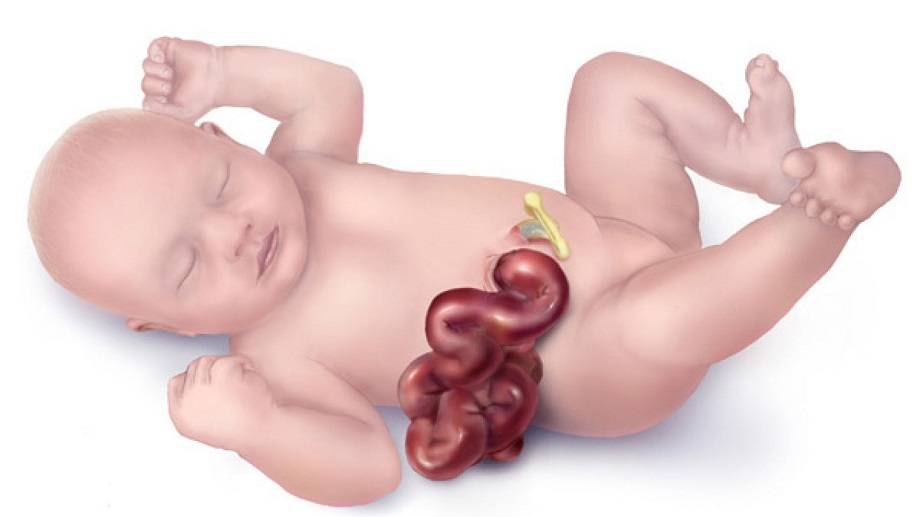
Клиническое проявление гастрошизиса – эвентрация (выпадение) органов брюшной полости через сквозной дефект передней стенки живота.
Чаще выпадают желудок, петли тонкого кишечника и толстый кишечник, реже – мочевой пузырь, матка с придатками у девочек, семенники у мальчиков (если на момент рождения они еще не спустились в мошонку).
Кишечник имеет характерный вид: петли его атоничны, отечны, расширены (до нескольких сантиметров), перистальтика угнетена, пульсация сосудов брыжейки слабо выражена. Иногда петли спаяны в единый конгломерат, поверхность их покрыта «панцирем» из фибрина и отложений коллагена.
Цвет эвентрированных органов варьирует от зеленовато-серого до багрово-синюшного. Зачастую при гастрошизисе у ребенка имеются признаки внутриутробно перенесенного химического перитонита.
Дети с гастрошизисом обычно появляются на свет раньше предполагаемой даты родов (средний гестационный возраст – 37-38 недель), функционально незрелыми.
Взаиморасположение органов брюшной полости при данном пороке развития всегда нарушено: отмечаются отсутствие дифференцировки кишечника на тонкий и толстый, его укорочение, неполноценный разворот петель.
Помимо выпадения органов, для гастрошизиса характерно уменьшение объемов брюшной полости по отношению к увеличенному объему эвентрированных внутренних органов, что обозначается как висцеро-абдоминальная диспропорция.
Подходы к лечению
Вне зависимости от причин патологии основной метод терапии — хирургическое вмешательство. После проведения кесарева сечения выпавшие кишечные петли обертывают стерильными салфетками. В желудок вводят назогастральный зонд, позволяющий уменьшить вздутие кишечника. Операцию проводят в первые трое суток после рождения.
Клинические рекомендации для врачей рекомендуют выполнить хирургическое вмешательство в первые 3–5 часов после родов. Его откладывание ухудшает прогноз для ребенка и повышает риск развития неблагоприятных последствий.
Выбор метода терапии зависит от возможностей больницы. В большинстве случаев проводят первичную пластику передней стенки живота, используя временные синтетические пластины. Погружение кишечных петель в процессе операции может привести к резкому повышению давления внутри брюшной полости и привести к ишемии, тромбозам и перфорациям кишки.
Атрезия пищевода и другие сопутствующие пороки развития внутренних органов требуют комплексной терапии.
Для снижения риска развития осложнений рекомендуется отсроченная пластика. Она заключается во временном погружении кишечных петель в стерильный мешок. Восстановление их нормального положения внутри брюшной полости производят постепенно. Это позволяет избежать компрессии тонкой кишки, ее некроза и сдавления других анатомических структур (нижней полой вены и т.д.).
Диагностика
Диагностировать гастрошизис можно в пренатальный период с помощью УЗИ на сроке 12-15 недель. Во время сканирования обнаруживаются петли кишечника вне брюшной полости плода.
Косвенным признаком заболевания является увеличение уровня альфа-фетопротеина (АФП) в крови будущей матери. Этот белок синтезируется в ЖКТ и печени ребенка. Его концентрация увеличивается пропорционально сроку беременности.
Превышение норм АФП может указывать не только на гастрошизис, но и на другие врожденные патологии. Для их выявления используют инвазивные методы, основанные на заборе околоплодных вод, пуповинной крови или образца хориона (оболочки зародыша).
Диагностика гастрошизиса после рождения ребенка проводится на основании характерных клинических симптомов. Дополнительно осуществляются инструментальные исследования (эхокардиография, нейросонография) для оценки общего состояния новорожденного. Кроме того, определяется наличие кишечной непроходимости с помощью промывания толстой кишки.
Осложнения гастрошизиса
Осложнения гастрошизиса наблюдаются в 9-31% случаев. Наиболее распространенными осложнениями являются атрезия кишечника (до 25%), крипторхизм (31%) и дивертикул Меккеля (12-16%). Порядка 16% детей имеют сопутствующие аномалии сердца: дефект межпредсердной и межжелудочковой перегородки, триаду и тетраду Фалло. Крайне редко гастрошизис ассоциируется с синдромом Дауна (1,7%), врожденной амиоплазией – артрогрипозом (1,6%), карликовостью (1,5%) и атрезией желчевыводящих путей (1,5%).
Самым редким и опасным осложнением гастрошизиса является внутриутробная смерть плода. Как правило, она возникает в III триместре беременности. Точный этиопатогенез не установлен. Наиболее вероятными причинами считаются внутриутробный заворот средней кишки и острое нарушение фетоплацентарного кровообращения вследствие сдавливания пуповины петлями кишечника. Существуют данные, указывающие на участие системной цитокин-опосредованной воспалительной реакции. Способствовать внутриутробной гибели плода при гастрошизе могут другие патологии беременности, чаще всего маловодие (50%) или многоводие (17%).
Довольно часто после хирургического лечения гастрошизиса в дальнейшей жизни ребенка наблюдается дисфункция ЖКТ, связанная с нарушениями гастроэзофагеальной и/или кишечной моторики. Примерно 30% детей в возрасте 1,2-2 года имеют задержку физического и умственного развития, легко поддающуюся коррекции. На фоне длительного парентерального питания могут развиваться заболевания печени: холестатическая дисфункция, обтурация желчевыводящих путей, и как следствие, – механическая желтуха.
Гастрошизис: диагностика
Диагноз гастрошизис редко бывает ошибочным. Данный порок развития диагностируется еще внутриутробно. Существует определенная этапность диагностирования пороков развития плода:
— общее акушерское ультразвуковое исследование. Проводится специалистами женских центров. На этом этапе определяется «норма» или «отклонение от нормы».
— пренатальное специализированное ультразвуковое исследование. Осуществляется в медико-генетических консультативных центрах, специализированных ультразвуковых отделениях крупных родильных домов. На этом этапе проводят подтверждение наличия и характер патологии развития плода, решение всех вопросов с этим связанных.
— пренатальное экспертное ультразвуковое исследование. Исследование проводится с целью постановки окончательного диагноза — гастрошизис и определения плана дальнейшего ведения.
После инструментального обследования проводится консилиум врачей (перинатологов, акушеров-гинекологов, детских хирургов, неонатологов, генетиков), где коллегиально решается вопрос о продолжении данной беременности, тактике родоразрешения и дальнейшего ведения новорожденного.
Важным аспектом в постановке клинического диагноза является дифференциальная диагностика гастрошизиса и омфалоцеле. Омфалоцеле – тяжелый порок брюшной стенки, локализованный в области пупочного кольца, через дефект которого пролабируют (провисают) органы брюшной полости, при этом грыжевым мешком являются оболочки пуповины.
Порок гастрошизис характеризуется тем, что дефект брюшной стенки располагается параумбиликально (рядом с пупочным кольцом), само пупочное кольцо не расширено и пуповина имеет обычное строение. Также в отличии от омфалоцеле, при гастрошизисе в дефект никогда не выходит печень и отсутствует грыжевой мешок.
В протокол обследования при гастрошизисе входят нейросонография и ЭХО-графия сердца, для исключения сочетанных пороков внутриутробного развития.
Лечение гастрошизиса
Основное лечение гастрошизиса – хирургическая пластика. Непосредственно после кесарева сечения ребенку выполняется обвертывание кишечника стерильной салфеткой и постановка назогастрального зонда с целью декомпрессии. По показаниям осуществляется инфузионная терапия. Сроки проведения пластики могут колебаться от нескольких часов до 3 суток. Оптимальным временем для оперативного вмешательства считаются первые 3-4 часа с момента рождения ребенка, поскольку каждые последующие 120 минут промедления вдвое увеличивают риск летального исхода.
На данный момент для устранения патологии применяются первичная пластика передней брюшной стенки и отсроченная пластика с использованием временного синтетического покрытия. Первый вариант подразумевает немедленное погружение кишечника в брюшную полость с коррекцией дефекта собственными тканями ребенка. Недостатком первичной пластики является повышение внутрибрюшного давления, которое может приводить к осложнениям, в том числе – компрессии нижней полой вены, дыхательной, сердечной и почечной недостаточности, тромбозу, ишемии, некрозу и перфорации кишечника.
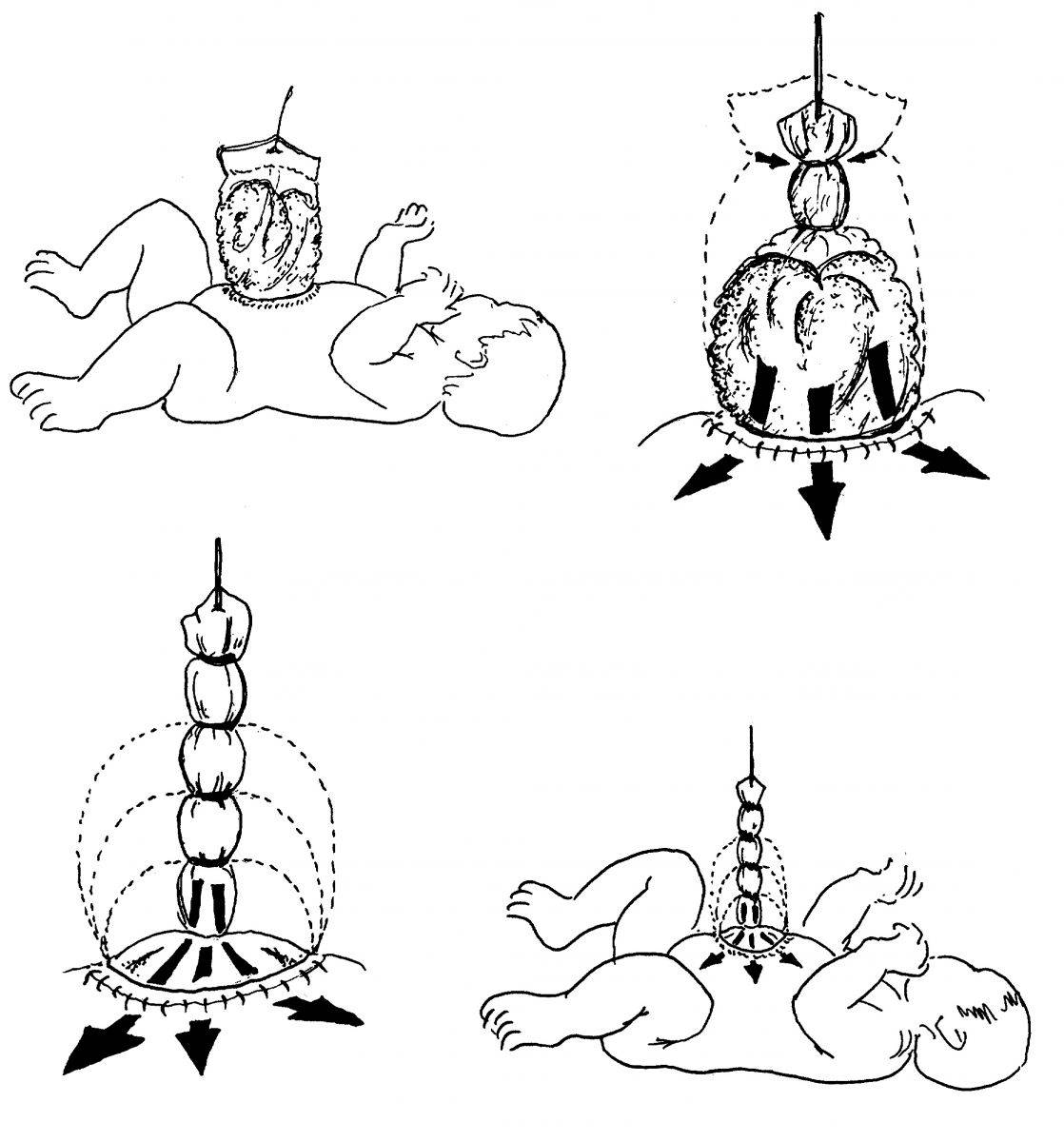
Из-за риска возникновения перечисленных осложнений некоторые специалисты предпочитают отсроченную пластику с использованием вспомогательных материалов, при помощи которых формируется временный экстраабдоминальный мешок. Суть метода состоит в постепенном отсроченном погружении кишечника в брюшную полость с репозицией органов. В качестве материалов для формирования экстаабдоминального мешка могут применяться биологические (ксеноперикард, твердая мозговая оболочка, остатки ткани пуповины) и синтетические (силастиковое покрытие, лавсан, поливинилхлорид, полипропилен) имплантаты. На данный момент существуют готовые силастиковые мешки с упруго-эластическим кольцом, выполняющие функцию временной полости для кишечника.
Лечение
Избавить ребенка от подобной тяжелой патологии реально с помощью хирургии. Роды у матери обычно проводят кесаревым сечением на максимально возможном раннем сроке, хотя некоторые специалисты уверены, что неопасен и естественный процесс.
 Операция у новорожденного проходит с первоначальным возвращением внутренних органов в брюшную полость и последующей пластикой расщелины. В зависимости от тяжести гастрошизиса, при малом размере брюшной полости проводят этапное хирургическое вмешательство, состоящее из постепенного вправления кишечника и закрытия аномалии передней стенки синтетическими материалами. Их в последствии удаляют.
Операция у новорожденного проходит с первоначальным возвращением внутренних органов в брюшную полость и последующей пластикой расщелины. В зависимости от тяжести гастрошизиса, при малом размере брюшной полости проводят этапное хирургическое вмешательство, состоящее из постепенного вправления кишечника и закрытия аномалии передней стенки синтетическими материалами. Их в последствии удаляют.
Во время операции важно контролировать внутрибрюшное давление. Делается это прямым измерением в нижней полой вене
Показатель поддерживают не выше 20 мм ртутного столба.
Послеоперационное питание младенца осуществляется введением в вену особых смесей, содержащих жизнеобеспечивающие вещества. Это необходимо для восстановления кишечника, заращения швов.
Прогноз
Операция новорожденному способна помочь в первые 6 часов жизни. При выполнении условия выживают до 90% детей с гастрошизисом, диагноз практически не отражается на качестве их дальнейшего существования. Задержка с операцией способна привести к заражению открытой части кишечника бактериями, воспалению, сепсису и смерти младенца.Опасность может подстерегать и во внутриутробном периоде. Самопроизвольное уменьшение расщелины брюшной стенки сдавливает сосуды, питающие ткани кишечника. Это грозит некрозом, то есть отмиранием частей органа.
Профилактика
Поскольку неизвестны причины развития болезни, профилактика должна заключаться в устранении провоцирующих факторов:
- Будущей матери стоит следить за своим питанием, принимать препараты фолиевой кислоты, витамины;
- Забыть на время беременности об использовании аспирина, ибупрофена, прочих фармацевтических средств, особенно, НПВЛ;
- Оставить курение хотя бы на период ожидания ребенка;
- Не пропускать обследование, особенно с помощью УЗИ. Диагноз выявляется на 13 неделе, а до 22 беременность можно прервать.
Гастрошизис — что это такое
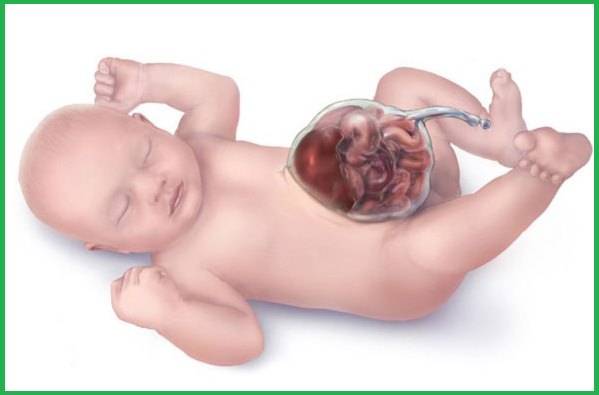
Формирование внутренних органов плода – это важнейший период беременности. В первом триместре женщина должна максимально оберегать свой организм от возможных вредных факторов, которые могут стать причиной серьезных аномалий. Одной из таких патологий считают гастрошизис РИС. 1.
Что собой представляет гастрошизис
Термин гастрошизис означает формирование кишечника или кишечных петель за пределами полости брюшины. Это заболевание развивается внутри утробы матери в период роста плода, поэтому считается врожденным.
Этиология заболевания предусматривает образование отверстия в животе ребенка, через которое свободно выходит часть кишечника и его петель. В основном аномалия образуется недалеко от пупка, ее диаметр составляет от 2 до 5 сантиметров.
Сегодня патология встречается у 1-5 малышей на 10 000 новорожденных. Цифры варьируются в зависимости от страны и уровня развития медицины.
Формирование гастрошизиса медики чаще диагностируют у мальчиков, что в полтора раза превышает встречаемость у девочек. Как правило, формы гастрошизиса и его размеры у мальчиков более крупные, поэтому и лечение проходит сложнее.
Причины возникновения
Патология активно изучается докторами, но окончательно медики не могут определить точный набор факторов, которые влияют на развитие патологических изменений.
На данный момент известны следующие причины возникновения гастрошизиса:
1 Ранняя беременность
Выпадение кишечных петель с брюшной полости чаще встречается при оплодотворении женщин до 25 лет, особо высокий показатель до 20 лет.
2 Сбои в питании матери
Многие женщины не подозревают о беременности до 6-8 недель, в этот период они не следят за своим рационом питания, который требует серьезных изменений. Недостаток витаминов, минералов, аминокислот в первые недели беременности могут быть причиной нарушений в развитии плода.
3 Курение и алкоголь
Будучи беременными женщины не всегда сразу отказываются от вредных привычек, а некоторые продолжают курить и злоупотреблять алкоголем всю беременность. Сигаретный дым и спиртные напитки пагубно отражаются на формировании внутренних органов плода, нервной системе и других жизненно важных системах.
4 Задержка плода в развитии
Если беременность протекает с осложнениями, к примеру, сильный ранний токсикоз, отслоение или чрезмерно тонкий слой плаценты, то ребенок в утробе может отставать в развитии, это чаще всего и провоцирует образование перфорации в брюшине плода. К плоду с малым весом или ростом доктора изначально относятся внимательнее, так как недобор грамм и сантиметров может быть только началом проблем.
Существует теория, что гастрошизис может быть наследственным и развиваться при наличии хромосомных отклонений у родителей, но данные мнения пока не доказаны окончательно.
Прогноз заболевания
При изолированном гастрошизисе прогноз благоприятный. После своевременного хирургического лечения по данным зарубежных авторов выживают более 90% младенцев. В России этот показатель колеблется от 90 до 55%, что связано с поздним обращением некоторых женщин за медицинской помощью, а также с возможностями родильных домов по своевременной коррекции порока.
Неблагоприятный исход связан с выпадением большей части кишечника или печени. После операции гибель ребенка может наступить вследствие септических (инфекционных) осложнений, нарушений пищеварения, а также недоношенности. Вероятность рождения второго ребенка с такой же патологией составляет около 5%.
При небольшом изолированном гастрошизисе дефицит питания у детей отсутствует, они растут и развиваются соответственно возрастным нормам. В тяжелых случаях возможна задержка роста и дефицит массы тела.
Гастрошизис: лечение и профилактика
Лечение гастрошизиса проходит в несколько этапов:
— Догоспитальный этап. Незамедлительно после рождения ребенок переносится на подогретый реанимационный стол. Эвентрированные органы помещаются в стерильный пакет, сверху накладывается ватно-марлевая повязка. После комплекса первичных мероприятий, в том числе реанимационных, при их необходимости, ребенок в транспортном кувезе переводится в палату для интенсивной терапии, где создаются наиболее комфортные условия, предотвращающие пересыхание кишечника. Ребенок помещается в кувез с параметрами влажности близкими к 100% и температуре окружающего воздуха 37°С. При гастрошизисе обязательно проводится декомпрессия желудка, путем введения оро- или назогастрального зонда, который должен быть постоянно открыт.
— Подготовка перед операцией. При отсутствии шока и других острых состояний подготовка к операции занимает до 4 часов. Осуществляется сосудистый доступ для длительного парэнтерального (минуя желудочно-кишечный тракт) кормления, инфузионной терапии. Подключение к терапии антибактериальных препаратов широкого спектра действия при гастрошизисе обязательно.
На этом этапе производится коррекция кислотно-щелочного состояния, инфузионная терапия, снижение гемоконцентрации (сгущения крови). Продолжается предупреждение переохлаждения, декомпрессия желудка, кишечника.
— Хирургическое лечение. Используется три основных техники для операционного лечения гастрошизиса.
Первичная радикальная операция производится при наличии небольшого объема эвентрированных органов. Заключается в том, что производится аккуратное вправление органов и зашивание дефекта. Вправление по Бианчи. Органы вправляются без расширения отверстия, путем тракций за пуповину.
Отсроченная радикальная пластика проводится, когда объем эвентрированных органов большой. Проводится в два этапа. Эвентрированные органы помещаются в силиконовый пакет и подвешиваются, постепенно подвязывают пакет у дна и под действием отрицательного внутрибрюшного давления органы медленно вправляются в полость живота. А затем проводится ушивание дефекта.
При осложненном течении гастрошизиса с атрезией сначала выполняют наложение двойной энтеро- или колостомы, с последующим их закрытием.
Осложнения, возникающие в послеоперационном периоде:
— закупорка тромбом брыжеечных сосудов, некроз стенки кишки;
— спаечная непроходимость кишечника;
— присоединение бактериальной флоры, развитие некротического энтероколита, сепсиса.
Учитывая то, что точная причина развития гастрошизиса не установлена, то и мер специфической профилактики данной патологии нет. К общим принципам профилактирования пороков развития относятся:
— планирование беременности при участии медико-генетических консультаций, особенно, если в семье уже есть случаи рождения детей с аномалиями развития;
— употребление комплексных витаминно-минеральных препаратов, полноценное питание, режим труда и отдыха;
— профилактика угрозы раннего выкидыша, лечение тяжелого токсикоза;
— профилактирование инфекционных болезней, особенно на ранних сроках;
— исключение употребления алкоголя, никотина, наркотических средств;
— отказ от лечения лекарствами, обладающими тератогенным эффектом;
— исключение воздействия патогенных физических и химических средств;
— исключение стрессовых ситуаций.
Гастрошизис у детей — это тяжелый порок развития, диагностируемый внутриутробно и имеющий характерные клинические проявления. На современном этапе достигнуты положительные результаты в коррекции данной аномалии, что позволяет выживать детям, которые раньше были бесперспективными больными. Важным моментом в оказании узкоспециализированной помощи новорожденным с гастрошизисом является выбор места родоразрешения. Это должен быть региональный перинатальный центр, имеющий в своем составе реанимационные отделения, отделение интенсивной терапии для новорожденных и, самое главное, отделение детской хирургии, где непосредственно будет выполняться оперативное вмешательство. Своевременная и успешная операция, при условии отсутствия сочетанных тяжелых пороков и гладкого течения послеоперационного периода, позволяет полностью купировать порок и дает возможность малышам гармонично развиваться.
Профилактика болезни
Специфической профилактики пороков развития брюшной стенки не существует. Родителям ребенка рекомендуют придерживаться следующих советов:
- планировать беременность, обращаясь заранее к врачу-гинекологу и андрологу;
- посещать плановые медицинские осмотры, в частности, УЗИ-скрининги во время вынашивания ребенка;
- своевременно лечить имеющиеся заболевания внутренних органов;
- обеспечить рациональное питание, богатое витаминами и микроэлементами;
- отказаться от приема наркотиков, спиртных напитков и табакокурения.
В тех случаях, когда порок развития выявлен до 22 недели беременности, возможно прерывание беременности по желанию матери. Гастрошизис является медицинским показанием к аборту.
После устранения гастрошизиса ребенок нуждается в постоянном медицинском наблюдении у врачей. Рекомендуется проводить консультации с гастроэнтерологом 1 – 2 раза в год.
Прогноз у 90% детей с простой формой патологией благоприятный. Своевременное лечение, основанное на проведении хирургической операции, позволяет устранить порок развития и предупредить его осложнения в дальнейшем.
При осложненных вариантах гастрошизиса требуются комплексные лечебные мероприятия с проведением многоэтапных оперативных вмешательств. Прогноз при этом неблагоприятный. Восстановление функций органов частичное и связано с высоким риском развития негативных последствий в будущем.
Возможные осложнения и последствия
Осложнением гастрошизиса, наиболее часто приводящим к летальному исходу, является переохлаждение новорожденного, что обусловлено большой площадью теплоотдачи эвентрированных органов. Гипотермия в данном случае влечет сдвиг кислотно-щелочного равновесия, тяжелые нарушения обмена веществ, острую почечную недостаточность, мозговые кровоизлияния.
Также высокую опасность представляют последствия погружения эвентрированных органов при выраженной висцеро-абдоминальной диспропорции. Из-за малого объема брюшной полости после помещения измененных органов резко повышается внутрибрюшное давление, что ведет к сдавлению нижней полой вены, сердечно-сосудистым и респираторным нарушениям, острой почечной недостаточности, нарушению кровоснабжения стенки кишечника и становится причиной осложнений и летальных исходов.
Гастрошизис достаточно редок: частота в среднем – 1 случай на 3000-4000 живорожденных детей.
Основные послеоперационные осложнения (ранние и поздние):
- хирургическая инфекция с развитием сепсиса;
- язвенно-некротический энтероколит;
- токсический гепатит и печеночная недостаточность;
- спаечная кишечная непроходимость.
Профилактические меры
Чтобы избежать аномалий развития ребенка, в том числе и гастрошизиса, во время беременности нужно следовать таким рекомендациям:
Почему возникают боли в печени у беременных? Причины и профилактика
- полноценно питаться, употреблять достаточно белков;
- избегать значительной физической и эмоциональной нагрузки;
- принимать препараты фолиевой кислоты и необходимые витамины;
- сократить прием нестероидных противовоспалительных средств (ацетилсалициловая кислота, ибупрофен);
- обязательно отказаться от курения;
- не принимать алкоголь и наркотические вещества.
Беременная должна регулярно наблюдаться у врача и вовремя проходить УЗИ
Особенно это важно для будущих мам в возрасте до 20 лет
Если у ребенка обнаружен гастрошизис, и беременность сохраняется, роды проводятся в перинатальном центре. Необходимо своевременно обратиться к акушеру за направлением на госпитализацию.
Лечение недуга
Если гастрошизис выявлен до наступления жизнеспособности плода, рекомендуется прерывание беременности. Во II триместре ведение беременности особенностей не имеет. В течение III триместра рекомендуется регулярная оценка состояния плода, поскольку примерно в половине наблюдений наблюдается внутриутробная задержка развития. Иногда ребенок рождается немного раньше нормы и имеет низкий вес. Окончательное решение о прерывании беременности принимают родители ребенка.
Если беременность доношена, роды осуществляются в специализированном учреждении, где есть возможность быстро провести операцию по коррекции дефекта. Роды ведутся естественным путем. Кесарево сечение выполняют, если для него есть другие показания. Впрочем, этот вопрос решается для каждой пациентки индивидуально. Если патология диагностирована во время беременности, женщина родоразрешена в современном перинатальном центре, ребенок вовремя прооперирован, то есть все шансы на благополучный исход.
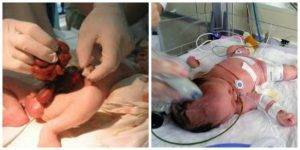
Лечение недуга
Ребенок с гастрошизисом склонен к переохлаждению, поэтому сразу после рождения необходимо обеспечить его согревание, а также доступ в вену. Начинается введение жидкости для профилактики обезвоживания и антибиотиков. Если ребенок будет переводиться в другое лечебное учреждение, ему необходима искусственная вентиляция легких.
Используется назогастральный зонд, с помощью которого удаляется желудочное содержимое. Для очищения кишечника от мекония еще в родильном зале делают микроклизму и применяют газоотводную трубку.
Чтобы избежать инфекции и некроза кишки, хирургическое лечение проводят в течение первых суток после рождения. Выбор метода вмешательства определяется тяжестью состояния ребенка, размером отверстия, количеством выпавших органов, наличием перитонита и пороков развития кишечника.
В ходе первичной пластики органы перемещают в брюшную полость и ушивают дефект. При большом размере отверстия возможно использование синтетического материала. Впоследствии этот имплантат удаляют и закрывают дефект своими тканями (отсроченная пластика).
В мире нередко используют silo-пластику. Этот способ подразумевает применение стерильного пластикового устройства, в которое помещаются выпавшие органы. «Горлышко» такого контейнера пришивается к краям дефекта. Постепенно петли кишечника возвращаются в брюшную полость. Недостатком методы считают временные затраты.
В течение нескольких недель после вмешательства ребенок проводит в больнице. Для его питания используются внутривенные смеси, содержащие все необходимые вещества. После восстановления работы кишечника и налаживания естественного кормления малыша выписывают домой. Длительность госпитализации составляет от 20 до 50 дней. Вводить прикорм рекомендуется в 5,5 месяцев – полгода, начиная с протертых овощей.
Примерно в 20% случаев поражается значительная часть кишечника и желудок. В этом случае дети переносят несколько хирургических операций по восстановлению целостности органов пищеварения. Иногда врачам приходится удалять часть кишечника. Впоследствии у таких детей развивается синдром короткой кишки, при котором требуется специальная диета.
Симптоматика, фото
Размер дефекта обычно составляет 2 – 4 см. Чаще всего он располагается справа от пупка. Через это отверстие выступает тонкий кишечник, реже часть толстого, грыжевого мешка нет, то есть кишечник не покрыт кожей. Дополнительно через отверстие может проникать желудок, мочевой пузырь, а у девочек – яичники и маточные трубы. Пуповина в состав выпавших органов не входит.
Эвентрированные (выпавшие) органы отечны, имеют сероватый оттенок за счет образовавшегося на их поверхности фибрина.
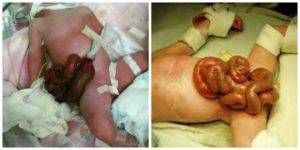
Симптоматика
Степень тяжести гастрошизиса может быть разной, это полностью зависит от состояния кишечника. Большинство плодов с таким дефектом до рождения не имеют тяжелых повреждений кишки. Если новорожденному сразу сделана операция, и внутренние органы возвращены в брюшную полость, после периода реабилитации ребенок не отличается от здорового.
Если у ребенка удалена часть кишечника, в дальнейшем у него возникает дефицит питательных веществ. Это проявляется следующими основными симптомами:
- диарея;
- дефицит массы тела;
- анемия.
После оперативной коррекции порока у детей увеличивается вероятность развития кишечной непроходимости. Это опасное состояние требует срочной помощи врачей. Его симптомы:
- рвота с примесью желчи (зеленого цвета);
- вздутие живота;
- отказ от пищи.
Причины образования гастрошизиса
Точная этиология гастрошизиса неизвестна. Генные или хромосомные изменения плода могут быть причиной возникновения такого расстройства.
Есть теория о том, что аномалия возникает из-за нарушения кровоснабжения плода в течение первых восьми недель беременности, вследствие чего брюшная стенка не может правильно развиваться. Это приводит к образованию небольшого отверстия рядом с пуповиной, а кишечник и другие органы брюшной полости выталкиваются наружу.
Ещё одна теория подразумевает недостаточность мезодермы (слоя клеток) в формировании стенок тела. Однако эта гипотеза не объясняет возникновения дефекта мезодермы в этом конкретном месте.
Также специалисты полагают, что причиной гастрошизиса может послужить разрыв амниона (зародышевой оболочки) вокруг пупочного кольца, но тогда остаётся не ясным тот факт, что гастрошизис встречается гораздо реже по сравнению с пупочной грыжей.
Диагностика болезни
Распознавание патологии проводится по данным ультразвукового исследования плода во II триместре беременности. Есть данные об успешной диагностике гастрошизиса в более ранние сроки, вплоть до 12 недель. Однако в таком случае значительно повышается вероятность ложноположительного результата. На малых сроках беременности у плода может определяться кишечная грыжа, которая не является патологией и в дальнейшем исчезает.
При гастрошизисе врач УЗИ-диагностики определяет в амниотической жидкости плода возле его брюшной стенки петли кишечника, а иногда и другие органы. Точность диагноза во II – III триместре составляет 75 – 95%. Она зависит от срока беременности, расположение плода, размера дефекта и количества органов, выпятившихся из брюшной полости ребенка.
Диагностика болезни
Другие обследования, включая амниоцентез и генетическое картирование, не рекомендуются, так как в этом случае не дают дополнительной информации. В крови может быть обнаружен повышенный уровень альфа-фетопротеина, однако этот признак неспецифичен.
При обнаруженном гастрошизисе рекомендуется регулярный УЗИ-контроль. Если при повторных исследованиях определяется уменьшение дефекта, расширение петель кишечника, утолщение кишечной стенки, это может свидетельствовать об ущемлении кишки и требует досрочного родоразрешения.