MCHC в анализе крови повышен
Высокий показатель mchc-индекса возникает при повышении концентрации железосодержащих белков в красных кровяных тельцах. Такие состояния обычно наблюдаются при различных генетических патологиях. Чаще всего встречаются:
- Наследственный сфероцитоз. Это заболевание, при котором нарушается формирование цитоскелета эритроцита. В результате снижается площадь поверхности клеточной мембраны, нарушается ее пластичность, концентрация гемоглобина в клетке значительно увеличивается. Про анализ на уровень гемоглобина вы можете узнать здесь. Сфероцитоз часто протекает в скрытых, доброкачественных формах, выявляется только при скрининговой диагностике.
- Серповидноклеточная анемия. Одно из самых распространенных врожденных заболеваний красных кровяных телец. В результате нарушений процесса выработки гемоглобина эритроциты приобретают измененную форму, растет индекс mchc. У таких больных гемоглобин имеет отличное от нормы строение и менее эффективно переносит кислород. Если патологические гены передались от одного из родителей болезнь протекает в скрытой либо легкой форме и обеспечивает иммунитет от малярии. При получении дефектных генов от матери и отца серповидноклеточная анемия протекает тяжело и может стать причиной серьезных патологий и летального исхода.
- Гемоглобиноз С. Тяжелая наследственная патология, которая развивается при получении от обоих родителей дефектных генов, руководящих синтезом эритроцитарных белков. Проявляется в виде гемолитической желтухи, хронической анемии, наиболее частое осложнение – желчекаменная болезнь. Дефектный гемоглобин вырабатывается организмом в значительных количествах так как переносит кислород хуже, чем нормальный белок. В результате наблюдается резкое повышение значений mchc-индекса.
Увеличение mchc-индекса не всегда служит сигналом развития патологических процессов. Этот показатель может увеличиваться при восстановлении организма после тяжелых кровопотерь. У жителей высокогорной местности увеличение концентрации гемоглобина является вариантом нормы так как служит для компенсации низкого содержания кислорода в воздухе.
Поэтому у профессиональных альпинистов может наблюдаться значительное увеличение mchc-индекса, которое при отсутствии других патологических симптомов нужно оценивать как нормальное.
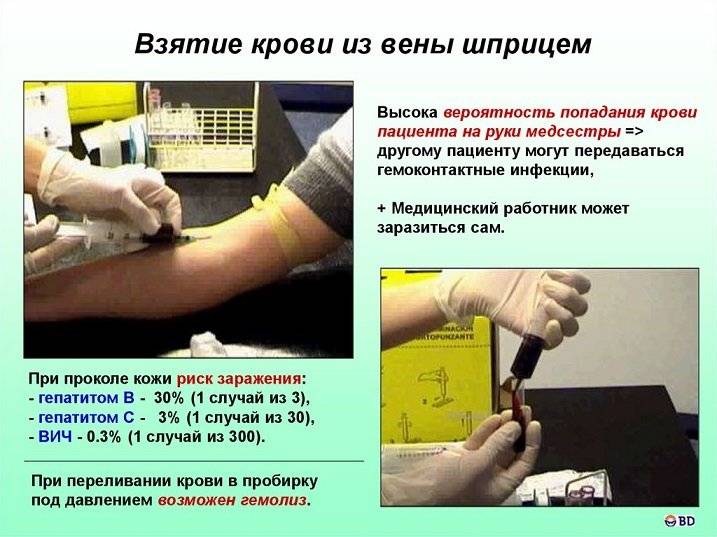
ВЗЯТИЕ, УСЛОВИЯ ХРАНЕНИЯ И ДОСТАВКИ МАТЕРИАЛА ДЛЯ ПРОВЕДЕНИЯ ГЕМАТОЛОГИЧЕСКИХ ИССЛЕДОВАНИЙ
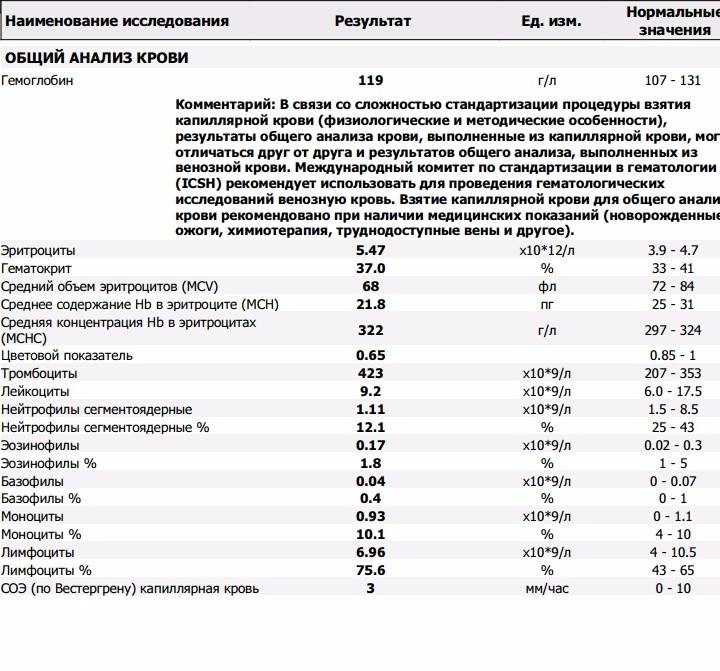
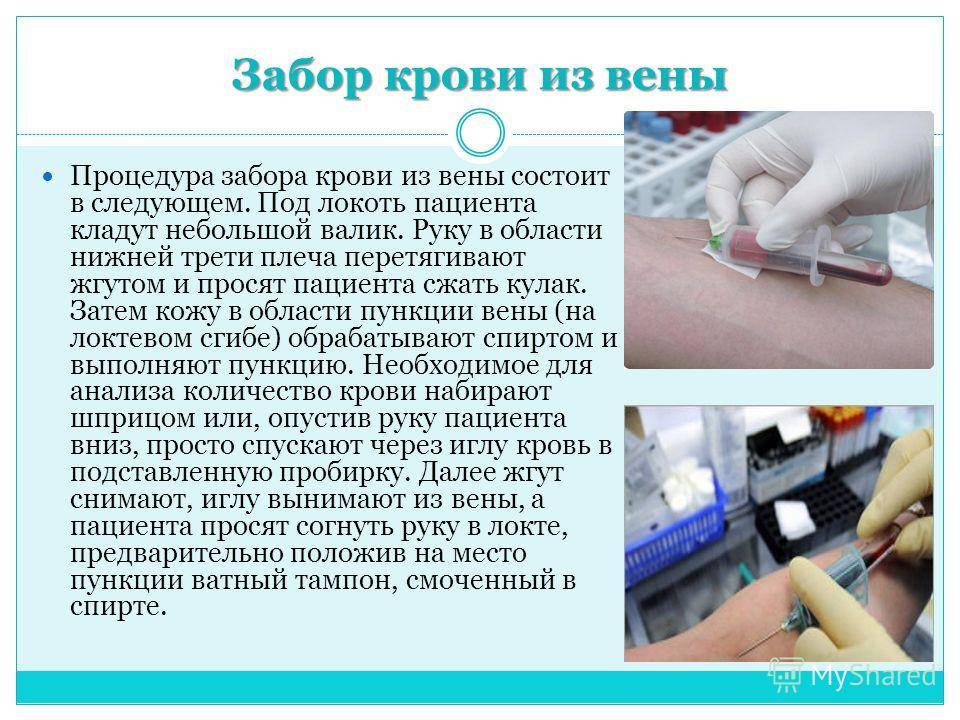
Для исследования гематологических показателей используется капиллярная и венозная кровьВ то же время, в связи с применением гематологических анализаторов в лабораториях стали чаще использовать для общего клинического анализа венозную кровь. Считается, что такой способ взятия материала позволяет получить более точные результаты исследования. Взятие капиллярной крови, как правило, осуществляется лаборантом, венозной — медицинской сестрой.
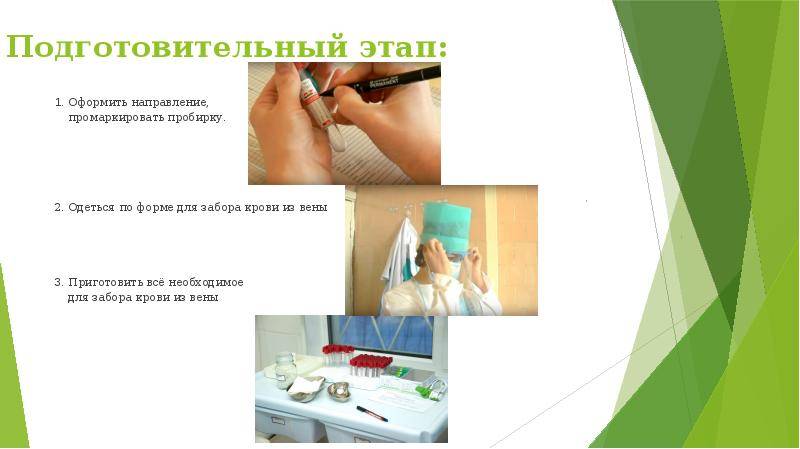
Подготовка обследуемых. Взятие крови, как правило, осуществляется натощак, в утренние часы. В экстренных случаях взятие крови может проводиться в любое время суток.
Существуют общие факторы, влияющие на результат гематологических исследований: физическое напряжение (бег, быстрая ходьба, подъем по лестнице), эмоциональное возбуждение, рентгеновское облучение, положение обследуемого, прием пищи накануне исследования и др. Для исключения этих факторов, следует соблюдать следующие условия подготовки пациентов:
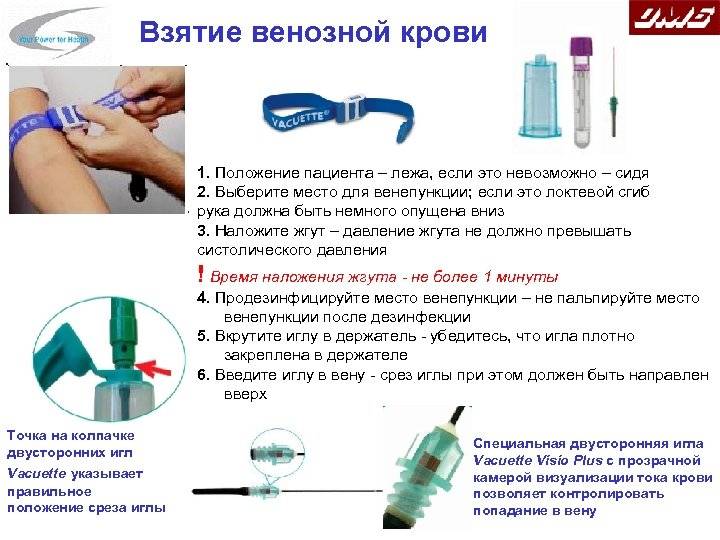
взятие крови (венозной и капиллярной) осуществляется после 15-минутного отдыха обследуемого;
курение и прием алкоголя непосредственно перед исследованием исключаются;
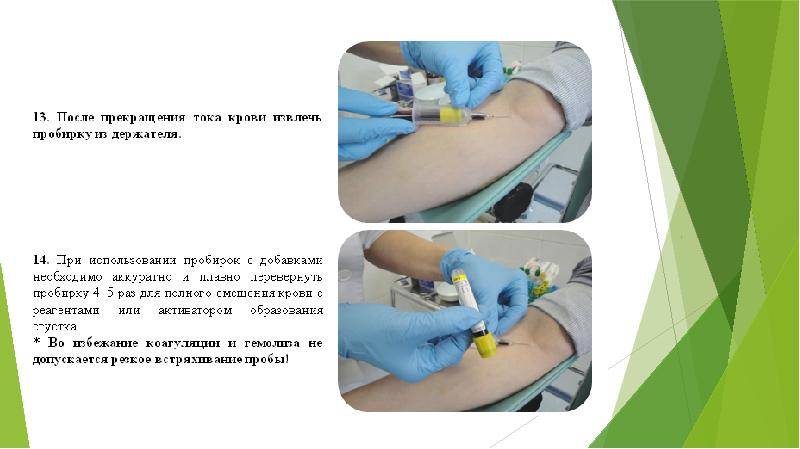
взятие крови осуществляется натощак в утренние часы (8— 10 ч), пациент во время взятия сидит, у тяжелых больных взятие крови может производиться лежа.
Результаты анализов
После получения бланка с результатами анализов родители самостоятельно пытаются их расшифровать, видя, что их значения отличаются от нормы. Делать этого не стоит. Врач назначает исследования для себя и врачей других специальностей, чтобы, проанализировав все данные, составить полное представление о состоянии здоровья ребенка. Только доктор высокой квалификации может правильно интерпретировать все данные, сопоставляя разные показатели между собой. Ведь результаты зависят от волнения, температуры, употребленной пищи и многих других факторов. При возникновении сомнений доктор назначает дополнительные исследования и только тогда делает выводы о здоровье ребенка.
Расшифровка анализа крови MCHC
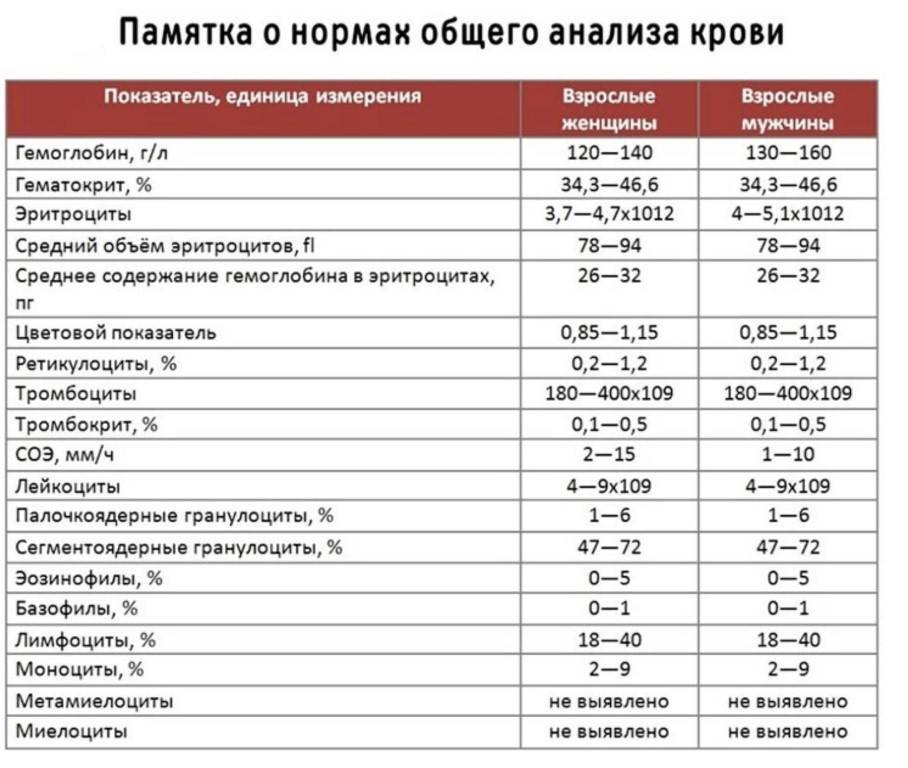
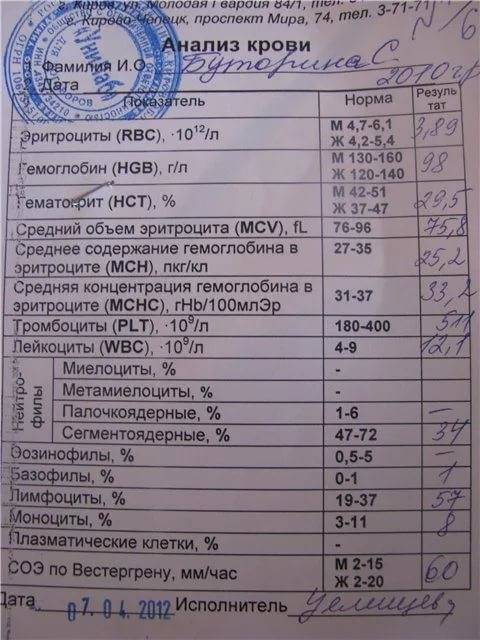
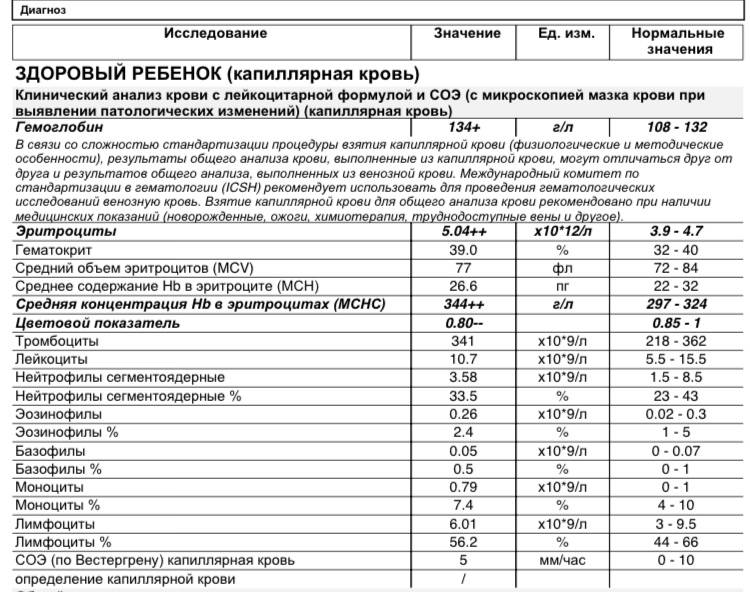
Нормальным показателем mchc считается значения от 310 до 380 г/л. Такие значения считаются нормой для взрослых людей обоих полов. У новорожденных, детей, подростков границы нормы смещены в сторону снижения. Для детей до 1 года нормой считается среднее количество гемоглобина в эритроците на уровне 290-370 г/л.
После завершения процессов полового созревания нормальная концентрация железосодержащих белков стабилизируется, сохраняется на протяжении всей жизни в определенных пределах (при отсутствии патологий, которые могут повлиять на этот показатель).
Важно учитывать, что нахождение mchc-индекса в диапазоне нормальных значений не всегда означает отсутствие патологий. Существуют анемии и другие болезни, которые не проявляют себя изменением показателя mchc в анализе крови
Отбор артериальной крови
Показания к взятию артериальной крови ограничены:
- анализ газового состава крови;
- гемокультура при подозрении на грибковый сепсис.
Подготовка
Взятие венозной крови.
Место пункции: лучевая, бедренная, задняя большеберцовая артерии.
Положение больного: (взятие венозной крови), при пункции бедренной артерии пациента удерживают два сотрудника, если это необходимо.
Проведение
Взятие крови производит врач; следует соблюдать осторожность — могут брызнуть струйки крови (АД). Наблюдение после проведения манипуляции
Наблюдение после проведения манипуляции
Сдавить место укола: сначала в течение 5-10 мин — рукой (в перчатке!), затем — при помощи компрессионной повязки.
Контролировать появление кровотечения.
Наблюдать за кровотоком в конечности, температурой и цветом кожных покровов, пульсом, чувствительностью, принимать во внимание жалобы на боль
Как делать не надо:
-
Не надо выжимать описанную пеленку в контейнер и сдавать такой анализ в лабораторию: результаты будут недостоверными, ведь с пеленки в содержимое контейнера попадут различные микроорганизмы и волокна ткани.
-
Не надо пользоваться самодельными мочеприемниками. Например, делать их из полиэтиленового пакета — это и неудобно, и негигиенично.
-
Нельзя замораживать контейнер с анализом (любым). Материал, собранный накануне, непригоден для исследования.
-
Нельзя использовать для стимуляции дефекации клизму и слабительные свечи, иначе в лабораторном материале будут посторонние примеси и исследование окажется недостоверным.
Когда малыш подрастет, процедура сбора анализов значительно упростится. И мочу, и кал можно будет собирать из горшка. Главное — перед сбором анализов горшок должен быть чисто вымыт, но без использования чистящих средств. Достаточно промыть его детским мылом или содой и тщательно ополоснуть водой
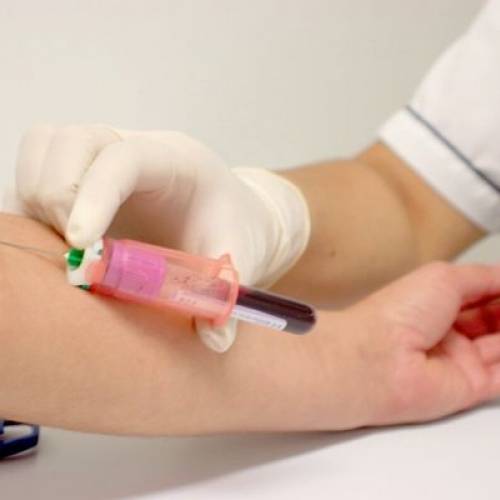
Процедура забора крови
Как уже говорилось, кровеносные сосуды младенцев существенно меньше. По этой причине, забор крови осуществляется немного из других мест, чем у взрослого человека. Как правило, кровь берут с тыльной стороны руки либо в венке на голове. Несмотря на то, что процедура выглядит настораживающе, венки именно на этих участках тела максимально видны, шанс оказаться в них с первого раза выше всего именно там.
Молодые родители часто интересуются вопросом — чем берут кровь из вены у грудничка? Эта процедура осуществляется таким же образом, как у взрослых: рука затягивается жгутом, место укола мажут спиртом, делается укол иглой, кровь собирается в пробирку или вакуумную систему, затем жгут снимают, иглу вытаскивают и кладут ватку со спиртом.
Есть некоторые правила, выработанные медиками, которые позволят собрать нужное количество крови за один раз, не делая дополнительных уколов. Так, вместо привычных 1,5 мл крови можно набрать нужные 5 мл. Для этого в день сдачи анализа крови из вены у грудничка, нужно обильно покормить ребенка и дать ему 50 мл жидкости, которую он обычно пьет.
Еще, следует обратить внимание, чтобы в тот момент, когда происходит забор крови, руки младенца были теплые
Это самое важное требование, которое даст возможность работнику собрать нужное количество материала. Поэтому, если вы пришли с холода или в манипуляционном помещении прохладно, обязательно согрейте руки малышу
Поэтому, если вы пришли с холода или в манипуляционном помещении прохладно, обязательно согрейте руки малышу.
Важно держать ребенка, чтобы ему было удобно и комфортно, а перед сдачей крови дать ему возможность осмотреться и успокоиться. Бывают случаи, когда лаборант может попросить родителей выйти из кабинета и оставить ребенка
Отнеситесь к просьбе с пониманием. Если брать кровь в медицинском заведении практикуется именно так, значит будьте уверены, что все пройдет правильно. А вот после процедуры одарите ребенка теплыми и положительными эмоциями, позанимайтесь с ним его любимыми делами, чтобы стереть негативный след окончательно.
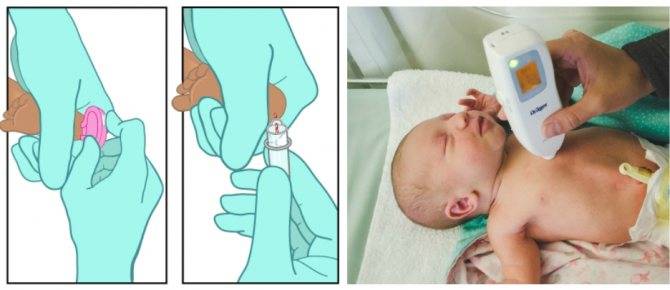
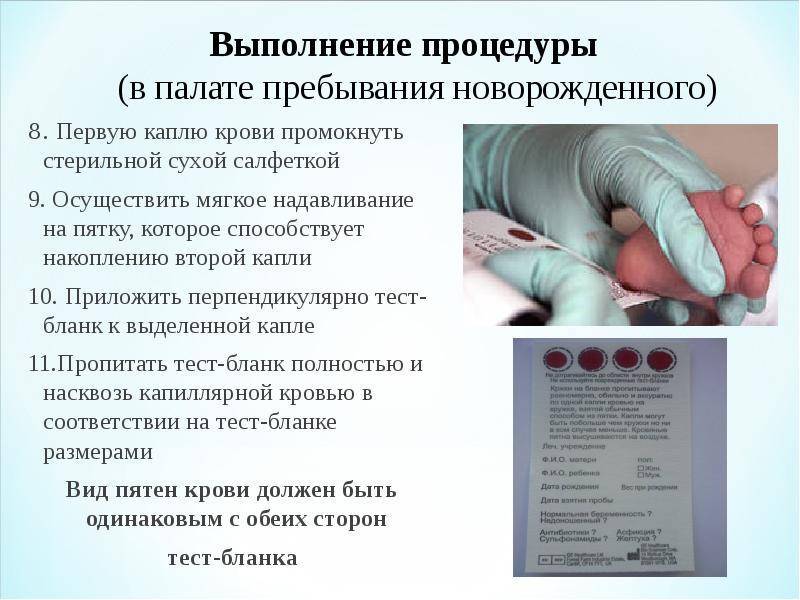
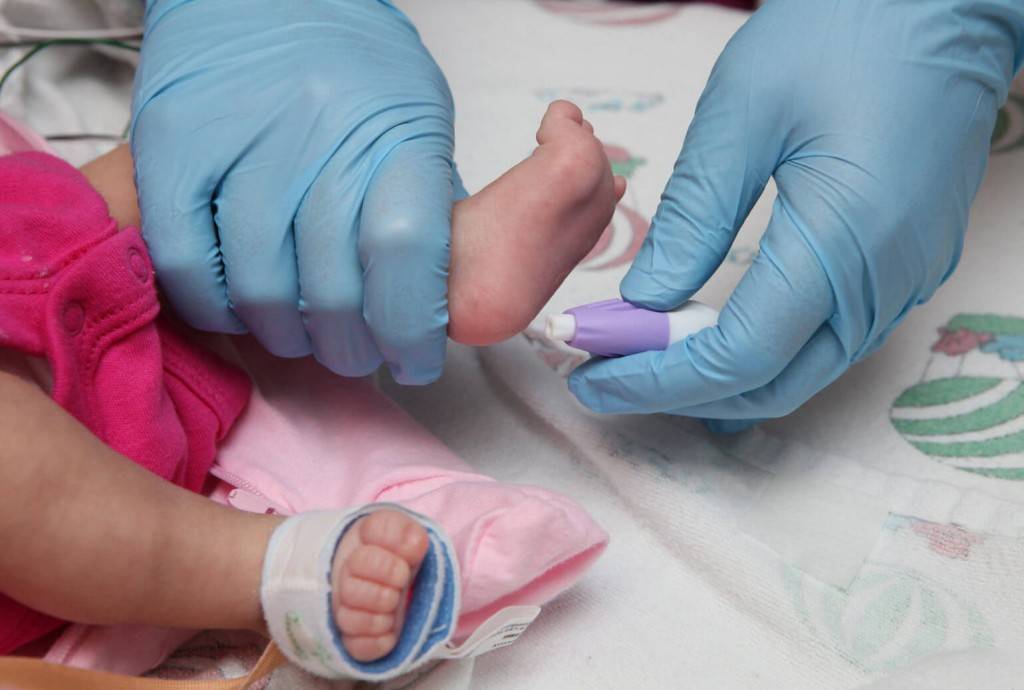
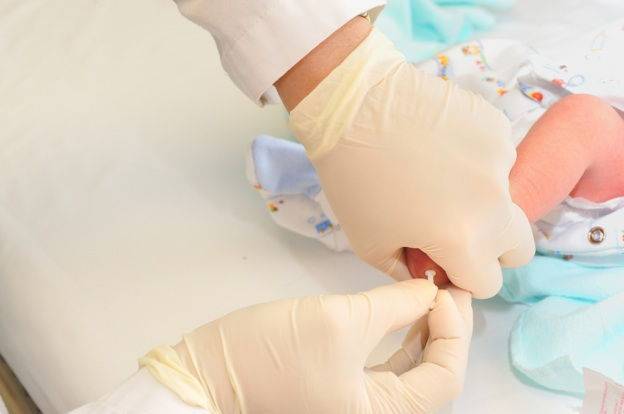 Забор крови из пятки у новорожденного
Забор крови из пятки у новорожденного
Во многих больницах последнее время практикуется брать кровь у младенцев из пальчика или пяточки: достаточно пары капель крови, нанесенных на тестовую полоску, чтобы провести самые разные анализы. Столь небольшие изменения дали отличные результаты: родители перестали бояться доставлять своему малышу подобные мучения. Данная технология успешно применяется в частных клиниках, но спросить про данный метод можно и в государственном учреждении.
Методика взятия (сбора) спинномозговой жидкости
Взятие материала, спинномозговую жидкость получают путем люмбальной пункции, которую проводит врач-клиницист. Люмбальную пункцию производят между остистыми отростками III и IV или IV и V поясничных позвонков. Для проведения пункции укладывают больного на бок, при этом ноги должны быть согнуты в коленях и притянуты к животу, чтобы обеспечить согнутое положение позвоночника.
Чтобы найти место пункции, проводят линию (тампоном, смоченным йодом), соединяющую высшие точки гребней подвздошных костей (линия Якоби). Эта линия обычно пересекает остистый отросток IV поясничного позвонка (верхний край V поясничного позвонка). Кожу тщательно дезинфицируют, вводят иглу с мандреном. Когда игла достигает подпаутинного пространства (расстояние от поверхности кожи до канала 6—7 см), мандрен вынимают и собирают вытекающую жидкость. Количество жидкости, извлекаемой без вреда для больного, — 8—10 мл. Место пункции закрывают стерильным материалом, больного оставляют в положении лежа на спине без подушки в течение 1 сут.
Условия доставки и хранения материала: в лабораторию ликвор должен быть доставлен немедленно после пункции в стерильных пробирках, закрытых стерильными ватными пробками Для предотвращения образования сгустка фибрина взятие необходимо проводить с ЭДТА.
Рекомендуемое для исследования количество ликвора — 10 мл, которое лучше доставлять в лабораторию в двух пробирках (для химического и микроскопического исследования). Наличие примеси крови должно быть обязательно отмечено
Подготовка к исследованиям крови
Рекомендации по взятию крови у детей до 14 лет:
Психологическая подготовка ребенка перед сдачей крови:
Основное требование к маме – сохранение полного спокойствия. Дети, особенно малыши, очень остро чувствуют настроение матери и тоже начинают нервничать, если она боится предстоящей процедуры. С ребенком, который уже достиг старшего дошкольного или школьного возраста, обсудите то, что будет происходить. Не следует пугать его, особенно если он сдает кровь в первый раз. Можно также предупредить, что, вероятнее всего, у ребенка будут неприятные ощущения.
Позаботьтесь о том, чтобы ребенок не скучал перед взятием крови. Возьмите с собой книжку, его любимую игрушку, раскраску с фломастерами — в зависимости от возраста ребенка. Это не только займет его время, но и не позволит сконцентрироваться на страхе от предстоящей процедуры.
Решите, нужно ли ваше присутствие в кабинете врача во время анализа. Безусловно, оно понадобится, если ребенок совсем маленький, но некоторым школьникам, даже из младших классов, присутствие родителей может только помешать и спровоцировать слезы или протест. Ориентируйтесь на психологические особенности ребенка.
Во время проведения процедуры взятия крови, маленьких детей нужно держать на руках. Если ребенок чувствует тепло и защиту своей матери, он рефлекторно успокаивается даже в незнакомой и пугающей обстановке.
Желательно начинать взятие крови не сразу после входа в процедурный кабинет. Нужно дать малышу пару минут на ознакомление с обстановкой и незнакомым человеком, который будет брать его за ручки.
Подготовка перед сдачей крови:
Помните, что для сдачи анализа крови лучше всего подходит утреннее время, нормы всех анализов разрабатывались именно под временной интервал 8-11 часов утра.
давать кровь для анализов следует строго натощак. Между последним приемом пищи и взятием крови должно пройти не менее 8-ми часов. С детьми этого правила придерживаться довольно сложно, но вполне возможно. Пить утром соки, чай, есть печенье — нельзя, это может значительно исказить результаты. Пить нужно только воду. Перед походом в лабораторию возьмите с собой что-нибудь вкусное, чтобы сразу после выхода из процедурного кабинета была возможность поесть.
Питание ребенка за 1-2 дня до анализа крови должно исключать жирную и жареную пищу, сладости.
Для лучшего кровенаполнения сосудов желательно за 30 минут до забора крови дать ребенку выпить 100-200 мл воды (для детей с 1 года).
После анализа подумайте, чем можно порадовать ребенка за хорошее поведение. Небольшой подарок-сюрприз поможет сгладить неприятные впечатления о больнице.
Особенности подготовки к сдаче крови детей от 1 дня до 12 месяцев:
Взятие крови на анализ у грудных детей постарайтесь приурочить между кормлениями, ближе ко второму кормлению.
За 30 минут до процедуры ребенок должен выпить 50 мл жидкости, которую вы ему обычно даете.
В момент взятия крови ручки ребенка обязательно должны быть теплыми. Если вы пришли с холодной улицы или не так уж тепло в помещении, его нужно согреть
Это обязательное и очень важное условие, ведь от его выполнения зависит количество крови, которое будет получено медработником.
·Непосредственно перед взятием крови ребенка нужно расположить так, чтобы ему было максимально комфортно. Должна пройти пара минут перед тем, как медсестра начнет брать кровь
Этого времени малышу хватит, чтобы успокоиться и немного привыкнуть к окружающему пространству.
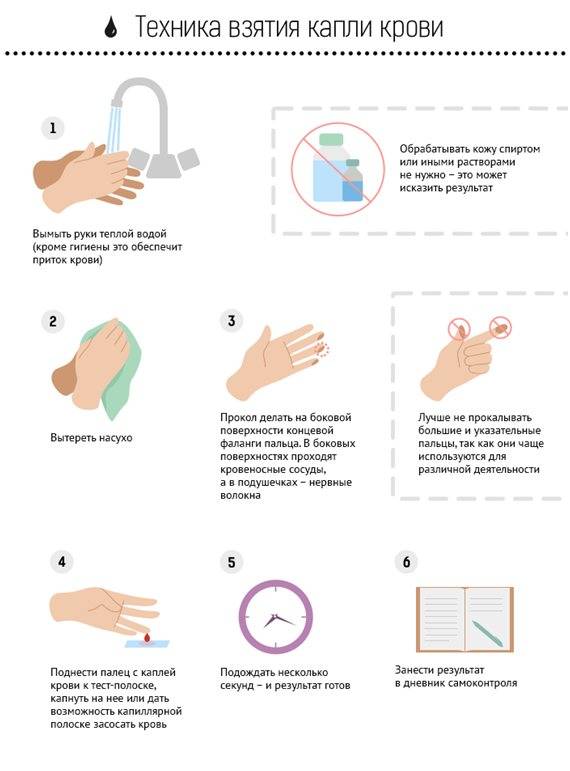
Отбор капиллярной крови
После соответствующего инструктирования пробы капиллярной крови может брать ухаживающий персонал.
- контроль гематокрита;
- содержание билирубина;
- содержание сахара крови;
- анализ газового состава крови.
- стерильный тампон, средство для дезинфекции рук, пластырь, перчатки;
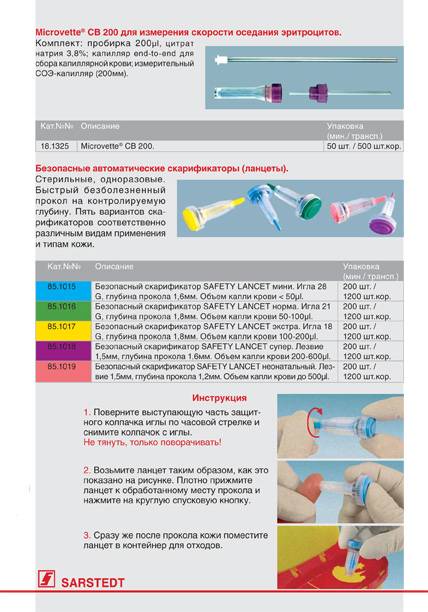
- аутолет (специальный ланцет) или ланцет;
- капилляр или пробирки (определение уровня глюкозы крови) в соответствии с показаниями, лабораторное направление.
Проведение манипуляции
- боковая поверхность кончиков пальцев:
- использовать более низкую болевую чувствительность, чем на подушечках пальцев;
- у правшей стараться брать кровь на левой руке, у левшей — на правой;
- по возможности, использовать средний и безымянный пальцы, так как из-за боли в указательном и большом пальцах нарушается работа кисти;
- мочка уха;
- пятка у недоношенных, новорожденных и грудных детей: из-за опасности остеомиелита нельзя колоть над шпорой пяточной кости.
Локальную гиперемию обеспечивают разогреванием, используя, например, влажные и теплые обертывания, массирование или растирания к точке укола.
Место укола придерживают и дезинфицируют. Решительно делают укол ланцетом или аутолетом.
Первую каплю вытирают, чтобы дезинфицирующее средство не повлияло на результаты анализа.
Капилляр устанавливают над местом укола под углом, стеклянный капилляр заполняют при помощи груши; во избежание неточных значений, при анализе газового состава крови особенно важно, чтобы в капилляр не попадал воздух; капилляр немедленно направляют в лабораторию для исследования. Ранку протирают от крови и заклеивают пластырем
Ранку протирают от крови и заклеивают пластырем.
Никогда не следует пользоваться мазями, вызывающими гиперемию, например, нонивамид+никобоксил (финалгон), так как они могут вызвать сильные жгущие боли, особенно у маленьких детей.
Избегать слишком глубоких уколов в пятку — возникает опасность затрагивания костной ткани (остеомиелит).
Принципиально важно делать укол только в области здоровой, неповрежденной кожи. Причины ошибок
Причины ошибок
Слишком сильное надавливание на место укола приводит к гемолизу.
Недостаточное кровотечение из-за плохого кровоснабжения кожи → разогревание места укола.
Неправильно выбранное место укола (например, слишком толстый роговой слой кожи) повторить укол в другом месте. Поверхностно выполненный укол → повторный укол. Недостаточный застой крови → сжать сильнее или растереть.
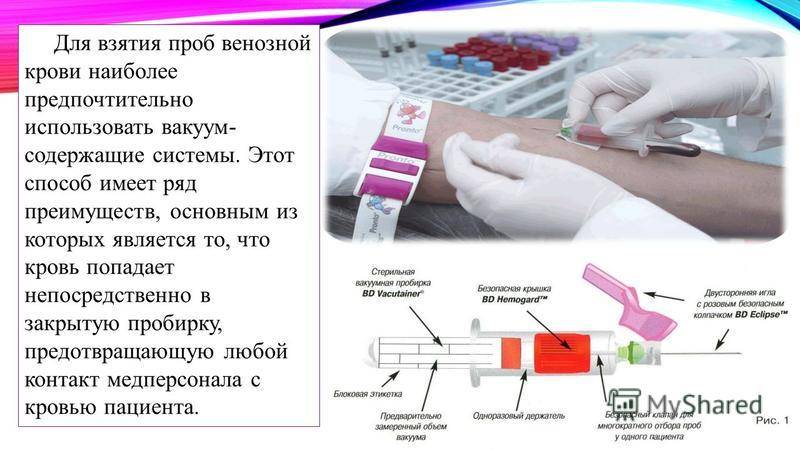
Оборудование, помогающее взять венозную кровь
Чтобы сдать кровь из вены грудничку, можно воспользоваться современным прибором веновизором, который облегчает доступ к сосудам. Принцип работы таких аппаратов заключается в получении проекции хода вен на кожу, как будто их подсветили изнутри, чтобы увидеть снаружи. В педиатрии это особенно актуально, так как очень рыхлая подкожно-жировая клетчатка малышей затрудняет нахождение сосудов.

Трудности при заборе крови у новорожденных еще возникают из-за ее густой консистенции и низкого давления в сосудах. Сдача крови на голодный желудок заканчивается тем, что в вену попали, а крови достаточного количества не хватило. Поэтому перед анализом рекомендуется поить детей водичкой.
НЕТРЕПОНЕМНЫЕ ТЕСТЫ
Реакция Вассермана- РВ, RW, в среднем, становится положительной на 4-6 неделе заболевания. С увеличением поступления возбудителя сифилиса в кровь растет и титр RW. Своего максимума он достигает во вторичном рецидивном периоде сифилиса. При поздних формах заболевания реакция Вассермана нередко становится отрицательной.
Результат реакции Вассермана определяется наличием или отсутствием гемолиза. RW резко положительная — ++++, полная задержка гемолиза, RW положительная -+++, значительная задержка гемолиза, слабоположительная rw -++, +- сомнительная RW- частичная и соответственно незначительная задержка гемолиза. Отрицательная RW — полный гемолиз.
Недостатком RW является ее неспецифичность, т.е. реакция Вассермана становится положительной при отсутствиии сифилиса. Такой анализ называется ложноположительный.
Реакция Вассермана может быть ложноположительной при различных заболеваниях и состояниях — болезни соединительной ткани ( системная красная волчанка, системная склеродермия, дерматомиозит), ревматоидный артрит, туберкулез, онкология, болезни крови, заболевания сердечно-сосудистой системы — инфаркт миокарда, сахарный диабет, заболевания почек, беременность , употребление лекарственных препаратов и т.д.
Из-за неспецифичности реакции Вассермана, ее ложных результатов также используются другие реакции.
Реакция микропреципитации (РМП) и ее аналоги: RPR тест — Rapid Plasma Reagins и тест VDRL (Venereal Diseases Research Laboratory) — это нетрепонемные тесты, которые широко применяются в качестве отборочных реакций на сифилис.
Реакцию микропреципитации целесообразно сдавать через 20-30 дней после опасного контакта.
Суть реакции РМП — несколько капель сыворотки крови обследуемого смешивается с кардиолипиновым антигеном, в ходе реакции выпадает осадок — преципитат. Реакция оценивается качественно — по количеству +, от 4+(резко положительный) результат, до1+(сомнительный результат). В случае положительного результата проводят количественную оценку — титрование — максимальное разведение, при котором образуется осадок-преципитат. Результат является положительным начиная с титра 1:2-1:4. В подавляющем большинстве случаев положительный результат микрореакции означает заболевание сифилисом. Однако, микрореакция бывает ложноположительной при системных заболеваниях — системная красная волчанка, ревматоидный артрит, гломерулонефрит, сахарный диабет; при онкологических процессах, заболеваниях сердца — острый инфаркт миокарда, эндокардит, миокардит; при беременности и т.д.
Отрицательный результат микрореакции свидетельствует об отсутствии сифилиса, о раннем серонегативном периоде заболевания, до появления антител в крови. Также микрореакция становится отрицательной или сомнительной при поздних формах сифилиса.
Акция!!! Анализ крови на сифилис, ВИЧ, СПИД, гепатиты — 2500 руб.!
Телефон: 8 985 9230340
РМП является одним из критериев достоверности проведенного лечения сифилиса. В отличие от других серологических реакций — РИФ, РИБТ, ИФА, РПГА, после успешного лечения сифилиса РМП становится отрицательной более чем в 90% случаев.
Нетрепонемные тесты (реакция микропреципитации (РМП) и реакция Вассермана (RW)) относятся к неотъемлемым методам диагностики сифилиса. Отрицательный результат этих реакций в подавляющем большинстве случаев означает, что обследуемый здоров. В противном случае, при получении положительных результатов анализов назначаются трепонемные тесты.
Коагулограмма — что это такое?
Многие пациенты напрасно начинают переживать, когда слышат от лечащего врача такие, необычные на первый взгляд, слова, как коагулограмма или иначе гемостазиограмма. Так что это за анализ коагулограмма и для чего его сдают?
Прежде всего, стоит отметить, что это довольно распространенный в современной медицине метод изучения работы системы гемостаза человеческого организма, который отвечает за такие важные функции жизнедеятельности как: остановка кровотечений при повреждении тромбов или сосудов, а также поддержание нормального жидкого состояния крови.
Отсюда и ответ на вопрос о том, что это такое гемостазиограмма – исследование, которое определяет, как хорошо функционирует система гемостаза организма. Анализ крови на коагулограмму помогает изучить такую важную функцию крови, как способность к свертыванию, т.е. образованию кровяного сгустка.
Получив результаты коагулологии, лечащий врач может заранее предугадать исход операции или родов. Сведения о свертываемости крови жизненно важны в экстренных ситуациях, например, при ранении человека, когда счет идет на секунды и нужно как можно быстрее остановить кровотечение.
Поэтому вряд ли стоит сильно переживать о том, сколько стоит данное исследование. Ведь цена гемостазиограммы не идет ни в какое сравнение с уверенностью в том, что пациент будет жив и здоров.
Показаниями к назначению такого анализа как гемостазиограмма являются наличие у пациента следующих болезней:
- тромбоз кишечника;
- инсульт;
- тромбоэмболия;
- тромбоз сосудов и варикоз нижних конечностей;
- цирроз хронической формы;
- гестоз;
- воспалительные процессы в острой стадии;
- геморрагические патологии, например, тромбоцитопения, гемофилия или болезнь Виллебранда.
Помимо того, такой анализ обязательно назначают для определения скорости свертывания крови в ходе подготовки к проведению плановых операций, например, кесарева сечения, а также во время беременности для оценки состояния гемостаза и перед самостоятельными родами. В обменной карте каждой роженицы просто обязано присутствовать такое исследование крови как коагулограмма.
Система гемостаза человека
Определив, что это такое анализ на гемостаз стоит более подробно разобраться с таким понятием, как свертываемость крови. Начать, пожалуй, стоит с определения. Итак, система гемостаза человеческого организма – это важнейшая биологическая система, главными функциями которой можно считать сохранение основных параметров крови, а также остановку кровотечений.
Организм человека не зря называют целой вселенной и сравнивают со сложным механизмом. И система гемостаза может служить как раз ярким примером того, насколько гениально устроены люди. Кровь – это уникальная биологическая жидкость, которая способна в прямом смысле творить чудеса в нашем организме.
Она не только циркулирует по сосудам, но и незаметно для человека восстанавливает вены и артерии в течение всей его жизни благодаря своей способности образовывать тромбы или плотные сгустки, т.е. свертываться.
Выделяют три основных компонента системы гемостаза человека:
- Клетки сосудов эндотелия (внутренний слой, состоящий из плоских клеток, выстилающих лимфатические и кровеносные сосуды, а также полости сердца), которые при разрыве сосудистых стенок или других повреждениях способны выделять такие биологические активные компоненты как простациклин, тромбомодулин и оксид азота. Они в свою очередь запускают процесс образование тромбов.
- Тромбоциты или кровяные пластинки, обладающие способностью как-бы «склеиваться» друг с другом для того, чтобы в дальнейшем образовывать первичную гемостатическую пробку.
- Факторы плазмы (всего 15 плазменных факторов, большинство представляют собой ферменты), образующие вследствие химических реакций фибриновый сгусток, который должен окончательно остановить кровотечение.
Подводя итог всему вышесказанному можно однозначно ответить на вопрос о том, что показывает анализ крови на гемостаз при беременности, при подготовке к плановой операции или в ходе проведения диагностики. Данный анализ дает представление о том, насколько хорошо или плохо свертывается кровь пациента. Другими словами как быстро медики смогут остановить кровотечение при его возникновении.
Показания к назначению
В большинстве случаев анализ крови новорождённым назначают по любому из следующих показаний:
- невозможность постановки диагноза, опираясь на одну лишь симптоматику;
- нетипичное протекание заболевания;
- возникновение осложнений;
- потребность в оценке эффективности проводимой терапии.
Помимо перечисленного, гематологические исследования проводятся и в профилактических целях. Для здоровых детей периодичность забора анализа крови составляет один раз в год, а для страдающих хроническими патологиями – 2-3 раза в течение года. Периодичность проведения анализов определяется лечащим врачом.
Методика взятия (сбора) мокроты и подготовка пациента:
Время взятия (сбора) мокроты: утром (8—9 ч утра), натощак.
Обычно собирают утреннюю порцию мокроты до приема пищи, полученную путем откашливания. Следует избегать попадания в образец слюны и секрета носоглотки или синусов. Мокроту собирают в чистую сухую широкогорлую склянку.
Предварительно больной должен прополоскать рот и глотку кипяченой водой и вычистить зубы. Если мокроту нельзя получить путем откашливания, то получают материал из бронхов (как для цитологического исследования, см. раздел «Цитологические исследования»).
Условия доставки и хранения. Желательно доставить в лабораторию и исследовать свежевыделенную мокроту как можно скорее, хотя для некоторых исследований (например, исследование на микобактерий туберкулеза) отсрочка не приносит большого вреда. При невозможности немедленного исследования мокроту необходимо хранить в прохладном месте, лучше — в холодильнике. Нецелесообразно собирать мокроту за большой промежуток времени (более суток), так как длительное стояние приводит к размножению бактерий и аутолизу элементов мокроты.
Можно ли есть перед сдачей общего анализа
Группа крови у ребенка от родителей — таблица
Если ребенку в пять или восемь лет вполне реально объяснить, по какой причине его отказываются кормить перед посещением больницы, то найти способ, как грудничку сдать кровь натощак, намного сложнее. В связи с тем, что грудной ребенок не может выдерживать длительный перерыв без питания, алгоритм действий предлагается следующий:
- Разбудить малыша на несколько часов раньше обычного;
- Накормить ребенка завтраком (еда не должна быть жирной);
- Выждать три часа;
- Отправиться в лабораторию.
Как только крохе исполняется год, врачи категорически начинают настаивать на том, чтобы сдача крови производилась натощак. Исключения возможны только для тех маленьких пациентов, которые страдают панкреатитом или сахарным диабетом, и большие перерывы в приемах пищи могут быть чреваты для них серьезными последствиями. Таким малышам рекомендуют перед проведением лабораторного анализа скушать небольшую порцию любой крупяной каши, приготовленной на воде.
Младенцев часто пугает не сам забор крови, а присутствие чужого человека