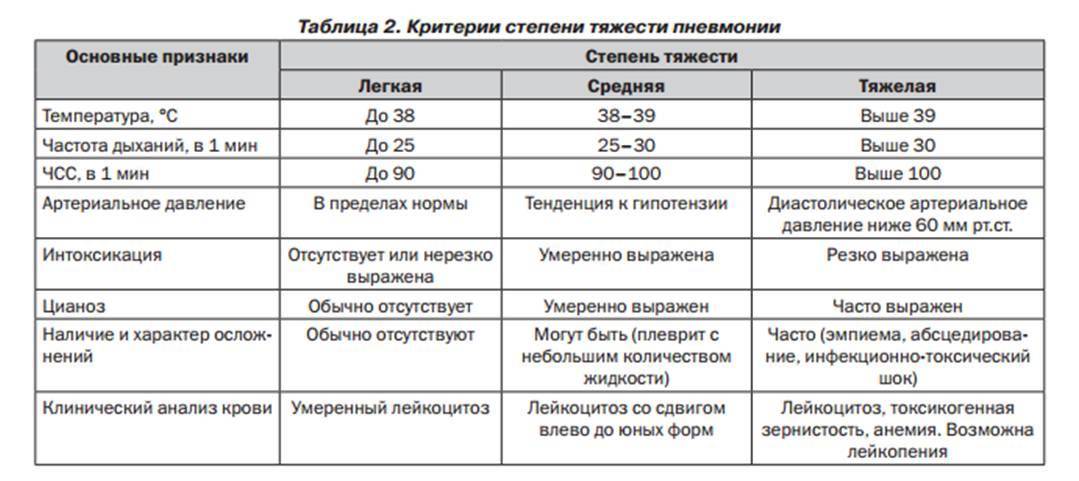
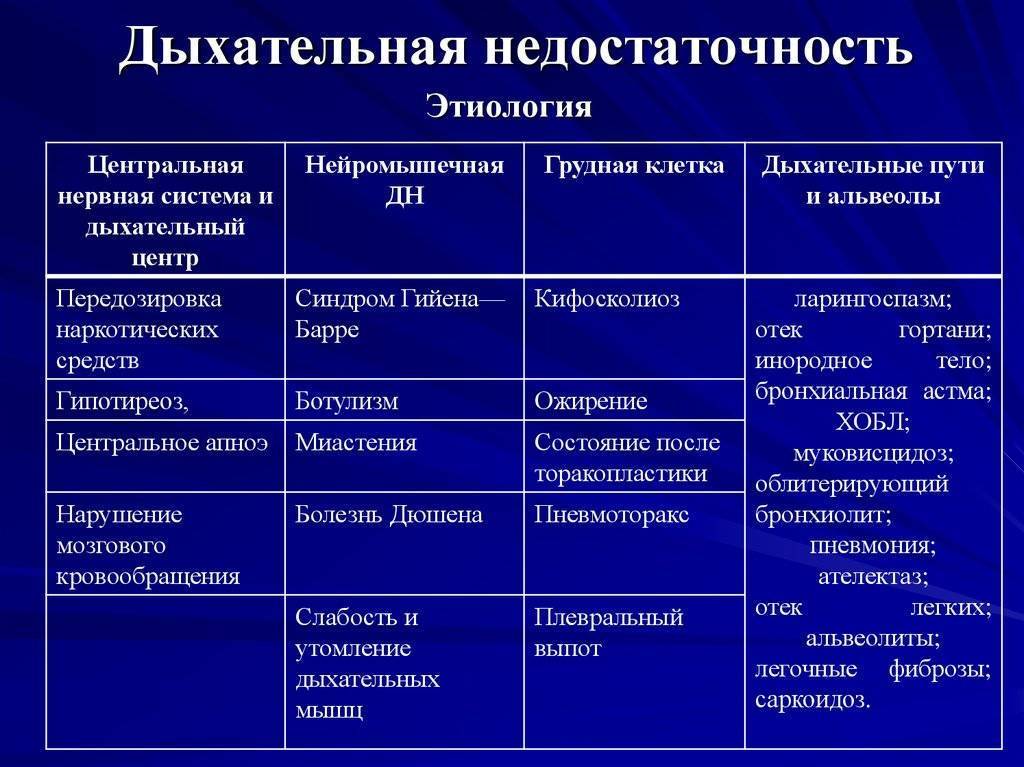
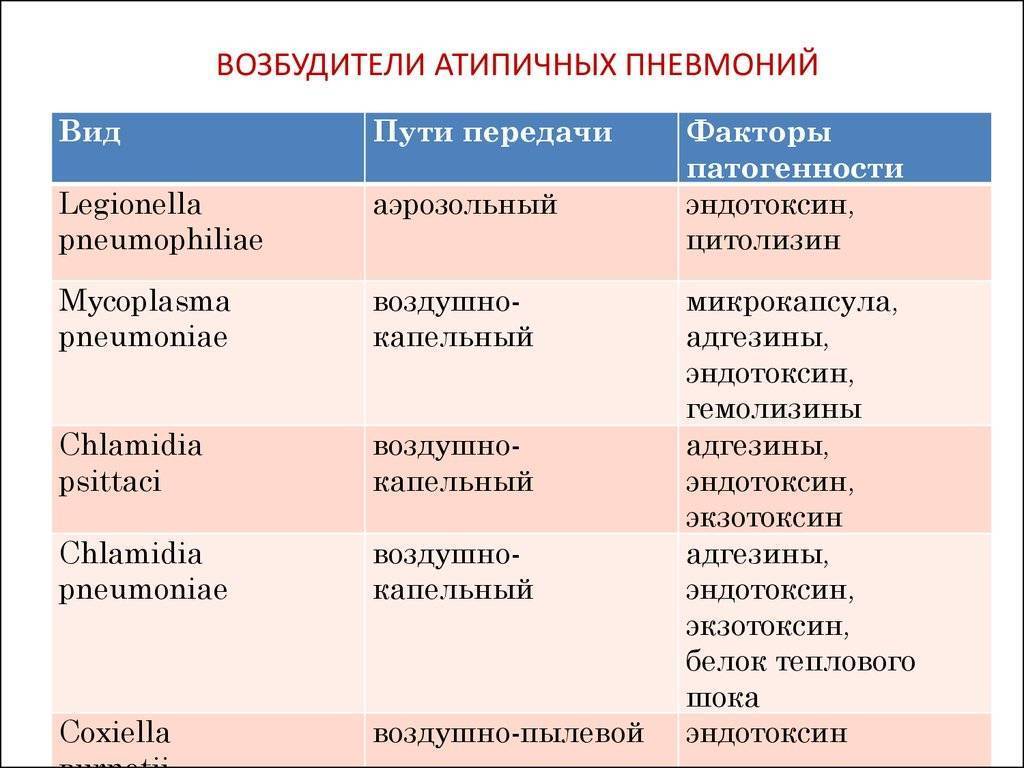
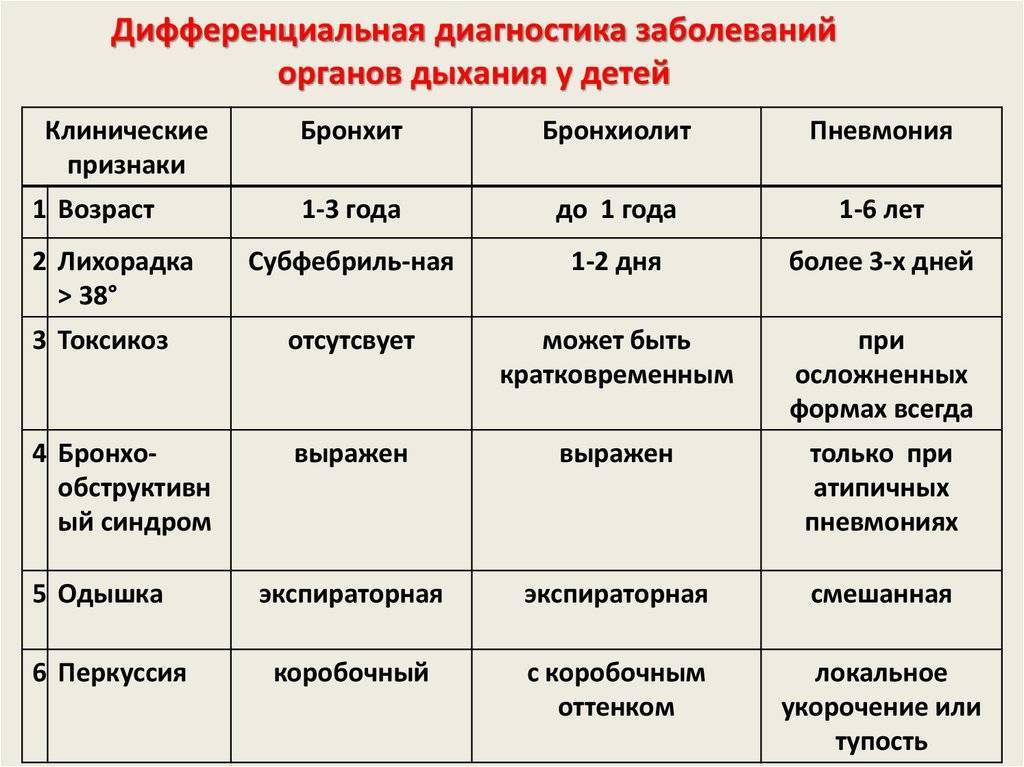
SQLITE NOT INSTALLED
Диагностика пневмонии
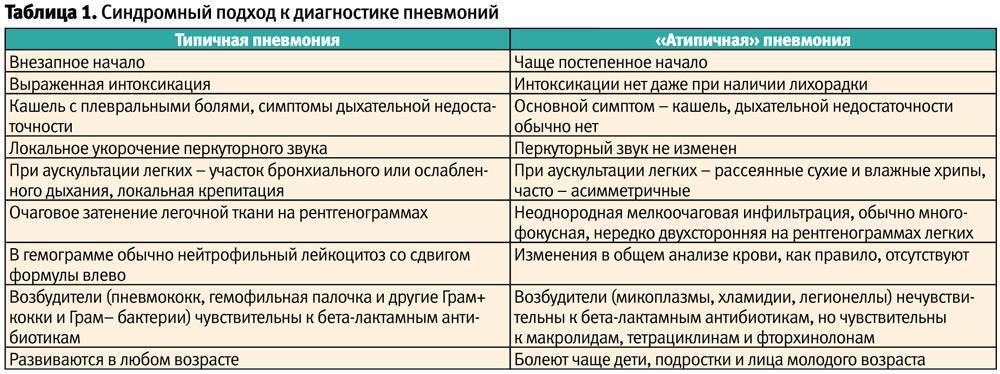
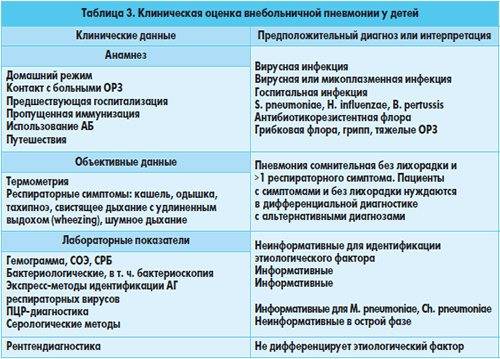
Врач зачастую может диагностировать пневмонию, опросив вас о симптомах и осмотрев грудную клетку. В некоторых случаях могут потребоваться дополнительные исследования. Иногда пневмония трудно поддается диагностированию, так как многие симптомы совпадают с другими заболеваниями, такими как простуда, бронхит и астма.
Чтобы поставить диагноз, врач может сначала спросить:
- дышите ли вы чаще, чем обычно;
- страдаете ли вы от одышки (чувствуете себя запыхавшимся);
- как долго у вас наблюдается кашель;
- отхаркиваете ли вы мокроту, и какого она цвета;
- усиливаются ли боли в груди на вдохе или выдохе.
Врач, скорее всего, измерит вам температуру и прослушает стетоскопом грудную клетку спереди и сзади, чтобы определить, слышны ли характерные потрескивающие или дребезжащие звуки. Он может также прослушать вашу грудную клетку, постукивая по ней. Если ваши легкие заполнены жидкостью, они издают звук, который отличается от того, который издают нормальные, здоровые легкие.
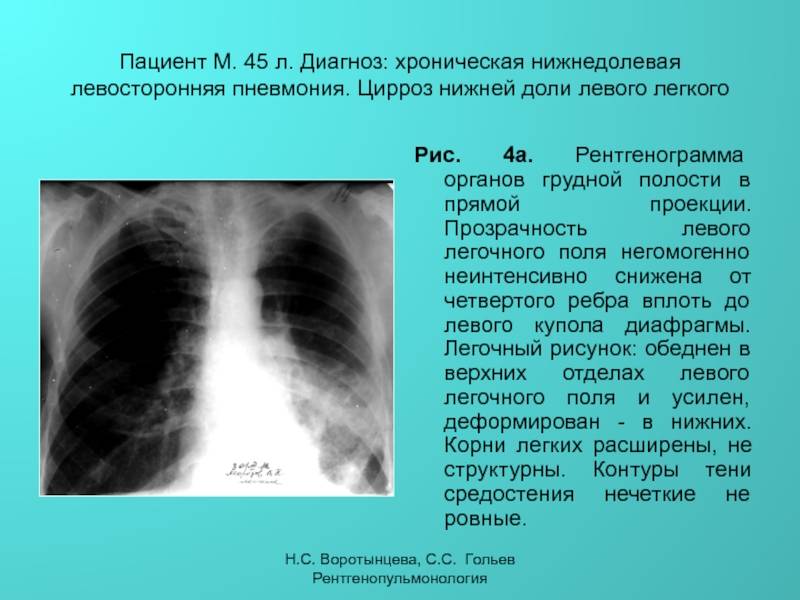
Для подтверждения диагноза врач направит вас на рентген грудной клетки и другие исследования. Рентген грудной клетки может показать, насколько сильно поражены ваши легкие. Рентген также помогает врачу отличить пневмонию от других инфекционных заболеваний легких, например, бронхита. Кроме того проводится анализ мокроты и анализ крови. Анализ образцов мокроты или крови помогает определить причину инфекции — бактерию или вирус.
Симптомы в зависимости от возраста
В разном возрасте у ребенка по-разному развита иммунная система. Поэтому симптомы немного другие.
Рассмотрим подробнее особенности проявления пневмонии у детей от года до трех лет.
У годовалых
После того, как ребенку исполнится год, педиатры немного расслабляются, считая, что сложнейший период адаптации закончился. Укрепился иммунитет, у ребенка увеличился вес, а это важный критерий лучшей устойчивости к таким патологиям, как пневмония.
Пневмония протекает легче через год, чем в первые месяцы жизни, потому что у нее менее агрессивные симптомы. Это связано с тем, что легкие ребенка уже укрепились и адаптировались к внешней среде. Поэтому неосложненные формы пневмонии успешно лечатся антибиотиками в домашних условиях под наблюдением педиатра.
Чаще всего диагностируется у ребенкапосле стойкого повышения температуры тела — кашель, бледность, затрудненное дыхание.
Большинство педиатров, независимо от выраженности симптомов заболевания, рекомендуют лечить пневмонию на первом году жизни только в условиях стационара. Мать и ребенок доставлены в больницу.
У 2-летних
В этом возрасте он поражает легочную ткань, в основном стрептококки, пневмококки и Haemophilus influenzae. Эти бактерии могут вызывать воспаление легочной ткани, но каждый микроб ведет себя по-своему.
Если вы заболели пневмококковой пневмонией, характерно одностороннее поражение легочной ткани. При отсутствии иммунодефицита симптомы исчезают через 7-10 дней при применении пенициллинов или макролидов. Симптомы в этом возрасте аналогичны симптомам пневмонии у годовалых детей.
Чтобы предотвратить серьезные осложнения, педиатры рекомендуют иммунизацию против Haemophilus influenzae в качестве превентивной меры. Также следует соблюдать графики вакцинации против других инфекций, которые часто осложняются пневмонией.
В 3 года
По мере созревания иммунитета в возрасте от 3 лет и старше количество определенных клеток крови изменяется. Лимфоциты и нейтрофилы «пересекаются» друг с другом. До трехлетнего возраста лимфоциты перевешивают нейтрофилы, затем их положение меняется на противоположное. На фоне этих изменений снижается иммунитет, и детскому организму становится сложнее бороться с различными инфекциями.
Наиболее частые симптомы пневмонии у детей трехлетнего возраста:
- Реакции отравления (сонливость, отказ от еды, бледность, боли в суставах, боли в спине и мышцах);
- цианоз носогубного треугольника;
- повышение температуры тела;
- тахикардия;
- учащение дыхания (до 40).
Не стесняйтесь вызвать врача, ранняя диагностика и своевременное начало лечения предотвратят осложнения. Чтобы поставить такой диагноз, врач должен провести следующие манипуляции:
- Личный осмотр и аускультация легких ребенка.
- Выдача направления на флюороскопию легких и клинические анализы крови.
- Рекомендации по лечению на основании полученных результатов.
Лечение следует начинать немедленно в случае вирусной или бактериальной пневмонии. В этом случае назначают антибиотики. При грибковой пневмонии назначают противогрибковые препараты.
Как распознать разные виды болезни?
Существуют различные формы пневмонии, некоторые из них различаются симптомами или имеют разную динамику и степень выраженности клинических симптомов. Мы обсудим это более подробно ниже.
Бронхопневмония — это воспаление стенок бронхов. В группе риска дети до трех лет. Симптомы следующие:
- кашель;
- одышка;
- аритмия;
- лихорадка, превышающая 40 градусов;
- головокружение;
- усталость;
- хрипы.
Левосторонняя пневмония. Этот тип более опасен, чем другие, он возникает при истощении организма из-за перенесенной болезни. Левый процесс проявляется
- повышение температуры и озноба;
- боль при глубоком вдохе;
- влажный кашель, мокрота, одышка;
- боль в левой половине груди;
- тошнота, рвота, слабость.
Правостороннее воспаление — наиболее частая форма у детей в возрасте от 1 года до 3 лет. Клиническая картина следующая:
- потливость;
- высокая температура тела;
- синяки в носогубной области;
- кашель с выделением мокроты;
- Учащенное сердцебиение и дыхание.
При сегментарной форме заболевания кашель в первые дни может отсутствовать, что затрудняет его диагностику перед посещением больницы. Но при этом есть высокая температура, которая не снижается.
Причем болезнь может протекать без повышения температуры тела. Это может быть случай вирусной пневмонии. В этом случае основными признаками являются:
- сухой кашель;
- сонливость;
- Мышечные боли;
- По мере прогрессирования болезни появляются влажный кашель и жар.
Двусторонняя пневмония располагается в нижних отделах легких. Проявляется он следующими симптомами:
- жар не спадает трое суток;
- хрипы, кашель;
- Дыхание тяжелое и быстрое;
- При дыхании слышите свистящий или хрипящий звук.
Там есть скрытая форма. Он протекает без каких-либо явных симптомов, которые обычно сигнализируют о пневмонии. В такой ситуации болезнь легко спутать с простудой. Общие симптомы простуды включают:
- сухой кашель;
- кожная сыпь;
- мышечная слабость;
- Температура внезапно повышается до 39 ° C, а затем падает до 37-37,5 ° C.
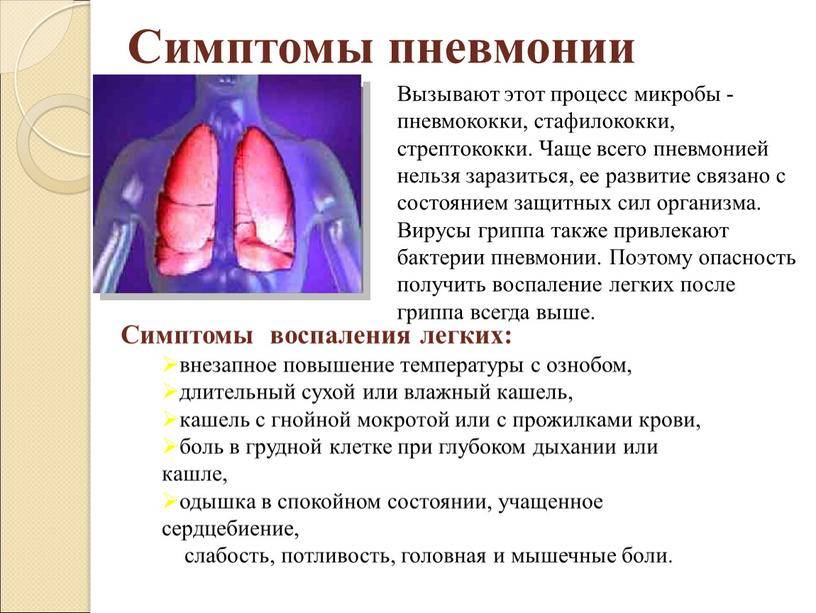
Признаки пневмонии
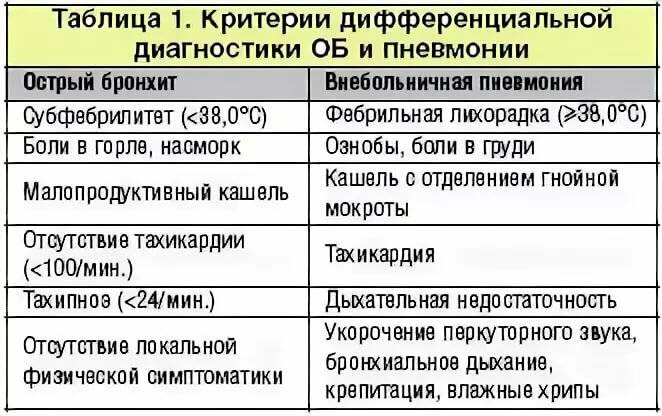
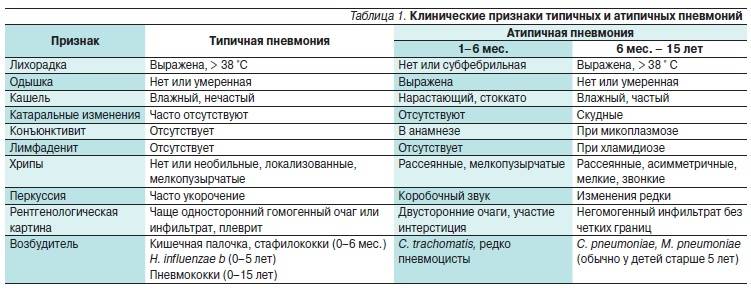
Для наиболее распространенной вирусной пневмонии (вернее для «пневмоний») характерны следующие симптомы:
- Кашель любого характера: сухой, влажный, с мокротой, гнойным отделяемым, кровью.
- Температура — у больного может быть и жар (39-40 градусов), и слегка повышенная температура тела.
- Боль и дискомфорт в груди.
- Одышка и хрипы в груди, которые можно услышать при прослушивании легкого.
- Ощущение нехватки воздуха.
- Спутанность сознания.
- Упадок сил.
- Боль в горле.
- Боль в мышцах и суставах.
Важно! Пневмония может протекать абсолютно бессимптомно, а иногда наличие даже 1-2 признаков указывает на поражение легких
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, стаж 19 лет
Список источников
- Котов М.А. Опыт применения компьютерной томографии в диагностике заболеваний органов дыхания у детей / Материалы X Невского радиологического Форума (НРФ-2018). – СПб., 2018, Лучевая диагностика и терапия. 2018. № 1 (9). — С. 149.
- Панов А.А. Пневмония: классификация, этиология, клиника, диагностика, лечение, 2020.
- Бова А.А. Пневмонии: этиология, патогенез, клиника, диагностика, 2016.
- Chl Hong, M.M Aung , K. Kanagasabai , C.A. Lim , S. Liang , K.S Tan. The association between oral health status and respiratory pathogen colonization with pneumonia risk in institutionalized adults, 2018.
- Yang-Pei Chang, Chih-Jen Yang, Kai-Fang Hu, A-Ching Chao, Yu-Han Chang, Kun-Pin Hsieh, Jui-Hsiu Tsai, Pei-Shan Ho, Shen-Yang Lim. Risk factors for pneumonia among patients with Parkinson’s disease: a Taiwan nationwide population-based study, 2016.
- Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых. Министерство здравоохранения РФ, 2019.
Первые признаки
Заболевание у детей до 1 года обычно начинается с общей слабости, бледности, замедления движений. Более того, он может не сразу проявиться решительно. Даже температура в некоторых случаях сначала не поднимается выше 38 ° C. Чаще всего выявить первые симптомы пневмонии способен только опытный педиатр.
Заподозрить пневмонию можно в следующих случаях:
- Если у ребенка недавно была острая респираторная инфекция, у него постоянный сильный кашель и одышка;
- Развивается дыхательная недостаточность;
- Половины грудной клетки по-разному участвуют в процессе дыхания;
- ритм дыхания нарушен;
- кожа прячется между ребрами;
- мраморность кожи, особенно на крыльях носа и кончиках пальцев — развивается цианоз
- тахикардия;
- несогласованность учащенного сердцебиения и температуры тела;
- крылья носа бледные, иногда даже совершенно неподвижные;
- У грудных детей могут появиться пенистые выделения изо рта;
- сонливость и вялость.
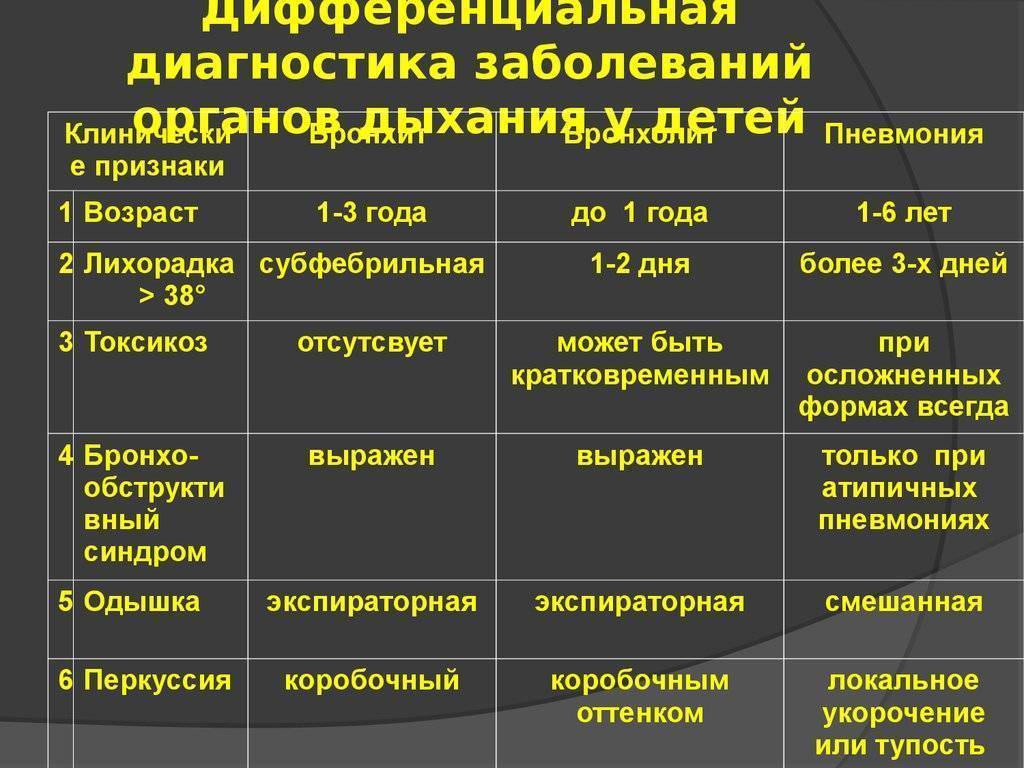
Симптомы очаговой пневмонии очевидны и легко заметить родителям: кашель нарастает постепенно, затем следует одышка и затрудненное дыхание. Между ребрами на стороне пораженного легкого может наблюдаться втягивание кожи и мышц.
Сегментарная пневмония, которая чаще всего вызывается вирусами, очень сложно диагностировать и обычно определяется после направления на рентгенологическое обследование. Сопровождается редким кашлем, но с одышкой с задействованием добавочных мышц, гипертермией и потливостью.
При осмотре педиатром можно обнаружить незначительные альвеолярные шумы в больном легком, частый кашель.
У детей младше 6 месяцев пневмония может протекать без температуры — это может произойти при заражении ребенка трихомонадой.
Как правило, у детей до одного года симптомы могут быть необычными, поэтому проводят не только рентген, но и обследование.
Также в разделе
| Обструктивный бронхит у взрослых Обструктивный бронхит — обширный сложный воспалительный процесс в бронхах, который протекает как острая форма или как хроническая форма с обострениями…. | |
| Пылевые бронхиты Пылевой бронхит —болезнь бронхов, при которой диффузное поражение их является следствием химического или механического воздействия на слизистые оболочки… | |
| Синдром Леффлера Синдром Леффлера — аллергическая болезнь, при которой в периферической крови увеличивается чисто эозинофилов, в одном или двух легких образуются… | |
| Медиастинит Медиастинит – заболевание, которого характеризуется воспалением в органах средостения, в результате чего возникает сдавление сосудов и нервов. В… | |
| Спонтанный пневмоторакс: симптомы, диагностика, лечение Спонтанный пневмоторакс — патологическое состояние, при котором воздух скапливается между висцеральной и париетальной плеврой, что не связано с… | |
| Что делать при пневмонии? В зависимости от тяжести, стадии и симптомов пневмонии, заболевание лечат либо дома, либо в брльнице (стационаре). Что делать при пневмонии, чтобы как можно… | |
| Пневмококковая пневмония Пневмония пневмококковая – это разновидность воспаления легких, встречающаяся чаще всего. Причиной этого заболевания становится Str. pneumoniae. Примерно 5-25%… | |
| Легочная чума Легочная чума — заболевание легких, передающееся воздушно-капельным путем, с развитием в легких множественных очагов воспаления. Заболевание известно также… | |
| Гамартома легкого Гамартома легкого (с древнегреческого «ошибка» и «опухоль») — доброкачественная врожденная опухоль, которая вместе с легочной тканью содержит… | |
| Поражение легких Легочная ткань не снабжена множеством нервов. Потому при вовлечении в патологический процесс плевры боли в легких человек может не чувствовать (даже в случаях,… |
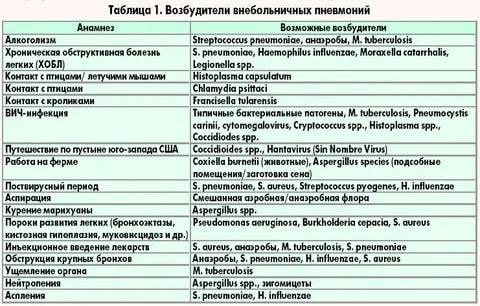
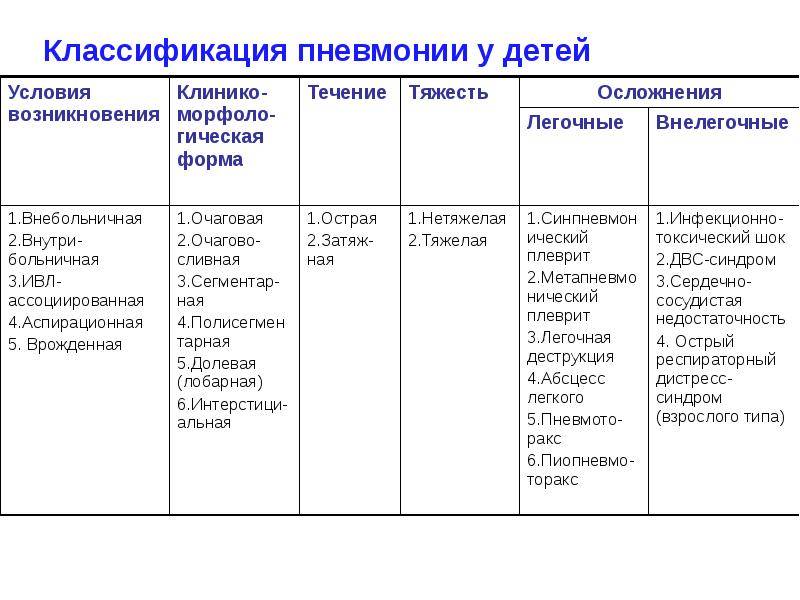
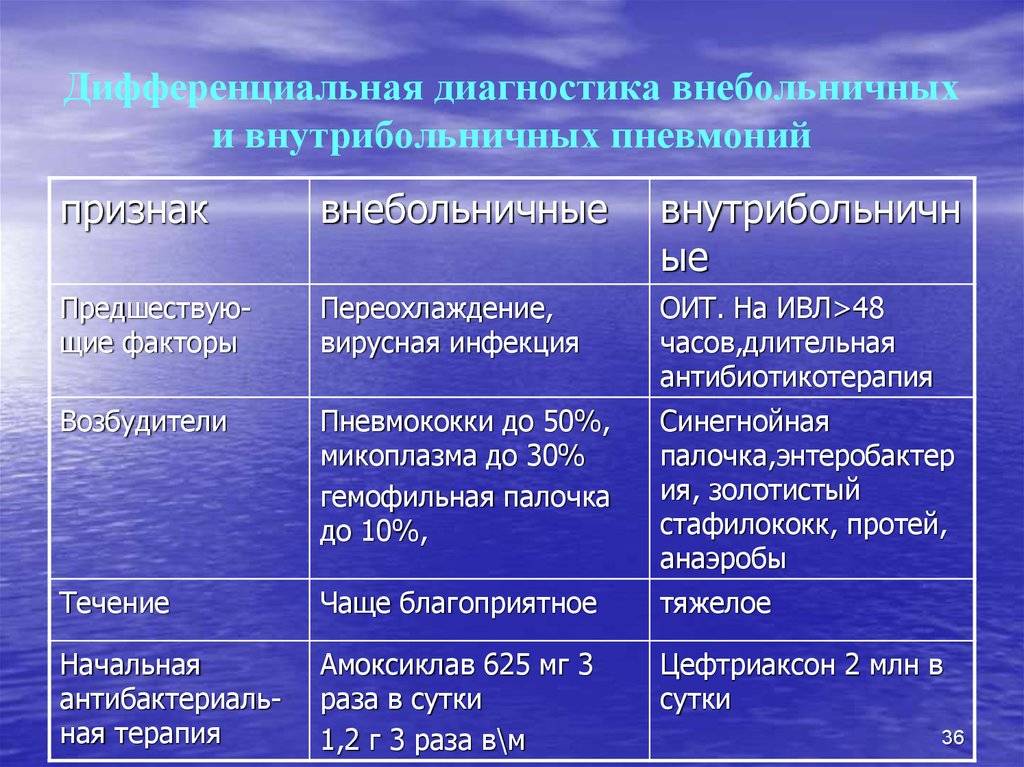
Причины внебольничных (домашних) пневмоний у детей
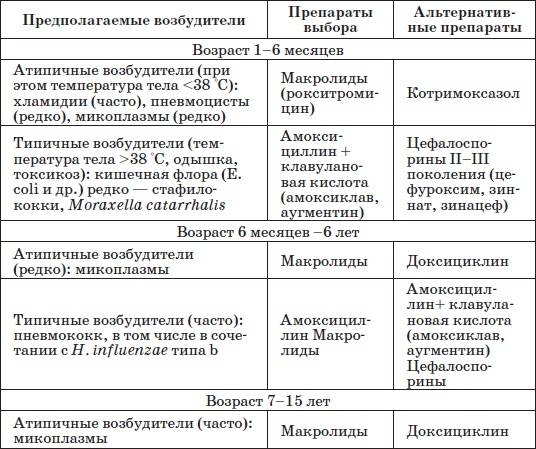
Этиология внебольничной пневмонии в 50% случаев представлена смешанной микрофлорой, причём в большинстве своём (в 30% случаев) внебольничная пневмония вызвана вирусно-бактериальной ассоциацией. Указанную причину чаще наблюдают у детей раннего и дошкольного возраста. В незначительном проценте случаев (в 5-7%) этиология представлена вирусно-вирусной смешанной микрофлорой и в 13-15% — бактериально-бактериальной ассоциацией, например ассоциацией Streptococcus pneumoniae с бескапсульной Haemophilus influenzae. В остальных 50% случаев этиология внебольничной пневмонии только бактериальная. Вид бактерии-возбудителя зависит от возраста ребёнка.
В первые 6 мес жизни этиологическая роль пневмококка и гемофильной палочки незначительна, так как от матери внутриутробно передаются антитела к этим возбудителям. Ведущую роль в этом возрасте играют Е. coli, К. pneumoniae и S. aureus и epidermidis. Этиологическая значимость каждого из них невелика и не превышает 15-20%, но они обусловливают наиболее тяжёлые формы заболевания у детей, осложняющиеся развитием инфекционно-токсического шока и деструкции лёгких. В 3% случаев встречается Moraxella catarrhalis. Другая группа пневмоний в этом возрасте — пневмонии, вызванные атипичными возбудителями, в основном Chlamydia trachomatis, которой дети заражаются от матери, или интранатально (реже антенатально), или в первые дни жизни. Кроме того, возможно заражение Pneumocystis carinii (особенно у недоношенных).
Начиная с 6-месячного возраста и до 6-7 лет включительно пневмонии в основном вызваны Streptococcus pneumoniae, на который приходится до 60% всех случаев пневмонии. Нередко, как уже говорилось, при этом высевают также бескапсульную гемофильную палочку. Haemophilus influenzae тип b выявляют реже (в 7-10% случаев). Данный возбудитель обусловливает, как правило, тяжёлые пневмонии, осложнённые деструкцией лёгких и плевритом. Заболевания, вызванные S. aureus, S. epidermidis и S. pyogenes, обычно развиваются как осложнение тяжёлых вирусных инфекций, таких, как грипп, ветряная оспа, корь, герпетическая инфекция, и не превышают 2-3% по частоте. Пневмонии, вызванные атипичными возбудителями, у детей этого возраста обусловлены в основном М. pneumoniae и С. pneumoniae. Необходимо отметить, что роль М. pneumoniae как причины пневмонии у детей в последние годы явно возрастает. Микоплазменную инфекцию начинают чаще диагностировать на втором-третьем годах жизни. С. pneumoniae выявляют, как правило, у детей старше 5 лет.
Этиология пневмоний у детей старше 7 лет практически не отличается от таковой у взрослых. Чаще пневмонии вызваны S. pneumoniae (до 35-40% всех случаев), М. pneumoniae (23-44%), С. pneumoniae (15-30%). Таких возбудителей, как Н. influenzae тип b, Enterobacteriaceae (К. pneumoniae, E. coli и др.), S. aureus и S. epidermidis, практически не выявляют.
Вирусы также могут вызывать внебольничную пневмонию. Они могут быть как самостоятельной причиной заболевания, так и (значительно чаще) создавать вирусно-бактериальные ассоциации. Наибольшее значение имеет PC-вирус, который встречается приблизительно в 50% случаев заболеваний вирусной и вирусно-бактериальной природы; в 25% случаев причина заболевания — вирусы парагриппа 3-го и 1-го типов. Вирусы гриппа А и В и аденовирусы играют небольшую роль. Риновирусы, энтеровирусы, коронавирусы выявляют реже. Необходимо отметить. что описаны пневмонии, обусловленные вирусами кори, краснухи, ветряной оспы.
[], [], [], [], [], [], [], [], [], [], [], [], [], []
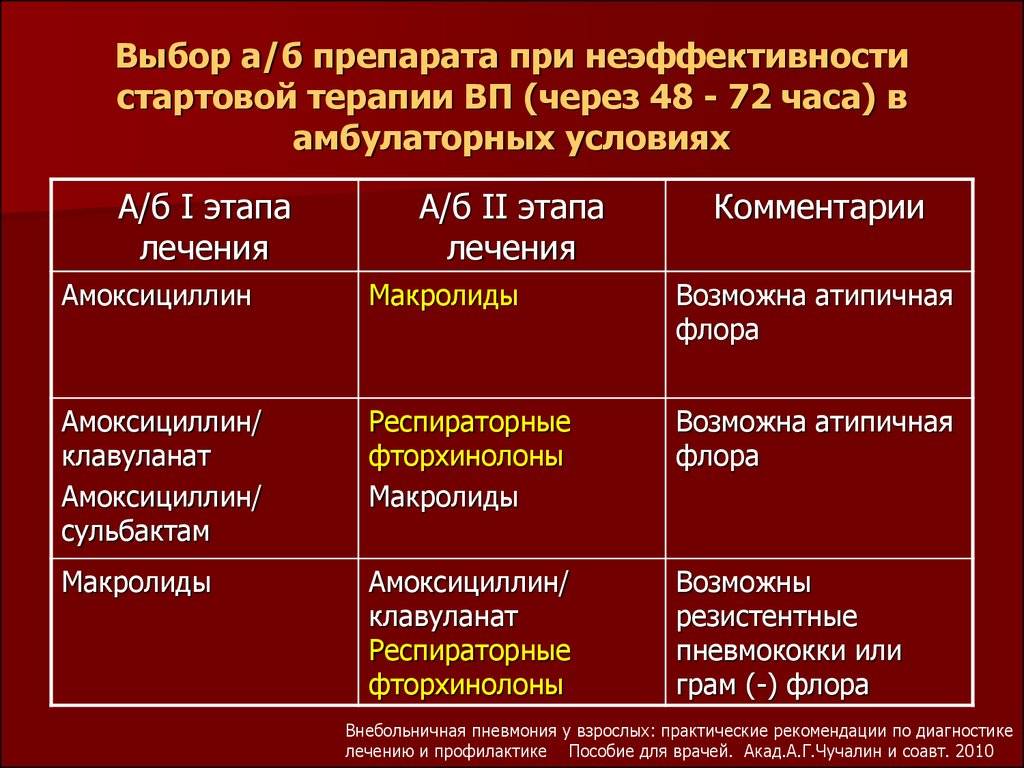
Лечение пневмонии (воспаления легких)
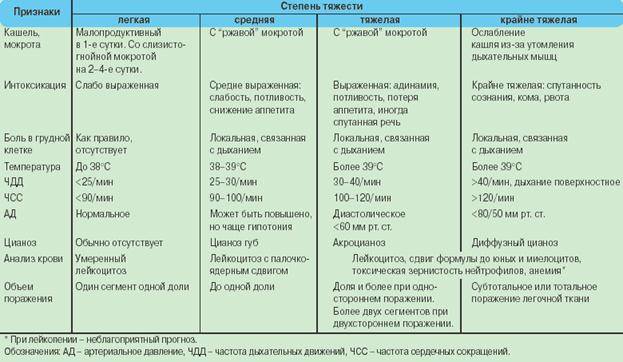
Больных легкой формой пневмонии обычно успешно лечат в домашних условиях. Им дают антибиотики, обильное питье и обеспечивают полный покой. В более тяжелых случаях может потребоваться лечение в больнице.
Лечение воспаления легких дома (амбулаторное)
Кашель может продолжаться еще 2-3 недели после окончания курса антибиотиков, а чувство усталости может сохраняться еще дольше, потому что ваше тело будет восстанавливаться после болезни. Если симптомы не начнут проходить в течение двух дней после начала лечения, сообщите об этом вашему врачу. Эффекта от лечения может не быть по следующим причинам:
- бактерии, вызывающие инфекцию, могут быть устойчивы к тем антибиотикам, которые вы принимали, — ваш доктор может прописать вам другой антибиотик взамен или в дополнение к первому;
- инфекцию может вызывать вирус, а не бактерия — антибиотики не действуют на вирусы, а иммунной системе вашего организма придется самой бороться с вирусной инфекцией, вырабатывая антитела.
Чтобы облегчить симптомы пневмонии, можно принимать болеутоляющие, такие как парацетамол или ибупрофен. Они помогут снять боль и сбить высокую температуру. Вам не следует принимать ибупрофен, если у вас:
- аллергия на аспирин или иные нестероидные противовоспалительные препараты (НПВП);
- астма, болезни почек, язва желудка или нарушение пищеварения.
Не рекомендуется принимать лекарства от кашля, тормозящие кашлевой рефлекс (кодеин, либексин и др.). Кашель помогает прочищать легкие от мокроты, поэтому если остановить кашель, инфекция может дольше оставаться в организме. Помимо этого, имеется мало доказательств того, что средства от кашля эффективны. Теплое питье с медом и лимоном поможет снять дискомфорт, вызываемый кашлем. Пейте много жидкости, чтобы не допустить обезвоживания, и много отдыхайте, чтобы ваш организм восстановился.
Если вы курите, сейчас как никогда важно бросить курить, так как это вредит вашим легким. Пневмония редко передается от одного человека другому, поэтому больному можно находиться в окружении людей, включая членов семьи
Однако людям с ослабленной иммунной системой следует избегать контакта с больным пневмонией до того, как он начнет поправляться
Пневмония редко передается от одного человека другому, поэтому больному можно находиться в окружении людей, включая членов семьи. Однако людям с ослабленной иммунной системой следует избегать контакта с больным пневмонией до того, как он начнет поправляться.
После облегчения симптомов вам, возможно, потребуется ещё какое-то время для полного выздоровления. При этом кашель может сохраниться. Если вас это беспокоит, поговорите со своим лечащим врачом.
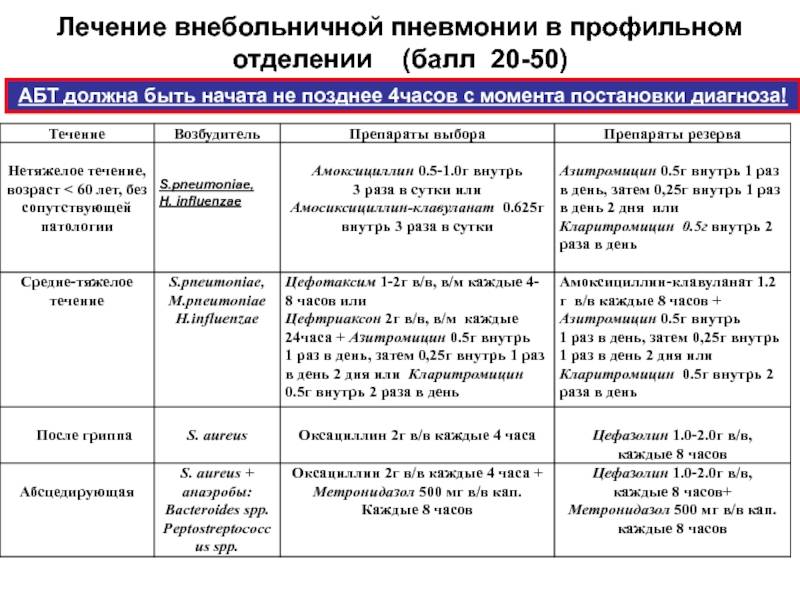
Лечение пневмонии в больнице (стационарное)
При тяжелых симптомах вам может потребоваться лечь в больницу для лечения. Лечение в больнице будет включать прием антибиотиков и жидкостей внутривенно через капельницу и/или подачу кислорода через кислородную маску для облегчения дыхания.
В очень тяжелых случаях пневмонии подача воздуха в легкие может осуществляться через аппарат искусственной вентиляции легких в отделении реанимации и интенсивной терапии.
Врач, скорее всего, попросит вас прийти повторно примерно через 6 недель после начала приема антибиотиков. В некоторых случаях он может назначать повторные исследования, например, рентген грудной клетки, если: