SQLITE NOT INSTALLED
Таблица 1. Фармакологический обзор некоторых синтетических препаратов стимулирующих лактацию (синтетические галактогоги)
| Лекарственный препарат (МНН) | Механизм действия | Дозы и лекарственная форма | Побочные эффекты | Фармакокинетика |
| Метоклопрамид | Антагонист рецепторов дофамина 2 (D2R), увеличивает секрецию пролактина | Схема приема: 10 мг перорально 3 раза в сутки. |
У матерей:
некоторые желудочно-кишечные расстройства, бессонница, беспокойство, тяжелая депрессия и судороги. У младенцев, потребляющих молоко от пролеченных матерей: дискомфорт в кишечнике |
Период полураспада у людей составляет 156,7 минут. Метаболизируется в печени. Выводится преимущественно через почки. Проникает через плацентарный барьер, ГЭБ, в грудное молоко. |
| Домперидон | Антагонист рецепторов дофамина 2 (D2R), увеличивает секрецию пролактина | Схема приема: 10 мг перорально 3 раза в сутки. |
У матерей: ксеростомия, желудочно-кишечные расстройства (основные), аллергические реакции (сыпь) редко, головная боль (редко)
сердечная аритмия, внезапная смерть крайне редко, с заболеваниями ССС в анамнезе) |
Плохо проходит через гематоэнцефалический барьер. Период полувыведения домперидона у человека составляет 7,5 часа. |
| Хлорпромазин | Антагонист рецепторов дофамина 2 (D2R), увеличивает секрецию пролактина | Схема приема: 25 мг перорально 3 раза в сутки. |
Экстрапирамидные реакции у матери и летаргия у младенцев.
У матери также: тахикардия, гипотензия, диспепсия, кожный зуд, пигментация, фотосенсибилизация. |
Период полувыведения у человека составляет 16-30 часов. Элиминация его метаболитов предположительно более длительная. Проникает через ГЭБ (концентрация в мозге высокая, больше, чем в плазме). |
| Сульпирид | Антагонист рецепторов дофамина 2 (D2R), увеличивает секрецию пролактина | Схема приема: 50 мг перорально 3 раза в сутки. | У матерей: часто – головная боль, утомляемость, редко – экстрапирамидные симптомы, острые дистонические реакции и эндокринные нарушения | Период полувыведения сульпирида из плазмы у человека – 7,15 часа. Выводится почками практически (95%) в неизменном виде. |
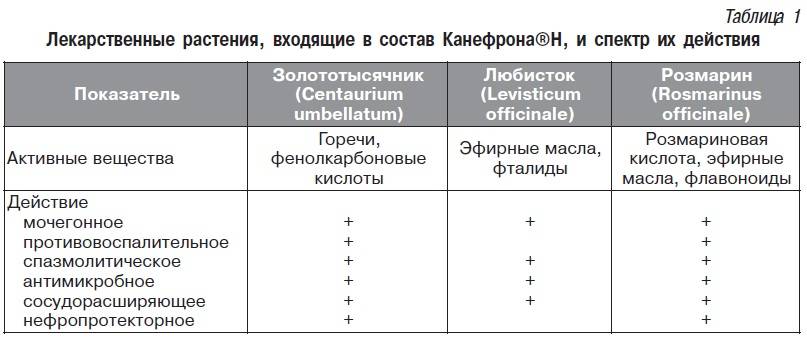
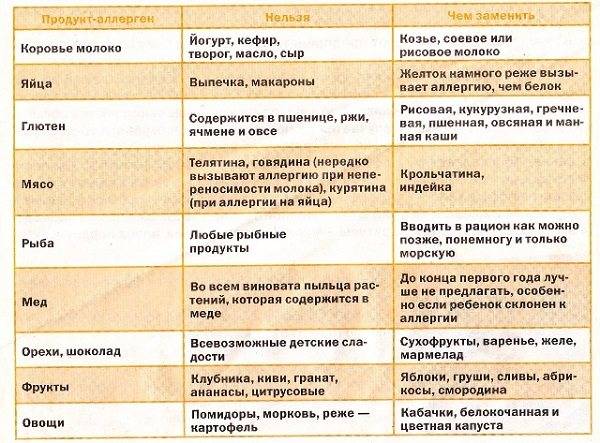
Растения, которые относятся к галактогогам включают: пажитник (Trigonella graecum foecum), фенхель обыкновенный (Foeniculum vulgare), спаржу кистевидную (Asparagus racemosus, Шатавари), анис (Pimpinella anisum) и расторопшу.
Расторопша
Практически везде (интернет, печатные издания, телевидение) встречаются многочисленные ссылки и рекомендации по использованию этих и других лечебных трав для стимуляции лактации и их влиянию на грудное вскармливание. Однако в большинстве случаев они эмпирические, основаны на традициях. Исследования влияния многих растений на людей не проводились (или недостаточны). Эта информация является несовершенной, не систематизированной, неструктурированной, разнородной и, следовательно, не поддающейся проверке.
В отношении ранее упомянутых растений, классифицированных как галактогоги, в настоящее время проведены и доступны исследования их эффективности и безопасности. Но механизмы, с помощью которых достигается стимуляция производства молока еще не выяснены. Поэтому использование не только синтетических, но и растительных средств для лечения или профилактики рекомендуется только по назначению врача-маммолога.
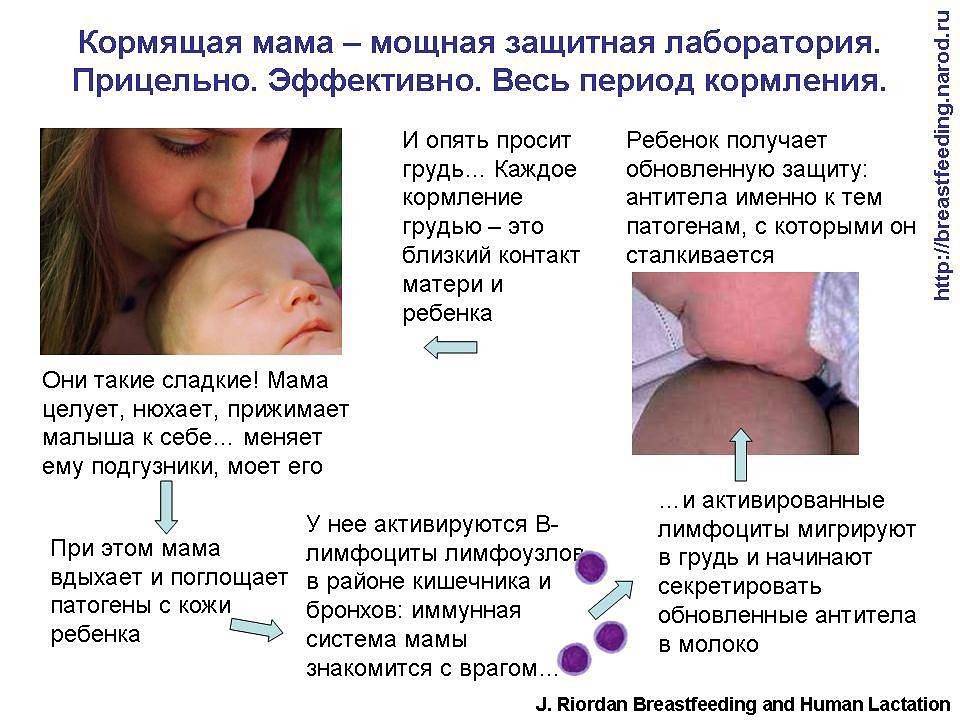
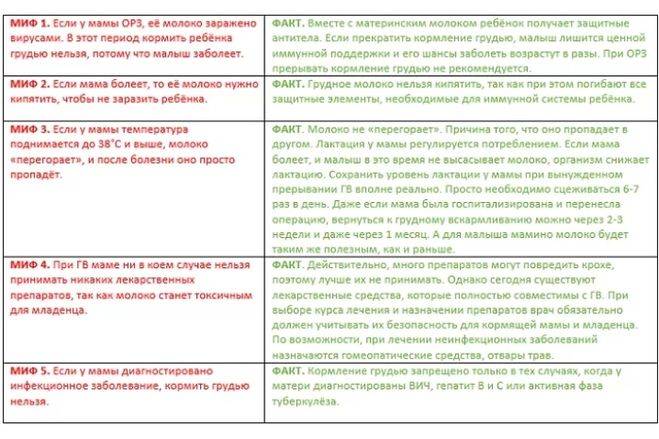
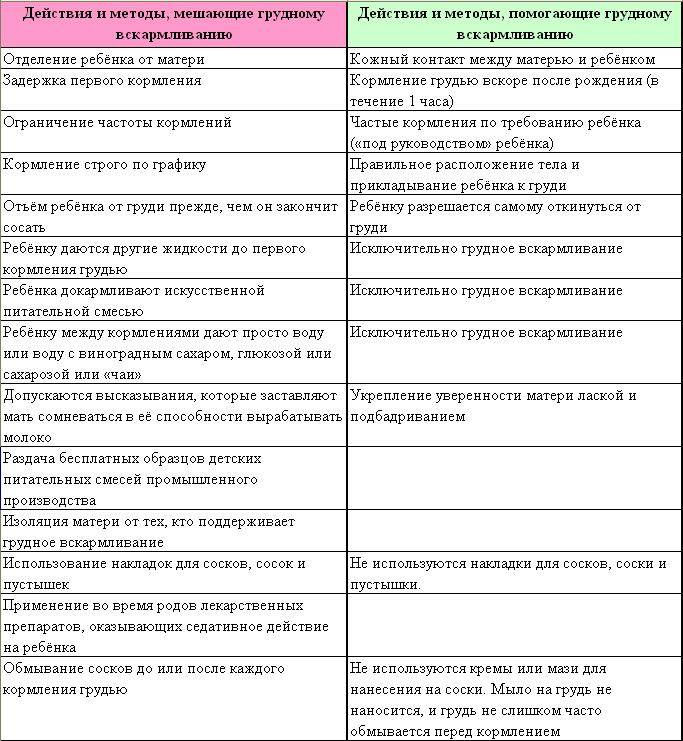
Грудное вскармливание при заболеваниях
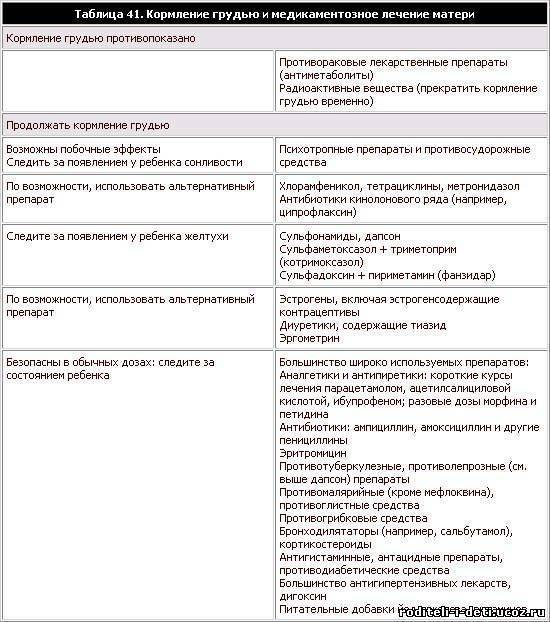
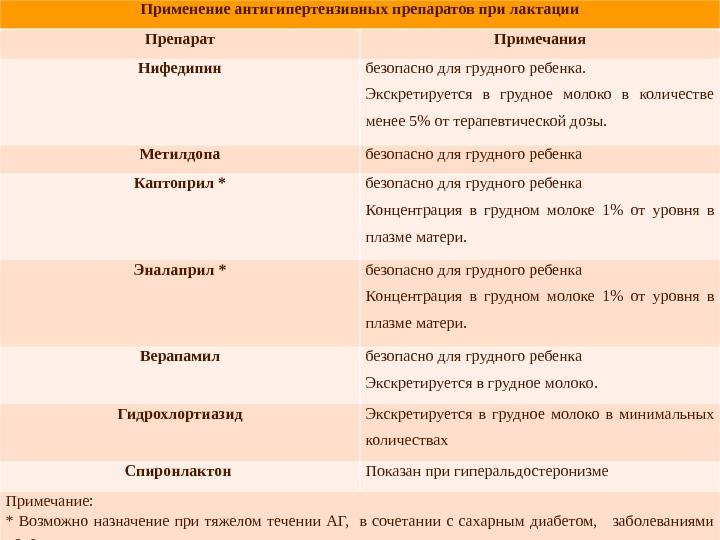
Зачастую, по незнанию, многие матери в период острых болезней или заражения инфекциями, при обострении хронических патологий прекращают грудное вскармливание, опасаясь инфицирования крохи или нанесения ему какого-либо вреда. В реальности подавляющее большинство острых недугов для грудничка не опасно. К моменту, когда появляются первые проявления болезни у женщины, ее кроха или уже инфицирован, или получил иммунитет с компонентами грудного молока. Прекратить грудное вскармливание в этот период — это нанести еще больший вред малышу. Любая инфекция имеет период инкубации, в это время женщина уже заразна, но не знает об этом и кормит ребенка. К моменту появления признаков недомогания малыш уже получил опасные микробы или вирусы. Прекращение грудного вскармливания в острый период — это удар по иммунитету, лишение его поддержки со стороны защитных факторов грудного молока. При соматических патологиях также можно кормить грудью за исключением некоторых тяжелых и опасных болезней, которые требуют приема «тяжелых» медикаментов или приводят к угрожающему состоянию самой матери.
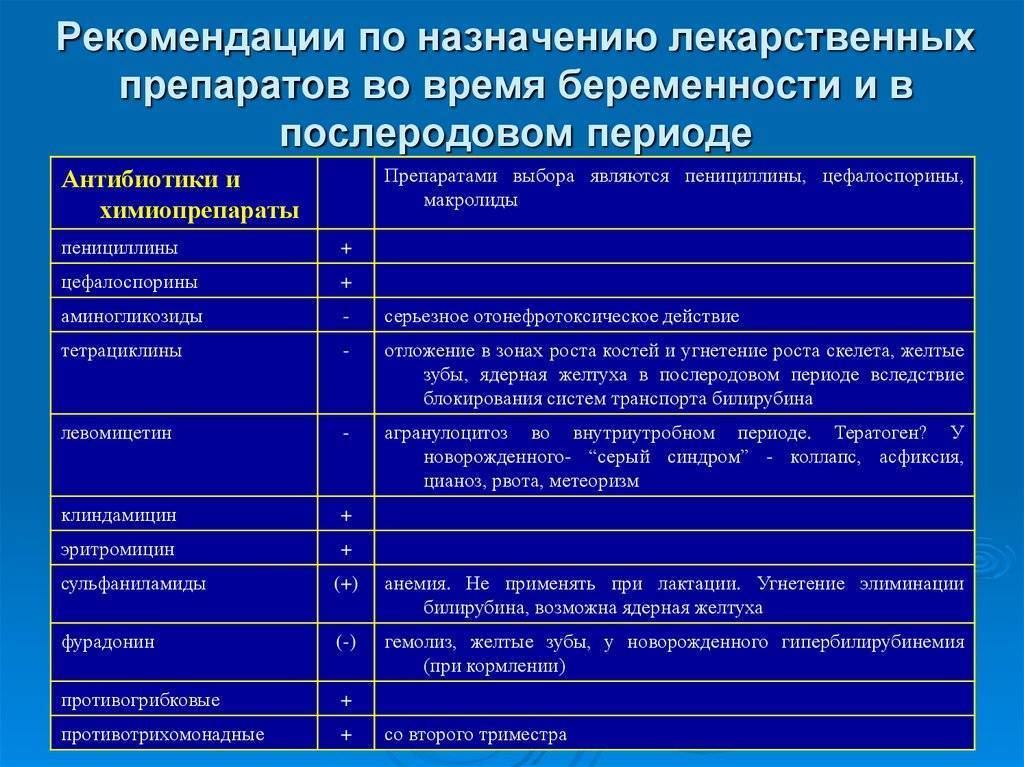
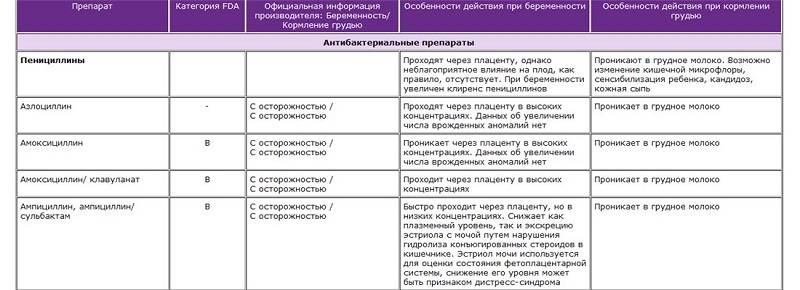
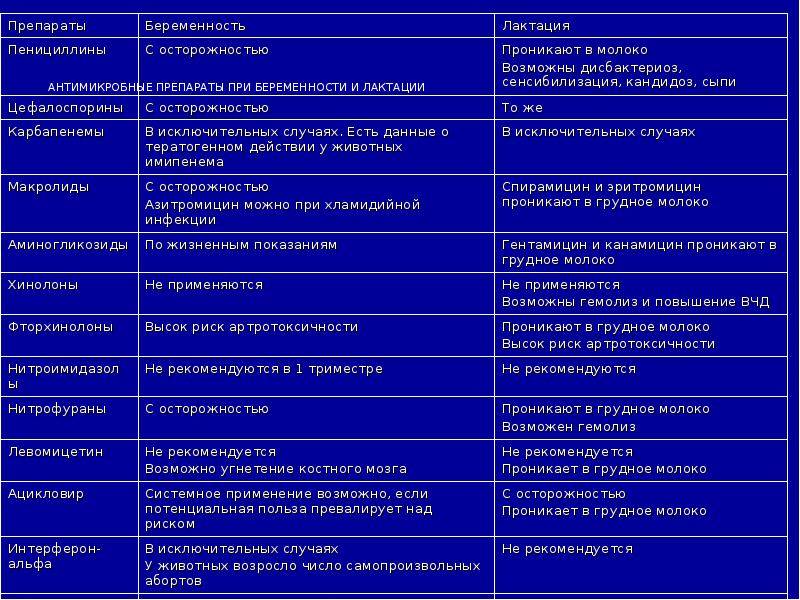
Факторы, определяющие влияние антибиотиков на грудничка
Каждый вид антибиотика по-разному будет влиять на грудничка. И главная роль в определении этого действия отводится именно активным соединениям препарата. Врачи отмечают несколько ключевых моментов, которые определяют безопасность антибиотиков при грудном вскармливании, а также их влияние на грудничков.
Возраст малыша
Неблагоприятные эффекты от приема антибиотиков кормящей матерью отмечаются у грудничков младше 2 месяцев жизни, реже побочные эффекты можно заметить у детей старше полугода. В соответствии с этим, возраст ребенка имеет ключевое значение в определении безопасности приема антибиотиков кормящей матерью.
Также, врач должен учитывать состояние здоровья ребенка, наличие аллергии и склонности к ней, аномалии и пороки развития
Особое внимание обращают на сроки рождения малыша. У недоношенных детей чаще всего отмечаются побочные и недопустимые реакции на антибиотики, получаемые из материнского молока.
Вид антибиотиков
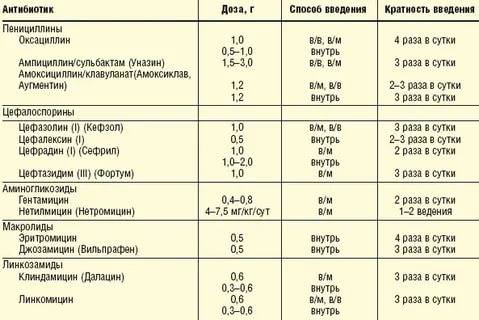
Некоторые представители антибиотиков, например, макролиды, линкозамиды и другие отличаются более высокой способностью связываться с молочными белками, чем представители из других групп, например, пенициллинов.
Кроме того, организм матери может метаболизировать некоторые антибиотики на безопасные для малыша соединения.
Сочетание с другими лекарствами
Безопасность антибиотиков для кормящих матерей во многом определяется одновременным сочетанием с другими препаратами. В некоторых случаях, даже безопасный и совместимый с грудным вскармливанием прием антибиотиков, при сочетании с другими препаратами, может оказаться опасным и нанести вред грудничку.
Фармакологические характеристики
При назначении антибиотиков, врач должен учитывать такие фармакологические характеристики как: период полувыведения, молекулярный вес и некоторые другие характеристики, которые могут определить их способность сохраняться в грудном молоке.
Побочные эффекты от приема
Кормящая мать должна учитывать, что побочные эффекты от приема антибиотиков могут формироваться не только, если пить несовместимые с грудным вскармливанием лекарства, но и допустить передозировку вполне безопасных лекарств.
Химическая характеристика антибиотика и вскармливание
Фармакологические характеристики препарата — период полураспада, молекулярный вес и растворимость антибиотиков в липидах могут определять способность действующего вещества сохраняться в грудном молоке. За счет этого определяется, можно ли препараты применять при грудном вскармливании. Более длительный период полувыведения означает, что для расщепления антибиотика потребуется значительное время. То же самое относится к соединениям с более высокой молекулярной массой. Если антибиотик быстро связывается с липидами, он будет быстрее переходить из крови в молоко. Концентрация антибиотика в крови матери определяет его уровень в грудном молоке. Таким образом, 20 мг препарата будут выводиться дольше, чем 5 мг того же препарата. И это определяет, стоит ли их использовать, пока мать практикует грудное вскармливание.
Когда матери нельзя кормить грудью?
Большинство соматических заболеваний и инфекций вполне допускает продолжение грудного вскармливания, если мать в состоянии это делать. Естественно, когда речь идет о патологии, требующей госпитализации, малыша придется временно перевести на кормление сцеженным молоком или смешанное, искусственное вскармливание. Если состояние матери относительно стабильное и она может лечиться амбулаторно под контролем врача, можно подобрать препараты, безопасные при лактации, и кормить ребенка грудью в обычном режиме.
По данным ВОЗ, самой авторитетной организации, пропагандирующей и поддерживающей грудное кормление, есть только ряд ситуаций, когда мать однозначно не может кормить малыша грудью. К ним относятся открытая форма туберкулеза, когда женщина активно выделяет бациллы, а также ВИЧ-инфекция. Это связано с риском заражения ребенка. Также запрещено кормить грудью при тяжелых повреждениях почек и печени, мозга или сердца, когда мать физически в силу состояния не может тратить ресурсы на лактацию. Запрет накладывают при наличии тиреотоксикоза, когда идет прием тиреостатической терапии, а также на фоне особо опасных инфекций (холера, чума, тиф). Отдельное противопоказание к кормлению ребенка — это острые послеродовые психические расстройства, если мать потенциально опасна для ребенка и ее препараты могут навредить его росту и развитию.
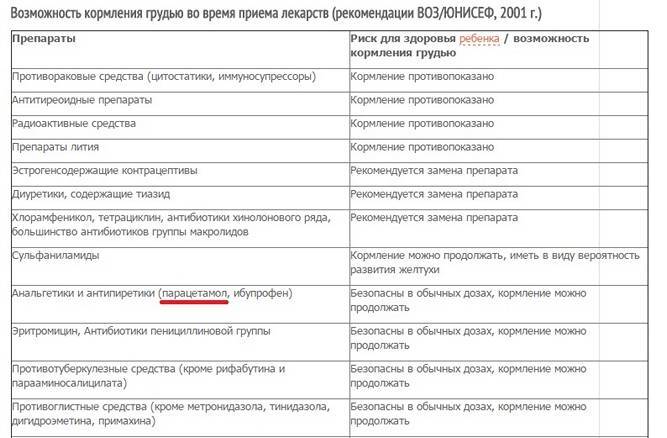
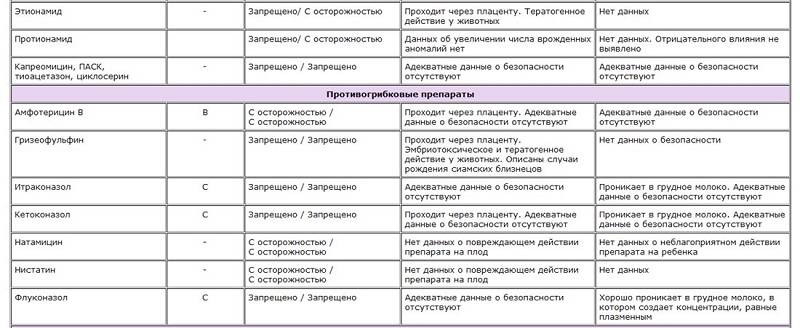
Какие антибиотики безопасны при кормлении грудью?

Designed by yanalya/freepik
Этот вопрос принято рассматривать, исходя из индивидуальных случаев и учитывая пол, возраст, вес и здоровье малыша. В любом случае решение должен принимать лечащий врач.
Примеры антибиотиков, безопасных при кормлении грудью:
-
Пенициллины, в том числе амоксициллин и ампициллин;
-
Цефалоспорины, такие как цефалексин;
-
Флуконазол – это не антибиотик, а противогрибковый препарат, однако, его также часто назначают при микозах (грибковых инфекциях).
Если вам назначены какие-то иные антибиотики, то обязательно обсудите его безопасность с педиатром, либо расспросите об альтернативах.
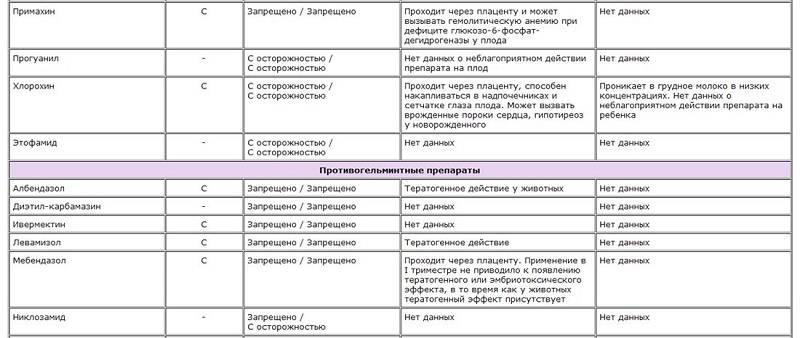
Недопустимы к использованию кормящими матерями:
-
Левомицетин (опасность поражения костного мозга);
-
Тетрациклин (риск задержки развития, разрушения зубного фундамента);
-
Эритромицин (обозначен относительный риск этого препарата, однако, проникает в молоко в очень высокой концентрации);
-
Клидамицин (провоцирует кровотечение в ЖКТ).