SQLITE NOT INSTALLED
Женская консультация: что делать для постановки на учет при беременности
По законодательству РФ беременная женщина обязана оформиться в медицинском учреждении, занимающимся оказанием услуг в сфере акушерства и гинекологии. Необходимо это для прохождения обследования и контроля состояния гинекологом.
Согласно рекомендациям специалистов, мамочке следует побеспокоиться об оформлении ведения беременности не позднее 12-недельного срока. Лучше всего наблюдаться у врача, работающего при родильном доме. Так женщина сможет не волноваться за себя и ребенка в процессе вынашивания и непосредственно в момент родов. Но если материальные возможности ограничены, следует оформиться в ЖК по месту проживания к участковому доктору.

Врач-генетик
Генетик — специалист, выявляющий возможность развития врожденных и хромосомных патологий у плода. Известно, что риск развития некоторых хромосомных патологий значительно повышен, если возраст матери больше 35 лет. Увеличить шансы нежелательных последствий могут наследственные болезни у родителей, носительство и многое другое. Своевременно выявить риски поможет консультация генетика.
Гинеколог может посоветовать консультацию еще на этапе планирования беременности, особенно парам, в чьих семьях имеются аномалии развития, хромосомные патологии или известно о носительстве хромосомных перестроек.
Даже если беременность наступила, консультация генетика не исключена. Врач оценивает результаты УЗИ, данные крови (оценка специальных белков). По показаниям будущим матерям могут проводить пренатальную диагностику: биопсию хориона, амниоцентез.
Пособия и льготы по беременности
Учет по беременности дает беременной женщине доступ к различным социальным выплатам, предусмотренным российским медицинским и трудовым законодательством. К основным видам финансовой помощи относятся:
Пособие за раннюю регистрацию. Оно выплачивается единовременно в размере 708 рублей и обычно используется для покупки необходимых лекарственных препаратов или на другие нужды. Для его получения необходимо подать заявление по месту учебы или трудовой деятельности, а также в службу соцзащиты, дополнив его справкой, выданной врачом. Пособие выдается в течение 6 месяцев после отпуска, предоставленного по беременности и родам, средства перечисляются матери в 10-дневный период после получения организацией вышеназванных документов.
Пособие по беременности и родам. Это деньги, которые выплачивает молодой матери Фонд социального страхования после предоставления ей листа нетрудоспособности. Размер данной выплаты определяется средней официальной зарплаты женщины в предшествующие декретному отпуску 2 года, наименьшая сумма составляет 51919 рублей (для безработных и студентов дневного отделения). Также на него влияют осложнения, возникшие при беременности. На получение данного пособия могут претендовать:
- учащиеся в вузах на дневном отделении;
- нетрудоустроенные молодые мамы;
- женщины-военнослужащие.
Для получения помощи необходимо подать заявление, больничный лист, справку о доходах за последние 2 года в бухгалтерию работодателя, вуза или социальной службы.
Выплата при рождении ребенка. Она разово выплачивается Фондом соцстрахования по случаю рождения детей и составляет 17000 рублей на каждого ребенка. Для ее получения матери необходимо подать в бухгалтерию работодателя, вуз, службу соцзащиты или МФЦ следующие документы:
- Справки из ЗАГСа о регистрации новорожденного;
- Свидетельство о рождении;
- Заявление одного из родителей;
- Справку, подтверждающую невыплату пособия другому родителю.
Дополнительное ежемесячное пособие. С 2018 г. Президентом РФ введена финансовая помощь молодым семьям, у которых родился первенец. Условиями для ее начисления являются:
- Рождение ребенка после 1.01.2018 г.;
- Новорожденный должен быть первым для матери (при этом допускается наличие у отца своих 1-2 детей);
- Российское гражданство ребенка и его постоянное проживание на территории РФ;
- Доход, составляющий менее 1,5 МРОТ на каждого члена семьи.
Отец или усыновитель могут получить данную выплату, если мать ребенка умерла. Для оформления этой помощи необходимо подать заявление в органы соцзащиты или МФЦ. Если у женщины родилась двойня, помощь выплачивается только на 1 малыша. В срочных случаях допускается выплата денег из материнского капитала.
Материнский капитал. После появления на свет 2 ребенка семья имеет право получить сертификат на сумму 453 000 рублей. Документ может быть выдан на руки:
- самой матери;
- отцу или опекуну ребенка;
- самому ребенку, если он лишился родительской опеки.
Материнский капитал представляет собой достаточно значимую сумму, поэтому она выдается не в виде денег, которые можно потратить на что угодно, а в виде специального документа (сертификата). Его можно использовать для таких целей, как строительство дома, приобретение дополнительной жилплощади, обучение детей, увеличение пенсионных накоплений матери, компенсацию стоимости лекарств и медицинских услуг, купленных для нужд ребенка с инвалидностью. С 2018 г. Указом Президента РФ допускается в случае экстренной необходимости выделять матери ежемесячную помощь из материнского капитала для любых нужд семьи.
Все пособия, предусмотренные социальным законодательством РФ для беременных женщин и молодых мам, не облагаются налогами. Выплаты осуществляются в течение 10 дней с момента подачи заявления и подтвердительных документов. Исключение составляют президентские выплаты – решение об их целесообразности принимает Пенсионный Фонд РФ в течение 30 дней. Также стоит помнить, что государственные службы могут отказать в выплатах по следующим причинам:
- Семейный доход, превышающий установленные законом нормы (1,5 МРОТ на 1 члена семьи);
- Рождение ребенка, произошедшее ранее 2018 года;
- Наличие у мамы рожденных ею ранее детей;
- Возраст ребенка, превышающий 1,5 лет;
- Лишение родительских прав.
Как встать на учет по беременности: процедура
Несколько слов о выборе учреждения: Вы имеете право встать на учет вне зависимости от наличия постоянной регистрации в любой женской консультации, поэтому если Вам отказывают в постановке на учет, смело пишите жалобу, дело решится в Вашу пользу. Выбирайте консультацию исходя из собственного удобства, лучше, если она будет находиться в шаговой доступности от дома.
Можно выбрать и частое медицинское учреждение. В этом случае убедитесь, что у него есть лицензия, право выдавать листок нетрудоспособности по беременности (если он Вас интересует) и, конечно, хорошая репутация и профессиональные врачи.
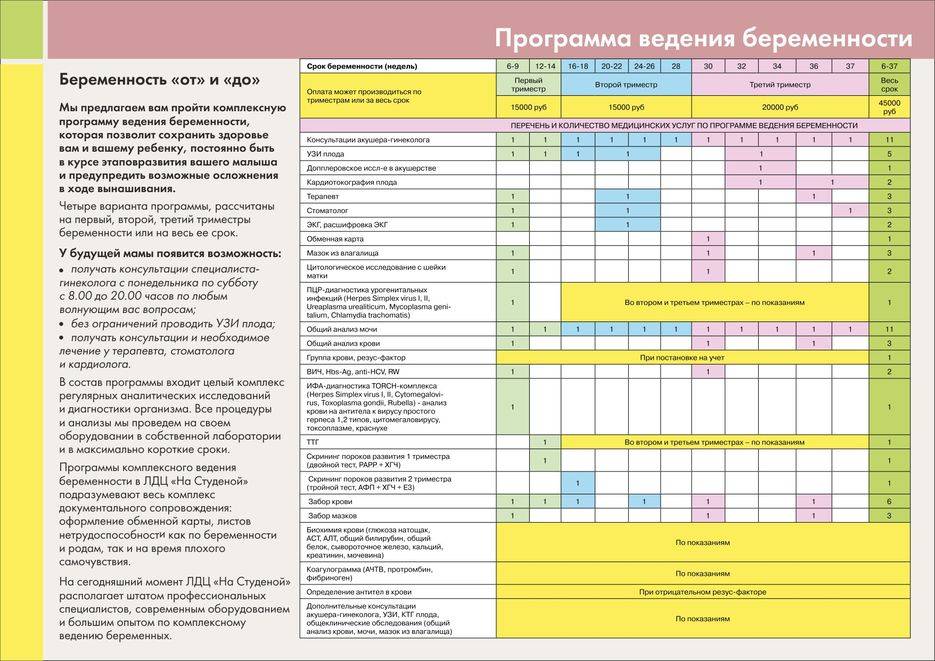
Стоимость услуг по ведению беременности различается в зависимости от клиники, для Москвы она составляет в среднем от 40 до 100 тыс. руб. за всю беременность. Вы заключаете с клиникой контракт, который вступает в силу с момента обнаружения сердцебиения у плода и заканчивается с родами. При заключении контракта уточните, включает ли услуга все необходимые процедуры, есть ли анализы, которые оплачиваются отдельно.
В государственной женской консультации или клинике процедура постановки на учет по беременности несколько иная. Вы приходите вместе с документами, пишете заявление на имя главврача о прикреплении к консультации, Вам назначают первый прием. С собой нужно иметь пеленку для обследования в гинекологическом кресле и бахилы. Лучше взять еще блокнот и ручку для записей.
Отдельно следует напомнить о Вашем праве сменить врача, ведущего беременность в любой момент
Это очень важно: у Вас должно быть полное понимание и доверие к Вашему врачу, поэтому если что-то в конкретном специалисте не устраивает, лучше не заставлять себя лишний раз нервничать и попросить сменить его, эту просьбу обязаны удовлетворить
Первое обследование и анализы
На первом приеме у врача, независимо от срока беременности, Вам зададут стандартные вопросы о предыдущих беременностях, наличии осложнений, выкидышей, болезней, которые могут ухудшить прогноз течения беременности.
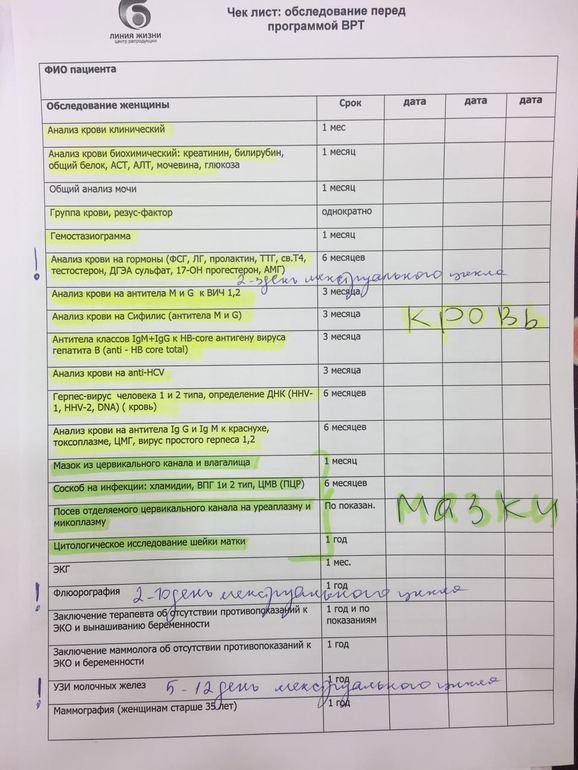
Далее назначается ряд обязательных анализов и процедур. Это общий анализ крови, общий анализ мочи, бактериальный посев мочи, мазок на гистологическое исследование, отдельный анализ на гепатит С, анализ на определение резус-фактора крови. Также делаются анализы на венерологические инфекции и некоторые другие болезни. Кроме того, проводится обследование в гинекологическом кресле и первое плановое УЗИ.
Вопрос, делать УЗИ или нет, если Вам его назначили на 6-7 неделе беременности или еще раньше, если никаких жалоб и подозрений на патологии нет – исключительно на Ваше усмотрение. Многие специалисты считают, что на ранних сроках УЗИ не слишком информативно, а облучать ребенка больше необходимого нет смысла.
Минимальное количество УЗИ – три процедуры на сроках 10-12, 20-22 и 30-32 недели, чаще эту процедуру при нормальном течении беременности обычно не назначают. Но в некоторых клиниках УЗИ могут предложить сделать и на совсем раннем сроке. В этом случае не лишним может быть задать вопрос о причинах, если ответом будет «На всякий случай» — соглашаться или нет – решать Вам.
А нужно ли вообще вставать на учет?
В конце о самой необходимости вставать на учет по беременности. Как бы Вам не хотелось избежать врачебной бюрократии и неприятных процедур, вставать на учет надо. Во-первых, это необходимо по чисто медицинским причинам. Стандартные, хотя и утомительные анализы и процедуры, позволят Вам быть уверенной в здоровье Вашего ребенка и вовремя принять меры, если появятся какие-то проблемы в развитии малыша.
Кроме того, врач может назначить поддерживающие здоровье витамины, препараты, которые помогут Вам чувствовать себя хорошо, а ребенку – получать все необходимые для развития элементы.
И с другой стороны — наблюдаться в женской консультации необходимо по организационным причинам. В женской консультации на 28 (при многоплодной беременности) или 30 неделе Вам выдадут обменную карту и родовой сертификат. В первом документе будет вся информация по течению беременности, без него при приеме в роддом Вас отправят в отделение для необследованных пациенток, там Вы рискуете оказаться в одной палате с инфекционными больными и лицами без определенного места жительства, поэтому лучше обменную карту на руках иметь, просто для собственного комфорта.
Когда вставать на учет по беременности, зависит от того, как Вы себя чувствуете. При нормальном самочувствии нет особого смысла торопиться, подождите до стандартных 8-9 недель, а потом уже ищите ближайшую консультацию или другое медицинское учреждение. Но если на ранних сроках Вас что-то беспокоит, лучше перестраховаться и выбрать день для посещения врача так скоро, как возможно.
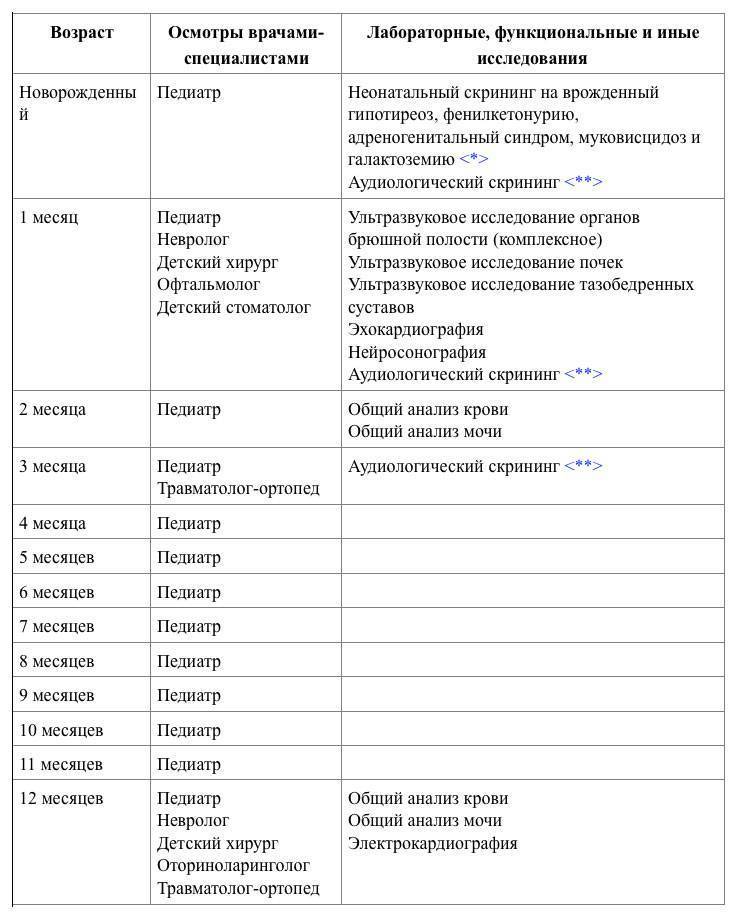
Каких врачей проходит беременная
В первом и третьем триместре беременная обязательно проходит:
- Окулиста. Врач оценивает состояние глазной сетчатки. Офтальмолог при беременности назначает роды через кесарево, если есть вероятность потери зрения роженицы.
-
Инфекциониста. Врач исключает вероятность развития инфекций в организме женщины для предотвращения выкидышей, возникновения осложнений как у матери, так и у будущего ребенка.
Женщина периодически наблюдается у терапевта при беременности, если ей диагностировали гипертонию, сахарный диабет или заболевания сердечно-сосудистой системы. График посещений обговаривается индивидуально.
При подозрениях на аллергию во время беременности женщина посещает дерматолога. Врач разрабатывает систему питания для беременной, которая исключает пищевые раздражители из рациона питания.
Иногда будущие мамы не хотят проходить стоматолога при беременности. Но это необходимо сделать. При формировании скелета ребенка из организма матери вымывается кальций.
Из-за этого нарушается структура зубов: они крошатся, эмаль стирается, появляется кровоточивость десен. Своевременный визит к стоматологу предупредит развитие перечисленных осложнений.
Не лишним будет посещение отоларинголога с кардиологом. Особенно это касается мамочек за 35 и женщин, у которых в семье есть болезни наследственного характера.
Консультация генетика назначается после проведения ультразвуковых скринингов с допплерографией. Врача проходят беременные с повышенными рисками рождения ребенка с пороками развития.
Смотрите видео о посещениях беременной гинеколога и других врачей:
К остальным узкоспециализированным врачам во время беременности отправляют по показаниям. Например, при частых головных болях женщина посещает невролога для исключения родового осложнения, — разрыва аневризмы.
Перед родами требуется принести гинекологу справку о пройденной флюорографии будущего отца. Беременной назначают ЭКГ, если возникают проблемы с сердечной деятельностью.
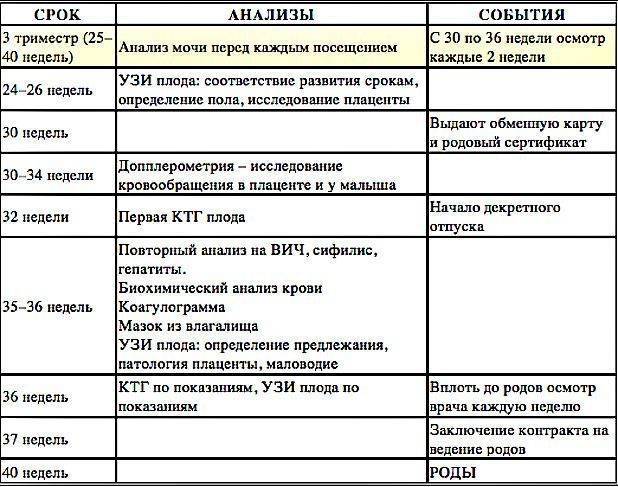
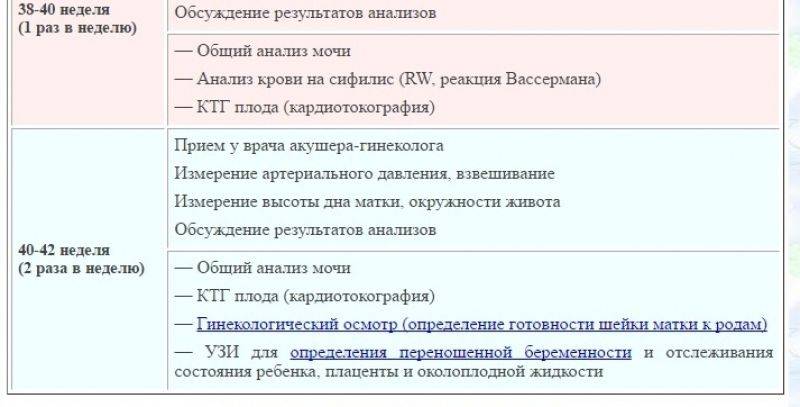
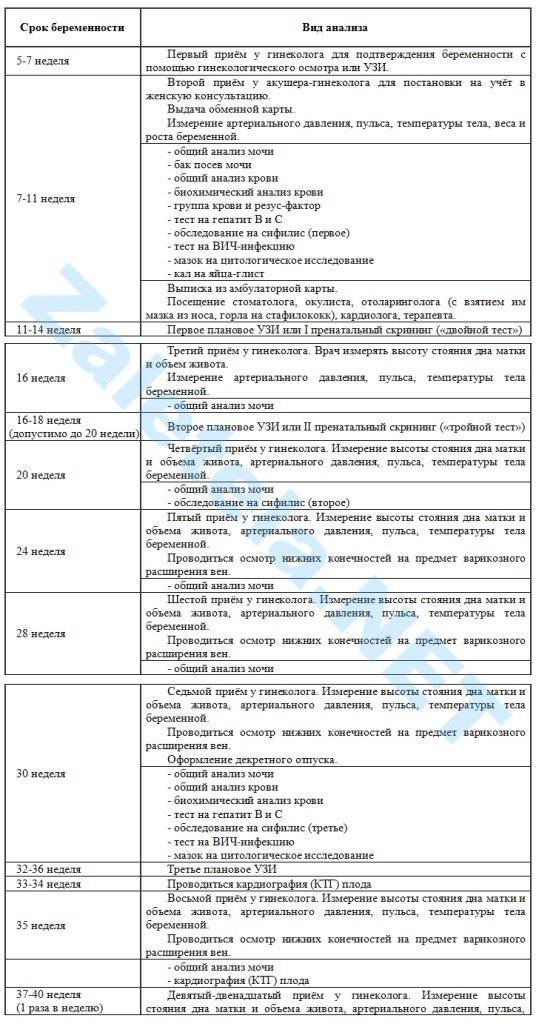
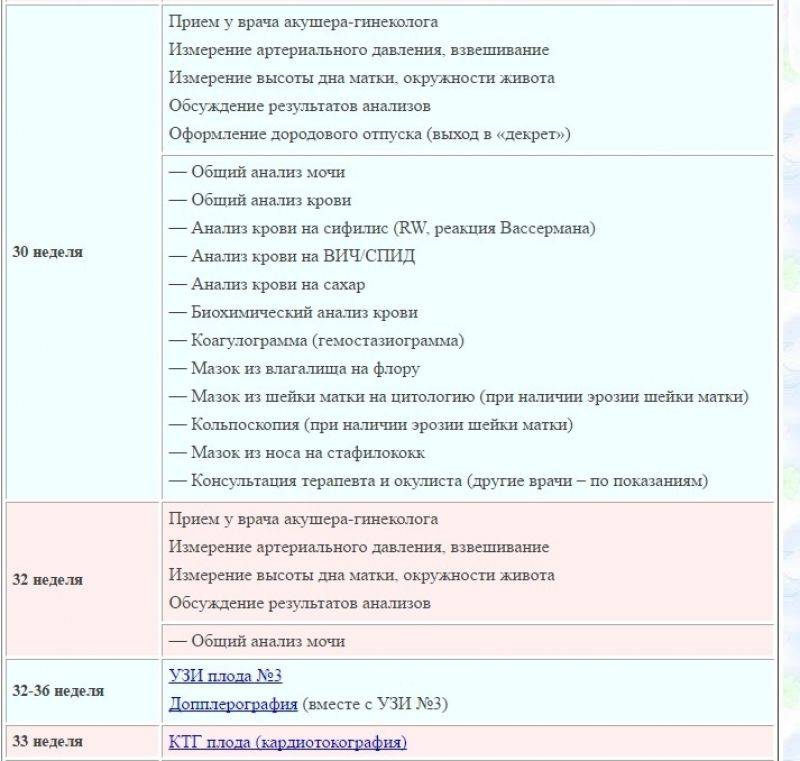
Срок беременности 30-34 недели
На пятой явке в 30 недель врач осматривает женщину на кресле и выдает ей лист нетрудоспособности по беременности и родам. К этому приему надо сдать общий анализ мочи, биохимический анализ крови и анализ крови на свертываемость (гемостазиограмма).
— Даже если беременная женщина резус-положительная, в 28−29 недель она повторно сдает анализ на определение антител к эритроцитам плода (чтобы исключить их выработку). Напоминаю, что при отрицательном резус-факторе сдавать такой анализ надо каждый месяц до 38 недель.
На этом сроке также проводятся повторные анализы на такие опасные инфекции, как сифилис, гепатиты В и С, ВИЧ. Женщина еще раз посещает терапевта и начинает записывать кардиотокографию (КТГ). С помощью нее врач оценивает частоту сердечных сокращений плода и их изменение в ответ на собственную активность плода, сокращения матки и движения матери. КТГ позволяет судить о состоянии ребенка, в том числе исключить у него гипоксию (недостаток кислорода).
Для проведения КТГ женщине на живот ставят специальные ультразвуковые датчики (примерно на 20 минут, а при необходимости и более). С помощью них прибор регистрирует сердцебиение плода и выдает это в виде графика — кардиотокограммы. Во время ее записи будущая мама слышит сердцебиение плода, что позволяет ей контролировать процесс.
Шестая явка в 34 недели предполагает сдачу общего анализа мочи и запись КТГ плода, а также определение антиэритроцитарных антител независимо от резус-фактора матери. Параллельно женщина проходит третье скрининговое УЗИ плода, которое планируется на сроке 32-35 недель.
Забота о будущей маме с первых недель
Почему же так важно следить за состоянием здоровья беременной с первых недель? Дело в том, что именно в период закладки органов и тканей плод наиболее чувствителен к различным внешним влияниям — инфекциям, токсинам, лекарствам и даже экологическим факторам. Все они могут повредить здоровью крохи, провоцируя серьезные проблемы в развитии.. Опасно даже загрязнение воздуха выхлопами, что подтверждено научными исследованиями
Так, в недавнем отчете, опубликованном National Toxicology Program (NTP) США, указывается, что загрязнение воздуха в результате дорожного движения может повысить вероятность развития гипертонии у беременной женщины. Загрязняющие вещества, образующиеся при сжигании ископаемого топлива (дизельное топливо, нефть и природный или сжиженный газ) автомобилями, попадают в легкие и кровь. Поскольку выхлопы содержат вдыхаемую смесь как твердых веществ, так и жидкостей, они могут привести к ухудшению здоровья. Это также признанный фактор риска для гипертонии и других сердечно-сосудистых заболеваний.
Опасно даже загрязнение воздуха выхлопами, что подтверждено научными исследованиями. Так, в недавнем отчете, опубликованном National Toxicology Program (NTP) США, указывается, что загрязнение воздуха в результате дорожного движения может повысить вероятность развития гипертонии у беременной женщины. Загрязняющие вещества, образующиеся при сжигании ископаемого топлива (дизельное топливо, нефть и природный или сжиженный газ) автомобилями, попадают в легкие и кровь. Поскольку выхлопы содержат вдыхаемую смесь как твердых веществ, так и жидкостей, они могут привести к ухудшению здоровья. Это также признанный фактор риска для гипертонии и других сердечно-сосудистых заболеваний.
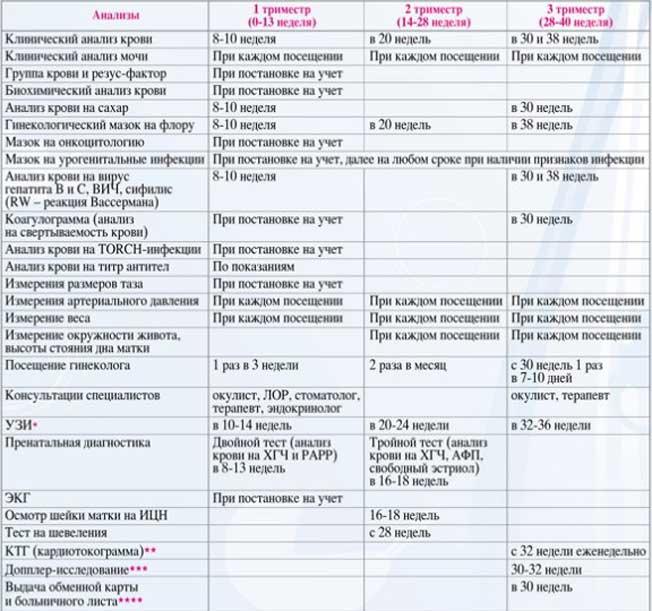
Как часто посещать женскую консультацию?
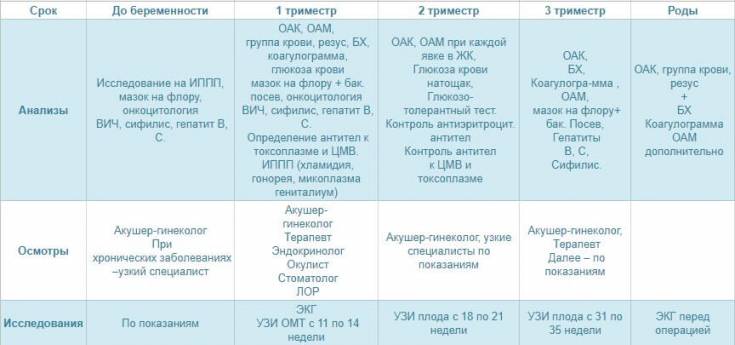
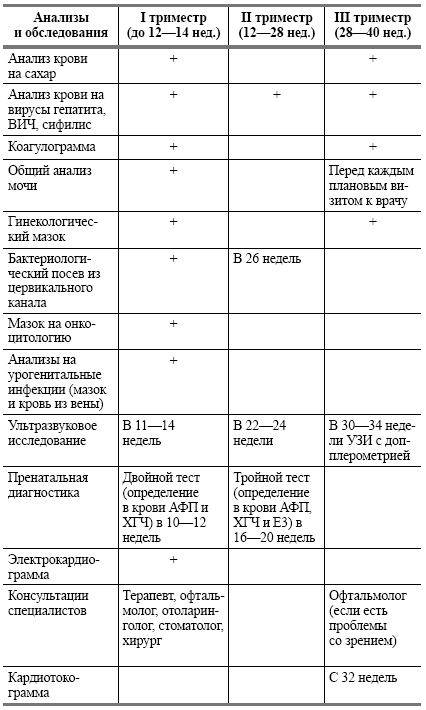
Согласно современным медицинским стандартам, разработаны единые календарь беременности и график посещений женской консультации, которого придерживаются, если процесс вынашивания плода проходит в нормальном, физиологическом режиме.
- Если нет особых проблем, жалоб и осложнений, на протяжении первого триместра гестации после первичного посещения специалиста, будущая мама должна бывать у доктора каждые 3-4 недели, чтобы проходить осмотр, рассказать о своем самочувствии, о всех переменах, которые произошли за время, минувшее с момента последнего визита, задать волнующие ее вопросы и получить на них компетентные ответы. Доктор сделает назначения на стандартные (общий анализ крови, коагулограмма, скрининг уровней сывороточных маркеров и т. д.) и, если в этом будет необходимость, дополнительные исследования (в том числе высокотехнологичные). Женщина получит общие и индивидуальные рекомендации, которые могут касаться изменений в привычном образе жизни, в рационе питания, распорядке дня и т. п.
- Во втором триместре, даже если все в норме, в женской консультации необходимо бывать каждые 2-3 недели, чтобы доктор мог контролировать все процессы, протекающие в организме будущей мамы, и состояние плода. В этот период проводят повторно многие лабораторные анализы (общие тесты мочи и крови и пр.), высокотехнологичные исследования (например, ультразвуковое), а некоторые — назначают впервые (к примеру, определение уровней альфа-фетопротеина, эстриола и т. п.). Если в первом триместре по какой-либо причине будущая мама, имеющая отрицательный резус-фактор крови (при несовпадении данного показателя для отца ребенка), не встала на учет в женской консультации и не прошла необходимое обследование, во втором триместре (непременно до 28 недели гестации!), ей необходимо сделать специальный лабораторный анализ, позволяющий определить резус-антитела.
- В третьем триместре будущей маме, если нет никаких проблем и особой срочности, каждые две недели необходимы консультации врача-специалиста. А после 36 недели и до даты родов женщина должна бывать в женской консультации еще чаще, раз в 7 дней.
Использованы фотоматериалы Shutterstock
Каких врачей стоит пройти: список
 При оформлении акушер-гинеколог дает направления на прохождения определенных специалистов. Каждый из этих врачей оценивает здоровье мамы.
При оформлении акушер-гинеколог дает направления на прохождения определенных специалистов. Каждый из этих врачей оценивает здоровье мамы.
При наличии показаний и если это разрешено в период ожидания малыша, он также назначает курс лечения или дает направление к более узкому специалисту. Цель обращения к врачам на раннем сроке состоит в том, чтобы убедиться, что женщина готова к процессу беременности, и ничто не мешает нормальному развитию малыша.
Обязательно
В обязательном порядке каждая беременная должна посетить следующих врачей:
окулист; отоларинголог (ЛОР); стоматолог; кардиолог: для проведения процедуры ЭКГ; педиатр: составляет картину наследственных заболеваний родителей; терапевт: составляет общую картину состояния здоровья беременной и определяет моменты, на которые нужно обратить особое внимание для успешного протекания беременности. Также обязательным к прохождению является скрининг-обследование, состоящие из процедуры УЗИ и забора специальных анализов
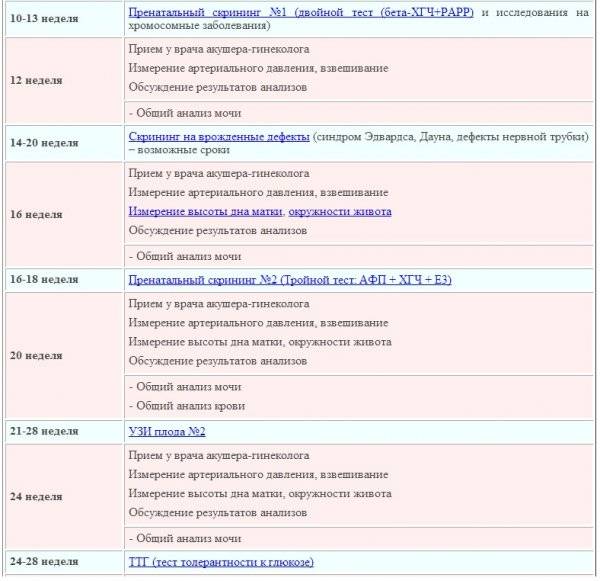
Первый скрининг проводится до конца 13 недели, на сроке в 10-12 недель
 Также обязательным к прохождению является скрининг-обследование, состоящие из процедуры УЗИ и забора специальных анализов. Первый скрининг проводится до конца 13 недели, на сроке в 10-12 недель.
Также обязательным к прохождению является скрининг-обследование, состоящие из процедуры УЗИ и забора специальных анализов. Первый скрининг проводится до конца 13 недели, на сроке в 10-12 недель.
Данное исследование направлено на выявление нарушений развития ребенка, расчет индивидуальных рисков рождения с хромосомной патологией. Также в последующем именно результаты первого УЗИ помогают высчитать точную дату родов.
Всего за период ожидания малыша необходимо трижды пройти скрининговое ультразвуковое исследование: в 10-12 недель, в 18-21 и в 30-33 недели.
Дополнительно
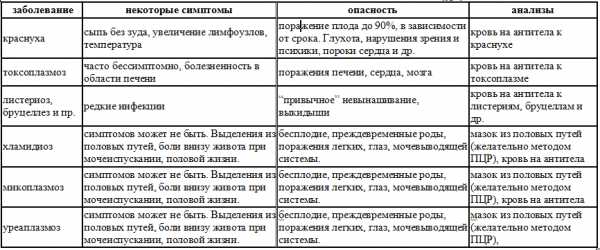
Также наблюдающий гинеколог может направить вас на осмотр к инфекционисту и эндокринологу, если на то будут особые показания. В том числе, в случае определенной семейной медицинской истории или здоровья предыдущих детей, рекомендуется посетить врача-генетика для определения картины рисков неблагоприятного развития малыша.
Если беременная женщина постоянно наблюдается у специалиста, не входящего в список обязательных врачей, также выдается направление на дополнительную консультацию данного врача.
Осмотр терапевтом
 Терапевт во время осмотра изучает результаты анализов, измеряет давление и температуру, проводит осмотр и выдает рекомендации для поддержания здоровья беременной женщины.
Терапевт во время осмотра изучает результаты анализов, измеряет давление и температуру, проводит осмотр и выдает рекомендации для поддержания здоровья беременной женщины.
Если в анамнезе женщины присутствуют хронические заболевания, врач может рекомендовать определенный путь ведения беременности, например, стационар.
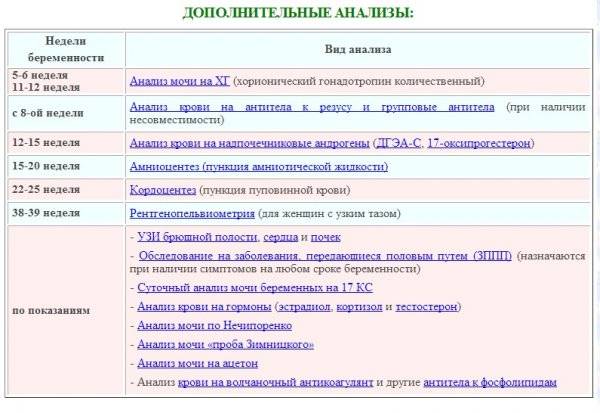
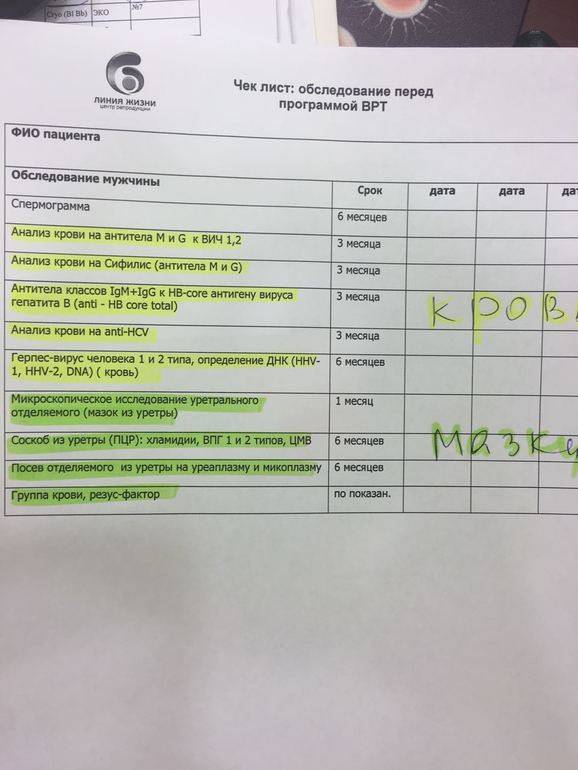
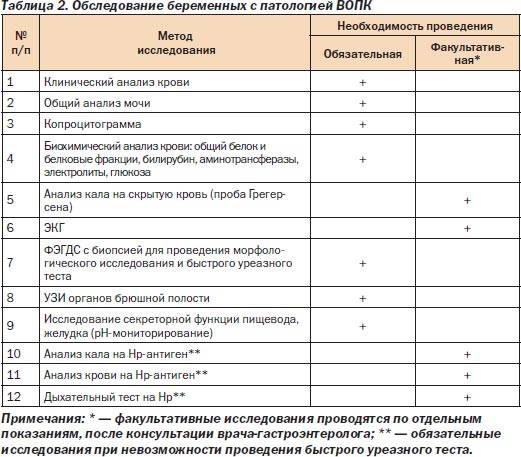
Какие анализы назначают
Все анализы при беременности назначаются наблюдающим акушером-гинекологом.
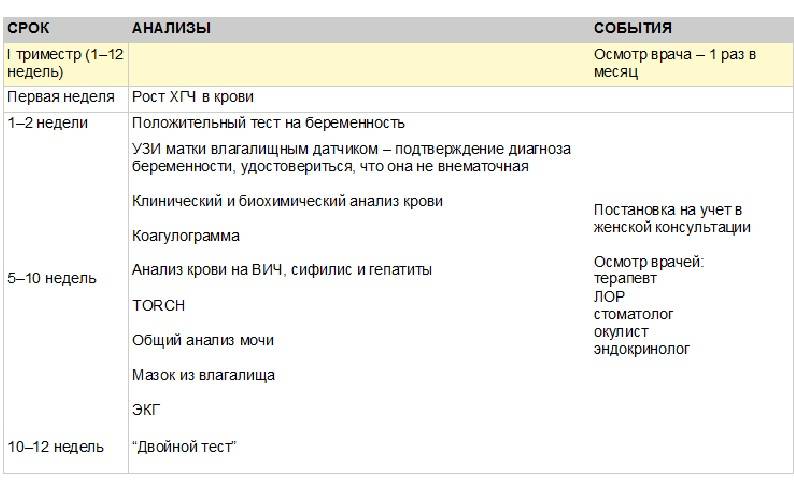
При первом обращении для подтверждения факта беременности сдается анализ на уровень гормона ХГЧ. Он может назначаться повторно – в этом случае прослеживается динамика увеличения гормона в составе крови, говорящем на ранних сроках о состоянии беременности.
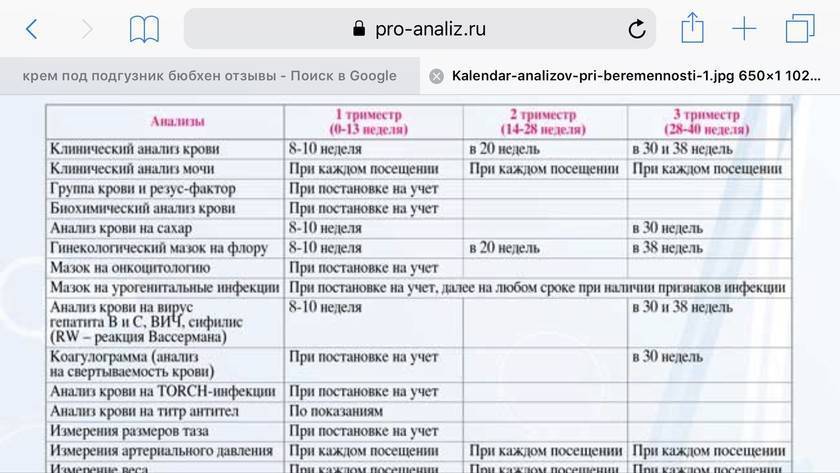
В дальнейшем анализы назначаются по следующей схеме:
| Срок сдачи:
Виды анализов: |
При оформлении на учёт | Раз в триместр | В 30 недель | Перед родами |
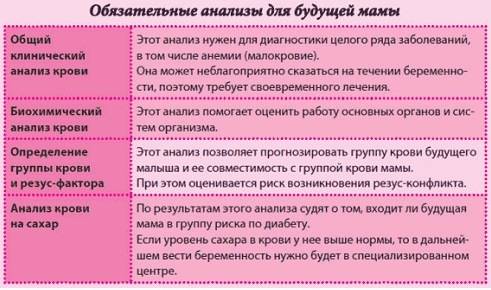
| Анализы крови:
– клинический |
+ | + | ||
| – биохимический | + | + | + | + |
| – на определение группы крови и резус-фактор | + | В случае конфликта резус-факторов – по назначению | ||
| – на инфекции | + | + | + | |
| – коагулограмма | + | + | + | |
| Анализ мочи (общий) | + | При каждом плановом посещении гинеколога | ||
| Мазок на флору | + | + |
Важно отметить, что при отклонении показателей от нормы рекомендуется сдать анализы повторно
Продолжаем подготовку. Второй триместр (13 – 26 неделя)
«Программа минимум»:
Во время каждого визита к врачу во втором триместре вам будут измерять окружность живота и высоты дна матки. Кроме того, обязательны замеры веса. Это нужно, чтобы врач видел, нормально ли развивается малыш и набирает вес будущая мама. На 16-й, а потом и 22-й неделе, как правило, назначают следующие УЗИ
Во время них особое внимание так же будет уделяться соответствию размеров плода сроку беременности. Помимо этого, исследование поможет выяснить, нет ли у крохи пороков развития и каково состояние плаценты (толщина, величина, степень зрелости и соответствие степени зрелости сроку) и место её расположения
На 18-й неделе снова назначают анализ крови на сахар. Во втором триместре при помощи исследования уровня белков (альфа-фетопротеина и хорионического гонадотропина) выявляются риски хромосомных аномалий и врождённых пороков развития плода
«Программа максимум»:
- В случае, если будущие родители старше 35 лет, кто-то из них (или оба) болен хламидиозом, герпесвирусной инфекцией и т.д. или имеет пороки развития органов, на 17 – 20 неделе врач назначит пренатальную диагностику. Это исследование поможет обнаружить те серьёзные генетические нарушения, которые невозможно определить при помощи УЗИ.
- Исходя из результатов пренатальной диагностики, акушер-гинеколог и врач-генетик принимают решение направлять или не направлять пациентку на исследование околоплодных вод. Амниотическую жидкость для анализа берут через прокол плодных оболочек. Помимо этого, могут назначить и исследование крови малыша. Материал для него берут при помощи кордоцентеза (прокола пуповины).
- Дополнительные исследования могут назначить и в случае, если здоровье будущей мамы внушает опасения (например, есть пороки сердца, болезни почек или сахарный диабет).
Схема обследований и анализов, которые предлагает современная отечественная медицина будущим мамам, позволяет максимально обезопасить как саму женщину, так и малыша.
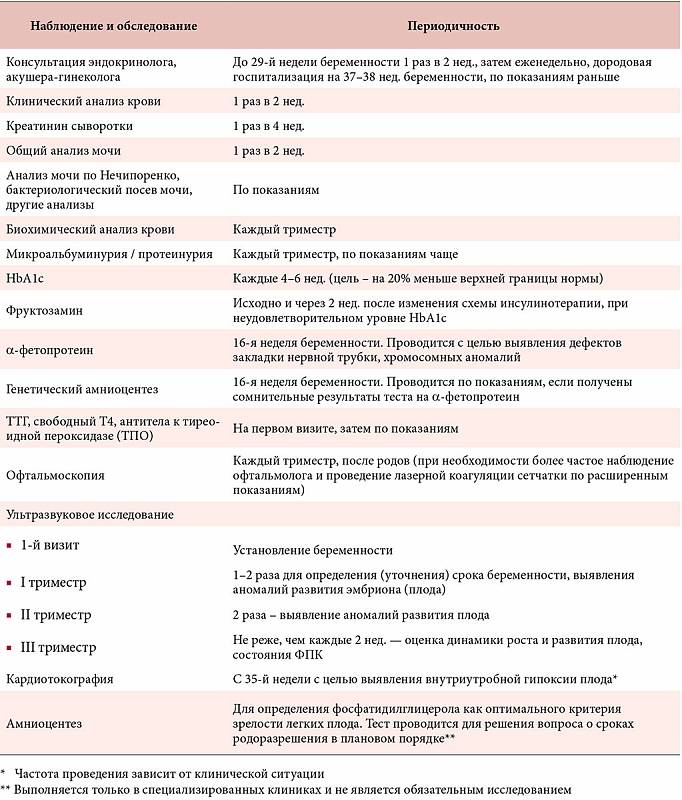
Как часто посещать врача во время беременности
Частота визитов к врачу-гинекологу устанавливается для каждой женщины отдельно. Это зависит от состояния её здоровья и протекания беременности. Обычно до 28-ой недели визит к гинекологу должен быть 1 раз в месяц, до 36-ой недели 1 раз в 2 недели, а затем необходимы еженедельные встречи.
Редко когда женщина соблюдает именно такой график визитов. Ухудшение самочувствия, снижение активности малыша, неожиданно плохие анализы — поводов для внеплановых встреч с врачом может быть масса. И пренебрегать ими не стоит, даже если беременность не первая. Визиты к врачу во время беременности необходимы при малейших сомнениях. Не стоит ставить себе диагнозы самостоятельно, руководствуясь советами на формах. Каждый случай индивидуален, все женщины разные. Правильный диагноз и тем более правильную схему лечения сможет назначить только квалифицированный специалист.

Осмотры врачами
|
Специалисты |
Кратность |
Для чего |
|
Акушер-гинеколог |
Не менее 7 раз в течение всей беременности. |
Осмотр с проведением измерений, оценка течения беременности, оценка состояния плода и здоровья беременной. |
|
Терапевт |
Первый раз — при постановке на учет, второй — в II или III триместрах. |
Определяет состояние здоровья матери и наличие у неё хронических заболеваний. При необходимости назначает лечение. |
|
Стоматолог |
Первый раз — при постановке на учёт, второй — во II или III триместрах. |
Осмотр, лечение кариозных зубов и воспаленных дёсен. |
|
ЛОР |
Один раз при постановке на учёт, далее — по необходимости |
Осмотр, лечение заболеваний ЛОР-органов. |
|
Окулист |
Не позднее 10 дней после первого обращения в ЖК. При хорошем зрении — один раз, отклонениях — чаще. |
При изменениях со стороны глаз врач может принять решение о проведении операции кесарева сечения. |
* осмотр эндокринолога необязателен, но рекомендуется;
* консультация генетика — по показаниям, подробнее — https://www.u-mama.ru/read/waiting/pregnancy/2055.html
* посещение других специалистов — по необходимости при наличии проблем со здоровьем.
 |
Становясь на учет у гинеколога, кроме стандартного объема исследований, вы получаете направления для посещения и врачей других специальностей. Подробнее о специалистах читайте далее. |
Вес и беременность
За счёт массы плода, околоплодных вод и плаценты за 9 месяцев при одноплодной беременности женщина набирает около 10-12 кг, двуплодной — 16-21 кг. Точный расчёт веса по неделям беременности проводит акушер-гинеколог при каждом посещении женщиной ЖК.
ВИЧ и беременность
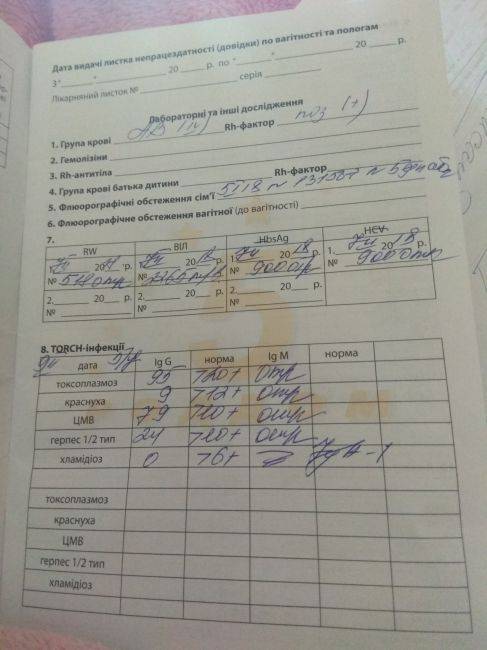
Исследование на антитела к ВИЧ проводится: первый раз — при постановке на учет, при отрицательном результате повторно — в 28-30 недель. Женщинам из группы риска — в 36 недель.
При положительном ВИЧ-статусе женщину наблюдает акушер-гинеколог в ЖК по месту жительства и инфекционист территориального Центра по профилактике и борьбе со СПИДом. Решается вопрос об антиретровирусном лечении. Подробнее — https://www.u-mama.ru/read/waiting/7658.html
Резус-конфликт
Развивается, когда мама Rh–, а малыш Rh+ (резус наследуется от папы). Иммунная система мамы начинает вырабатывать А/Т, проникающие через плаценту и разрушающие клетки крови малыша.
Для диагностики в крови беременной определяются титры А/Т: до1:4 включительно — норма, 1:64, 1:128 и более — резус-конфликт.
Как часто выполняется исследование?
* При первой беременности: с 18-20 и до 30 недели —1 раз в месяц, с 30 до 36 недели — 2 раза в месяц, с 36 недели и до родов — 1 раз в неделю.
* При повторных беременностях А/Т начинают определять с 7-8 недели. Если титр до 1:4, исследование проводится как при первой беременности, высоких титрах — один раз в 1-2 недели.
Профилактика: женщине вводится антирезусный иммуноглобулин: первый раз — на сроке 28-32 недель, второй — сразу после родов.
P.S. Приведенная информация касается течения нормальной/физиологической беременности. При проблемах со здоровьем у будущей мамы, выявлении отклонений в течение беременности или патологий у плода, составляется индивидуальный план ведения женщины.
врач-ординатор детского отделения
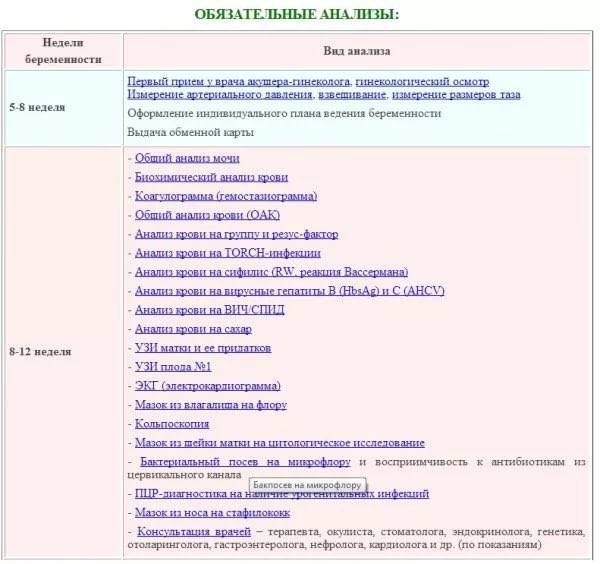
Какие анализы нужно сдать на ранних сроках беременности
Необходимо пройти консультации ЛОРа, стоматолога, терапевта и окулиста. Это обязательный стандарт, как для районной, так и для частной клиники.
А также у вас возьмут кровь на сифилис, ВИЧ, гепатиты ВС, ПЦР на 7 инфекций – чтобы исключить болезни мамы. Кровь на ХГЧ, чтобы определить гормон беременности. ЭКГ поможет понять, в каком состоянии сердце беременной, ведь на протяжении 9 месяцев ему придется работать с большей нагрузкой. Соскоб на цитологию. Комплексное обследование крови на TORCH-инфекции – выявит цитомегаловирус, токсоплазмоз, краснуху и герпес. Эти инфекции могут стать причиной выкидыша или врожденных патологий. Полный анализ крови на выявление билирубина (состояние гемоглобина), на свертываемость (необходимо во время родов), на резус-фактор и группу. Сдают анализ мочи.
В районной поликлинике на анализы и прием специалистов уходит почти месяц. К тому же беременных принимают наравне со всеми: придется стоять в очередях с кашляющими и чихающими. А еще обивать пороги больницы на Ленина, 100. Там процесс сдачи крови и мазка непрост: если заранее не записался, не примут.
– В Семейной клинике «Центр репродуктивного здоровья» пройти всех специалистов и сдать все анализы можно за один день. Не придется идти на Ленина, 100. Некоторые анализы будут известны в этот же день, некоторые – через неделю. Но уже через 7 дней женщина может приходить на повторный прием к гинекологу и точно знать, есть ли поводы для беспокойства, а самое главное, начать необходимое лечение. К тому же в районных поликлиниках не делают УЗИ на 5-6 неделе, если нет особых показаний. Мы делаем УЗИ всем, чтобы исключить все возможные риски, – рассказывает Ирина Яскевич, врач акушер-гинеколог I категории Семейной клиники «Центр репродуктивного здоровья».
А еще в программу ведения беременности входит обязательная консультация психолога, который может развеять все страхи женщины.
Бытует мнение, что если беременную наблюдают в частной клинике, надо все равно вставать на учет в районную. Это не актуально, так как частные клиники выдают и больничные листы, и полностью ведут беременность согласно программе, одобренной Приказом Минздрава УР.
Первый визит к врачу
Ваш первый визит к
врачу может стать и самым длительным. В ходе этого визита должно быть
обговорено многое. Конечно, первым делом, врач должен провести диагностику
беременности.
Если вы посетили
врача еще до того, как забеременеть, то, возможно, многие вопросы уже выяснили.
Смело задавайте
любые вопросы и не думайте о том, какую реакцию они вызовут у врача. Это относится
к любой стадии беременности. Еще лучше, если во время беременности вы будете
обмениваться с ним мнениями, а не просто выслушивать нотации.
Что
вас ждет при первом визите к врачу
При первом посещении врача он захочет собрать о тебе все данные (полную историю). Это касается как общих заболеваний, так и
гинекологических. Вас наверняка спросят о менструальных циклах и о том, какими
противозачаточными средствами вы пользовались. Если вы делали аборт или у вас
был выкидыш, обязательно скажите об этом врачу. Если вы перенесли хирургическую
операцию или лежали в больнице по иной причине, об этом тоже надо сообщить.
Подготовься к этому посещению, просмотри домашние заметки и освежи свою память,
чтобы ответить на следующие вопросы:
— персональные медицинские
данные (хронические болезни, перенесенные серьезные болезни и операции,
лекарства, которые ты обычно употребляешь или употребляла перед беременностью,
аллергические болезни, лекарства, к которым ты особенно чувствительна);
— анамнез семейный (генетические
болезни, хронические заболевания);
— социальный опрос (возраст,
профессия, привычки, такие как курение сигарет, употребление алкогольных
напитков, занятия гимнастикой, диета);
— гинекологический и акушерский
опрос (возраст, в котором наступили первые месячные, продолжительность и
регулярность менструального цикла, прошлые выкидыши — искусственные и
самопроизвольные, живые роды, течение прежних беременностей и родов;
— факторы в твоей жизни, которые
могли оказать влияние на течение беременности.
Физическое обследование: измерение артериального давления крови, которое является основным
измерением, контролируемым во время последующих визитов; измерение твоего роста
и веса тела; контроль нижних конечностей с точки зрения появления шишек (на ногах)
и отечности (опухоли от чрезмерной жидкости в тканях), который служит для сравнения
при последующих визитах; контроль и обследование пальпированием наружных
половых органов; внутреннее обследование влагалища и шейки (при использовании
зеркала); обследование органов малого таза обеими руками (одна рука во
влагалище, другая — на животе), а также через прямую кишку и влагалище; оценка размеров
твоего костного таза.
Если у вас
сохранилась старая медицинская карта, захватите ее с собой.