SQLITE NOT INSTALLED
Сорокина Инга Анатольевна
1990 год — окончила Волгоградский медицинский институт
1991 год — прошла интернатуру на базе Котласской городской больницы по специальности «Акушерство-гинекология»
2013 год — прошла профессиональную переподготовку по специальности- «Ультразвуковая диагностика»
2015 год — присвоена первая квалификационная категория по специальности «Акушерство и гинекология».
Работала в гинекологическом и акушерском отделениях Котласской ЦГБ. Сейчас ведет прием в «Центре женского здоровья» при Котласской ЦГБ, цель которого раннее выявление онко-патологии в гинекологии.
Стаж работы:30 лет
График работы специалиста
Инвазивные генетические исследования

В зависимости от срока беременности доктор может порекомендовать провести инвазивное исследование, для осуществления которого используют околоплодные воды, ворсины хориона или пуповинную кровь.
Неинвазивные тесты обычно назначают всем беременным женщинам, чтобы убедиться в отсутствии нарушений. Для проведения инвазивных тестов существуют серьезные основания, позволяющие предполагать, что ребенок имеет хромосомные отклонения.
Многие женщины не соглашаются на инвазивные тесты, переживая насчет возможности выкидыша. Согласно статистическим данным, после тестирования выкидыш может произойти только в 0,3% случаев. При этом вероятность самопроизвольного выкидыша без причины составляет 1%.
Инвазивные тесты обязательно проводят в том случае, если на этапе неинвазивного исследования были обнаружены аномалии. Исследование позволяет точно определить кариотип эмбриона, исключив такие серьезные наследственные патологии, как синдром Дауна, Эдварда.
В список инвазивных входят следующие тесты:
- Биопсия хориона, во время которой осуществляется забор клеток формирующейся плаценты через прокол в полости передней брюшной стенки.
- Для проведения амниоцентеза используют амниотическую жидкость, определяя ее цвет, оценивая прозрачность, клеточный и биохимический состав, гормональный фон. Процедура считается самой безопасной по сравнению с другими инвазивными исследованиями, но для получения результата требуется много времени в силу трудоемкости метода.
- Кордоцентез – тест, для проведения которого берут пункцию пуповины, осуществляя забор крови плода. Метод считается одним из самых точных, а результат можно получить уже через несколько дней.
- Плацентоцентез – для выявления хромосомных отклонений используют клетки плаценты.
На основании проведенных генетических тестов удается с высокой вероятностью определить риск рождения ребенка с отклонениями, что позволяет доктору разработать соответствующие рекомендации для родителей. Если женщина уже пребывает в состоянии беременности, доктор порекомендует, стоит ли ее сохранять.
Каждая женщина вправе решать, сделать генетический тест или отказаться. Анализы имеют достаточно высокую цену, поэтому некоторые родители не имеют возможности оплачивать дорогие тесты. Другие просто не желают знать о возможных проблемах с долгожданным будущим ребенком, чтобы избежать принятия сложных решений.
Независимо от отношения к исследованиям, их польза очевидна. Рекомендации доктора позволят избежать невынашивания плода. Если же после проведения тестов будет получен положительный результат о наличии хромосомных отклонений у ребенка, родители смогут принять взвешенное решение о рождении малыша с патологиями или о прерывании беременности.
Хромосомные перестройки
Под хромосомными перестройками понимают процесс, при котором нормальные хромосомы без отклонений и мутаций меняются местами. Наличие хромосомных транслокаций нельзя определить по внешним признакам, но такие люди часто имеют проблемы в репродуктивной сфере. Именно по причине хромосомных перестроек происходят выкидыши, рождаются мертвые дети или дети с серьезными пороками развития.
Чтобы определить наличие хромосомных перестроек, проводят кариотирирование. Дальнейшие действия осуществляют в зависимости от полученного результата.
Если доктор обнаружил отклонения в одном и тоже гене у обоих родителей, будет предложено два варианта:
- Предимплантационная диагностика или ПГД – манипуляция, которая входит в программу ЭКО для выявления генетических нарушений еще до переноса эмбриона в полость матки.
- Неинвазивный пренатальный тест или НИПТ – проводится анализ крови беременной женщины, позволяющий обнаружить хромосомные сбои на сроке более 10 недель.
Описание
Антитела к вирусу кори lgG, Measles virus IgG количественный — показатель иммунного ответа на вирус кори, указывающий на имевшую место в прошлом или текущую инфекцию, или вакцинацию против кори.Корь — острое инфекционное вирусное заболевание, вызванное вирусом кори Measles virus. Measles virus — РНК-содержащий вирус, который относится к семейству парамиксовирусов, рода Morbillivirus. Это вирус быстро погибает вне человеческого организма, так как он неустойчивый во внешней среде.
Основной путь передачи вируса — воздушно-капельный. Вирус кори поражает в основном слизистую оболочку задней стенки глотки и дыхательных путей.
Корь — это высоко заразительное заболевание, поражающее чаще детей дошкольного возраста. Встречается, в основном, в холодную пору года. На 9 сутки после инфицирования появляется температура, кашель, насморк. На 14 сутки появляется характерная сыпь. Люди, которые не болели корью, остаются высоковосприимчивыми и могут заболеть в любой период жизни. Постъинфекционный иммунитет, обычно, пожизненный, однако есть случаи повторных заболеваний. Заболевание корью у беременных встречается редко, но в таком случае возможны преждевременные роды, а также мёртворождения. Патологии плода при этом не выявляется. Младенцы у матерей, которые имеют иммунитет против кори, защищены от инфекции материнскими антителами, прошедшими в их кровь через плаценту, вплоть до 6–7-месячного возраста после рождения. С двух лет чувствительность детей к заболеванию растёт.Антитела к кори
Антитела класса IgG к вирусу кори появляются вслед за антителами класса IgM, примерно через 2 недели после инфицирования. В ходе дальнейшего развития иммунного ответа их концентрация быстро растет. Специфические антитела в крови можно диагностировать почти у всех больных корью уже после 2 дней появления сыпи. В большинстве случаев после перенесенного заболевания, антитела класса IgG сохраняются пожизненно. IgG против вируса кори выявляются также и после вакцинации. По их наличию в сыворотке крови, можно судить о наличии иммунитета к этому заболеванию. У младенцев до 6–7 месячного возраста, в крови могут выявляться материнские IgG антитела, полученные через плаценту из крови матери в период беременности (IgM антитела через плаценту не проходят). При повторном контакте с вирусом, у иммунных лиц наблюдается быстрый рост титров высокоспецифичных IgG, что обеспечивает защиту от инфекции (клинических проявлений и выделения вируса при этом не наблюдается).Показания:
- скрининговые исследования для определения наличия иммунитета к вирусу кори и необходимости вакцинации;
- лабораторное подтверждение клинического диагноза кори (в комплексе с IgM антителами, при необходимости, в парных сыворотках с промежутком в 2 недели);
- эпидемиологические исследования.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 12 часов. Взятие крови производится натощак, спустя 4–6 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.Интерпретация результата
Единицы измерения: МЕ/мл. Оценка иммунитета при вакцинации:
- < 0,12 МЕ/мл — отрицательно, отсутствие иммунного ответа, рекомендуется вакцинация (вне беременности);
- > 0,18 МЕ/мл — наличие иммунного ответа, рекомендуется контроль через 5 лет;
- 0,12–0,18 — сомнительный иммунный ответ, рекомендуется вакцинация в течение 1 года.
Положительно:
- при наличии иммунитета против вируса кори (вследствие перенесённого в прошлом заболевания или вакцинации);
- острая инфекция (подтверждается наличием клинических признаков, появлением ранее отсутствовавших IgG антител и значимым ростом титров IgG в парных сыворотках, присутствием антител класса IgM).
Отрицательно:
- отсутствие иммунитета против кори (не было заболевания корью в прошлом, отсутствовала специфическая вакцинация, неэффективная вакцинация);
- ранние сроки инфекции (до появления сыпи). При сохраняющихся клинических подозрениях, исследование следует повторить через 1–2 недели для выявления сероконверсии.
Сомнительно:
Стадии сифилиса
Сифилис разделяется на три стадии, каждая из которых характеризуется определенными симптомами.
Выделяют следующие периоды (стадии) сифилиса:
- Первичный;
- Вторичный;
- Третичный.
Первичный сифилис
Характерный признак для первичного сифилиса – это твердый шанкр.
Он появляется на месте повреждения кожных покровов или слизистых.
В это место проникает возбудитель сифилиса — бледная трепонема.
Что представляет твёрдый шанкр?
Это образование, которое имеет вид язвы.
Образование шанкра не сопровождается болезненными ощущениями.
Язва характеризуется ровными краями и гладким дном без выделений крови.
По форме язва круглая и может иметь разные размеры.
Частые места локализации шанкра:
- На промежности;
- Возле ануса;
- На клиторе;
- На половых губах;
- На половом члене у мужчин;
- На губах;
- Глотке;
- Языке.
Первая стадия сифилиса длится около 8 недель, после чего появляется высыпание.
После появления твёрдого шанкра, спустя 7 суток, можно обнаружить увеличение ближайших лимфоузлов.
Чаще всего это подчелюстные или паховые лимфатические узлы.
Отмечается положительный результат серологических реакций спустя три недели от момента появления твёрдого шанкра.
Вторичный сифилис
Характерным признаком вторичного сифилиса, по которому его можно идентифицировать, это высыпания на теле.
Сыпь может проявляться на слизистых органах, в ротовой полости.
Имеет вид бледных пятен с розоватым оттенком.
Заметить такую сыпь можно преимущественно на груди и спине, но может распространяться по всему телу.
Такой характерный симптом говорит о том, что возбудитель из лимфатических узлов проник в кровеносные сосуды и разносится по всему организму.
Лимфоузлы при вторичном сифилисе остаются безболезненными и плотными.
На ощупь холодные и не имеют спаек с ближайшими тканями.
В период вторичного сифилиса могут наблюдаться следующие симптомы:
- Недомогание;
- Симптомы простуды;
- Повышение температура.
Спустя пару недель сыпь становится бледной и полностью исчезает.
Вторичный период переходит в скрытую форму.
На первый взгляд можно подумать, что болезнь отступила, но это далеко не так.
В скрытом периоде бледная трепонема продолжает циркулировать в крови.
При снижении иммунитета, высыпания вновь появляются.
Такие рецидивы могут происходить много раз, при этом элементы высыпаний становятся больше и сливаются в пятна.
Происходит заражение разных органов, в результате могут появиться дополнительные заболевания.
К ним относят:
- Гастрит;
- Миокардит;
- Гепатит;
- Менингит.
При отсутствии терапии, вторичная стадия сифилиса может продолжаться до двух лет, после чего переходит в последнюю стадию.
Третичный сифилис
При отсутствии медикаментозного лечения вторичный сифилис переходит в третичный.
Длится стадия болезни до 10 лет, иногда дольше.
На этом этапе заболевания формируются гуммы, образования в виде бугорков.
Появляться они могут на кожных покровах, слизистых оболочках, костях или внутренних органах.
Со временем, бугорки разрастаются, приводят к уродованию внешности человека.
Характерным признаком является провалившийся нос.
Отсутствие лечения третичного сифилиса может приводить к серьезным осложнениям.
Может развиваться слабоумие, поражается головной или спинной мозг.
При третичном сифилисе лабораторная диагностика путем серологических реакций будет давать отрицательный результат.
Иногда анализы могут показывать слабоположительную реакцию
Этот период является поздним, и заражение может происходить черед предметы быта.
Такой вид болезни называется бытовой сифилис.
Его главным отличием является передача возбудителя чрез предметы обихода.
В этом случае шанкр появится в месте контакта с заражённой поверхностью.
Заболевание является достаточно опасным и требует своевременной диагностики и лечения.
При подозрении на сифилис, следует пройти лабораторные исследования.
Как проявляется краснуха и чем она опасна для беременных
Краснуха – инфекционное заболевание, передающееся воздушно-капельным путем. Контагиозность вируса велика настолько, что он распространяется не только обычными способами, но и с током воздуха по вентиляционным шахтам. Заболевание может возникнуть у людей, находящихся с носителем инфекции в одном здании на разных этажах. При этом краснуха не всегда проявляется сразу, может пройти до 3 недель.

Краснуха бывает врожденной и приобретенной. Возбудитель болезни, проникая через слизистые верхних дыхательных путей, стремительно размножается в шейных лимфоузлах, затем поражает лимфоидную ткань. Инкубационный период длится от пятнадцати до двадцати четырех дней. Может протекать в острой или “медленной” форме.
- Приобретенная краснуха обычно имеет респираторный путь передачи, симптомы в этом случае выражены в легкой степени. При правильном лечении практически всегда гарантирован благоприятный исход.
- Врожденная краснуха протекает в замедленной форме. Заражение происходит внутриутробно. Длительная персистенция вируса в тканях плода, приводит к развитию тяжелейших аномалий и пороков у малыша.
Чаще краснухой болеют дети от двух до девяти лет. Источником инфекции является зараженный человек. Инфекция передается на протяжении 5 дней с момента возникновения признаков болезни. Признаки краснухи у детей: в течение 2—3 дней наблюдается розовая мелкопятнистая сыпь на коже. Обычно затронуты лицо, туловище и конечности.
У взрослых наблюдается интоксикация. Лимфоузлы увеличены, температура тела повышена. У беременных в 90% случаях, при инфицировании вирусом краснухи, заболевание протекает бессимптомно.
Плоду вирус передается через плаценту. По статистике, при инфицировании до 25% случаев приводят к рождению малышей с врожденными уродствами сразу, и в остальных случаях аномалии эмбриогенеза становятся явными постепенно. Краснуха в первом триместре беременности приводит к серьезным порокам развития плода: катаракте, микроцефалии, порокам сердца и другим. Возможно мертворождение. Женщинам инфицированным в этот период показано прерывание беременности. Заболевание в последнем триместре может привести к врожденной краснухе новорожденного
Вот почему очень важно обнаружить вирус краснухи в крови у женщины своевременно. Анализ на краснуху входит в обследование на TORCH-инфекции при беременности
Что делать, если работать за компьютером при беременности все же нужно?
Перечисленные выше правила – это общие правовые нормы, однако понятно, что на практике ситуация вполне может обстоять иначе. Многие женщины продолжают работать во время беременности, даже если им приходится сидеть перед компьютером на протяжении всех 8 трудовых часов. Поэтому далее мы приведем советы для тех, кто все же проводит за ЭВМ достаточно много времени, даже находясь «в интересном положении»:
Регулярно устраивайте небольшие прогулки. Основная проблема долгого сохранения сидячего положения для беременных в том, что оно провоцирует усиление нагрузки на межпозвоночные диски и ухудшение кровоснабжения позвоночника, а также может стать причиной застойных явлений в области таза, развития геморроидальных узлов. Эти влияния могут сопровождаться болью пояснице, спине, в районе малого таза, и даже головной болью. Поэтому при беременности очень вредно заниматься сидячей работой безвылазно – необходимо каждый час вставать и прогуливаться хотя бы на протяжении 10-15 минут. Если вы можете выйти на улицу и пройтись по аллее – отлично, если вам доступны только прогулки вперед-назад по коридору – тоже очень хорошо.
- Старайтесь правильно сидеть. Лучший вариант сидячего положения при беременности – с прямой спиной и шеей, углом около 90 градусов в коленях и полной постановкой стоп на пол. Очень желательно, чтобы у вашего стула была спинка, помогающая сохранять ровное положение, и подлокотники, на которые можно опираться согнутыми руками, слегка разгружая корпус. При этом все необходимые для работы вещи должны располагаться так, чтобы вам не нужно было существенно изменять позицию в попытке дотянуться до них. Монитор компьютера должен быть на уровне глаз. Несколько раз за час будет полезно пошевелиться, встряхнуться, размять суставы. Не стоит сутулиться, подгибать ноги под себя, закидывать ногу на ногу, скрещивать ноги или выгибать спину – все это негативно влияет на состояние позвоночника.
- Регулярно проветривайте помещение. Делайте это, даже если в нем есть кондиционер или вентилятор. Вам нужен постоянный доступ свежего воздуха, чтобы чувствовать себя комфортно, позаботиться о своем здоровье и здоровье будущего малыша.
- Давайте глазам отдыхать. Можно использовать увлажняющие капли, слегка массажировать глаза через закрытые веки кончиками пальцев. Полезно раз в час делать простую гимнастику для глаз (смотреть на близко расположенную и далекую точку, водить взглядом по кругу, «рисовать» глазами знак бесконечности, и т.п.). Можно совместить разгрузку для глаз с мини-прогулкой.
- Следите за питанием и употребляйте достаточно воды. При беременности вы кормите не только себя, но и будущего малыша, поэтому многочасовые голодания из-за приближающегося дедлайна просто неприемлемы (хотя морить себя голодом на работе не стоит в любом состоянии). Следите за тем, чтобы кушать хотя бы раз в 3 часа, при необходимости не забывайте брать с собой на работу перекусы.
Если вы будете соблюдать эти советы, то, скорее всего, сможете работать за компьютером даже во время беременности без особого дискомфорта. Тем более, что современные компьютеры и ноутбуки далеко не так вредны для здоровья, как техника, использовавшаяся еще десятилетие назад. Однако очень желательно все же сократить время пребывания за ЭВМ, а также проконсультироваться с врачом по этому поводу.
Похожие посты
Оставить комментарий
Анализ на краснуху до беременности и при беременности
В связи с тем, что краснуха передается от матери к плоду, вызывая появление тяжелейших пороков развития или смерть плода, анализ на краснуху проводится всем женщинам планирующим малыша и уже являющимся беременными. Изменения в анализе на антитела до беременности важны для принятия решения о планировании беременности.
Если будущая мама не болела краснухой в детстве, ее не вакцинировали или у нее недостаточно защитных антител после прививки, врач порекомендует сделать прививку, которая защитит новорожденного малыша. Особенно важна вакцинация, если женщина работает или часто бывает в учреждениях, где могут наблюдаться вспышки этого заболевания. Спустя 3 месяца пациентка может спокойно беременеть, зная, что краснуха больше не представляет угрозы для здоровья ребенка.
Если женщина уже беременна, то вакцинацию проводить нельзя. В таком случае контролировать возможное заражение придется весь период вынашивания.
Женщинам, которые могли заболеть в период беременности, анализ на вирус краснухи проводится с целью подтверждения диагноза. Если диагноз у беременной подтверждается, то в данном случае рекомендуется прерывание беременности.
Таким образом женщина должна планировать диагностику еще до зачатия малыша и быть готова к любым результатам. Обязанность любой мамы — максимально оградить ребенка от любых патологий.
Краснуха обязательно диагностируется новорожденных, у которых возможна врожденная инфекция. К сожалению, подтверждение болезни дает повод предположить наличие тяжелых осложнений и патологий. У детей старше года, диагноз педиатр может установить клинически, без выполнения анализов.
Кудряшова Марина Александровна
1987 г. — ЯГМИ, по специальности «педиатрия».
1988 г. — интернатура по специальности «акушерство и гинекология».
Первичная специализация по акушерству и гинекологии.
2012 г. — 1-е место в городском конкурсе «Врач, поддерживающий жизнь» среди работников женских консультаций г. Вологды.
2013 г. — 3-е место в областном конкурсе в номинации «Лучший врач акушер-гинеколог».
2014 г. — сертификат в школе «Планирование и ведение беременности у больных с эндокринной патологией».
с 2003 г. — заведующий женской консультацией №2 БУЗ «Родильный дом №2».
Врач консультирует в группе медицинского центра в ВКонтакте: http://vk.com/topic-30049173_32807426
Стаж работы:33 года
График работы специалиста
Медицинские офисы KDLmed
- КЛИНИКА 1
- КЛИНИКА 2
- КЛИНИКА 3
АДРЕС:г. Пятигорск, проспект 40 лет Октября, 62/3
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 14:00 / вс 8:30 — 13:00
Взятие крови: пн-сб 7:30 — 12:00
вс 8:30 — 12:00
Взятие мазка: пн-пт 7:30 — 16:00
сб 7:30 — 13:30 / вс 8:30 — 12:00
ТЕЛЕФОН:(8793) 330-640
+7 (928) 225-26-74
АДРЕС:г. Пятигорск, проспект 40 лет Октября, 14
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 14:00 / вс 8:30 — 13:00
Взятие крови: пн-сб 7:30 — 12:00
вс 8:30 — 12:00
Взятие мазка: пн-пт 7:30 — 16:00
сб 7:30 — 13:30 / вс 8:30 — 12:00
ТЕЛЕФОН:(8793) 327-327
+7 (938) 302-23-86
АДРЕС:г. Пятигорск, ул. Адмиральского, 6А
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 14:00
Взятие крови: пн-сб 7:30 — 12:00
Взятие мазка: пн-пт 7:30 — 16:00
сб 7:30 — 13:30
ТЕЛЕФОН:(8793) 98-13-00
+7 (928) 363-81-28
АДРЕС:г. Ставрополь, ул. Ленина, 301
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 15:00
сб 7:30 — 14:00 / вс 8:30 — 13:00
ТЕЛЕФОН:(8652) 35-00-01
+7 (938) 316-82-52
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Невинномысск, ул. Гагарина, 19
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 16:00
сб 7:30 — 15:00
вс 8:30 — 14:00
ТЕЛЕФОН:(86554) 7-08-18
+7 (928) 303-82-18
АДРЕС:г.Невинномысск, ул. Гагарина, 60
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 16:00
сб 7:30 — 13:00
ТЕЛЕФОН:8 (86554) 6-08-81
8 (938) 347-42-17
АДРЕС:г. Нефтекумск, 1-й микрорайон, ул. Дзержинского, 7
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 13:00
ТЕЛЕФОН:(86558) 4-43-83
+7 (928) 825-13-43
АДРЕС:г. Буденновск, пр. Энтузиастов, 11-Б
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 13:00
вс 8:30 — 13:00
ТЕЛЕФОН:(86559) 5-55-95
+7 (938) 302-23-89
АДРЕС:г. Зеленокумск, ул. Гоголя, д.83
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 13:00
вс 8:30 — 13:00
ТЕЛЕФОН:(86552) 6-62-14
+7 (938) 302-23-90
АДРЕС:г. Минеральные Воды, ул. Горская, 61, 13/14
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 16:00
сб 7:30 — 16:00 / вс 8:30 — 15:00
ТЕЛЕФОН:(87922) 6-59-29
+7 (938) 302-23-88
- КЛИНИКА 1
- КЛИНИКА 2
АДРЕС:г. Ессентуки, ул. Володарского, 32
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 16:00
сб 7:30 — 14:30 / вс 8:30 — 13:00
ТЕЛЕФОН:(87934) 6-62-22
+7 (938) 316-82-51
АДРЕС:г.Ессентуки, ул.Октябрьская 459 а
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 15:00
сб 7:30 — 14:30
ТЕЛЕФОН:(87934) 99-2-10
+7 (938) 300-75-28
АДРЕС:г. Георгиевск, ул. Ленина, 123/1
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 16:00
сб 7:30 — 14:00 / вс 8:30 — 13:00
ТЕЛЕФОН:(87951) 50-9-50
+7 (938) 302-23-87
АДРЕС:г. Благодарный, ул. Первомайская, 38
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 15:00
сб 7:30 — 13:00
ТЕЛЕФОН:(86549) 24-0-24
+7 (928) 363-81-37
АДРЕС:г. Светлоград, ул. Пушкина, 19 (Центр, Собор)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 15:00
сб 7:30 — 13:00
ТЕЛЕФОН:(86547) 40-1-40
+7 (928) 363-81-41
АДРЕС:с. Донское, ул. 19 Съезда ВЛКСМ, 4 А
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 16:00
сб 7:30 — 13:00
ТЕЛЕФОН:(86546) 34-330
+7 (928) 363-81-25
АДРЕС:г. Новоалександровск, ул. Гагарина, 271 (пересечение с ул. Пушкина)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 13:00
ТЕЛЕФОН:8(86544) 5-46-44
+7 (928) 363-81-45
АДРЕС:с. Александровское, ул. Гагарина, 24
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 15:00
сб 7:30 — 13:00
ТЕЛЕФОН:(86557) 2-13-00
+7 (928) 363-81-35
АДРЕС:с. Кочубеевское, ул. Братская, 98 (ТЦ «ЦУМ»)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 13:00
сб 7:30 — 13:00
вс 8:30 — 13:00
ТЕЛЕФОН:(86550) 500-22
+7 (928) 363-81-42
АДРЕС:г. Железноводск, ул. Ленина, 127
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 17.30
сб 7:30 — 13:00
ТЕЛЕФОН:(87932) 32-8-26
+7 (928) 363-81-30
АДРЕС:с. Арзгир, ул. Кирова, 21 (Рынок)
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 14:00
сб 7:30 — 13:00
ТЕЛЕФОН:(86560) 31-0-41
+7 (928) 363-81-44
АДРЕС:г.Ипатово, ул. Ленинградская, 54
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 13:00
ТЕЛЕФОН:8 (86542) 5-85-15
8 (938) 347-42-16
АДРЕС:ст. Ессентукская, ул. Павлова, 17
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 16:00
сб 7:30 — 14:30
ТЕЛЕФОН:8 (87961) 6-61-00
8 (938) 347-42-18
АДРЕС:ст. Курская, ул. Калинина, д. 188
ВРЕМЯ РАБОТЫ:пн-пт 7:30 — 18:00
сб 7:30 — 13:00
ТЕЛЕФОН:8(87964) 5-40-10
8(938) 347-43-29
- Пятигорск
- Ставрополь
- Невинномысск
- Нефтекумск
- Буденновск
- Зеленокумск
- Минеральные Воды
- Ессентуки
- Георгиевск
- Благодарный
- Светлоград
- Донское
- Новоалександровск
- Александровское
- Кочубеевское
- Железноводск
- Арзгир
- Ипатово
- Ессентукская
- Курская
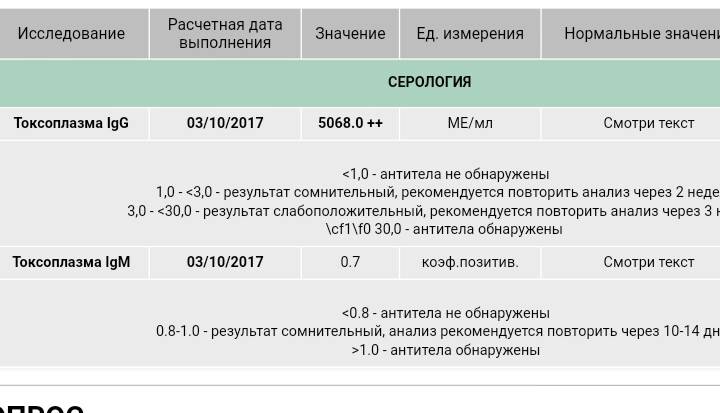
Токсоплазмоз (To в аббревиатуре ToRCH-инфекции)
Токсоплазмоз — заболевание, которое вызывается внутриклеточным паразитом — токсоплазмой.
Токсоплазма живет и размножается в организме домашней кошки. Вместе с кошачьими испражнениями она попадает во внешнюю среду, где может сохраняться месяцами. Это приводит к заражению токсоплазмой других видов животных и птицы. Токсоплазма попадает в их мышечные ткани и таким образом оказывается в мясе, которое потребляет человек. Надлежащая термическая обработка убивает токсоплазму, но если мясо плохо прожарено или недоварено, токсоплазма сохраняется.
Другой путь заражения токсоплазмой — через грязные руки. Поэтому с токсоплазмозом обычно сталкиваются ещё в детстве.
Если с иммунитетом всё в порядке, токсоплазмозом можно переболеть, и даже не знать об этом. Обычно именно так это и происходит: первичное заражение протекает без явных симптомов. Считается, что в России в скрытой форме токсоплазмоз встречается у 30% населения. От человека к человеку токсоплазмоз не передается.
Токсоплазмоз представляет опасность, в основном, для плода. Если первичное инфицирование происходит во время беременности, плод может погибнуть, или ребенок рождается больным – с поражением печени, селезенки, лимфатических узлов и центральной нервной системы.
ToRCH-инфекции и беременность: как обрести уверенность и безопасность?
Заботиться о защите своего будущего ребенка от ToRCH-инфекций надо начинать еще на этапе планирования беременности. Прежде всего, следует пройти диагностику ToRCH-инфекций и выяснить, подверглись ли вы уже инфицированию или нет.
Если в Вашей крови будут выявлены антитела к какой-либо ToRCH-инфекции, это значит, что Ваш организм уже боролся с данной болезнью и выработал к ней специфический иммунитет.
Если вы уже переболели токсоплазмозом или краснухой (в организме присутствуют антитела к возбудителям этих болезней), повторное заболевание вам не грозит.
Если антител к токсоплазме не обнаружится, от вас потребуется повышенная бдительность: надо будет тщательно соблюдать правила гигиены, следить за тем, чтобы мясо, которое вы собираетесь есть, прошло должную термическую обработку, держаться от кошек подальше.
При отсутствии антител к краснухе вам могут порекомендовать сделать прививку. Прививка от краснухи обеспечивает иммунитет на длительный срок (до 20 лет). Однако, если вы уже забеременели, прививку делать нельзя.
Если анализы показали, что в организме присутствуют цитомегаловирус или вирус герпеса, но они находятся в «спящем» состоянии, прямой угрозы для будущего ребенка нет. Если вы являетесь носителем этих инфекций и вынашиваете ребенка, вам, прежде всего, надо заботиться о поддержании и укреплении иммунитета, что позволит избежать обострений заболевания. Если обострение всё же произошло, назначается лечение антивирусными препаратами и иммуномодуляторами.
Отсутствие антител к цитомегаловирусу и вирусу герпеса означает, что во время беременности возможно первичное заражение, а значит, в этот период надо особенно внимательно относиться к своему здоровью и контактам с окружающими людьми.
Какие анализы применяются для диагностики краснухи
Будущим мамам всегда интересно, как называется анализ на краснуху и как его делают. Ответ на эти вопросы зависит от наличия беременности.
- Во время беременности назначается комплексный анализ — torch, который помимо краснухи выявляет наличие антител к токсоплазме, хламидиям, цитомегаловирусу и герпесу.
- До беременности женщина сдает отдельный анализ на краснуху или комплексный анализ на распространенные инфекции.
Существует несколько вариантов анализов, наибольшей популярностью пользуется иммуноферментная методика, выявляющая наличие в крови больного антител к краснухе.
Иммуноферментный анализ
Иммуноферментный анализ на краснуху представляет собой лабораторное исследование, цель которого — обнаружение антител IgM, IgG (иммуноглобулинов) к краснухе в крови пациента с помощью особых биохимических реакций и исследование уровня их авидности. Чтобы правильно расшифровать результаты анализа на краснуху, нужно знать, какое значение имеют антитела.
- Антитела M человеческий организм начинает производить с первых же дней инфицирования, на третьей недели их количество максимально, уже спустя пару месяцев они полностью исчезают. Если анализ крови на антитела говорит о присутствии в организме иммуноглобулинов M, краснуха пребывает в острой фазе.
- Антитела G организм пациента производит позже, чем антитела M. Данная группа антител пожизненно сохраняется в крови человека, что гарантирует иммунитет против краснухи, а также и отсутствие рецидива. Если расшифровка анализа крови на краснуху показала что присутствуют только антитела IgG, это доказывает, что организм уже справился с болезнью.
- Если анализ крови на краснуху дал положительные результаты, производится также оценка авидности антител IgG, то есть их способности связываться с вирусом. Авидность накапливается по мере течения болезни.
Подробнее о расшифровке анализов можно прочитать ниже.
Полимеразная цепная реакция
ПЦР – еще один метод диагностики краснухи в лабораторных условиях. В этом случае изучается взятый у пациента материал (моча, кровь, слюна, мокрота, околоплодные воды). При анализе на краснуху в основном применяется венозная кровь. Однако если врачи хотят подтвердить или опровергнуть внутриутробное инфицирование плода, объектом изучения чаще становятся околоплодные воды. При анализе на краснуху методом ПЦР результат может быть отрицательным или положительным.
Качественная и количественная ПЦР-диагностика краснухи.
- Качественное исследование. Аналитические показатели: определяется наличие участков последовательности гена Rubella virus (рецепторный белок). Чувствительность — от 80 вирусных элементов в 5 мкл пробы, прошедшей обработку. Специфичность определения -— 98%.
- Количественное исследование. Аналитические показатели: определяется количество участков последовательности гена Rubella virus. Специфичность определения — 98%. Чувствительность исследования — от 80 вирусных элементов в 5 мкл пробы.
Метод ПЦР в первую очередь хорош тем, что определяет любое количество возбудителя инфекции в человеческом организме. Однако цена этого анализа на краснуху достаточно высока. В женских консультациях выявление краснухи в основном начинается с ИФА. ПЦР чаще используется только для опровержения или подтверждения диагноза в спорных случаях. В частных клиниках гинекологи не хотят рисковать здоровьем пациенток и предлагают сразу пройти анализ ПЦР.
Методы исследования сыворотки и плазмы крови на сифилис
Один из методов определения заболевания – серологические исследования. Они основаны на выявлении в сыворотке (плазме) крови антител, образующихся в организме больного при заражении сифилитической инфекцией. Такие исследования делят на нетрепонемные и трепонемные. При подозрении на наличие сифилиса серологические реакции являются обязательным компонентом обследования пациентов.
Привычный всем анализ на RW (реакция Вассермана) относится к нетрепонемным тестам. Современные интерпретации этого метода — RPR (быстрый плазмореагиновый тест) и VDRL (определение антител к кардиолипиновому антигену).
Экспресс-анализ на сифилис (это нетрепонемный анализ) не дает точного ответа на вопрос о наличии заболевания сифилиса у пациента. Суть метода состоит в следующем: проводится тест на преципитацию или осаждение с кардиолипиновым агентом. Результат экспресс-анализа на сифилис будет готов спустя 20 минут после забора крови. Если тест показывает положительный результат, то это следует рассматривать как причину для проведения более углубленных исследований (ИФА, РПГА,РИФ,антитела IgM и IgG).
Трепонемный анализ на сифилис представляет собой специфический тест, который выявляет только антитела к возбудителю сифилиса. Один существенный недостаток этого метода – антитела остаются в крови человека и после благополучного лечения, в течение всей оставшейся жизни.
Ложноположительные анализы крови возможны при ревматоидном артрите, ревматизме, туберкулезе, мононуклеозе, у беременных, у пожилых старше 60 лет, у людей с онкологическими, эндокринными, язвой желудка и т.д
Результаты диагностики оценивает врач-венеролог. Окончательный диагноз ставиться только врачом при положительных углубленных анализах .



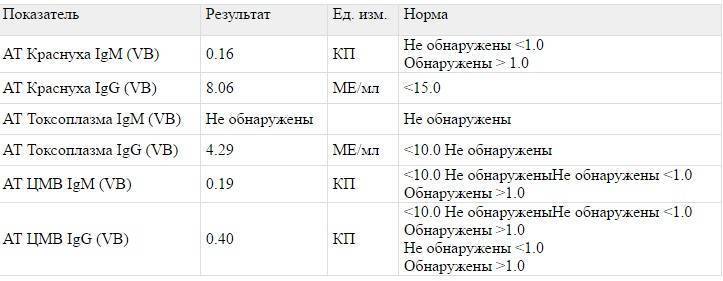
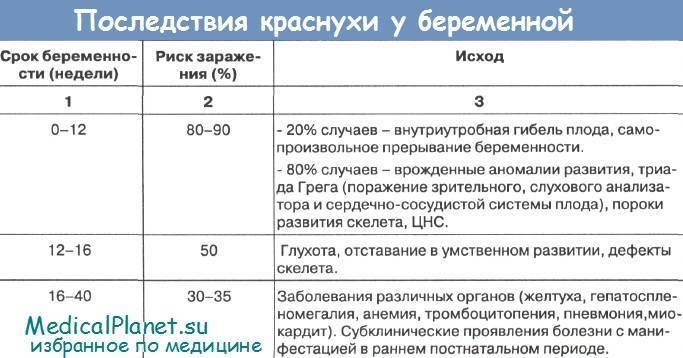





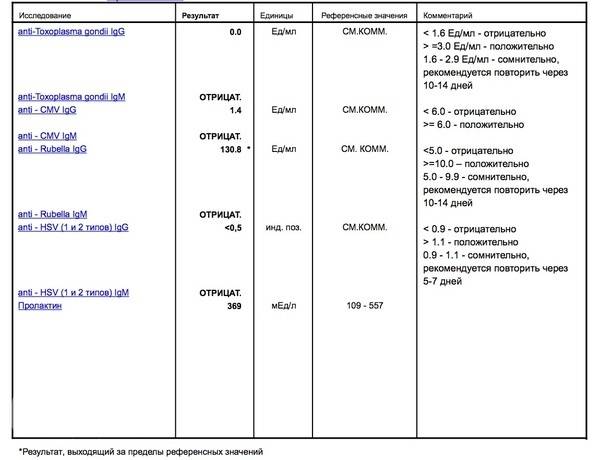
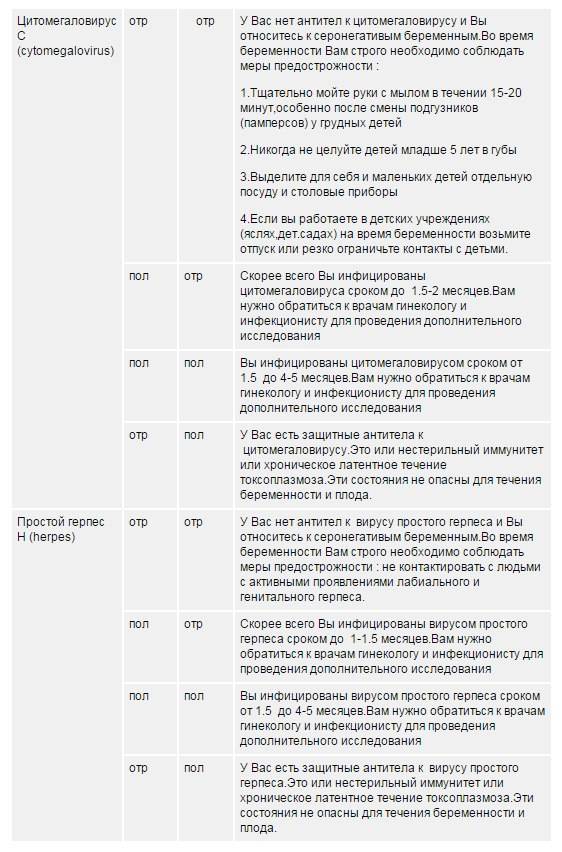
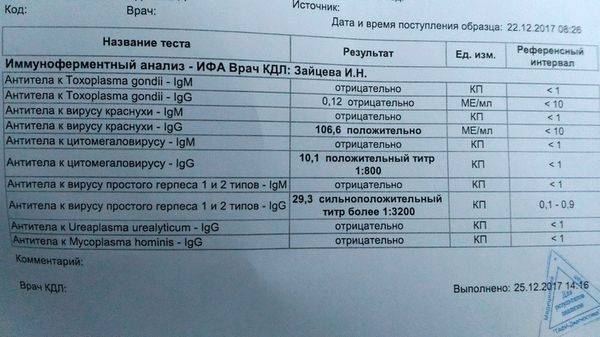
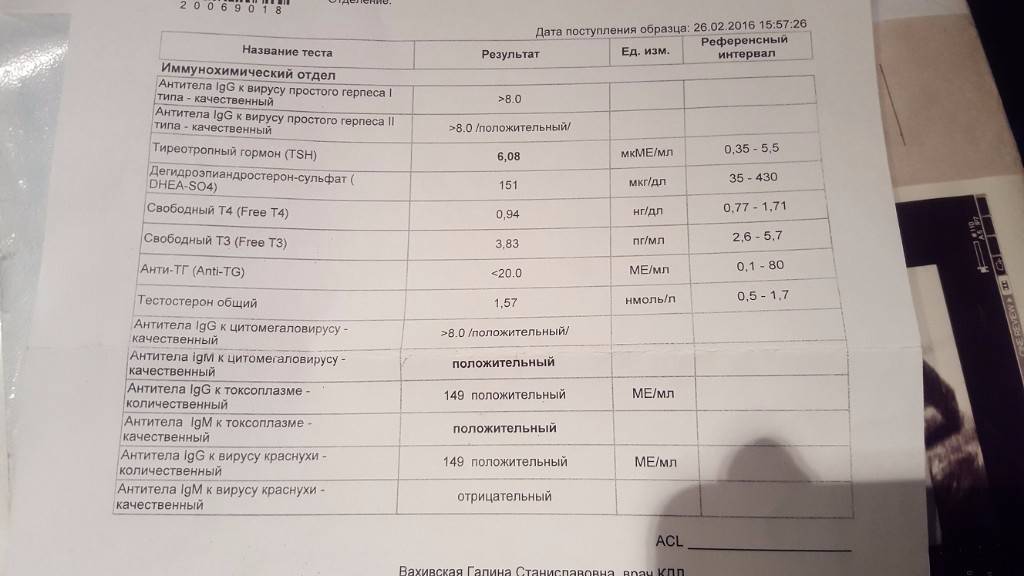


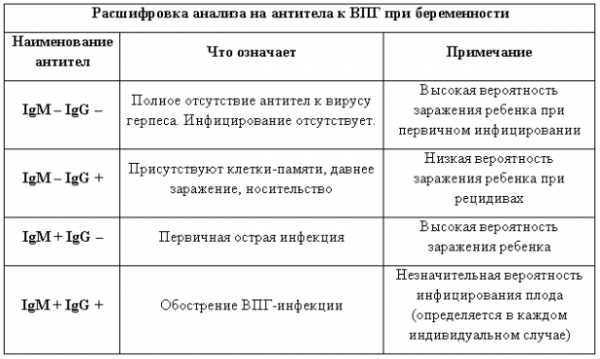

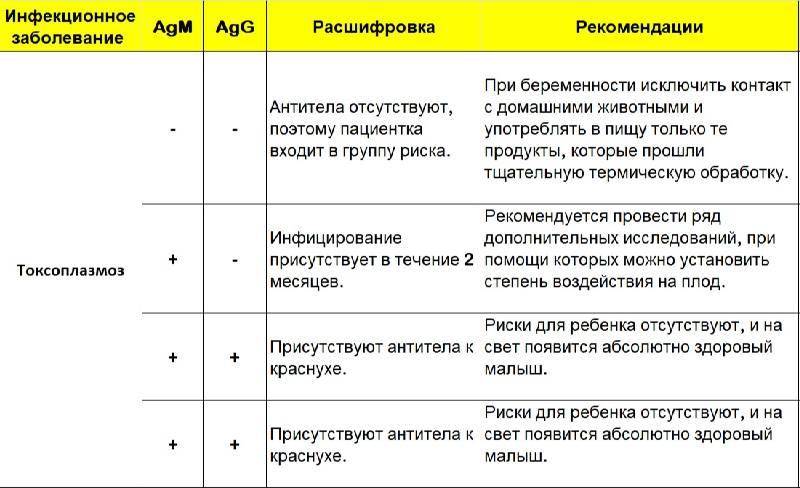
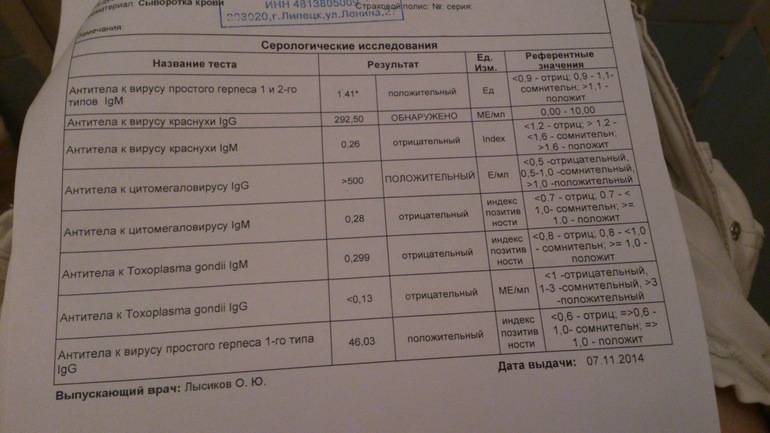

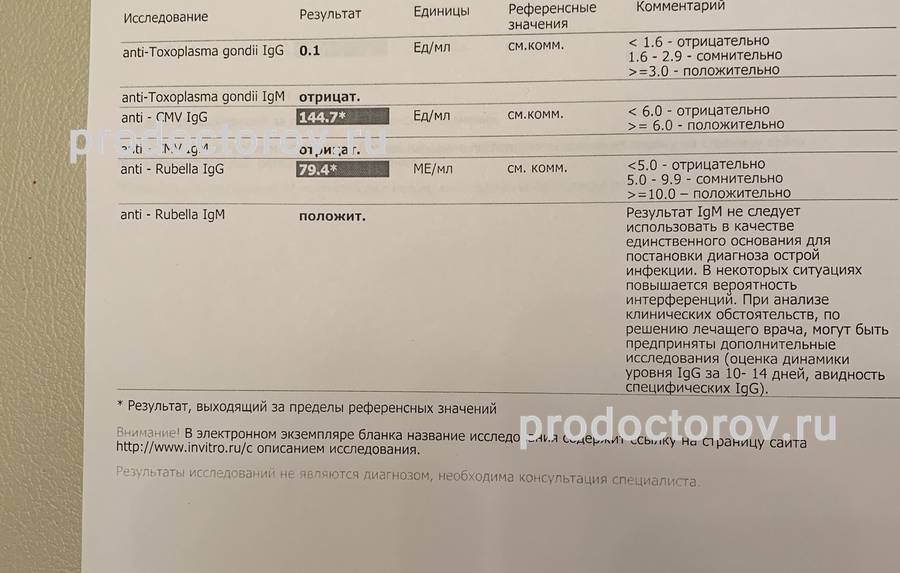
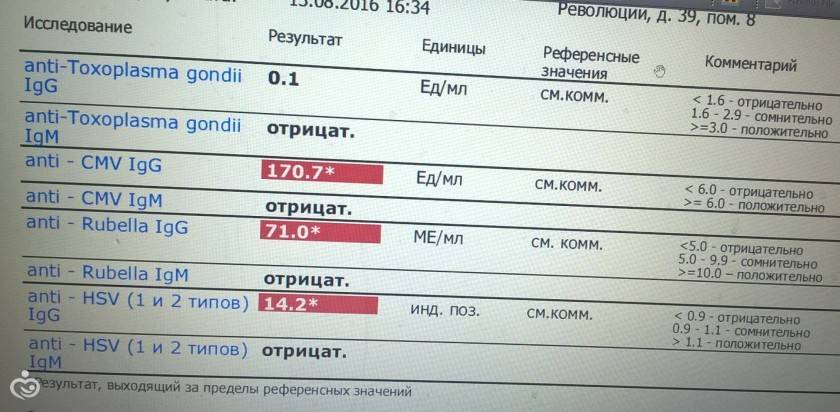
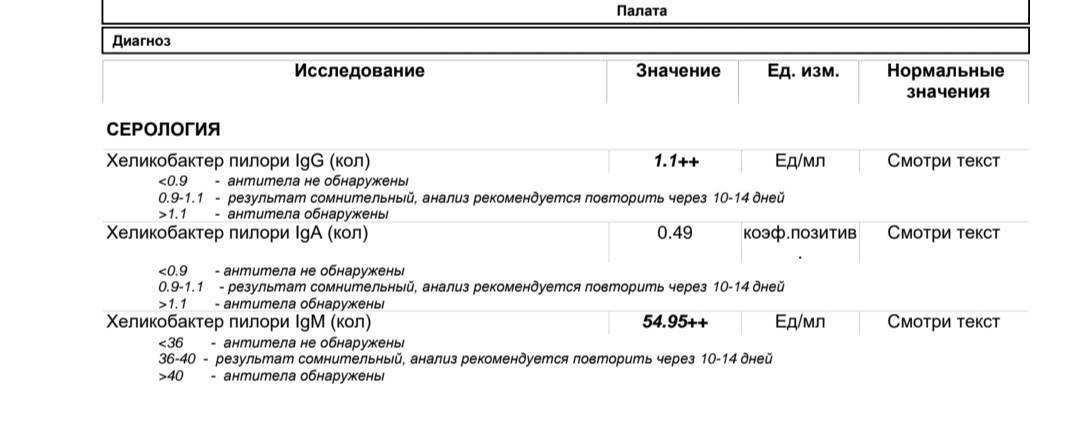





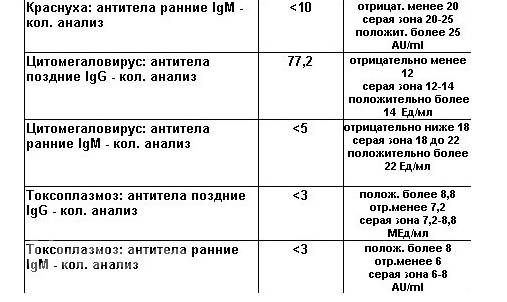

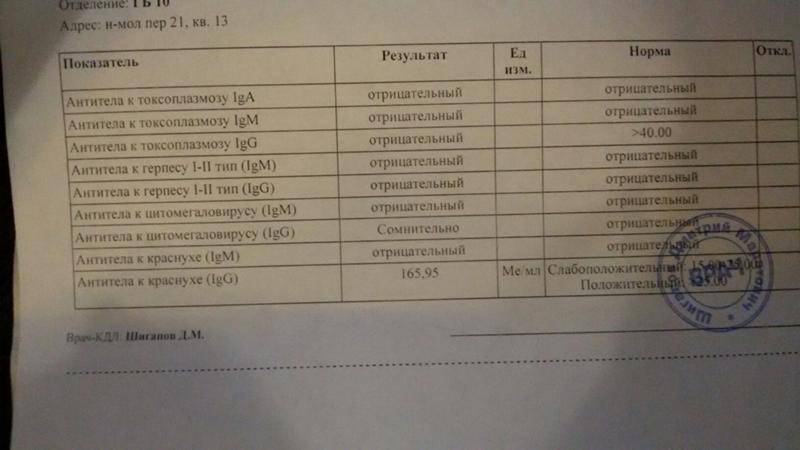
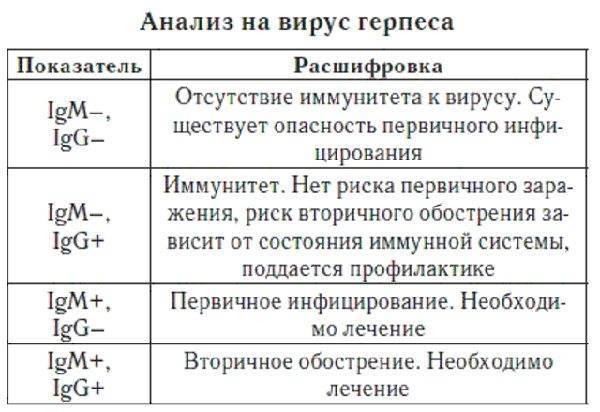
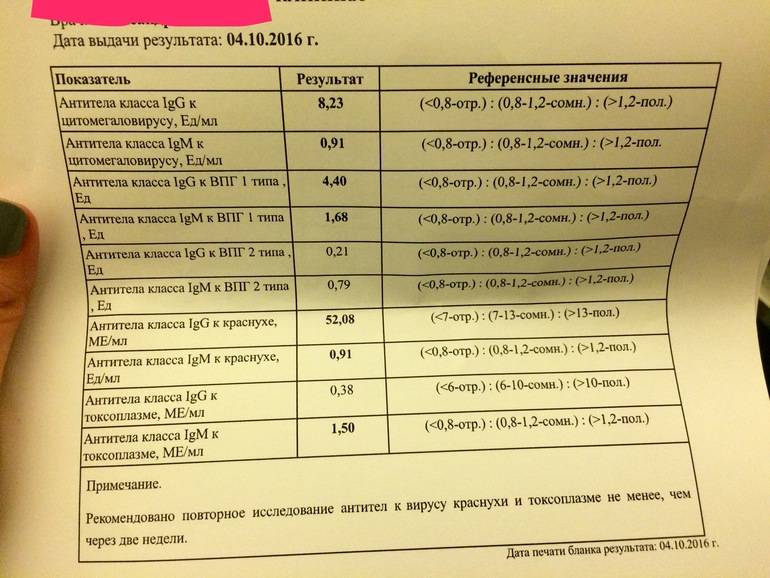



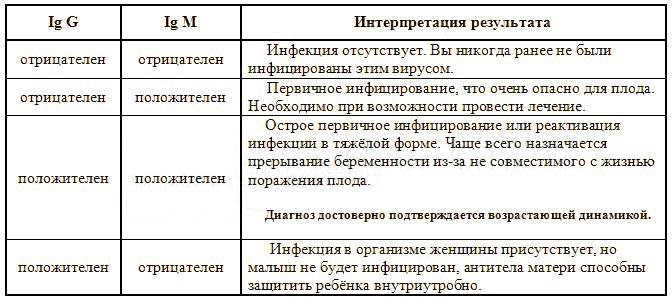


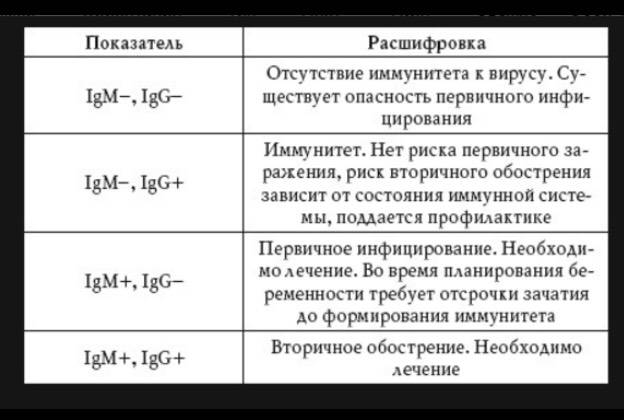

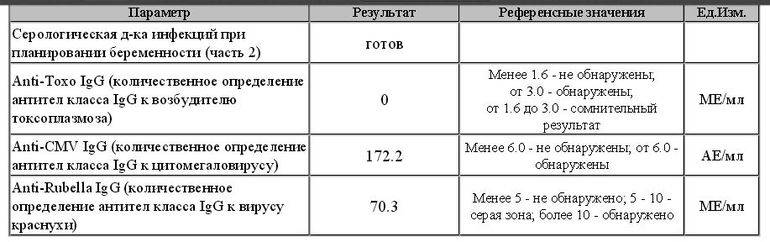
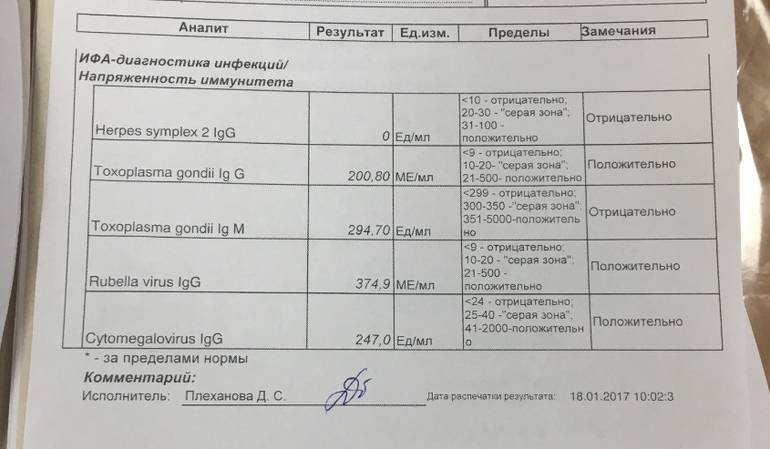
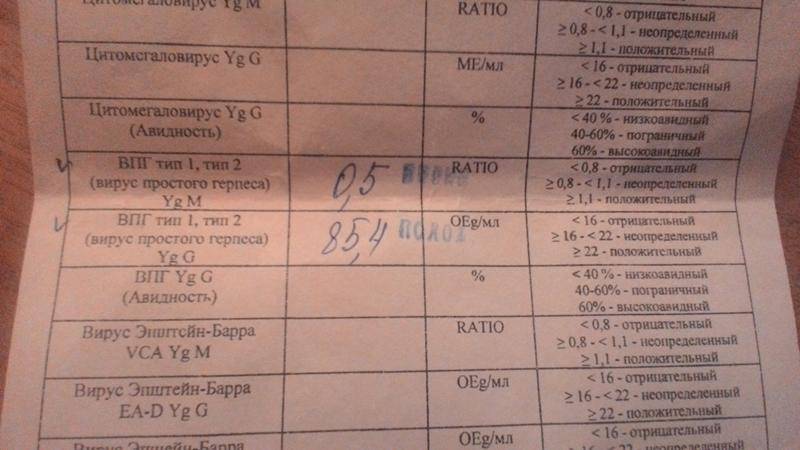

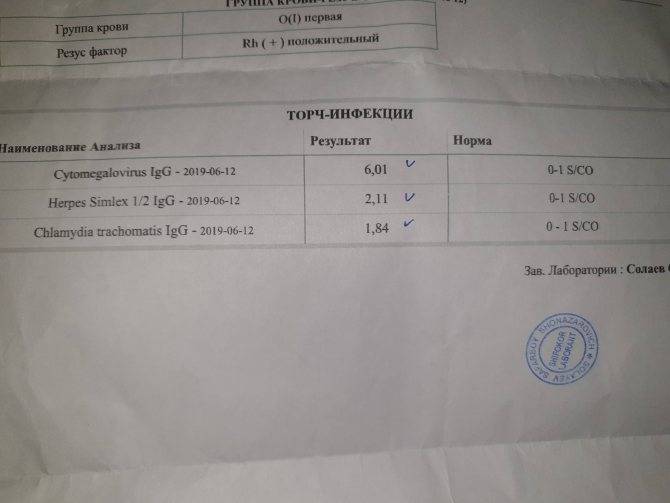
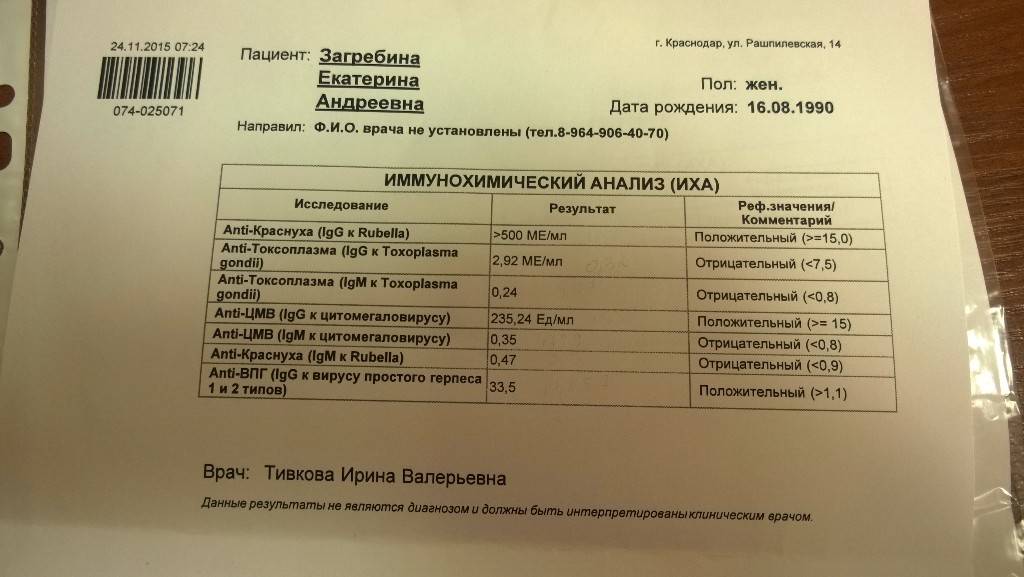

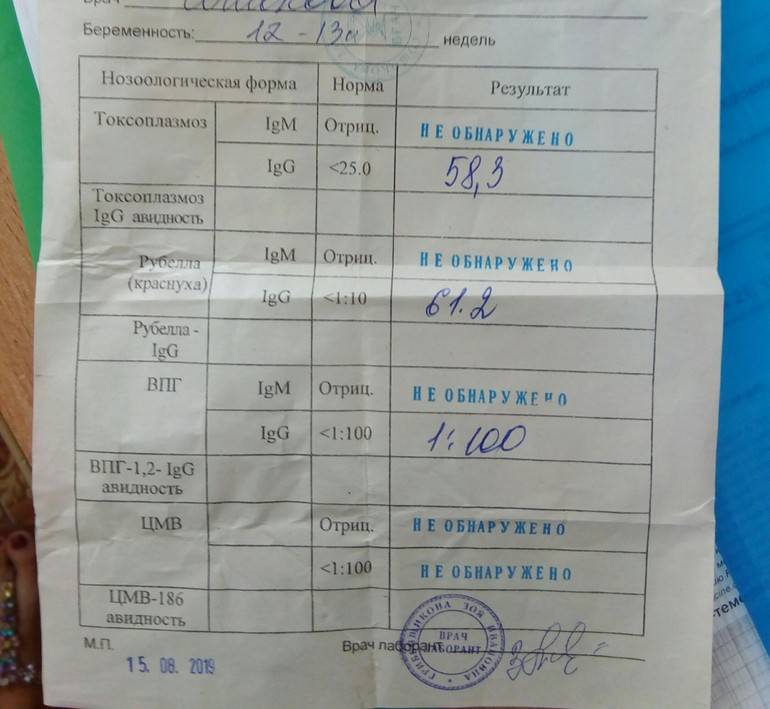






Анализ на краснуху при беременности очень важен! Он помогает понять, есть ли у вас антитела к вирусу, что значит, защищены вы или нет. Нормы зависят от уровня антител: если их много, значит, у вас уже есть иммунитет. Это отличная новость! Если антител нет, врачи помогут вам разобраться, что делать дальше. Главное, что такие анализы помогают следить за здоровьем мамы и малыша, что всегда радует!