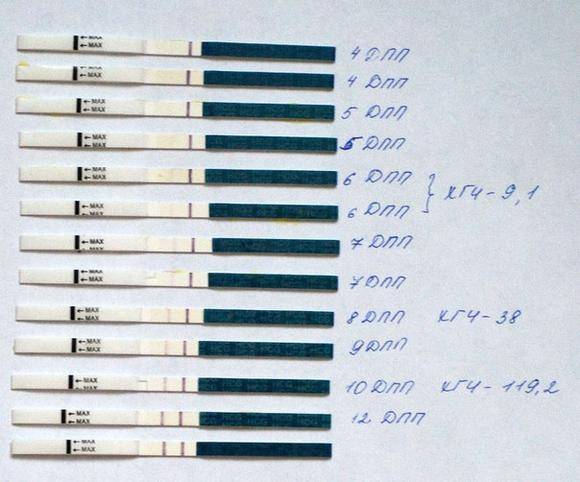
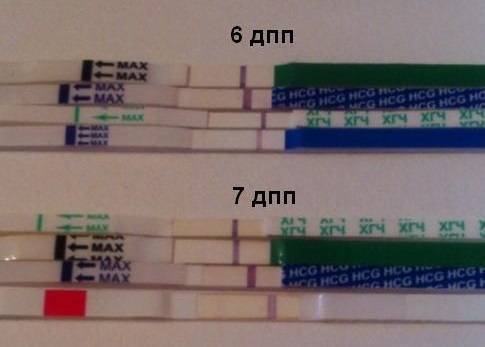
SQLITE NOT INSTALLED
Протоколы программы «Криоперенос»
После переноса эмбрионов в программе ЭКО (ЭКО + ИКСИ) эмбриолог оценивает качество оставшихся эмбрионов, выбирает лучшие, и супружеской паре предлагается написать заявление с информированным согласием на заморозку эмбрионов хорошего качества и заключить договор на их хранение. В нашей клинике производится замораживание эмбрионов на 5-6-е сутки после пункции фолликулов, если они достигли стадии развития бластоцисты.
Длительное хранение (более 3 месяцев) эмбрионов в клинике требует подтверждения продления договорных отношений пациента с «ЭМБРИО» в виде своевременной оплаты их хранения на любой временной срок, выбранный парой.
Если супружеская пара решила воспользоваться собственными замороженными и хранящимися в клинике эмбрионами, то пациентке необходимо записаться на консультацию к своему репродуктологу на любой день менструального цикла. После осмотра и анализа предыдущих программ ВРТ репродуктолог назначит дообследование (если оно потребуется) и выберет оптимальный протокол переноса эмбрионов в маточную полость в очередном менструальном цикле.
Есть два протокола переноса замороженных эмбрионов. Первый вариант проводится в «естественном» менструальном цикле: врач производит ультразвуковой мониторинг роста фолликула до овуляции, затем подтверждает факт овуляции и назначает препараты для поддержки второй фазы менструального цикла и дату переноса. Супружеская пара пишет заявление о разморозке эмбрионов на определенный врачом день цикла. В этот эмбриолог производит расконсервацию (размораживание) и культивирование эмбрионов, затем оценивается их качество. Если имеются все условия для переноса, эмбриолог производит хетчинг (по показаниям) размороженных бластоцист, а репродуктолог переносит их в полость матки пациентки.
Второй вариант предусматривает назначение заместительной гормонотерапии (ЗГТ) со второго дня менструального цикла эстрогенами, подавляющую собственную овуляцию пациентки. Репродуктолог с 7-9 дня менструального цикла производит ультразвуковой мониторинг толщины эндометрия, при необходимости проводит коррекцию дозы назначенного препарата и, по достижении толщины эндометрия не менее 8 мм, назначает препараты для поддержки второй фазы менструального цикла (гестогены) и дату переноса. Дальнейших ход программы такой же, как и в первом варианте. Криоперенос на фоне заместительной гормонотерапии удобен для женщин, у которых не происходит овуляция, а также для пациенток, живущих в других регионах.
Выбор варианта протокола криопереноса осуществляется репродуктологом индивидуально, с учетом всех вышеизложенных факторов и, как правило, оба варианта имеют одинаковый процент наступления беременности.
Как проходит криопротокол
Через какое время после свежего цикла, в котором эмбрионы получены и заморожены, проводится криоперенос? Решение принимается врачом в зависимости от состояния репродуктивной системы пациентки и ее общего здоровья. В среднем перерыв составляет два цикла.
Если речь идет об эмбрионах, когда-то витрифицированных на будущее, то длительность перерыва зависит только от супругов. Когда они решают, что пришло время для беременности, тогда и возвращаются в нашу клинику.
Есть два основных варианта проведения криопротокола: перенос может быть осуществлен в естественном цикле (ЕЦ) или на заместительной гормональной терапии (ЗГТ). Оптимальный вариант подбирает лечащий врач-репродуктолог.
Естественный криоцикл
Криоперенос в ЕЦ проводится в условиях, близких к физиологическим. Гормоны назначаются по минимуму – только чтобы поддержать лютеиновую фазу и тем самым повысить шансы на беременность. С этой целью до переноса витрифицированных эмбрионов и после него будущая мама принимает препараты прогестерона.
С самого начала цикла врач по УЗИ следит, как созревает яйцеклетка и растет эндометрий. Когда овуляция подтверждается, специалист назначает перенос витрифицированных эмбрионов.
Для выбора криопереноса в ЕЦ есть несколько условий. Это возраст младше 35 лет, регулярность менструального цикла и отсутствие проблем с овуляцией.
Криоперенос за ЗГТ
Предполагает управление менструальным циклом будущей мамы, для этого используются гормональные средства. Данный вид криопротокола показан женщинам позднего репродуктивного возраста, пациенткам с нерегулярным циклом, сниженным фолликулярным резервом, отсутствием овуляции.
Схема криопротокола на ЗГТ
С начала цикла используются эстрогенные препараты. Они вызывают рост эндометрия, который контролируется по УЗИ. Когда слизистая оболочка матки достигает нужных параметров, эстрогены заменяются на препараты прогестерона (чтобы поддержать лютеиновую фазу), и назначается процедура переноса.
Иногда врачам не удается добиться нормального роста эндометрия в ЕЦ или на ЗГТ. Тогда в протокол включаются небольшие дозы медикаментов для стимуляции яичников.
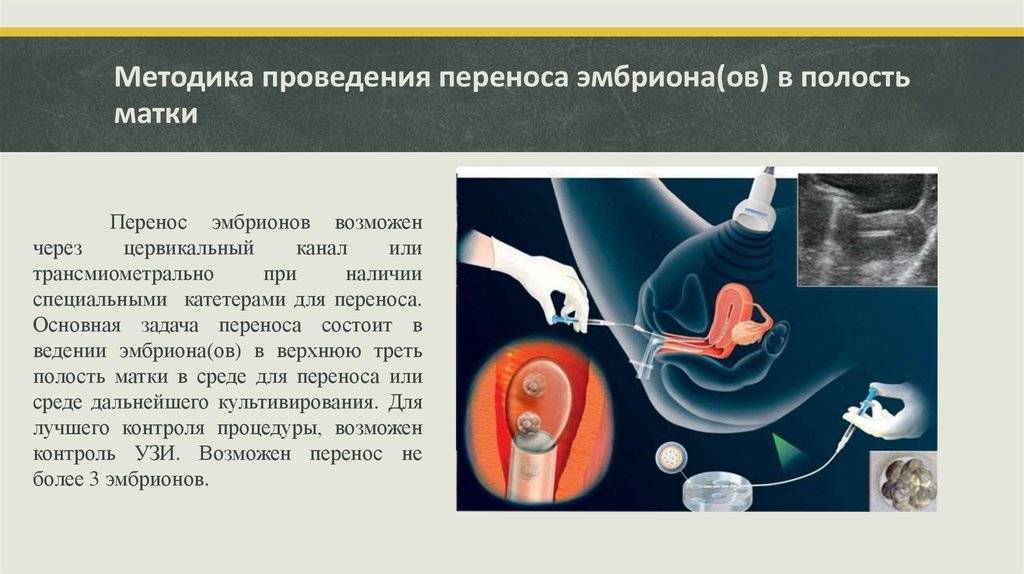
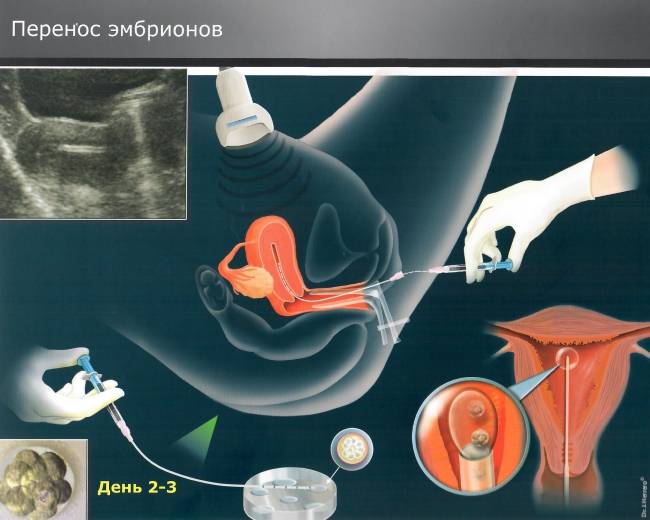
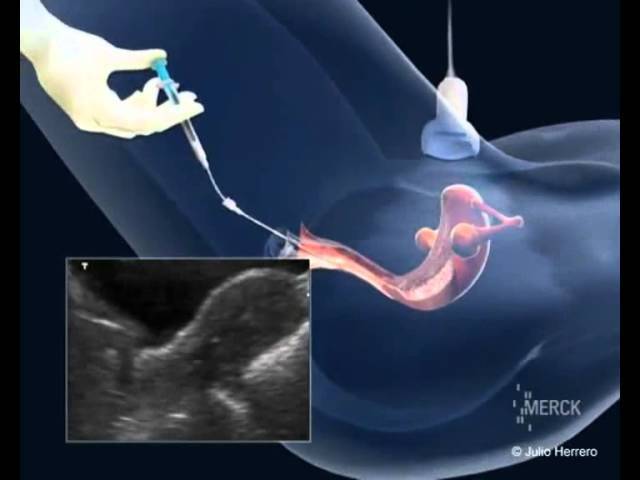
Сама процедура переноса, независимо от схемы криопротокола, проходит так же, как в классической программе ЭКО
Преимущества криопротокола ЭКО
Криопротокол относится к самым передовым и современным методикам лечения бесплодия. Его применяют, когда обычные процедуры ЭКО заканчиваются неудачей, либо же планируется рождение ребенка в будущем. Криоперенос эмбрионов обладает следующими преимуществами:
- возможность проанализировать и учесть причины предыдущих неудач;
- нет необходимости в гормональной стимуляции;
- использование медикаментов только для подготовки эндометрия;
- возможность синхронизации состояния матки со стадией развития эмбриона;
- отсутствие процедуры фолликулярной пункции, травмирующей ткань яичников;
- имплантация эмбрионов может быть проведена в подходящий для женщины момент;
- сравнительно низкая стоимость за счет сокращения количества лекарственных препаратов.
Криопротоколы чаще заканчиваются беременностью еще и потому, что для заморозки уже на начальном этапе отбираются только самые качественные эмбрионы.
Преимущества переноса бластоцисты в ЭКО
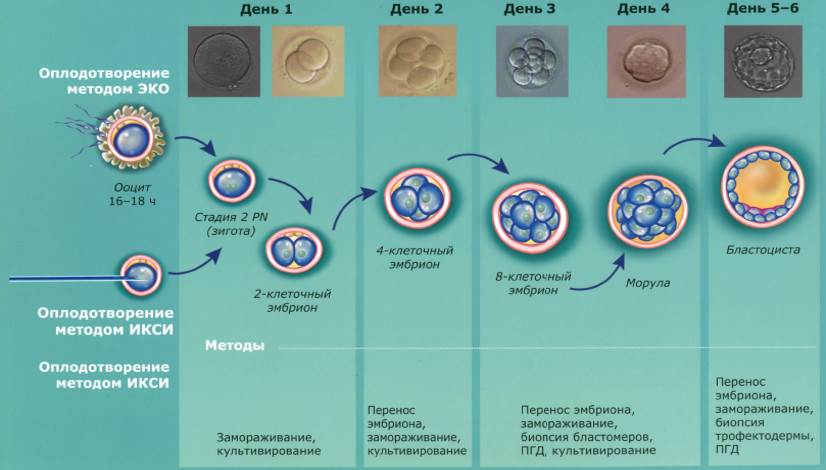
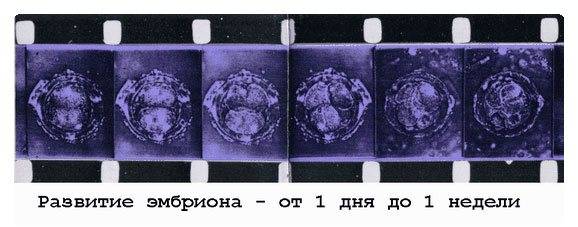
- При естественной беременности, 2-3 дневной эмбрион обычно находится в маточной трубе не в полости матки.Эмбрион продолжает свое развитие и, обычно, через 80 часов после овуляции достигает матки
- Имплантация эмбриона начинается обычно 2-3 дня спустя, после формирования бластоцисты и ее хэтчинга
- Поэтому, если in vitro культивирование позволяет иметь здоровую бластоцисту, перенос эмбрионов осуществляется на 5-ый день:
- Перенос бластоцисты в программе ЭКО снижает риск множественной беременности
- Многие из 2-3 дневных эмбрионов не имеют способности развиваться до стадии бластоцисты, тем не менее нет 100% достоверных методов, позволяющих полностью предсказать, что перенесенный эмбрион (-ы) на 2-3 день не будет в дальнейшем развиваться адекватно в полости матки. Порой из «некрасивого» эмбриона 2-3 дневного развития родится прекрасный ребенок!
- В настоящее время имеются высокотехнологичные специальные среды для культивирования эмбрионов, что обеспечивает высокий уровень формирования бластоцисты.
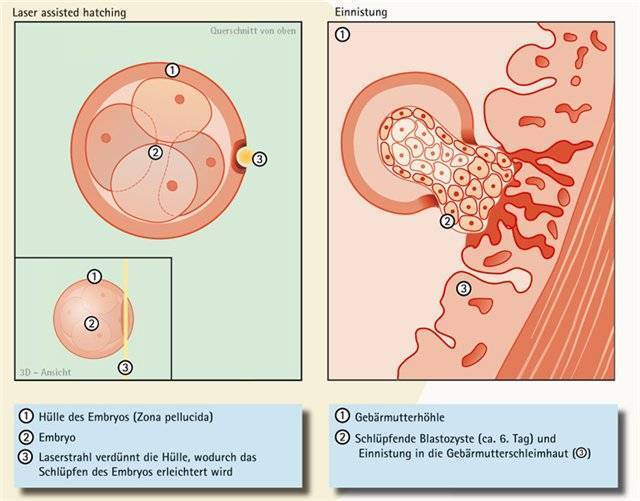
Она играет очень важную роль:
- после проникновения сперматозоида в яйцеклетку, оболочка изменяет свою структуру, не пропуская остальные сперматозоиды.
- облегчает транспорт оплодотворенной яйцеклетки по маточной трубе к полости матки.
Оболочка эмбриона может быть очень толстой и плотной, и это может мешать его нормальному прикреплению к стенке матки.
Считается, что у «лабораторных» эмбрионов может снижаться выделение специальных ферментов, которые растворяют оболочку, делают её тоньше, способствуя выходу эмбриона. Поэтому было разработано искусственное подобие хетчинга, которое так и назвали – вспомогательный хэтчинг.
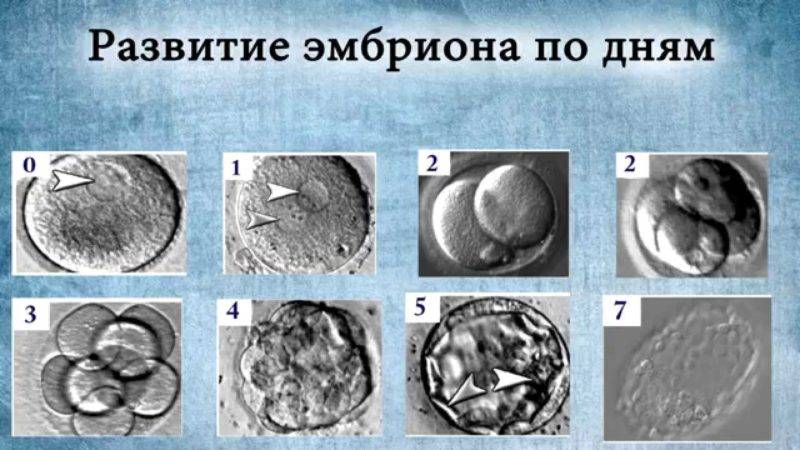
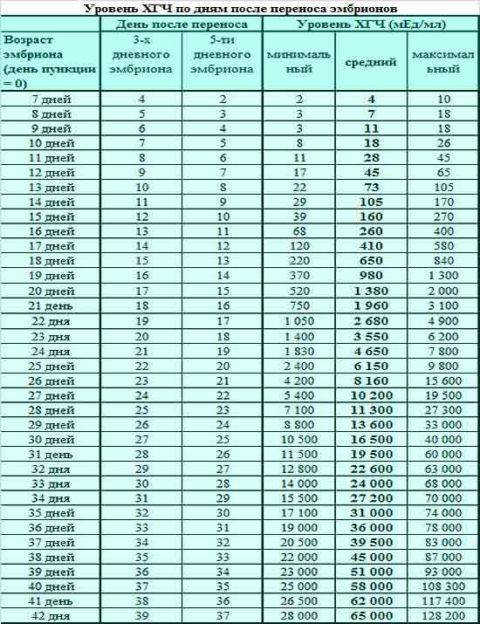
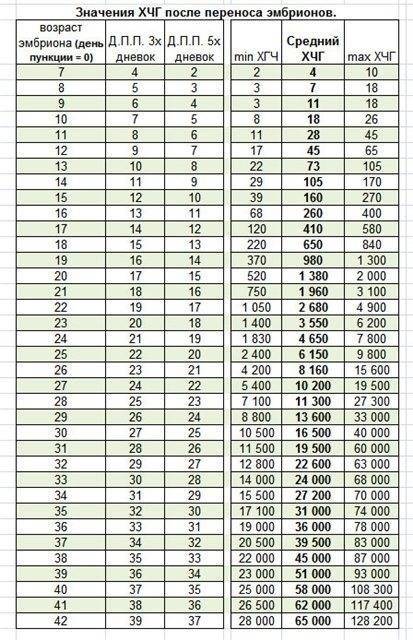
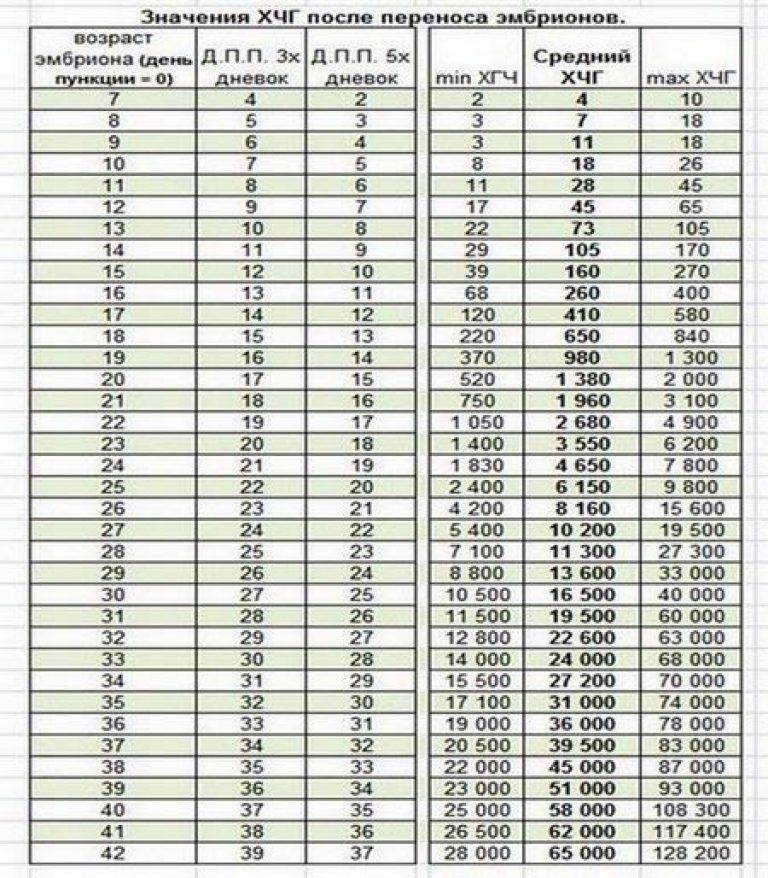
Дни переноса эмбриона в полость матки
Как уже говорилось, перенос эмбриона в полость матки на первый день проводится крайне редко. Потому что это будет не физиологично — в организме женщины эмбрион на этой стадии находится в маточной трубе. Кроме того, выбор качественного эмбриона затруднен из-за отсутствия общепринятых критериев качества. Положительным моментом является то, что вредные воздействия условий культивирования сведены к минимуму.
Вторые сутки имеют несколько положительных моментов — минимизация пребывания эмбриона вне организма и появление возможности выбрать наиболее качественные эмбрионы, поскольку они приступили к дроблению. Однако этот день переноса эмбрионов не является наилучшим, поскольку геном эмбриона еще не включился в работу, поэтому невозможно отбраковать эмбрионы, если у них имеются серьезные нарушения генома. Также на этой стадии невозможно провести преимплантационную генетическую диагностику. Тем не менее, на 2 сутки осуществляют перенос эмбрионов, если получено только 1-2 качественных эмбриона.
Наиболее распространен перенос эмбрионов на 3 день. В этом сроке возможен выбор качественного эмбриона, поскольку некоторые эмбрионы остановились в развитии или замедлили развитие. Перенос эмбрионов на 3 день производят при получении 3 — 5 качественных эмбрионов. Но в этот период собственный геном еще не включился, и нет возможности отбраковать эмбрионов с нарушениями генома.
Перенос эмбрионов на 4 день отличается максимальной физиологичностью — именно в стадии морулы попадает эмбрион в матку при естественном оплодотворении. В это время отбракованы все остановившиеся в развитии эмбрионы и, если надо, проведена преимплатационная генетическая диагностика.
Тем не менее, перенос эмбрионов на 4 день имеет отрицательный момент – возможная остановка в развитии всех эмбрионов, причиной которой может быть также негативное влияние условий культивирования. Отсутствие эмбрионов на перенос является серьезный стрессом для пациентки.
Перенос эмбрионов на 5 день (стадия бластоцисты) оптимален с точки зрения возможности имплантации в матке. Частота имплантации эмбриона на стадии бластоцисты выше, чем 2-3-х-дневных эмбрионов. К этому времени выжили и развиваются сильнейшие эмбрионы, есть возможность проведения генетической диагностики. Имеется эффективная оценка качества бластоцист. При переносе эмбриона на стадии бластоцисты достаточно переносить одного или двух эмбрионов, при переносе на более ранних стадиях подсаживают значительно больше эмбрионов.
Несмотря на это, перенос эмбрионов на 5 день встречается редко, из-за неспособности культуральных сред поддерживать рост эмбриона до стадии бластоцисты. Перенос эмбрионов на 5 день производят при получении 6 и более качественных эмбрионов. Появляются более совершенные системы, включающие несколько культуральных сред, имеющих различный состав в соответствии с меняющимися потребностями эмбриона.
Если изначально яйцеклеток отобрано мало, то имеется риск не получить эмбрионов на перенос вообще. Как видно, у каждого варианта имеются плюсы и минусы. Большое значение имеет опыт эмбриолога и оснащение клиники. В каждой конкретной ситуации вопрос решается индивидуально.
Как получить направление на криоперенос по ОМС в 2021 году?
Хотя в 2021 году вступил в силу новый Приказа Минздрава и порядок получения направлений на криоперенос несколько изменился, основным документом для оформления квоты по-прежнему остается выписка из амбулаторной карты.
В выписке указывают выявленные показания для лечения методом ЭКО, она включает историю болезни, информацию об уже пройденном лечении, результаты обязательного обследования перед ЭКО. Кроме того, потребуется выписка из протокола стимуляции и эмбриопротокола — её нужно взять в клинике, в которой хранятся эмбрионы.
Как правило, будущие родители, которые планируют криоперенос по ОМС уже проходили программу ЭКО по полису, собирали для нее документы, сдавали анализы, получали выписку и направление. Этот процесс придется повторить за небольшими исключениями.
Ваши шаги будут такими.
1. Сделать исследования и анализы для криопереноса по ОМССписок медицинских анализов и исследований, обязательных для вступления в программу ВРТ, регламентирован Приказом Минздрава, найти его можно на нашем сайте
Обратите внимание: если перед базовой программой ЭКО по полису обследоваться нужно обоим будущим родителям, то перед криопереносом — только маме. . 2. Обратиться к лечащему врачу за выпискойДалее вы приходите с результатами анализов к лечащему врачу — акушеру-гинекологу в ЖК или репродуктологу, чтобы получить выписку
Обратите внимание на нововведение: с 2021 года оформить выписку может лечащий репродуктолог из государственного или частного медицинского учреждения
2. Обратиться к лечащему врачу за выпискойДалее вы приходите с результатами анализов к лечащему врачу — акушеру-гинекологу в ЖК или репродуктологу, чтобы получить выписку
Обратите внимание на нововведение: с 2021 года оформить выписку может лечащий репродуктолог из государственного или частного медицинского учреждения
3. Подать пакет документов в региональную комиссиюКвоты на криоперенос по ОМС в 2021 году, как и раньше, оформляются региональными министерствами здравоохранения. Контактные данные вашей комиссии можно узнать на сайте Минздрава РФ. Пакет документов следующий:
- заявления (от каждого партнера);
- ксерокопии паспортов (каждого партнера);
- копия полиса ОМС женщины;
- копия СНИЛС женщины;
- выписка из ЖК.
Комиссия рассматривает полученные документы, принимает решение, и вы получаете направление на криоперенос за счет средств фонда ОМС. Как правило, будущим мамам приходится немного подождать своей очереди. Проверить её продвижение можно на сайте регионального Минздрава, в листе ожидания ЭКО.
Обратите внимание! В направлении указывается медицинское учреждение, в котором будет проводиться перенос. Клинику выбирает пациент и заранее сообщает о своем выборе комиссии
Чтобы пройти программу у нас, выбирайте в реестре участников территориальных программ ООО «Центр репродукции «Линия Жизни» (№ 775235).
4. Обратиться в «Линию жизни»Свяжитесь с нами сразу после получения направления, чтобы записаться на консультацию репродуктолога и назначить вместе с доктором дату криопереноса. Если какие-то из обязательных анализов на тот момент будут просрочены, их потребуется сдать заново. Сделать это можно в наших клиниках и по месту жительства.
Сделать криоперенос в нашем центре репродукции могут не только те будущие родители, чьи эмбрионы получены у нас и хранятся в криобанке «Линия жизни». Приглашаем и тех пациентов, кто делал ЭКО со стимуляцией в других клиниках. Перевозку «снежинок» мы возьмем на себя. А если их несколько, то в дальнейшем вы сможете воспользоваться нашими услугами по хранению эмбрионов.
Что такое «криопротокол»?
Криопротокол – отсроченный перенос эмбрионов, которые получены в результате ЭКО и заморожены для использования в одном из следующих циклов. Термины «криоперенос» и «криоцикл» из этой же области. Первоначально сфера применения таких протоколов ограничивалась случаями, когда пациенты замораживали свои эмбрионы в ходе ЭКО для наступления беременности в отдаленном будущем. Сейчас криопереносы часто проводят по медицинским показаниям.
Рекомендации перед криптопротоколом
Этот вид протокола возможен только после обычного ЭКО (за исключением переноса донорских эмбрионов). Если криопротокол назначается по медицинским показаниям, то предваряющая его программа завершается на этапе получения эмбрионов. Эмбрионы замораживаются методом витрификации – только он может обеспечить бережную заморозку и размораживание.
Подробнее про витрификацию читайте в разделе про наш криобанк.
Когда начинается криопротокол, эмбрионы размораживаются и переносятся будущей маме. Нужна ли какая-то подготовка к криопереносу? Обследование – такое же, как перед свежим циклом ЭКО. Если эмбрионы получены недавно, то большинство анализов обычно еще действительны, надо пересдать только просроченные. Кроме того, лечащий врач-репродуктолог может сделать индивидуальные назначения.
Подготовка к переносу эмбрионов
Что перед протоколом может сделать сама пациентка для увеличения шансов на успех? По-особенному готовится к процедуре криопереноса не нужно. Достаточно выполнить несколько простых правил:
- строго следовать предписаниям своего доктора;
- избегать больших нагрузок, но не отказываться от физической активности;
- остерегаться респираторных инфекций, переохлаждений, других неблагоприятных внешних факторов;
- за несколько дней до процедуры отказаться от половой жизни.
Риски после переноса эмбриона
Сам трансфер эмбрионов в маточную полость женщины – процесс быстрый, безопасный и безболезненный. Однако, в редких случаях последующее развитие беременности может быть осложнено:
- интоксикацией с сопутствующими симптомами (тошнотой, диареей, рвотой);
- интенсивной острой или тянущей болью в нижней части живота;
- обильными выделениями из половых путей с явными примесями крови или неясного состава.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Такие симптомы свидетельствуют об определенных патологических процессах, которые происходят в материнском организме. Они могут быть обусловлены предшествующей гормональной терапией, общими системными заболеваниями, травматическим поражением матки при переносе, патологиями половых органов, аутоиммунной реакцией матери на генетический набор плода и другими причинами. В этом случае необходимо срочно обратиться за медицинской помощью. Врач на основании симптоматики и данных медицинских обследований выберет подходящий способ спасти беременность или, при отсутствии иного выбора, назначит ее искусственное прерывание. От того, как вела себя после переноса эмбриона пациентка, он решит, следует ли проводить повторную попытку ЭКО или лучше использовать другие способы борьбы с бесплодием.