SQLITE NOT INSTALLED
Виды простатэктомии
Существует два варианта удаления предстательной железы:
1. Открытая простатэктомия.
Простата и расположенные вокруг нее лимфоузлы удаляются через разрез в животе или разрез, сделанный между анусом и мошонкой. Процедура проводится под общим наркозом и длится 1,5-3 часа (в зависимости от анатомических особенностей пациента). К недостаткам операции относятся длительный восстановительный период и частое развитие импотенции. Существует методика, которая позволяет снизить риски эректильной дисфункции, однако она применима не во всех случаях.
2. Лапароскопическое удаление железы.
 Хирургическое удаление предстательной железы выполняется через 5 небольших проколов (каждый размером около 1,5 см) в области живота. Все манипуляции осуществляются под общей или эпидуральной анестезией.
Хирургическое удаление предстательной железы выполняется через 5 небольших проколов (каждый размером около 1,5 см) в области живота. Все манипуляции осуществляются под общей или эпидуральной анестезией.
В брюшную полость пациента врач нагнетает углекислый газ с целью расширения площади оперативного пространства. Затем через сделанные разрезы вводит миниатюрную видеокамеру и инструменты. Изображение с камеры постоянно транслируется на монитор. Отслеживая каждое движение на большом экране, уролог отделяет предстательную железу от соседних тканей и вынимает ее через проколы.
В ряде случаев лапароскопия проводится с помощью робот-системы «Да Винчи». Это четырехрукий автомат, который фактически выполняет функции хирурга. Однако все движения робот совершает не сам, а повторяет их за врачом, который во время операции сидит за пультом управления. Изображение операционного поля также подается на специальный экран.
Манипуляции робота очень точные и аккуратные, поэтому удалить простату удается, сохранив окружающие ее нервно-сосудистые пучки. Таким образом снижается вероятность развития осложнений со стороны мочеполовой системы.
После удаления простаты в мочевой пузырь вводят катетер, по которому будет отводится моча, пока не заживут раны. Вся процедура длится 1-2,5 часа.
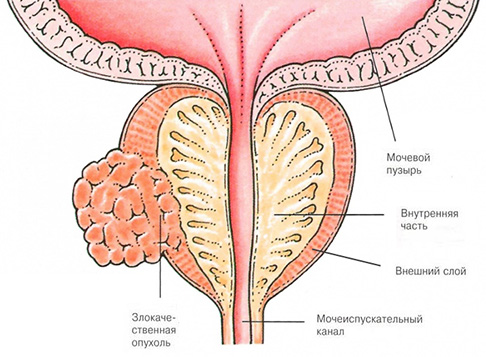
Диагностика рака предстательной железы
Рак предстательной железы может быть заподозрен после проведения пальцевого исследования предстательной железы через прямую кишку (пальцевое ректальное исследование). Исследование позволяет определить размеры и плотность предстательной железы, а также наличие в ней опухолевых образований. Однако отсутствие каких-либо изменений по данным ректального исследования не исключает возможности наличия рака предстательной железы. В дальнейшем уточнить вероятность наличия рака, может помочь определение уровня в крови простат-специфического антигена (ПСА).
Простат-специфический антигена (ПСА)
 ПСА – специфический белок, который образуется в клетках эпителия предстательной железы и секретируется в просвет желез предстательной железы. Некоторая часть ПСА попадает в кровоток, и может определяться в сыворотке крови. При наличии РПЖ уровень ПСА в крови может значительно повышаться.
ПСА – специфический белок, который образуется в клетках эпителия предстательной железы и секретируется в просвет желез предстательной железы. Некоторая часть ПСА попадает в кровоток, и может определяться в сыворотке крови. При наличии РПЖ уровень ПСА в крови может значительно повышаться.
Ранее считалось, что нормальное содержание ПСА в крови составляет 4 нг/мл и менее. В 2004 году были опубликованы данные исследования, которое показало, что при уровне ПСА<4 нг/мл рак предстательной железы выявляется у 15 % мужчин.
Поэтому в настоящий момент нет общепринятого значения «нормального» уровня ПСА в крови.
Увеличение уровня ПСА не всегда связано с опухолевым процессом и может наблюдаться в следующих случаях:
- наличие ДГПЖ;
- воспалительные заболевания предстательной железы (простатит);
- после езды на велосипеде;
- после полового акта;
- после урологических манипуляций (пальцевое ректальное исследование, цистоскопия, трансректальное УЗИ, биопсия предстательной железы).
Для получения наиболее «правильного» уровня ПСА, необходимо исключить возможные воздействия на предстательную железу и половые контакты за неделю до исследования. Если имеются явления простатита, следует предварительно пройти курс противовоспалительного лечения.
Учитывая сложность интерпретации данных уровня ПСА, оценивать анализ должен специалист, имеющий опыт диагностики и лечения рака предстательной железы.
Анализа на ПСА — первый шаг в диагностике рака предстательной железы
Анализ крови на простатический специфический антиген — простой анализ, позволяющий выявлять патологии предстательной железы, включая раковые опухоли. ПСА производится эпителиальными клетками канальцев органа, после чего попадает в сыворотку крови в свободной и связанной формах. Комплекс этих фракций (10 и 90% соответственно) называется общим простатическим специфическим антигеном. Концентрация ПСА меняется с возрастом: у пожилых мужчин она выше.
ПСА выполняет ряд физиологических функций:
- разжижает семенную жидкость;
- выделяет вещества, стимулирующие сокращение гладких мышц семенных пузырьков;
- замедляет рост клеток, что связано с антиканцерогенным и антиангиогенным эффектами.
Анализ на ПСА для диагностики РПЖ был введен в медицинскую практику в 1984 г. По результатам международных исследований, благодаря своевременной и эффективной диагностике это дало ряд положительных результатов:
- Количество выявленных случаев рака предстательной железы увеличилось более, чем на 30%;
- Пятилетняя выживаемость пациентов с РПЖ приблизилась к 100%, тогда как ранее она, например в США, составляла менее 60%. У пациентов с отдаленными метастазами этот показатель составляет всего 29%.
- Число случаев с метастатическим раком снизилось с 79 до 25%.
- Средний возраст больных на момент постановки диагноза рака снизился: с 72 (1988-1989 гг.) до 67 лет (2004-2005 гг.)
Следовательно, с внедрением ПСА в клиническую практику возросли статистические показатели заболеваемости РПЖ, что говорит о высокой степени выявляемости рака (а не росте числа случаев), и улучшились результаты лечения патологии. После введения скрининга ПСА ученые отметили, что в начале 1990-х годов смертность от рака предстательной железы снизилась на половину, а частота метастазирования на момент постановки диагноза более чем на 70%.
Для изучения влияния скрининга ПСА на смертность были проведены два крупномасштабных рандомизированных контролируемых исследования:
- американское (Andriole G.L., Crawford D.E., Grubb R.L. et al., 2009);
- европейское (Schröder F.H., Hugosson J., Roobol M.J. et al., 2014).
В американском исследовании 90% участников контрольной группы не подвергались скринингу ПСА до исследования, поэтому ученые не смогли установить, снижает ли проведение скрининга ПСА смертность от РПЖ. Согласно европейскому исследованию, было подтверждено, что скрининг ПСА связан с более низкими показателями смертности, поэтому в клинической практике учитываются результаты именно европейского исследования.
Как избежать негативных последствий после операции?
Исход операции во многом зависит от мастерства хирурга и выбранной методики простатэктомии. Так, хирурги ведущих зарубежных клиник проводят радикальную простатэктомию преимущественно малоинвазивным способом — с помощью лапароскопа или робота Да Винчи. Проведение таких малоинвазивных операций позволяет в итоге достичь отличного терапевтического результата при низком риске возникновения осложнений.
Лучшие показатели в лечении рака простаты стабильно демонстрирует Германия. Одним из ведущих медицинских центров Германии является Университетская клиника Тюбинегена. Эта немецкая клиника входит в пятерку лучших медицинских учреждений страны согласно рейтингу авторитетного журнала Focus. В 2009 году на базе клиники открыли сертифицированный Центр по лечению рака предстательной железы. В Университетской клинике Тюбинегена есть все необходимое для эффективной борьбы с раком простаты: опытные хирурги, современное оборудование, передовые методы лечения.
Пройти радикальную простатэктомию при раке предстательной железы можно в Клинике Гелиос Крефельд. В зависимости от клинической ситуации, Отделение взрослой и детской урологии под руководством профессора, доктора медицинских наук Мартина Фридриха проводит классические открытые и роботизированные нервосохраняющие вмешательства. Открытая радикальная простатэктомия – «золотой стандарт» лечения локализованного или местно-распространенного рака предстательной железы, позволяющий достичь стойкой и продолжительной ремиссии. Роботизированная простатэктомия дополняет преимущества радикальной операции меньшей кровопотерей, меньшей травматичностью для пациента и лучшим контролем над мочеиспусканием и эрекцией в послеоперационном периоде. При необходимости специалисты отделения сочетают хирургическое лечение с системной химиотерапией и применением гормональных препаратов. Также на базе отделения проводятся профильные клинические исследования новых лекарственных средств и методик лечения, в которых могут принять участие соответствующие критериям включения в исследование пациенты.
Рак простаты лечат на высоком уровне в Израиле. Израильские онкоурологи в борьбе с этим заболеванием успешно применяют хирургические и консервативные методы лечения. В настоящее время все более популярным становится лечение в Турции. Пациентов привлекает возможность получения качественной медицинской помощи по доступным ценам.
Последствия удаления опухоли простаты
Естественно, такое серьезное хирургическое вмешательство, как удаление опухоли предстательной железы, не проходит бесследно. Тем не менее, использование современных хирургических технологий позволяет минимизировать последствия заболевания и его лечения. Кстати, риск развития серьезных осложнений значительно снижается при замене открытого хирургического доступа на эндоскопический, поскольку в этом случае протяженность разрезов минимальна. Отметим, что в медицинском центре «Рамат-Авив» возможно лечение опухолей простаты без хирургических разрезов (например, с помощью технологии NanoKnife).
Для начала заметим, что незначительное наличие крови в моче (гематурия) в первые несколько суток после удаления простаты (простатэктомия) является нормальным явлением. Если же гематурия приобретает хронический характер, это может свидетельствовать о проблемах с восстановительными процессами или о неправильно проведенном гемостазе после удаления простаты. Наличие кровяных сгустков в моче может привести к перекрыванию просвета установленного при операции катетера, поэтому катетер следует профилактически промывать раствором фурацилина или другими антисептиками.
Как правило, болевой синдром после хирургического лечения рака предстательной железы не слишком сильный, поэтому регулярно принимать сильные обезболивающие не требуется. Некоторый дискомфорт возможен в связи с установкой катетера, который вызывает чувство переполнения мочевого пузыря и позывы к мочеиспусканию.
После операции возможно развитие инфекционных осложнений, особенно при нарушении правил антисептики. При таких патологиях отмечается повышение температуры, интоксикация, болезненность в области простаты. Чтобы предотвратить развитие таких явлений, пациенту в послеоперационном периоде назначаются антибиотики, а также проводится санация мочевого пузыря раствором антисептика через катетер.
К числу возможных осложнений, препятствующих нормальному послеоперационному восстановлению, относится и сужение уретры вследствие разрастания рубцовых тканей. Опасность данного осложнения заключается в задержке мочи, в данном случае может потребоваться хирургическая операция. Вообще различные расстройства мочеиспускания (например, недержание) после операций на простате возникают достаточно часто, но в большинстве случаев такие нарушения проходят через несколько недель.
Опасным осложнением любых операций являются тромбозы глубоких вен и тромбоэмболии легочной артерии, обусловленные повышением свертываемости крови после хирургического вмешательства. Чтобы предотвратить тромбообразование, пациентам назначается терапия антикоагулянтами.
И, наконец, распространенным и весьма неприятным последствием лечения становится эректильная дисфункция, которая проявляется в виде снижения половой функции вплоть до импотенции. Некоторые пациенты жалуются на преждевременную эякуляцию. Обычно подобные проблемы имеют временный характер и при своевременном лечении устраняются в течении полугода.
Показания к простатэктомии
Удаление простаты даёт высокие шансы на выздоровление на стадии T1–T3aN0M0, когда опухоль ещё не вышла за пределы капсулы предстательной железы или распространилась только на парапростатическую клетчатку.
ОПУХОЛИ НИЗКОГО РИСКА
Стадия T1-T2a, индекс Глисона ≤6 ( ≤5% ) и уровень ПСА <10 нг/млНа стадии T1a–T1b Европейская ассоциация урологов (EAU) рекомендует активное клиническое наблюдение, однако каждая ситуация индивидуальна. Обнаружение низкодифференцированных клеток, которые агрессивно размножаются и с высокой вероятностью метастазируют, считается одним из показаний к операции.
Согласно статистике, большинство опухолей, выявленных на стадии T1с-T2a являются клинически значимыми. В таких случаях радикальная простатэктомия рассматривается как стандартный метод лечения. При отсутствии терапии риск, что опухоль на стадии T2a будет прогрессировать в течение 5 лет, составляет 35-55%.
ОПУХОЛИ ПРОМЕЖУТОЧНОГО РИСКА
Стадия T2b–T2c, индекс Глисона 7, уровень ПСА 10–20 нг/млРадикальная простатэктомия — рекомендованный метод лечения опухолей на стадии T2b-T2c. Без операции или лучевой терапии вероятность, что рак на стадии T2b будет прогрессировать в течение 5 лет, превышает 70%. Хирургическое удаление простаты позволит полностью удалить раковые клетки, не травмируя здоровые ткани, сохраняя нервы, сосуды и питающие анатомические структуры.Возможно ли сохранение потенции при операции на стадии T2? Да, если робот-ассистированная операция будет проведена с частичным или полным сохранением сосудисто-нервного пучка, который отвечает за возможность спонтанной эрекции.
Базовые критерии, при которых возможно выполнение нервосберегающей РАРП:
- нормальная эректильная функция до операции;
- отсутствие опухоли в области верхушки и в заднебоковых отделах простаты (по данным биопсии);
- уровень ПСА <10 нг/мл.
ОПУХОЛИ ВЫСОКОГО РИСКА
Стадия T3a, индекс Глисона 8-10, уровень ПСА >20 нг/млЕсли рак уже распространился за пределы капсулы предстательной железы, решение о возможности операции принимается многопрофильной командой специалистов — онкологом, радиологом, урологом. Вероятно, потребуется мультимодальная терапия (последовательное применение нескольких методов лечения), её первым этапом может стать удаление простаты.
На стадии T3a пациенту может быть предложена робот-ассистированная радикальная простатэктомия, совмещённая с лимфаденэктомией (удалением поражённых лимфатических узлов). В Европейском Центре Простаты в Гронау обе операции выполняются одновременно с применением роботизированной системы Да Винчи. В некоторых случаях возможно сохранить не только удержание мочи, но и эректильную функцию.
На стадии >T3b удаление простаты и первичного очага опухоли может замедлить распространение опухолевого процесса и способствовать улучшению результатов системной терапии.
Малоинвазивные вмешательства
Существует два вида малоинвазивных операций на простате — лапароскопическая и робот-ассистированная.
Лапароскопическая операция
Лапароскопическая простатэктомия выполняется с использованием специального медицинского прибора — лапарскопа. Такой метод отличается малой травматичностью, хирург осуществляет всего несколько небольших надрезов для введения хирургического прибора. Ход операции контролируется при помощи видеокамеры, закреплённой на лапароскопе. Реабилитация занимает очень небольшое время, в среднем неделю.
Лапароскопия хорошо переносится пациентами. Кровопотери незначительны, а риск развития осложнений минимален.
Операции с помощью робота
Роботическая простатэктомия — это передовой на сегодняшний день метод. Он осуществляется при помощи роботической хирургической системы Да Винчи. По сути, это усовершенствованный лапароскопический метод, только выполняемый не руками хирурга, а специальными роботами-манипуляторами. То есть робот-ассистированная простатэктомия имеет все преимущества лапароскопического способа удаления простаты.
Помимо этого метод имеет такие плюсы, как возможность контроля за трёхмерной проекцией операционного поля и используемых инструментов, заменяющих руки и глаза хирурга. При таком методе оперативного вмешательства можно использовать сразу несколько роботов-манипуляторов, выполняющих дополняющие друг друга движения, и такая возможность намного превышает возможности двух человеческих рук. После извлечения поражённого органа роботы устанавливают анастозмоз между мочеиспускательным каналом и мочевым пузырём.
При проведении операции с помощью роботической системы почти никогда не затрагиваются нервные волокна, расположенные в непосредственной близости от предстательной железы.
Нервосберегающая простатэктомия направлена на сохранение эректильной функции мужчины. Исход операции определяется:
- возрастным критерием пациента;
- силой эрекции до оперативного вмешательства;
- квалификацией хирурга;
- потенциальной возможностью сохранить нервно-сосудистый пучок у конкретного пациента.
Длительность робот-ассистированной и лапароскопической операции сопоставима с открытыми полостными операциями, но восстановительный период длится намного меньше за счёт малоинвазивного вмешательства и незначительной кровопотери (до 300 мл). Все операции по удалению простаты длятся в зависимости от сложности, массы тела пациента, размеров железы, анатомической формы малого таза и наличия патологических изменений в брюшной полости в результате заболеваний или предыдущих оперативных вмешательств, от двух до четырёх часов.
Последствия малоинвазивных операций
Специалисты центров, занимающихся проведением робот-ассистированных операций, утверждают, что возможность развития осложнений и последствий в результате простатэктомии сопоставима с традиционными полостными хирургическими вмешательствами. Осложнения могут возникнуть в ходе и после любой операции. Примерно у одного пациента из ста ситуация настолько сложная, что во время осуществления робот-ассистированного вмешательства необходимо непосредственное участие хирурга, операция становится лапароскопической, а в некоторых случаях и открытой.
- Недержание мочи после простатэктомии, проводимой посредством роботической системы, наблюдается примерно у той же части пациентов, однако характер имеет временный.
- Эректильная дисфункция также наблюдается у пациентов, даже если используется нервосберегающее лечение. Многие урологи назначают своим пациентам препараты, содержащие ингибиторы ФДЭ, такие, как Сиалис или Виагра. Отзывы пациентов свидетельствуют, что эти медикаментозные средства помогают, но их эффект ограничивается временем воздействия дозы препарата, и не помогает восстановиться естественной эректильной функции.
Эффективность, профилактика
При своевременном вмешательстве (I-II стадии) пятилетняя выживаемость пациентов в онкоцентрах высокого уровня достигает 90% и выше; во многих случаях онкопроцесс пресекается навсегда и не рецидивирует. Однако и на более поздних стадиях радикальная простатэктомия обеспечивает пятилетнюю выживаемость около половины прооперированных пациентов, и десятилетнюю – у 30-40% (здесь следует отметить, что многие из них за этот период умирают от неонкологических причин). Таким образом, рассматриваемая операция, особенно в сочетании с лимфаденэктомией, является одним из наиболее эффективных способов лечения рака вообще.
Реабилитационный период
Сразу после завершения операции пациента помещают в реанимационное отделение. После пробуждения от наркоза оценивается стабильность дыхания и работы сердца, других жизненных показателей. Если всё в порядке, пациента переводят в обычную палату.
После радикальной простатэктомии реабилитация может длится от 1 до 3 недель. Время восстановления будет варьировать от применяемой точки доступа, а также наличия или отсутствия осложнений.
Наиболее важным этапом в восстановлении является нормализация функционирования мочевого пузыря. Для контроля мочеотделения ставится мягкий катетер Филея. Контроль может длиться от 2 недели и более. Послеоперационные боли купируются анальгетиками и стероидными противовоспалительными средствами.
Однако их применяют с осторожностью т.к. они имеют иммунодепрессивное действие. Для профилактики инфекций используются антимикробные препараты с широким спектром действия. Если во время операции были сбои в работе сердечно-сосудистой или мочевыделительной системы, то по ситуации применяются гипертензивные средства, мочегонные, нефропротекторные. Снятие швов происходит на 7-14 день в зависимости от скорости регенерации тканей.
Физическая активность допускается только через 2 месяца с применением специального бандажа. При удалении нервного пучка или его травмировании могут нарушаться функции мочеиспускания и эрекции.
В период восстановления пациент должен строго придерживаться назначений и рекомендаций лечащего врача. Необходимо продолжать курс приёма антибиотиков и других препаратов. Это поможет ускорить выздоровление и уменьшить риск осложнений.
Советы и запреты
Для предупреждения развития послеоперационных осложнений рекомендуется:
- не поднимать тяжести и не подвергать организм чрезмерным физическим нагрузкам в период до полугода или дольше;
- много гулять и не допускать долгого пребывания в одной позе, особенно лежачем или сидячем положении;
- возобновлять упражнения в спортзале только с разрешения лечащего врача;
- не управлять транспортным средством в течение двух недель после хирургического вмешательства.
- придерживаться некоторых ограничений в питании. Диета предполагает исключение продуктов, которые могут спровоцировать запор, а также пищи, раздражающей слизистую кишечника; следует отказаться от продуктов, содержащих большие количества клетчатки на период двух или трёх недель после операции.
- в целях предотвращения сужения мочеиспускательного канала — пить больше жидкости.
Восстановление эрекции после операции простатэктомии отмечается примерно у половины пациентов. В эту группу пациентов попадают по большей части люди среднего и молодого возраста, не имевшие проблем с эректильной функцией до болезни. По данным медицинской статистики восстанавливается эрекция в среднем около двух лет. Этот процесс связан с медленной регенерацией нервных волокон. Секс возможен уже через три месяца после операции.
Показания к операции по удалению простаты у мужчин:
- Злокачественное новообразование в области простаты;
- Фиброз предстательной железы;
- Запущенная стадия аденомы предстательной железы в случае неэффективности иных способов терапии;
- Остро развитая каменная болезнь;
- Обширное нагноение простаты.
Противопоказания:
- Почечная или печеночная недостаточность;
- Непереносимость наркоза вплоть до угрозы жизни;
- Достижение пациентом возраста 70 лет;
- Декомпенсированная деятельность сердца;
- Дыхательная недостаточность.
Методы диагностики:
- Осмотр специалиста (уролог);
- Общеклинические методы исследования (ОАК, ОАМ, б\х крови, коагулограмма, группа крови, ВИЧ, гепатиты В и С, РМП, цитологическое исследование мочи, бак посев мочи, ПСА крови);
- Инструментальные методы исследования (ТРУЗИ простаты, компьютерная или магниторезонансная томография);
- Биопсия предстательной железы (показания определяются при личном осмотре уролога и зависит от уровня ПСА крови).
Весь этот спектр обследований Вы можете пройти в нашей клинике!!!
В нашей клинике применяются самые современные методы лечения:
Виды удаления аденомы простаты:
- Позадилонная;
- Промежностная;
- Лапароскопическая, проводимая радикальным способом.
Подготовка:
Подготовка к простатэктомии заключается в стандартном предоперационном обследовании: пациенту необходимо сдать анализы крови и мочи, а также пройти ряд обследований по назначению лечащего врача. Накануне операции пациента обязательно осматривает врач-анестезиолог, терапевт, которые обсуждают с ним особенности предстоящего наркоза.
Анестезия при этой операции может быть различной:
- в виде общего эндотрахеального наркоза (в этом случае наркоз вводится пациенту через специальную трубку, введенную в трахею);
- в виде регионарной анестезии (при данном виде наркоза анестетик вводится с помощью иглы в околоспинномозговое пространство).
Особое внимание следует уделить очищению кишечника, поскольку простата расположена анатомически близко к этому органу. Больной с вечера прекращает прием пищи и принимает слабительное, накануне операции также проводится очистительная клизма.
Утром перед операцией строго запрещается есть, но разрешается пить воду.
Пациент должен быть готов к тому, что:
- в послеоперационный период вывод мочи из мочевого пузыря производится через катетер;
- необходимо будет принимать обезболивающие препараты и антибиотики для профилактики возникновения инфекции и скорейшего заживления ран;
- придется ежедневно накладывать свежие стерильные повязки, обрабатывать швы, которые будут сняты на 7 день;
- в первые дни после операции придется выдержать диету для максимальной разгрузки кишечника, что предотвратит метеоризм и запоры.
Вставать и ходить пациент может на 2-ой день после операции. Через 45 дней при правильной терапии и соблюдении рекомендаций врача, направленных на нормализацию мочеиспускания и восстановление эректильной функции, основные показатели будут соответствовать уровню активности мужчины до операции. При сохранении нервов во время простатэктомии показатель восстановления эрекции у мужчин превышает 50%. Но реабилитационные мероприятия происходят под контролем лечащего врача с подключением медикаментозных препаратов, способствующих регулированию потенции.
При приеме антибиотиков запрещается употреблять алкоголь.
Пациенту необходимо сконцентрировать внимание на комплексе упражнений по укреплению мышечных тканей тазового дна. Работающие в офисе могут приступать к своим обязанностям через 1 месяц после операции, через 2 месяца можно приступать к работе с физическими нагрузками.
И самое главное: если у Вас есть подобные симптомы, не откладывайте свое обследование и лечение!!! Помните, здоровье это залог как Вашей счастливой жизни, так и жизни Ваших родных и близких.





