SQLITE NOT INSTALLED
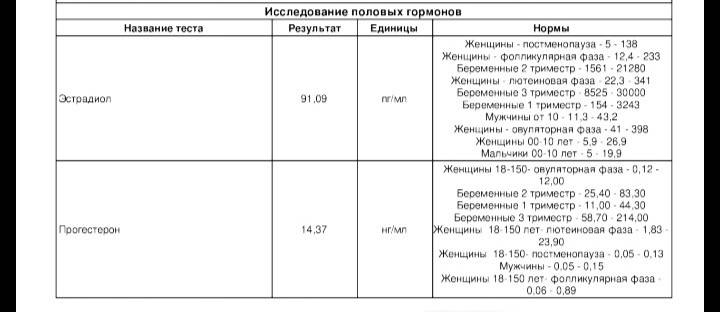
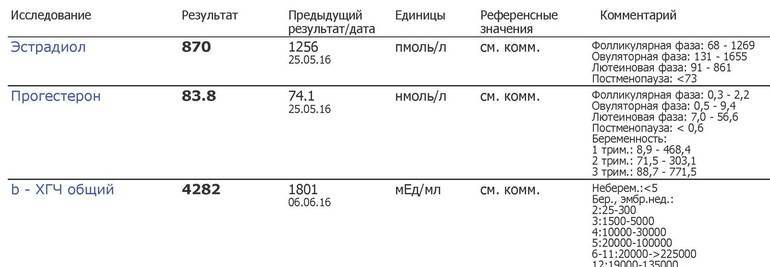
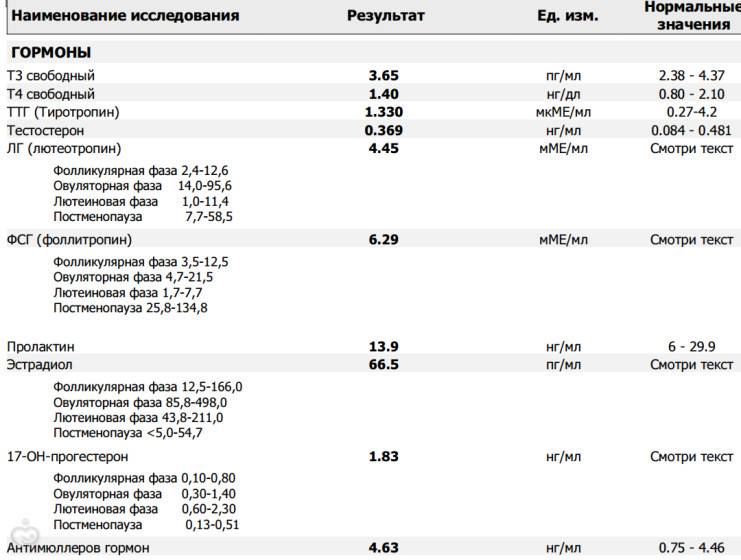
Анализ крови на прогестерон
Плохое самочувствие, нарушенный цикл, сильные менструальные и межменструальные кровопотери могут предупреждать о гормональном сбое. Следует обязательно пойти к эндокринологу или гинекологу-эндокринологу.
После общего обследования женщину обычно направляют в лабораторию, чтобы сдать кровь на содержание гормонов. Расшифровка анализа, прогестерон в результатах которого отличается от нормы, должна проводиться врачом. Он будет оценивать не только этот показатель, а всю клиническую картину в комплексе.
Подготовка
Как правильно сдавать анализ на прогестерон? Рекомендуют делать это на 22 день цикла. При нерегулярных месячных лучше всего посоветоваться со специалистом. Обычно венозная кровь сдается после овуляции. Для получения точных данных о времени созревания яйцеклетки нужно сделать соответствующий тест.
Когда женщине рекомендуют пройти анализ на прогестерон, как сдавать и за сколько дней начать подготавливаться, должен рассказать врач. Кровь всегда сдают на пустой желудок после восьмичасового голодания. Примечательно, что на беременных тоже распространяется это правило.
Как подготовиться к процедуре? На время отменяют все лекарственные препараты. Запрещается и употребление гормональных контрацептивов. Если же лекарства отменить нельзя по общему самочувствию, то следует указать их названия и дозировку. Это поможет более точно узнать результат
За два дня до сдачи крови важно исключить секс, физические нагрузки и стрессы
Не рекомендуют употреблять накануне жареную, острую, соленую и жирную еду. Нельзя пить алкоголь, кофе, крепкий чай и курить. Диеты следует придерживаться не менее 7 дней.
Желательно при подозрении на беременность еще раз проверить результат стандартным тестом. Если она подтвердится, стоит уточнить у врача, целесообразно ли проходить анализ.
Определение концентрации прогестерона проводится с помощью метода иммуноферментного анализа (ИФА). Он считается довольно точным
Кровь можно сдавать в любой поликлинике, для этого важно взять талончик или записаться заранее, чтобы не пришлось стоять в очередь. Обычно исследований проводится несколько за весь цикл, поскольку уровень гормона очень изменчив
Результаты анализа
По результатам анализа на прогестерон, которые получают в течение часа после сдачи крови, гинеколог точно укажет содержание и определит период беременности, если она есть. Расшифровывать данные обследования и интерпретировать их результаты должен лечащий врач, поскольку он располагает полными данными о состоянии здоровья, анамнезе, результатах других обследований своего пациента.
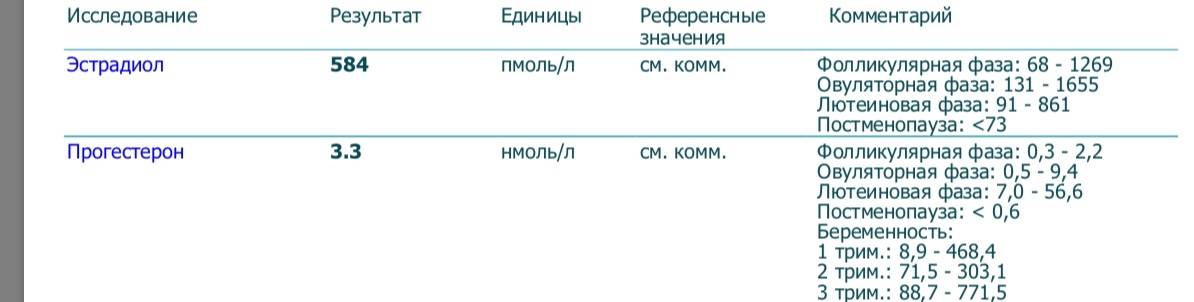
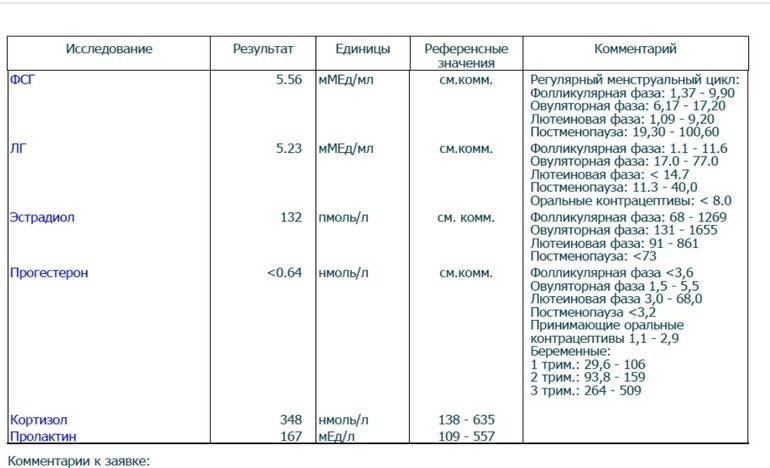
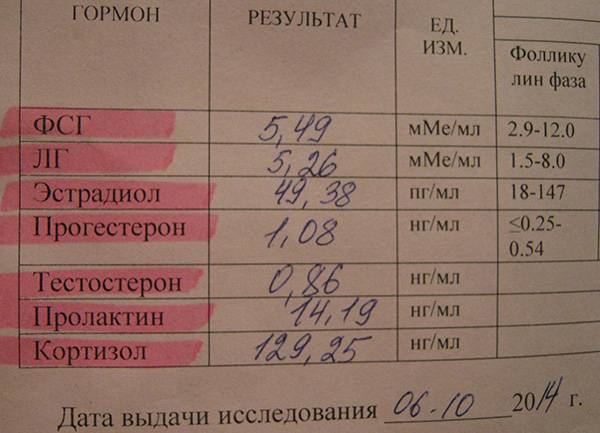
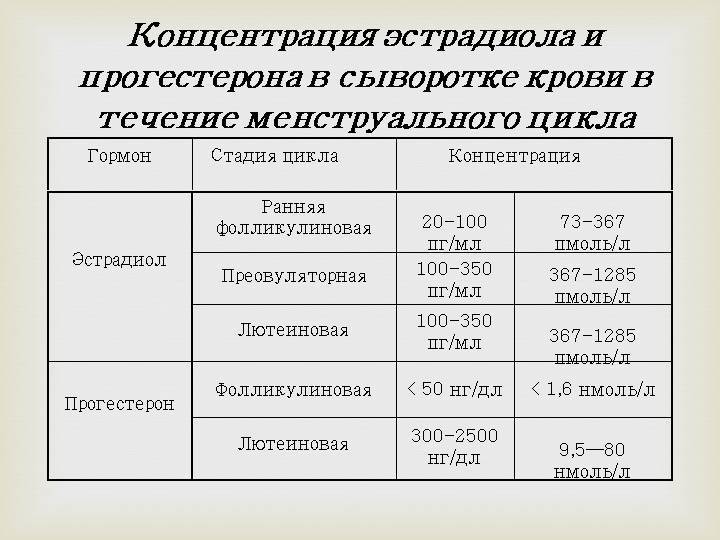
Фолликулярная фаза характеризуется нормальным уровнем прогестерона, равным 0,32-2,23 нмоль/литр. При овуляторной содержание изменяется и укладывается в пределы от 0,48 до 9,41 нмоль/литр. Лютеиновая фаза знаменуется наивысшими значениями – от 7,02 до 57 нмоль/литр.
Нормальные показатели сильно меняются при разных периодах цикла и зависят от срока беременности. При вынашивании ребенка увеличение прогестерона происходит в десятки и сотни раз. Если анализ не выявил этого при предполагаемой беременности, лучше пересдать его.
Кроме того, снижение этого гормона проявляется задержкой внутриутробного развития ребенка, диагностируется при перенашивании беременности, недостаточном функционировании плаценты и желтого тела, воспалительных процессах. Низкий показатель прогестерона во время беременности опасен тем, что может вызвать гипоксию или недостаток кислорода у ребенка, плохое развитие плода, преждевременные роды.
Специалисты, учитывая результаты лабораторной диагностики, могут назначить некоторые препараты для восполнения уровня гормона в определенном периоде цикла или даже при беременности.
Что такое эстрадиол?
Эстрадиол считается гормоном женственности, так как именно он отвечает за формирование женской фигуры и ее параметры.
p, blockquote 6,0,0,0,0 —>
- матка;
- молочные железы;
- влагалище;
- вульва.
Биологически активное вещество воздействует на все половые органы женщины, оказывает стимулирующий эффект на их рост и развитие в допубертатный и пубертатный периоды.
Он отвечает и за формирование вторичных половых признаков:
p, blockquote 8,0,0,0,0 —>
- половое влечение;
- рост груди и ее форма;
- широта бедер;
- узость талии;
- паховое и подмышечное оволосение.
Он регулирует нормальный ход 1 фазы менструального цикла, а также симулирует развитие и пролиферацию эндометрия матки, тем самым подготавливая матку к возможному зачатию и дальнейшему вынашиванию плода.
За счет гормональной поддержки эстрадиола и увеличения его показателя в крови гипофиз получает сигнал о необходимости продуцирования ЛГ, который делает возможным овуляцию.
Эстрадиол также несет ответственность за образование смазки во влагалище, которая является обязательной для прохождения полового акта без травмаций слизистой.
Когда имеется нехватка эстрадиола, у женщины снижается уровень полового влечения, а сухость влагалища делает половые акты болезненными.
За исключением этого эстрогены в период полового созревания являются необходимыми для развития костной ткани.
Данным объясняется более быстрый рост девочек после наступления менархе, в сравнении с мальчиками сходного возраста.
Эстрадиол в пубертатном периоде обеспечивает нормальное протекание следующих физиологических процессов:
p, blockquote 15,0,0,0,0 —>
- Приблизительно в возрастном промежутке 11-15 лет эстрадиол гарантирует развитие матки и обеспечивает ее главную функцию.
- В промежутке 11-15 лет эстрадиол несет ответственность за окончательное формирование влагалища, внешних половых органов. Во влагалище сменяется эпителий на многослойный, который обладает некоторым запасом устойчивости к инфекционным поражениям и эластичности.
- Эстрадиол способствует запуску процесса пролиферации стромы и жировых клеток области молочных желез, что обеспечивает их рост и формирование определенной формы груди. Параллельно с этим происходит образование молочных проток груди.
- Оказывает влияние на процесс окончательного формирования маточных труб, обеспечивая их проходимость за счет увеличения объемов реснитчатого эпителия.
- Гормон обеспечивает правильное распределение жировых тканей по телу, создавая очертания женской фигуры.
- Биологически активное вещество способствует формированию психо-эмоциональной сферы согласно женскому типу.
У женщин, которые находятся в детородном возрасте, эстрадиол несет ответственность за такие физиологические явления:
p, blockquote 16,0,0,0,0 —>
- Принимает участие в процессах свертываемости крови, ускоряя их.
- Обладает антиатеросклеротическим воздействием.
- Способен снижать содержание холестерина в организме.
- Может понижать концентрации ТГ (триглицеридов).
- Оказывает воздействие на количество ЛПНП (липопротеинов низкой плотности).
Также в период вынашивания ребенка эстрадиол сохраняет жидкость в организме, не допуская ее чрезмерного выведения.
Иногда из-за слишком завышенного его показателя крови, у беременных развиваются физиологические отеки. Однако иногда его продуцируется слишком много и отеки начинают представлять угрозу для здоровья.
Так как эстрадиол является ключевым элементом женского организма, который и обеспечивает протекание практически всех процессов, характерных именно для женщин, то и проверять его показатели требуется не только тогда, когда имеются какие-то нарушения, но и просто в качестве профилактической меры.
«Мужские» половые гормоны
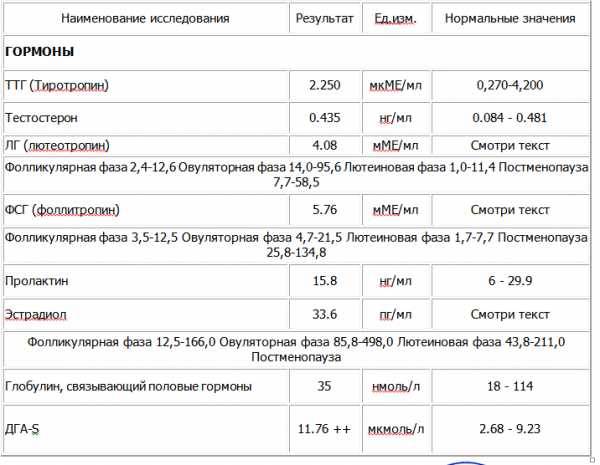
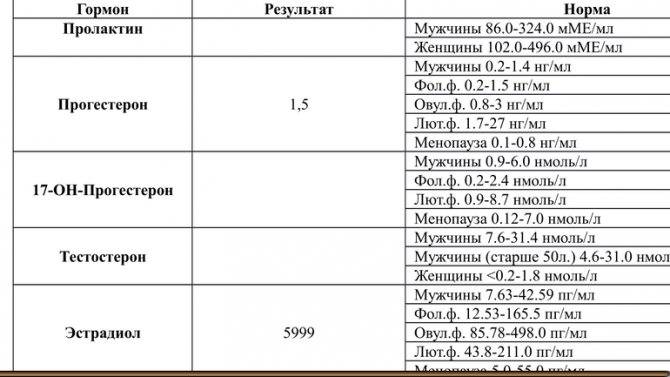
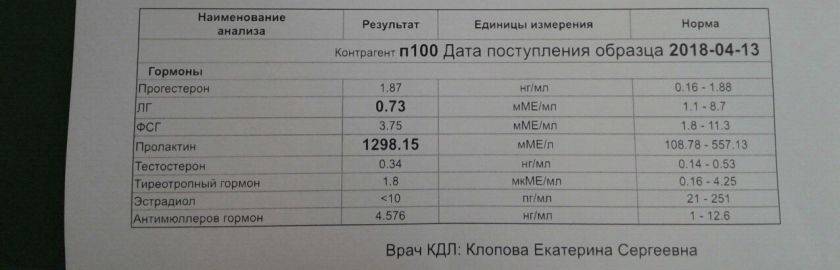
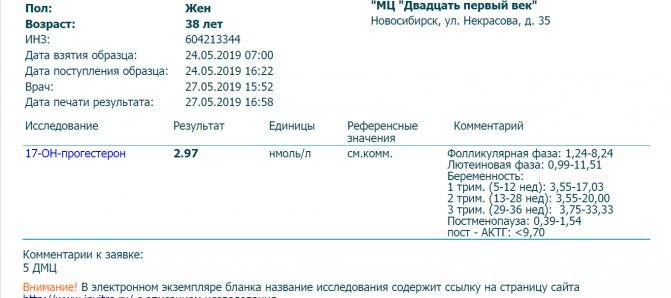
Расширенная диагностика гормональных нарушений предполагает оценку все показатели в комплексе, не только тестостерон или 17-ОН-прогестерон.Тестостерон – основной андрогенный гормон. У женщин он образуется в результате периферической трансформации, а также в яичниках и коре надпочечников. Андростендион – гормон-предшественник тестостерона и эстрона со слабой андрогенной активностью. Андростендион продуцируется как в надпочечниках, так и в яичниках. 17-ОН-прогестерон — стероид, синтезирующийся в надпочечниках, яичниках и плаценте.Дегидроэпиандростерон-сульфат вырабатывается в коре надпочечников, поэтому используется для определения источника гиперандрогении. SHBG и альбумин – белки, связывающие половые стероиды. Используются для точного расчета индексов, свободного и биодоступного тестостерона. Кортизол — стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.Если есть повышенный рост волос (гирсутизм), причиной может быть также не только повышенный уровень свободного тестостерона, но и высокая активность 5-альфа-редуказы в коже (фермента волосяных фолликулов, превращающего тестостерон в гораздо более активный дигидротестостерон).Активность 5-альфаредуктазы в организме точнее всего определяется анализом на андростандиол-глюкуронид — продукт превращения андрогенов в организме, главным источником которого является дигидротестостерон кожи.
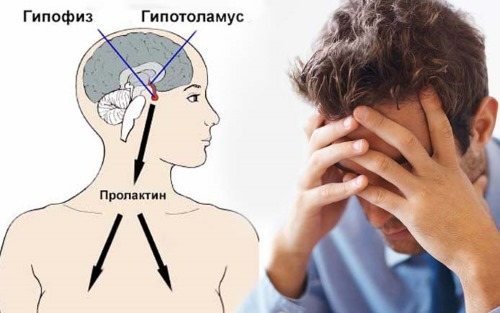
Когда сдавать пролактин
Врач может назначить анализ крови на пролактин, основываясь на жалобах пациента и исходя из клинической картины.
Симптомами, когда пролактин необходимо сдавать женщинам и мужчинам могут быть:
- избыточный вес;
- боли в груди любого характера;
- резкое ухудшение зрения;
- перепады настроения;
- участившиеся боли головы;
- выявление причины и лечение бесплодия;
- задержки полового развития.
У женщин дополнительными показания могут выступать:
- выделения из молочных желез и их беспочвенное увеличение;
- нарушение менструального цикла и овуляции;
- тяжелое течение менопаузы;
- низкое выделение молока или проблемы с кормлением.
Анализы 2 фазы цикла
прогестеронаРецепторы к прогестерону — это белки, которые синтезируются в первую фазу цикла под действием эстрадиола. Эстрадиол также усиливает синтез собственных рецепторов и рецепторов андрогенов. Причиной неэффективности заместительной терапии прогестероном может быть недостаточная выработка рецепторов к прогестерону или снижение чувствительности рецепторов эндометрия к прогестерону (такая ситуация часто возникает при гормональных дисфункциях, конкурировании разных гормонов за одни и те же рецепторы, хронических воспалительных процессах в эндометрии). Если рецепторов недостаточно, терапия прогестероном не имеет смысла. Избыточная терапия прогестинами может сделать эндометрий неспособным к рецепции бластоцисты из-за чрезмерного подавления синтеза рецепторов прогестерона. Поэтому лечение проблем второй фазы начинается с глубокого гормонального обследования и коррекции первой фазы цикла. Все исследования можно провести в нашем центре.
Правила подготовки к исследованиям крови (клинические, биохимические, на гормоны).
Анализы крови желательно сдавать утром — между 8 и 9 часами.
Кровь для большинства исследований берется строго натощак, то есть когда между последним приемом пищи и взятием крови проходит не менее 8 ч (желательно — не менее 12 ч). Сок, чай, кофе, тем более с сахаром — тоже еда, это необходимо помнить. Можно пить воду.
За 1-2 дня до обследования желательно исключить из рациона жирное, жареное и алкоголь. Если накануне состоялось застолье — перенесите лабораторное исследование на 1-2 дня. За час до взятия крови воздержитесь от курения.
Перед сдачей крови нужно исключить физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. Перед процедурой следует отдохнуть 10-15 минут, успокоиться.
Кровь не следует сдавать сразу после рентгенологического, ультразвукового исследования, массажа, рефлексотерапии или физиотерапевтических процедур.
В разных лабораториях могут применяться разные методы исследования и единицы измерения показателей. Для правильной оценки и сравнения результатов Ваших лабораторных исследований рекомендуется осуществлять их в одной и той же лаборатории, желательно в одно и то же время.
1. Общий анализ крови.
Перед сдачей общего анализа крови, последний прием пищи должен быть не ранее, чем за 3 часа до забора крови.
2. Биохимический анализ крови.
Для определения холестерина, липопротеидов кровь берут после 12-14 часового голодания. За две недели до исследования необходимо отменить препараты, понижающие уровень липидов в крови, если не ставится цель определить гиполипидемический эффект действия этих препаратов.
Для определения уровня мочевой кислоты в предшествующие исследованию дни необходимо соблюдать диету: отказаться от употребления в пищу богатой пуринами пищи – печени, почек, максимально ограничить в рационе мясо, рыбу, кофе, чай. Противопоказаны интенсивные физические нагрузки.
Сдача крови на гормональное исследование проводится натощак (желательно в утренние часы; при отсутствии такой возможности — спустя 4-5 ч после последнего приема пищи в дневные и вечерние часы). Накануне сдачи анализов из рациона следует исключить продукты с высоким содержанием жиров, последний прием пищи не делать обильным.
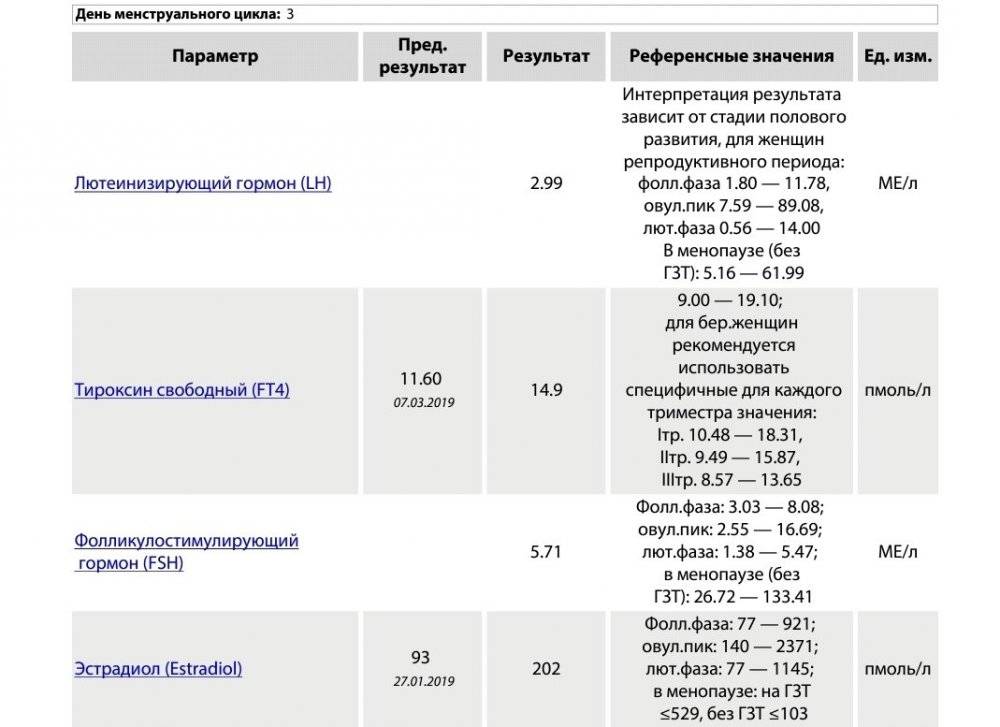
На результаты гормональных исследований у женщин репродуктивного возраста влияют физиологические факторы, связанные со стадией менструального цикла, поэтому при подготовке к обследованию на половые гормоны следует указать фазу цикла и придерживаться рекомендаций лечащего врача о дне менструального цикла, в который необходимо сдать кровь.
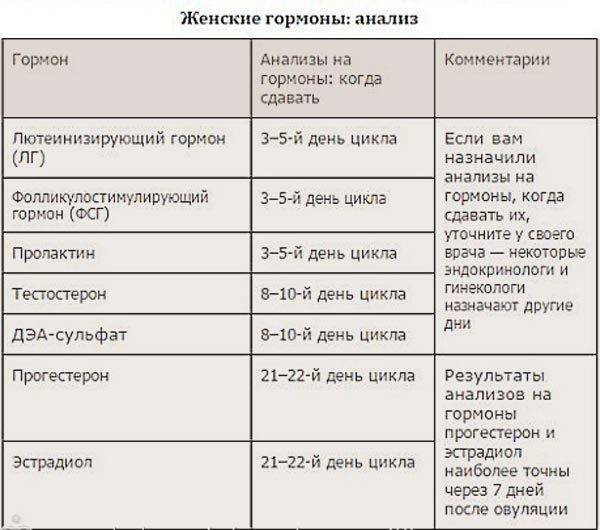
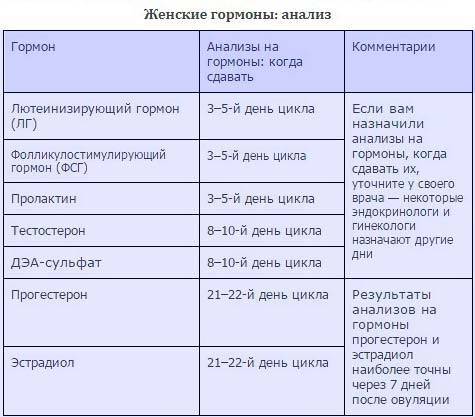
Гормоны репродуктивной системы у женщин сдаются строго по дням цикла:
- ЛГ, ФСГ — 3-5 день;
- Эстрадиол — 5-7 или 21-23 день цикла;
- прогестерон 21-23 день цикла.
- пролактин, 17-ОН-прогестерон,
- ДГА-сульфат, тестостерон — 7-9 день.
- Кровь на инсулин и С-пептид сдается строго натощак в утренние часы.
У мужчин репродуктивные гормоны сдаются в утреннее время (8-9 часов утра).
Перед сдачей крови на стрессовые гормоны (АКТГ, кортизол) необходимо успокоиться, при сдаче крови отвлечься и расслабиться, так как любой стресс вызывает немотивированный выброс этих гормонов в кровь, что повлечет увеличение данного показателя.
Требования к сдаче крови при исследовании на наличие инфекций такие же, как при исследовании гормонального профиля. Кровь сдается натощак (в утренние часы или спустя 4-5 ч после последнего приема пищи в дневные и вечерние часы, причем этот последний прием не должен быть обильным, а продукты с высоким содержанием жиров следует исключить из рациона и накануне сдачи анализа). Результаты исследований на наличие инфекций зависят от периода инфицирования и состояния иммунной системы, поэтому отрицательный результат полностью не исключает инфекции. В сомнительных случаях целесообразно провести повторный анализ спустя 3-5 дней.
Исследование крови на наличие антител классов IgG, IgM, IgA к возбудителям инфекций следует проводить не ранее 10-14 дня с момента заболевания, так как выработка антител иммунной системой и появление их диагностического титра начинается в этот срок. На раннем этапе заболевания происходит сероконверсия (отсутствие антител в острый период заболевания).
Перед сдачей крови на вирусные гепатиты за 2 дня до исследования желательно исключить из рациона цитрусовые, оранжевые фрукты и овощи.
Перед сдачей крови на коагулогические исследования необходимо информировать врача о приёме противосвёртывающих лекарств
Зачем нужен прогестерон?
Прогестерон начинает вырабатываться еще до момента зачатия. Его активно секретирует так называемое желтое тело в яичнике с момента овуляции и до 16 недель беременности. Если оплодотворения не наступает, желтое тело гибнет и начинается менструация. Гормон беременности очень важен для зачатия ребенка, поскольку он влияет на организм женщины и подготавливает его к репродукции. Прогестерон делает возможным прикрепление оплодотворенной яйцеклетки к стенке матки. Без его участия организм просто отторгал бы плодное яйцо. Прогестерон снижает активность сокращения матки, исключая возможность непроизвольного прерывания беременности – выкидыша. Кроме того прогестерон помогает молочным железам перестроится на выработку молока.
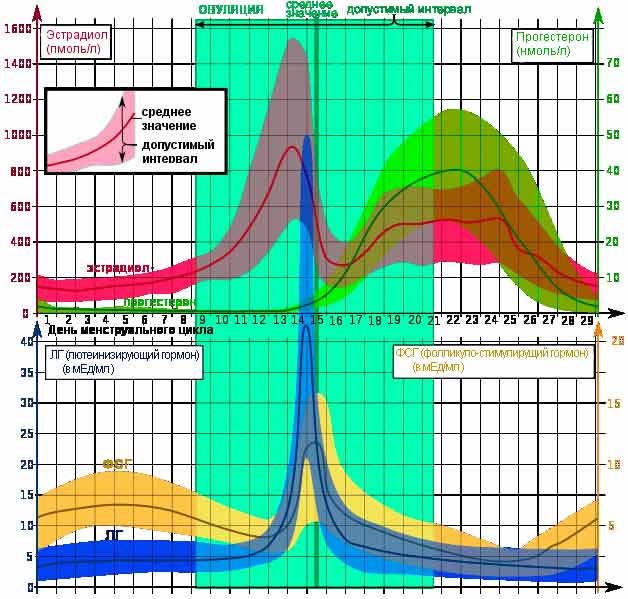
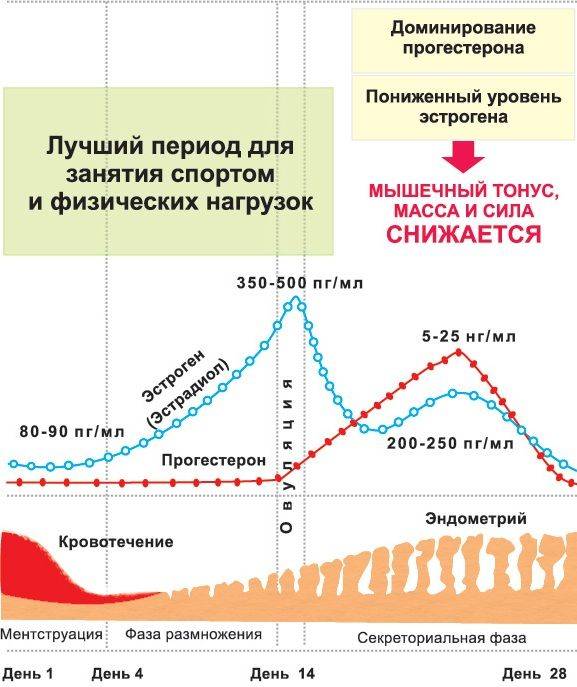
В женском организме уровень прогестерона колеблется в зависимости от фазы менструального цикла. Уровень прогестерона растет в первую фазу цикла, достигая своего пика в момент овуляции. Если после овуляции наступает беременность, то уровень прогестерона продолжает расти, создавая «комфортные» условия для развития плодного яйца и сохранения беременности. Если же после овуляции беременность не наступила, то уровень прогестерона снижается до своего значения в первую, «доовуляторную» фазу менструального цикла и наступает менструация. В норме вторая фаза менструального цикла – фаза после овуляции — должна составлять не менее 10 дней, в эту фазу желтое тело выделяет прогестерон, готовящий эндометрий (внутренний слизистый слой матки) к предполагаемой беременности. Поэтому сокращение по длительности второй фазы (так называемая недостаточность лютеиновой фазы) приводит к тому, что эндометрий не успевает подготовиться к «принятию» плодного яйца и, соответственно, беременность не наступает. Также недостаточность прогестерона может приводить к прерыванию беременности на ранних сроках (выкидыши), так как его низкий уровень не позволяет поддерживать нормальные необходимое состояние эндометрия для развития плодного яйца.
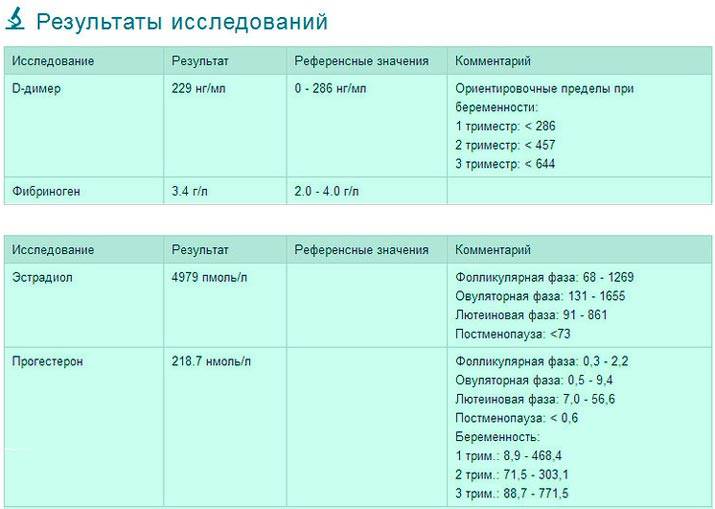
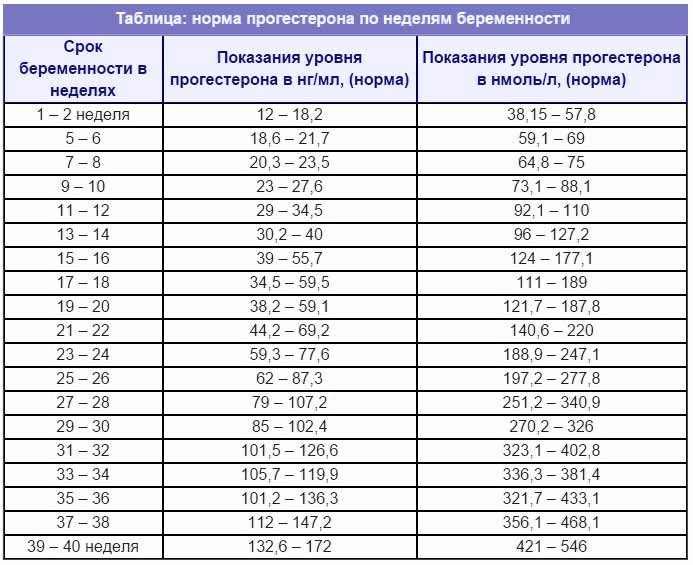
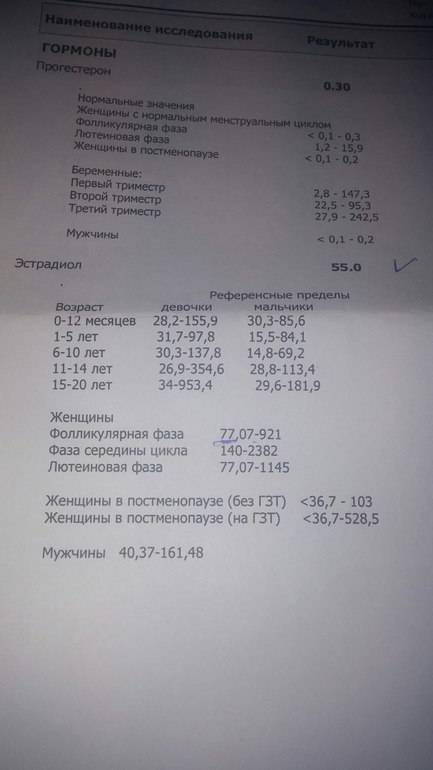
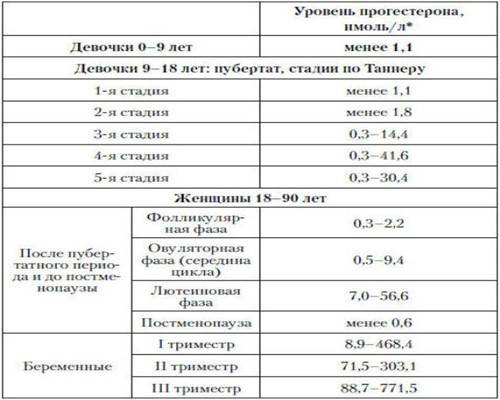
Для наглядности нормы прогестерона можно привести в таблице (значение указаны в нмоль/л):
| Женщины в репродуктивном возрасте | До овуляции | 0,32 — 2,23 |
|---|---|---|
| Во время овуляции | 0,48 — 9,41 | |
| После овуляции (беременность) | 6,99 — 56,63 | |
| Беременные женщины | I триместр | 8,9 — 468,4 |
| II триместр | 71,5 — 303,1 | |
| III триместр | 88,7 — 771,5 |
Таким образом, суммируя вышесказанное, можно сказать, что прогестерон играет значительную роль в репродуктивной функции женщины. Он:
- Помогает создать окружение в матке, благоприятное для зачатия, а также способствует повышению выживаемости плодного яйца и его нормальной имплантации.
- Укрепляет и сохраняет секреторный эндометрий в матке, который поддерживает эмбрион в течение беременности.
- Предупреждает преждевременное отторжение секреторного эндометрия. Так как прогестерон предотвращает отторжение эндометрия, в котором имплантируется плодное яйцо, то низкое содержание прогестерона в течение первых нескольких недель беременности может приводить к выкидышам.
Помимо своей функции успешности зачатия и поддержания беременности, прогестерон обладает и рядом других функций. Так, он препятствует образованию фиброзных кист, помогает организму трансформировать жировую ткань в энергию, помогает нормализовать нормальную вязкость крови и уровень сахара в крови. На сегодняшний день многими исследованиями доказана связь между развитием предменструального и климактерического синдромов не только с уровнем эстрогенов, но и дефицитом прогестерона.
Поэтому нормальный уровень прогестерона в крови женщины важен не только в те периоды, когда женщина планирует беременность, а на протяжении всей ее жизни.
Как правильно сдать кровь на гормоны?
13.12.201115:43
Стало уже хорошим тоном проверять свой гормональный фон ещё до того как начались какие-либо проблемы со здоровьем. Ниже я расскажу о правилах сдачи анализов, для простоты поиска, «разделим» гормональный фон по системам.1. Гормоны щитовидной железы, паращитовидных желез. Это — ТТГ, Т4 свободный и общий, Т3 свободный и общий, антитела к ТПО, антитела к ТГ , антитела к рТТГ, некоторые другие — кальцитонин, паратгормон. Сдавать их нужно натощак (то есть «голодный желудок»), или через 4-5 часов после приёма пищи. Таблетки (такие как L-тироксин, Эутирокс, Тирозол, Мерказолил и др.) принимают после сдачи анализа. Если вы переболели или болеете ОРВИ, ОРЗ — анализ лучше сдать через 4-5 недель после выздоровления. Связи с менструальным циклом у этих анализов нет. 2.Половые гормоны(для женщин). Это ЛГ, ФСГ , эстрадиол, прогестерон, пролактин, тестостерон (свободный и общий), ДГА-S, 17- ОН- прогестерон, андростендион, дегидротестостерон. Желательно сдавать натощак, для пролактина — за 2 суток воздержаться от выраженной физической нагрузки, застолий со спиртным, секса. Сдавать после снижения температуры, утром через 1-2 часа после пробуждения(желательно не позднее). Учитывается и приём лекарств, не только гормональных(поэтому представьте список принимаемых вами лекарств врачу, а не обрисовывайте их приблизительный вид словами — «ну, эти белые, мелкие, в синенькой коробочке, вообщем, я не помню как они называются») ФСГ, ЛГ , ЭСТРАДИОЛ, ТЕСТОСТЕРОН, ДГА-S, 17-ОН- ПРОГЕСТЕРОН, АНДРОСТЕНДИОН, ПРОЛАКТИН — сдаются на 2-5 день от начала менструального кровотечения(это 1 фаза цикла) при 28 дневном цикле, при цикле более 28 дней — 5-7 сутки, в том числе после вызванного прогестероном кровотечения, на 2-3 сутки при цикле в 23-21 день. ПРОГЕСТЕРОН, иногда ПРОЛАКТИН сдают на 21-22 день 28 дневного цикла(2 фаза), или высчитывают на 6-8 день после овуляции (если проводился тест на овуляцию). ДЕГИДРОТЕСТОСТЕРОН сдается в любой день цикла. Для мужчин условия сдачи те же (гормоны немного другие ) 3. Гормоны надпочечников. (Это — кортизол, ренин, альдостерон, метанефрин, норметанефрин, адреналин, норадреналин, и др.). Сдают натощак, желательно между 8-9 часами утра(суточный пик секреции — более относится к кортизолу!).Перед сдачей ренина, альдостерона, метанефринов и др. за 2 недели отменяют приём некоторых групп лекарств: Верошпирона, и -АПФ (эналаприл), В-блокаторов(Эгилок), Аспирина и некоторых других. 4. Гормоны гипофиза (главной эндокринной железы). Это: АКТГ, СТГ (гормон роста). Про ФСГ, ЛГ,пролактин, я уже рассказала. АКТГ сдаётся как кортизол, натощак, 8-9 утра, иногда в 13.00 (и/или 20.00)- по назначению врача. СТГ (эго аналог ИФР1) натощак, в любое время. 5. Гормон инсулин сдаётся натощак, как правило, вместе с сахаром крови. Иногда вместе с пробой на «толерантнсть к глюкозе» (тогда 2 раза — натощак и через 2 часа после «сахарного сиропа»).6. К сдаче суточной мочи на аналоги мужских гормонов (17-КС и 17-ОКС) сейчас не прибегают, очень низка достоверность этих анализов. А вот суточную мочу на кортизол сдают часто! Для этого мочу собирают сутки с 8.00 одного дня до 8.00 другого дня (записывают весь! объём собранной мочи), перебалтывают её и 150-200 мл приносят в лабораторию, вместе с записью об выделенном объёме. Некоторые лаборатории просят принести всю мочу, надо уточнять этот вопрос заранее!Тоже касается суточной мочиа) на кальций и фосфор,б)метанефриныв)ванилилминдальную кислоту (для них нужно взять в лаборатории специальный консервант! для сбора мочи). При сборе суточной мочи из рациона исключают — свёклу, морковь, бананы, репу, цитрусовые, препараты кальция. В эндокринологии используют так же гормональные пробы, но о них отдельной темой.
Просмотров:527349
Техника проведения анализа крови на гормоны щитовидной железы
От того, насколько правильно будет взят анализ крови на гормоны щитовидной железы, во многом будет зависеть и его результат. Как следствие – будет поставлен верный диагноз, назначено корректное лечение.
При грамотном проведении пункции минимизируется опасность развития осложнений. Например, при нарушенной методике забора крови возможно сквозное повреждение сосуда с дальнейшим формированием гематомы. А при несоблюдении антисептических требований может начаться воспалительный процесс.
Именно поэтому забор крови должен осуществляться специалистом в надлежащих условиях, с применением одноразового шприца или специальной вакуумной системы.
Во многих клинических учреждениях до сих пор применяют иглу для непосредственного переливания материала в пробирку. Эта методика не только неудобна, но и небезопасна, так как связана с повышенным риском контакта крови с окружающей средой.
Взятие материала одноразовым шприцем тоже считается относительно устаревшим методом. Явные минусы такой процедуры – это необходимость в дополнительных пробирках и тест-системах, а также частые случаи гемолиза во время манипуляции.
Современные лаборатории уже давно применяют новые вакуумные аппараты для забора венозной крови. Аппарат для проведения анализа состоит из пробирки, внутри которой имеется вакуум и специальный химический реактив, а также из тонкой иглы и удерживающего переходника. Такие аппараты отличаются прочностью. Они полностью исключают вероятность путаницы в анализах, контакта материала с окружающей средой и руками медработника, а также не требуют применения дополнительных инструментов. Забор крови по данной методике безболезненный, безопасный и быстрый.
Зачем сдавать анализы на гормоны при планировании беременности?
Гормоны служат главным элементом в обеспечении и реализации детородной функции каждой женщины. Следовательно, правильное планирование беременности обязательно должно включать в себя прохождение основных анализов на гормоны. Их точный перечень будущей матери подскажет врач, в большинстве случаев это ФСГ, ЛГ, прогестерон, ДЭА-С, тестостерон, эстрадиол, пролактин, а также гормоны щитовидки (ТТГ, Т4 свободный и так далее).
Какие именно гормональные анализы необходимо сдать конкретной пациентке обычно говорит гинеколог, однако в европейской практике определен спектр обязательных мероприятий.
Какую роль играет эстрадиол при проведении ЭКО?
Процедура ЭКО предусматривает стимуляцию гиперовуляции, благодаря которой удается за один менструальный цикл получить не один, а несколько доминантных фолликулов. Извлеченные из организма женщины ооциты оплодотворяются спермиями в условиях пробирки, после чего полученные эмбрионы культивируются в питательной среде в течение 3 или 5 суток.
Перед проведением ЭКО специалисты определяют период, во время которого уровень эстрадиола в организме достигает максимума. В репродуктологии он носит название имплантационного окна, так как вероятность зачатия именно в этот период максимальна.
Норма эстрадиола при ЭКО – один из достоверных признаков гиперстимуляции женских половых желез. Анализ на содержание гормона проводится до подсаживания бластоцисты в полость матки. Таким образом удается отследить динамику увеличения или снижения его концентрации в плазме крови будущей матери.
Норма эстрадиола после проведения ЭКО:
|
Период гестации в неделях |
Усредненное значение эстрадиола в пг/мл |
|---|---|
|
2 |
305 |
|
4 |
530 |
|
6 |
1270 |
|
8 |
1566 |
|
10 |
1970 |
|
12 |
2700 |
|
14 |
3530 |
|
16 |
5800 |
|
18 |
6150 |
|
20 |
8530 |
|
22 |
9860 |
|
24 |
12110 |
|
26 |
12490 |
|
28 |
13060 |
|
30 |
13670 |
|
32 |
14065 |
|
34 |
16240 |
|
36 |
18240 |
|
38 |
18965 |
|
40 |
20250 |
Норма эстрадиола при ЭКО сигнализирует об успешности проведения экстракорпорального оплодотворения. Если гормон остается на том же уровне, что и до беременности и постепенно начинает расти, это значит, что имплантация эмбрионов прошла успешно.
Содержание эстрогена после ЭКО постоянно контролируется, благодаря чему удается следить за особенностями внутриутробного развития плода. Эстрадиол способствует формированию скелета ребенка и обеспечивает нормальное функционирование плаценты. Его концентрация увеличивается после переноса эмбриона, благодаря чему создаются условия для благоприятной беременности и родовой деятельности.
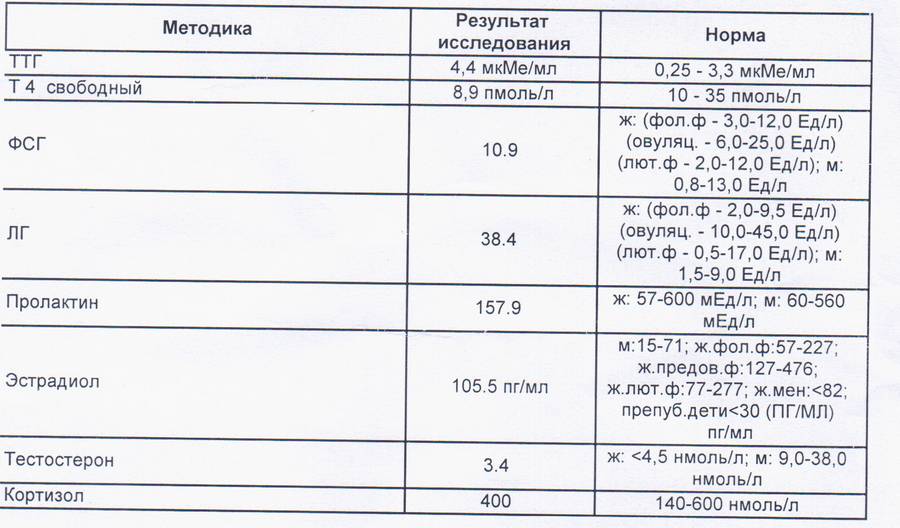
Кортизол
Кортизол — это гормон коры надпочечников. Определяется для оценки функции коры надпочечников. Реагирует на стресс, имеет суточный ритм секреции. Регулируется гормоном гипофиза АКТГ.
Суточный ритм секреции кортизола формируется приблизительно к 3-му году жизни и проявляется более высокими концентрациями гормона в дневные часы, а более низкими ночью. Максимальный уровень кортизола в плазме и моче определяется с 4 до 8 ч (пик с 4 до 6 ч), минимальный — с 21 до 3 ч. Концентрация кортизола в сыворотке в 20 ч отличается от концентрации в 8 ч более чем на 50%. Во время беременности концентрация кортизола может повышаться с нарушением суточного ритма. В связи с этим исследования кортизола в случайных пробах могут быть малоинформативны. Так, например, при синдроме Иценко-Кушинга изменяется не только уровень кортизола в сыворотке, но и его суточный ритм.
Различные виды стрессов (психологический, физический, холодовой, тепловой и др.), булимия, прием алкоголя, алкоголизм, физические нагрузки, электрососудистая терапия, голодание, прием пищи, предменструальный синдром (приливы в менопаузе), курение хирургические операции, травмы, уремия вызывают увеличение кортизола в плазме. Потеря веса при ожирении, ожирение, прерывание запоев, прием пищи (как этап после повышения кортизола через 30-90 мин) сопровождаются снижением его.
Причины повышенного уровня кортизола:
- болезнь Кушинга (избыток АКТГ)
- опухоль надпочечников
Причины снижения уровня кортизола:
- недостаточность коры надпочечников
- адреногенитальный синдром (генетическое нарушение синтеза стероидных гормонов коры надпочечников)
- недостаточность гипофиза
Особенности анализа на эстрадиол
Чтобы получить точные сведения о своем гормональном фоне, каждая пациентка должна знать, когда сдавать анализ на эстрадиол, по каким показаниям он проводится, и как правильно к нему подготовиться.
Показания к проведению теста
Конечно, контроль уровня всех гормонов в организме должен осуществляться регулярно. Так можно будет быстрее заметить отклонения от норм и повлиять на показатели, пока гормональный дисбаланс не вызвал серьезные проблемы со здоровьем.
Но существуют определенные обстоятельства, при которых тест следует выполнять внепланово и незамедлительно. Так, когда сдавать биоматериал на эстрадиол необходимо обязательно? Вескими основаниями для исследования являются:
- подозрение на развитие онкологических процессов (доброкачественных или злокачественных) в тканях органов репродуктивной системы (рака яичников, поликистоза и др.);
- сбои в работе половой сферы у обоих полов;
- изменения в менструальном цикле – частые задержки или полное отсутствие месячных в течение нескольких циклов и др.;
- задержка развития половой сферы у мальчиков и девочек;
- проблемы с овуляцией;
- невозможность зачатия;
- беспричинные межменструальные выделения из влагалища, либо подозрительные маточные кровотечения;
- появление симптомов ПМС, которых раньше не наблюдалось, либо их усиление без видимых на то причин;
- невоспалительные патологии влагалища или подозрение на наличие таковых.
Это еще не весь список ситуаций, когда необходимо обязательно сдавать кровь на эстрадиол. В него также можно включить:
- планирование беременности;
- необходимость выяснения причин неспособности яйцеклетки или сперматозоидов к оплодотворению;
- подозрение на дефицит других половых гормонов;
- аномальную растительность на лице и теле у женщин по мужскому типу;
- изменение фигуры: у женщин наблюдается приобретение мужских черт, у мужчин – женских;
- склонность к частым переломам или вывихам.
Когда сдают кровь на анализ?
Когда сдают кровь на эстрадиол? Для мужчин период забора материала не важен – этот процесс может проводиться в любой день
Но важно учитывать, что происходить это должно в первой половине дня. Желательно, в интервале между 8 и 11 часами утра. На какой день цикла следует отправляться в лабораторию, однозначно сказать едва ли можно
Однако врачи советуют делать это приблизительно на 3-5 день МЦ. Исходя из этого, точную дату сдачи крови женщина должна рассчитать либо сама, либо вместе со своим гинекологом
На какой день цикла следует отправляться в лабораторию, однозначно сказать едва ли можно. Однако врачи советуют делать это приблизительно на 3-5 день МЦ. Исходя из этого, точную дату сдачи крови женщина должна рассчитать либо сама, либо вместе со своим гинекологом.
Особенности подготовки
Подготовиться к процессу забора крови нетрудно. Для этого необходимо на протяжении нескольких дней:
- не курить, и не употреблять спиртное;
- не принимать никаких гормональных препаратов;
- не употреблять в пищу жирное мясо и рыбу;
- не есть жареную и высококалорийную пищу.
На показатели гормона могут повлиять и некоторые инструментальные диагностические и терапевтические процедуры. По этой причине посещение рентгеновского или физкабинета должны быть отложены на некоторое время. Если же манипуляция уже была выполнена, тогда дата проведения анализа переносится на другой день.
В день исследования запрещено завтракать. Пить можно только негазированную чистую воду.
Перед тем как сдавать биоматериал, рекомендуется немного посидеть и отдохнуть. Физическая нагрузка может исказить результаты исследований, вследствие чего они могут показать недостаток или переизбыток эстрадиола.