SQLITE NOT INSTALLED
Нефрогенный несахарный диабет
В основе развития ННД лежит резистентность почек к действию АДГ, поэтому применение десмопрессина пациентами с данным заболеванием неэффективно. Первоочередная задача лечения ННД – обеспечить поступление достаточного количества воды в организм, особенно маленьким детям, не имеющим возможность взять воду самостоятельно.
В отношении детей грудного возраста следует отдавать предпочтение естественному вскармливанию, поскольку грудное молоко создает меньшую осмотическую нагрузку. С учетом неспособности маленького ребенка реагировать на наличие жажды каким-либо специфическим образом грудным детям и детям до 3 лет следует давать воду каждые 2 часа как днем, так и ночью. У детей данной возрастной группы потребление больших объемов жидкости может усиливать физиологический желудочно-пищеводный рефлюкс, что в свою очередь может потребовать соответствующего лечения. Необходимо тщательно следить за аппетитом детей с ННД и темпами их физического развития .
Определенные изменения в пищевом рационе ведут к уменьшению водной нагрузки на почки, что особенно важно для пациентов с ННД. Детям с НД рекомендуется диета с пониженным содержанием натрия и белка
Ограничение потребления соли до 100 мЭкв/сут (2,3 г натрия) и белка до 2 г/кг/сут может приводить к значимому уменьшению полиурии. Однако диету с подобными ограничениями достаточно сложно поддерживать в течение длительного времени. Кроме того, детям белки необходимы для роста и развития организма, поэтому для них целесообразно строже ограничивать потребление соли . Для предотвращения развития дилатации и дисфункции мочевого пузыря всем пациентам с выраженной полиурией следует рекомендовать частое «двойное» мочеиспускание (т. е. после мочеиспускания необходимо подождать несколько минут, а затем попробовать еще раз опорожнить мочевой пузырь полностью).
Диета с пониженным содержанием натрия в сочетании с приемом тиазидных диуретиков парадоксальным образом ведет к уменьшению полиурии. Считается, что при таком подходе происходит выведение натрия, сопровождающееся уменьшением объема экстрацеллюлярной жидкости, снижением скорости клубочковой фильтрации и усилением реабсорбции натрия и воды в проксимальном отделе канальцев . Применяют тиазиды в следующих дозировках: хлортиазид – 30 мг/кг/сут (или 1 г/м2/сут) внутрь в 3 приема; гидрохлортиазид – 3 мг/кг/сут (или 0,1 г/м2/сут) внутрь в 3 приема. Эффективной представляется комбинация гидрохлортиазида (3 мг/кг/сут) с калийсберегающим диуретиком амилоридом (0,3мг/кг/сут); препараты принимаются внутрь 3 раза в день, вначале амилорид, через 2–3 часа гидрохлортиазид. Этот способ позволяет обходиться без добавления калия к пище и почти не вызывает отдаленных побочных реакций .
В настоящее время существует комбинированный препарат Модуретик, в состав которого входят амилорид (5 мг) и гидрохлортиазид (50 мг), однако безопасность его применения для детей изучена еще недостаточно.
Ингибиторы циклооксигеназы (ЦОГ), как неспецифические, например индометацин, так и специфические ингибиторы ЦОГ-2, например нимесулид, могут значимо уменьшать объем диуреза. Индометацин назначают в дозах 1,5–3,0 мг/кг массы тела. Длительное применение препарата может вызывать серьезные побочные эффекты со стороны почек и желудочно-кишечного тракта.
Последние годы при лечении ННД чаще применяются селективные ингибиторы ЦОГ-2 – нимесулид в дозе 1,5 мг/кг в сочетании с тиазидными диуретиками в вышеуказанных дозах .
Причины несахарного диабета
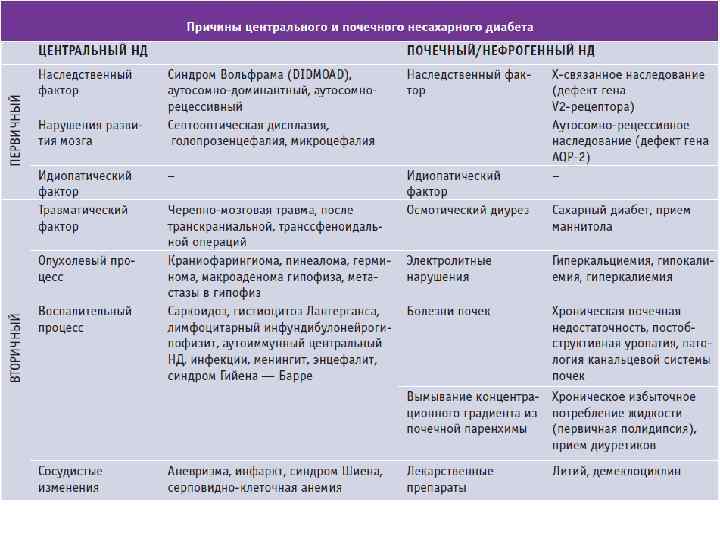
Причины центрального несахарного диабетаПоражения головного мозга:
- опухоли гипофиза или гипоталамуса
- осложнения после операций на головном мозге
- сифилис
- иногда развивается после перенесенных инфекций: ОРВИ, грипп и других
- энцефалит (воспаление головного мозга)
- травмы черепа и головного мозга
- нарушение кровоснабжения гипоталамуса или гипофиза
- метастазы злокачественных новообразований в головной мозг, которые влияют на работу гипофиза или гипоталамуса
- недуг может быть врожденным
Причины почечного несахарного диабета
- заболевание может быть врожденным (наиболее частая причина)
- недуг иногда вызывается некоторыми состояниями или заболеваниями, при которых повреждается мозговое вещество почки или мочевые канальцы нефрона.
- анемия редкой формы (серповидно-клеточная)
- поликистоз (множественные кисты) или амилоидоз (отложение в ткани амилоида) почек
- хроническая почечная недостаточность
- повышение калия или понижение кальция в крови
- прием лекарственных препаратов, которые действуют на ткань почки токсически (например, Литий, Амфотерицин В, Демеклоцилин)
- иногда возникает у ослабленных больных или в пожилом возрасте Однако в 30% случаев причина несахарного диабета так и остается невыясненной. Поскольку все проведенные исследования не выявляют никакого заболевания или фактора, которые могли бы привести к развитию этого недуга.
Лечение диабетической ретинопатии
Если диагностирована первая стадия, то есть непролиферативная ретинопатия, то обычно назначается медикаментозное лечение препаратами, уменьшающими ломкость сосудов — ангиопротекторами
В это время очень важно строго придерживаться назначенной схемы инсулинотерапии. При диабетической ретинопатии также необходима определенная диета, включающая продукты с большим содержанием витаминов группы B, Р, Е, А, а также прием аскорбиновой кислоты и антиоксидантов
При этом из рациона следует исключить животные жиры и быстрые углеводы. Обязательно регулярно проводить контрольные замеры уровня сахара в крови, чтобы не допустить длительной гипергликемии.
Если врач обнаружит у больного препролиферативную ретинопатию или пролиферативную, при которых наблюдается неоваскуляризация, кровоизлияния, развивается отек макулы и прочие поражения глазного дна, то назначается хирургическое лечение при отсутствии противопоказаний. Один из эффективных способов приостановить прогрессирование заболевания — лазерная коагуляция сетчатки. Эта процедура позволяет обойтись без разреза глазного яблока и наименее травматична.
Коагуляция проводится амбулаторно и занимает всего 15-20 минут под местной анестезией. Операция легко переносится пациентами разного возраста и не оказывает негативного влияния на состояние сердца, сосудов и других органов. Суть ее в следующем: луч лазера резко повышает температуру тканей, что вызывает их свертывание — коагуляцию. Происходит «приваривание» сетчатки к сосудистой оболочке органов зрения в слабых местах и вокруг разрывов, вследствие чего возникает их прочная связь. Таким образом удается остановить процесс разрастания новых сосудов, убрать уже разросшиеся капилляры, уменьшить макулярный отек.
При сильных нарушениях в глазных структурах может быть назначена витрэктомия — удаление части и целого стекловидного тела, вместо которого в глаз вводится специальное вещество. Процедура позволяет восстановить оптические функции и существенно повысить качество зрения. Стекловидное тело отделяется и высасывается через проколы, удаляются патологически измененные ткани, вызывающие натяжение сетчатки, а затем освободившееся пространство в глазном яблоке наполняют каким-либо составом — это могут быть пузырьки газа и силиконовое масло, солевые растворы, специальные синтетические полимеры. После того, как поверхность сетчатой оболочки таким образом будет очищена, ее расправляют и накладывают на сосудистую — так, как это должно быть правильно анатомически. Далее офтальмохирург проводит лазерную коагуляцию сетчатки — укрепление поврежденных участков лазером для надежного соединения с сосудистой оболочкой. Эта процедура минимально травматична и позволяет сохранить зрительные функции, избавить пациента от негативных симптомов, приостановив прогрессирование диабетической ретинопатии.
На основе вышесказанного можно сделать вывод: первые заметные признаки сахарного диабета проявляются уже на развитых стадиях, и тогда лечение будет довольно затруднено. При наличии заболевания следует регулярно проходить профилактические осмотры у врача, придерживаться правильного питания, соблюдать назначенную схему инсулинотерапии. При бережном отношении к своему здоровью его удастся сохранить как можно дольше даже при наличии сахарного диабета.
Диагностика и лечение
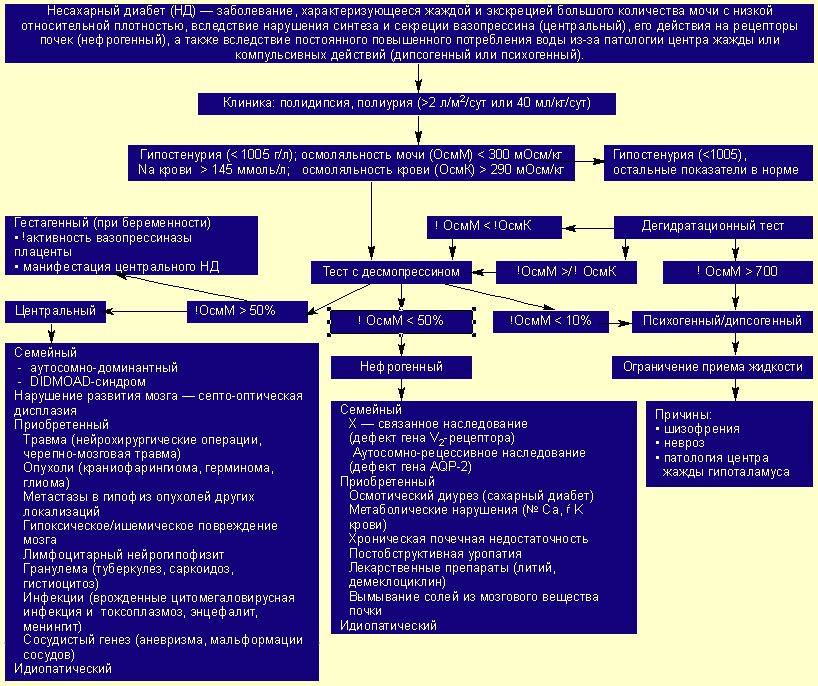
Для диагностики несахарного диабета в нашей клинике используется три метода:
- Тест на полиурию. С его помощью измеряется суточный объем мочи (норма 3 литра) и ее плотность.
- Тест с сухоедением. В ходе исследования пациенту запрещается употреблять жидкость на протяжении 8 часов. Диагноз «Несахарный диабет» подтверждается при выполнении двух обстоятельств: вес пациента резко снизился; плотность мочи не превысила отметку в 300 мосм/л.
- Дифференциальный метод. Он предполагает постановку диагноза путем исключения других заболеваний с похожей симптоматикой: инсулинозависимая форма диабета, заболевание почек, расстройства на нервной почве, опухоль в гипоталамо-гипофизарной части мозга.
Чтобы лечение заболевания было наиболее эффективным, важно устранить причину его возникновения. После этого специалист клиники назначает лекарственные препараты, учитывая разновидность болезни
В основном применяется заместительная терапия — введение в организм аналогов вазопрессина.
Хирургическое вмешательство показано при наличии опухоли гипофиза.
Наряду с приемом препаратов пациенту необходимо соблюдать особую диетотерапию.
Популярные вопросы
Какой диеты придерживаться при заболевании?
Ответ: Правила питания при данной болезни направлены на уменьшение чувства жажды и количества мочеиспусканий. Поэтому пациентам рекомендуется придерживаться лечебной диеты №7, 10 и 15 (частично).
Общие рекомендации:
- Употреблять большое количество свежих овощей, кисло-сладких фруктов и ягод (яблоки, цитрусовые, красная смородина, ежевика).
- Дополнительно может быть назначен прием витаминов А, В, С.
- Ограничить количество белков (не более 60-0 гр. в день) и соли (до 4-5 гр.). Еда готовится без добавления соли. Допускается немного подсаливать уже готовые блюда.
- Из пряностей под запретом любой перец, уксус, горчица.
Является ли несахарный диабет наследственным заболеванием?
Ответ: Нет, но он может быть частью генетической мутации на фоне аутосомно-рецессивных синдромов, которые передаются от родителей к детям. Например, заболевание часто развивается при болезни Вольфрама.
Можно ли вылечить его полностью?
Ответ: К сожалению, вылечить несахарный диабет полностью возможно только в малом количестве случаев путем устранения причины его появления. Но исследования в данном направлении не прекращаются, и возможно в ближайшее время появится новое лекарство, которое позволит забыть о болезни раз и навсегда.
Всегда ли назначается гормональное лечение?
Ответ: Нет, гормональное лечение — это один из методов, который назначается эндокринологом с учетом результатов анализов и индивидуальных особенностей организма каждого пациента.
Что такое гистиоцитоз и как он связан с несахарным диабетом?
Ответ: Гистиоцитоз — общее название группы редких заболеваний, повреждающих мозг, причина возникновения которых до конца не выяснена. Характерным признаком является активное размножение иммунных клеток, которые затем формируются в воспалительные узелки в разных органах.
Встречается заболевание крайне редко: 1-5 случаев на миллион. А несахарный диабет развивается у 20% больных. Причина — гистиоцитарная инфильтрация в зоне гипоталамуса.
Патогенез и патологическая анатомия
Микропрепарат надзрительного ядра гипоталамуса (генуинный несахарный диабет). Выражена дистрофия и деструкция нейросекреторных клеток (указаны стрелками). Окраска крезил-виолетом по Нисслю; X 500.
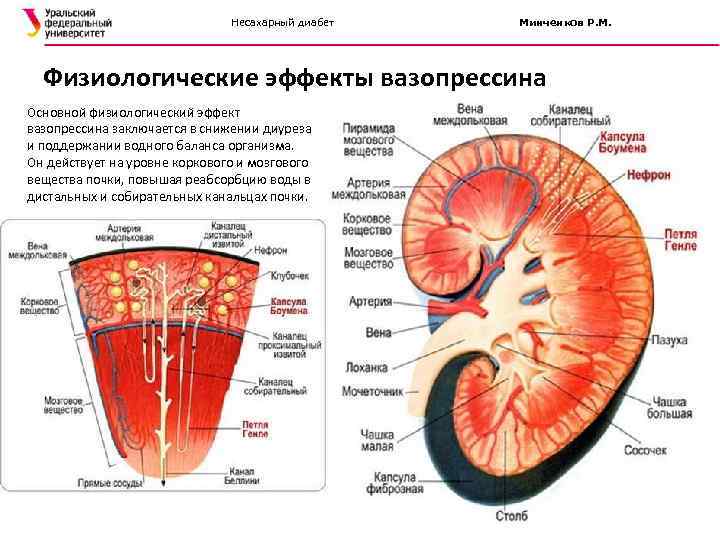
Развитие центральной формы Д. н. связано с недостаточностью вазопрессина, обладающего антидиуретическим действием. Наиболее часто нарушены синтез и (или) секреция вазопрессина нейронами супраоптического (надзрительного) ядра гипоталамуса с последующим недостаточным поступлением его в заднюю долю гипофиза и оттуда в кровь. Возможно также изолированное нарушение транспорта вазопрессина через гипоталамо-гипофизарный тракт и заднюю долю гипофиза. Изредка Д. н. развивается в результате отсутствия реакции на вазопрессин канальцевого аппарата почки. Нефрогенный вазопрессинрезистентиый Д. н. характеризуется нечувствительностью почек к действию вазопрессина и непроницаемостью дистального нефрона для воды. Биохимически отмечается недостаточная продукция циклического 3’5’АМФ в эпителии канальцев дистального нефрона.
Д. н. возникает при сохранении деятельности передней доли гипофиза, обеспечивающей достаточную продукцию кортизола, который тормозит выделение в кровь вазопрессина и уменьшает чувствительность почек к его действию. Возникновение полиурии (см.) при Д. н. связано с недостаточностью вазопрессина, приводящей к резкому снижению реабсорбции воды в дистальном отделе канальцев почек вследствие уменьшения проницаемости межклеточного вещества. Полидипсия (см.) развивается вторично в результате выведения больших количеств воды и предупреждает развитие дегидратации организма.
Центральная форма Д. н. возникает в результате повреждения супраоптических ядер гипоталамуса, секретирующих вазопрессин, супраоптико-гипофизарного тракта, задней доли гипофиза. В эксперименте его получают разрушением или удалением любого из этих отделов. Макроскопически гипоталамус при первичном Д. н. не изменен, гистол, изменений может также не быть, но обычно при первичном Д. н. клетки супраоптических ядер подвергаются дистрофии и деструкции (рис.), наблюдается их деформация с деструкцией базофильного вещества (субстанции Ниссля) до полного ее исчезновения. Ядра клеток сморщены или лизированы, клетки не содержат нейросекрета, т. е. связанного с белком-носителем антидиуретического гормона; иногда наблюдается пролиферация астроцитов в зоне супраоптических ядер. В паравентрикулярных ядрах изменения выражены слабее. В нейрогипофизе могут определяться кисты, нейросекрета он не содержит; таким образом речь идет об абсолютной недостаточности антидиуретического гормона. Аденогипофиз не изменен. Со стороны остальных органов изменений не отмечается.
Д. н. может наблюдаться при относительной недостаточности вазопрессина, связанной с повышением инактивации гормона в печени. В этих случаях в печени имеется картина хрон, гепатита, природа к-рого, по Ричардсу и Слоперу (М. Richards, J. Sloper, 1969), имеет аутоиммунный характер.
Вторичный нефрогенный Д. н. может развиться в результате интерстициального нефрита с фиброзом мозгового слоя почек, поликистоза почек или врожденного гидронефроза. Фолконер (D. Falconer, 1964) с соавт, и Наик (D. Naik, 1970) описали наследственный нефрогенный Д. н. у 3 генотипов мышей. Он характеризуется олигосиндактилией, маленькими почками, малым нефроном и накоплением белковых масс в эпителии дистальных канальцев; юкстагломерулярный индекс у них изменен. Супраоптические ядра гипертрофированы, отмечается гипертрофия всех отделов гипофиза. Клубочковая зона коры Надпочечников уменьшена.
При нефрогенном вазопрессинрезистентном Д. н. макроскопически почки не изменены, иногда расширены почечные лоханки. Микроскопических изменений также может не быть. В отдельных случаях наблюдается дилатация собирательных трубок и кисты в мозговом веществе; при этом супраоптические ядра обычно не изменены, редко гипертрофированы; продукция и секреция вазопрессина не изменены и даже повышены.
Что провоцирует / Причины Несахарного диабета у детей:
Несахарный диабет у ребенка относят к идиопатическим. Начаться он может в любом возрасте. При идиопатической форме недостаточность антидиуретического гормона зависит от дисфункции гипоталамо-гипофизарной оси. Предполагают, что в этой области есть врожденный биохимический дефект, который проявляется симптомами, если на организм влияют неблагоприятные факторы внешней среды.
Несахарный диабет у детей может иметь посттравматическую этиологию. Он может возникнуть как результат повреждений, которые происходят выше стебля гипофиза при травме черепа с переломом основания черепа и разрывом стебля гипофиза или после нейрохирургических операций и манипуляций.
Перманентная полиурия может появиться спустя большой срок после получения травмы – 1-2 года. В таких случаях врачи выясняют состояние ребенка за это время, пытаются найти короткие сроки, когда могли проявляться типичные симптомы. Такая причина несахарного диабета как случайные травмы черепа бывает крайне редко.
Причиной абсолютной недостаточности антидуиретического гормона может быть поражение нейрогипофиза любой из перечисленных причин:
- гистиоцитоз
- опухоли над турецким седлом и в области перекреста зрительного нерва
- перелом основания черепа, оперативное вмешательство
- инфекции (туберкулёз, энцефалит)
- синдром Вольфрама
- наследственные формы
В медпрактике бывает много случаев, когда точная причина абсолютной недостаточности антидуиретического гормона остается неопределенной, и потому несахарный диабет у детей относят к идиопатической форме. Но перед этим нужно повторно обследовать ребенка, может быть, несколько раз. Потому что у ½ больных морфологически видимые изменения гипоталамуса или гипофиза вследствие развития объёмного процесса появляются лишь по прошествии одного года после первых проявлений болезни, а у четверти больных детей такие изменения могут проявиться только спустя 4 года.
Есть особая форма несахарного диабета у подростков и детей, при которой существует резистентность к антидуиретическому гормону, что считается относительной нехваткой гормона. Болезнь не связана с недостаточной выработкой вазопрессина или его повышенным разрушением, а возникает вследствие врождённой нечувствительности почечных рецепторов к нему.
Стадии и стадии заболевания
Клиническая картина несахарного диабета подразумевает классификацию данного заболевания исходя из степени тяжести без коррекции лекарственными средствами:
- для легкой степени заболевания свойственно увеличения суточного объема мочи до 6-8 л;
- средняя степень данной патологии характеризуется выделением суточной мочи в объеме 8-14 л;
- тяжелая степень несахарного диабета сопровождается выделенной суточной мочой в объеме более 14 л.
При применении медикаментозной терапии выделяют следующие степени заболевания:
- компенсаторная стадия: характеризуется отсутствием симптомов жажды и увеличением объема суточной мочи;
- стадия субкомпенсации: проявляется наличием полиурии и периодическим появлением чувства жажды;
- во время стадии декомпенсации присутствует постоянное чувство жажды и полиурия, даже на фоне терапии.
НЕсахарный диабет. Диабет с нормальным сахаром крови
29.08.201411:43
Да, среди эндокринных заболеваний встречается и такое – НЕсахарный диабет. Специально выделяю «НЕ» большими буквами, чтобы было понятно, что это заболевание не связано с повышением сахара в крови!, но имеет симптомы диабета.Объясню в чём суть: у человека есть признаки диабета, а сахар крови нормальный, есть жажда (повышенная потребность в жидкости), полидипсия (человек может выпить от 4 до 20 и более литров жидкости в день!), есть учащенное обильное мочеиспускание – полиурия (в том числе и ночная, выделяется очень много «осветлённой» мочи), при этом может быть похудение, слабость, головная боль и другие признаки, ухудшение состояния усиливается ограничением жидкости! и может угрожать гиперосмолярной комой.А связано это заболевание с нарушение работы гормона (или его рецептора), регулирующего обмен в организме воды и электролитов (натрия, калия, хлора и др) —антидиуретического гормона (АДГ)!Вырабатывается АДГ в головном мозге, точнее в гипоталамусе, и причин для нарушения его может быть много. В первую очередь, конечно, исключают опухоли. Не менее частой причиной являются воспаления (например, гриппозный энцефалит).АДГ регулирует, чтобы воды в организме всегда было достаточно. При малейшей угрозе обезвоживания гормон задерживает мочеотделение, буквально «выжимая» воду из почечных канальцев и заставляя их вернуть жидкость в организм. Когда по каким-либо причинам гипоталамус вырабатывает мало АДГ или того хуже — совсем прекращает его производить, развивается несахарный диабет. Гораздо реже причиной несахарного диабета является нечувствительность рецепторов почек к АДГ.Диагностировать НЕсахарный диабет бывает иногда непросто, несмотря на его яркую симптоматику: если нарушение АДГ частичное!, признаки заболевания бывают сглажены. И, к сожалению, в России пока не определяется уровень АДГ в крови, поэтому используются дополнительные (косвенные) способы постановки диагноза. Во-первых, сдаётся обычный общий анализ мочи: так как при несахарном диабете снижается работа почек, выраженная в виде снижения плотности мочи ниже 1005 г/л. Для того чтобы понять, что плотность мочи остаётся низкой весь день – сдают анализ мочи по Зимницкому: определяют количество выделенной мочи и плотность каждые 3 часа в течение суток! (всего 8 порций мочи).В норме этот анализ трактуется так: объём выделенной в сутки мочи не превышает 3 литра, плотность её 1003-1030, соотношение дневного и ночного диуреза – 2:1, а соотношение выпитого и выделенного 100 % на 50(80)%, осмолярность мочи более 300 мосм/кг. Осмолярность мочи вычисляется расчётным способом по формуле: (уд.вес мочи – 1000)*33.3 .Во-вторых по биохимическому анализу крови считается осмоляльность крови по формуле: 2*натрия + 2*калия + сахар натощак(ммоль\л) + мочевина. При несахарном диабете осомлярность плазмы повышена (то есть кровь больного очень «концентрирована» солями, почему и возникает жажда), выше 292 мосм\л, кроме этого может быть повышена концентрация натрия – более 145 нмоль\л! Поэтому при заборе крови на биохимический анализ берутся – натрий, калий, мочевина, креатинин, сахар, общий белок, кальций ионизированный, для дополнительной диагностики берут ещё альдостерон, паратгормон.Подсчитывается дополнительно СКФ (скорость клубочковой фильтрации, мл/мин).Иногда точно установить диагноз несахарного диабета амбулаторно бывает сложно, даже по этим анализам и вычислениям, поэтому требуется госпитализация в стационар с проведением пробы с сухоедением или пробы с Минирином. Эти пробы помогают точнее установить не только наличие несахарного диабета, но и его причину. Обязательно поводится МРТ гипофиза.Несахарный диабет может иметь «преходящий» характер, например развиться при беременности (и отступить с её разрешением), или у детей до 1 года жизни (функциональный несахарный диабет).Лечение несахарного диабета определяется той формой диабета, которая будет выявлена: центральная – нарушение выработки АДГ в головном мозге, или почечная (нарушение чувствительности к нормальному АДГ в почках – встречается реже!).Лечение проводится достаточно успешно под контролем плотности мочи и электролитов крови, естественно по самочувствию (препаратами — Минирин, Пресайнекс, Адиуретин, Десмопрессин-при центральном, Гипотиазид при нефрогенном несахарном диабете).При свободном доступе к воде, правильном подборе препарата, у детей с несахарным диабетом не возникает проблем с развитием как соматическим, так и умственным, а у взрослых течение заболевания не отражается на вынашивании беременности, практически не приводит к осложнениям на внутренние органы.
Просмотров:30006
Осложнения несахарного диабета
Первые осложнения при несахарном диабете развиваются в случае прекращения приема жидкости пациентом. Это становится причиной обезвоживания организма, а также снижения массы тела и сопровождается быстрой утомляемостью, головной болью, общей слабостью и повышением температуры тела.
При обильном питье большого количества жидкости пациенты отмечают ощущение растяжения желудка, кроме этого растягивается мочевой пузырь и почечные лоханки. Кожные покровы больных становятся сухими. При длительном сохранении перечисленных симптомов могут возникнуть психические расстройства и случиться приступ коллапса.
В раннем детском возрасте, в частности у новорожденных, в начале заболевания возникает необъяснимая рвота, неврологические нарушения и повышение температуры тела. В старшем возрасте появляется энурез.
При отсутствии компетентной и грамотной медицинской помощи к совокупности симптомов присоединяются другие осложнения. Происходит дисфункция сердечнососудистой системы, которая проявляется аритмией и понижением артериального давления. Страдает нервная система, у пациентов отмечаются неврозы, повышенная утомляемость, депрессии, бессонницы. У мужчин снижается либидо, у женщин наблюдаются нарушения ритма менструации. Помимо всего прочего данная патология существенно влияет на распорядок и качество жизни больного. Высокий риск развития сопутствующих заболеваний верхних дыхательных путей в связи с частым питьем холодной жидкости.
3.Диагностика болезни
Чтобы диагностировать нейрогенный несахарный диабет, врач проведет ряд исследований и тестов. Среди них – анализ мочи и анализ крови. Анализ мочи нужен для проверки низкой концентрации солей в моче. Тест на ограничение воды, как правило, делается в стационаре. На какое-то время ограничивается употребление жидкости, и после этого проверяется работа почек и качество мочи. Анализ крови покажет концентрацию в плазме натрия. Обычно анализ крови делается несколько раз каждый два часа. Еще один вариант диагностики – искусственное введение гормона вазопрессина в организм. После этого снова делается анализ крови и мочи, чтобы проверить, есть ли ответная реакция на гормон.
Симптоматика заболевания
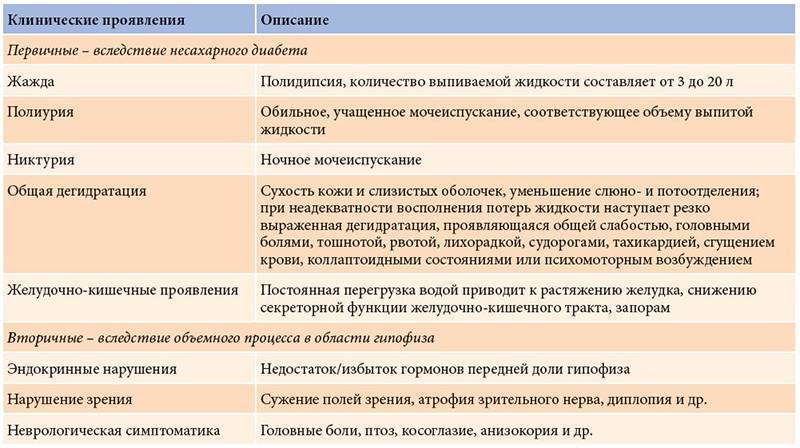
Несахарный диабет проявляет себя следующими симптомами:
- Объем мочи на ранней стадии увеличивается до 5-6 литров, а позднее до 20.
- Пациенты постоянно испытывают жажду, выпивая за сутки такой же объем жидкости. При этом отдают предпочтение ледяной воде.
- Частые позывы, в том числе ночные, являются причиной недосыпов, беспричинной раздражительности, быстрой утомляемости.
- Увеличение объемов поступающей жидкости способствует тому, что желудок растягивается и опускается.
- Наблюдается уменьшение аппетита, что приводит к потере веса.
- Артериальное давление падает, а ритм сердца учащается.
- Отделение слюны уменьшается.
- Появляются головные боли.
- Кожа становится сухой.
У мужчин несахарный диабет проявляется также снижением полового влечения, у женщин — нарушением менструального цикла, бесплодием, самопроизвольными выкидышами.
О наличии несахарного диабета у малышей до года сообщат следующие признаки:
- Даже при отсутствии жажды ребенок просит воду и отказывает от грудного молока.
- Нарушение тургора (кожа медленно возвращается в исходное положение, если ее собрать в складку).
- Происходит частое мочеиспускание большими порциями.
- Происходят резкие скачки температуры.
- Малыш становится беспокойным.
- Происходит быстрая потеря веса.
- Появляется рвота.
- Нет слез.
Этиология
Причиной центральной формы Д. н. могут являться различные деструктивные патол, процессы, локализующиеся в гипоталамусе и гипофизе: первичные или метастатические опухоли, воспалительные процессы и инфекционные гранулемы (напр., сифилитическая гумма), последствия травмы, радиационного воздействия, сосудистые поражения, ксантоматоз, лимфогранулематоз, саркоидоз, миелоидный лейкоз. Примерно у половины больных установить причину заболевания не удается, и такую форму Д. н. называют идиопатической или генуинной.
Воспалительные процессы в диэнцефальной области (см. Гипоталамические синдромы), обусловливающие Д. и., могут развиваться в результате острых респираторных заболеваний, хрон, очаговой инфекции, а также при туберкулезе, брюшном, сыпном и возвратном тифе, скарлатине, коклюше, малярии, бруцеллезе, послеродовой септицемии, пневмонии.
У детей причиной Д. н., особенно в раннем возрасте, чаще являются дефекты эмбрионального развития гипоталамуса или генетические нарушения; наследственная передача в таких случаях идет по доминантному типу.
Нефрогенный вазопрессинрезистентный Д. н.— редкое врожденное наследственное семейное заболевание, сцепленное с полом; возможно, связано с повреждением X-хромосомы.