SQLITE NOT INSTALLED
Обменная карта
Анамнез (от греч
аnamnesis – воспоминание) – это особенности медицинской биографии пациентки, которую она излагает на основе активного расспроса врача, так как важно фиксировать определенные факты, имеющие значение для данной клинической ситуации, чтобы прогнозировать и проводить соответствующую профилактику осложнений беременности
ОАА – отягощенный акушерский анамнез – это наличие в прошлом различных осложнений, связанных с беременностью и родами, таких, как самопроизвольные выкидыши, аборты, преждевременные роды, кровотечения в родах, рождение ребенка с пороками развития, оперативное родоразрешение. Например, преждевременные роды в анамнезе будут служить основанием для более тщательного контроля за состоянием шейки матки, тонуса матки у беременной, так как риск невынашивания беременности в данном случае повышен.
При наличии серьезных осложнений, которые с высокой степенью вероятности могут сыграть существенную роль при ведении данной беременности (например, мертворождение), врач может написать диагноз КОАА (то есть крайне отягощенный акушерский анамнез), тем самым подчеркивая важность самого пристального внимания к пациентке. ОГА – отягощенный гинекологический анамнез – указывает на наличие в прошлом гинекологических заболеваний (воспалительных процессов матки и придатков, нарушений менструальной функции, миомы матки), так как данная патология также может оказать значительное негативное влияние на течение беременности и родов
ОГА – отягощенный гинекологический анамнез – указывает на наличие в прошлом гинекологических заболеваний (воспалительных процессов матки и придатков, нарушений менструальной функции, миомы матки), так как данная патология также может оказать значительное негативное влияние на течение беременности и родов.
Menses – менструация, дата начала последней менструации важна для определения срока беременности и даты родов.
https://youtube.com/watch?v=X4fy3TMFaD8
ПДР – предполагаемая дата родов.
Per vias naturales – роды через естественные родовые пути, указывается в разделе обменной карты, посвященном прогнозу родов. Данная запись означает, что в течение беременности у будущей мамы нет показаний для оперативного родоразрешения, но данные показания могут появиться в процессе родов (например, развитие гипоксии плода, слабость родовой деятельности).
ЭГП – экстрагенитальная патология – наличие заболеваний, не связанных с гинекологической сферой. Несмотря на то, что экстрагенитальная патология не затрагивает половые органы, она может оказать существенное значение на течение беременности и родов, так как при возрастании нагрузки на организм будущей мамы течение заболевания может ухудшиться.
Что такое кардиотокография плода?
Женщине, получившей в ЖК направление на КТГ, не стоит беспокоиться, что это исследование при беременности может каким-то образом навредить малышу. Это абсолютно безболезненная и безвредная процедура, предназначенная для регистрации сердечной деятельности плода и маточных сокращений в динамике. Для КТГ-исследования используются такое совмещение диагностических методик, как фонокардиография одновременно с доплерометрией.
Кардиотокограф
Что показывает?
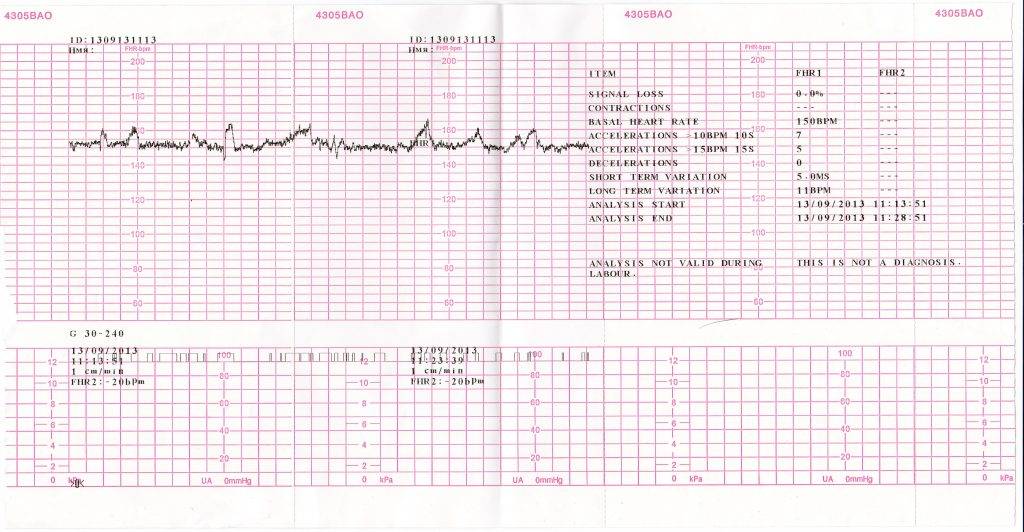
Во время КТГ сердечная функция младенца регистрируется УЗ-датчиком с частотой 1,5-2 МГц. Полученные данные отображаются посредством цифрового, звукового и светового сигналов, а также графически – на диаграммной бумаге.
Итог кардиотокографии представлен двумя графиками:
- тахограммой, отражающей частоту сердцебиений плода;
- гистерограммой, фиксирующей интенсивность маточных сокращений.
Обобщая цель исследования, можно сказать, что КТГ показывает, как сократительная деятельность матки влияет на плацентарное кровоснабжение. На основе обретенных при КТГ данных подбирается наиболее адекватная стратегия ведения родов.
На каком сроке делают?
Время, когда делают КТГ при беременности, иногда коррелирует с обстоятельствами, сопровождающими гестационный период. Самый распространенный срок, на каком делают КТГ плода, – 32 неделя беременности. Исследование дает возможность своевременно назначить необходимую терапию при подтверждении патологических состояний.
Ряд специалистов считает, что успешное проведение КТГ (с получением достоверных результатов) ранее 32 недель беременности технически невозможно. Но при подозрении на различные патологии врачи назначают исследование, когда срок составляет 28 недель, и выполняют повторные КТГ вплоть до родов и даже во время родовой деятельности.
В каких случаях назначают?
Сегодня КТГ – это такое пренатальное исследование, которое входит в перечень стандартных методов мониторинга внутриутробного развития, то есть оно проводится у всех беременных. Выше было отмечено, на какой неделе беременности делают КТГ плода планово – на 32-й. Раньше, то есть с 28 недели КТГ может быть назначено, если:
- существует угроза преждевременного родоразрешения;
- наблюдаются патологии в развитии плаценты;
- плод неактивен;
- обнаружено обвитие плода пуповиной;
- у матери имеются хронические заболевания или отягощенный акушерский анамнез.
Дополнительная процедура может потребоваться при сомнительных результатах предыдущей КТГ.
Как проводится?
Узнав, как делается КТГ при беременности, женщины избавляются от напрасных волнений и ожидают процедуры, словно первой встречи с малышом, так как в процессе исследования будут отчетливо слышны удары его сердца. Общие характеристики:
- Процедура КТГ при беременности проводится при помощи специального аппарата с двумя датчиками, оснащенными ремешками.
- При помощи ремешков датчики закрепляются на животе беременной, один из них фиксирует ЧСС ребенка, другой реагирует на тонус матки.
- Работа тахографа транслируется через встроенный в аппаратуру динамик, поэтому сердцебиение малыша передается очень громко.
В большинстве поликлиник КТГ проходит на старом оборудовании, не реагирующим на движения плода, женщина должна самостоятельно следить за появлением его активности, нажимая на особую кнопочку. Зачастую это провоцирует получение искаженных результатов, так как будущая мама может не заметить слабого шевеления или не успеть нажать на кнопку.
Процедура КТГ
Более современное оборудование само фиксирует шевеления плода и автоматически регистрируют необходимые данные. Женщине остается только спокойно лежать на боку.
Сколько длится по времени?
Несмотря на то, что в процессе КТГ-исследования от женщины не требуется приложения каких-либо усилий, многих из них беспокоит, сколько длится эта процедура по времени. Это зависит от успешности получения данных, для чего может потребоваться как 30 минут, так и 60. Поскольку для оценки клинической картины важны показатели в динамике, часто приходится подолгу ожидать шевелений плода и даже побуждать его к активности, если окажется, что малыш уснул. Предугадать поведение младенца внутри утробы невозможно, поэтому, сколько будет делаться КТГ по времени – чаще всего зависит именно от его поведения.
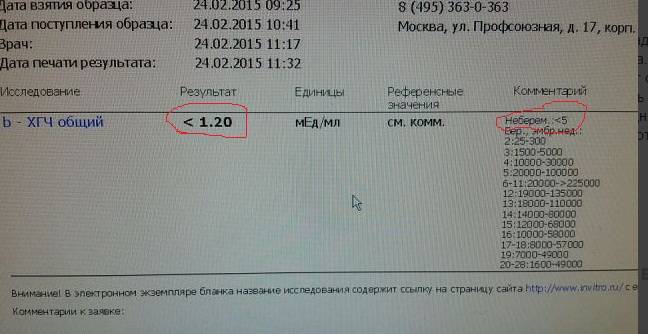
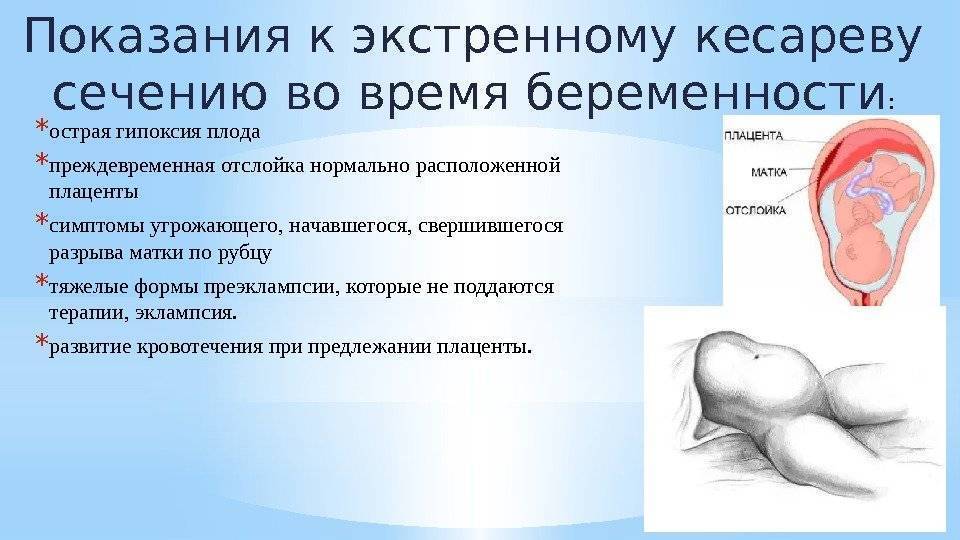
Диагноз ога при беременности
Первобеременная 29 лет поступила в Перинатальный центр Педиатрического Государственного медицинского университета в экстренном порядке с диагнозом: Беременность 27 недель. Угрожающие преждевременные роды. Дихориальная диамниотическая двойня. ОГА. Хронический тонзиллит, ремиссия. Хронический цистит, ремиссия.
Гинекологический анамнез: Менструации с 13 лет, через 25 – 45 дней, не регулярные, по 5 дней, умеренно болезненные, не обильные. Половая жизнь с 16 лет , в браке с 18 лет.
Гинекологические заболевания. Синдром поликистозных яичников. Длительное первичное бесплодие ( в течение 11лет). В 2012 году выполнена резекция обоих яичников. С 2012 года проведено 3 курса контролируемой индукции овуляции и две искусственной инсеминации.
Данная беременность наступила на фоне искусственной инсеминации.
По данным УЗИ в сроке 19/20 недель – дихориальная диамниотическая двойня, длина шейки матки 41мм, внутренний зев сомкнут, масса плодов соответствовала сроку беременности, плацента без особенностей.
Жалобы при поступлении – боли внизу живота тянущего характера в течение нескольких дней с тенденцией к усилению. Шевеление плодов отчетливое. Околоплодные воды не изливались. Данные УЗИ при поступлении: Беременность 26/27 недель, дихориальная диамниотическая двойня. Масса плодов 564г и 600г, плацента 0 степени зрелости, соответствует сроку беременности.
Данные цервикометрии при поступлении – длина цервикального канала 25мм с расширением на всем протяжении до 48мм, внутренний зев расширен до 11мм.
Данные повторной цервикометрии: цервикльный канал 13,2мм , внутренний зев сглажен.
Данные внутреннего исследования: влагалищная часть шейки матки длиной 1см, мягкая, цервикальный канал проходим для 1п.п. за мягкий внутренний зев.
По результатам КТГ состояние плодов не нарушено.
Результаты: У пациентки отмечена высокая эффективность препарата Трактоцил. Полное отсутствие побочных эффектов. К концу курса терапии у пациентки отсутствовали какие-либо жалобы. В сроке 32/33 недели беременная была родоразрешена путем операции кесарево сечение в связи с преждевременным излитием околоплодных вод. Масса плодов при рождении – 1760г/39см и 1450г/36см с оценкой по Апгар 4/ 6 баллов и 7/8 баллов соответственно. Заключительный диагноз: Роды I преждевременные на 32/33 неделе беременности. Дихориальная диамниотическая двойня. Синдром задержки развития плодов. ОАГА. Хронический тонзиллит, ремиссия. Хронический цистит, ремиссия. Лапаротомия по Пфанненштилю. Кесарево сечение в нижнем сегменте матки. Дети выписаны на 35 день жизни в удовлетворительном состоянии.
Выводы: Опыт применения препарата позволяет заключить, что Трактоцил является эффективным токолитическим средством, с высоким профилем безопасности, для лечения угрожающих преждевременных родов. Действительно по праву может считаться препаратом первой линии терапии преждевременных родов.
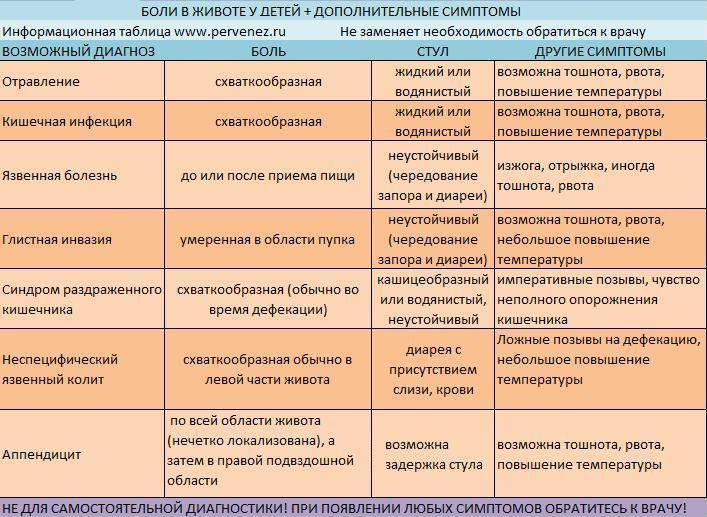
Как проявляются при беременности наиболее распространенные инфекции?
- Ветряная оспа без осложнений маме не опасна и к выкидышу не приводит, но треть новорожденных погибает, если беременная заболела за неделю-полторы до родов. Ветрянка вначале беременности у каждого двадцатого приводит к атрофии или уродующим конечности изменениям, недоразвитию мозговой коры. Если женщина контактировала с заразным больным, вводится иммуноглобулин.
- Вирусные гепатиты повышают риск недоношенности, аномалий развития не вызывают, но приводят к врожденному гепатиту.
- Грипп опасен самой женщине, поскольку снижение иммунной защиты способствует внедрению пневмококка и развитию тяжелой пневмонии со смертельным исходом. Вирус проходит через плаценту и может состояться выкидыш или преждевременные роды, но отклонений у ребенка не бывает. А вот прием амантадина беременной способен привести к аномалиям развития систем и органов. Профилактические прививки от гриппа и пневмококка помогают избежать тяжелой пневмонии.
- Краснуха у беременной течет не тяжелее, чем у остальных, но многократно возрастает частота выкидыша и гибели, если этого не случится, то заражение отзовется многочисленными дефектами. В третьем триместре возможен благополучный для ребенка исход. Все молодые женщины должны пройти вакцинацию до беременности.
- Корь перед родами угрожает врожденной инфекцией, в остальное время приводит к самопроизвольному аборту и недоношенности, но аномалии развития не характерны. Тем не менее, если женщина не переболела корью, ей необходима прививка на этапе планирования потомства.
- Цитомегаловирусная инфекция позволяет выносить ребенка, но при внутриутробном заражении возможна гибель или недоразвитие мозга. Бессимптомная инфекция беременной приводит к неврологической патологии с нарушениями зрения и слуха у каждого десятого новорожденного.
- Эпидемический паротит вызывает осложнения у женщины, вначале беременности может вызвать выкидыш, но аномалии развития не характерны.
- Хламидиоз способен привести к внутриутробному заражению, но клинические симптомы появятся уже при рождении в виде нетяжелого поражения слизистой глаз или пневмонии.
- Боррелиоз или болезнь Лайма повышает вероятность плодной гибели и выкидыша, но беременные переносят её без каких-либо особенностей.
Что необходимо делать?
При самопроизвольном аборте из-за «детской» болезни следующие беременности вне опасности. Но чтобы не случилось беды, необходимо пройти обследование. При выявлении патологии развития необходимо сделать анализы на наличие антител к некоторым возбудителям инфекционных заболеваний, правда, время вспять повернуть не удастся, но можно уменьшить неблагоприятные проявления в отношении женского организма.
При хронических инфекциях тоже можно благополучно выносить и родить здорового ребенка, но для этого необходимо заблаговременно пройти обследование и весь период вынашивания находится под наблюдением врача-инфекциониста. Специалисты Медицины 24/7 способны подправить нехорошую историю беременностей, запишитесь на консультацию по телефону +7 (495) 230-00-01
Как проводится оценка?
Данный метод исследования является поистине уникальным. Врач может получить необходимую информацию о состоянии ребенка, даже не проводя никаких инвазивных обследований. Он является очень удобным и отлично переносится. Это способствовало большой популярности его проведения во время беременности.
Уникальность этого исследования еще в том, что проводить его можно в самые разные периоды вынашивания малыша. Его можно выполнять даже и непосредственно во время родов. Такой мониторинг позволяет определить жизнеспособность малыша, а также своевременно выявить различные нарушения родовой деятельности.
Специалисты считают, что патологические нарушения лучше всего определять на 32-34 неделе внутриутробного развития малыша. В этом периоде у малыша, который находится в животике, появляются свои собственные суточные циклы двигательной активности. Так, в первую половину дня он более активен. Также малыш может быть активен и в вечернее время, после 19-20 часов.
Для определения исследуемых показателей доктора используют специальный прибор с датчиком. Его укрепляют на животике будущей мамы. Бояться данного исследования не стоит. Оно не приносит никакой болезненности или неприятных ощущений. Чем спокойнее будет женщина во время проведения обследования, тем лучше перенесет его и ее ребенок.
Место для наложения специальных датчиков выбирается не случайным образом. Предварительно с помощью стетоскопа доктор определит место лучшего выслушивания сердечных сокращений малыша. Это поможет получить более точные результаты.
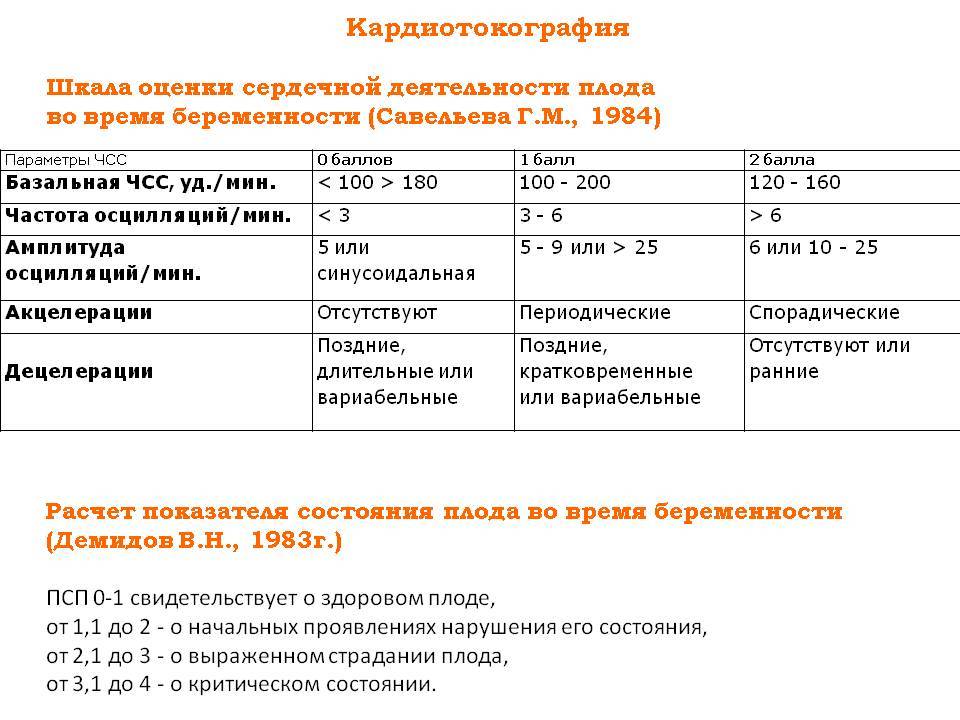
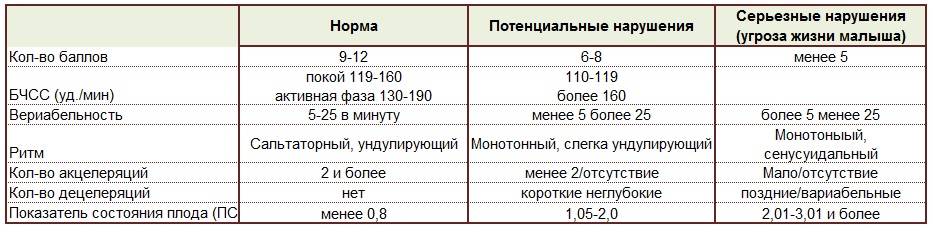
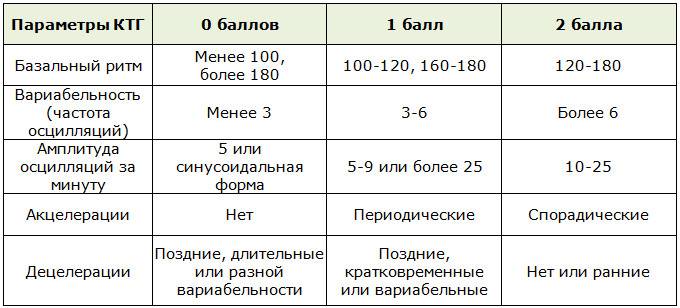
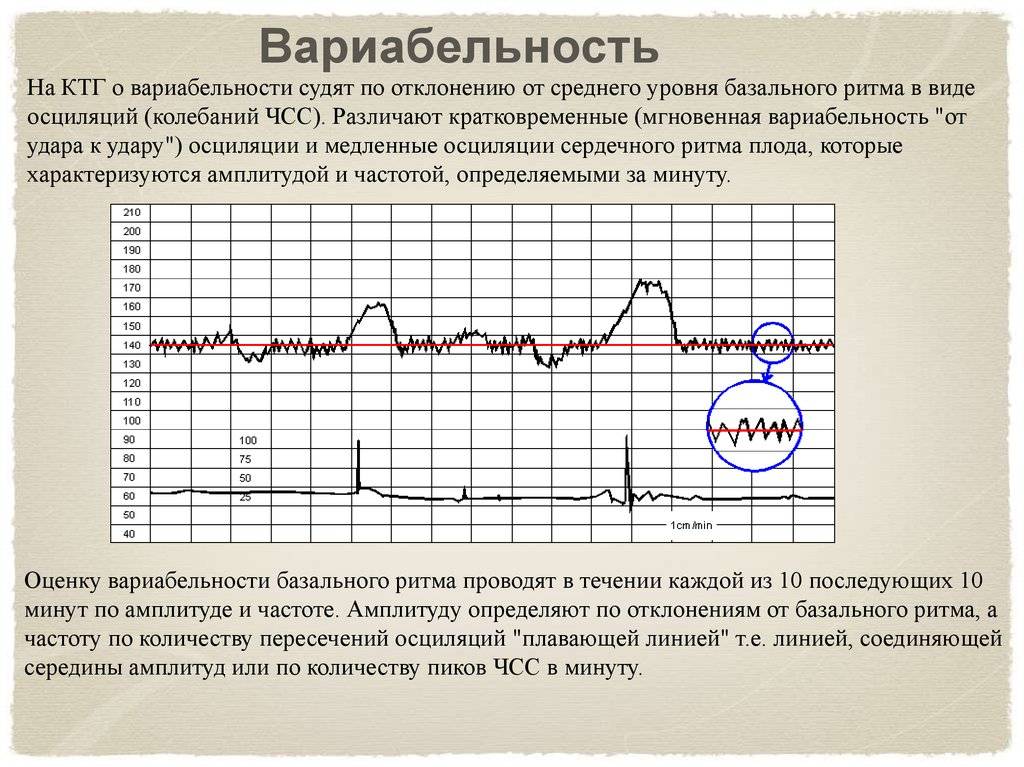
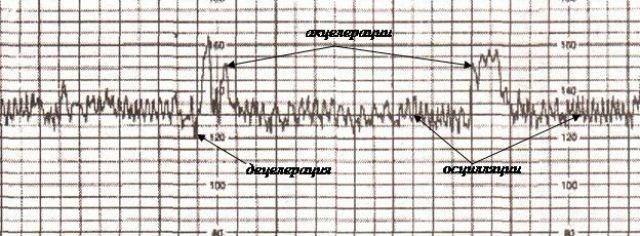
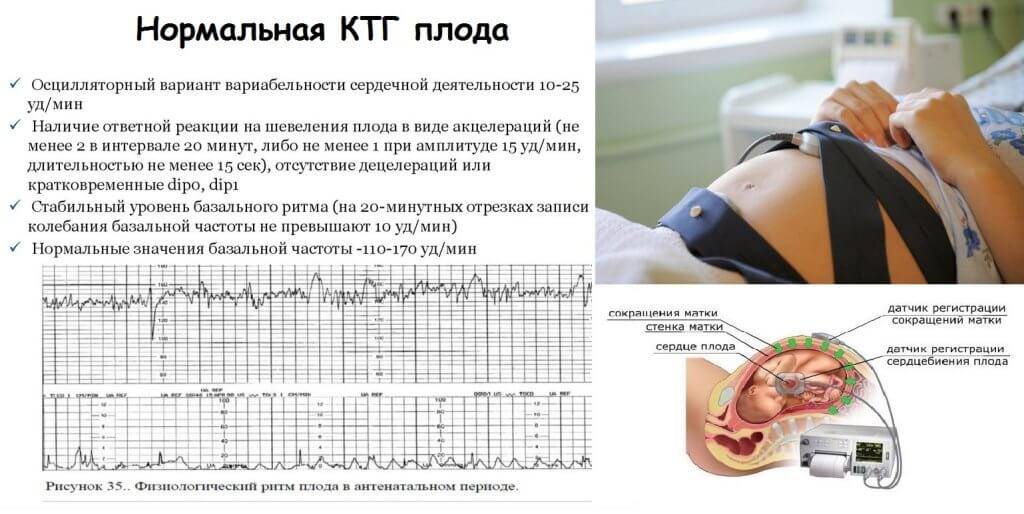
Для оценки показателей врачи используют специальную шкалу. В нее вносятся самые разные оцениваемые показатели. К ним относятся: вариабельность, акцелерации, активные движения малыша, децелерации, а также базальный ритм.
Каждому из оцениваемых показателей присваивается собственное количество баллов. В конечном итоге они суммируются, и получается конечный итог. Именно его и оценивает врач.
Многие будущие мамочки стараются провести самостоятельную расшифровку полученных значений. Сразу же стоит отметить, что это очень трудно. Для того чтобы не ошибиться, нужно проконсультироваться со специалистом.
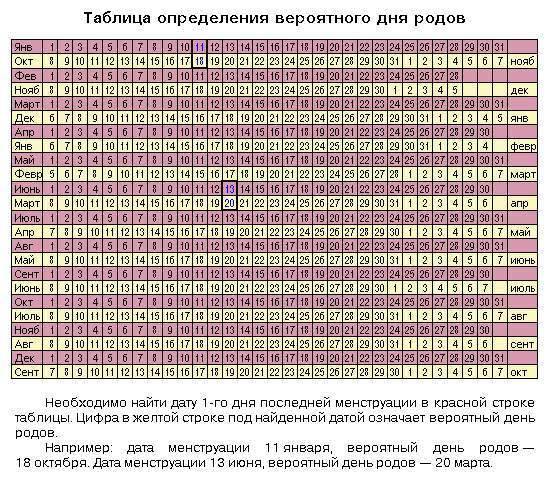
Рассчитать срок беременности
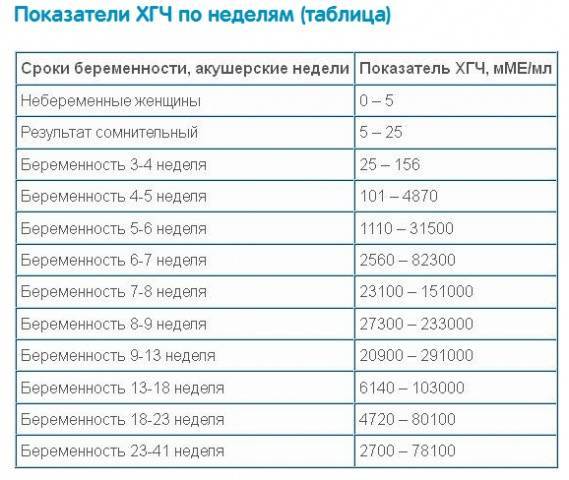
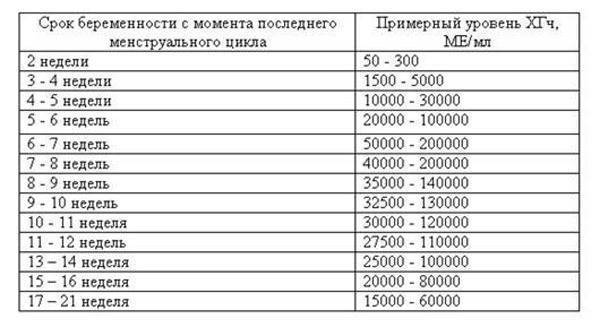
НОРМЫ РАРР-А В СЫВОРОТКЕ КРОВИ
| Неделя беременности | Норма РАРР-А, мЕД/мл |
| 8-9 неделя | 0,17- 1,54 |
| 9-10 неделя | 0,32- 2,42 |
| 10-11 неделя | 0,46- 3,73 |
| 11-12 неделя | 0,7- 4,76 |
| 12-13 неделя | 1,03- 6,01 |
| 13-14 неделя | 1,47- 8,54 |
МоМ – для расчета показателей риска применяются не конкретные
полученные данные, а так называемый МоМ. Это коэффициент, показывающий
степень отклонения значения того или иного показателя пренатального
скрининга от среднего значения (медианы) для срока беременности.
Он рассчитывается по следующей формуле:
МоМ = значение показателя в сыворотке крови, деленное на значение медианы показателя для данного срока беременности
Нормой считается значение показателя, близкое к единице.
Существует ряд факторов, способных повлиять на значение полученных показателей:
- вес беременной
- прием лекарственных препаратов;
- сахарный диабет в анамнезе у будущей мамы;
- наступление беременности в результате ЭКО.
Поэтому при расчете рисков врачи используют скоррегированное с учетом всех особенностей и факторов значение МоМ.
Норма уровня МоМ колеблется от 0,5 до 2,5. А в случае многоплодной беременности до 3,5 МоМ.
В зависимости от полученных результатов будет ясно, входит ли будущая мама в группу
риска по хромосомным патологиям или нет. Если это так, то врач посоветует провести дальнейшие исследования.
Не стоит заранее волноваться, если вам назначили скрининг
второго триместра- его рекомендуют проводить всем беременным, независимо
от результатов первого этапа обследования.
Причины отклонений
Наиболее распространенное отклонение — единственная артерия в пуповине. Это не означает, что сосуд один. Просто из двух артерий присутствует только одна. Таким образом, диагноз «единственная артерия в пуповине» подразумевает, что сосудов все-таки два — вена и одна артерия. По вене к малышу движется обогащенная питательными веществами кровь, а по артерии загрязненная продуктами метаболизма кровь покидает детский организм. В принципе, одна артерия справляется с поставленной задачей, но испытывает при этом существенные перегрузки.
Причиной аномального строения пуповины часто является сахарный диабет мамы, а также наличие у нее хронических заболеваний почек, сердца, печени. Повлиять на закладку структур пуповины могут и другие неблагоприятные факторы – вредные привычки, инфекционные заболевания, венерические болезни, грипп или ОРВИ на ранних сроках беременности, а также причины неясной этимологии, определить которые не представляется возможным.
Симптомов эта аномалия не имеет, на ход беременности не влияет, и в 95% случаев позволяет женщине вполне нормально доносить свою кроху до положенного срока и родить ребенка. В единственном числе артерия может быть заложена изначально, а может остаться единственной в результате аплазии второй артерии уже в ходе вынашивания малыша.
Единственная артерия может быть обусловлена генетической предрасположенностью (мама или папа малыша во время беременности развивались с такой патологией), а также в отдельных случаях наличие единственной артерии может говорить о хромосомных аномалиях у плода или о врожденных пороках развития его дыхательной системы, кишечника, сердца или почек.
Именно поэтому при обнаружении одной артерии вместо двух, положенных по норме, врачи более внимательно изучают малыша на предмет возможных пороков и отклонений в развитии и формировании — проводят экспертное УЗИ, рекомендуют инвазивную диагностику или неинвазивный пренатальный тест ДНК, который способен по клеткам крови плода в кровотоке матери определить ДНК малыша и возможные патологии хромосомного толка.
В группе риска по развитию синдрома единственной артерии пуповины — женщины с диагностированным многоводием и многоплодной беременностью, с тяжелым ранним токсикозом, патологиями плаценты, ожирением. При подтверждении факта наличия единственной артерии в пуповинном канатике женщине ни в коем случае не будут рекомендовать прерывание беременности, медицинских показаний для этого нет.
Если дополнительные исследования покажут, что ребенок здоров, то беременную будут наблюдать в штатном режиме, правда, им придется чаще делать УЗИ с доплером для оценки кровотока, а на поздних сроках — и КТГ для оценки состояния плода.
Причины отклонений от нормы индекса АЖ
Многоводие, возникающее в 1-3% случаев, могут спровоцировать следующие факторы:
|
Диагностика матери |
иммунизация по резус-фактору и группе крови; инфекционно-воспалительные процессы; наличие сахарного диабета. |
|
Диагностика плаценты |
отёк плаценты; доброкачественное новообразование плодной оболочки (на исход беременности влияет размер опухоли). |
|
Диагностика плода |
нескольких плодов в полости матки; аномальное развитие плода; генетические особенности; хромосомные патологии. |
По данным статистики, маловодие возникает в 0,3-5,5% случаев. Причинами его возникновения могут быть:
- аномальное развитие плода;
- патологические изменения плода (задержка развития, хромосомное заболевание, попадание инфекции);
- заболевания женщины (сердечно-сосудистые нарушения, инфекционно-воспалительные процессы, гестоз);
- патологии почек (дисплазия, синдром Поттера, кистомы);
- нарушения развития плаценты (плацентарная недостаточность, порок и инфаркт плаценты);
- переношенная беременность;
- разрыв плаценты;
- замершая беременность.
Что может сделать женщина
Если в жизни женщины уже случались неудачные беременности или в её истории болезни есть гинекологические заболевания, то к каждому новому планированию зачатия стоит подойти очень серьёзно. Не следует допускать случайных беременностей, особенно при несоблюдении рекомендуемых гинекологом сроков после выкидышей, родов и искусственных абортов
Женщине с ОАГА важно как можно раньше встать на учёт в женскую консультацию или частную клинику, так как, например, первый скрининг на выявление генетических патологий у плода необходимо провести строго до 12 недель гестации. Пациентке должна осведомить гинеколога о каждом эпизоде, связанном с предыдущими беременностями, абортами, оперативным лечением матки и придатков, хроническими гинекологическими заболеваниями
Только при полной откровенности женщины врачу удастся минимизировать факторы, осложняющие течение беременности и влекущие за собой патологию или гибель плода.
Инфекциям бой!
Обязательным анализом перед зачатием является тест на TORCH-инфекции — определение антител к краснухе, цитомегаловирусу, герпесу и токсоплазмозу, а также заболеваниям, передающимся половым путём. Помните: заражение краснухой во время беременности практически всегда является показанием к её искусственному прерыванию на любом сроке, так как оно влечёт за собой патологии плода — глухоту, слепоту, другие пороки развития. При продолжении гестации в 20 процентах случаев отмечается внутриутробная гибель плода. Если антител к вирусу краснухи нет, стоит сделать прививку против неё не позднее, чем за два месяца до планируемого зачатия. 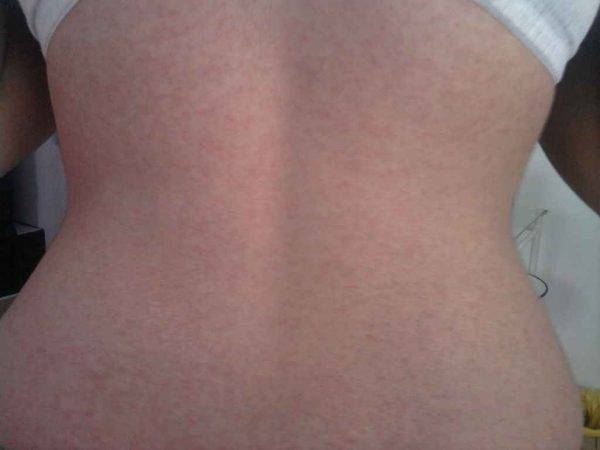 Заражение краснухой во время беременности — показание к аборту
Заражение краснухой во время беременности — показание к аборту
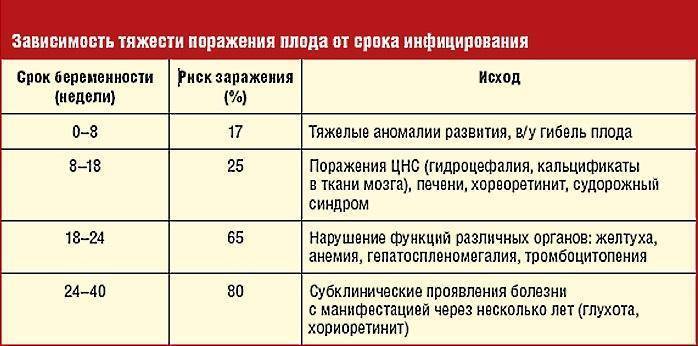
При токсоплазмозе тяжесть прогноза напрямую зависит от времени инфицирования. При внедрении токсоплазм в организм плода в первом триместре возможны спонтанные аборты, тяжёлые патологии развития. Поздний врождённый токсоплазмоз характеризуется внутричерепной кальцификацией, хориоретинитом, судорогами, водянкой головного мозга. Фиксируется задержка внутриутробного развития. Инфицирование ЦМВ во время беременности также провоцирует наступление перинатальной патологии — недоношенности, мертворождении, дефектов органов и систем. Заражение герпесом наиболее опасно в первые 20 недель беременности, возможно вертикальное инфицирование плода с последующим развитием патологий.
Елена Березовская
http://lib.komarovskiy.net/mify-ob-infekciyax.html
Гормональные качели
В период планирования беременности женщине важно обследовать и привести в норму гормональный фон. Начать стоит с гормонов щитовидной железы
Этот орган вырабатывает трийодтиронин (T3) и тетрайодтиронин (Т4, тироксин). Тиреотропный гормон (ТТГ) продуцируется в гипофизе. Дисфункция щитовидной железы может стать причиной нарушений менструального цикла, невынашивания, патологии плода.
Таблица норм гормонов щитовидной железы
| Гормон | Нормальный показатель |
| Тироксин общий (Т4) | 62–141 нмоль/ л |
| Тироксин свободный | 1,5–2,9 мкг/100мл |
| Трийодтиронин общий (ТЗ) | 1,17–2,18 нмоль/л |
| Трийодтиронин свободный | 0,4 нг/100 мл |
| Кальцитонин | 5,5–28 пмоль/л |
По полам
Половые гормоны стоит проверить при нарушениях менструального цикла, росте волос на теле по мужскому типу, замерших беременностях в анамнезе, лишнем весе, СПКЯ.
Видео об анализах на гормоны перед планируемой беременностью
Выход яйцеклетки из яичника, что поможет женщине определить период возможного зачатия, а также даст объективную картину состояния матки и придатков. Процедура назначается на 9–10 день при 28-дневном цикле (для контроля овуляции) или на его 5–7 сутки для обнаружения возможных патологических изменений.
Материал и методы исследования
Под динамическим наблюдением (начиная с I триместра беременности) находились 80 повторнобеременных с избыточной массой тела или ожирением, поступивших в ГКБ № 72 Москвы с различными осложнениями беременности, которые составили основную группу. Ранее в связи с нарушением жирового обмена (НЖО) женщины не обследовались и не лечились. Критерием включения в основную группу (I) являлось наличие алиментарно-конституционального ожирения (ИМТ≥30 кг/м2) или избыточной массой тела (ИМТ от 25 до 29,9 кг/м2). Критериями исключения являлись эндокринныйгенез ожирения (заболевания щитовидной железы и др.), а также сахарный диабет. С целью проведения сравнительного анализа была сформирована контрольная группа (ΙΙ), которую составили 30 повторнородящих без нарушения жирового обмена (ИМТ 18,5–24,9 кг/м2).
С целью статистического анализа особенностей течения настоящей беременности и перинатальных исходов беременные I группы были разделены на три подгруппы в зависимости от ИМТ перед настоящей беременностью:• ΙА подгруппа – 22 (27,5%) пациентки с избыточной массой тела;• ΙБ подгруппа – 30 (37,5%) пациентки с ожирением I степени;• ΙВ подгруппа – 28 (35%) беременных с ожирением II и ΙΙΙ степеней.
Всем пациенткам были выполнены антропометрия, клинико-анамнестическое и общепринятое лабораторное обследование, а также комплекс инструментальных методов исследований. Антропометрические измерения состояли из определения массы тела в кг и роста в см
Особоевнимание уделяли изучению динамики прибавки веса (масса тела до беременностей, общая прибавка веса за время наблюдаемой и первой беременности). Оценку степени ожирения проводили из расчета индекса массы тела (ИМТ), который определяли как отношение массы тела женщины до наблюдаемой беременности (кг) к росту (м2)
Классификация избыточной массы тела и ожирения у взрослых людей по ИМТ проводилась по рекомендациям ВОЗ (1995).
Инструментальные методы исследований включали объективную оценку циркадных ритмов артериального давления (АД) при проведении суточного мониторирования АД (СМАД) с использованием аппарата ABPM-02 и программы ABPMbase (производство Венгрия)
При анализе полученных данных особое внимание уделяли степени ночного снижения АД у беременных с НЖО. В зависимости от величин суточного индекса (степени ночного снижения АД, СИ) выделялись следующиеподгруппы: 1) «dipper» – женщины с нормальным снижением АД в ночные часы (СИ 10–20%); 2) «non-dipper» – беременные с недостаточным ночным снижением АД (СИ менее 10%); 3) «overdipper» – пациентки с чрезмерным снижением АД ночью (СИ превышает 20%); 4) «night-peaker» – лица с ночной гипертонией, у которых показатели АД в ночное время превышают дневные (СИ имеет отрицательное значение, СИ
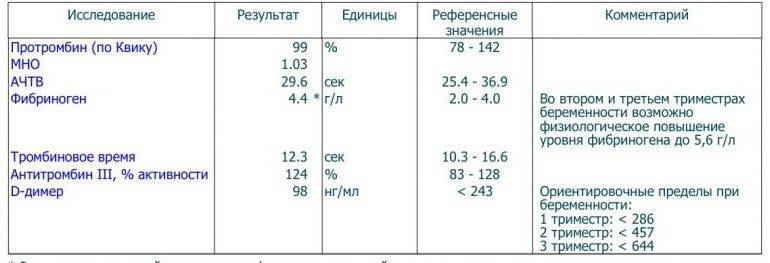
Особенности состояния фетоплацентарного комплекса (ФПК) и становление гемодинамики в системе мать–плацента–плод (МПП) исследовали с помощью аппарата Voluson E8 Expert (GE) мультичастотным датчиком по общепринятой методике. Выполняли фетометрию, плацентографию, оценку количества околоплодных вод. При ультразвуковой допплерографии изучали показатели кровотока в средней мозговой артерии, аорте плода, обеих маточных артериях, в спиральных артериях, обеих артериях пуповины и в их терминальных ветвях (оценку скоростей кровотока проводили путем вычисления индексов сосудистого сопротивления; полученные показатели сравнивали с нормативными значениями).
Оценка периферической гемодинамики с помощью пробы эндотелийзависимой дилатации (ЭЗВД)правой плечевой артерии была выполнена в выборке женщин основной группы (в сроке до 14 нед беременности). В зависимости от наличия АГ и степени повышения уровня АД (с учетом рекомендацийЕОАГ, 2007) для анализа результатов ЭЗВД пациентки выборки были разделены на следующие подгруппы: подгруппа сравнения (пациентки с НЖО и нормальным (120–129/80–84 мм рт. ст.) …
Виды эхогенности тканей
Существует несколько видов эхогенности:
- изоэхогенность – нормальная (ткани и органы на УЗИ отображаются в сером цвете);
- гипоэхогенность – сниженная (объекты тёмного цвета, ближе к чёрному);
- гиперэхогенность – повышенная (пиксели окрашены в белые или светло-серые оттенки);
- анэхогенность – эхонегативность, т.е. отсутствие эхогенности (структуры чёрного цвета).
По характеру окраса органа различают гомогенность (однородный цвет) и гетерогенность (неоднородное окрашивание органа). Так, например, на УЗИ печени гомогенным окажется ультразвуковое изображение здоровой печени, а гетерогенным – печени, поражённой циррозом. То есть однородность цвета – показатель нормального состояния органа.
Структура здорового органа, как правило, однородная. Если присутствуют какие-то включения либо неоднородность структуры, то врач тщательно исследует эти изменения. В некоторых случаях неоднородную структуру выявляют за счёт чередования гипо- и гиперэхогенных участков, при котором наблюдается своеобразный «пёстрый» рисунок.
Краснуха (R в аббревиатуре ToRCH-инфекции)
Краснуха передается от человека к человеку, как правило, воздушно-капельным путем. Основными проявлениями краснухи являются мелкая розовая сыпь по всему телу и повышение температуры до 38° C (наблюдается чаще у взрослых).
Краснухой чаще всего болеют в детстве, это классическая «детская» инфекция. В детском возрасте болезнь обычно переносится легко. У взрослых краснуха протекает, как правило, значительно тяжелее.
Краснуха опасна для плода, особенно в первом триместре беременности. Она поражает нервную ткань, ткани глаза, сердце ребенка и может привести к его смерти. На поздних сроках беременности опасность гораздо меньше.
Краснуха по-своему коварна. У человека, заболевшего краснухой, еще может не быть никаких симптомов (внешних проявлений) заболевания, а он уже заразен. Поэтому нельзя гарантировать, что вам удастся уберечься от краснухи, лишь избегая контактов с теми, кто уже очевидно болен этой болезнью.