SQLITE NOT INSTALLED
Обследование
Далее, в зависимости от предъявленных жалоб схема обследования может быть различной, однако у женщин на первом месте должна быть оценка состояния маточных труб, поскольку нарушение их проходимости является ведущим фактором бесплодия. Трубный фактор может быть установлен тремя методами: компьютерная кимопертубация (инсуффляция), гистеросальпингография и лапароскопия. Каждый из методов имеет свои преимущества и недостатки.
Лапароскопия
Лапароскопия признана на современном уровне знаний наиболее информативным методом в оценке не только трубного фактора, но и состояния органов малого таза у пациенток с бесплодием, так как дает информацию о субклинических видах патологии – таких, как малые формы эндометриоза, миома матки, перитубарные спайки. Лапароскопия позволяет оценить наличие или отсутствие овуляции, выявить поликистозные яичники. Кроме того, могут быть обнаружены признаки хронического сальпингита при бессимптомном его течении.
Хромогидротубация
Хромогидротубация при лапароскопии позволяет визуально оценить состояние маточных труб и степень их проходимости. Результаты исследований о сравнительной диагностической ценности методов, примененных в стандартных условиях у пациенток с регулярным менструальным циклом, несомненно, свидетельствуют в пользу лапароскопии.
Гистеросальпингография
Гистеросальпингография имеет 34,7% ошибок по сравнению с лапароскопией, как правило, вследствие спазма при технических погрешностях (отсутствие адекватной канюли или нарушение техники хромогидротубации). Однако следует помнить, что лапароскопия – это сложная операция, проводить которую должен высококвалифицированный гинеколог при наличии специального эндоскопического оборудования. Возможность хирургической эндоскопической коррекции обнаруженной патологии значительно расширяет показания к этой операции у пациенток с бесплодием.
Оценка овуляции
Вторым по частоте фактором, подлежащим тщательному анализу, является оценка овуляции. Следует ответить на вопрос, есть овуляция у пациентки или нет. Общепринятыми критериями овуляции являются: 1. Беременность. 2. 2-фазная базальная температура. 3. Секреторная трансформация эндометрия при его биопсии в середине лютеиновой фазы менструального цикла. 4. Содержание прогестерона в плазме крови во вторую фазу менструального цикла более 18 нмоль/л. 5. Данные ультразвуковой биометрии фолликула. 6. Стигма желтого тела, обнаруженная при лапароскопии.
Ни один из этих критериев не является абсолютным, кроме беременности, которая при бесплодии всегда отсутствует.
Очень важен вопрос: ановуляция (отсутствие овуляции) является следствием функциональных или анатомических изменений в гипоталамо-гипофизарно-яичниковой системе (ГГЯС), так как стимуляция овуляции показана лишь в случаях функциональных изменений. С этой целью обязательно исследование гормонального статуса (пролактин, ФСГ, ЛГ, ТТГ, эстрадиол, андрогены).
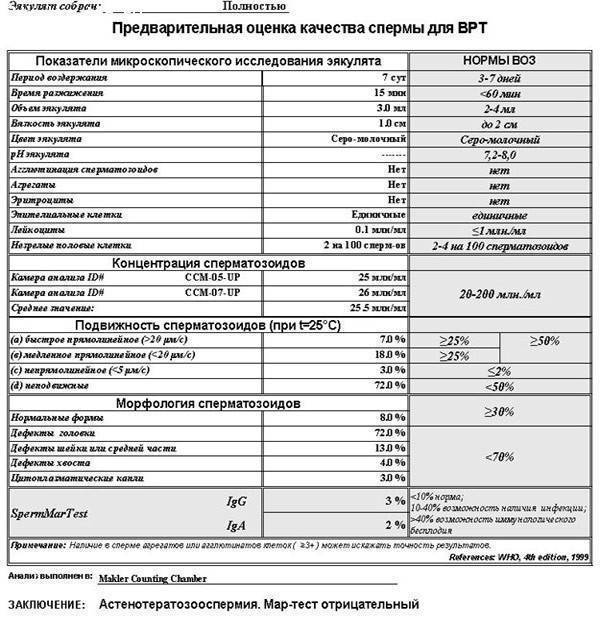
Развёрнутый анализ
Помимо базового исследования, выполняют развёрнутый анализ эякулята. Он включает в себя:
- стандартный анализ, рекомендованный ВОЗ;
- морфологию по Крюгеру;
- МАR-тест.
Морфология по Крюгеру
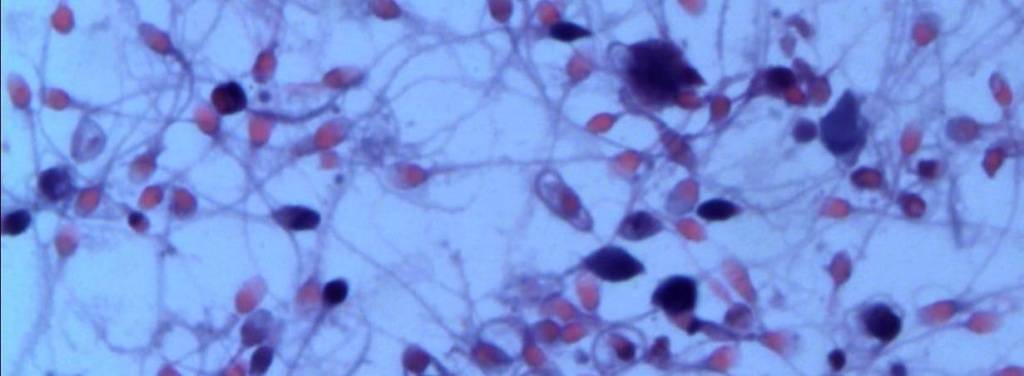
Морфология по Крюгеру — это исследование внешнего вида мужских гамет. Оно более углублённое и позволяет точно определить способность к проникновению в яйцеклетку.
Форму сперматозоидов исследуют на специально окрашенных препаратах спермы под объективом микроскопа. При этом увеличение происходит примерно в 400 раз. В мужских половых клетках различают следующие части:
-
головку. Она должна быть овальной формы, 4,0–5,5 мкм в длину и 2,5–3,5 мкм в ширину. Головка сперматозоида может классифицироваться как нормальная только в том случае, если она имеет нормальную акросому. Все остальные формы сперматозоидов считаются морфологически аномальными;
- акросому;
- шейку;
- среднюю (промежуточную) часть. В норме она тонкая, шириной примерно 1 мкм и в 1,5 раза длиннее головки;
- хвост. Он тоньше средней части, прямой, длиной около 45 мкм. Обеспечивает подвижность сперматозоида;
- цитоплазматическую каплю (остаток внутренней жидкой среды клетки — цитоплазмы). Её размер не должен превышать 30% длины головки. Если эта величина больше, то нарушается способность сперматозоида осуществлять оплодотверение
Патологические формы сперматозоидов
Различные аномалии строения частей мужских половых клеток снижают шансы на зачатие естественным путём. Выделяют следующие патологические формы сперматозоидов:
- с дефектами головки:
- по размерам (большие, маленькие);
- по форме (конические, грушевидные, круглые);
- с несимметрично расположенной акросомой;
- по количеству (двойные и множественные);
- с дефектами шейки и средней части:
- «склонённая» шейка (шейка и хвост образуют угол 90° к длинной оси головки);
- асимметричное прикрепление средней части к головке;
- утолщённая или неравномерная средняя часть;
- патологически тонкая средняя часть;
- любая комбинация данных признаков;
- с дефектами хвоста:
- короткие;
- множественные;
- в виде шпильки;
- сломанные;
- наклонные (угол больше 90°);
- неравномерной толщины;
- с тонкой средней частью;
- с закрученным концом;
-
с комбинацией дефектов.
Оценка по критериям Крюгера происходит путём подсчёта нормальных и патологически изменённых сперматозоидов в эякуляте. Если клеток с правильным строением более 14%, то вероятность зачатия высокая, если 4–14% — снижена, 0–3% — оплодотворение невозможно.
MAR-тест
MAR-тест позволяет выявить наличие антител к сперматозоидам.
Если по какой-то причине мужские половые клетки тоже становятся «чужими», то срабатывает подобный механизм защиты. Вследствие этого сперматозоиды склеиваются, что может снизить возможность оплодотворения. Результат анализа может быть двух видов:
- положительный (число клеток, покрытых антителами, 50% и более);
- отрицательный («связанных» клеток менее 50%).
Положительный тест означает, что зачатие затруднено; отрицательный — что оплодотворение данным материалом возможно. У здорового мужчины этот показатель составляет не более 10%.
Диагностика и лечение
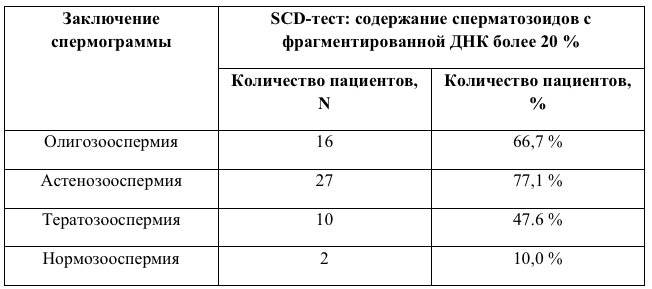
Стандартный анализ спермограммы о фрагментации ДНК ничего не скажет, нужно и отдельное исследование. Показания к нему – самопроизвольные прерывания беременности на ранних стадиях у партнерши и идиопатическое бесплодие мужчины, когда без видимых причин мужчине не удается стать отцом.
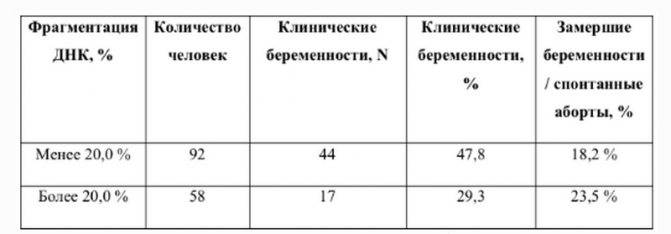
Как уже упоминалось, фрагментированные ДНК есть в сперме всех мужчин, разница в количестве. Когда доля сперматозоидов с нарушениями ДНК составляет около 15%, это считается нормой и на фертильность не влияет. А вот 20–30 % – уже говорят о бесплодии. Чем выше процент, тем меньше шансов на зачатие.
Современный способ снижения количества фрагментированных ДНК – коррекция окислительного стресса. Для этого назначают витамины-антиоксиданты и другие вещества с антиоксидантной активностью. Один из таких препаратов – Синергин. Его эффективность доказана клиническим исследованием в 2016 году.
Эффективность Синергина подтверждена!
Давайте посмотрим на результаты.
Доля сперматозоидов с фрагментированной ДНК:
- исходное значение – 23 %;
- через 1 месяц приема Синергина – 17,2 %;
- через 3 месяца приема Синергина – 14,8 %.
То есть к концу приема препарата показатель соответствовал уровню здорового фертильного мужчины.
Содержание антиоксидантов в сперме характеризует антиокислительная активность спермы. Чем выше этот показатель, тем больше антиоксидантов и тем меньше свободных радикалов в сперме.
Антиокислительная активность спермы:
- исходное значение – 1,21 нМ/мл;
- через 1 месяц приема Синергина – 2,11 нМ/мл;
- через 3 месяца приема Синергина – 2,54 нМ/мл.
Как видим, к окончанию курса приема Синергина содержание антиоксидантов в сперме увеличилось в 2 раза!
Результаты исследования не ограничились нормализацией показателей. За время наблюдения забеременели 3 семейные пары, и все три беременности завершились родами в срок.
Исследование доказало, что прием комплекса Синергин в течение 3 месяцев снижает долю сперматозоидов с фрагментацией ДНК до нормальных значений, а также способствует коррекции окислительного стресса эякулята. Заметный эффект наблюдается уже через 1 месяц приема, полный – через 90 дней.
Современная медицина дает все больше шансов супружеским парам забыть про диагноз «бесплодие». Достижения последних лет позволяют справиться с казалось бы безнадежными случаями приемом специализированных комплексов антиоксидантов. Никто не может дать гарантий, но увеличить шансы на долгожданную беременность современным врачам вполне по силам.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИЭКСПЕРТОВ.
Диагностика
Оценку фрагментации ДНК спермограмма не дает. С помощью этого анализа невозможно определить качество генетического материала, который несет сперматозоид. Даже расширенная версия с морфологией по Крюгеру позволяет обнаружить лишь внешние патологии головки (сперматозоиды с поврежденной цепью ДНК внешне могут ничем не отличаться от нормальных). Согласно исследованиям (https://www.sciencedirect.com/science/article/pii/S1110569016300607)10% мужчин с совершенно нормальной спермограммой не могут иметь детей именно из-за фрагментации ДНК, но им диагностируют идиопатическое (без видимых причин) бесплодие.
Тест на ДНК-фрагментацию позволяет парам выявить причину бесплодия и самопроизвольных абортов на ранних сроках. Анализ сперматозоидов на ДНК-фрагментацию перед ЭКО необходим для определения следующих параметров:
- Частота оплодотворения яйцеклетки.
- Качество предимплантационного развития эмбрионов.
- Вероятность развития врожденных пороков плода и выкидышей на ранних сроках.
В зависимости от результатов определяют целесообразность применения того или иного метода ЭКО.
МОЖНО ЛИ УЛУЧШИТЬ ПОКАЗАТЕЛИ ФРАГМЕНТАЦИИ ДНК В СПЕРМАТОЗОИДАХ?
- В некоторых ситуациях яйцеклетка может самостоятельно устранить повреждения ДНК оплодотворившего ее сперматозоида. Это, как правило, зависит от некоторых факторов: возраст пациентки, качество самой яйцеклетки, количество и тип поврежденного ДНК.
- В некоторых работах описывается положительное влияние антиоксидантов на снижение уровня фрагментации ДНК. Но, в случаях связанных с такими факторами как токсическое воздействие на сперматогенез или повышение температуры в зоне яичка(чек), как например, это происходит при варикоцеле, данная терапия оказывается малоэффективна. В таких ситуациях рекомендуется либо устранять факторы приведшие к фрагментации ДНК, либо использовать сперматозоиды полученные из яичек путем их биопсии, так как существует мнение, что степень фрагментации ДНК сперматозоидов в яичках значительно ниже.
Стоимость первичной консультации уролога-андролога, к.м.н. – 1500р
Стоимость повторной консультации уролога-андролога, к.м.н. – 1200р
Стоимость анализа спермограмма с морфологией по Крюгеру – 1450р
С уважением врач уролог-андролог к.м.н. Александрова Л.М.
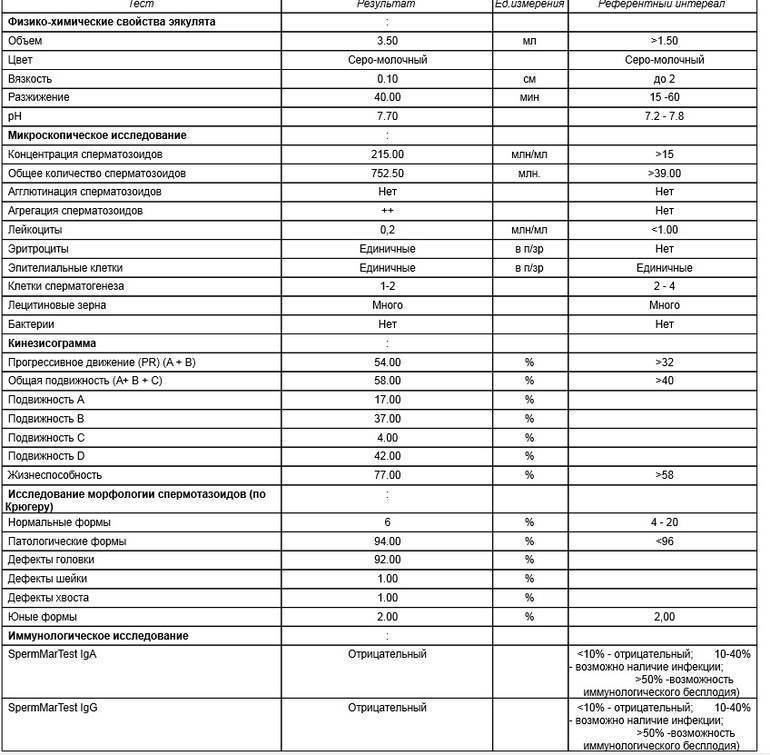
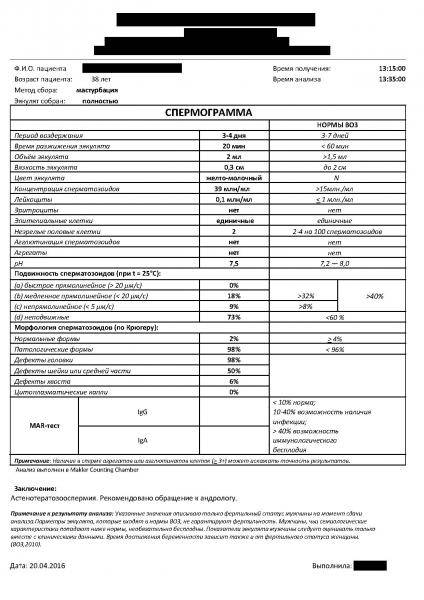
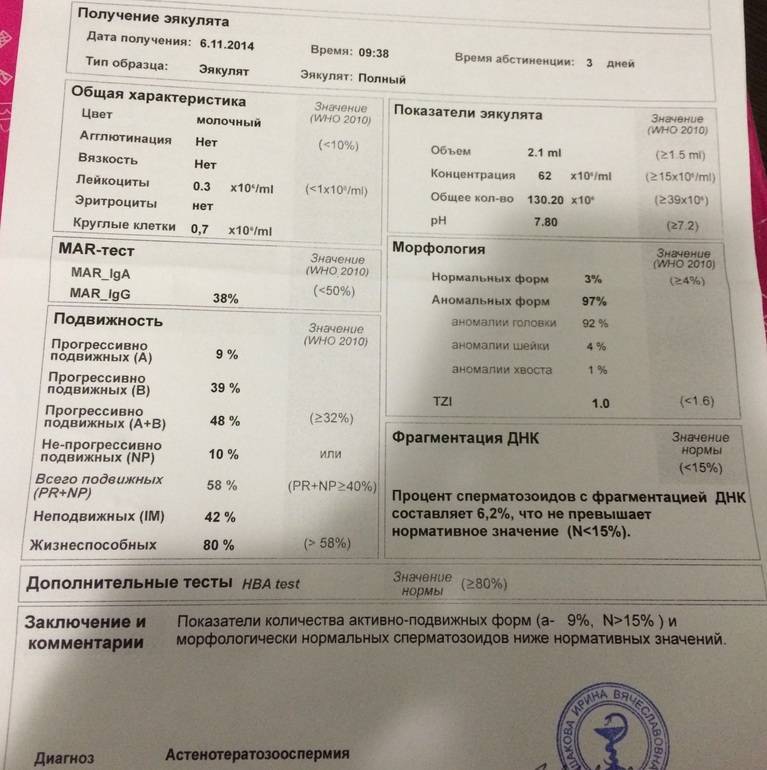
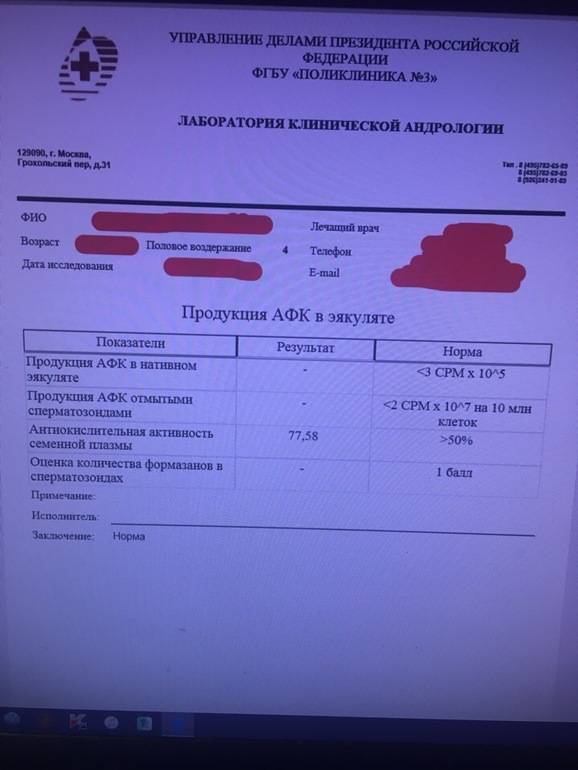
МАР-тест: уровень антител к сперматозоидам
Этот анализ назначают при:
- бесплодии;
- низкой активности сперматозоидов после вазэктомии, травмы яичек или инфекционном заболевании простаты, яичек
- повышенном уровне склеиваемости сперматозоидов по данным спермограммы.
Этот вид исследования определяет количество так называемых антиспермальных антител, которые повреждают сперматозоиды. В норме сперма не контактирует с иммунными клетками, однако при травматическом воздействии или инфекционном заболевании это правило может быть нарушено. Иммунные клетки начинают атаковать сперматозоиды, считая их «врагами организма». При этом вырабатываются специфические защитные белки, которые и называют антиспермальными антителами. Они могут повреждать сперматозоиды, нарушать их подвижность и провоцировать слипание.
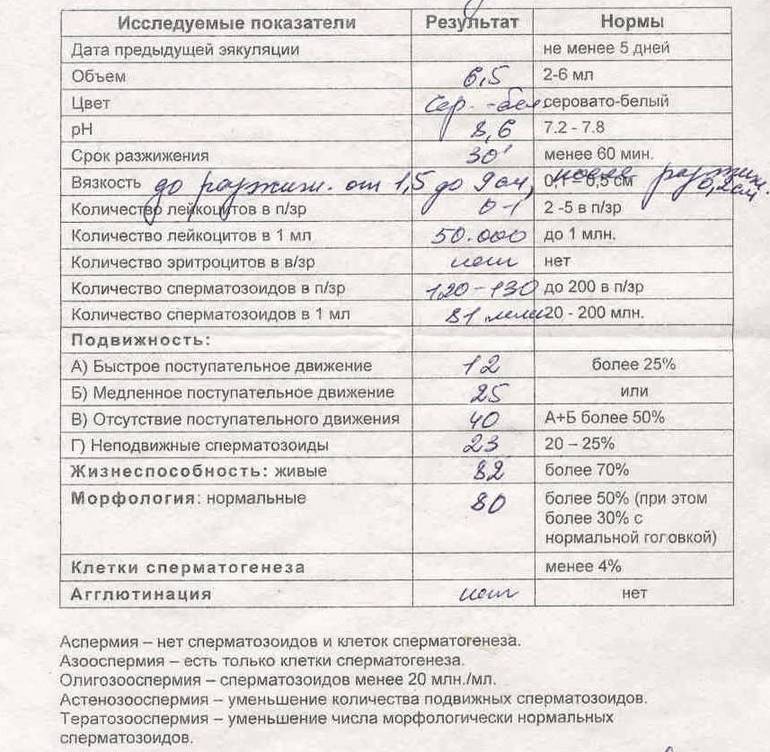
Правила подготовки к спермограмме
- Половое воздержание в течение 3 дней (не менее 2 и не более 5)
- За 10 дней до анализа исключить локальное перегревание мошонки (бани, сауны), прием любых лекарственных препаратов, алкоголя
- Если вы перенесли простудную инфекцию или любое другое воспалительное заболевание, подождите в течение 2 недель после выздоровления
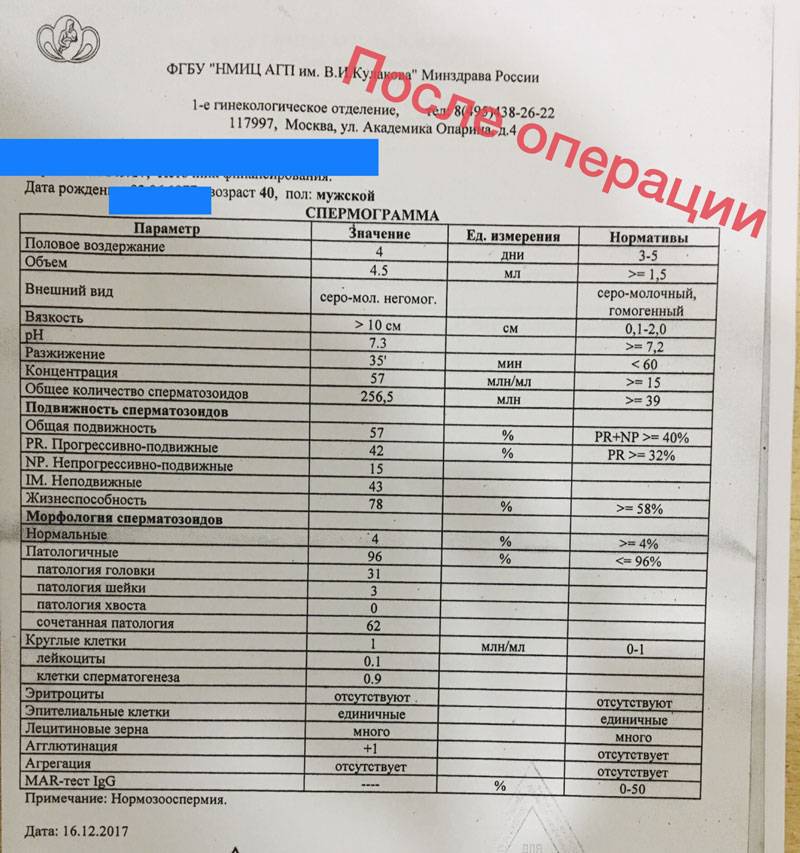
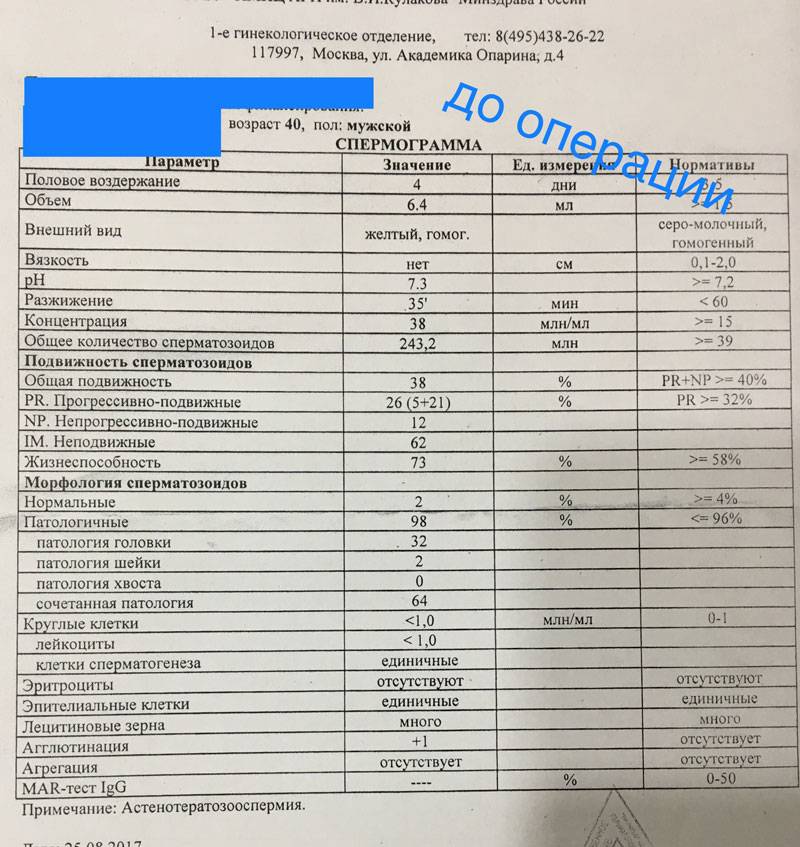
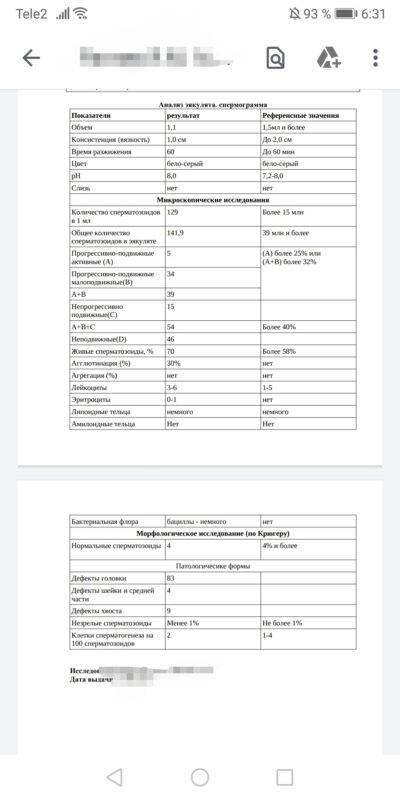
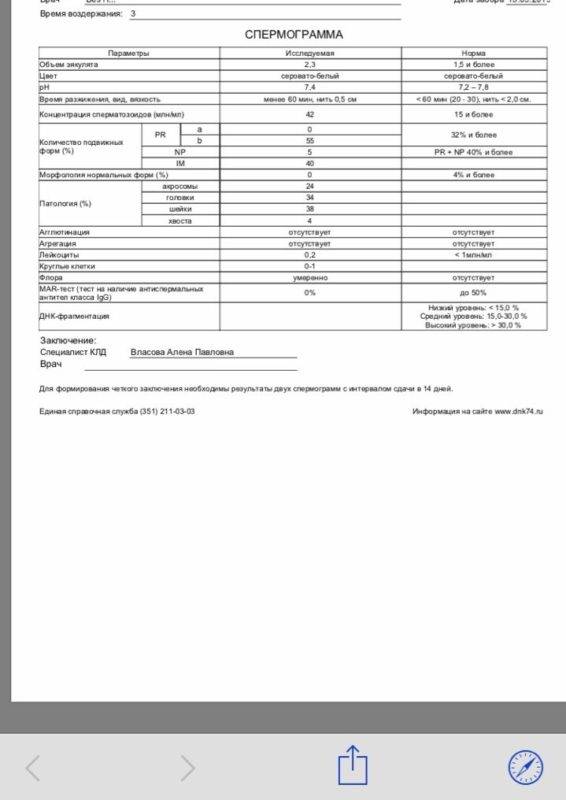
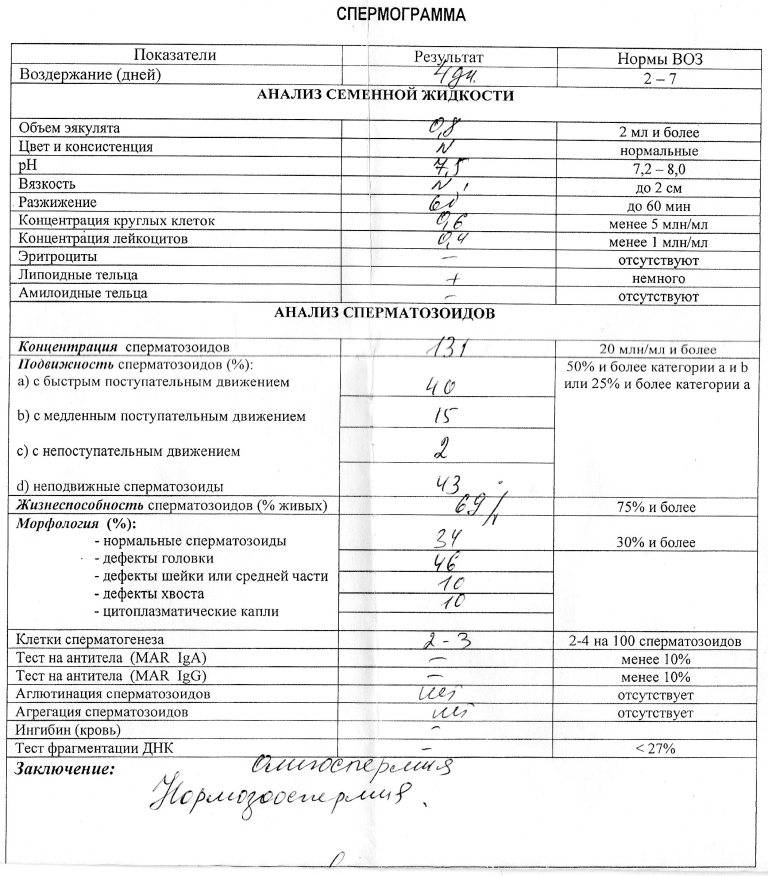
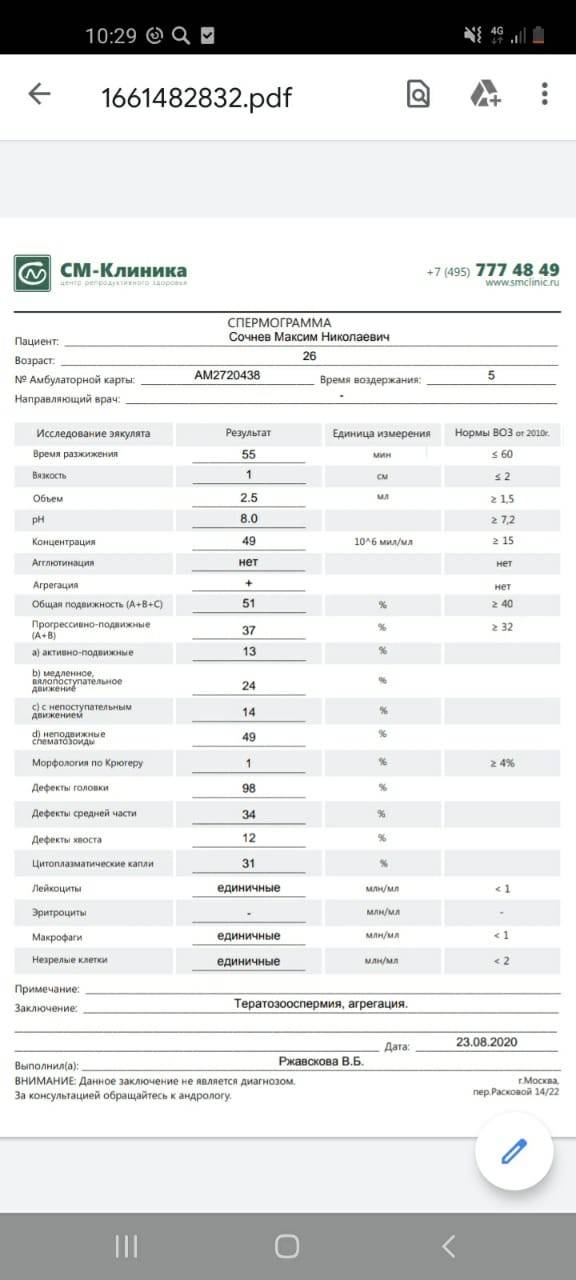
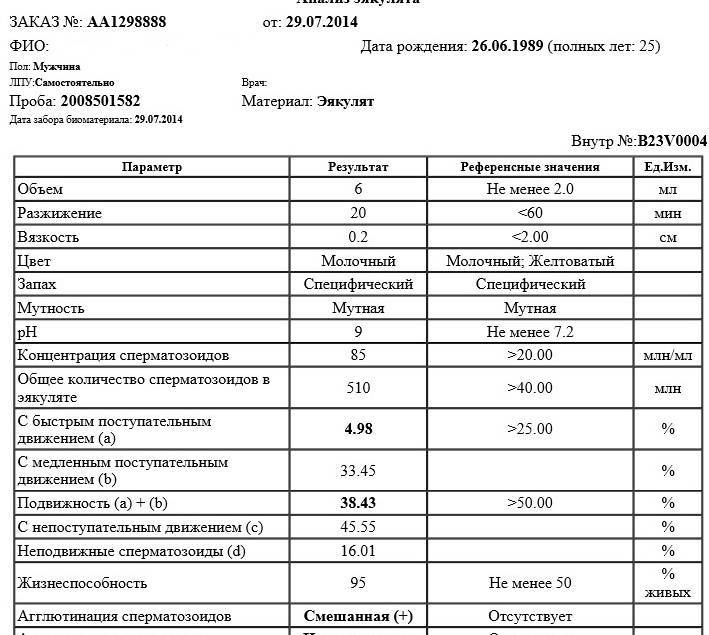
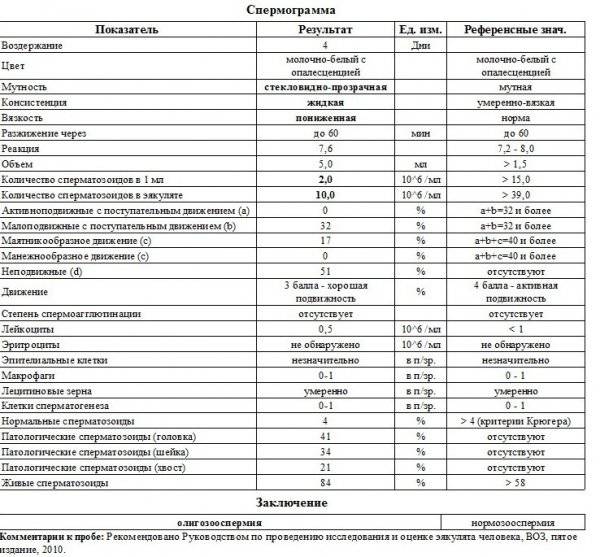
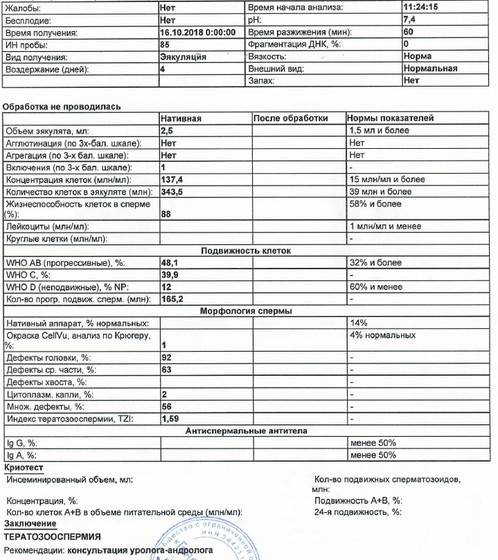
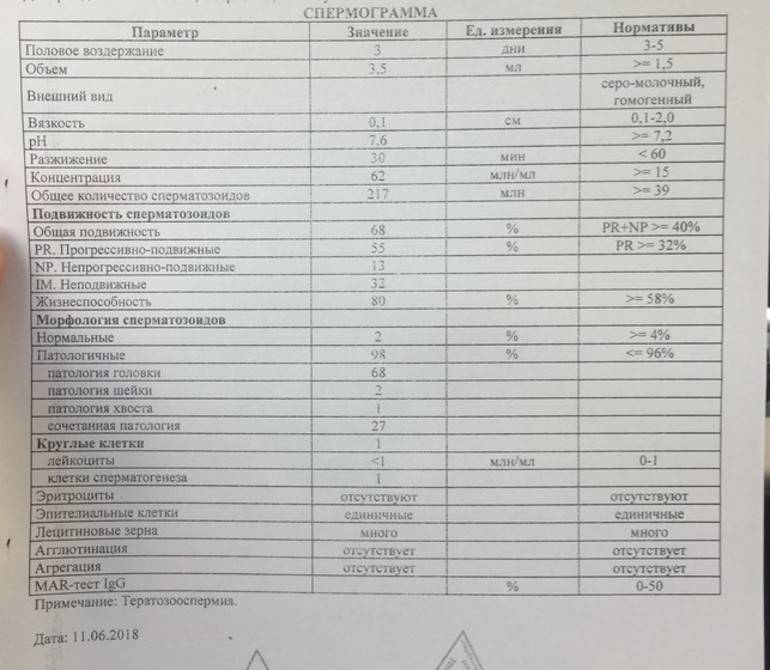
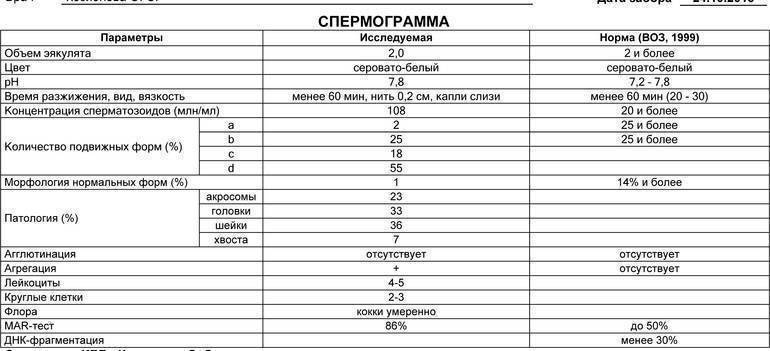
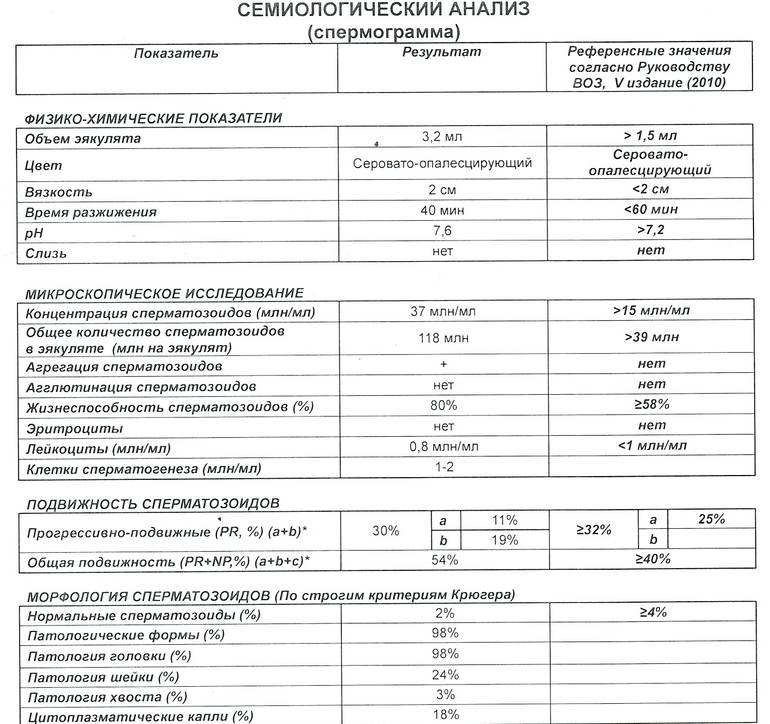
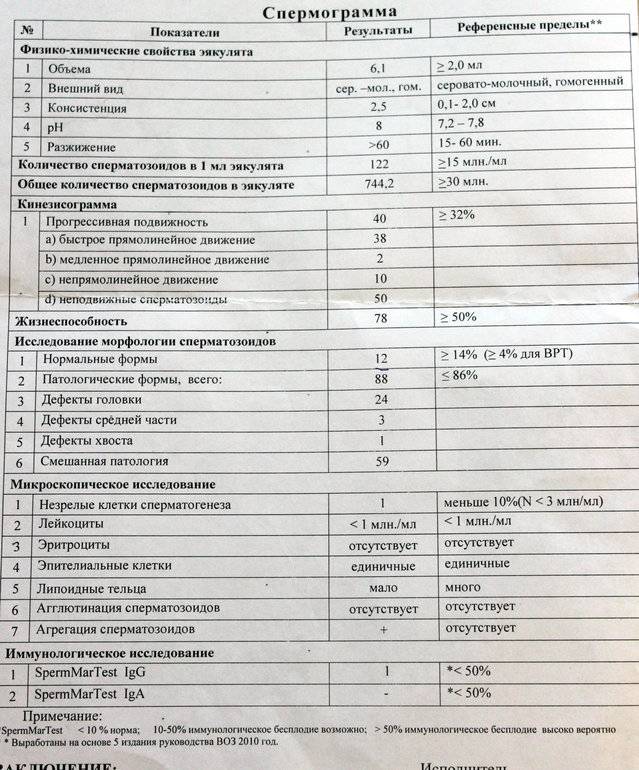
Интерпретация спермограммы
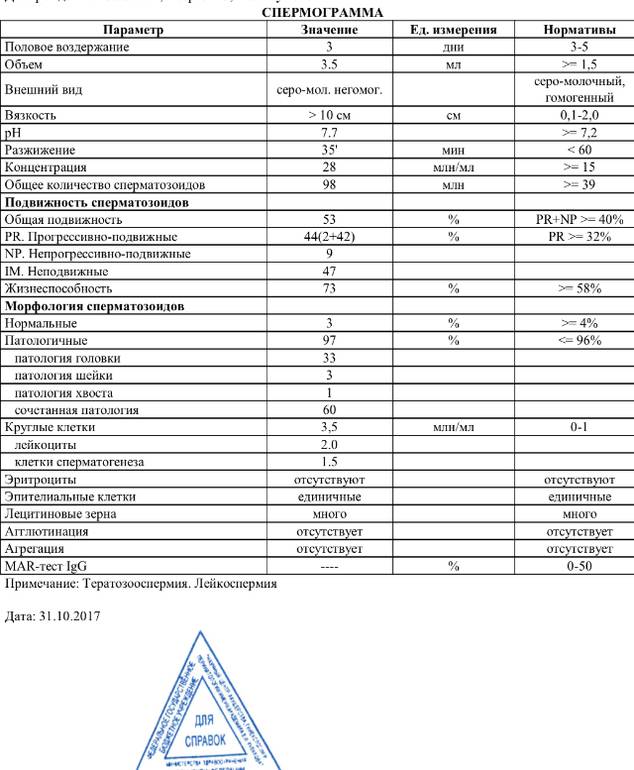
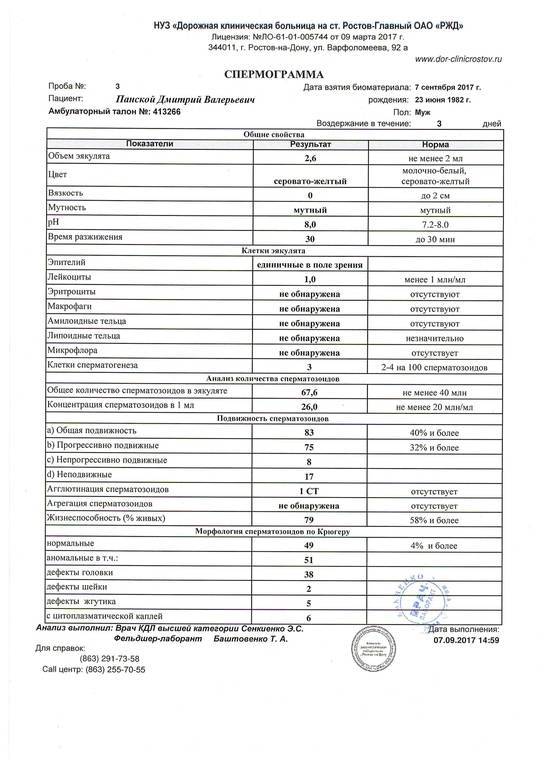
Нарушения в спермограмме могут выражаться в снижении количества сперматозоидов (олигозооспермия), ухудшении подвижности (астенозооспермия), повышении количества дефектных, патологических форм сперматозоидов (тератозооспермия).
Воспалительный процесс в половой системе проявляется повышенным количеством лейкоцитов и бактерий в сперме (пиоспермия) или только лейкоцитов лейкоцитоспермия). Крайним вариантом патологических изменений в спермограмме является азооспермия — полное отсутствие сперматозоидов в сперме, что служит причиной мужского бесплодия.
Азооспермия может быть связана с тяжелым поражением сперматогенного эпителия яичек (так называемый секреторный или необструктивный тип азооспермии) или с блоком транспорта сперматозоидов на уровне семявыносящих путей — обструктивный тип азооспермии.
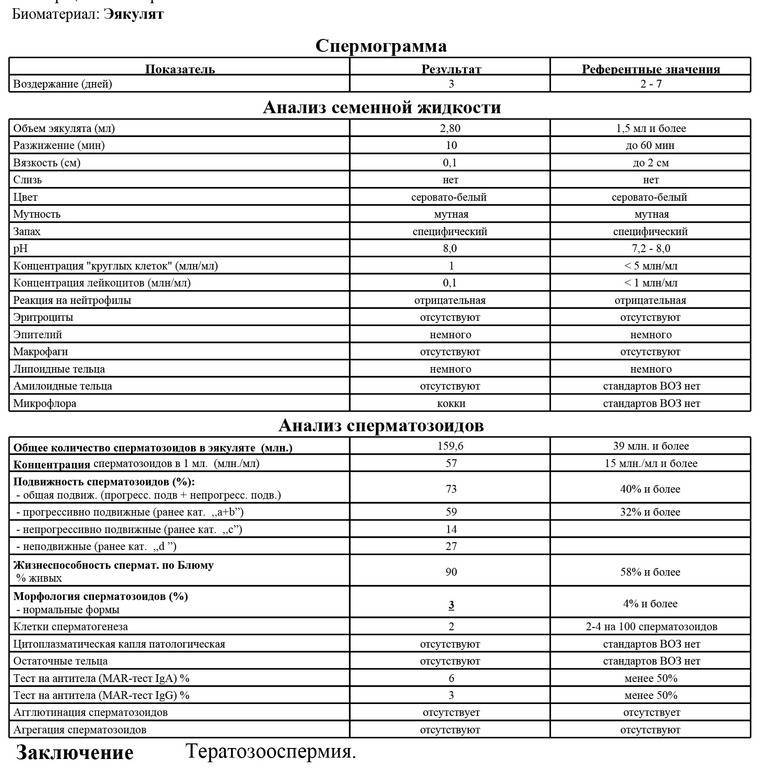
Нормальные показатели морфологии сперматозоидов
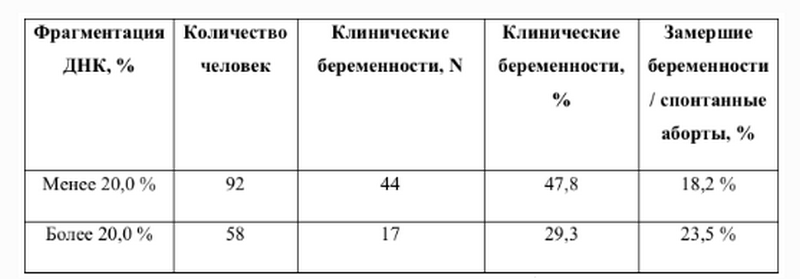
В целом, мужчина считается способным к зачатию естественным способом, без вмешательства репродуктивных вспомогательных методов, в том случае, если:
- в его спермограмме обнаруживается около 20-40 миллионов половых клеток;
- общий объем спермы не менее 2 миллилитров;
- сперматозоидов, которые подвижны и активны, в этом количестве не менее 25%;
- если количество сперматозоидов, которые не «мечутся», а двигаются прямо к цели, по прямой траектории, не менее 50%.
Хорошим признаком считается, если в обнаруживается не менее 15% здоровых, морфологически правильных спермиев.
Сама морфологическая оценка предусматривает анализ строения половых клеток. Жесткие критерии Крюгера расценивают даже пограничные параметры, которые многие другие методы относят к вариантам нормы, к патологии. Даже малейшее несоответствие сперматозоида эталону приводит к незамедлительной выбраковке этой клетки.
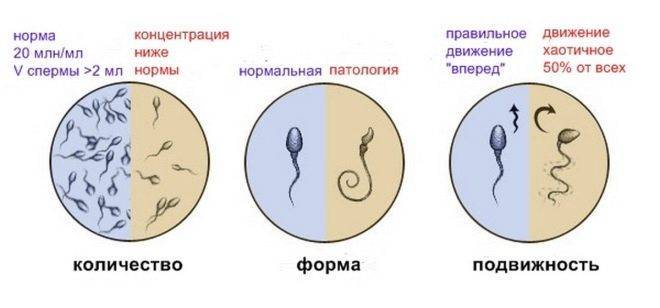
Идеальный сперматозоид должен соответствовать нескольким важным критериям. Вот они:
- Головка. Сперматозоид с нормальной морфологией головки всегда имеет одну головку, не две и не более. Форма головки строго овальная. Не менее половины площади головки должна занимать акросома — небольшое пространство, органоид. Нормальная ширина головки – 2,5-3,5 мкм, нормальной длиной считается значение, находящееся в диапазоне 4-5,5 мкм.
- Шейка. Эта часть половой клетки мужчин не должна превышать в ширину 1 мкм. Длина шейки в идеале должна быть равной значению, не превышающему полторы длины головки. Соединяться с головкой шейка должна под девяностоградусным углом, правильно, без видимых искривлений. Сама шейка должна быть ровной.
- Хвостик. Эта часть половой клетки должна занимать 90% от всего размера спермия. Хвостик должен быть ровным, не загнутым, не скрученным, не имеющим бугорков, узелков. Он слегка сужается и заостряется на конце. По отношению к головке, хвостик должен быть больше в 9-10 раз. Хвостик у здорового эталонного сперматозода в наличии только один, не два и не три.
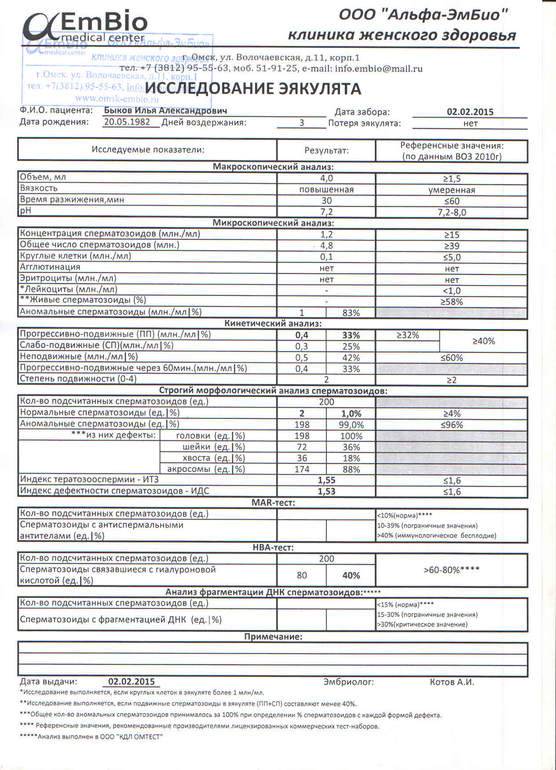
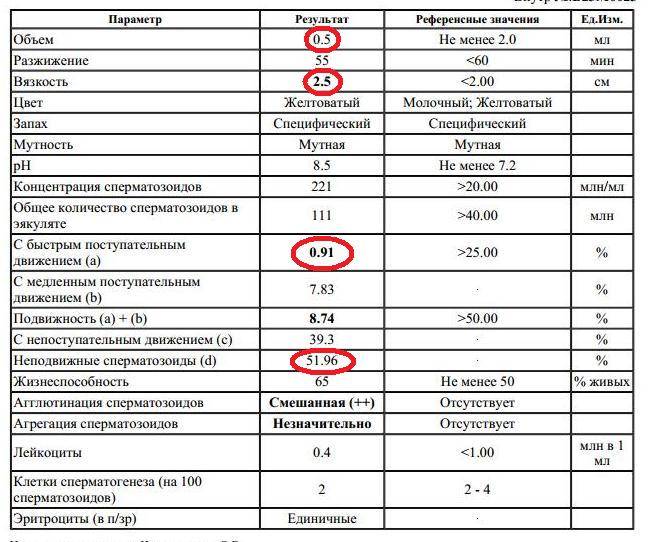
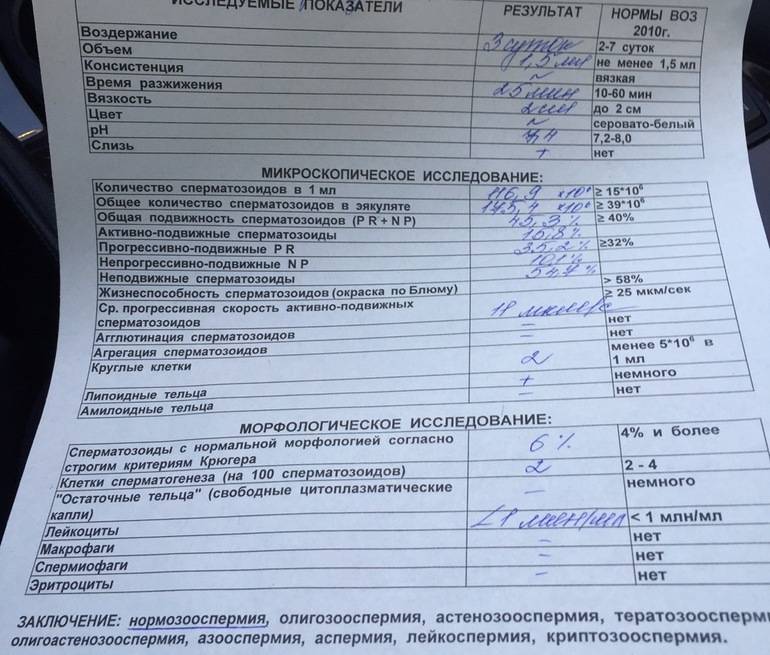
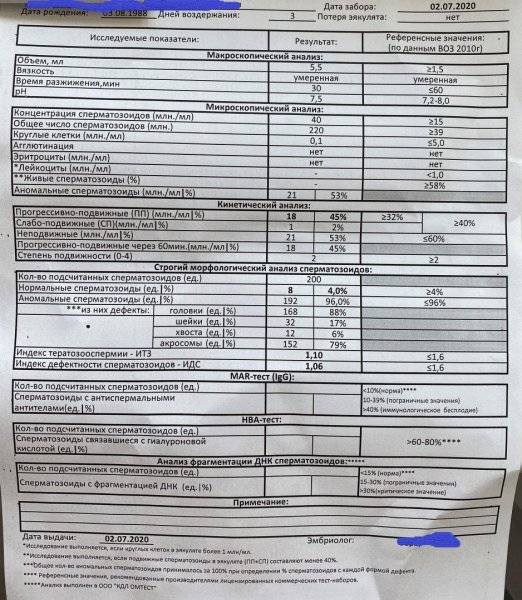
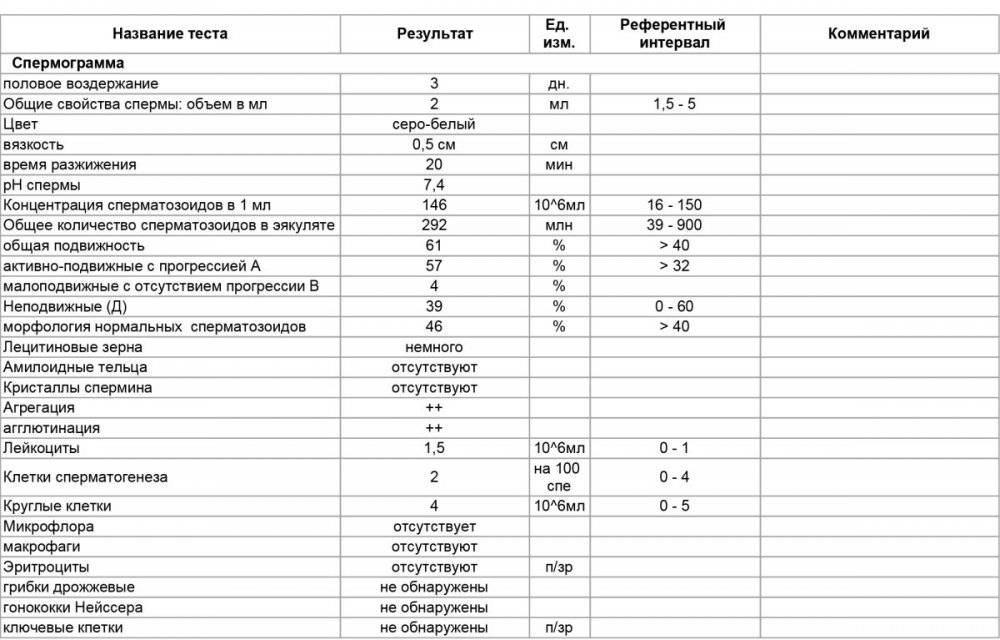
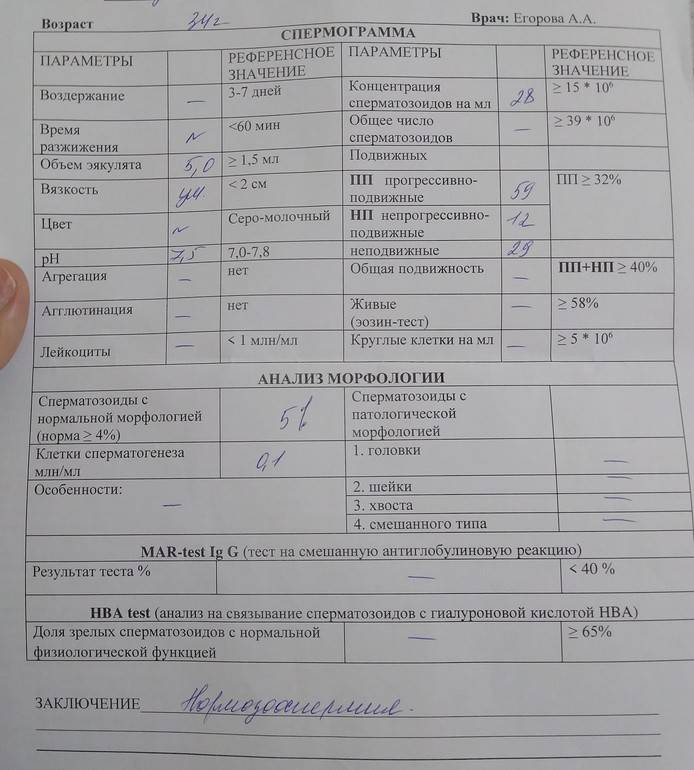
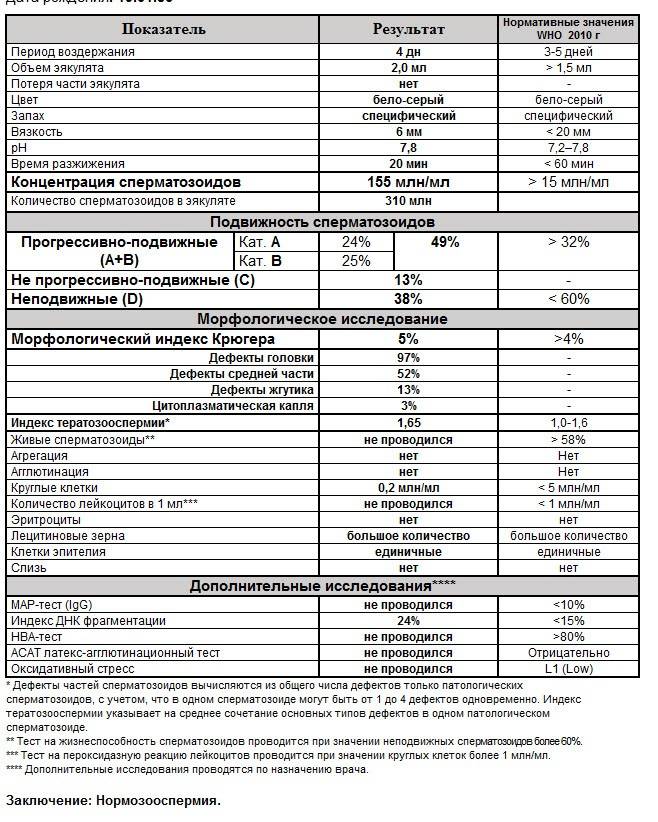
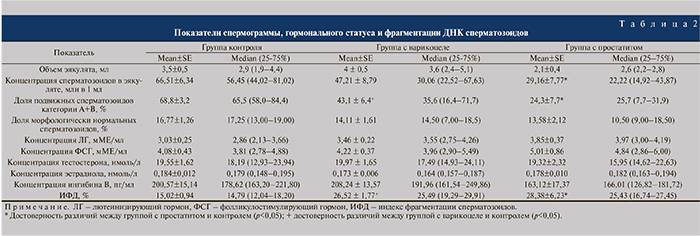
Некоторые нормальные параметры и патологические отклонения в спермограмме(в соответствии с последним пересмотром ВОЗ, 2010)
| Параметр | Объем спермы |
| Нормальное значение | ≥ 1,5 мл |
| Патологические отклонения | аспермия — отсутствие спермыолигоспермия (гипоспермия) — уменьшение объема спермы |
| Параметр | Концентрация сперматозоидов |
| Нормальное значение | ≥ 15 млн. в 1 мл |
| Патологические отклонения | азооспермия — отсутствие сперматозоидов в спермеолигозооспермия — снижение концентрации сперматозоидов |
| Параметр | Прогрессивная подвижность |
| Нормальное значение | ≥ 32 % |
| Патологические отклонения | астенозооспермия — снижение концентрации сперматозоидов с прогрессивным движением |
| Параметр | Жизнеспособность |
| Нормальное значение | ≥ 58 |
| Патологические отклонения | некроспермия — снижение концентрации живых сперматозоидов |
| Параметр | Количество нормальных форм сперматозоидов |
| Нормальное значение | ≥ 4 % |
| Патологические отклонения | тератозооспермия — снижение концентрации нормальных форм сперматозоидов |
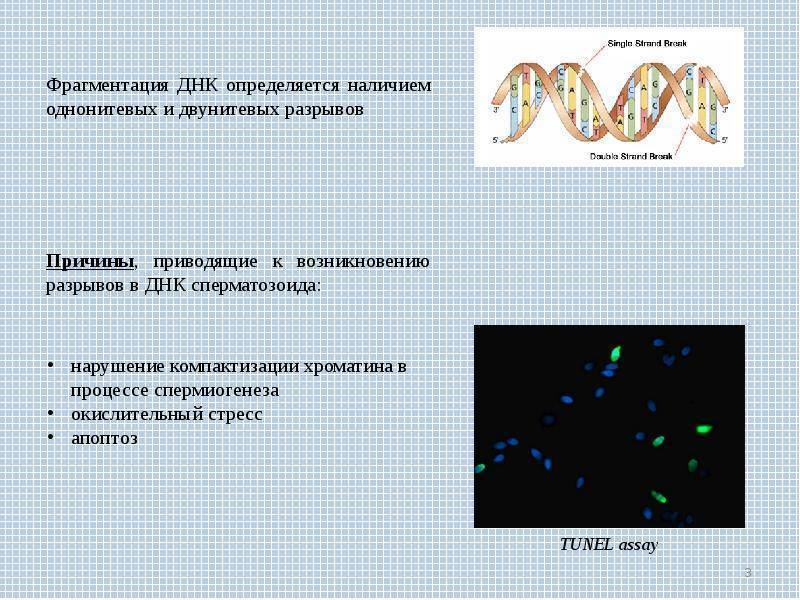
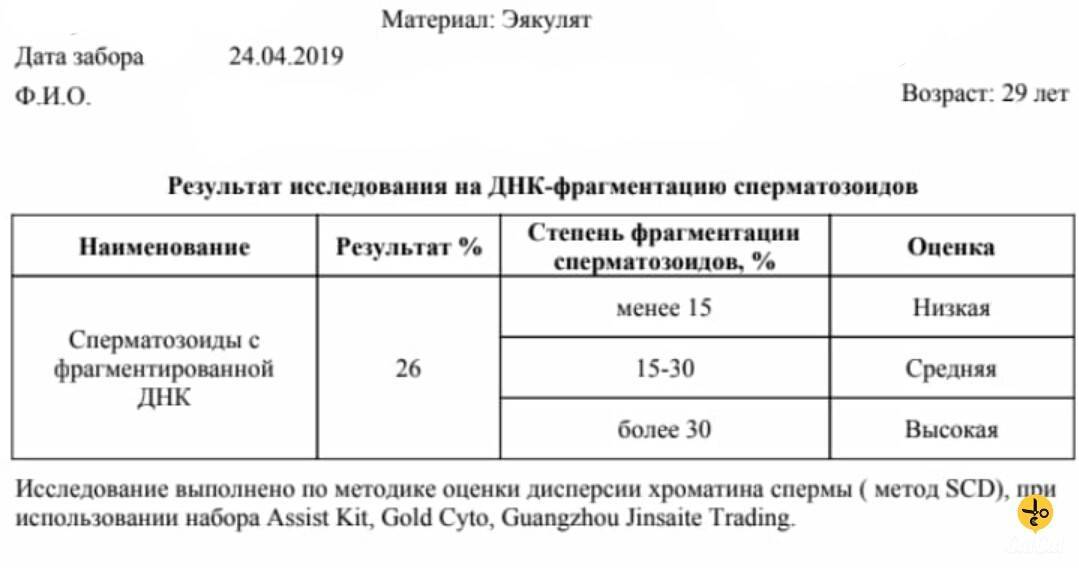
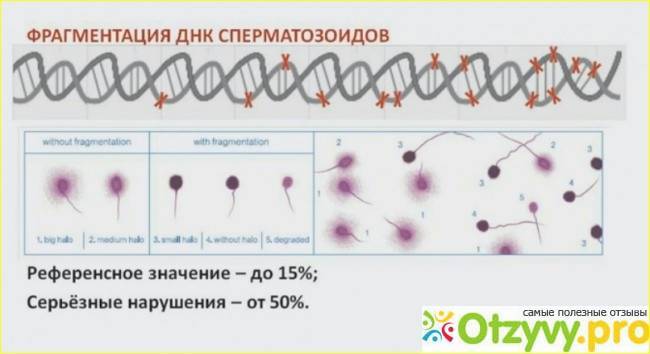
Что такое фрагментация ДНК
Половые клетки являются носителями генетической информации, при этом молекула ДНК «упакована» в них особенным образом. Если говорить простыми словами, то ДНК представляет собой цельную нить, состоящую из двух цепочек, которые скреплены между собой структурными элементами. Только в таком виде возможна передача «правильной» генетической информации.
При воздействии различных факторов (вредные привычки, плохая экология, дефицит витаминов, микро, -макроэлементов, сопутствующие заболевания и др.) связи в молекуле ДНК обрываются, что приводит к нарушению целостности и появлению фрагментов – это и есть фрагментация ДНК.
Стоит отметить, что у здоровых фертильных мужчин в норме определенная часть сперматозоидов имеют фрагментированную ДНК. Если этот показатель меньше 15%, то проблем с зачатием и вынашиванием беременностью не отмечается. Если же количество фрагментированной ДНК превышает 15%, то мужчине необходима консультация специалиста для решения проблемы.
Как проходило исследование?
В исследовании эффективности Синергина участвовали 27 супружеских пар. У всех мужчин были нормальные показатели спермограммы. У женщин – отсутствие беременности, неоднократные выкидыши или несколько неудачных попыток применения вспомогательных репродуктивных технологий.
Во время исследования мужчины принимали комплекс Синергин. Он содержит шесть мощных природных антиоксидантов в высокой дозировке: коэнзим Q10, витамин Е, витамин С, рутин, ликопин и бета-каротин. Курс приема составил 3 месяца, это связано с тем, что сперматозоиды созревают 72 дня. Любой курс, направленный на улучшение состояния мужской фертильности, обычно имеет такую продолжительность.
Можно ли собрать сперму дома?
Можно, но мы не рекомендуем собирать сперму дома. Эякулят — это очень подверженная внешним факторам субстанция. Снижение окружающей температуры вызывает замедление, т.е. снижение подвижности сперматозоидов. Это скажется на результатах анализа.
Если вам нужен достоверный результат то мы рекомендуем сдавать сперму непосредственно в лаборатории. В нашей лаборатории имеется специальная комната для сбора спермы. Если вы решили собрать сперму дома, сделайте все как рекомендуется ниже.
Как собрать сперму дома
Подготовьте стерильный контейнер для сбора жидкостей, например для мочи (его можно купить в любой аптеке). Согласуйте с нашим администратором дату и время анализа. В день анализа соберите сперму в тот контейнер, в котором планируете доставить в лабораторию и плотно закройте крышку.
Для точного анализа необходима вся порция спермы. При потере части семени, особенно первой порции, результат потеряет достоверность. Доставить эякулят на анализ следует не позднее 60 мин от момента его получения, чем раньше тем лучше! Температура контейнера со спермой должна сохраняться в пределах 34-36°С, его можно поместить в нагретый до этой температуры термос.
Лаборатория анализа спермы в Красноярске
Расписание приема спермы:
Пн, Вт, Птн — 09:00-11:00, на Затонской 7, в Андро-гинекологической клинике
Предварительная запись по телефону: +7 (391) 201-11-92
- Технология соответствует требованиям и нормам ВОЗ;
- Экспертное оборудование;
- Профессиональный уровень врачей;
- Консультация со схемой лечения.
Мы проводим следующие виды анализов эякулята:
Cпермограмма — оценка физических свойств эякулята и морфологии сперматозоидов по Крюгеру.MAR-тест — является основным методом определения иммунного фактора бесплодия. — оценка функциональной патологии сперматозоидов.Фрагментация ДНК — оценка ДНК сперматозоидов.
Как подготовиться к спермограмме читайте
Цены на анализы эякулята смотрите в прайсе «Лаборатория»
Общие сведения
Молекула ДНК, по сути, является генетической инструкцией. В ней закодирован путь развития и функционирования любого живого организма. В сперматозоиде ДНК упакованы в виде особого вещества – хроматина, которое находится в ядре (в средней части головки).
ДНК состоит из двух спирально свитых друг с другом нитей (полинуклеотидов), состоящих из звеньев (нуклеотидов). Фрагментация – это ломка нитей, выпадение отдельных звеньев, вследствие чего нарушается генокод. Подобные микроповреждения не всегда влияют на способность сперматозоида проникать в яйцеклетку, но за таким оплодотворением последует самопроизвольный аборт или патологии развития плода.
Сперматозоиды с фрагментацией ДНК могут повреждать яйцеклетку и при протоколе ЭКО. В результате она теряет функциональность, эмбрион не образуется, протокол оплодотворения оканчивается неудачно. Если уровень фрагментации ДНК невысок, то в некоторых случаях молодая и здоровая яйцеклетка может восстановить структуру цепочки.
Лечение фрагментации ДНК современными технологиями
Медицина, отвечающая за восстановление репродуктивной функции человека, сделала возможным восстановление цепочки ДНК сперматозоидов.
Когда происходит процесс лечения, в первую очередь нужно устранить следующих негативные факторы, влияющие на бесплодие:
- никотин;
- алкоголь;
- химическое и токсическое влияние на организм;
- избыточный вес.
Параллельно с этим врачи проводят полную диагностику организма мужчины и устраняют сопутствующие болезни, имеющиеся патологии половых органов, варикоцеле, инфекции мочеполовой системы. Лечение витаминами и антиоксидантами является дополнительной активацией жизненной силы в организме.
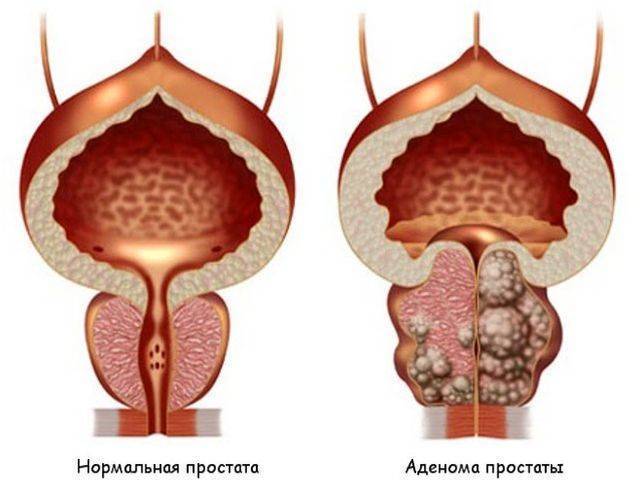
В репродуктивных медицинских центрах для семейных пар предлагается услуга, которая поможет зачать здорового младенца. Называется она ИКСИ. Заключается этот процесс в том, что искусственно у мужчины выбирается жизнеспособный сперматозоид, который вводится в яйцеклетку партнёрши. Такая процедура отличается от популярного ЭКО тем, что врачи отбирают лучшие сперматозоиды, а не случайные.
Проверка проводится путем погружения выбранных сперматозоидов в гиалуроновую кислоту. Если мужская половая клетка в порядке, то она спокойно связывается с кислотой, после чего сперматозоид можно погружать в яйцеклетку. Зачатие происходит только от клетки без генетических повреждений.
Если у мужчины имеется слишком много сперматозоидов с нарушенным ДНК, то в таком случае, врачи могут провести хирургическую операцию по выделению клеток прямо из яичек. Это связано с тем, что при семяизвержении поврежденных мужских клеток становится больше.
Из вышеописанного следует, что излечение от мужского бесплодия в некоторых случаях возможно. Если восстановительный процесс клеток сперматозоидов требует отказа от вредных привычек, то в таком случае у семейной пары высока вероятность зачать здорового и крепкого младенца. Современная медицина и при такой диагнозе может помочь зачать ребенка нуждающейся паре.
Автор статьи Игорь Радевич
Врач сексопатолог-андролог 1 категории. Глава Херсонского отделения Украинской ассоциации планирования семьи.
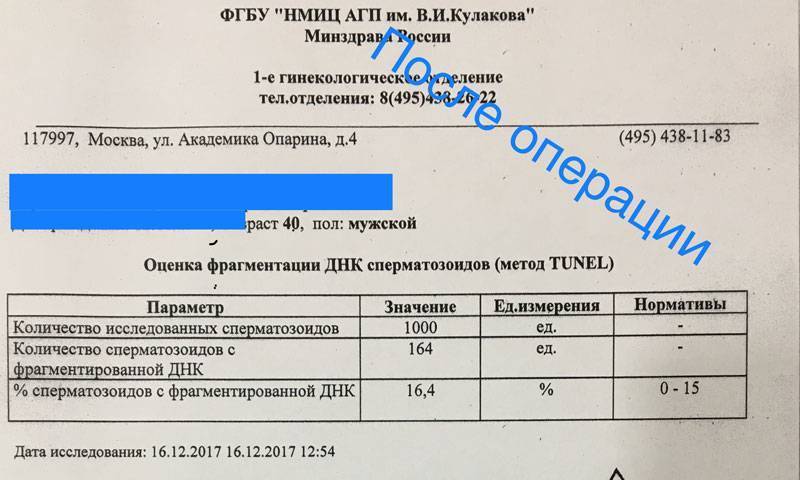
Исследование фертильности сперматозоидов методом TUNEL
В мужских половых клетках содержится генетический материал, который во время оплодотворения передается будущему ребенку. Если этот материал с повреждениями (разрывами цепочки ДНК), крайне маловероятно, что сперматозоид оплодотворит яйцеклетку.
Поврежденные спермии есть в эякуляте любого мужчины, даже если у него нет патологий репродуктивной системы. Но когда таких сперматозоидов слишком много, зачатие становится затрудненным или невозможным. Если даже оплодотворение происходит, то снижены шансы сохранить беременность.
Исследование фрагментации половых клеток позволяет подсчитать количество нормальных спермиев и спермиев с нарушенной генетической структурой. Это становится основанием для постановки или уточнения диагноза.
Каким методом лучше исследовать фрагментацию половых клеток?
Спермограмма не дает возможности выявить спермии с разорванными цепочками ДНК, необходимы специализированные методы. Таких существует несколько, самым достоверным признан тест TUNEL.
В отличие от других методик исследования фрагментации TUNEL фиксирует реальные, а не вероятные повреждения. Отсюда высокая прогнозирующая способность теста.
Как проводится тест TUNEL?
Сперму для исследования получают тем же способом, как для спермограммы. Получив назначение доктора, пациент приходит в клинику и сдает эякулят через мастурбацию. Подготовка к исследованию фрагментации методом TUNEL аналогична спермограмме.
Подробнее о процедуре сдачи спермы и подготовке к ней читайте здесь
После получения биологического материала он сразу направляется в лабораторию центра «Линия жизни». Там специалист добавляет в эякулят специальный энзим. При контакте с реагентом сперматозоиды с некачественным генетическим материалом меняют цвет. После этого они легко выявляются под микроскопом.
Подсчитав количество патологических спермиев, специалист составляет заключение, в котором в процентах указывает количество половых клеток с выраженной фрагментацией ДНК.
Расшифровка результатов теста TUNEL
Когда в эякуляте пациента не более 15 процентов патологических спермиев, это считается нормальным показателем. Если клеток с генетическими повреждениями больше, выводы о фертильности мужчины зависят от того, насколько превышена норма.
- 15-30 процентов – естественное зачатие хотя и затруднено, но возможно. Для него может потребоваться много времени.
- 30-50 процентов – естественное зачатие крайне маловероятно, но у пары хорошие шансы на ЭКО-беременность
- 50-60 процентов – зачать естественным путем невозможно, шансы на успех ЭКО остаются, но они невысокие.
- 60 процентов и больше – успех ЭКО с собственными сперматозоидами маловероятен.
Что делать, если некачественных сперматозоидов много?
Пациенты нашего центра не остаются один на один с «плохими» результатами исследования фрагментации ДНК. Если в сперме много клеток с некачественным генетическим материалов, врач разработает тактику дальнейших действий. Пациенту может быть назначена терапия, направленная на уменьшение количества «сломанных» сперматозоидов.
Но часто терапия заведомо бесперспективна. Чтобы не терять драгоценного времени, доктор рекомендует паре использовать для достижения беременности вспомогательные репродуктивные технологии. В большинстве случаев речь идет о программе ЭКО с ИКСИ. Врач выберет сперматозоид без повреждений и искусственно внедрит его в цитоплазму яйцеклетки. В тяжелых ситуациях сперматозоиды забираются из яичка пациента методом TESA. Внутри яичка процесс фрагментации менее интенсивен, есть шансы отыскать нормальные клетки.
Фрагментация ДНК сперматозоида и мужское бесплодие
Спермограмма — золотой стандарт первичной оценки качества спермы. Нормы спермограммы с оценкой морфологи по Крюгеру установлены ВОЗ в 2010 году. Однако спермограмма не объясняет и половины случаев мужского бесплодия. В результате были разработаны другие методы исследования, такие как MAT-тест и Фрагментация ДНК сперматозоидов.
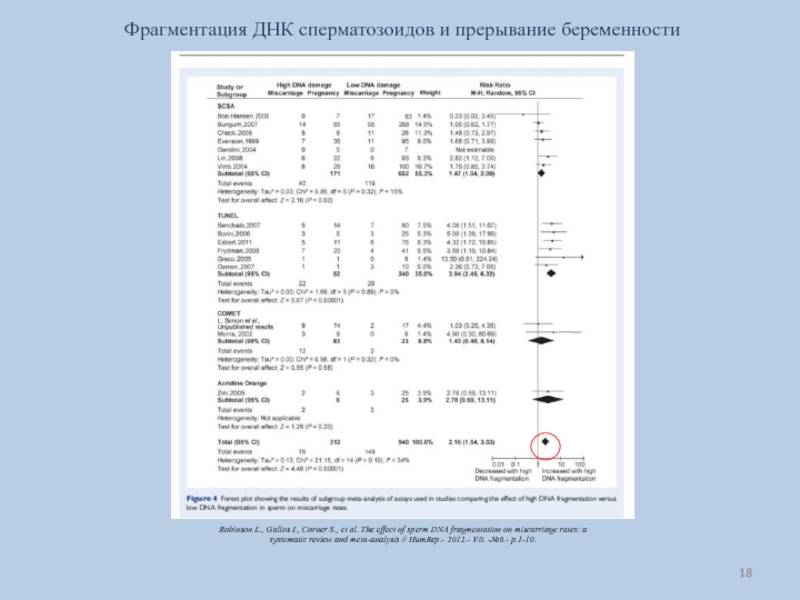
Сегодня уже доказано, что нарушение оплодотворения, замершая беременность (остановка развития эмбриона), повторяющиеся выкидыши на ранних сроках — напрямую связаны с повреждением (фрагментацией) цепочки ДНК в головке сперматозоида.
Установлено, что 8-10% мужчин с идиопатическим бесплодием и нормальными показателями спермограммы имеют высокий процент сперматозоидов с фрагментацией ДНК. При этом отмечается резкое снижение вероятности естественного зачатия, низкая эффективность искусственной инсеминации спермой мужа и ЭКО.
В цепочке ДНК сперматозоида закодирована генетическая информация, которая передается ребенку при слиянии с яйцеклеткой. Чем больше фрагментирована ДНК, тем меньше вероятность оплодотворения и выше риск генетических отклонений у плода. Сперматозоиды с поврежденной ДНК могут сохранять хорошую подвижность и способность к оплодотворению, но наступившая беременность замирает на ранних сроках.
Как выполняется тест на фрагментацию ДНК
Сперма собирается обычным способом. Как поготовиться к анализу и правильно собрать сперму читайте здесь.
В нашей лаборатории оценка фрагментации ДНК выполняется методом SCD (запатентован компанией Halotech) . Этот метод активно используется в клинической практике и участвует во множестве клинических испытаний. HALO считается более чувствительным тестом, по сравнению с остальными.
Методика
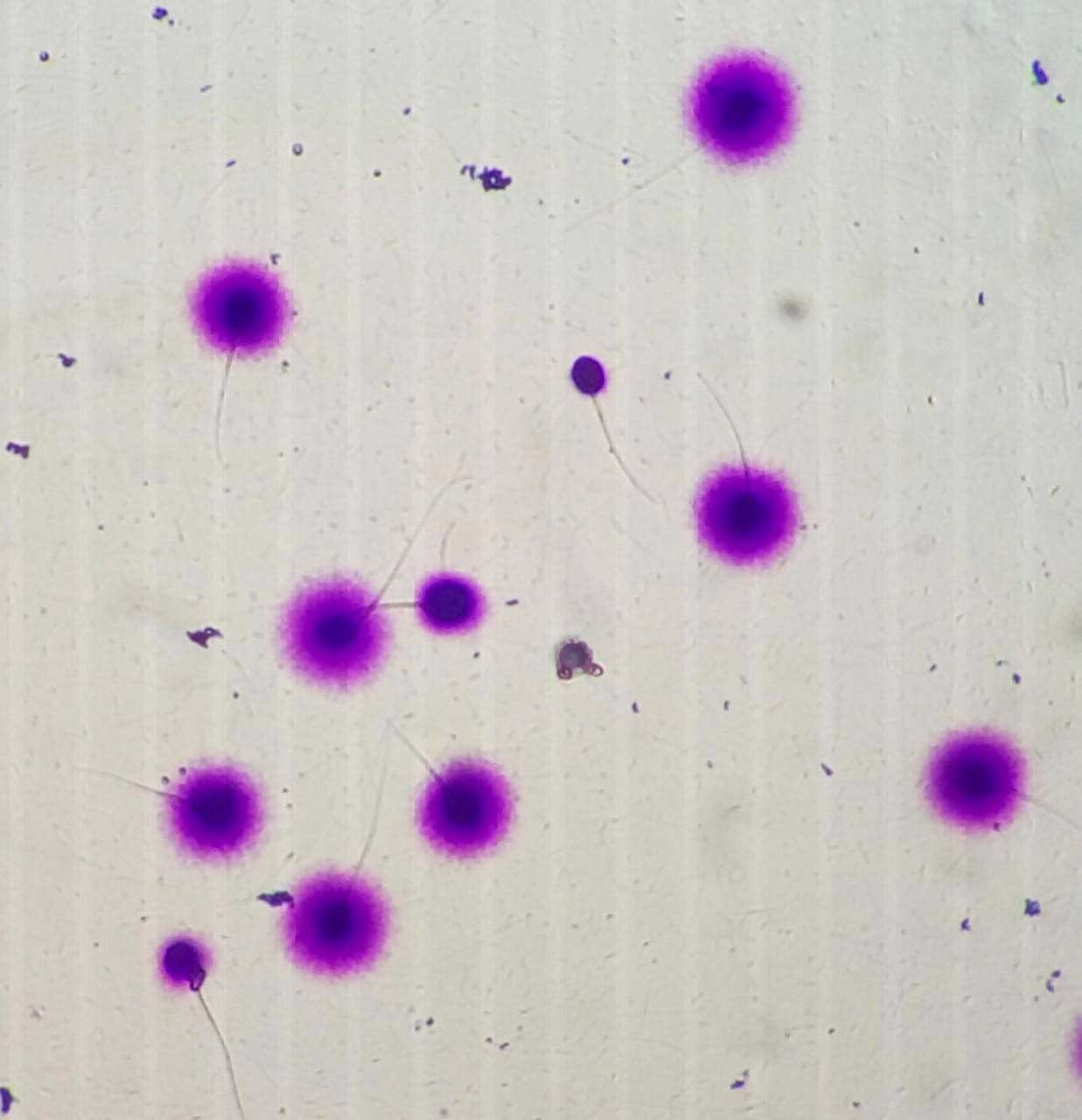
Через 30-60 минут после разжижения в эякулят добавляют специальный реактив, он связывается с неповрежденной ДНК сперматозоидов (с поврежденной не связывается или в очень малых количествах).
Далее сперму исследют через электронный микроскоп в спецальном свете. Оценивают только зрелые формы сперматозоидов (с хвостами), от 200 до 500 штук.
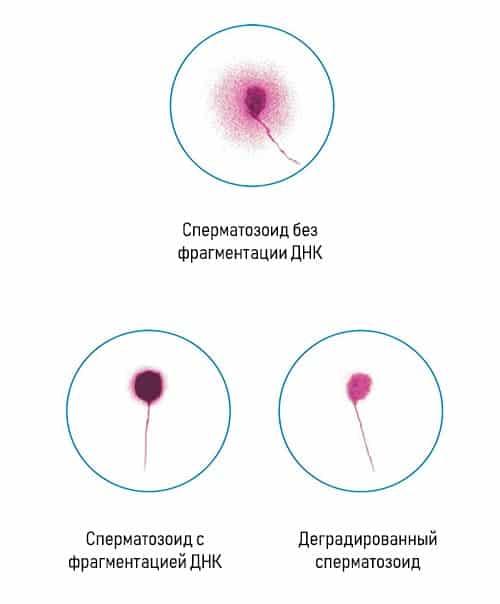
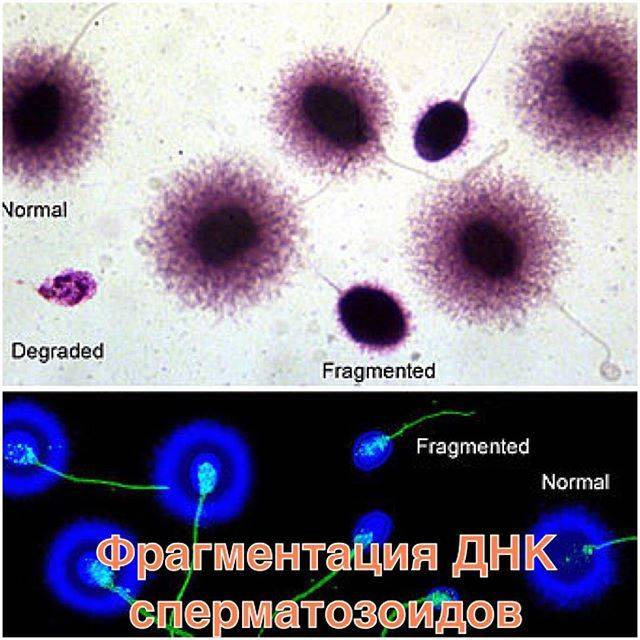
При микроскопии подсвечиваются здоровые клетки — вокруг головки сперматозоида виден светящийся ореол. Если ДНК имеет повреждения, то свечения нет или ореол очень тонкий и неявный.
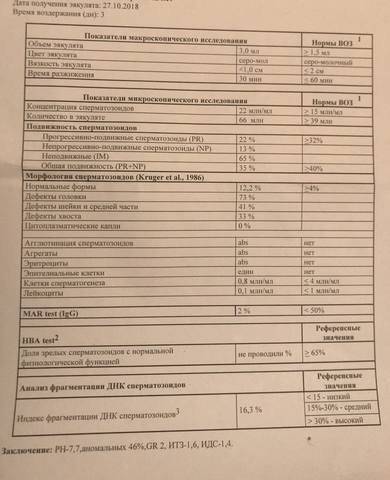
Результат посчета выражается в индексе фрагментации ДНК (ИФД). Он отражает процентное соотношение между «здоровыми» сперматозоидами и сперматозоидами с фрагментацией ДНК, в норме он должен быть не более 20%.
Лаборатория анализа спермы в Красноярске
Расписание приема спермы:
Пн, Вт, Птн — 09:00-11:00, на Затонской 7, в Андро-гинекологической клинике
Предварительная запись по телефону: +7 (391) 201-11-92
- Технология соответствует требованиям и нормам ВОЗ;
- Экспертное оборудование;
- Профессиональный уровень врачей;
- Консультация со схемой лечения.
Мы проводим следующие виды анализов эякулята:
Cпермограмма — оценка физических свойств эякулята и морфологии сперматозоидов.MAR-тест — является основным методом определения иммунного фактора бесплодия. — оценка функциональной патологии сперматозоидов. — оценка ДНК сперматозоидов.
Цены на анализы эякулята смотрите в прайсе «Лаборатория»
Клиническое значение
У мужчин с высоким показателем фрагментации ДНК сперматозоидов отсутствуют какие-либо симптомы, поэтому заподозрить наличие проблемы невозможно. Клинически данное состояние может проявиться только тогда, когда пара собирается забеременеть, при этом могут наблюдаться следующие состояния:
- низкая частота наступления беременности;
- невынашивание беременности;
- неразвивающаяся беременность;
- рождение детей с врожденными дефектами.
Кроме того, фрагментация ДНК влияет на эффективность вспомогательных репродуктивных технологий (ЭКО), поэтому даже современные методики не всегда могут помочь паре забеременеть.
Отклонения от нормы и причины
с патологической морфологией выглядят примерно так:
- Дефекты головки. Аномалии могут проявляться изменением формы с овальной на круглую, напоминающую восьмерку, сплющенную, грушевидную. Акросомальная область может быть уменьшена, заполнена вакуолями. Размеры головки слишком большие по сравнению с нормой и значительно уменьшенные также считаются признаками непригодности и несоответствия. Две и более головок у одной клетки — мутация, исключающая сперматозоид из числа здоровых клеток.
- Дефекты шейки. Сперматозоиды с аномальной шейкой изначально выглядят отличными от нормы. Именно дефекты этой части клетки сильно искажают ее внешний вид. Шейка может быть скрученной, утолщенной, неоднородной, истонченной сверх меры. Она может прикрепляться к головке не под прямым углом, а пот тупым или острым, что создает визуальный эффект «перекошенности» спермия.
- Аномалии хвостика. Обычно среди клеток с плохой морфологией встречаются сперматозоиды, лишенные хвостика, с коротким или слишком длинным хвостом, с хвостиком, которые частично сломался. Если хвостовая часть половой клетки расположена не под прямым углом к головке, если хвост закручивается, изгибается в любом направлении, сперматозоид нормальным считаться не может.
- Иные дефекты. В образце спермы лаборанты могут обнаружить только хвостики. Такое становится возможно при непрочном соединении головки и шейки. В этом случае половые клетки подвергаются атаке фагоцитов Сертоли, и головки этого не выдерживают. Остаются только хвостики. Анализ с плохой морфологией, когда количество здоровых спермиев – менее 14-15%, является основанием для установления тератозооспермии.
Критическим уровнем снижения здоровых клеток, соответствующих критериям Крюгера, считается значение в 4%. При таком положении дел будет сложно оплодотворить яйцеклетку даже в условиях пробирки при . Но современная медицина на месте не стоит, и даже мужчины, у которых уровень фертильности по Крюгеру находится на уровне 2-3%, не лишены возможности стать папами.
Для этого им может быть предложен метод ИКСИ, при котором даже в патологической сперме бесплодного мужчины доктор сможет отыскать один-единственный здоровый и соответствующий эталонам сперматозоид, ввести его адресно напрямую в яйцеклетку и потом подсадить оплодотворенную яйцеклетку женщине.
Среди самых распространенных причин тератозооспермии выделяют:
- Прием гормонов. Наиболее часто эта причина встречается у спортсменов, принимающих стероидные гормоны для регуляции массы тела. Иногда сперма становится непригодной для зачатия с морфологической точки зрения из-за того, что мужчина получал длительное гормональное лечение.
- Нарушение гормонального фона. В силу различных заболеваний, в том числе метаболических патологий, в организме мужчины может меняться соотношение гормонов, в том числе и половых.
- Вирусные инфекции. На морфологию спермиев может повлиять и вирус гриппа, и ОРВИ (за счет высокой температуры), но наиболее серьезные пороки развития половых клеток вызывает вирус герпеса второго типа, так называемый половой герпес.
- Воспаления половых органов. Любое воспалительное заболевание мужских репродуктивных органов, включая столь распространенный простатит, может стать причиной изменения морфологии сперматозоидов.
- Образ жизни. Если мужчина злоупотребляет алкоголем, наркотиками, много курит, неправильно или недостаточно питается, риск развития тератозооспермии повышается.
- Условия труда и другие факторы. Если деятельность представителя сильного пола связана с воздействием радиоактивного излучения, высоких температур, то мутации сперматозоидов могут объясняться именно этими факторами. Также играет роль регион проживания — на территориях с неблагоприятной экологической обстановкой факты мужского бесплодия встречаются значительно чаще.
- Длительный стресс. Это тоже одна из самых распространенных причин патологической морфологии сперматозоидов. В 21 веке она порой выходит на первое место.