SQLITE NOT INSTALLED
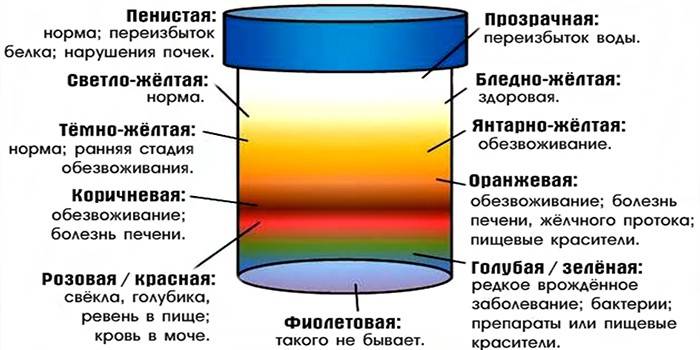
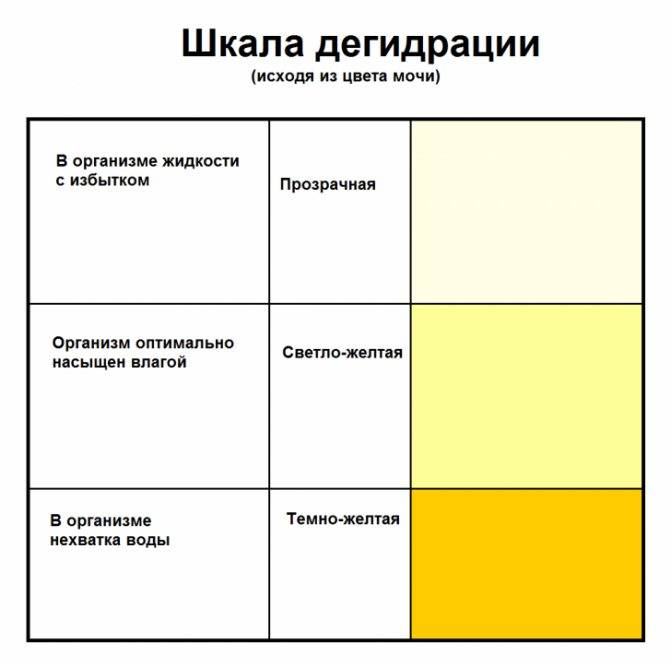
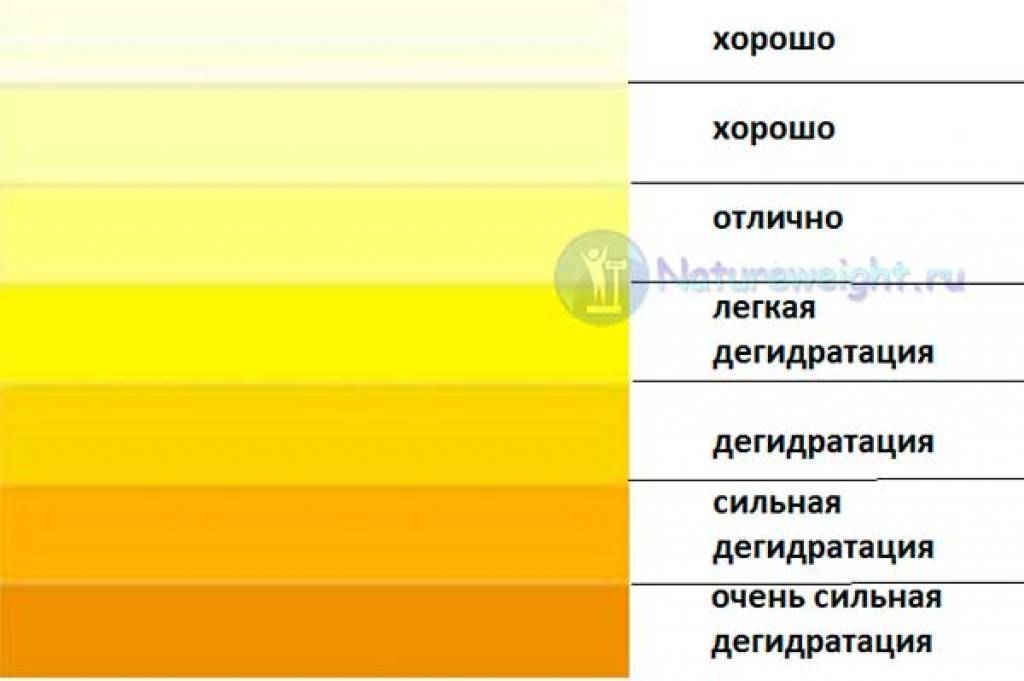
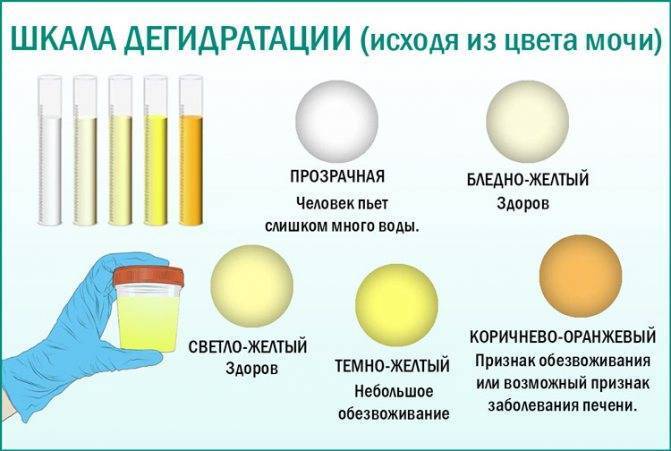
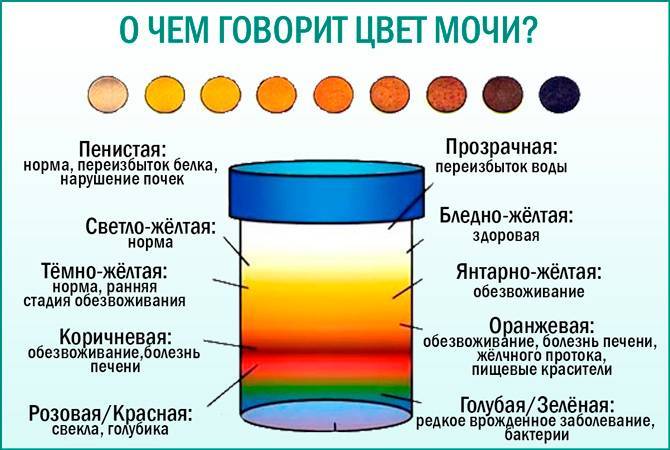
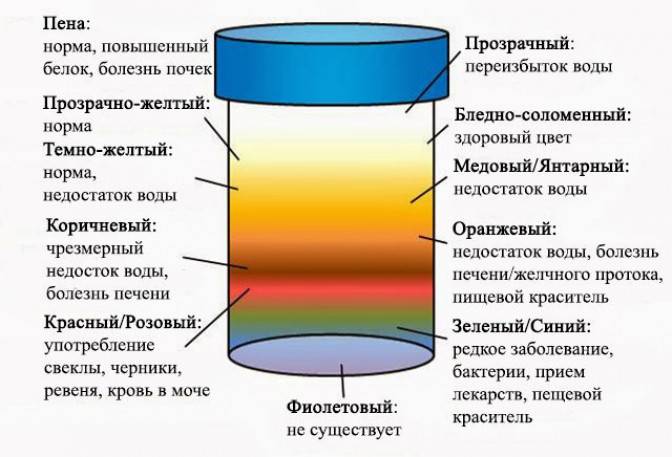
О чем говорят разные оттенки?
Если при беременности меняется цвет мочи, это может быть тревожным сигналом, оповещающим о развитии патологических состояний в организме беременной женщины.
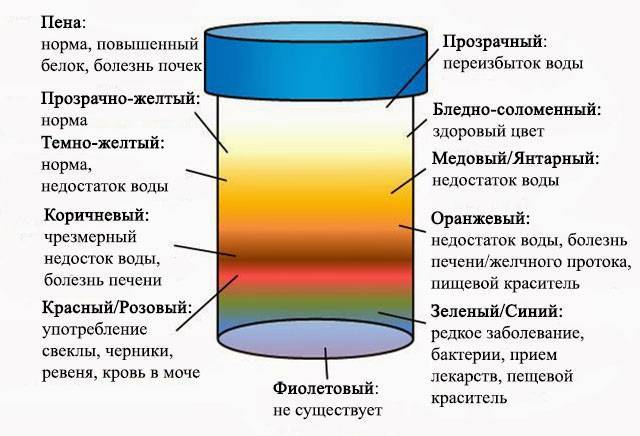
Красный оттенок
Моча красного цвета при беременности — тревожный признак. Такую окраску приобретает урина, когда в ней появляется примесь крови.
Это может происходить при следующих заболеваниях:
- гломерулонефрит;
- цистит;
- мочекаменная болезнь;
- цвет мочи при пиелонефрите также будет красным.
Процессы сопровождаются общим ухудшением состояния, нередко возникает гипертермия, пациентка жалуется на развитие болевых приступов.
Придавать розовый оттенок моче могут некоторые блюда (винегрет), а также употребление медикаментов.
Бесцветная моча
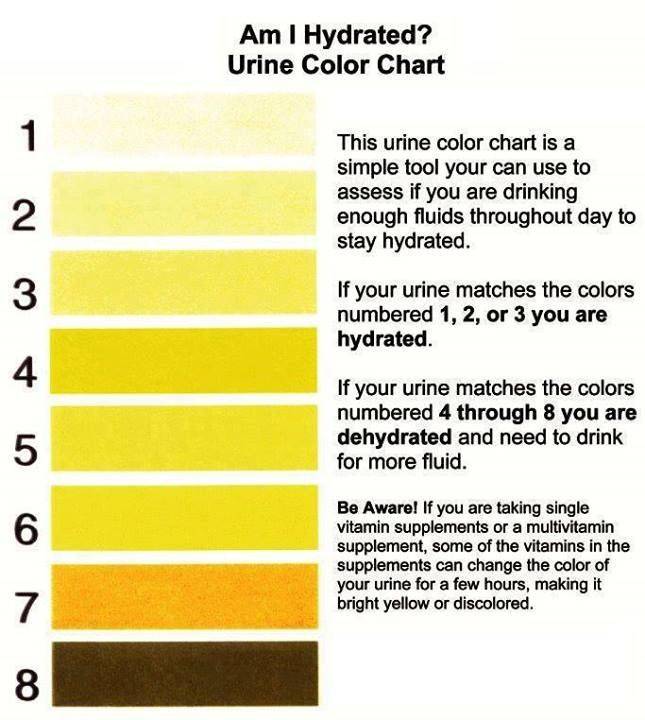
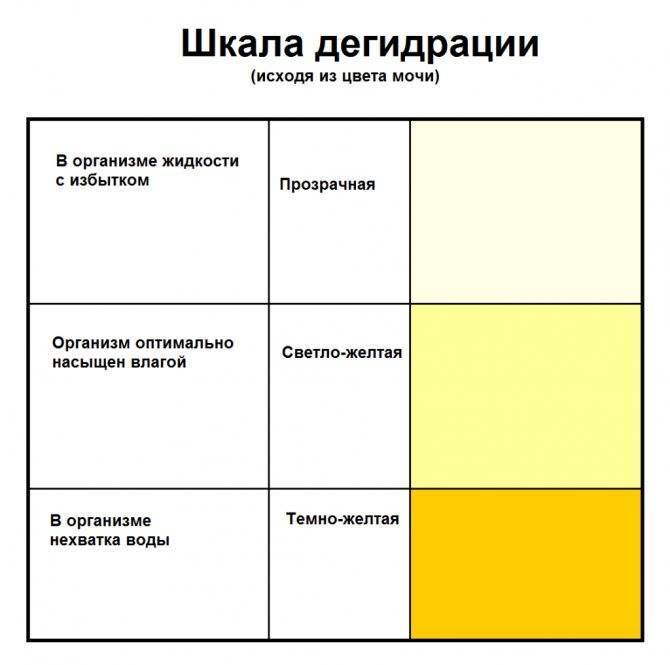
Прозрачная светло-желтая урина указывает на то, что женщина пьет большое количество жидкости, из-за чего моча становится низкоконцентрированной. Необходимо внимательно следить за окраской мочи при беременности, и если на протяжении нескольких дней она не перестала быть бесцветной, это может грозить усиленным вымыванием солей и минеральных веществ.
Оранжевый оттенок
Самой распространенной причиной такой окраски является прием поливитаминных комплексов и фолиевой кислоты. Витамин B9 усваивается не в полной мере, поэтому его часть выделяется в неизменном виде с мочой. Также оранжевый цвет урине могут придавать лекарства нитрофуранового ряда и морковный сок.
Темно-желтый оттенок
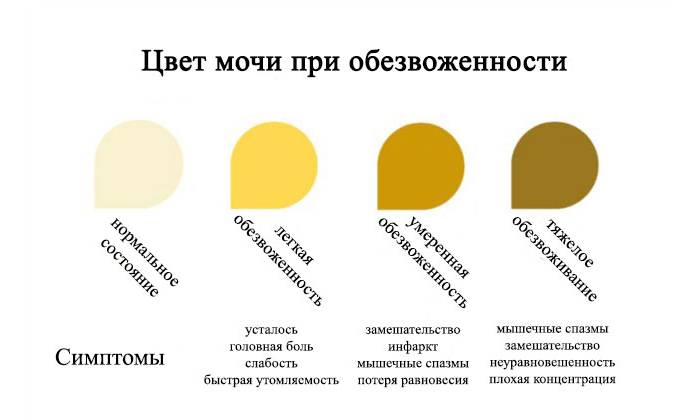
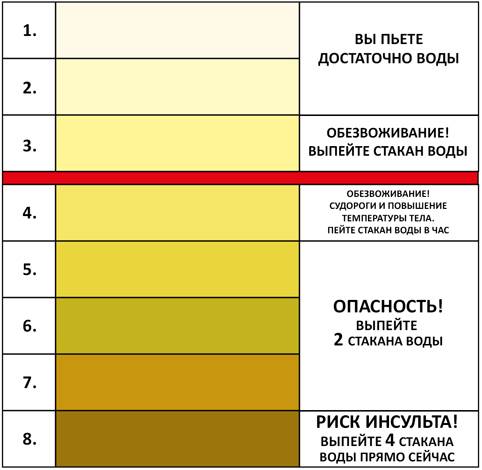
Вызван высокой концентрацией мочи. Часто возникает по причине обезвоживания организма, что происходит при недостаточном употреблении воды, а также при токсикозе на раннем сроке. Помимо этого, в утренние часы содержание веществ в выделяемой почками жидкости более высокое, поэтому урина имеет более интенсивную окраску.
Коричневый, буро-зеленый оттенок
Является патологическим симптомом, который указывает на проблемы с желчным пузырем или печенью, особенно, если присутствуют другие признаки гепатита и холецистита:
- желтушность склер и кожи;
- обесцвеченные каловые массы;
- эмоциональные нарушения;
- кожный зуд.
В такой ситуации требуется незамедлительное обращение к доктору.

Недостаточная гигиена полости рта
Если нарушается здоровье полости рта, это сопровождается не только галитозом, но и налетом на языке, язвочками на слизистых оболочках. Такая клиническая картина характерна для стоматита или кандидоза. В этом случае такой проблемой должен заниматься доктор, чтобы облегчить состояние ребенка и быстрее избавиться от болезни.

Подобные симптомы могут возникать в том случае, если не соблюдается гигиена ротовой полости. Гигиена рта должна осуществляться дважды в день. При этом следует очищать не только поверхность зубов, но и язык, межзубное пространство. В противном случае слизистая покрывается налетом и бактериями, которые активно размножаются и вызывают галитоз
Очень важно после каждого приема пищи полоскать рот, по возможности чистить зубы либо пользоваться ополаскивателями. Все это поможет предотвратить появление проблемы. Родители должны следить за тем, чтобы гигиенические процедуры выполнялись тщательно и систематически
Родители должны следить за тем, чтобы гигиенические процедуры выполнялись тщательно и систематически.
Причины влагалищных выделений урогенитального тракта
Патологические бели один из признаков вагинального дисбактериоза, связанного с нарушением соотношения полезной и болезнетворной микрофлоры. Если уменьшается количество лактобактерий, снижается кислотность и выделения влагалища становятся щелочными, условия подходят для размножения возбудителей инфекций.
Организм женщины становится уязвимым при дисгормональных состояниях. Биологический процесс регуляции менструального цикла влияет на обновление слизистой, насыщение клеток гликогеном. Выработка вещества стимулируется эстрогенами, что обеспечивает молочнокислым бактериям возможность производить кислоту. Существует десяток причин, провоцирующих рост условно патогенной флоры, проявляющийся выделениями влагалища:
- Несоблюдение личной гигиены.
- Смена полового партнера.
- Длительный прием антибиотиков.
- Сексуальный контакт с носителем инфекции.
- Аллергия на латекс, нанесенный на контрацептивы.
- Неподходящие вагинальные гели, мыло.
- Увлечение спринцеванием.
- Глистная инвазия.
- Присутствие инородного тела, особенно забытый тампон, пессарий.
- Сахарный диабет, ожирение.
- Эндокринный дисбаланс.
- ОРВИ.
- Психоэмоциональное напряжение.
Светлые выделения из влагалища связаны с эктопией маточной шейки, когда цервикальный канал сомкнут не полностью. Влага, необходимая для орошения полости, выходит наружу, слизистая оболочка пересыхает и воспаляется. Насторожить появление таких белей должно при беременности, поскольку свидетельствует о подтекании околоплодных вод. Другой причиной выделений во влагалище является герпетический вульвовагинит. Отличительная черта вирусной этиологии — вскакивание пустул с последующим изъязвлением.
Важно знать! Недостаточно просто констатировать факт наличия вагинальных выделений, нужно определить причину и локализацию. Бели могут выходить из: влагалища, матки, шейки, труб
Расположение патологии является фактором оценки потенциальных осложнений. Запах, оттенок выделений зависит от типа возбудителя. Гинеколог диагностирует заболевание влагалища при урогенитальном осмотре. Дополнительные анализы назначаются индивидуально: УЗИ, мазок, цитология, анализ крови. Цена обследования в Москве на доступном уровне, обращайтесь за помощью своевременно, не дожидаясь осложнений.
Что можно сказать по цвету мочи у грудничка?
Если окраска желтая
Жёлтая моча – нормальный визуальный показатель у здорового малыша.
Эталонный оттенок мочи грудничка — желтый, ближе к светло-соломенному. Другие цвета детской урины должны насторожить родителей. Темно-желтая урина обусловлена повышенным скапливанием желчного пигмента в детском организме. Насыщенная желтая моча появляется у младенца при обезвоживании на фоне кишечных инфекций либо желудочного расстройства, а также инфекционного заболевания печени. При появлении такой урины у детей нужно немедленно обратиться за помощью, ведь в отдельных случаях существует угроза жизни.
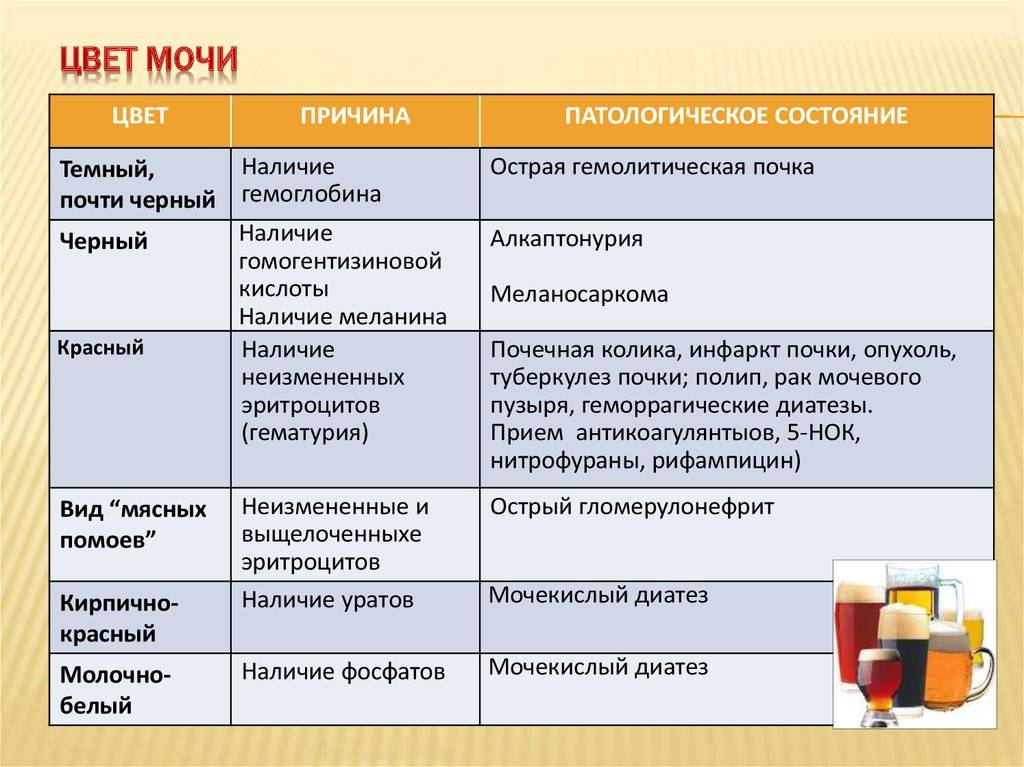
Темная моча — повод для беспокойства?
Случается, что у детей изменяется цвет урины со светлого на темный. Это происходит потому, что в выделяемых массах растет показатель билирубина. Такие проявления свидетельствуют о повышенной концентрации желчного пигмента. Возможно, у ребенка есть неонатальная желтуха. Коричнево-красное изменение цвета мочи говорит о проблемах с почками. Поэтому если при мочеиспускании у ребенка идет такая урина, проконсультируйтесь у доктора и, до выздоровления, находитесь под его присмотром.
Оранжевая моча
Если появилась оранжевая урина — это говорит о чрезмерном содержании соли в детском организме или обезвоживании. При гипертермии, расстройстве стула и рвоте у детей также выделяется насыщенная моча. Такая расцветка плохая, и нуждается в немедленном лечении у педиатра. Но иногда такая трансформация окраса детской урины — это норма. Ведь цвет мочи у грудничка изменяется зависимо от продуктов питания. Выделяемые мочевые массы также становятся оранжевого оттенка, если накануне малыш ел морковь. То же правило касается и матери, если ребенок на грудном вскармливании. Такое изменение оттенка неопасно для здоровья младенцев.
Бесцветная моча у грудничка бывает в период грудного вскармливании или при наличии диабета.
А что, если прозрачная?
Бесцветная моча характерна для маленьких детей. Кроме того, если младенец постарше на грудном вскармливании, прозрачность урины указывает на то, что мама ест много продуктов с высоким содержанием воды. Прозрачная моча бывает у пациентов, которые больны сахарным и несахарным диабетом, почечной недостаточностью или применяли диуретики.
Какие другие окрашивания можно заметить?
Если оттенок мочи у детей становится зеленым, то это свидетельствует о механической желтухе. Розовая урина у малышей до месячного возраста тоже может быть. Как только ребенок родился, при мочеиспускании у него выходят кристаллики уриновой кислоты. Такие пылеобразные пятна у новорожденных встречаются нередко. Считать отклонениями их не стоит, поскольку кристаллы не опасны для жизни малыша. Если урина ребенка яркая, ближе к красному оттенку, то у малыша возможно выделение большого количества эритроцитов: инфаркт, травма почки.
Каротиновая желтуха
Это желтушное окрашивание кожи из-за накопления желто-оранжевого пигмента каротина или провитамина A. Состояние часто встречается у детей, если они съели много продуктов богатых каротином. К ним относятся морковь, тыква, цитрусовые, абрикосы, хурма, помидоры. Если причина в этом, то желтыми становятся стопы и ладошки у ребенка, но не склеры глаз.
Каротиновая желтуха неопасна для здоровья. Быстро проходит сама собой, если исключить или ограничить перечисленные продукты. Она встречается в основном только у маленьких детей, организм которых еще не научился перерабатывать каротин. Каротин выводится почками, кишечником, потовыми, сальными железами. Если печень и почки не справляются, то избытки пигмента выделяются с потом и кожным жиром, окрашивая кожу.
Употребление более 20 мг каротина или двух средних морковок в сутки уже достаточно, чтобы спровоцировать каротиновую желтуху.
Желтые зубы у ребенка
Желтые зубы у ребенка могут быть вызваны теми же причинами, что и взрослых, однако странно выглядит, если зубы сразу прорезываются желтыми.
- Конечно, дело может быть в наследственности, однако если желтизна слишком сильная, это говорит о некоторых патологиях;
- Чаще всего зубы у детей бывают желтыми, если во время беременности мать принимала антибиотики тетрациклиновой группы. В этом случае зубы останутся желтыми на всю жизнь;
- Также желтизна зубов может быть связана с ослабленной эмалью, если во время беременности ребенок недополучил всех нужных микроэлементов;
- Также у ребенка зубы часто желтеют просто потому, что родители не уделяют их гигиене достаточно внимания. Нужно следить за зубками ребенка с самого их прорезывания и чистить их.
Изменения количества, цвета мочи у ребенка, детей
Количество и химический состав мочи у детей
Количество и химический состав мочи у детей в разные возрастные периоды различны.
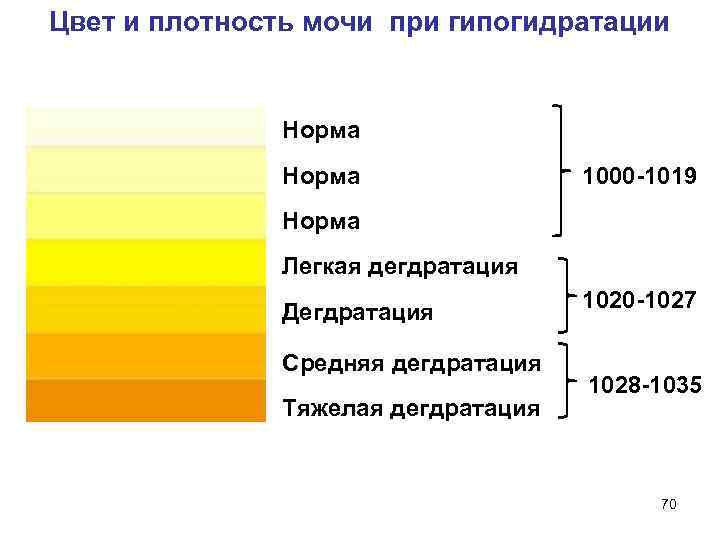
Количество мочи у детей, ребенка зависит от многих причин — питьевого режима, температуры воздуха (при высокой температуре количество мочи уменьшается при низкой, наоборот, увеличивается). Особенностью мочеобразования у детей является низкая плотность мочи.
Детский уролог, детская поликлиника «Маркушка».
Олигурия, уменьшение суточного количества мочи
Олигурия (уменьшение суточного количества мочи) является признаком нарушения либо продукции, либо выделения мочи. Различаются олигурия преренальная, ренальная и постренальная.
Из причин преренальной олигурии наиболее частой является недостаточная перфузия почек: уменьшение объема внеклеточной жидкости в результате потери натрия (рвота, понос, осмотический диурез, ожоги, обильное потоотделение, шоковая почка при остром эндогенном или экзогенном разрушении тканей и др.), уменьшение объема циркулирующей крови (кровотечение, гипоальбуминемия, сепсис), снижение сердечного выброса (заболевания миокарда, пороки сердца, перикардит — Детский кардиолог, детская поликлиника «Маркушка»), поражение сосудов почек (патология почечных артерий, нефросклероз, васкулит).
Ренальная олигурия характерна для заболеваний почек (гломерулонефрита, острого интерстициального нефрита, острого некроза канальцев), для отравления нефротоксическими веществами, сосудистой патологии.
Постренальная олигурия связана с обструкцией мочевыводящих путей (обструкция мочеточника камнем при мочекаменной болезни, кровяным сгустком, опухолью, стриктура мочеиспускательного канала, стеноз отверстия мочеиспускательного канала, заболевания предстательной железы и др.).
Олигурия наблюдается при недостаточном введении жидкости с пищей (недокармливание грудных детей), при лихорадочных заболеваниях, рвоте и поносе, при нарастании отеков, транссудатов и экссудатов. При заболеваниях сердца (в период декомпенсации и развития отеков) и почек (нефриты, нефротический синдром) олигурия может достигнуть степени полной анурии.
Полиурия у ребенка, детей
Под термином «полиурия» понимается увеличение диуреза в 2 раза по сравнению с нормой. Понижение коэффициента реабсорбции воды на 1 % вызывает увеличение диуреза на 300—500 мл. Полиурия может наблюдаться в физиологических условиях при употреблении чрезмерного количества жидкости, либо по привычке, либо в связи с психическими нарушениями.
Полиурия выявляется при сахарном (выделение большого количества сахара с мочой, высокая относительная плотность мочи) и несахарном диабете.
Полиурия характерна для синдрома де Тони-Дебре-Фанкони, при котором наблюдаются рахитоподобные деформации скелета в сочетании с симптомами недостаточности проксимальных канальцев почек (глюкозурия, аминоацидурия, фосфатурия), задержка роста и развития, полиурия.
Полиурия наблюдается при гиперпаратиреозе, синдроме Конна (периодическая полиурия, адинамия, гипертензия, периодические параличи из-за гипокалиемии), синдроме DIDMOAD ((глухота), который возникает в результате наследственных и приобретенных нарушений диэнцефально-гипофизарной гормональной регуляции.
Полиурия наблюдается в период схождения отеков при заболеваниях сердца и почек. Она бывает компенсаторной при развитии хронической почечной недостаточности (полиурическая фаза) или в период выздоровления при острой почечной недостаточности.
Изменения цвета и запаха мочи у ребенка, детей
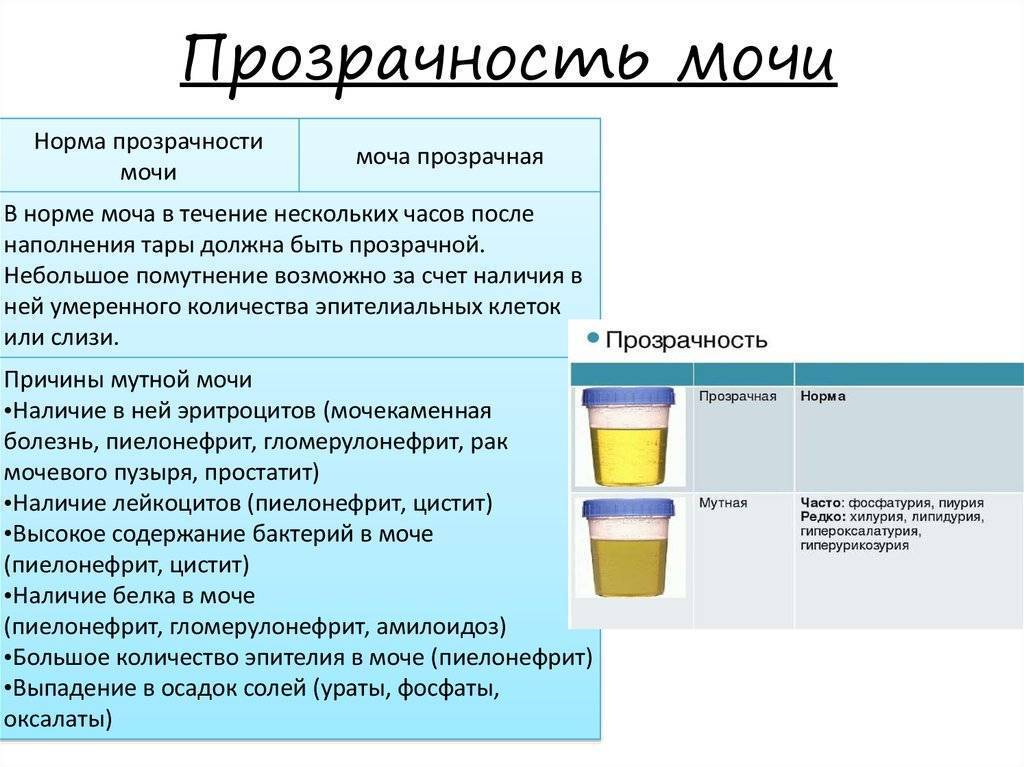
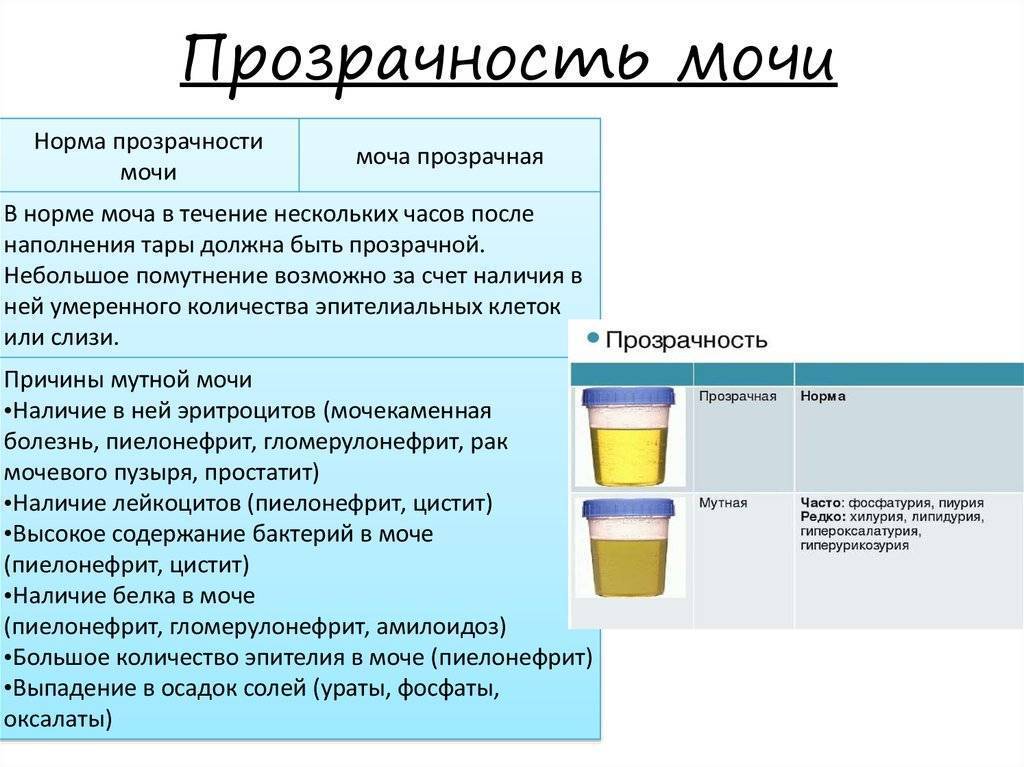
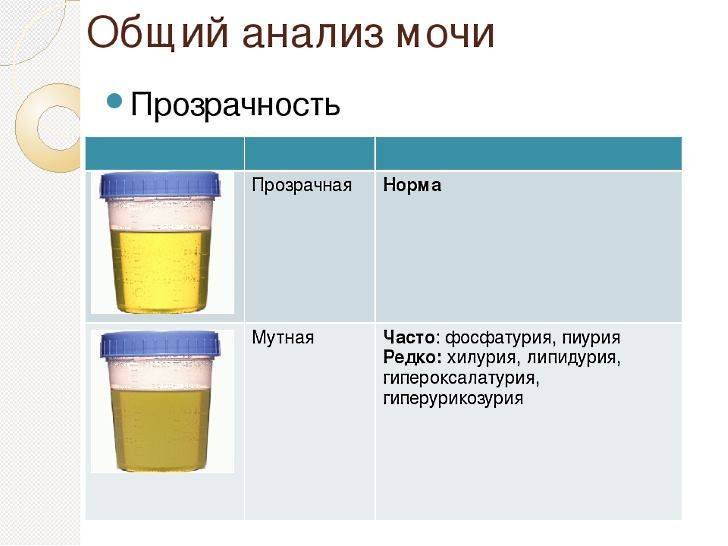
Нормальная моча у ребенка желтая, прозрачная. При стоянии на холоде из-за осадка соли может стать мутной. Изменение прозрачности мочи может быть обусловлено избыточным содержанием солей, клеточными элементами, слизью и жиром (липурия). Если при нагревании муть исчезает, то она обусловлена избытком уратов.
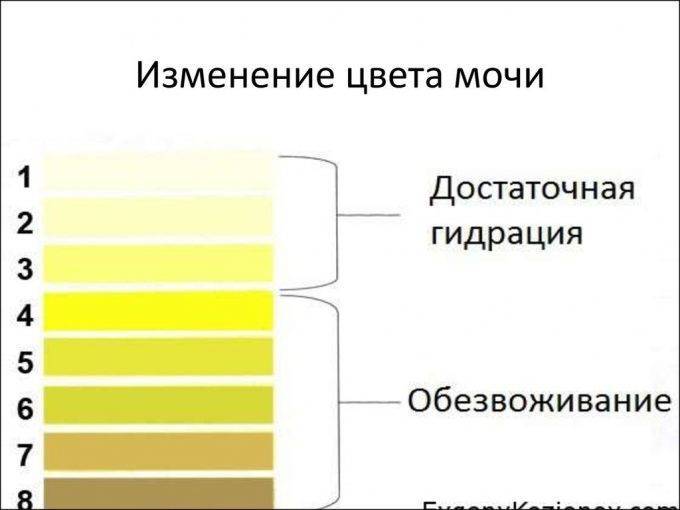
Почти бесцветная светло-желтая моча является результатом ее разведения и наблюдается при полиурии (сахарный и несахарный диабет, хроническая почечная недостаточность и др.).
Анализ мочи у детей — поликлиника «Маркушка».
Причины изменения цвета
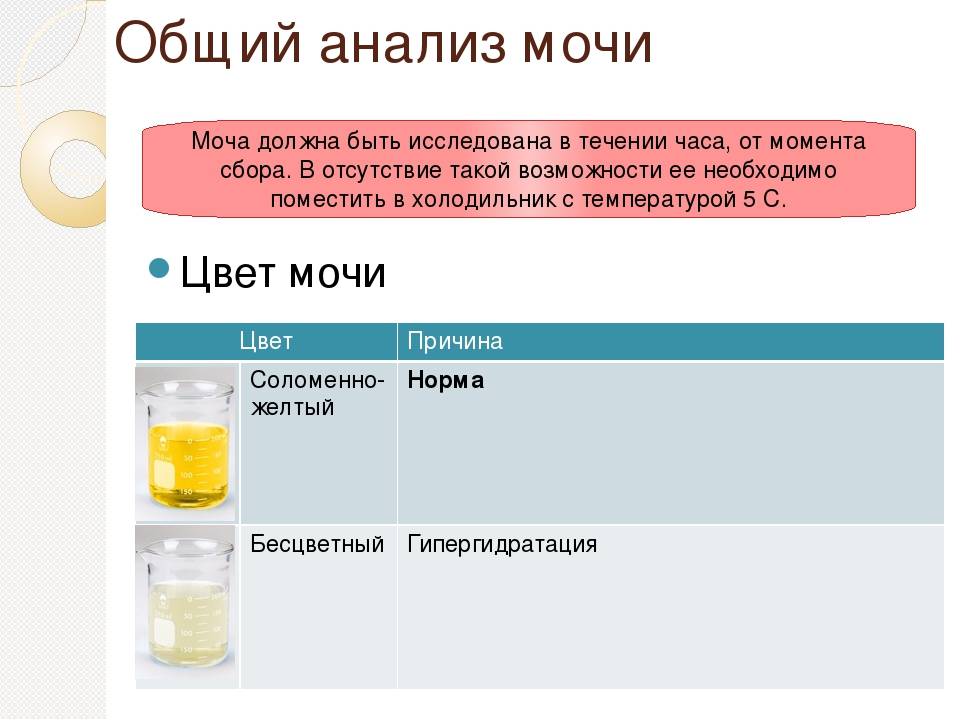
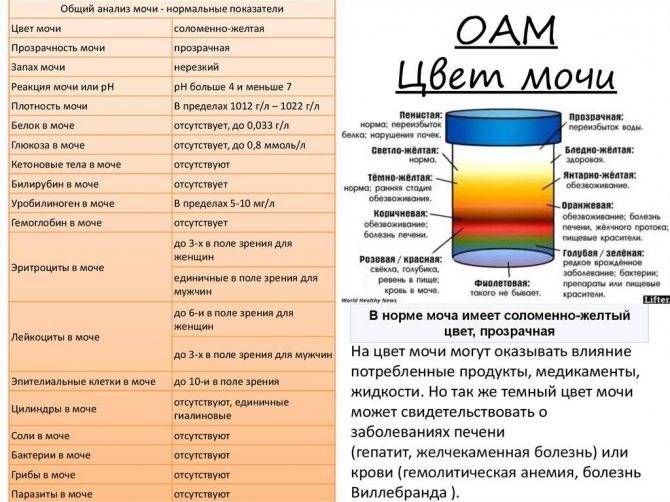
В норме при беременности моча может иметь различные оттенки желтого цвета: от бледного светло-соломенного до насыщенного горчичного.
Какого цвета моча у беременных? Ответить однозначно на такой вопрос невозможно. Даже если зайти в лабораторию, где принимают анализы у будущих мам, то каждая баночка с уриной будет иметь свой оттенок, и практически все они — вариант нормы.

На изменение оттенка выделяемой мочи оказывают влияние не только естественные процессы, происходящие в организме беременной женщины, но и другие факторы:
- Насыщенность цвета зависит от скорости метаболических процессов, а также от объема выпиваемой и выделяемой жидкости.
- Употребление некоторых овощей или фруктов способно изменять оттенок урины. К примеру, преобладание в рационе моркови придает оранжевый цвет моче при беременности, а частый прием в пищу свеклы окрашивает ее в бордово-красный оттенок.
- Некоторые группы лекарственных средств способны придавать темную, красную или насыщенную желтую окраску моче.
- Особенности функционирования почечной фильтрации мочи в процессе вынашивания ребенка.
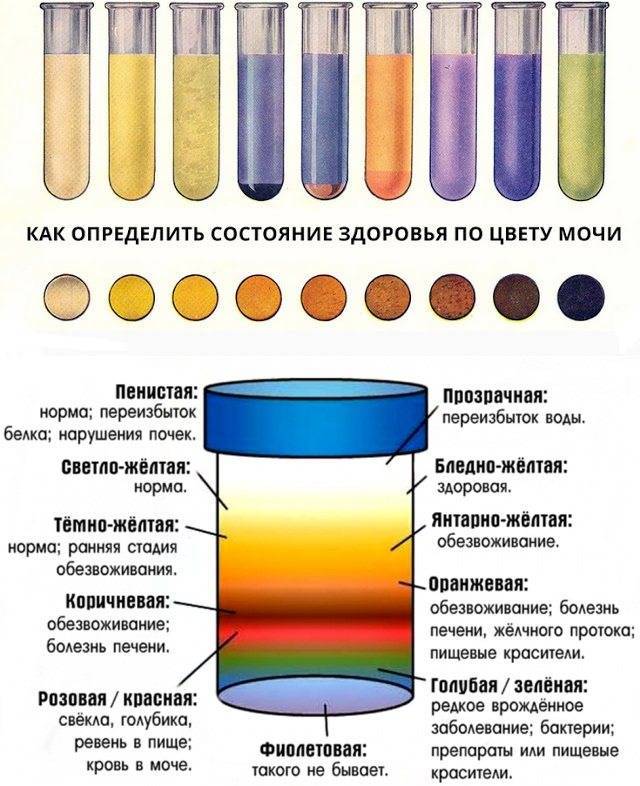
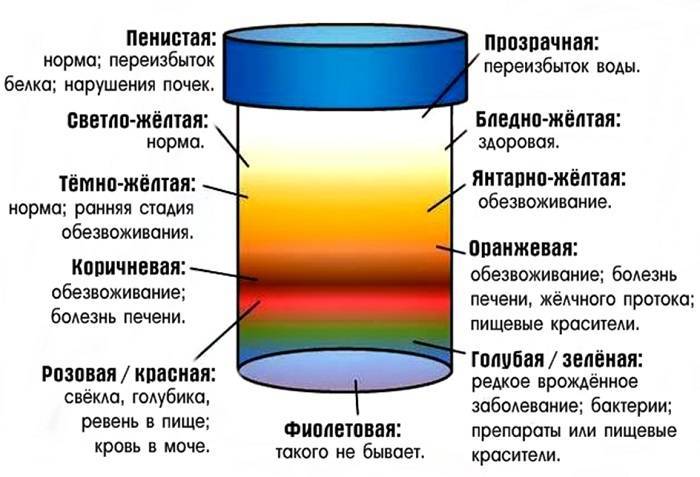
Общие сведения
Цвет моче придают натуральные пигменты: уробилин, уророзерин, урохром, гематопорфирин, уроэритрин и другие. Также окрасить ее способны продукты метаболизма, которые выводятся из организма через почки. Влияют на оттенок мочи и различные медицинские препараты: витамины, синтетические гормоны, контрастные вещества, применяемые при диагностических исследованиях.
чем больше с мочой выводится токсинов, пигментов, шлаков, синтетических компонентов и продуктов распада, тем насыщеннее будет ее цвет. Есть и другая прямая зависимость: чем больше человек потребляет жидкости, тем слабее будет концентрация мочи и, как следствие, интенсивность ее окраски.
Даже всем привычные продукты, такие как свекла, ревень или морковь, могут изменять природный соломенный цвет мочи
Поэтому важно научиться различать ее оттенки и устанавливать причинно-следственные связи еще в домашних условиях. Для этого необходимо собрать мочу в утреннее время в чистую светлую и прозрачную емкость
Затем содержимое нужно внимательно рассмотреть при хорошем освещении (дневной свет у окна) и желательно на белом фоне. Изменение цветовой гаммы и ее насыщенности, помутнение биологической жидкости и/или выпадение осадка является первичным признаком нарушения работы мочевыделительной системы и требует специализированного исследования.
Важно! Большинство беременных женщин полагают, что в их «положении» моча может становиться более темной и мутной, но это миф. Насыщенный желтый или оранжевый цвет урине придают различные витамины и биодобавки, рекомендованные при беременности
В случае обнаружения других оттенков, особенно коричневых и ярко-красных, следует немедленно обратиться к своему лечащему врачу за направлением на ОАМ.
Прозрачность мочи обусловлена значительным содержанием в ней воды (до 96-98%). Все остальные компоненты в норме полностью растворяются в ней и на прозрачность не влияют. Мутность, наличие патологических примесей или осадка в моче является серьезным поводом для диагностического обследования с целью исключения инфицирования почек и мочевого пузыря.
Синдром Жильбера
Синдром Жильбера – это наследственная болезнь печени, один из симптомов которой желтый цвет стоп и ладоней у ребенка. При этом заболевании в организме происходит накопление в крови желтого пигмента билирубина. Это естественный побочный продукт, образующийся при разрушении эритроцитов. В норме он проходит через печень, выводится из организма через пищеварительный тракт.
Проявляется синдром Жильбера у детей в период полового созревания. Чем выше уровень билирубина в крови, тем интенсивнее будет желтая окраска кожи.
Кроме этого, присутствуют:
- утомляемость, слабость;
- расстройства сна;
- жалобы на ноющую боль в правом подреберье;
- нарушение пищеварения, потеря аппетита, горечь во рту, тошнота, вздутие.
У 40 % подростков болезнь проходит без симптомов. Обнаружить ее можно только при анализе крови на билирубин.
При синдроме Жильбера освободите ребенка от занятий спортом, интенсивных физических нагрузок, избегайте стресса, ограничьте жирные, острые блюда. Лекарственные препараты назначает врач.
Особенности мужского организма
Это может означать, что в вашей моче содержится больше крошечной крови, что может сигнализировать о возможной инфекции мочевого пузыря или раке. Камни в почках, которые получают около 10 процентов населения США, также могут вызывать кровь в моче, так как могут быть менее распространенные камни мочевого пузыря.
Итак, что же вызывает такие симптомы?
И еще более важно то, что это может быть старая кровь, которая темнеть, когда она сгустки и ломается. Наличие старой крови очень тревожно, потому что она предполагает значительное количество крови, — предупреждает Сур
Это также может означать, что все, что вызывает кровотечение, было какое-то время
Он всегда ошибается на стороне осторожности: если есть много крови, я хочу разместить область внутри. Насколько мне известно, это рак, пока не будет доказано обратное
- усиленное выделение пота во время занятий спортом или физическим трудом;
- прием слабительного;
- обезвоживание организма из-за сильной жары или в период грудного вскармливания.
Если воды не хватает, почки запускают механизм ее компенсации . В течение суток в жаркое время года через кожные покровы в процессе потоотделения выходит до 2-3 л жидкости. Когда потеря не восстанавливается, моча приобретает интенсивно желтый оттенок.
Видео анализ мочи: нормы показателей, причины изменения
Некоторые лекарства, такие как антималярийный хлорохин и антибиотик, называемый метронидазолом, могут давать мочу кола-подобный оттенок. Этот плоский взгляд на кокс также может быть вызван некоторыми заболеваниями печени и почек или чрезмерным упражнением. Ваши мышцы используют миоглобин для захвата кислорода для энергии. Если вы переусердствовали в тренажерном зале и стали причиной значительного повреждения мышц, миоглобин может просачиваться в ваш кровоток и проникать в вашу мочу, заставляя ее становиться темно-коричневой.
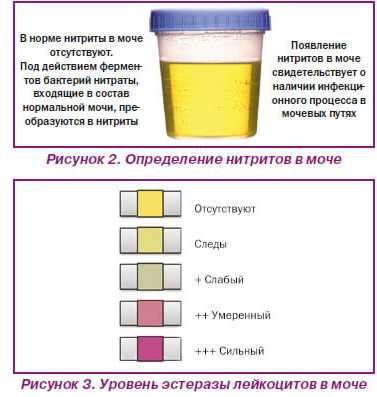
Уретрит, простатит, заболевания почек, воспаление мочеиспускательного канала – это все причины, по которым в моче увеличивается количество лейкоцитов, и она меняет свой цвет. Когда у мужчин возникают подобные процессы, губки мочеиспускательного канала становятся слипшимися, потому что на них частично оседают выделения.
Если моча начинает пениться, у женщин это чаще свидетельствует об избытке в ней белка, у мужчин – о попадании в продукты жизнедеятельности спермы. В обоих случаях необходимо пройти клиническое исследование и проверить состояние органов мочеполовой системы.
Анализы: показатели нормы
 Плановый анализ мочи грудничка проводится в три месяца, но при подозрении на патологию – это можно сделать раньше.
Плановый анализ мочи грудничка проводится в три месяца, но при подозрении на патологию – это можно сделать раньше.
Впервые педиатр назначит собрать урину для общего анализа, когда малышу исполнится 3 месяца, затем в 9 месяцев. После проведения лабораторного исследования родители получают на руки результаты. Если ребенок здоров, то исходя из физико-химических свойств, образец не должен содержать:
- глюкозу;
- белок;
- кетоновые тела;
- билирубин;
- желчную кислоту;
- уробилиновые тела.
- эритроцитов;
- цилиндров;
- фибрина;
- эластических волокон;
- солей;
- бактерий.
В норме моча имеет от 6-ти до 8-ти лейкоцитов, одинокие клетки слизи, плоского, переходного, и почечного эпителия. Исходя из результатов, педиатр определяет причину нетипичного окраса урины, назначает лечение, с учетом возрастных показателей, индивидуальных особенностей малыша. Если у больного повышен уровень белка, то он болен протеинурией. А при большом количестве солей в детском организме возможны: интоксикация, лихорадка, язвенный колит, лейкоз, и др. Повышенный уровень лейкоцитов в урине свидетельствует о проблемах с почками, мочеполовой системой, или о бактериальной инфекции. Для уточнения диагноза врач назначит анализ по Нечипоренко. С помощью этого исследования можно с точностью узнать количество эритроцитов, лейкоцитов и цилиндров в детской моче.
Как правильно собрать мочу на анализ?
Для получения точных и достоверных результатов анализа к нему нужно правильно подготовится.
Подготовка к общему анализу мочи:
- используйте для сбора мочи специальную стерильную емкость, которую можно купить любой аптеке;
- проводите процедуру утром, собрав при этом ночную мочу «средней порции»;
- за 1-2 дня до сбора мочи откажитесь от приема лекарственных препаратов, алкогольных напитков и пищи, которая может окрасить мочу в другой цвет (ревень, морковь, свекла и прочее);
- сбор мочи нужно проводить натощак, перед этим нельзя что-либо есть или пить;
- перед сбором мочи желательно не перегревать и не переохлаждать организм.
Правила сбора мочи:
- лучше всего собрать 2/3 емкости для анализов или около 150 мл мочи;
- еще до начала мочеиспускания нужно принять душ;
- собранную мочу необходимо привезти в лабораторию не позднее, чем через 2 часа после ее сбора;
- при необходимости собранную мочу можно поставить в прохладное и темное место;
- перевозить емкость с мочой нужно при плюсовой температуре воздуха (от 5 до 20 градусов).
Приведенные в статье показатели анализа мочи упрощены, расшифровкой анализа должен заниматься специалист – оценка состояния здоровья проводится на основании целого комплекса данных.
При оценке состояния здоровья малыша врач назначает общий анализ мочи. Исследование дает специалисту информацию об имеющихся нарушениях и заболеваниях. Немаловажным фактором является цвет урины, который может сигнализировать о серьезных проблемах со здоровьем.
О чем говорит бесцветная моча у ребенка? Какой естественный цвет мочи у младенца? Что значит бесцветная, белая или слишком светлая урина? Почему она неприятно пахнет? Какая моча сигнализирует о заболевании?
Выводы
К врачу необходимо обратиться в том случае, если появились такие симптомы, как: жажда; отказ от пищи; желтый цвет склер и кожи; болевые ощущения в пояснице и подреберье; общая слабость либо невозможно объяснить изменение цвета мочи едой, напитками.
Если обращение к доктору было своевременным, тогда заболевание можно быстро диагностировать и подобрать соответствующее лечение. В этой ситуации затягивать не стоит, ведь серьезная патология способна довольно стремительно развиваться. Также нельзя заниматься самолечением, чтобы не усугубить процесс.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Дружикина Виктория Юрьевна
Специальность: терапевт, невролог.
Общий стаж: 5 лет.
Место работы: БУЗ ОО «Корсаковская ЦРБ».
Образование: Орловский государственный университет имени И.С. Тургенева.
Другие статьи автора
Будем признательны, если воспользуетесь кнопочками: