SQLITE NOT INSTALLED
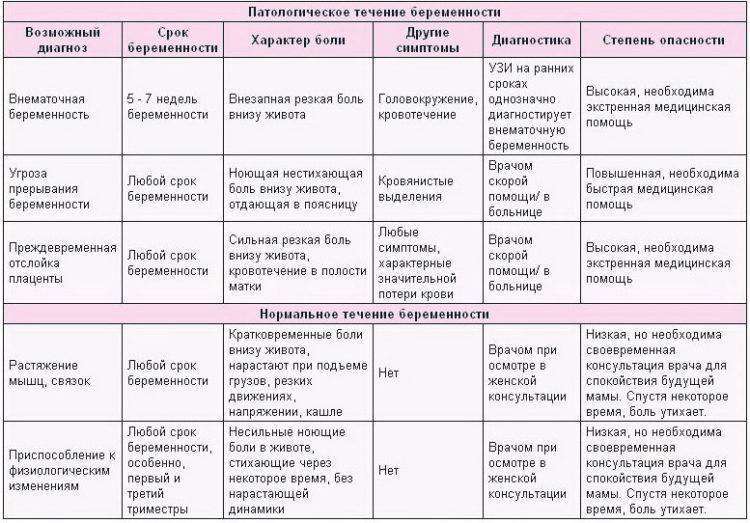
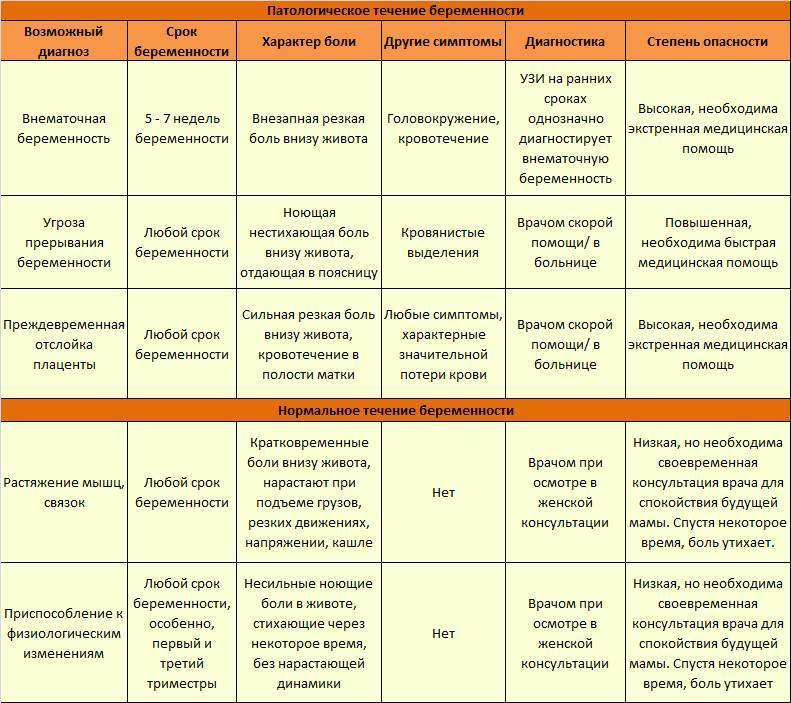
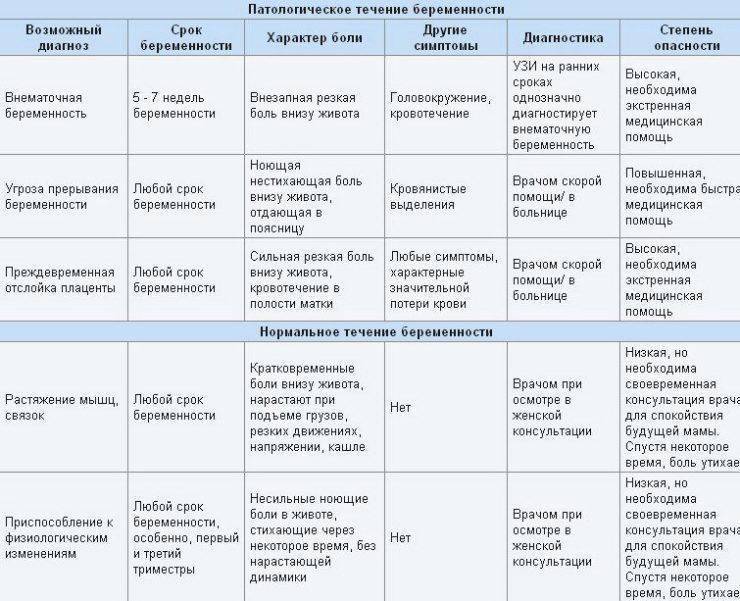
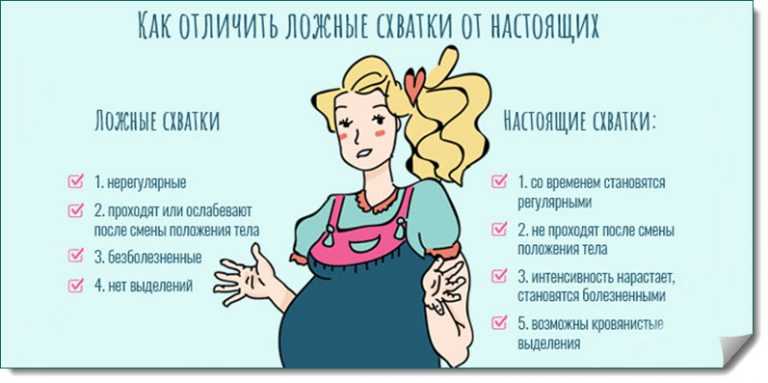
Возможные причины щелчков в животе на поздних сроках беременности
Точная причина появления бульканья и щелчков в животе на поздних сроках не установлена. Большинство мнений сходятся в том, что малыш к концу беременности становится настолько большим, что внимательно прислушивающаяся к себе женщина слышит звуки, которые он издает в процессе своей внутриутробной жизнедеятельности – причмокивания или отрыгивания.
Есть версия, что хруст могут производить суставы ребенка. Причиной такого явления называют неокрепший опорно-двигательный аппарат, поскольку соединительная ткань и мышцы сформированы не полностью. Одно из мнений, почему на последних сроках беременности что-то щелкает, когда ребенок шевелится в животе, гласит, что так лопаются из-за чрезмерной активности малыша пузырьки с околоплодной жидкостью.

Описание и причины возникновения
Таз состоит из парных тазовых костей, копчика и крестца. Лобковый симфиз (ЛС) – один из 3 суставов, обеспечивающих подвижность костей таза при прохождении плода во время родов. Лонное сочленение образуется посредством волокнисто-хрящевой межлобковой пластинки и 4 связок. Самое детальное описание морфологии и анатомии ЛС было сделано в 1962 г. М.Ф. Айзенбергом. Он указал, что лонное сочленение имеет половые и индивидуальные особенности. Лобковый симфиз может быть представлен разными видами сочленений – от синхондроза до настоящего сустава. Его особенности строения и состояния у женщин находится в тесной связи с эндокринными и функциональными процессами, происходящими в ее организме.
Строение межлобковой пластинки неоднородно. Ее большая часть образована гиалиновым хрящом, а на периферии – фиброзной хрящевой тканью. Чем старше становится женщина, тем меньше область гиалинового хряща. В отдельных случаях он может обнаруживаться в виде отдельных участков-островков.
Расслабление соединительнотканного аппарата соединения в области лобка при беременности – физиологический процесс. Организм женщины начинает готовиться к родовой деятельности путем увеличения синтеза прогестерона и релаксина. Оба гормона влияют на много тканей репродуктивной и нерепродуктивной системы. В фибробластах соединительной ткани имеются специфические рецепторы к релаксину. Под действием гормонов происходит отечное пропитывание и разрыхление тканей в области симфиза, что вызывает их расслабление, и концы лонных костей приобретают большую подвижность, чем до беременности. Расхождение костей может составить 1-2 см.
Рис. 1. Симфизит
Патология может обнаруживаться и вне гестации. Причины ее появления – инфекционные и аутоиммунные заболевания:
- гепатит С;
- туберкулез;
- артрит;
- геморрагический диатез;
- сифилис и др.
Кроме того, заболевание могут вызывать и другие причины, обусловленные вредными привычками, малой подвижностью, избыточным весом, травмами таза. Если в предыдущей беременности у женщины была аномалия, то недуг с большой долей вероятности обнаружится и при последующих.
Факторами, вызывающим симфизит у беременных, также могут быть акушерские осложнения. При прохождении большого плода через родовые пути ослабленная ткань может не только чрезмерно растянуться, но даже разорваться. В спортивной медицине дисфункция часто встречается при травмах связочного аппарата тазового кольца, мышц бедра и нижней части спины.
Нарушение метаболизма кальция играет большую роль в развитии патологии. Даже при физиологически протекающей беременности происходит нарушение баланса кальция, фосфора, магния и витамина D. Функциональная перестройка гормональной системы тоже влияет на усвоение и метаболизм этих нутриентов. Минералы используются для построения костной системы плода. При недостаточном их поступлении в организм беременной или нарушении усвоения кальций «вымывается» из тканей беременной. О нарушении фосфорно-кальциевого обмена свидетельствуют проявления, характерные для их недостаточности. В 17% случаев сопровождают симфизит признаки кальциевого дисбаланса:
- парестезии;
- судорожные подергивания;
- спазмы мышц;
- боль в костях;
- изменение походки и др.
Они появляются за 2-3 месяца до родов.
Фактором, вызывающим патологический диастаз костей, является генетическое нарушение соединительной ткани. Процессы формирования этого вида тканей представляют собой сложный и многоэтапный механизм. Любой сбой – аномальная пролиферация, вызванная, например, генетическими дефектами в структурных генах, избыточной деградацией коллагена, может привести к дисплазии соединительной ткани и ослаблению сочленения.
Для определения степени прогрессирования физиологического и патологического процесса в Клинике Мануальной Медицины «Galia Ignatieva M.D» специалисты используют классификацию Л.В. Ваниной:
- Физиологическое расхождение сочленения у беременной:
- Ⅰ степень – 5-9 мм;
- ⅠⅠ степень – 10-20 мм;
- Ⅲ степень – > 20 мм;
- Симфизиопатия (сакроилеопатия) – чрезмерная подвижность лонного сочленения таза.
- Разрыв лобкового и крестцово-подвздошного сочленения.
- Симфизит и сакроилеит.
Автор классификации считает, что при обнаружении анатомической аномалии на рентгенологическом снимке при отсутствии жалоб женщины, случай необходимо расценивать, как вариант нормы. А при предъявлении жалоб – как патологию, тяжесть которой оценивают по 3 степеням.
Лечение симфизита при беременности
Полностью вылечить заболевание при беременности нельзя, но выполнение некоторых рекомендаций поможет существенно облегчить состояние пациентки. На первой стадии симфизита необходимо:
- обеспечить постельный режим, максимально снизить физические нагрузки на период беременности, пациентке необходимо больше времени проводить в покое;
- принимать легко усваиваемые препараты кальция, витамины группы B;
- применять процедуры с ультрафиолетом;
- регулярно выполнять упражнения, направленные на укрепление лонного сочленения;
- на период беременности для сна выбирать ортопедические матрацы;
- избегать нахождения в одной позе больше 60 минут, длительной ходьбы;
- принимать безопасные во время беременности обезболивающие при необходимости.
Стратегия лечения 2 и 3 стадии симфизита при беременности предполагает удержание костей таза в максимально близком положении. При возникновении сильных болей женщину могут положить в стационар. В больнице необходимо пройти курсы медикаментов, обладающих обезболивающим и противовоспалительным эффектом, физиотерапию. Если терапия проходит амбулаторно, беременным, страдающим симфизитом, рекомендуется:
- строго соблюдать постельный режим;
- носить специальный корсет, бандаж или применять тугое бинтование;
- придерживаться диеты, включающей продукты с повышенным содержанием кальция;
- принимать обезболивающие и витаминные препараты, назначенные специалистом, разрешенные при беременности.
Лечебная гимнастика
При симфизиопатии рекомендуется делать специальную гимнастику, направленную на укрепление лонного сочленения. Осуществлять зарядку надлежит не менее 3 раз за день. При симфизите применяется комплекс из следующих упражнений:
- Лягте на спину, ступни подтяните к ягодицам, согнув ноги в коленях. Разводите нижние конечности в медленном темпе, зафиксируйте положение на 30 секунд, затем снова сведите. Повторите упражнение 6 раз.
- Пятки отодвиньте от ягодиц на 30-40 см. Приподнимайте и опускайте область таза. Движения должны быть медленными. На минимальном расстоянии от пола постарайтесь задержать свое положение как можно дольше. Таз необходимо поднимать на 2-3 см. Повторите упражнение 6 раз.
- Сделайте упражнение «Кошка». Встаньте на четвереньки. Держите позвоночник ровным, спину расслабьте. Голову не опускайте и не поднимайте. Выгибайте спину, напрягая при этом бедренные и брюшные мышцы. Голову необходимо поднимать. Выполните 3 повторения.
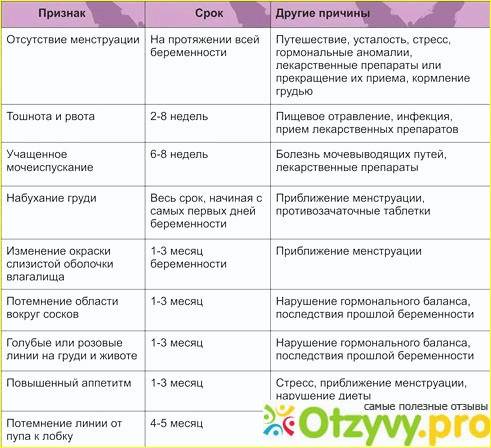
Симптомы начала беременности — третья неделя
Ввиду того, что срок в 3 недели беременности, который мы рассматриваем в материале н7е всегда показывает задержку месячных, многие узнают о самом факте беременности куда позже, успокаивая себя и списывая задержку на воспаление и иные проблемы. Самым главным симптомом, могущим заранее предупредить о беременности являются боли, похожие на менструальные, проявляющиеся в процессе прикрепления зиготы к внутренней стенке матки. Боли заметно слабее менструальных, но все же их напоминающие, тянущие и толкающие спазматического характера, которые не причиняют неудобств, но при этом дают о себе знать. Помимо этого выведен целый ряд признаков, которые прямо или косвенно говорят о беременности:
- Тошнота — необязательное проявление, но на фоне отсутствия ее ранее можно сделать вывод, что в организме появляется новая жизнь — беременность;
- Изменение кулинарных пристрастий — наиболее часто встречающее проявление, при этом женщина не отдает себе в этом отчета;
- Непереносимость запаха — самое яркое проявление беременности на третьей неделе. Особенно касается запахов рыбы, свежего мяса и подобного;
- Утомляемость, слабость, разбитость — причиной этому является сменившийся приоритет в кровообращении. С появление зародыша, кровообращение переводится на органы малого таза, соответственно часть крови оттекает от мозга;
- Частые мочеиспускания — многие женщины на третьей неделе беременности путают этот симптом с циститом или женской простудой. На самом деле тому виной смена кровообращения и обновление работы почек;
- Нагрубание сосков груди и их болезненность — для многих это признак наступающих месячных и эти симптомы остаются без внимания. Если женщина достаточно хорошо знает свой цикл для нее это будут первые звоночки для записи к гинекологу;
- Имплантационное кровотечение — симптомы беременности на третьей неделе, который многие женщины принимают за начавшиеся немного раньше положенного месячные. На самом деле — это все лишнее из процесса посадки зиготы в матке, во время имплантации она буквально выгрызает эпителий, освобождая кровеносные сосуды, чтобы присоединится к ним. Такие мажущие выделения на 3 неделе беременности обманывают женщин, особенно тех, кто не хочет малыша. Именно из-за этого симптома беременности бытует мнение, что менструация может некоторое врем идти через плод.
Последнее утверждение невозможно, поскольку менструация — это следствие разрушения не оплодотворившейся яйцеклетки и вывод продуктов подготовки к зачатию. Поскольку идет третья неделя беременности гормональный баланс уже перестроился на поддержание зародыша, а не на продуцирование новых яйцеклеток. Раз они не вызревают, то не наступает овуляция и последующее разрушение не оплодотворенной яйцеклетки и месячных. Оттенок имплантационных выделений может варьироваться от розоватого до коричневого. Период имплантации составляет примерно 40 часов, потому за двое суток вся мазня должна прекратиться и это также служит сигналом к тому, что пора записаться к акушеру ибо третья неделя беременности закончилась.
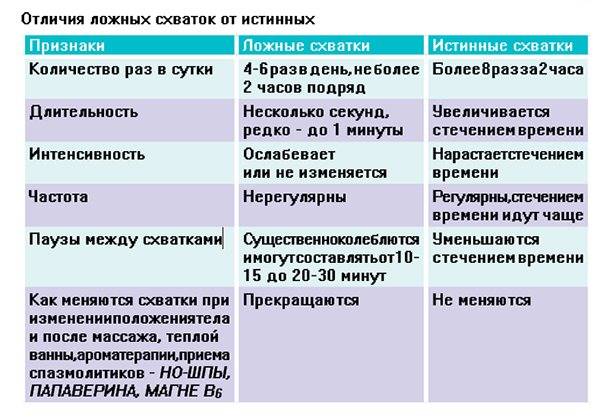
Почему ребенок может мало шевелиться или перестать это делать
Если в сутки беременная женщина ощущает менее 10 толчков, или ребенок не шевелится около 3-4 часов, следует обратиться к врачу. В большинстве случаев резкое снижение активности говорит о развитии гипоксии плода, при которой движения эмбриона могут отсутствовать в течение 12 часов. Если вовремя не выявить патологию, плод замирает.

Физиологические причины
Ребенок может снизить активность по следующим причинам:
- женщина находится в шумном помещении, громкие звуки могут напугать эмбрион;
- плод находится в состоянии сна;
- беременная занимается спортом – при активных движениях создается колебание околоплодной жидкости, и ребенок может уснуть;
- приближаются роды.
Начиная с 28 недели плод увеличивается в размерах, занимая свободное пространство внутри плаценты. Ему становится трудно двигаться и переворачиваться. Тесное пространство ограничивает его активность.
Симптомы
Тревожная клиническая картина начинается с появления резких и сильных болей внизу живота по прошествии 12-24 часов с момента замирания плода. Болевой синдром обусловлен усилением перистальтики матки, которая стремится избавиться от мертвого эмбриона. Другими симптомами служат:
- повышение температуры тела выше +39°C;
- слабость;
- бледность кожи;
- повышенное потоотделение;
- маточное кровотечение;
- нитевидный пульс и падение артериального давления;
- на более поздних сроках грудь возвращается к естественным размерам.
При ухудшении общего самочувствия необходимо обратиться к лечащему врачу для проведения диагностики.

Диагностика
Вовремя диагностировать гипоксию позволяют кардиотокография и УЗИ с допплерометрией. КТГ помогает сосчитать количество сердечных сокращений эмбриона и зарегистрировать их в виде графика. Кардиотокография дополнительно определяет тонус матки. Процедура длится около 20-40 минут, в течение которых женщина нажимает на кнопку при ощущении толчков эмбриона.
Для уточнения диагноза врач проводит допплерографию, с помощью которой устанавливает скорость кровотока в артериальных сосудах матки и пуповины. УЗИ позволяет оценить движения эмбриона, объем амниотической жидкости, мышечный тонус матки. Если полученные данные свидетельствуют о тяжелом состоянии ребенка, врач принимает решение о начале преждевременных родов или госпитализации женщины.
Поводы для беспокойства
Первыми поводами для тревоги служит отсутствие толчков в течение 2-3 часов. Если шевеление не возобновляется по прошествии 6 часов, необходимо вызвать скорую помощь. Ребенок должен двигаться минимум 10 раз за 3 часа до 26 недели беременности. На более поздних сроках за нормальную активность можно принимать до 12 толчков в сутки. Если движения не соответствуют норме, необходимо пройти инструментальное обследование.
Что делать при отсутствии шевелений
Не рекомендуется оставаться дома при ухудшении самочувствия. Если будущей матери становится плохо или она не ощущает толчков плода более 6 часов, требуется срочная госпитализация и проведение осмотра с помощью УЗИ и КТГ.
Почему бывает задержка месячных, видео
-
К ВОПРОСУ О НАРУШЕНИЯХ МЕНСТРУАЛЬНОГО ЦИКЛА У ДЕВОЧЕК-ПОДРОСТКОВ: ЧАСТОТА ВСТРЕЧАЕМОСТИ, СТРУКТУРА, ОСОБЕННОСТИ ТЕЧЕНИЯ. Семенова Л.Г. Манчук В.Т. // Сибирский медицинский журнал (Томск). – 2008. – №1. – С. 61-62.
- РАЗРАБОТКА ТЕХНОЛОГИИ СОВЕРШЕНСТВОВАНИЯ ЛЕКАРСТВЕННОЙ ПОМОЩИ ГИНЕКОЛОГИЧЕСКИМ БОЛЬНЫМ С НАРУШЕНИЯМИ МЕНСТРУАЛЬНОГО ЦИКЛА. Ивакина С.Н., Лозовая Г.Ф. // Медицинский альманах. – 2011. – №6 (19). – С. 246-248.
-
Патогенез, диагностика и принципы лечения эндокринных гинекологических заболеваний у женщин с патологическим становлением менструальной функции. Кузнецова И.В. // Автореф. дисс. окт. Мед. Наук. – М., 1999. – С. 53.
-
Гормональный статус девочек нейтрального, препубертатного и пубертатного периодов жизни. Щедрина Р.Н., Коколина В.Ф., Афонина Л.И. //Акуш. и гинек. – 1986. – № 11. – С. 7-11.
-
Современные подходы к лечению первичной дисменореи. Лебедев В.А., Буданов П.В., Пашков В.М. //Трудный пациент. – 2008. – Т. 6. – № 1. – С. 30-36
Популярные вопросы
Здравствуйте. Возможна ли задержка на фоне бактериального вагиноза? Задержка более 30 дней, беременности нет. Если задержка вызвана гормональным сбоем, то, получается, нарушена функция яичников? Возможно ли восстановить самостоятельную работу яичников или придётся всю жизнь потом принимать гормоны?
Бактериальный вагиноз может поддерживать воспалительный процесс, что приводит к нарушению работы яичников и нерегулярности менструаций. Для выяснения причины задержки Вам необходимо обратиться на консультацию к акушеру-гинекологу, выполнить УЗИ органов малого таза и провести лечение в необходимом объёме в зависимости от выявленной причины.
Здравствуйте. Цикл 44. Большая задержка. По УЗИ сказали беременности нет, а в заключении пишут что размеры матки соответствуют 6-7 нед.беременности. Как это понять?
Здравствуйте! Увеличение размеров матки по разным причинам (воспаление, аденомиоз, миома и т.д.) сравнивается с её размерами во время беременности, что становится понятным всем врачам. Но при этом по узи в полости матки у Вас не обнаружено плодное яйцо. Значит беременности нет.
Здравствуйте, у меня задержка месячных 6 день, тест сделала — отрицательный. Можно ли узнать, в чем причина задержки может быть, либо это все-таки беременность?
Здравствуйте! Причин для задержки менструаций множество: от воспалительного процесса, смены климатической зоны, психо-эмоционального напряжения до эндокринных нарушений. При беременности тест будет положительным. Для уточнения причины следует начать с консультации врача акушера-гинеколога и выполнения узи органов малого таза. Это позволит определить объём необходимого обследования.
Была долгая задержка. Пошла на узи малого таза. Показало «Кистовая деформация яичника». Врач сказал, что без Дюфастона месячные будут не скоро. Надо пропить из 10 дней, и как придут, то начинать пить Логест. Но месячные пришли сразу же на следующий день (даже не начала принимать Дюфастон). Нужно ли принимать Дюфастон, или сразу начинать пить Логест? Сказали, что всё из- за гормонального Сбоя. Возраст: 21 год Здравствуйте! Если по УЗИ в заключении было: мультифолликулярные яичники, то прием КГК (Логест) может быть одним из методов лечения. Если же в заключении была описана киста яичника (фолликулярная или желтого тела), то лучше повторно выполнить УЗИ на 5-7 день цикла и проконсультироваться с лечащим врачом по тактике лечения.
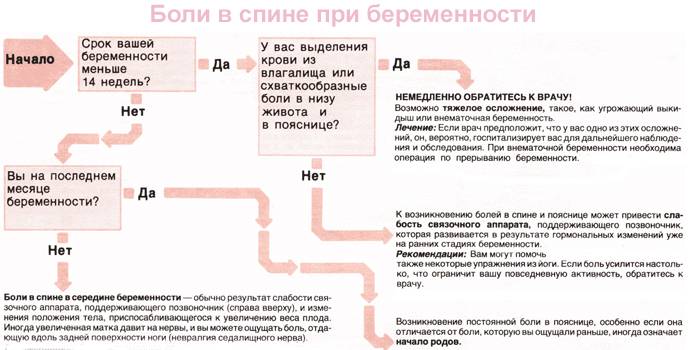
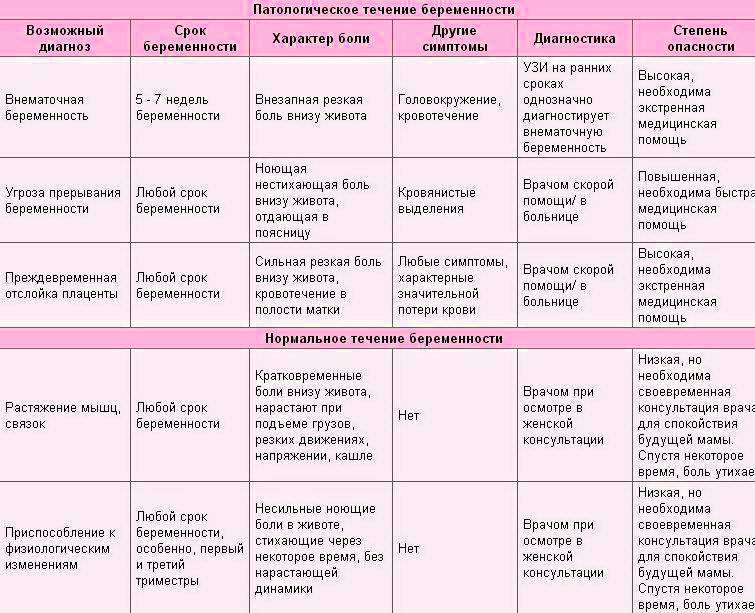
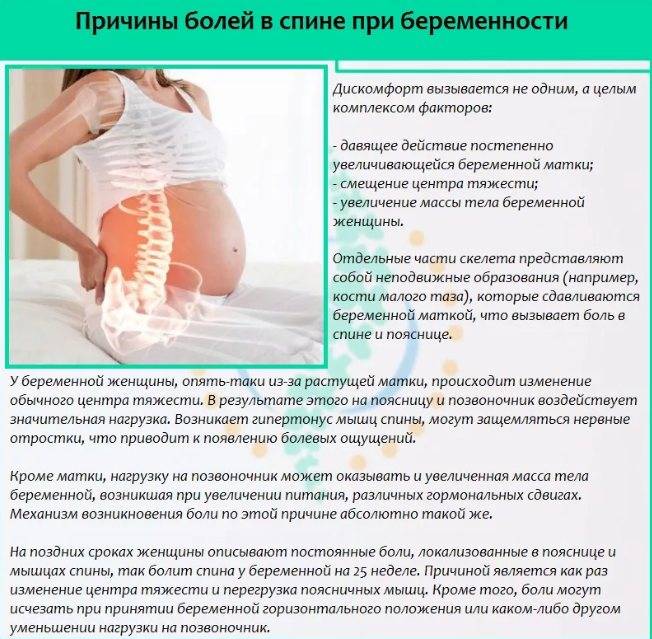
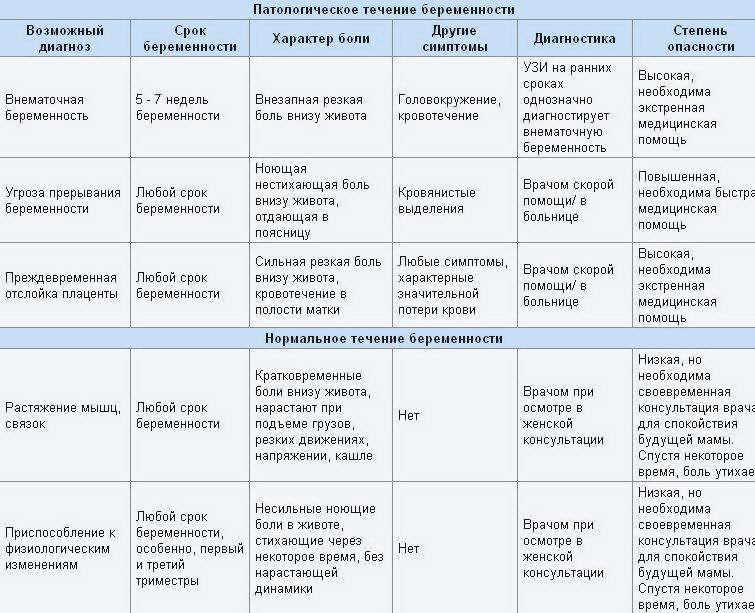
Что предпринять, если болит внизу живота при беременности?
Выяснить причину дискомфорта может только врач. В клинике «Поликлиника+1» есть опытные гинекологи с большим опытом работы. Они осмотрят вас, выяснят жалобы, направят на анализы, а при необходимости — на консультацию к узкопрофильному специалисту. По результатам обследования будет составлена щадящая, но эффективная схема лечения.
Если причина боли физиологическая, мы дадим рекомендации по нормализации образа жизни и питания, назначим симптоматическую терапию. В любом случае вы избавитесь от страхов по поводу того, что при беременности тянет низ живота.
Статья проверена на соответствие медицинским стандартам ведущим специалистом клиники «Поликлиника+1», дерматовенерологом, урологом, микологом
Малашенко Владимиром Александровичем
Как убрать диастаз
Схема лечения патологии зависит от стадии ее развития и степени проявления. На первой стадии достаточно соблюдать рекомендации врача, которые помогут укрепить мышцы брюшной стенки и уменьшить их расхождение:
- снизить вес до показателей нормы;
- соблюдать сбалансированный рацион с ограниченным употреблением жирного, сладкого;
- придерживаться суточной нормы приема жидкости;
- носить бандаж, который поддерживает живот;
- проходить массаж и другие физиопроцедуры;
- заниматься плаванием, йогой, пилатесом или лечебной физкультурой.
Лечебная физкультура должна проходить под контролем специалиста. Он составляет программу с корректным уровнем нагрузки
Особое внимание уделяется глубокой поперечной и косым мышцам пресса, которые при соответствующем уровне тонуса уменьшают степень растяжения белой линии
Комплекс лечебных упражнений полезен даже беременным. С его помощью можно предотвратить развитие патологии и ускорить процесс послеродового восстановления организма.
Такие тренировки проходят без напряжения мышц пресса. Не рекомендуется также делать упражнения в упоре, в том числе на колени или локти. Подобные нагрузки допустимы только после восстановления нормальной ширины просвета.
На более поздних стадиях расхождение уже нельзя устранить с помощью физических упражнений или массажа. Необходимо хирургическое вмешательство, которое вернет на место мышечный корсет, избавит от осложнений и симптоматики. Это может быть:
- Натяжная пластика с использованием тканей пациента. Хирург удаляет избыточные соединительные ткани и сшивает края мышц между собой. Такой метод наименее предпочтителен, так как довольно часто после него возникают рецидивы.
- Натяжная пластика с использованием протеза. Предусматривает все то же удаление излишков тканей и ушивание мышечных слоев, но при этом сопровождается дополнительным укреплением с помощью сетчатого полипропиленового протеза.
- Ненатяжная пластика с установкой протеза. Под область растяжения вводится эндопротез, который служит барьером и замещает ослабленные структуры.
- Комбинированный подход. Подразумевает комбинацию натяжной и ненатяжной пластики.
Хирургический метод специалист подбирает с учетом особенностей и степени развития патологии, а также индивидуальных факторов и состояния здоровья пациента. Полное восстановление после вмешательства проходит в срок от 1 до 3 месяцев. В это время необходимо избегать избыточного напряжения, придерживаться диеты и носить специальный бандаж, который снимает нагрузку с прооперированных мышечных структур.
Первые движения
Эмбрион начинает двигаться в 7-8 недель, но в этот период внутриутробного развития для него характерны небольшие размеры. Поэтому его активность остается незамеченной.
В 74% случаев женщины чувствуют легкое шевеление малыша на 23 неделю эмбрионального развития. На ранних сроках движения редкие, они появляются 1-2 раза за 24-72 часа.
Почему малыш толкается
Во II триместре беременности наблюдается интенсивное движение плода. Эмбрион свободно переворачивается или вытягивает конечности. Толчки и их темп индивидуальны для каждого плода. Малыш в животике занимает более комфортное положение, поэтому женщина чувствует движения внутри себя.

В ходе ультразвуковых исследований было выявлено, что ребенок глотает околоплодные воды. На УЗИ будущая мать может увидеть движения рук и ног эмбриона, хватательные рефлексы с пуповиной и повороты головы. В 25% случаев ребенок может толкаться после употребления сладкой пищи. Кроме того, движения появляются в ответ на раздражение:
- от громких звуков;
- голосов;
- источников света и шума.
Сильное шевеление начинается при нарушении гормонального фона или эмоциональном потрясении матери.
Младенцы тоже нуждаются в движении
Для поддержания тонуса скелетной мускулатуры человек должен постоянно двигаться. Это происходит на уровне рефлексов. Аналогичная ситуация наблюдается у эмбриона. Прообразы мышц – сомиты, появляются на 4 неделе беременности. К концу 8 недели окончательно формируется нервная система, которая начинает стимулировать сокращение мускулатуры и приводить ее в движение.
Рефлексы развиваются к 9-10 неделе, когда ребенок активно глотает амниотическую жидкость. С 18 недели появляется хватательный рефлекс, когда эмбрион держится за пуповину.
Как и что сделать, чтобы ребенок зашевелился
Эмбрион – это будущий человек, организм которого увеличивает физическую активность после употребления пищи. В особенности, интенсивность движений возрастает при приеме высокоуглеводных продуктов: десертов, выпечки, конфет и другой еды с высоким содержанием сахара.

При приеме сладостей в крови матери увеличивается плазменная концентрация глюкозы, которая после прохождения через пуповину начинает циркулировать в эмбрионе. Его клетки активно потребляют энергию, а ее избыточное количество проявляется в виде толчков. Поэтому спровоцировать шевеление помогает сладкая пища.
В некоторых случаях ребенок двигается, когда мать отдыхает. В состоянии покоя амниотические воды не создают колебаний, которые могли бы усыпить эмбриона. В такой ситуации плод толкается. Если ребенок в животе не шевелится, он также может спать.
Внутриутробные движения можно зафиксировать в процессе пешей ходьбы или при хорошем настроении матери
Важно помнить, что гормоны матери с кровью попадают в организм плода. Поэтому высокий уровень дофамина может отразиться на интенсивности его движений. Заставить шевелиться в животике эмбрион в период сна или увеличить его физическую активность позволяет изменение температуры
Для этого нужно направить струю холодной воды на живот на 5 секунд
Заставить шевелиться в животике эмбрион в период сна или увеличить его физическую активность позволяет изменение температуры. Для этого нужно направить струю холодной воды на живот на 5 секунд.
Половые инфекции во время беременности, видео
-
Микробиоценоз половых путей женщин репродуктивного возраста. Сидорова И. С., Воробьев Д. А. Боровкова Е. И. // Акушерство и гинекология, -2005,- № 2.-С.7-10.
-
Особенности течения беременности и исходы родов при высоком риске перинатальной патологии. Урванцева Г.Г., Т. А. Обоскалова, В. С. Иванова, Ж. К. Егорова // Урал. мед. журн. — 2005. — № 4. С. 23-27.
-
Характеристика микрофлоры влагалища женщин в норме и патологии. Соловьева И. В. // Дис. канд. мед. наук. — Горький. — 1986. — С. 148.
- https://cyberleninka.ru/article/n/sovremennye-metody-diagnostiki-i-lecheniya-infektsiy-peredayuschih…
- https://cyberleninka.ru/article/n/genitalnyy-gerpes-i-beremennost
- https://cyberleninka.ru/article/n/podgotovka-k-beremennosti-zhenschin-s-retsidiviruyuschey-gerpetich…
- https://cyberleninka.ru/article/n/rol-tsitomegalovirusov-v-akusherskoy-patologii-i-neonatologii
Популярные вопросы
Здравствуйте! У меня инфекции половых путей, можно ли лечить это и каким образом?
Здравствуйте! Прежде всего, Вам необходимо обратиться к врачу и провести обследование на выявление инфекционного фактора. Это позволит грамотно назначить основную терапию. В дополнение для улучшения и закрепления эффекта лечения можно будет в схему подключить гель Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день 7-10 дней.
Здравствуйте, скажите пожалуйста по всем инфекциям написано: не выявлено, а уреаплазма: 10*2.7. Норма ли это?
Здравствуйте! Уреаплазмы относятся к инфекциям, передающимся половым путем. Микробное число может меняться при снижении иммунитета, а также инфицировать партнёра. Выявленная инфекция требует проведения лечения.
Здравствуйте. Я сдавала анализы на инфекции. Обнаружены: хламидия трахоматис, биовар u.urealyticum T960, биовар ureaplasma parvum, гарднерелла вагиналис, ВПЧ 16 генотип. За первый прием заплатила 3500 рублей. Чтобы назначили лечение, надо заново заплатить за прием около 2000. Возможности нет заново пойти на прием. Посоветуйте, пожалуйста, какое-нибудь лечение
Спасибо заранее.
Здравствуйте! Вам необходимо повторно обратиться на прием к врачу для назначения лечения, потому что при составлении схемы и этапов терапии принимаются во внимание не только результаты анализов, но и данные осмотра с оценкой жалоб, распространенности и длительности заболевания.
Здравствуйте, я сдала мазок на впч и он оказался положительным, по типам 16 18 31 33 35 39 45 51 52 56 58 59 66 68. У меня есть эрозия, я ещё не рожала
Я очень переживаю теперь, скажите на сколько это опасно, это часто вызывает рак у женщин? Я сдавала мазок на онкоцитологию, он показал, что все в норме
Здравствуйте! При наличии эрозии и ВПЧ онкотипов тактика зависит от ряда факторов: возраст, кольпоскопическая картина эрозии шейки матки, репродуктивные планы. Для уточнения рациональной тактики ведения Вам следует повторно обратиться к лечащему врачу. Риск перерождения эрозии при наличии ВПЧ высокий.
Чем опасен тонус матки
При возникновении гипертонуса будущая мама обычно испытывает дискомфорт. Но внутри ее тела происходят куда более опасные процессы. Если состояние возникает часто или сохраняется длительно, это может приводить к нарушению маточно-плацентарного кровотока и недостатку кислорода, который получает малыш.
В этом состоянии шейка, изначально упругий мышечный орган, не может сомкнуться. А это опасно проникновением инфекций к плоду и плодным оболочкам, а также неспособностью женщины выносить беременность.
На любом сроке вынашивания малыша мышечное напряжение может спровоцировать отслойку плаценты или преждевременные роды. Поэтому врачи-гинекологи так внимательно относятся к наблюдению беременных и контролю этого состояния.
При этом накануне родов оно не только желательно, но и необходимо, так как помогает шейке раскрыться, а малышу — появиться на свет. После родов приводит растянутую при беременности матку к нормальному состоянию. Если роды протекали длительно или на свет появился особенно крупный малыш, перерастянутая матка не может сокращаться эффективно. В этом случае врачи применяют специальные препараты для повышения тонуса с целью снижения риска кровотечения.
pixabay.com  / Parentingupstream