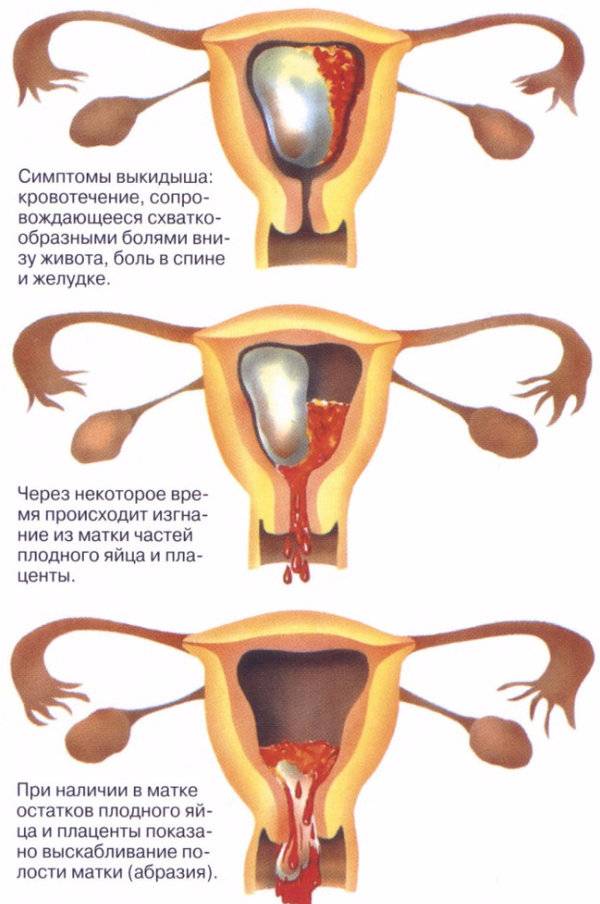
SQLITE NOT INSTALLED
Характер боли и возможные причины
При появлении болей внизу живота важным фактором для определения спровоцировавшей их причины является описание характера болевого синдрома:
- При схваткообразных болях, коликах, которые пациенты описывают как сильные, режущие, часто диагностируют спазмы гладкой мускулатуры «трубчатых» органов.
- Ноющие боли хронического характера бывают при холецистите или мочекаменной болезни.
- Когда болевой синдром появляется внезапно и сразу носит сильный характер, предполагают аппендицит, дивертикулит, сильную интоксикацию, кишечную непроходимость или инфекцию.
- Если боль характеризуется как плавно нарастающая, которая с течением времени приобретает довольно сильный характер, предполагают воспалительные процессы различной локализации.
- Сильные боли, стихающие после мочеиспускания, бывают при воспалительных процессах в мочевыделительной системе.
- Если боль характеризуют как острую и распространенную на весь низ живота, при этом дискомфорт пропадает после дефекации, подозревают синдром раздраженного кишечника.
При обращении к врачу важно вспомнить любые детали, относящиеся к болевому синдрому: когда начался, при каких условиях, другие сопровождающие симптомы и т. д
Только в этом случае специалист сможет быстро поставить диагноз и назначить подходящее лечение, что позволит в ближайшее время избавиться от болей.
Что делать, если болит живот?
Если есть основания считать, что боль в животе вызвана погрешностями диеты, дайте организму очиститься, и боль пройдет. Полезно выпить некоторое количество воды. Следует избегать приема твердой пищи в первые несколько часов.
Обязательно обратитесь к врачу, если:
- боль возникла впервые;
- ощущение дискомфорта в животе сохраняется значительное время (более недели). Если речь идет не о дискомфорте, а уже болях, не ждите более 1-2 дней;
- вздутие живота (метеоризм) не проходит в течение 2-х дней;
- болям сопутствует ощущение жжения при мочеиспускании (или мочеиспускание стало более частым);
- более 5-ти дней расстроен стул;
- боль сопровождается повышенной температурой;
- боль отдает в области груди, шеи и плеч.
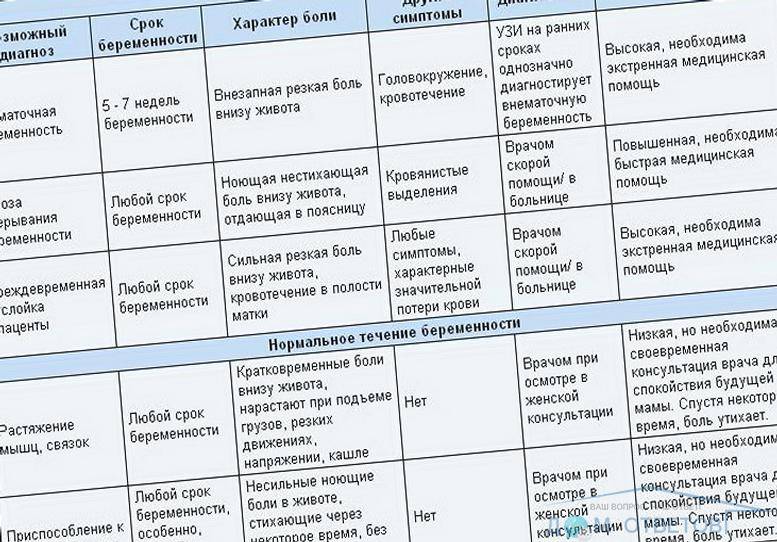
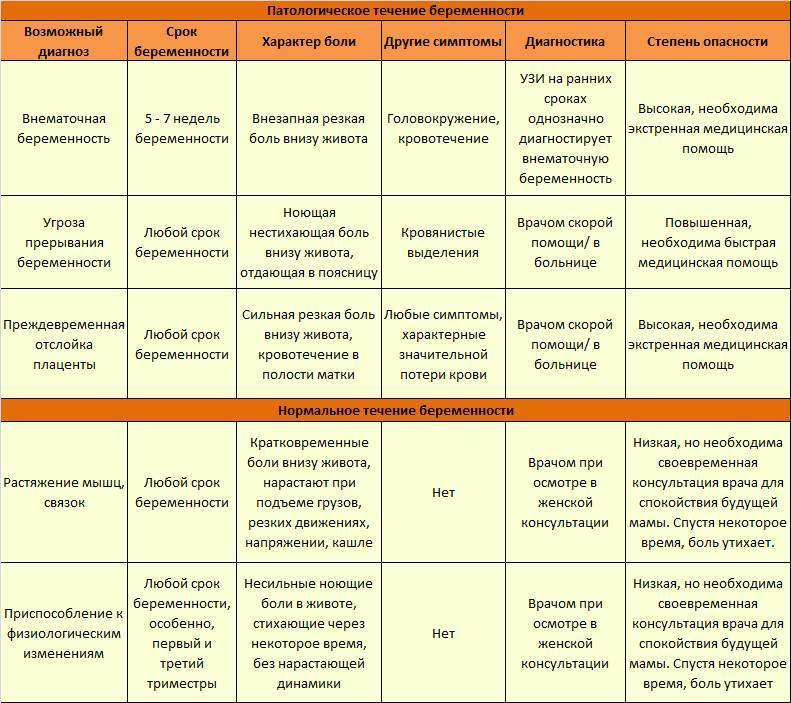
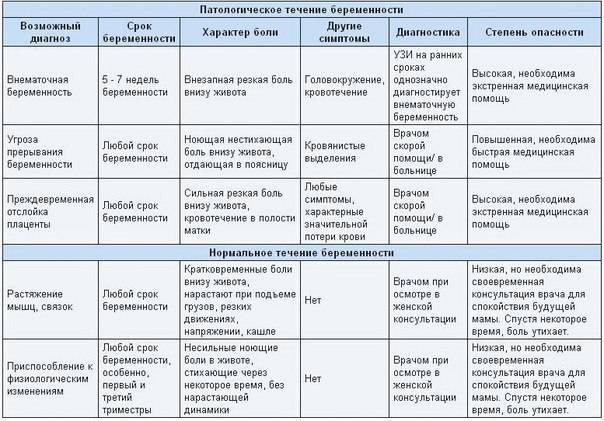
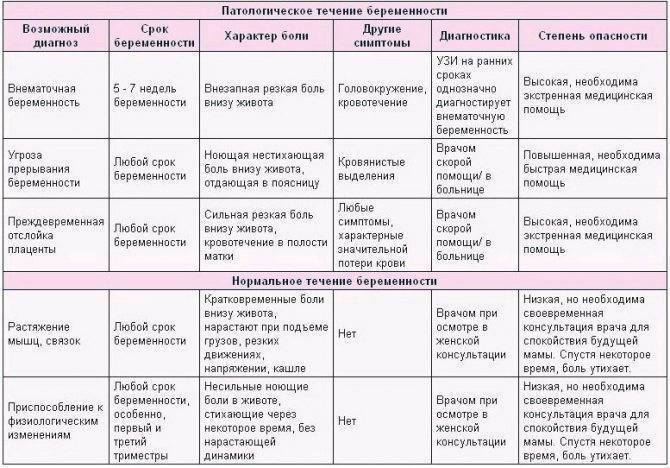
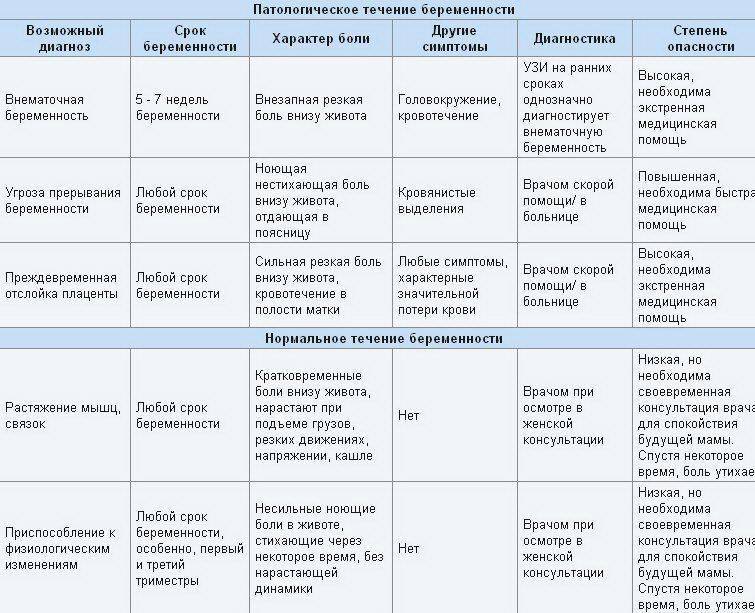
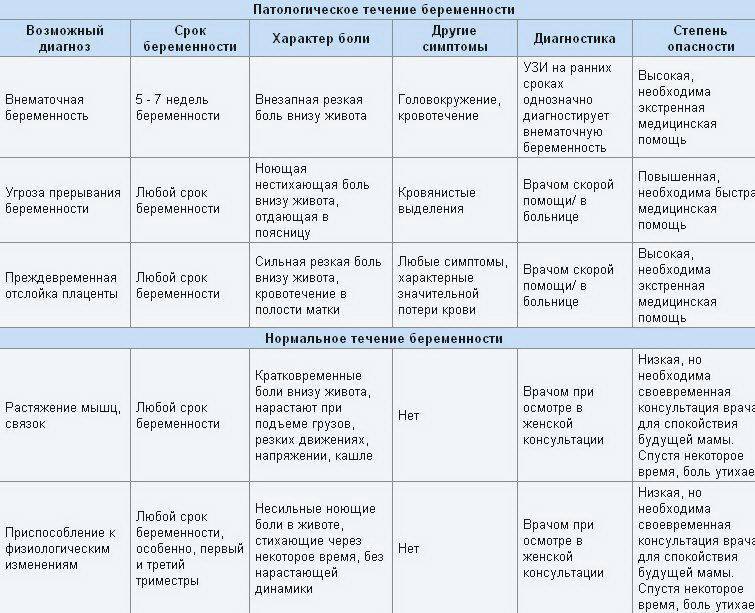
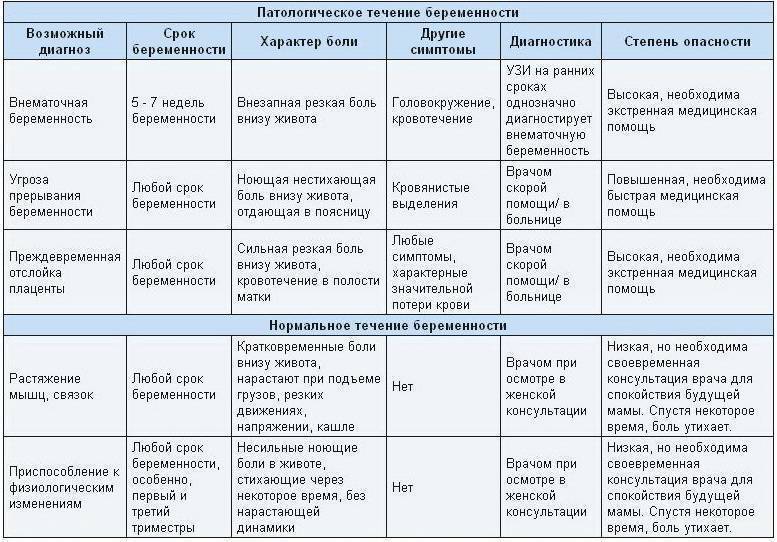
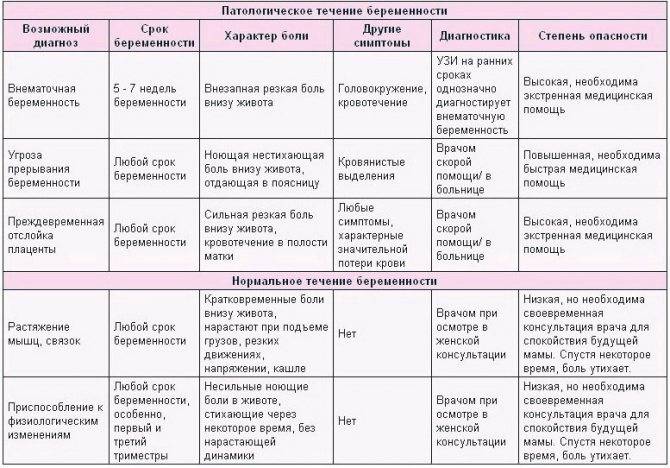
В случае беременности появление боли в животе – серьёзный повод обратиться к врачу.
Состояния, внушающие серьезные опасения (требуется неотложная врачебная помощь):
- внезапная и (или) очень сильная боль;
- изменение поведения (человек становится вялым, апатичным);
- болевые ощущения сопровождаются рвотой;
- отсутствие стула;
- отказ от еды;
- учащение пульса, холодный пот, бледность кожных покровов;
- высокая температура;
- напряженное состояние стенки живота.
Симптомы
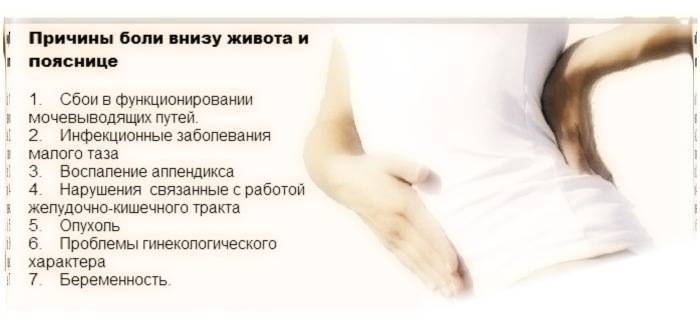
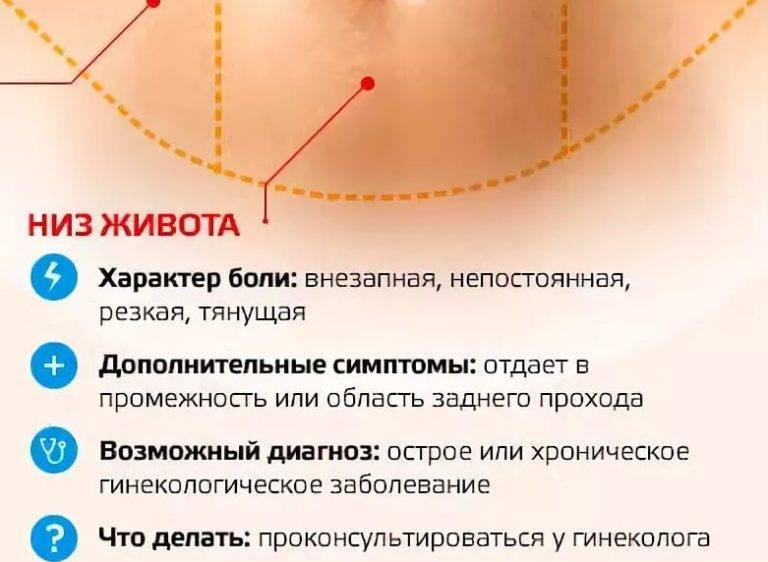
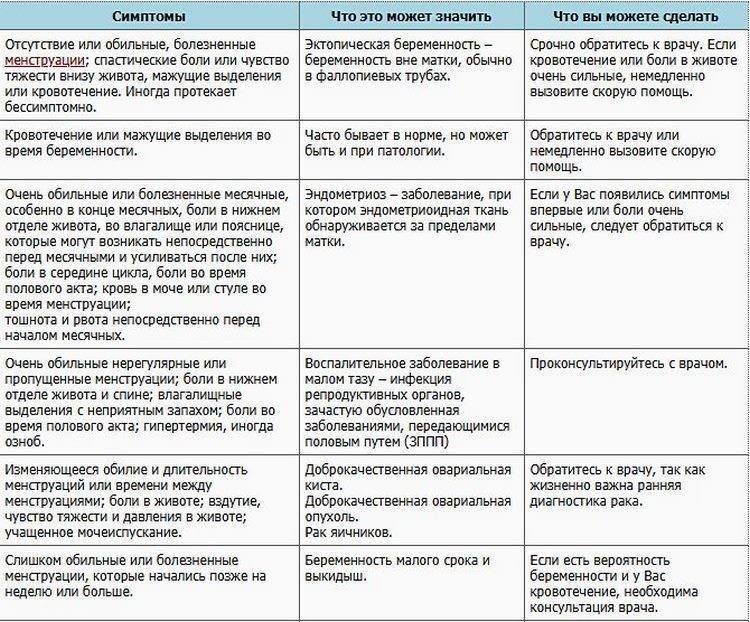
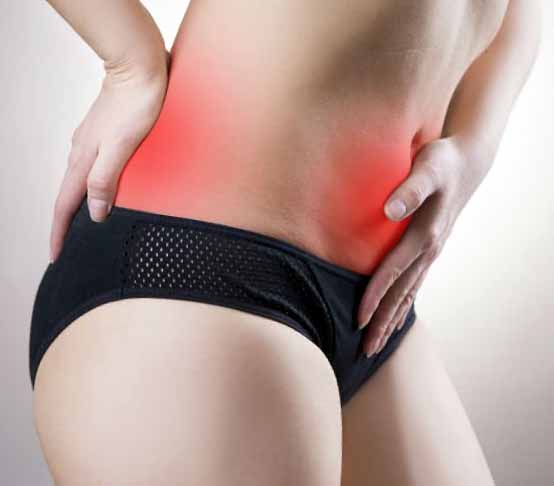
Боли внизу живота и в пояснице
- боли тянущего или ноющего характера, локализованные в нижней части живота, иногда иррадиирующие в поясничную зону, задний проход или бедро;
- боли, усиливающиеся при возрастании физической нагрузки, переохлаждении или сексуальном контакте;
- боли, сопровождающиеся тошнотой, головокружением, тахикардией;
- боли длительного характера, усиливающиеся с началом месячных, но не исчезающие после их окончания.
В любом из этих случаев необходимо незамедлительно нанести визит врачу-гинекологу, который сможет установить точную причину возникновения болей.
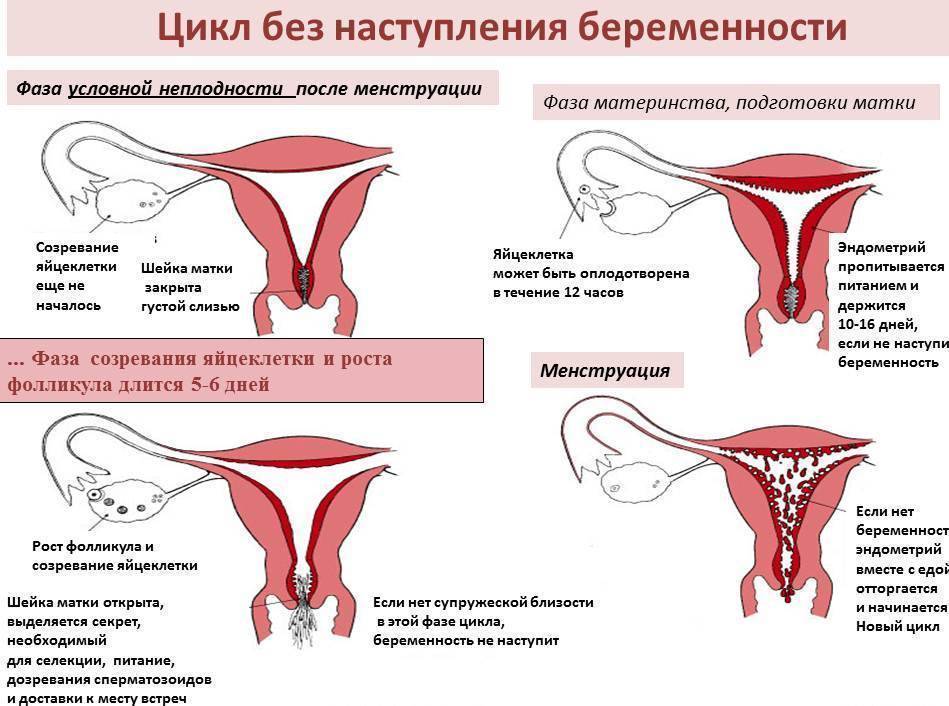
Типы дисменореи
Это заболевание бывает первичным, когда отсутствует посторонняя физическая причина болей, и вторичным, вызванным каким-либо сопутствующим заболеванием.
- Первичная (функциональная) дисменорея. Первичной дисменореей чаще страдают девушки и юные женщины в возрасте до 25 лет, причем с началом половой жизни и рождением первого ребенка эта патология пропадает у половины из них. Считается, что это связано с нормализацией гормонального фона. Наиболее тяжело заболевание протекает у девушек с поздним началом менархе (первой менструации) и курящих. Первичная дисменорея может быть и наследственной.
- Вторичная (органическая) альгоменорея — результат гинекологических и внутренних патологий. Возникает независимо от возраста, но чаще характерна для рожавших пациенток от 30 лет.
Первичная дисменорея может быть двух видов:
- эссенциальная – возникает в связи с низким порогом болевым порогом;
- психогенная – обусловлена страхом ожидания менструации.
Исходя из интенсивности боли, патология бывает:
- компенсированная – симптомы и их интенсивность не изменяются от года к году;
- декомпенсированная – болезненность протекания менструаций и выраженность симптомов усиливается со временем.
Классифицируется дисменорея и по тяжести течения:
- Лёгкая (1 степень) – умеренная, кратковременная болезненность месячных, не приводящая к потере трудоспособности;
- Средняя (2 степень) – незначительное снижение трудоспособности, боли внизу живота дополняются рядом симптомов (слабость, тошнота, озноб, учащённое мочеиспускание, психоэмоциональная нестабильность);
- Тяжёлая (3 степень) – полная утрата трудоспособности, интенсивная нестерпимая боль внизу живота и пояснице дополняется симптомами средней степени и значительными нейровегетативными и обменно-эндокринными нарушениями (потеря сознания, рвота, боли в сердце и т.д.).
Средняя и тяжелая степени альгоменореи встречаются у каждой десятой пациентки.
Что такое дисменорея: норма ли боли при менструации?
Менструацию недаром называют критическими днями, поскольку в это время представительницы прекрасного пола испытывают целую гамму неприятных чувств. Одна из самых распространенных ассоциаций, связанных с месячными — боль.
Почему-то считается, что болезненная менструация – это норма, что на самом деле заблуждение. Любая боль, в том числе и менструальная, требует обязательной диагностики и лечения, что существенно облегчит жизнь женщины, вернет ей работоспособность и уверенность в себе.
В медицине боли при месячных считаются заболеванием и имеют самостоятельный диагноз. Пациентке, обратившейся с такой проблемой ставится дисменорея (альгоменорея). Дисменорея – одно из наиболее часто встречающихся гинекологических расстройств.
Дисменорея имеет разные причины, чаще всего это воспаление репродуктивных органов и гормональные заболевания, а это значит, что, пройдя обследование и лечение, можно навсегда забыть о проблеме.
Причины первичной дисменореи
Причины возникновения первичной дисменореи:
- Физиологические – нарушение синтеза гормонов. Происходит повышенная выработка простагландинов – веществ, отвечающих за сокращение матки во время ПМС. Их избыточное количество приводит к сильному маточному сокращению и, соответственно, к возникновению болевого синдрома. Также дискомфортные ощущения порождает повышенная выработка адреналина, норадреналина, дофамина и серотонина.
- Психологические – страх пациентки перед месячными и неврологические расстройства. Сниженный болевой порог, психоэмоциональная нестабильность и прочие неврологические нарушения обостряют восприятие боли;
- Дефицит магния в крови;
- Врождённые аномалии развития соединительных тканей;
- Сосудистые нарушения;
- Нетипичное положение матки, её недоразвитие и пороки развития.
Первичная дисменорея бывает:
- Адренергической, при которой в организме во время критических дней повышается уровень адреналина, норадреналина и дофамина — особых гормонов, способных влиять на самочувствие женщины. В результате происходит нарушение различных функций организма, вызывающее, наряду с основными признаками болезни, изменение цвета кожи и сердцебиение. Из-за нарушения циркуляции крови кожа лица бледнеет, кисти и стопы становятся холодными и приобретают синеватый оттенок.
- Парасимпатической, характеризующейся гиперсекрецией серотонина — еще одного важнейшего гормона. К общим симптомам, характерным для этой болезни, прибавляются отечность, потливость, прибавка в весе накануне критических дней, связанная с задержкой жидкости в тканях.
Лечение болезненных месячных: нужно ли идти к гинекологу?
Цель лечения дисменореи — выявление причины заболевания, её ликвидация и устранение боли. Гинеколог назначает терапию исходя из формы дисменореи, характера болевого синдрома, его причины и индивидуальных особенностей пациентки.
Большинство женщин «лечат» менструальную боль препаратами, которые снимают болевой синдром. При этом они полагают, что такое решение — оптимальный способ избежать посещения врача. На самом же деле дисменорея может быть симптомом серьезного заболевания гинекологической сферы.
Временно устранив боль, вы не избавитесь от причины, которая ее порождает, поэтому посещение гинеколога — лишь вопрос времени. Особенно это касается вторичной дисменореи, возникающей после нормально протекающих месячных. Эта патология часто возникает в результате воспаления одного из органов половой системы.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Диагностика боли в области таза
Различают несколько видов болей в области таза. Резкая боль в животе может являться последствием травм, хирургических операций, или инфекционных заболеваний. Как правило, такая боль систематическая и длится до трёх месяцев. Если боль беспокоит более длительный период, то такие боли называют хроническими. Если за период в три месяца болевой синдром повторялся не более трёх раз, то такие боли относят к рецидивирующим. Врачи пытаются установить вид боли, задавая пациенту вопросы, внимательно изучая анамнез и проводя общий внешний осмотр
Так как в области малого таза находится большое количество органов, очень важно на начальном этапе по возможности точно определить происхождение боли, чтобы понять какая дальнейшая диагностика боли в области таза нужна. Если видимые причины боли не указывают на проблемы в репродуктивной системе, назначается ряд анализов, такие как анализ крови, мочи, кала, чтобы диагностировать заболевания органов брюшной полости
Диагностика боли в области таза у женщин может быть проведена с помощью лапароскопии, ультразвукового исследования или гинекологического осмотра, так как такие локализации болей у женщин в большинстве случаев указывают на патологии репродуктивной системы. Также при отсутствии какой-либо физической причины боли, важно помнить, что такие боли могут иметь психологические предпосылки. Сильные стрессовые ситуации, конфликтные отношения или проблемы в семье часто являются причинами боли в области таза. В таких случаях рекомендуется коррекционная работа с психологом.
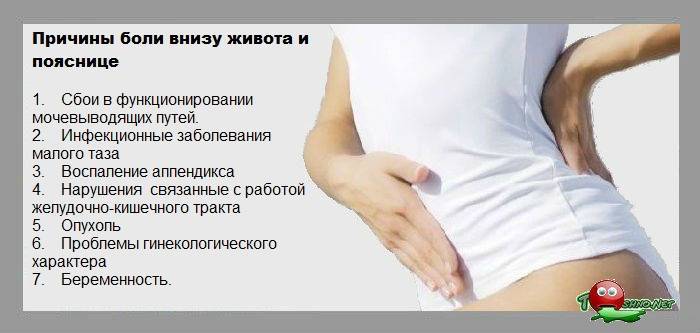
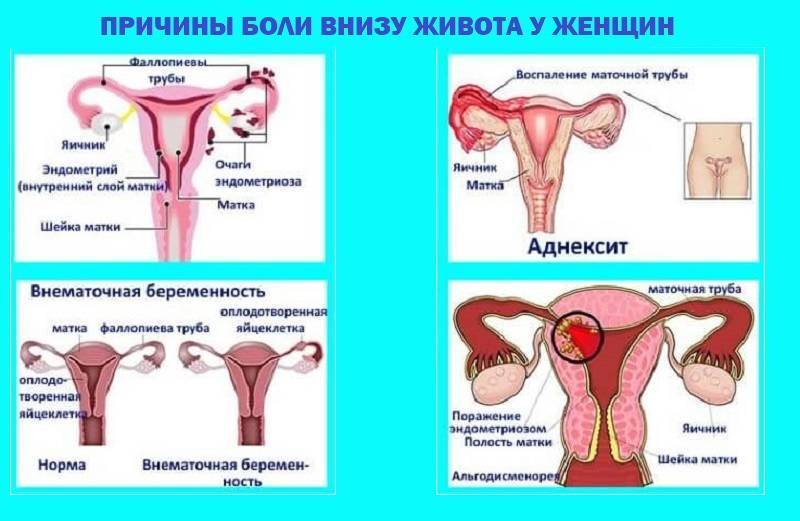
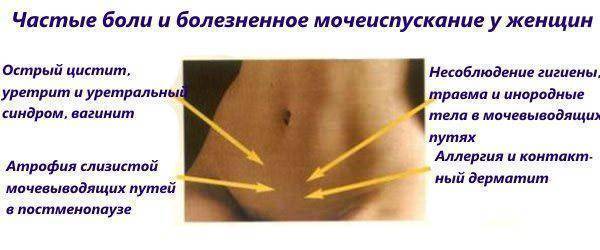
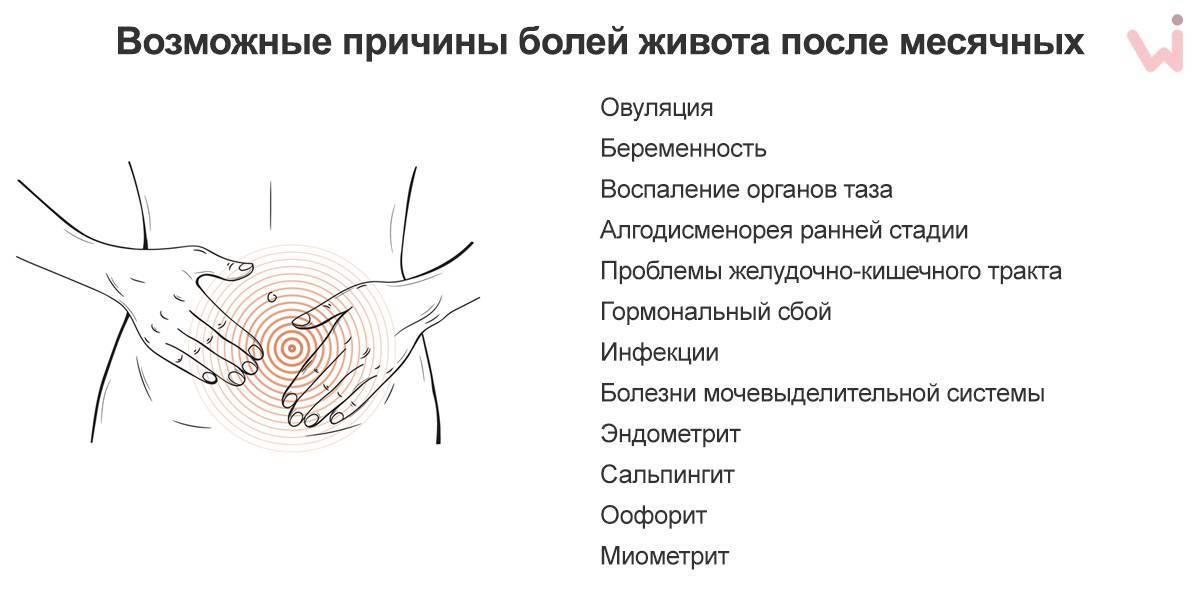
Почему болит низ живота
В большинстве клинических случаев проявление болевого синдрома в нижней области живота — следствие нарушенной работы мочевыделительных и пищеварительных органов. Но есть и другие серьезные заболевания, которые проявляются подобным симптомом. Независимо от гендерной принадлежности медики выделяют следующие причины подобных болей у женщин и мужчин:
- Аппендицит. Резкая боль появляется в правой подвздошной области. При аномальном расположении внутренних органов синдром может проявиться и с левой стороны. Если причиной дискомфортных ощущений стал аппендицит, у человека кроме боли в животе появляется высокая температура, тошнота и рвота. Если у пациента диагностирован аппендицит в хронической форме, боли внизу живота будут не резкими, а слабыми, часто ноющими.
- Дивертикулит. При перфорации выпячивания на стенке сигмовидной кишки появляются боли, схожие с ощущениями при аппендиците. Но при дивертикулите боли распространяются на весь низ живота.
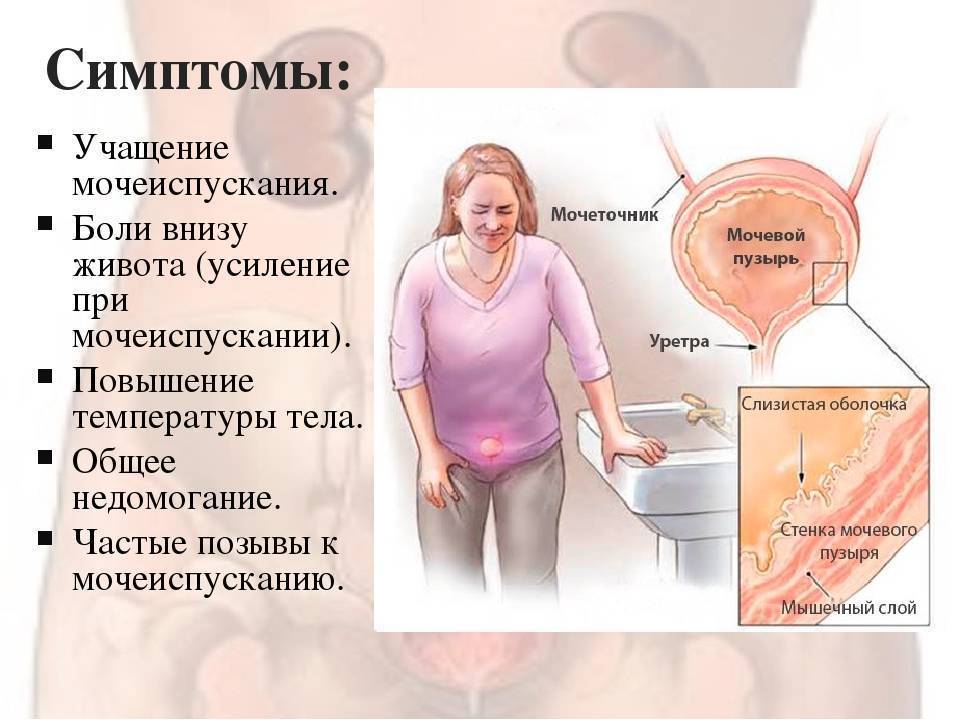
- Воспаление слизистой мочевого пузыря. Для подобной патологии характерно постепенное нарастание болевого синдрома: человека беспокоят колющие ощущения внизу живота. На фоне патологии появляются высокая температура и учащенное мочеиспускание.
- Острая задержка мочи. Патология характеризуется появлением механической преграды на пути оттока мочи: камни в мочевом пузыре или новообразования в мочевыделительной системе. Резкая боль четко локализована на 2 пальца ниже пупа. Человек хорошо ощущает переполненный мочевой пузырь, но при походе в туалет моча не выходит из него. Состояние требует немедленной помощи медиков, так как есть вероятность разрыва этого органа.
- Цистит. Для клинической картины этого заболевания характерна локализация боли над лобковой областью, их характер обычно острый, при этом синдром может иррадировать в другие зоны живота.
- Хронический уретрит. Дискомфортные ощущения в этом случае описываются как нарастающие, но несильные.
- Ущемление паховой грыжи. Болевой синдром в этом случае развивается быстро, обычно после непривычной физической активности человека – поднятие слишком тяжелого предмета, выполнение упражнений без предварительной подготовки и т. д. Болевой синдром достаточно резкий, но в то же время его расположение смазано, поэтому пациент не всегда может точно указать на место боли. Ущемление сопровождается поносом, который спустя несколько часов переходит в рвоту.
- Воспалительное поражение почек. На фоне сильных болей внизу живота у человека появляется повышенная температура, озноб, может развиться лихорадка.
- Острая непроходимость кишечника. Боли появляются внезапно, пациента мучают запор и повышенное газообразование, при котором газы не отходят и вызывают кишечные колики, развивается слабость.
- Синдром раздраженного кишечника. Это хроническое заболевание, при котором человека часто беспокоят боли внизу живота, нарушения поведения кишечника (беспричинный понос или запор) и метеоризм.
- Патологии толстой кишки воспалительной природы: язвенный колит, болезнь Крона. Характер боли в этом случае ярко выраженный, появляется на фоне повышенной температуры, нередко сопровождается нарушением работы ЖКТ.
- Спаечная болезнь. Такое состояние развивается после проведенных операций в области брюшины или малого таза. Болезненность внизу живота становится хронической и тяжело поддается лечению.
- Злокачественные образования в мочевыделительной системе, кишечнике или брюшной области. Боли являются показателем перехода болезни в тяжелую стадию. Синдром может распространяться и на те области, где появляются метастазы – пах, поясница, позвоночник и т. д.
Причинами подобного симптома могут быть различные заболевания, связанные с поражением многих органов и систем. Кроме перечисленных патологий, провоцирующим боли фактором могут быть обменные, гормональные, психические и многие другие нарушения в организме. Поэтому при возникновении подобного болевого синдрома рекомендуют обратиться к специалисту и пройти комплексную диагностику.
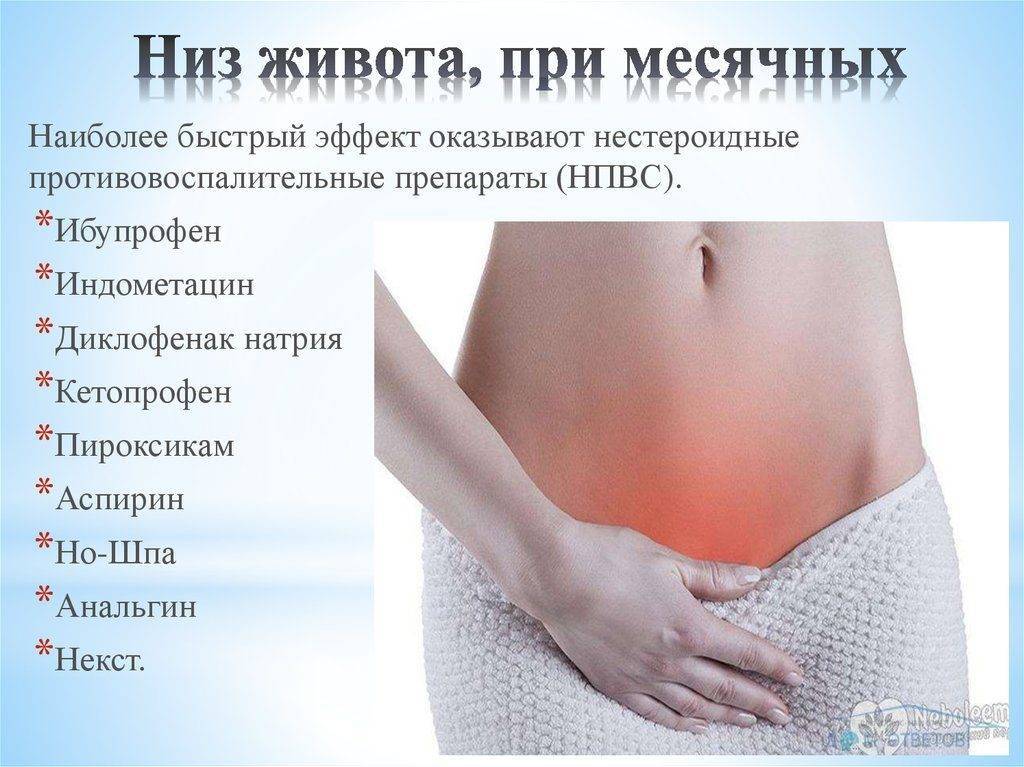
Лечение болезненных месячных
Лечение при менструальных болях зависит от того, что именно вызывает у вас боль в животе при месячных.
Ваш лечащий врач может прописать противозачаточные таблетки, чтобы облегчить менструальные боли. Если вы не нуждаетесь в них для контроля беременности, вы можете прекратить использование таблеток после 6 месяцев приема и до 12 месяцев. Многие женщины испытывают облегчение симптомов боли после прекращения лечения.
Переход на другой тип противозачаточных, которые содержат гормон прогестерон, который обычно делает периоды легче и менее болезненно.
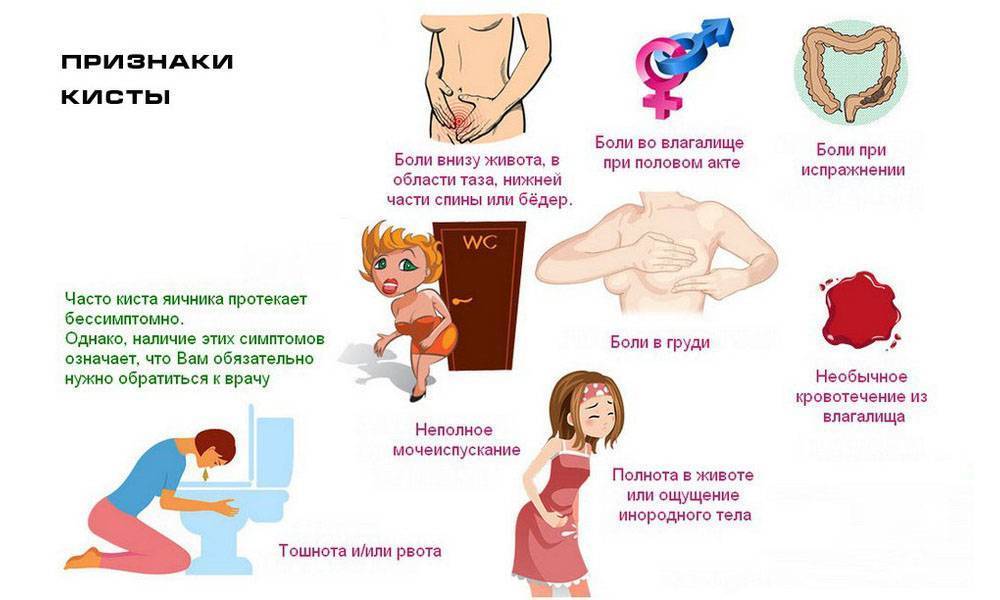
Операция может быть нужна, если другие методы лечения не облегчают вашу боль. Врач может применить хирургию, чтобы удалить кисты, миомы, рубцовую ткань или матку (гистерэктомия).
Боль в животе при месячных можно побороть, если не опускать руки и использовать разные варианты лечения.
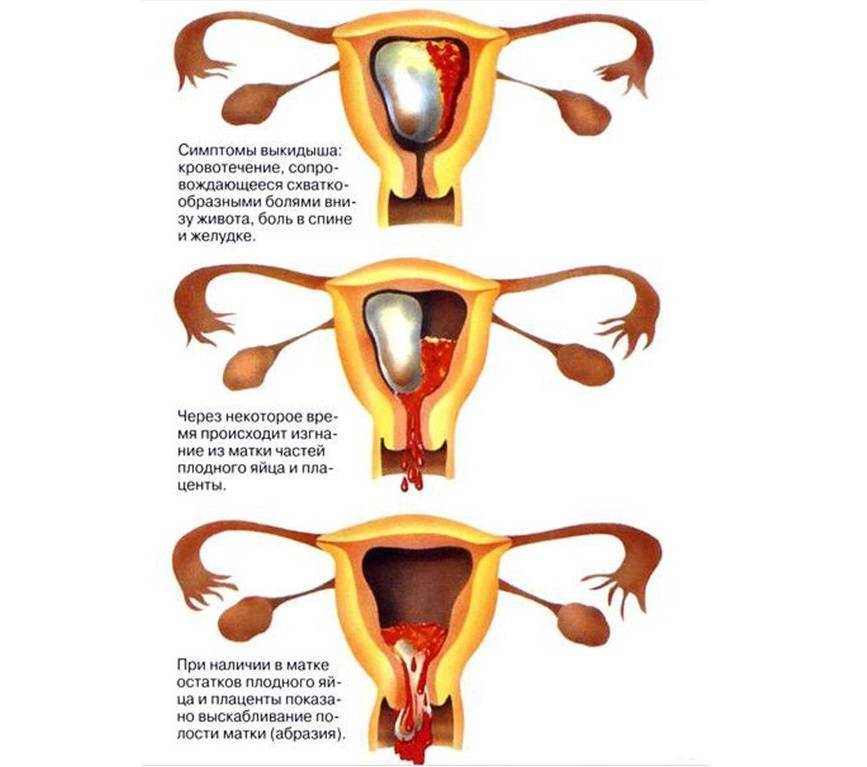
Послеоперационный период
В основном, выписка происходит в тот же день. В периоде восстановления после наркоза может наблюдаться головокружение, слабость, дискомфорт внизу живота. Первые несколько часов после операции отмечаются умеренные кровянистые выделения со сгустками. Если выделений нет, это может быть тревожным знаком, нужно сообщить об этом врачу. В норме кровянистые выделения должны быть необильные, длящиеся от недели до двух. Это норма, как и тянущие .
В послеоперационном периоде нужно воздержаться от:
- спринцеваний;
- интимных контактов;
- использования гигиенических тампонов;
- приема лекарств, не назначенных гинекологом;
- купания и плавания в водоемах;
- повышенных физических нагрузок;
- алкоголя;
- тяжелой пищи;
- ванной, бани, сауны.
Рекомендуется спокойный образ жизни и избегание стрессовых ситуаций. Необходимо пить травяные чаи и питаться легкой, нежирной пищей, а также пользоваться душем без агрессивных средств гигиены. По истечении двух недель необходимо прийти на осмотр к лечащему врачу. Если начались выделения желтого или коричневого цвета с неприятным запахом, или сильные выделения не прекращаются, нужно срочно обратиться к врачу.
Часто задаваемые вопросы
Является ли нормой задержка месячных после операции?
Да, задержка менструации — это нормальное явление после гинекологической чистки, но если её не будет в течение ближайшего месяца, необходимо обратиться к врачу.
Болезненные ощущения при половом акте спустя месяц после чистки являются поводом обратиться к врачу?
Если боли невыраженные, повода для беспокойства нет. Если же болезненные ощущения не прекратятся в течение двух месяцев или будут усиливаться, незамедлительно обратитесь к врачу.
Когда можно планировать беременность после выскабливания?
Если операция проводилась для лечения или диагностики, то беременность не рекомендовано планировать ранее, чем через полгода. В случае аборта ситуация сложнее, все зависит от срока и причин прерывания. Аборт — это серьезное вмешательство в гормональный фон организма женщины, и может повлечь за собой массу патологий. Если прерывание беременности было по медицинским показаниям, для начала нужно устранить причину. Если срок, на котором проводилась операция, небольшой, то возможность вновь забеременеть (при отсутствии противопоказаний) и выносить здорового ребенка весьма высока.
Действия пациенток при тянущих болях
Специалисты не рекомендуют ждать долго, чтобы убедиться в цикличности болей. В случае с беременностью это абсолютно недопустимо. А при наличии заболевания раз от раза добавляется новый симптом и ситуация будет только ухудшаться.
Сопутствующие признаки, при которых нужно срочно обратиться к врачу:
- повышение температуры;
- выделения из сосков;
- нагрубание груди;
- неприятный запах и подозрительный цвет выделений.
Стандартный прием гинеколога в нашей клинике разрешит сомнения. Мазок и УЗИ органов малого таза , которые можно сдать в тот же день, внесут ясность и помогут определить порядок дальнейших действий.
Прислушайтесь… к животу.
Как отличить одно заболевание от другого и не спутать легкое расстройство пищеварения с более серьезным заболеванием?
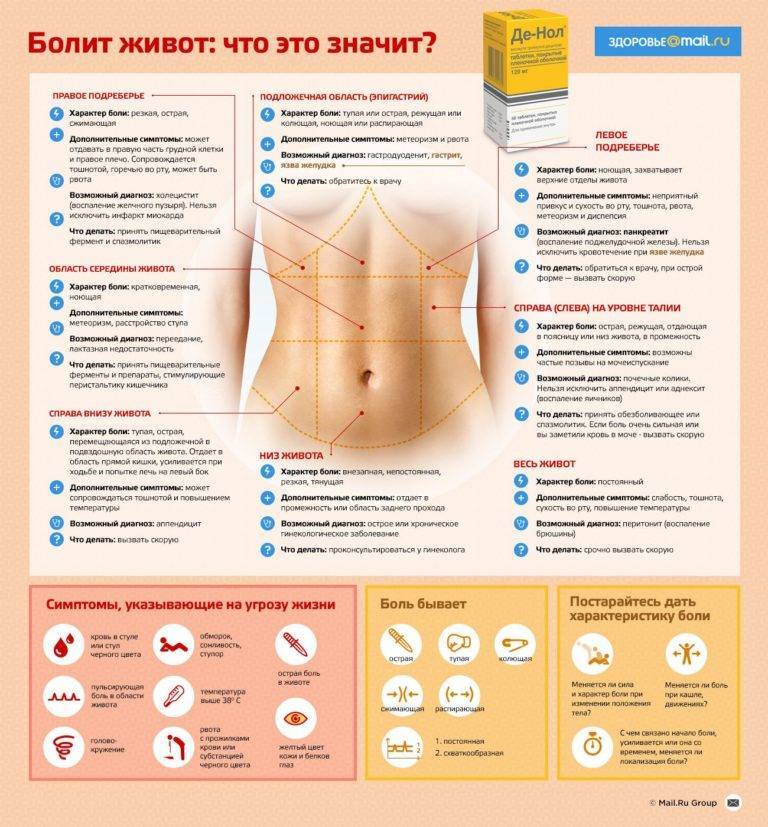
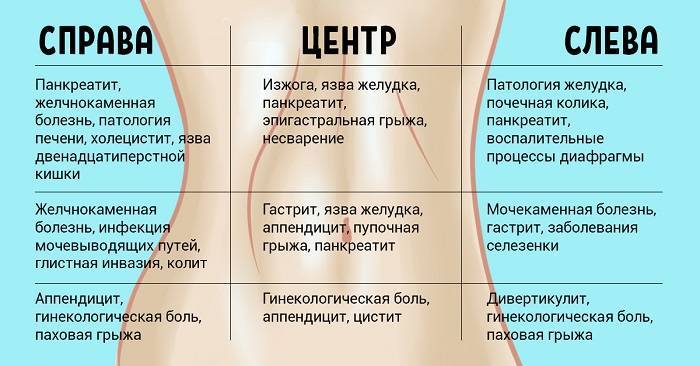
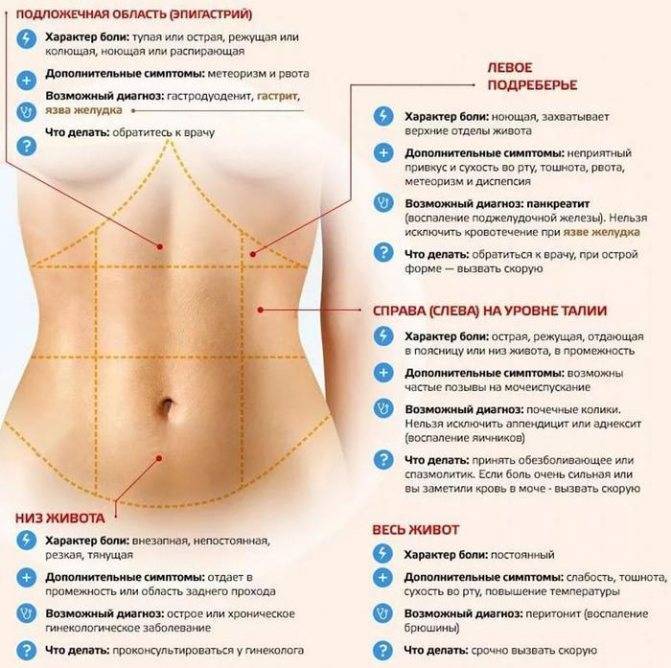
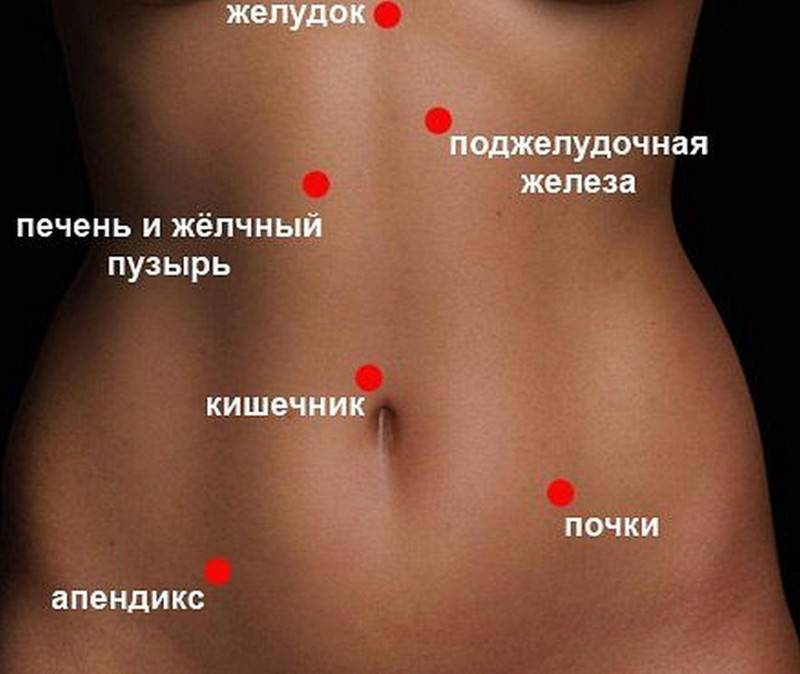
Мы приведем несколько примеров локализации боли в животе, которые, надеемся, помогут вам сориентироваться в ситуации и выбрать правильную тактику поведения. Боль локализуется ниже талии:
У мужчины возможны заболевания мочевой системы — наблюдайте за мочеиспусканием и мочой;
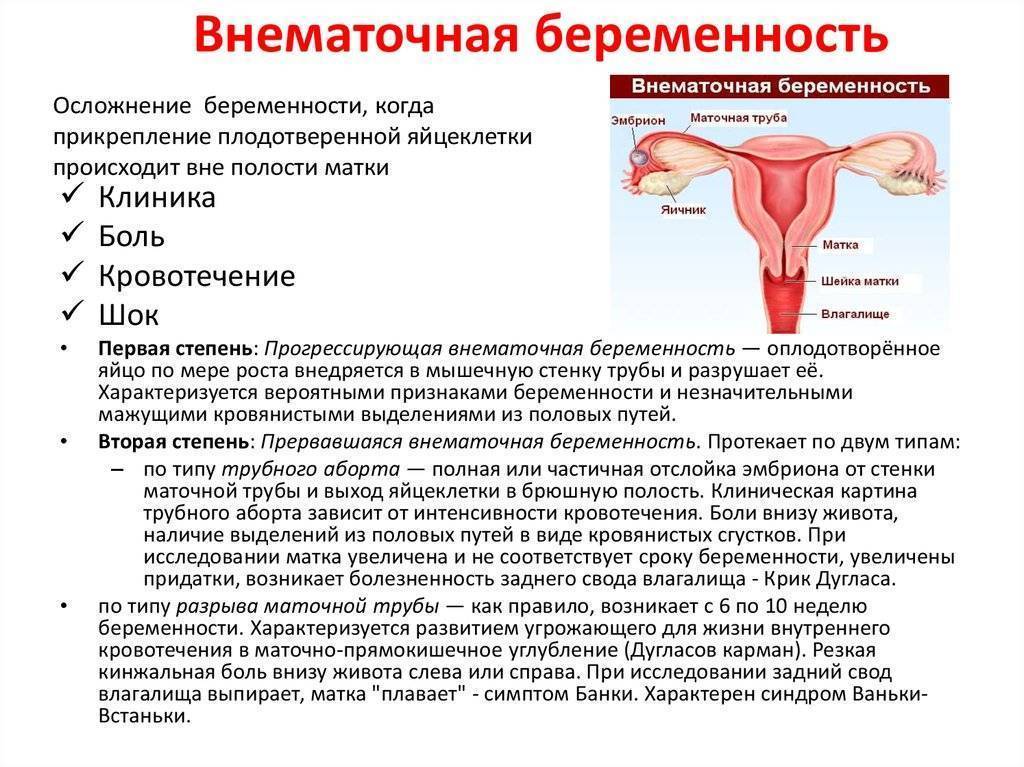
У женщины возможны заболевания мочевой системы, беременность, болезненные менструации, воспаление внутренних половых органов. Боль началась в пояснице и переместилась в пах:
Возможна патология мочевой системы, . Боль распространяется в области правого подреберья:
Возможна патология печени или желчного пузыря — наблюдайте за цветом кожи, цветом мочи и кала, характером боли. Боль локализуется в верхней центральной части живота:
Возможно, это сердечная боль (распространяется вверх по грудной клетке и даже в руки);
Не исключено нарушение пищеварения в результате переедания, эмоционального или физического перенапряжения. Боль локализуется над талией:
Возможны нарушения пищеварения () или патологии двенадцатиперстной кишки. Боль локализуется ниже пупка:
При припухлости и ощущении дискомфорта в паху, который усиливается при физической нагрузке или кашле, не исключена грыжа;
Возможен запор или понос.
Такие признаки, как упорные боли в животе, не затихающие в течение двух часов, болезненность живота при прикосновении, присоединение к ним рвоты, поноса, повышенной температуры тела должны серьезно насторожить — вероятно, это аппендицит.
Что делать, если у вас болит справа в боку
Как видите, боль в боку может быть симптомом самых разных проблем со здоровьем. Поэтому игнорировать ее не стоит — обязательно покажитесь врачу. «Не всегда остроту заболевания, послужившего причиной ситуации, можно определить по характеру болевого синдрома. Это относится, прежде всего, к пожилым людям и пациентам, страдающим сахарным диабетом — серьезные заболевания брюшной полости могут протекать стерто (болевой синдром может быть не выражен вовсе или исчезать полностью), — говорит Булат Юнусов. — Таким образом, если боли в животе не проходят в течение нескольких часов и сопровождаются повышением температуры тела, тошнотой, рвотой, потерей аппетита, нарушениями стула (запор или диарея), дискомфортом при мочеиспускании, снижением артериального давления, то единственным верным решением является очная консультация врача».
Можно ли принимать лекарства, если у вас сильная боль в правом боку? Да, но с осторожностью. «Не следует самостоятельно прибегать к приему анальгетиков, так как это может „смазать“ клиническую картину заболевания, что приведет к несвоевременной постановке правильного диагноза, — говорит Булат Юнусов
— Единственное, возможен прием спазмолитиков (например, но-шпы): эти препараты снимают спазм мускулатуры внутренних органов и направлены на устранение причины болевого синдрома, при воспалительных же заболеваниях они, как правило, обезболивающего эффекта не дают».
В целом, врачи отрицательно относятся к самолечению. «В домашних условиях невозможно гарантировано облегчить боль без вреда для организма в целом. Вы можете притупить чувство дискомфорта, тем самым облегчив свои мучения лишь на время. Кроме того, занимаясь самолечением, совершенно непреднамеренно вы можете покалечить какой-то другой орган, который изначально не имел к боли в правом боку никакого отношения. Лечение дома является небезопасным средством устранения проблемы».
Лучший выход — записаться к врачу-терапевту и обсудить свое состояние с ним. Иногда решить проблему можно «на удаленке». «Разобраться в состояниях, которые сопровождаются волнообразным течением с тупыми болями в течение длительного времени, возможно, и при дистанционной консультации», — подытоживает Булат Юнусов.
Причины синдрома раздраженной кишки
Точная причина СРК неизвестна, но большинство экспертов считает, что он связан с повышением чувствительности кишечника и нарушениями пищеварения.
Предполагалось, что разные факторы могут провоцировать синдром раздраженного кишечника: воспаление, инфекций или определенные диеты. Но, как было доказано, ни один из этих факторов непосредственно не может вызвать болезнь.
Обычно пища перемещается по пищеварительной системе благодаря ритмическим сокращениям и расслаблениям мышц кишечника. Однако считается, что при синдроме раздраженного кишечника этот процесс меняется, из-за чего пища проходит или слишком быстро, или слишком медленно.
Если пища передвигается по пищеварительному тракту слишком быстро, это вызывает понос, так как кишечник не успевает усвоить воду из пищи. Если пища проходит слишком медленно, это вызывает запор, так как из нее уходит слишком много воды, и стул становится твердым.
Причиной нарушения двигательной работы кишечника может быть неправильная передача нервных импульсов между головным мозгом и пищеварительной системой. Считается также, что на работу кишечника влияет повышение уровня серотонина после приема в пищу определенных продуктов или во время стресса.
Многие ощущения в нашем организме берут свое начало в пищеварительной системе. Например, нервы передают сигналы в мозг о том, что вы сыты или голодны, или хотите в туалет.
Некоторые специалисты полагают, что у людей с СРК повышена чувствительность к сигналам, исходящим из пищеварительной системы. Это означает, что малейшие расстройства системы пищеварения (несварение, диспепсия), которые едва заметны в норме, люди с синдромом раздраженного кишечника воспринимают как боль.
Есть некоторые свидетельства того, что в развитии синдрома раздраженного кишечника важную роль играет психика. Однако это не значит, что СРК — это надуманная проблема, так как его симптомы совершенно реальны. Сильное эмоциональное напряжение, например, стресс и волнение, могут вызвать изменения в организме на химическом уровне, которые будут мешать нормальной работе пищеварительной системы.
Это происходит не только у людей с синдромом раздраженного кишечника
Здоровые люди тоже страдают от расстройства желудка в стрессовой ситуации, например, на важном экзамене или собеседовании на работу
Некоторые люди с СРК пережили в детстве психологическую травму, например, жестокое отношение или невнимание со стороны родителей, тяжелую болезнь или потерю близкого человека. Вероятно из-за этих причин человек становится более восприимчивым к стрессу, симптомам боли и дискомфорта
Триггеры СРК
Определенные продукты и напитки могут спровоцировать проявления синдрома раздраженного кишечника. Их называют триггерами. Наиболее частыми триггерами СРК являются:
- алкоголь;
- газированные напитки;
- шоколад;
- напитки с кофеином — например, чай, кофе и кола;
- сухие закуски — например, чипсы и печенье;
- жирная или жареная еда.
Выявить возможные триггеры помогает ведение дневника питания.
Симптомы дисменореи
Боли при дисменорее начинаются в нижней части живота до начала менструации или вместе с ней. Они имеют схваткообразный характер с отдачей в спину, пах и область заднего прохода. Женщины жалуются на усталость, диарею, головную боль, нервозность, головокружение, обмороки, тошноту и рвоту. У кого-то наблюдается весь букет симптомов, а кого-то тревожат только боли.
Боль продолжается от нескольких часов до 2-3 дней. В перерыве между критическими днями женщина не чувствует никаких неприятных симптомов. При вагинальном и ректовагинальном осмотре у больных, страдающих первичной дисменореей, никакой патологии, как правило, не обнаруживается.
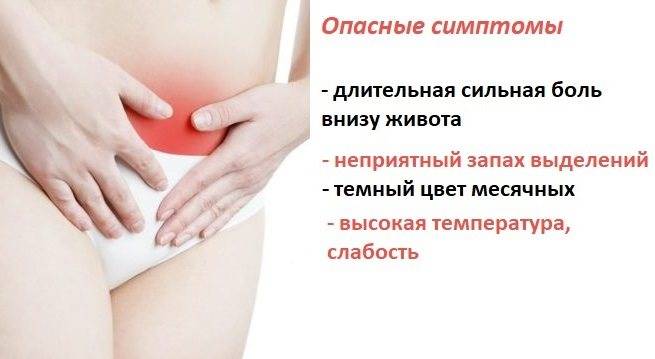
Болевые ощущения при месячных и сопутствующие признаки могут быть различной степени выраженности в зависимости от вида патологии. Тревожные симптомы, требующие особого внимания:
- Болевой синдром: сильная боль внизу живота тянущего, колющего или схваткообразного характера, возникающая ещё за 1-2 дня до месячных и иррадирующая в прямую кишку, область придатков, мочевой пузырь, поясничную область, внутреннюю поверхность бёдер.
- Эмоционально-психические расстройства: нарушение сна, раздражительность, нервозность, излишняя чувствительность, тревожность, эмоциональная подавленность, анорексия, булемия, непереносимость запахов, извращение вкуса.
- Вегетативные расстройства: тошнота, отрыжка, икота, озноб, жар, повышенное потоотделение, сухость во рту, учащённое мочеиспускание, вздутие живота, диарея, чередующаяся с запорами.
- Вегето-сосудистые проявления: потеря сознания, головокружение, головная боль, аритмия, тахикардия, брадикардия, боли в сердце, онемение конечностей, отёк лица.
- Обменно-эндокринные нарушения: повышенная или пониженная температура, слабость, упадок сил, рвота, ощущение «ватных» ног, зуд кожи, боли в суставах, отёчность.