SQLITE NOT INSTALLED
Недостигнутая цель
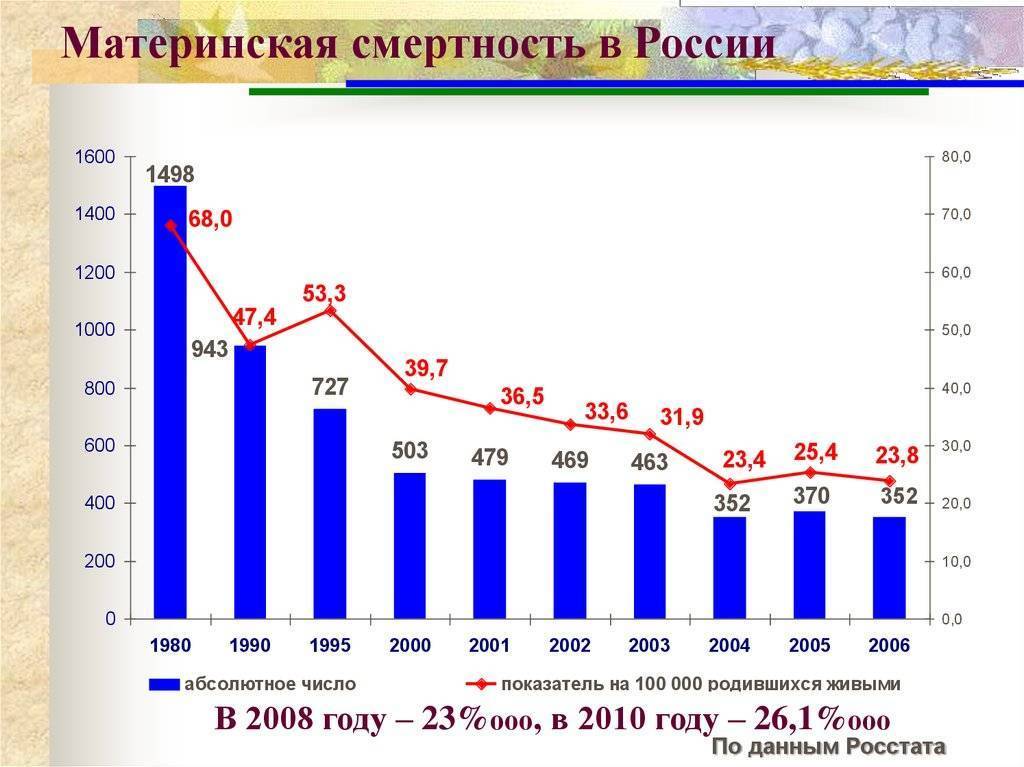
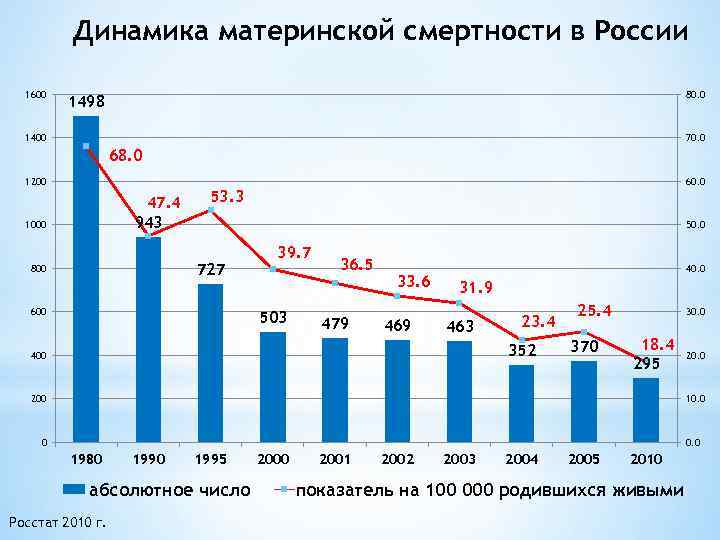
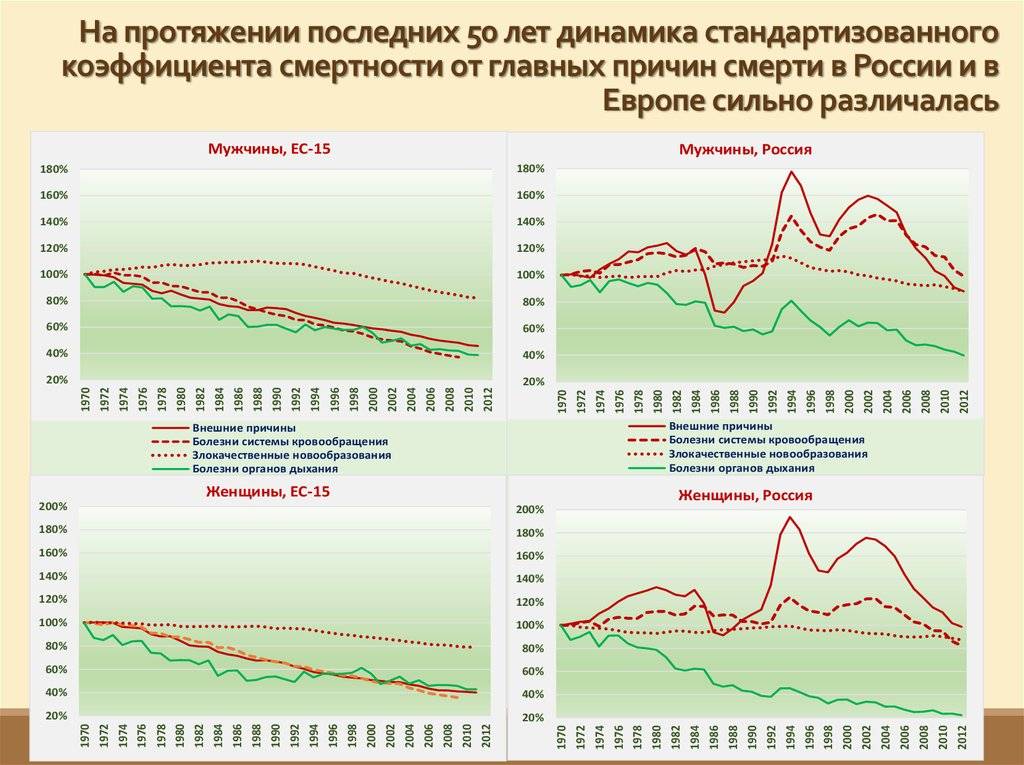
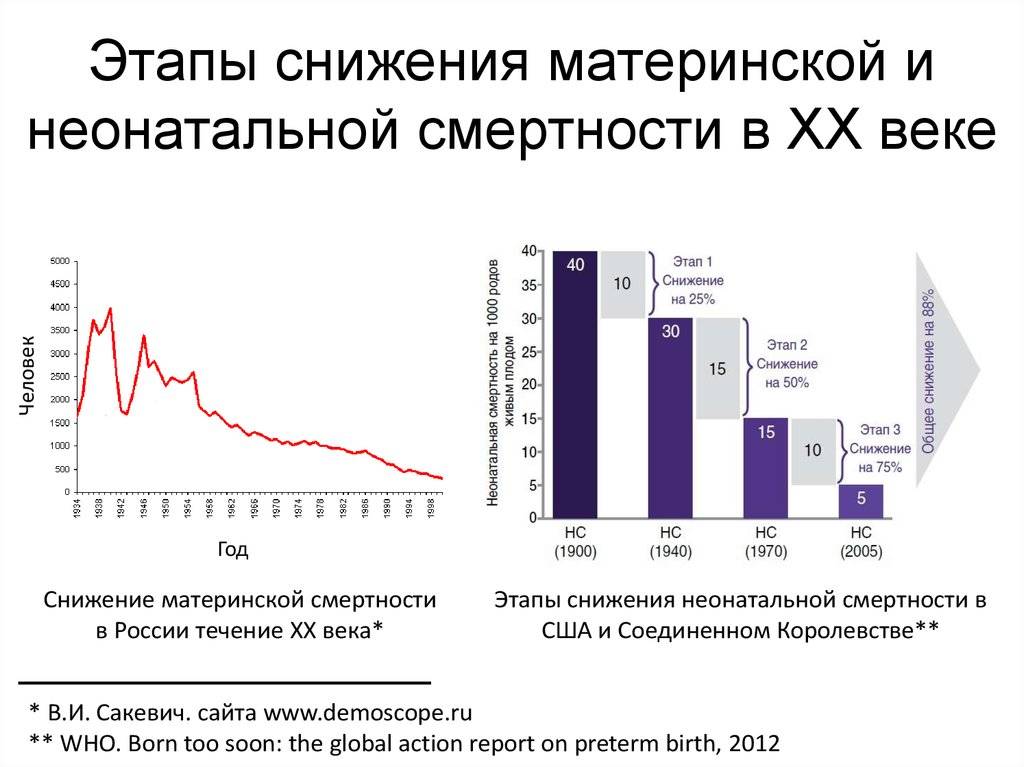
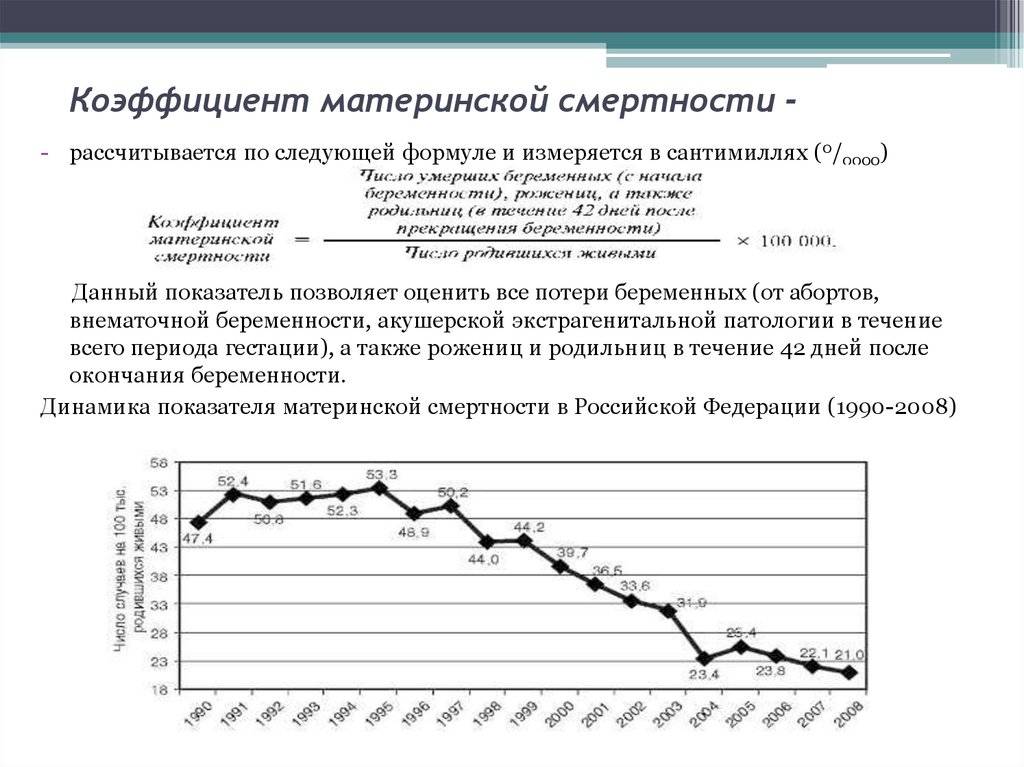
Но, хотя это сокращение, конечно, стоит отпраздновать, оно демонстрирует небольшую отдачу от крупных глобальных обязательств. На первой всемирной конференции по проблемам женщин, состоявшейся в Мексике в 1975 году, был отмечен высокий уровень материнской смертности, и были приняты меры для ее сокращения. В 1994 году 179 правительств на международной конференции по народонаселению и развитию в Каире дали совместное обещание, что к концу столетия они сократят вдвое показатель материнской смертности, зарегистрированный в 1990 году, а затем снова вдвое уменьшат этот показатель к 2015 году. Но этого не произошло.
В 2001 году государства-члены ООН согласились с Целями развития тысячелетия, которые включали призыв сократить количество смертей среди матерей на три четверти к 2015 году. Хотя Цели развития тысячелетия активизировали усилия, целевой показатель сокращения материнской смертности не был достигнут в странах с самыми высокими уровнями смертности. Фактически, это была цель, прогресс в достижении которой оказался наиболее медленным. По данным Всемирной организации здравоохранения, в период с 1990 по 2005 год уровень материнской смертности снижался в среднем на 2,3% в год — ниже 5,5%, необходимых для достижения Цели развития тысячелетия. А сейчас этот спад, похоже, не продолжается.
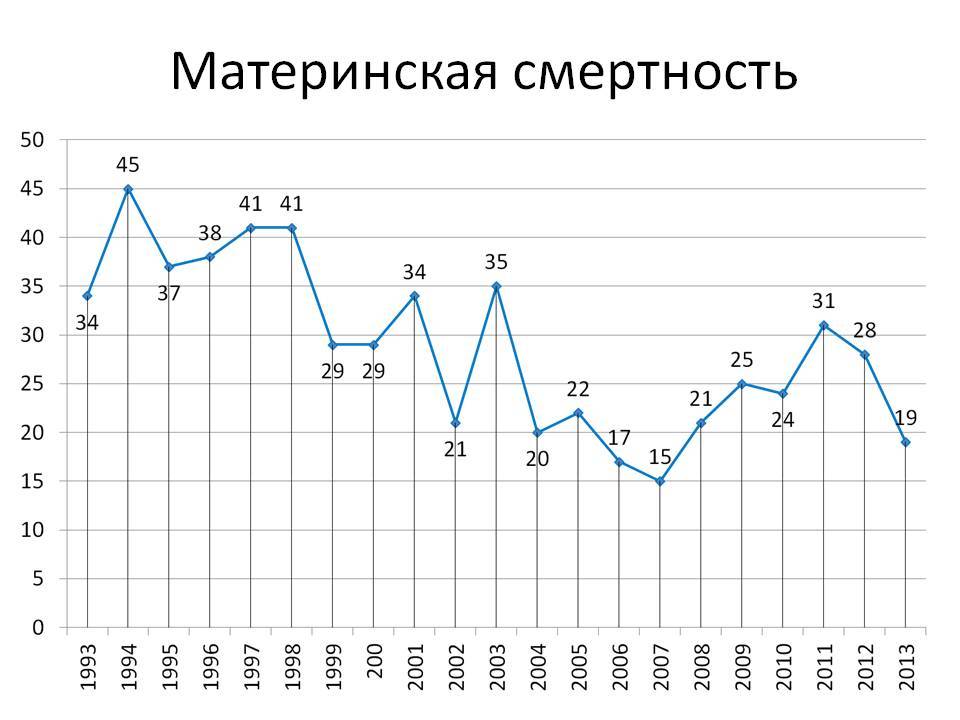
Сокращение среднего уровня материнской смертности в мире с 1990 по 2015 год
Когда существует высокий уровень смертности, относительно простые вмешательства — повышение осведомленности женщин о важности обращения за медицинской помощью во время беременности и родов, обучение сотрудников в сфере здравоохранения выявлению признаков проблем — принесет довольно быстрые победы. Но, по словам Аннеки Кнутссон, начальника отдела сексуального и репродуктивного здоровья в фонде ООН (ЮНФПА), более быстрое изменение ситуации требует большей политической воли и большего количества денег
«Любое вмешательство, которое приводит женщин в медицинский центр для дородовой медицинской помощи, информирует женщин о важности обращения за помощью или уменьшает количество домашних родов в одиночку, окажет большое влияние, — говорит она, — Когда вы достигаете уровня около 200 смертей (на каждые 100 тысяч живорождений — ред.), есть очень много других вмешательств, которые необходимо внедрить в систему здравоохранения, чтобы уменьшить смертность еще сильнее. Это связано с компетентным персоналом на месте и средствами, которые в дополнение к безопасным нормальным родам могут обеспечивать переливание крови, кесарево сечение или другие типы оказания помощи при родах. Это требует более долгосрочных и сложных инвестиций в систему здравоохранения. Это одна из причин, почему темпы снижения замедляются»
Но, по словам Аннеки Кнутссон, начальника отдела сексуального и репродуктивного здоровья в фонде ООН (ЮНФПА), более быстрое изменение ситуации требует большей политической воли и большего количества денег
«Любое вмешательство, которое приводит женщин в медицинский центр для дородовой медицинской помощи, информирует женщин о важности обращения за помощью или уменьшает количество домашних родов в одиночку, окажет большое влияние, — говорит она, — Когда вы достигаете уровня около 200 смертей (на каждые 100 тысяч живорождений — ред.), есть очень много других вмешательств, которые необходимо внедрить в систему здравоохранения, чтобы уменьшить смертность еще сильнее. Это связано с компетентным персоналом на месте и средствами, которые в дополнение к безопасным нормальным родам могут обеспечивать переливание крови, кесарево сечение или другие типы оказания помощи при родах
Это требует более долгосрочных и сложных инвестиций в систему здравоохранения. Это одна из причин, почему темпы снижения замедляются».
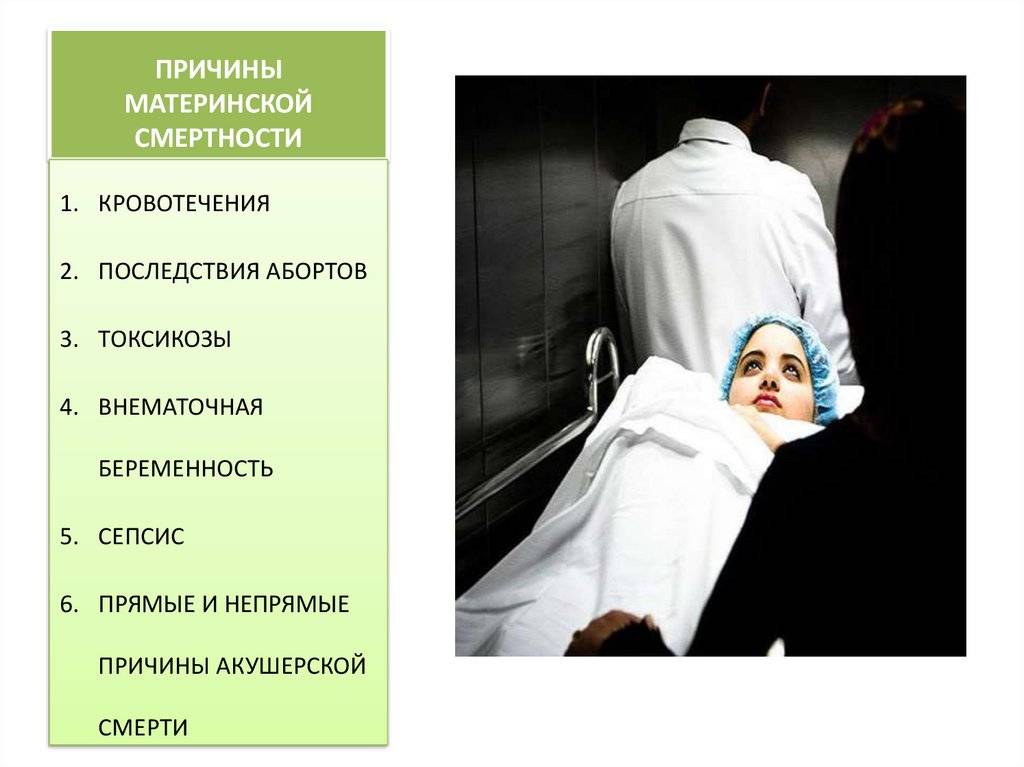
Причины
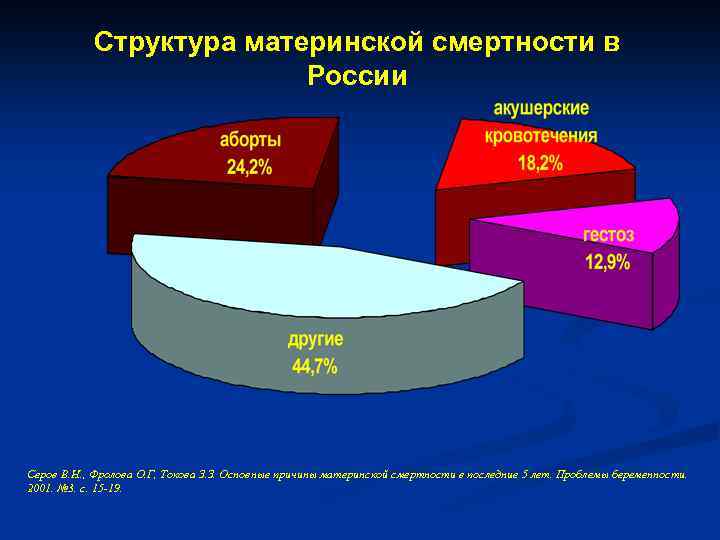
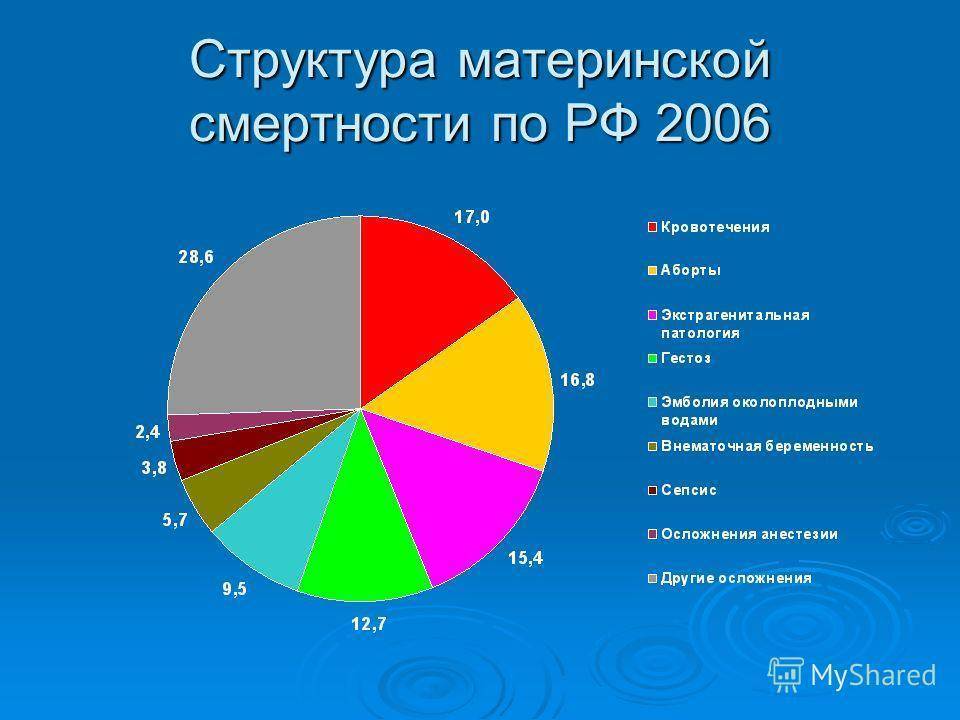
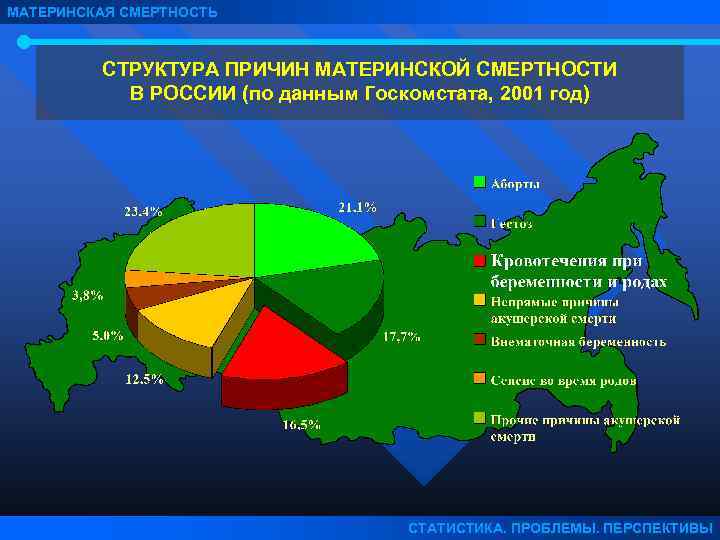
Количество материнских смертей от родов остается недопустимо большим несмотря на существенное снижение показателя за последние 15 лет. Как показывает мировая практика, основная часть негативной статистки припадает на развивающиеся страны мира. Из этого следует, что основной причиной подобной тенденции служит недостаточное развитие медицинской сферы и отсутствие поддержки адекватного уровня здоровья женщин со стороны страны и, соответственно, медицинского персонала.
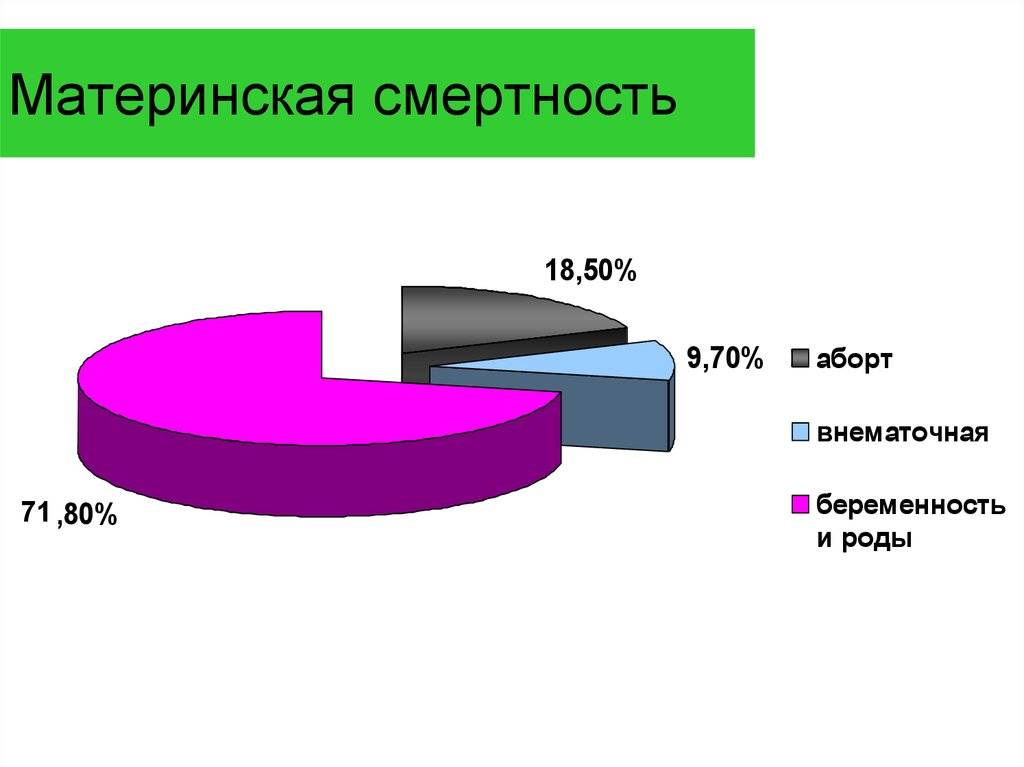
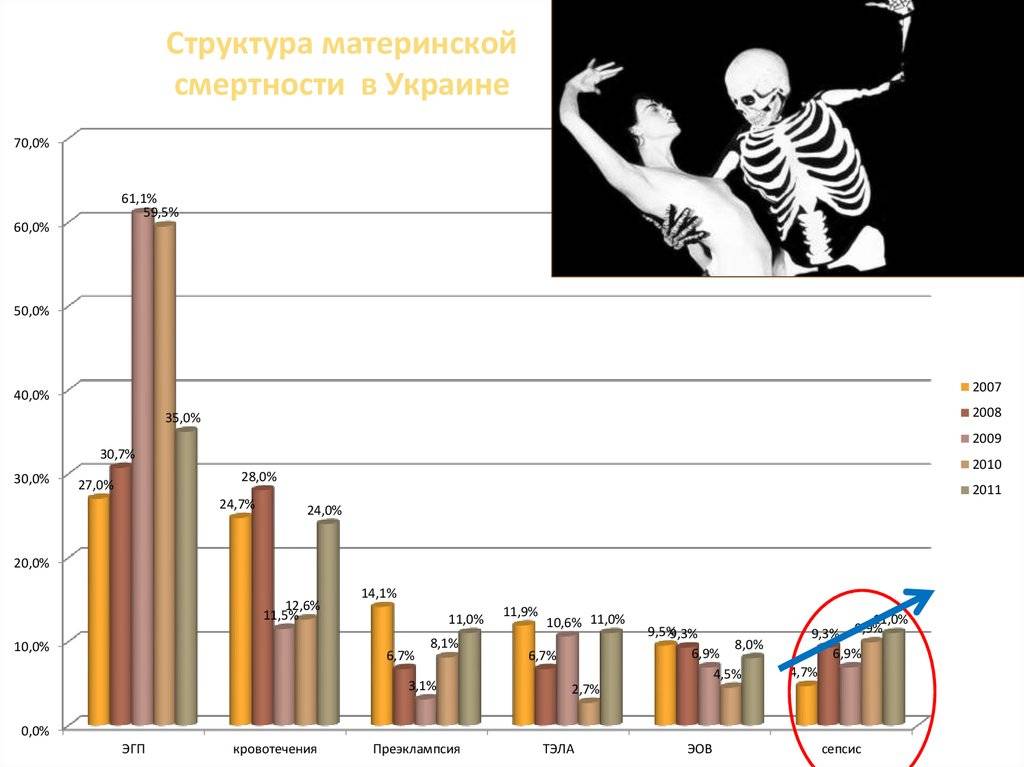
Летальным исходом может завершиться ряд случаев, в том числе вредные привычки, заболевания будущей мамы, предродовые факторы, беременность с высоким риском, кровотечения, врачебные ошибки, инфекции.
Вредные привычки
Вредные привычки не приносят пользы никому, а особенно организму будущей матери. Если женщина не может отказать себе в удовольствии выкуривать по паре сигарет в день, она увеличивает риск смерти во время родов за счет таких проблем как отслоение плаценты или ее предлежание. У нее могут наступить преждевременные роды, после которых могут появиться инфекции. Недопустимо и пассивное курение.
Употребление алкоголя во время беременности может закончиться самопроизвольным абортом. Регулярное злоупотребление спиртными напитками увеличивает риск выкидыша в 2 раза.
Заболевания
Тревожным сигналом во время беременности может быть повышенное артериальное давление, если раньше женщина не страдала от подобного состояния. Причиной этому может служить гестоз.
Воспаление мочевого пузыря требует немедленного назначения антибиотиков для того, чтобы инфекция не попала в почки и не вызвала преждевременного разрыва оболочек плода и преждевременных родов.
Высокая температура на разных этапах беременности может иметь своим результатом повышение риска выкидыша или преждевременных родов.
Другими заболеваниями, влияющими на статистику смертей в родах, являются сахарный диабет, сердечные заболевания, нарушения свертываемости крови, нарушение функции щитовидной железы и другие.
Предродовые факторы
Сюда относятся, например, несовместимые резус-факторы матери и ребенка, при которых матери на 28 недели беременности вводят специальный иммуноглобулин. Также предродовыми факторами могут стать поздний токсикоз или аборты с последующими осложнениями.
Беременность с высоким риском
В эту категорию попадают будущие мамы, течение беременности которых является неудовлетворительным в силу повышенной вероятности возможных осложнений. Каждая женщина обязана пройти полноценное медицинское обследование, чтобы убедиться, что ее здоровье вне опасности, и риск смерти при родах минимален. Своевременная диагностика позволяет вовремя получить необходимую медицинскую помощь.
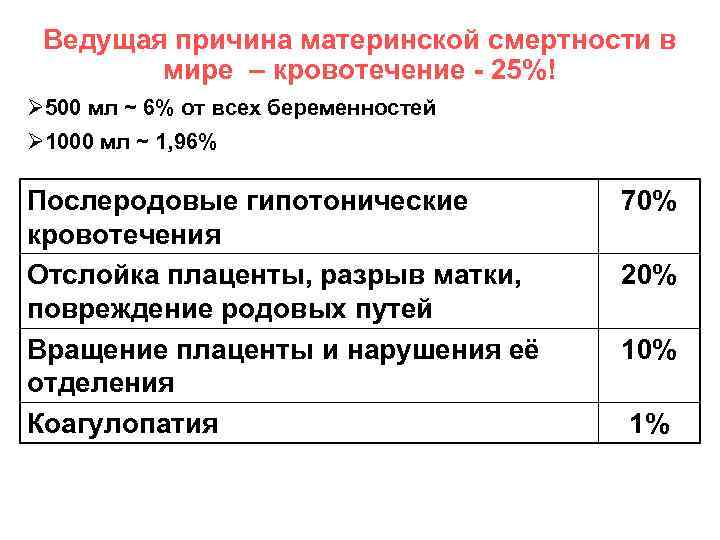
Кровотечения
Если у беременной женщины наступает кровотечение, это определяет высокий уровень риска самопроизвольного аборта и летального исхода в случае потери большого количества крови. Основными причинами служат преждевременная отслойка плаценты или ее предлежание; повышенную опасность вызывают заболевания шейки матки и области влагалища.
Врачебные ошибки
К сожалению, даже прекрасное здоровье будущей мамы не является гарантией благополучного исхода родов, ведь свое влияние оказывает человеческий фактор. Халатное отношение медицинского персонала, неквалифицированность врача или несвоевременное оказание необходимой помощи вполне могут стать причинами смерти при родах.
Инфекции
Во время беременности самые обычные инфекции, на которые организм не реагирует в обычном состоянии, могут повлечь за собой тяжелые осложнения. До ее наступления следует обязательно избавиться от хламидиоза, гонореи и трихомониаза, если такие заболевания присутствуют.
Насколько опасны домашние роды
Официально они разрешены во многих странах мира, включая Великобританию, Германию, Австралию, Норвегию, Ирландию, США. В Великобритании частота акушерского вмешательства и перинатальная смертность при домашних родах меньше, чем в стационаре. В США на основании исследований, которые проводили с 1983 по 1989 гг., детская смертность в домашних условиях составила 1,9 на 1000. Тогда как смертность в больнице достигла 5,7 на 1000.
В России статистика домашних родов также показывает хорошие результаты. Если возникает угроза появления малыша на свет раньше срока, то применяется пессарий, который удерживает шейку матки, не давая ей раскрыться.
Пессарий представляет собой механическое приспособление в виде кольца для поддержания мочевого пузыря, матки. Размер зависит от особенностей организма женщины. Пессарий изготавливается из экологически чистых материалов и не травмирует ткани. Процедура его установки занимает несколько минут, не вызывая болевых ощущений.
Снимают пессарий на сроке 36–38 недель. Процедура проходит легко, как при установке. При использовании пессария вагинальный секс противопоказан. Статистика родов после снятия пессария показывает, что они проходят без осложнений.
Профилактика смерти при родах
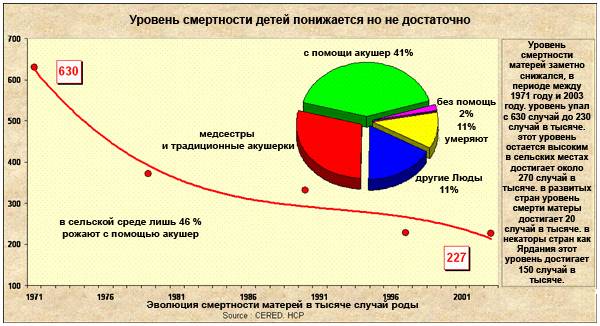
В последние годы стратегия службы родовспоможения строилась на основе двух принципов: выделения беременных высокого риска перинатальной патологии и обеспечения преемственности в оказании акушерской помощи
Большое внимание, которое в 70-е годы уделялось перинатальному риску, в 90-е годы стало ослабевать
Другая важная характеристика систем помощи во время беременности — преемственность помощи. В Европе значительное большинство систем рассматривают беременность, роды, послеродовой период как три отдельные клинические ситуации, требующие применения разнообразных клинических специальных знаний, использования разного медицинского персонала и различных клинических учреждений. Поэтому почти во всех странах нет преемственности помощи, оказываемой во время беременности и родов, т. е. беременную ведет один специалист, а роды — другой, ранее ее не наблюдавший. Более того, смена персонала через каждые 8 ч работы также не обеспечивает непрерывности и преемственности помощи и в ходе родов.
В Нидерландах — развитой европейской стране с высокоорганизованной системой обслуживания родов на дому (36%) — показатель смерти во время родов и новорожденных самый низкий. Наблюдение за беременными с низким риском и роды на дому проводят акушерка и ее помощница, которая ассистирует при родах и остается в доме на 10 дней, чтобы помочь родильнице.
В большинстве европейских стран для регистрации связи между помощью во время беременности и помощью при родах акушеркой либо врачом ведется стандартизированная история беременности. Этот документ хранится у беременной, которая привозит его с собой на роды.
В Дании закон разрешает роды на дому, но некоторые округа добились разрешения на отступление от правила в связи с нехваткой акушерок. Роды без помощи профессионально подготовленного лица являются противозаконными в Великобритании и Швеции. В Северной Америке роды на дому без соответствующей помощи не являются нелегальными.
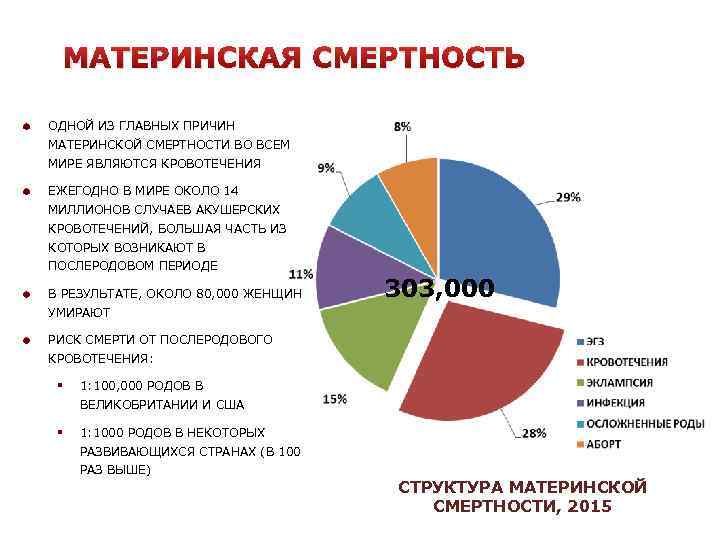
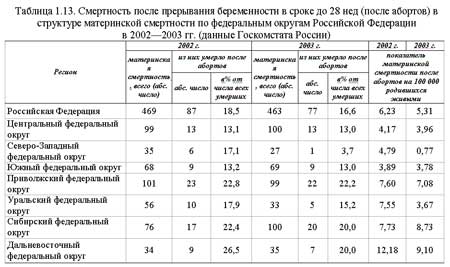
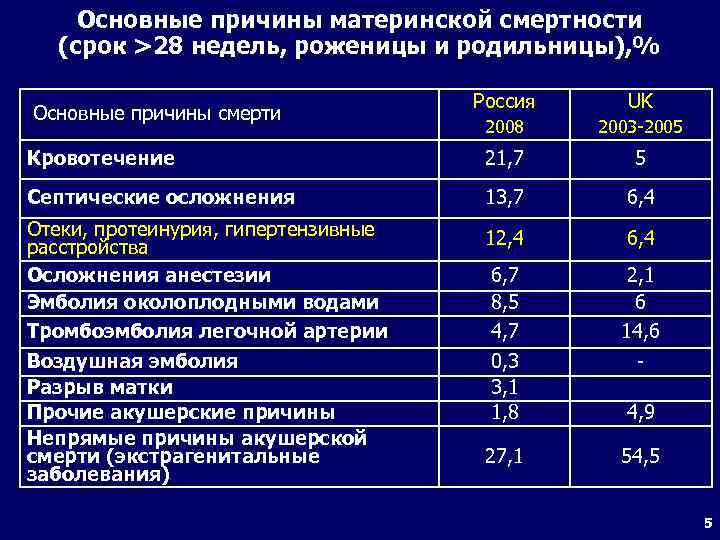
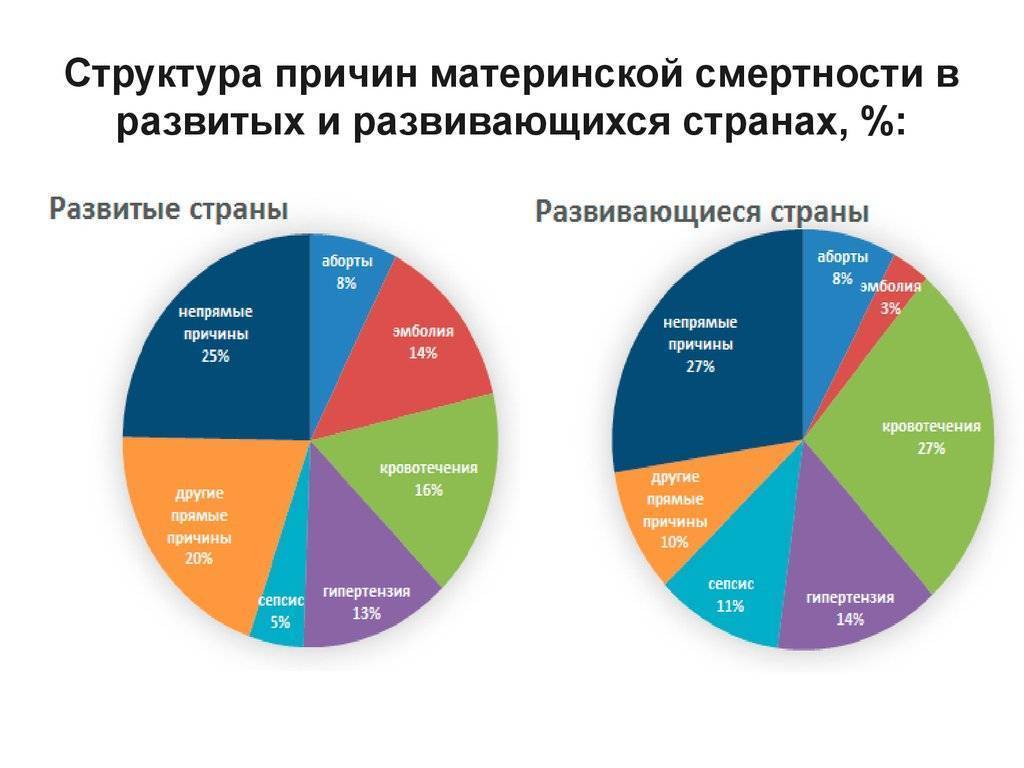
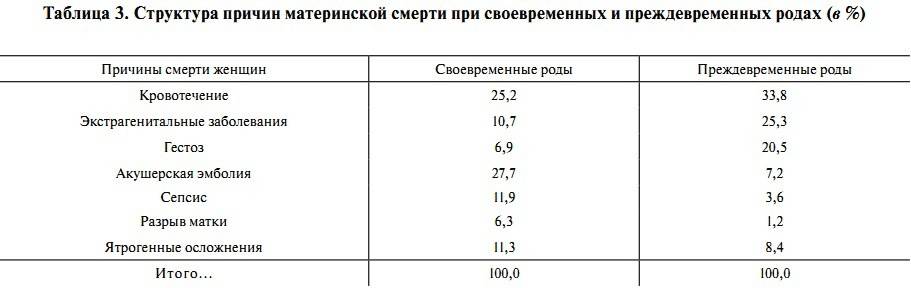
В США в 1995 г. смерть во время родов составила 7,1 на 100 000 живорожденных. Основными причинами смерти были: осложнения послеродового периода (2,4 или 33,8%), другие причины (1,9 или 26,7%), гестоз беременных (1,2 или 16,9%), кровотечения (0,9 или 12,7%), внематочная беременность (0,5 или 7%).
Наибольший объем пренатальной помощи приходится на I триместр беременности
Если в родах возникнут проблемы, как и куда мы поедем?

Фото 2mm.ru
Настасья Пашина родила дома двоих детей: без акушерки, с мужем. Но третьего – по показаниям – в больнице. «Конечно, дома комфортнее, но, когда есть проблемы, нужно ехать в роддом. Первые два раза все шло своим чередом, я могла в любой момент принять решение поехать в больницу или позвать акушерку, но все проходило спокойно, и я оставалась дома», – рассказывает многодетная мама.
Ирина Беляева потеряла ребенка во время родов дома, и теперь настроена категорически против «естественности» процесса.
«Девушкам, которых убеждают рожать дома, нужно понять, что это бизнес на их жизни и жизни их детей
Им улыбаются, окружают вниманием, заливают в уши елей о естественности, близости к природе и всякую прочую сектантскую лабуду
Рассказывают только страшные случаи о родах в роддоме, о больничной обстановке, жутких вмешательствах в процесс. И конечно, если роды проходят успешно, то эндорфины помогают им утвердиться в правильности слов увещевателей.
Но те, кто собираются рожать дома, должны, во-первых, задать себе вопрос о процентном соотношении количества родов дома и в больницах, то есть, элементарно, об опыте акушеров, а во-вторых, – о возможностях хотя бы реанимации».
По закону РФ, ребенок может быть рожден, где угодно: мама, рожающая дома, под суд не попадет, незаконными являются только действия медработника в данном случае. Согласно поправкам к статье 48 Семейного кодекса Российской Федерации, а также 14 и 16 статьям Федерального закона «Об актах гражданского состояния», нет запрета на государственную регистрацию детей, рожденных вне медицинских учреждений.
Однако учитывая, что никто никогда не видел статистики смертности или осложнений по родам дома, те, кто твердо убеждены, что не поедут в момент схваток в больницу, должны, как минимум, быть готовы к любому развитию событий, считает Ирина Беляева.
«Пусть будущие родители спросят у своих домашних акушерок: если в родах возникнут проблемы, то как и куда они поедут? В какой роддом? Кто там будет их принимать? Есть ли там знакомые врачи? Возможно ли будет оказание экстренной помощи? Пусть поинтересуются образованием акушерок и т.д.», – советует женщина, потерявшая ребенка в домашних родах.
Коварный убийца. HELLP-синдром
Очень сложная патология, обычно возникающая на последних неделях беременности (очень редко – в первые дни после родов) и тесно связанная с поздними токсикозами. Причины возникновения HELLP-синдрома достоверно не установлены, есть несколько десятков гипотез, но ни одна не признана основной. Называют аутоиммунные заболевания, генетическую предрасположенность, прием препаратов и веществ, нарушающий деятельность печени женщины.

Патология комплексная: происходит разрушение эритроцитов, увеличение количества ферментов печени, уровень тромбоцитов снижается, что вызывает нарушение свертываемости крови, её сгущение. Ткани печени матери подвергаются разрушению (гепатоз), наблюдаются болевые симптомы в подреберье, выраженная желтушность кожных покровов. Верный симптом этого заболевания – отечность, рвота, быстрая утомляемость.
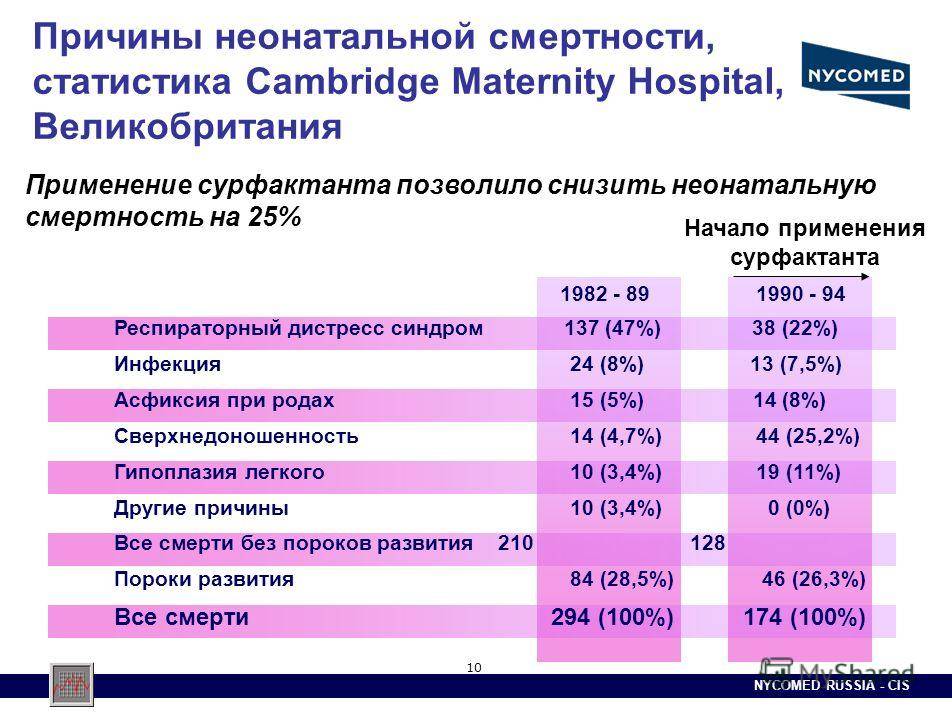
Если вовремя не принять меры, роженица может впасть в кому и погибнуть: при этом заболевании вероятность благоприятного исхода составляет не более 25-35%, ведь недаром HELLP прозвали «ночным кошмаром акушеров». Смерть наступает в результате осложнений: кровоизлияния в головной мозг, тромбозы, острая печеночная недостаточность…
Диагностика синдрома производится на основании лабораторных анализов крови, УЗИ, анализа мочи, компьютерной томографии. После экстренной госпитализации, если диагноз установлен, требуется немедленная стимуляция родовой деятельности или срочное кесарево сечение, если естественные роды невозможны по сроку или состояние матери с каждым часом ухудшается.
Почему HELLP синдром медики называют «ночным кошмаром»? Потому что на ранних стадиях его трудно диагностировать, особенно если у врача небольшой опыт или он невнимателен. Заболевание быстро прогрессирует и справиться с ним на поздних стадиях бывает очень сложно.
Если вовремя принять меры, жизни матери и малыша ничего не угрожает, но придется длительно лечиться в стационаре, стабилизировать показатели крови у матери, восстановить работу печени и почек. Показано переливание крови и плазмы, назначаются различные медикаменты.
Смерть при родах в результате HELLP встречается примерно в 4% от общего количества смертей рожениц.
Прогноз и соотношение смертности и рождаемости
В конце 2018 года Росстат составил три варианта прогноза относительно изменений численности населения в России. В лучшем случае к 2025 году количество россиян возрастет до 153 млн., а в худшем – уменьшится до 138 млн.
Увеличение планируется за счет снижения уровня смертности и увеличения рождаемости. Первую часть плана выполнить много легче. Причина в том, что в детородном возрасте в настоящее время находится малочисленное поколение, родившихся в России в 90ые годы. На одну женщину приходится 1,6 ребенка.
Мерами соцподдержки планируется поднять этот показатель в ближайшие пять лет до 1,7. Следующее увеличение количества женщин репродуктивного возраста ожидается в 2033 – 2035 годах.
Пока же прироста населения в стране не наблюдается. В 2017 году процент убыли поднялся до 0,9, а в 2018 году составил уже 1,5 %. И это с учетом прибывших мигрантов.
1910-е

Хотя и большинство женщин все еще приглашает на роды повитух (реже — врачей), в 1914 году уже появился первый «родильный дом». Тогда же врачи в США начали использовать метод обезболивания, который назывался «сумеречный сон» (Twilight Sleep) — женщине давали морфин или скополамин. На протяжении родов женщина погружалась в глубокий сон.
Проблема заключалась в том, что риск смерти матери и дитя в этом случае возрастал.
При этом 90% врачей даже не получили формального образования.
В 1913 году на всей территории России насчитывалось всего девять детских консультаций и лишь 6824 койки в родильных домах. В крупных городах охват стационарным родовспоможением составлял всего 0,6% . Большинство женщин продолжало традиционно рожать дома с помощью родственниц и соседок или приглашало к себе повивальную бабку, повитуху, а только в сложных случаях — врача-акушера.
По статистике, в процессе родов (в основном от сепсиса и разрывов матки) ежегодно умирало более 30 000 женщин. Чрезвычайно высокой была также смертность среди детей первого года жизни: на 1000 родившихся умирало в среднем 273 ребенка. Согласно официальным данным начала XX века, лишь 50 процентов жительниц Москвы имели возможность получения профессиональной медицинской помощи при родах в стационаре, а в целом по стране этот процент составлял всего лишь 5,2% для жительниц городов и 1,2% в сельской местности.
Первая мировая война и последовавшая за ней революция 1917 года замедлили развитие медицины в стране и вызвали деградацию. Разрушалась инфраструктура, а врачей призывали на фронт.
В России после событий октября 1917 года тоже произошли изменения. Изменилась в первую очередь сама система оказания помощи беременным и роженицам.
Специальным декретом 1918 года был создан Отдел охраны материнства и младенчества при Народном комиссариате государственного призрения. Этому отделу и отводилась главная роль в решении грандиозной задачи — строительства «нового здания социальной охраны грядущих поколений».
Влияние сексизма
Миллионы женщин во всем мире по-прежнему не имеют возможности решать, когда они хотят выйти замуж или иметь детей. В развивающихся странах около 214 миллионов женщин и девушек в возрасте 15-49 лет, которые не хотят забеременеть, не используют современные виды контрацепции, потому что они не могут получить к ней доступ или потому, что их партнеры или сообщества недовольны использованием контрацептивов. Наибольшая часть женщин, не имеющих доступа к современной контрацепции, находится в Африке, к югу от Сахары.
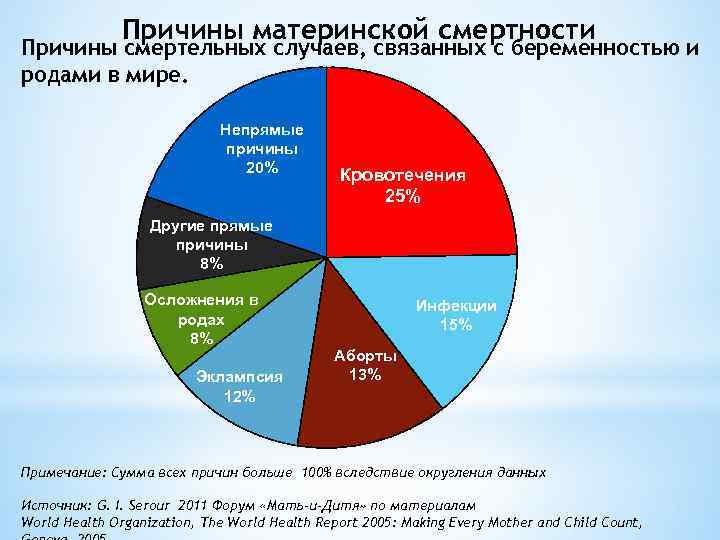
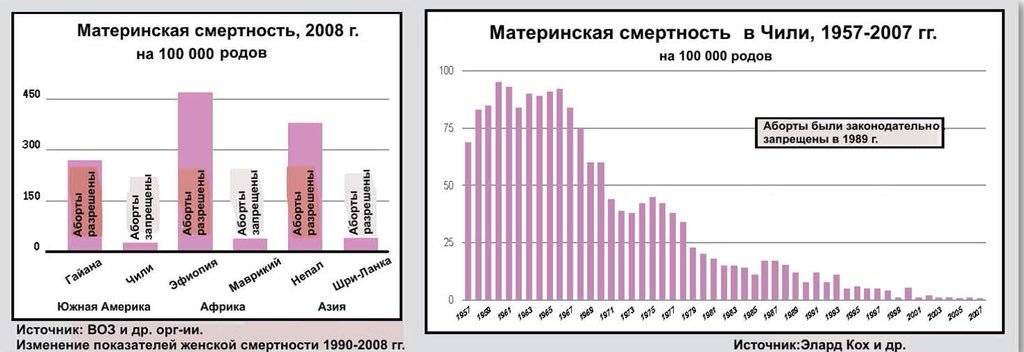
Многие страны допускают аборт лишь тогда, когда жизнь женщины находится под угрозой, а в нескольких странах по-прежнему существуют прямые запреты, несмотря на растущие призывы к либерализации. Это означает, что многие женщины прибегают к небезопасным, незаконным абортам. По оценкам ВОЗ, до 13% материнской смертности каждый год являются результатом небезопасных абортов. «Женщинам не оказывается должного уважения в вопросах сексуального и репродуктивного здоровья и прав, — говорит Сара Оньянго, технический директор отдела программ Международной федерации планируемого родительства, — Мы знаем, что нужно, у нас есть опыт и ресурсы, в широком смысле … но мы игнорируем это и не уделяем достаточного внимания необходимости решения проблем женщин».

Женщины в костюмах из феминистического сериала Рассказ служанки протестуют в Атланте, США, против распоряжения Дональда Трампа о том, что работодатели могут убрать контроль за рождаемостью из планов медицинского страхования из религиозных или моральных соображений / Фото: EPA
У девочек-подростков особенно высокий риск смерти при родах. В прошлом году ВОЗ установила, что осложнения во время беременности и родов, а также небезопасные аборты, наиболее часто были причинами смертей девушек в возрасте от 15 до 19 лет.
По данным Института Гуттмахера, в 2016 году 777 тысяч детей родились у девочек в возрасте от 10 до 14 лет
Гипертензия и осложнения при родах являются одними из основных причин, поскольку их тела не полностью развиты и не готовы рожать. Около половины всех беременностей среди девушек этого возраста являются незапланированными.
О более юных девушках нет никакой официальной статистики (официальная статистика о репродуктивном здоровье собирается только о женщинах в возрасте от 15 до 49 лет), но, по данным Института Гуттмахера, в 2016 году 777 тысяч детей родились у девочек в возрасте от 10 до 14 лет.
Государства-члены ООН подписали резолюцию о прекращении детских браков, но каждый год 7,3 миллиона младенцев рождаются у матерей младше 18 лет, и девять из десяти этих родов — у девочек, которые замужем. 18 из 20 стран с самым высоким уровнем детских браков находятся в Африке, на континенте с самыми высокими показателями материнской смертности.
Оньянго считает, что разговоры о сексе должны начинаться рано, а контрацептивы нужно сделать доступными молодым людям.
«Большинство учреждений считают, что эти разговоры рассчитаны на 18-летних, но на самом деле соответствующее возрасту всеобщее сексуальное образование является очень важным, и должно начинаться рано».
«17 часов жену мучили»
На последнем месяце беременности у Анны начались проблемы со здоровьем: отеки, одышка, боли в верхней части живота, повышенное давление, угнетенное состояние. Супруги волновались и просили госпитализировать женщину, но врачи предлагали не обращать на это внимания.
3 мая, когда женщина была на 39 неделе беременности, супруги приехали в роддом на плановую кардиотокографию (КТГ).
— Во время процедуры у нее пошла носом кровь, и нам практически пришлось заставить врачей ее госпитализировать. Ее положили в роддом и, что называется, «пустили в роды», — рассказал TUT.BY Андрей.
По словам Андрея, у его жены диагностировали тяжелую преэклампсию и начали стимуляцию матки.
— У нас был заключен контракт именно на естественные роды. Но так как случилось такое осложнение, роддом был обязан сделать кесарево сечение. (…) Встал вопрос: либо делать кесарево сечение, которое в России делается бесплатно по медицинскому полису, и мне возвращать деньги (за естественные роды. — Прим. TUT.BY), либо пускать ее в роды. Есть шанс, что она выживет, и тогда деньги мне возвращать не придется. (…) Роддом выбрал деньги. Кесарево сечение так и не было сделано, и моя супруга погибла, а ребенку причинили страшные травмы.
 Андрей и Анна на фоне Мирского замка. Фото предоставлено родственниками
Андрей и Анна на фоне Мирского замка. Фото предоставлено родственниками
Андрей присутствовал на родах.
— 17 часов жену мучили. Вместо того чтобы сразу сделать кесарево, они 17 часов ее стимулировали, — вспоминает мужчина.
По словам вдовца, 4 мая, около 4.00, состояние Анны ухудшилось, а в 5.16 развился HELLP-синдром, опасная патология, тяжелая форма которой часто приводит к материнской смертности. В 6.20 Анна потеряла сознание — ребенка врачам пришлось доставать с помощью вакуум-экстракции.
Маму и дочь после родов развезли по реанимациям. Анне удалили матку, постепенно у нее отказывали внутренние органы: печень, почки, легкие. Неделю врачи боролись за ее жизнь, но спасти не смогли: 11 мая женщина умерла в реанимации. По заключению экспертов, смерть наступила в результате полиорганной недостаточности и прогрессирования анемии.
Дочь Анны Анастасия поступила в реанимацию с диагнозом «тяжелая асфиксия при рождении».
— Ребенок жив. Месяц она провела в реанимации. Реаниматологи сделали просто что-то невероятное — и все хорошо, — рассказал Андрей.
Маленькую Настю выписали с диагнозами: асфиксия в родах тяжелой степени, гипоксически-травматическое поражение центральной нервной системы, судорожный синдром.
Через несколько дней после похорон Анны у ее бабушки в Барановичах от волнения случился инсульт.
— Пять месяцев она была в вегетативном состоянии и 2 октября умерла, — рассказал Андрей.
Статистика ничего не проясняет
«По данным ВОЗ, показатели смертности женщин во время родов с 1990-х до наших дней сократились на 45%». «Роды – это естественный процесс». Если вам кажется, что эти две фразы друг другу не противоречат, вероятно, вы не собираетесь рожать в ближайшее время.
Для будущих мам между представленными утверждениями лежит пропасть, и те, кто говорят о естественности процесса рождения, чаще всего выбирают домашние роды, а апеллирующие к ВОЗ едут рожать в больницу. И конечно, между сторонниками разных точек зрения существует конфликт.
Правда, ответ на вопрос: «кто прав в этом споре», начинают искать те, у кого есть необходимость ответить на вопрос «кто виноват в том, что что-то во время родов пошло не так». И очевидно, что потерявшие ребенка в больнице чаще всего винят врачей и считают, что дома все могло быть лучше.
И наоборот, те, у кого дома случилось несчастье, говорят, что нужно было рожать рядом с профессионалами. Чтобы быть убедительными, и те, и другие обращаются к статистике. Которая… на самом деле не дает объективной картины.
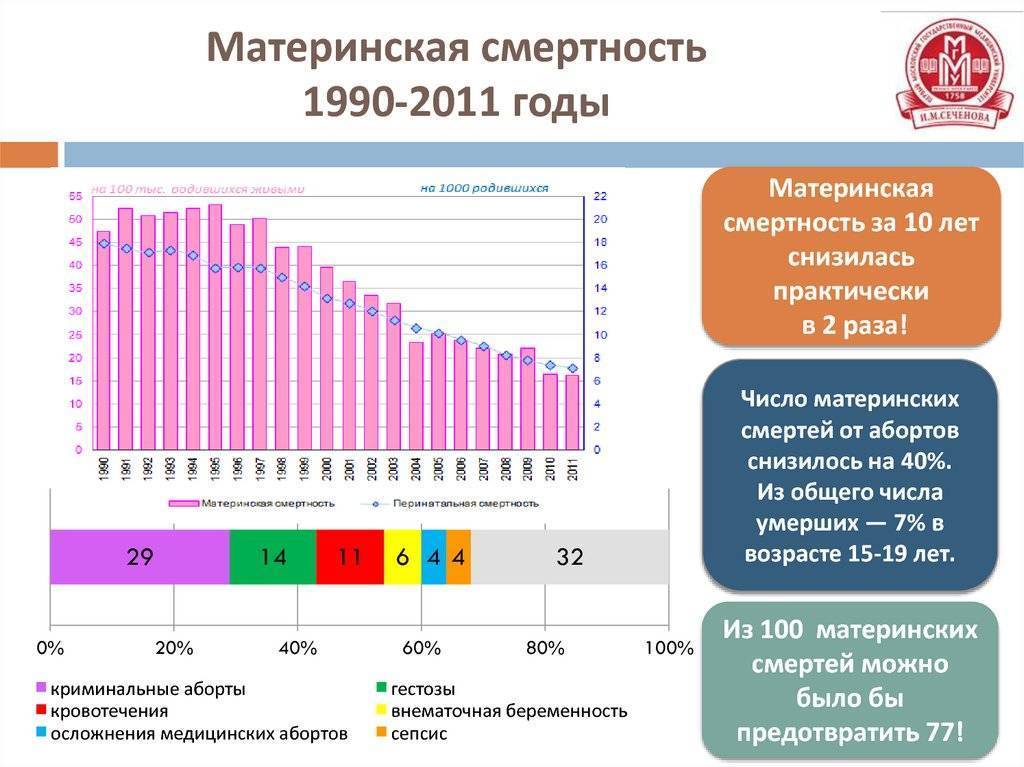
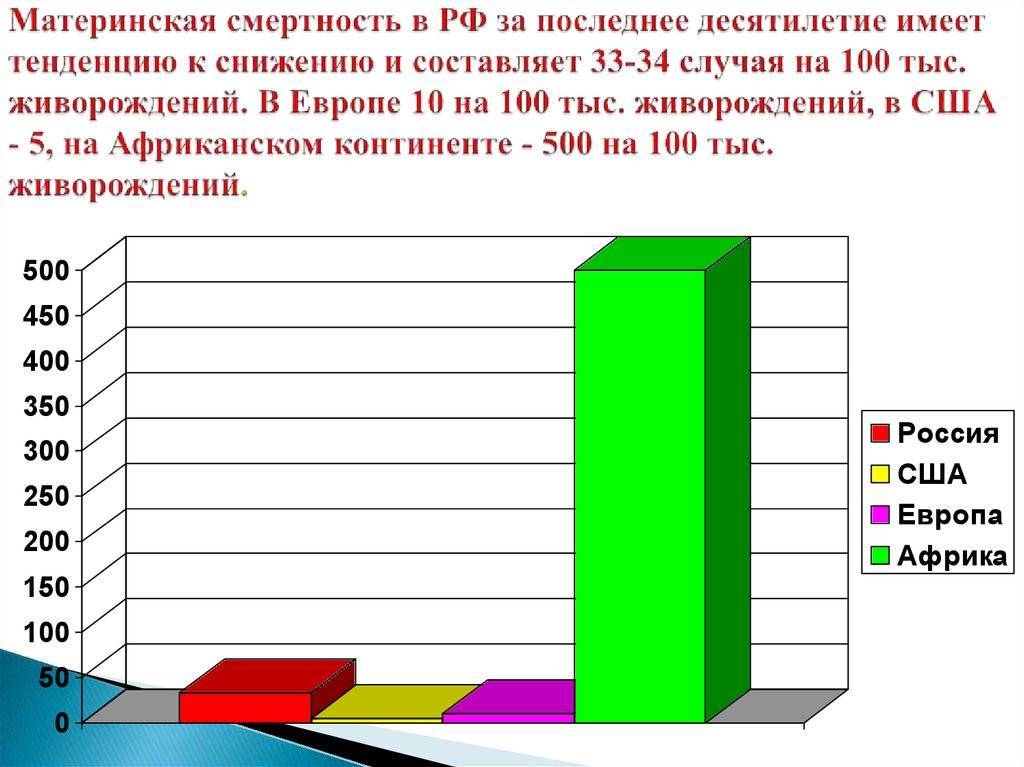
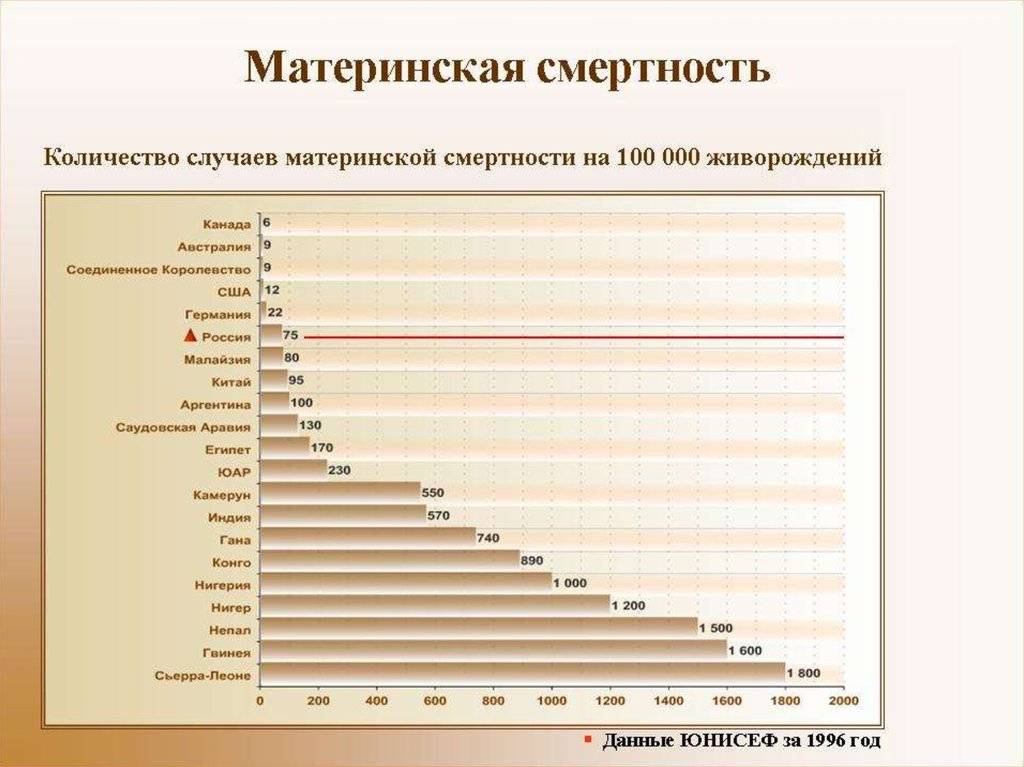
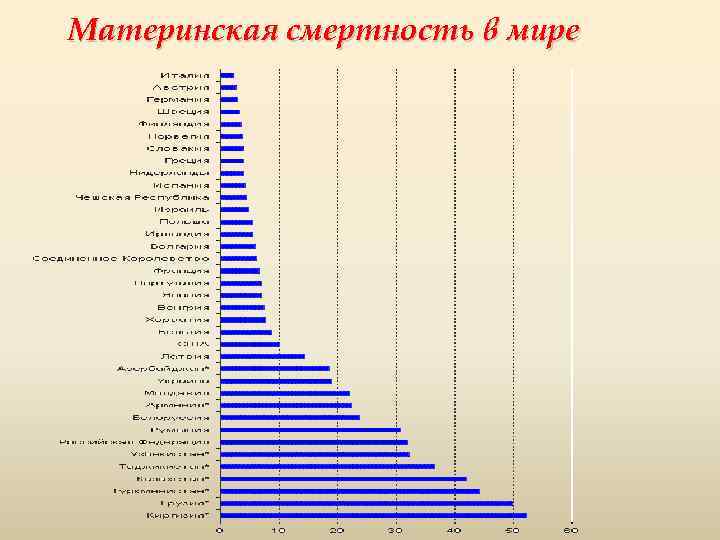
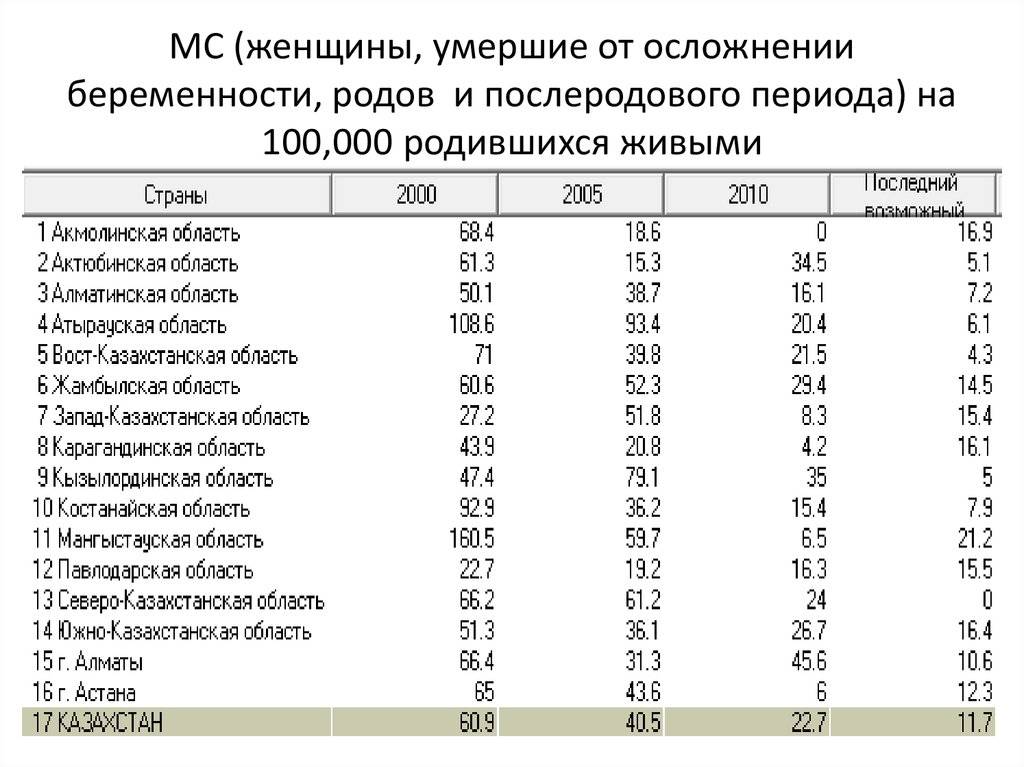
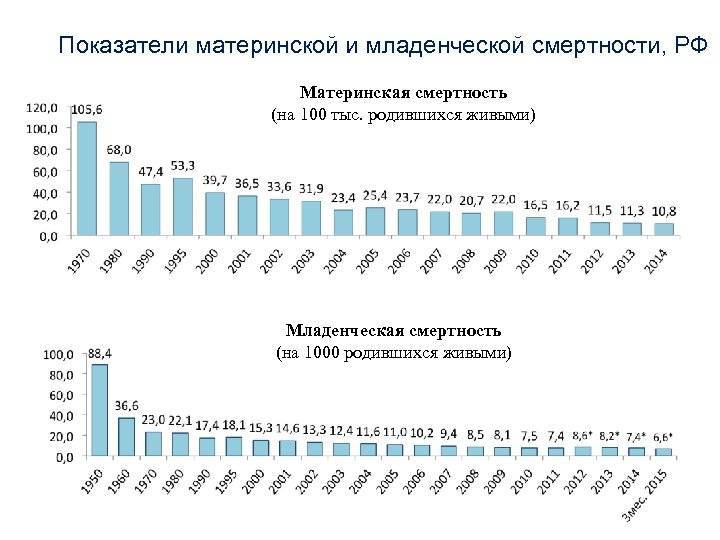
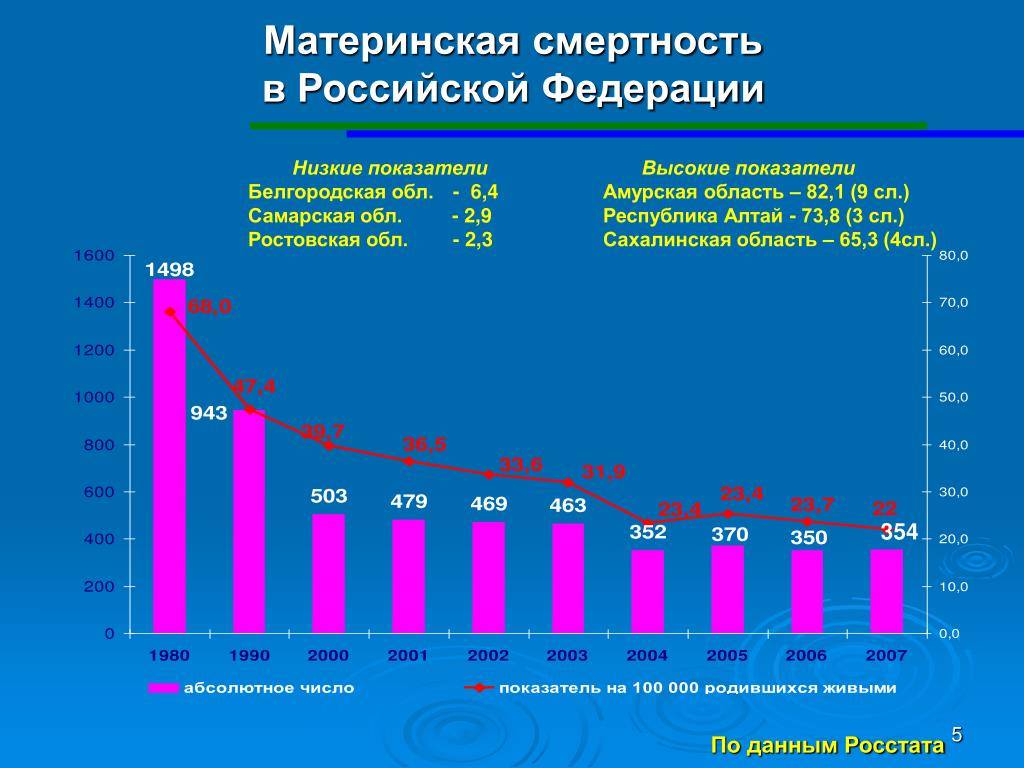
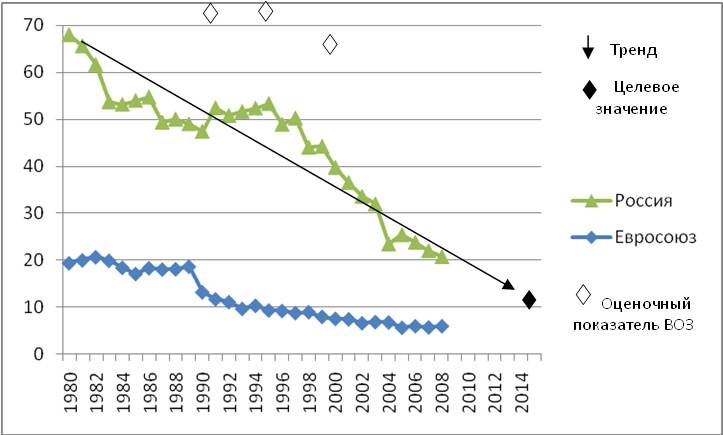
В 2014-м году материнская смертность в России составила 10,8 на 100 000 рожениц, в то время как в 1990-х этот показатель был 40 человек на 100 000 в России и 300 смертей на 100 000 – в мире, отмечает пресс-секретарь Министерства здравоохранения РФ Олег Салагай.
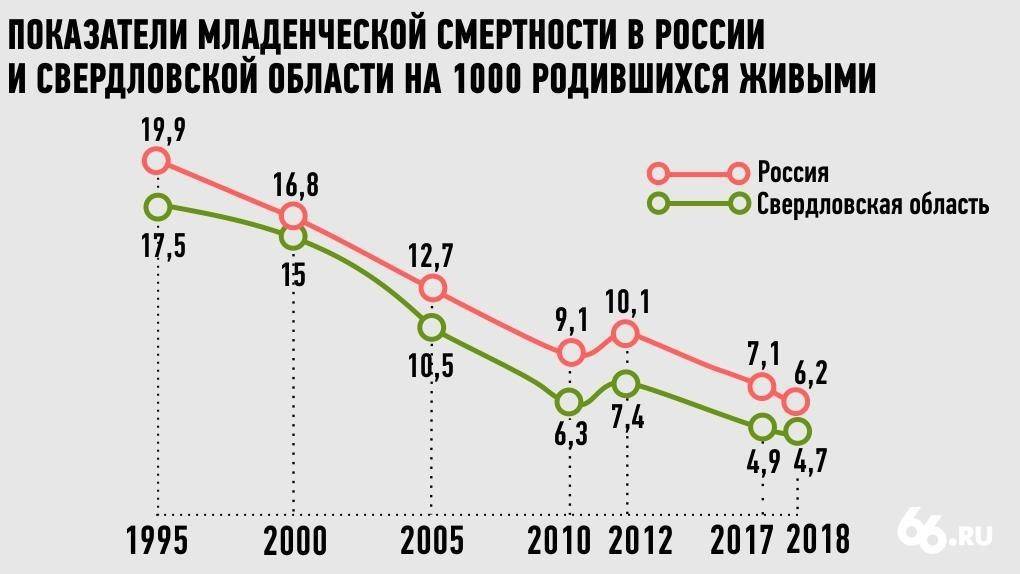
Что касается детской смертности, приводит статистику Салагай, то в 2015-м году на тысячу рожденных детей приходилось 6,6 смертей. Официальный представитель Министерства подчеркивает, что эти цифры рекордно низкие для нашей страны за все время сбора данных.
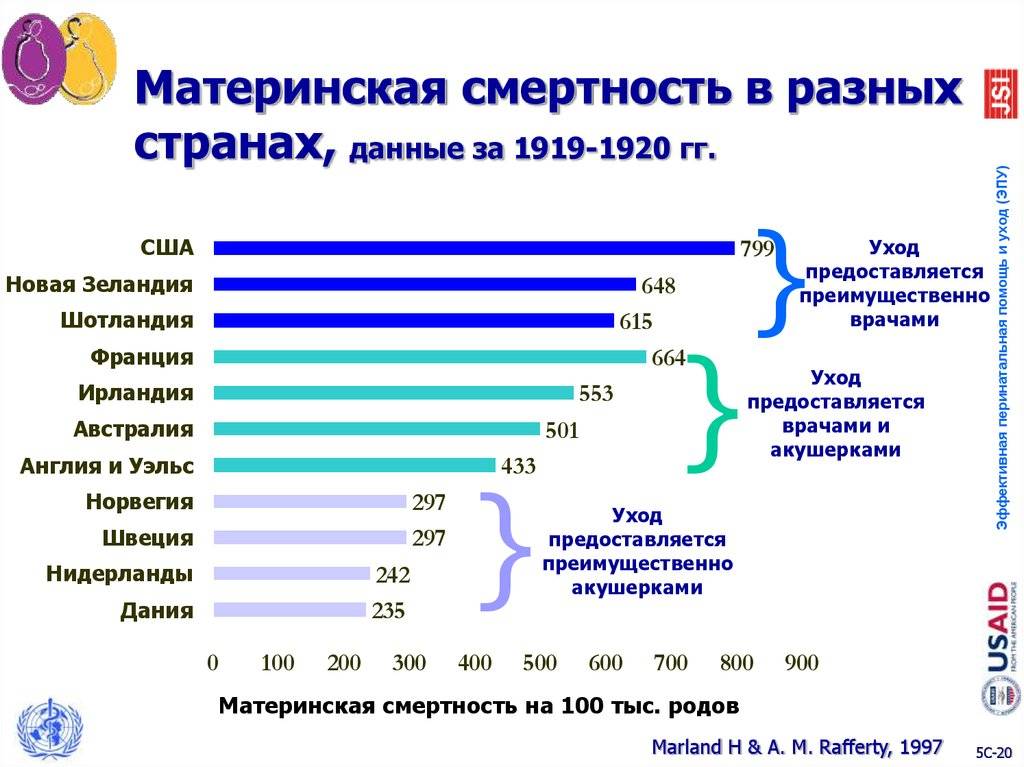
Родильная горячка: темные страницы в истории акушерства
19 век был, наверное, одним из самых пугающих в истории медицины вообще и акушерства в частности. Врачи продвигались вперед буквально наощупь, исследуя, пробуя, экспериментируя, ошибаясь и заблуждаясь, совершая открытия и находя средства борьбы со смертельными недугами. Но очень часто за ошибки и заблуждения расплачивались пациенты.
Так происходило, например, с родильными отделениями существовавших в то время больниц. Это сегодня женщины рожают детей в родильных домах, в окружении акушеров и врачей, ради безопасности, своей и ребенка. А в 19 веке все обстояло с точностью до наоборот: именно в родильных домах материнская смертность была ужасающе высокой. Роды дома проходили без осложнений гораздо чаще, но не все могли позволить себе такую роскошь.
Страшные цифры менялись от страны к стране, от больницы к больнице. Но в среднем от осложнений после родов умирала треть женщин. Иногда этот показатель снижался до 18-20%, иногда настоящие эпидемии родильной лихорадки уносили жизни каждой второй роженицы. Если смертность оставалась в пределах 10%, это считалось просто отличным уровнем.
Хуже всего дело обстояло в Праге: в 1850 году там умирала каждая вторая роженица. В Пруссии дело обстояло немного лучше, но и там каждая третья женщина могла не вернуться из акушерского отделения живой.
Женщины были готовы рожать где угодно, только не в родильных отделениях — на улице или в поле было безопаснее. Даже неполные данные свидетельствуют: родильная горячка уносила больше жизней, чем холера и оспа в сумме.
Предродовые причины
К осложненным родам и, как следствие, к смерти женщины, могут привести некоторые хронические болезни. В первую очередь это относится к сердечно-сосудистым заболеваниям
Очень важно, чтобы беременная женщина следила за своим артериальным давлением, особенно если проблемы с ним были еще до беременности. Обязательно нужно сообщить об этом гинекологу, у которого беременная наблюдается
Серьезный фактор риска – поздний токсикоз (ОПГ-гестоз). Это осложнение появляется после 20-й недели беременности, и первым его признаком являются отеки. Они могут быть и скрытыми, тогда их косвенным признаком будет слишком большая прибавка в весе (более 300 г за неделю). При ОПГ-гестозе нарушается деятельность многих органов, прежде всего – почек. В тяжелых случаях это может привести к смерти во время родов или даже до их начала. Чтобы этого не произошло, врач назначает женщине бессолевую диету с ограничением жидкости и некоторые лекарственные препараты. Если эти меры не приносят результата, прибегают к кесареву сечению.
Одинокая битва Земмельвейса
Вообще-то никто не ожидал от молодого повесы того, что он сделал: внезапно передумал учиться юриспруденции и начал изучать медицину в Венском и Пештском университетах. После окончания обучения Игнац получил место ассистента в венской клинике Клейна, где работало два акушерских отделения.
Молодой врач не мог не обратить внимания на тот факт, что в одном отделении роженицы умирали гораздо чаще, чем в другом. В более благополучном работали и обучались женщины акушерки, не посещавшие морга и не проводившие вскрытия трупов. В другом же проходили обучение студенты-юноши, проводившие много времени в прозекторской. Порой они отправлялись осматривать рожениц сразу после работы с телами ранее умерших от горячки женщин, не вымыв рук и не сменив одежды.
Сегодня нам ясно, что таким образом и происходило распространение инфекции, а тогда ни о бактериях, но об антисептике никто и задуматься не мог. Высокую смертность в больницах объясняли чем угодно, от зловредных миазмов до космически-теллурических влияний (только не спрашивайте, что это означает, этого никто не знал даже тогда).
От врача и студента-медика в то время постоянно пахло мертвечиной, и это считалось правильным и даже похвальным, ибо свидетельствовало об усердии в изучении человеческого тела.
Молодому Земмельвейсу первому пришло в голову сложить 2+2 и прийти к ошеломляющей и убийственной догадке: причиной осложнений у женщин были сами врачи. Это они приносили на руках смерть, передавая ее от умерших к еще живым.
До открытия микробов оставалось еще много времени, но Земмельвейсу достаточно было сделать вывод о том, что студенты и врачи приносили на собственных руках из морга некую смертельную субстанцию. Чтобы избавиться от этой субстанции, Игнац стал тщательно мыть руки раствором хлорной извести и заставил делать это всех, кто имел дело с трупами и посещал родильное отделение.
И смертность начала снижаться, причем очень заметно.
Думаете, это стало прорывом в медицине? Земмельвейс тоже надеялся, что так и будет — еще бы, ведь он нашел способ спасать жизни женщин-матерей, сотни и тысячи жизней!
Однако никто не спешил признавать его открытие чем-то стоящим. Над врачом, исступленно моющим руки в хлорке, посмеивались, его рвение вызывало раздражение, а то и гнев. Более того: Клейн, начальник Игнаца, запретил тому публиковать отчеты о кардинальном снижении смертности после введения требований мыть руки хлоркой. Клейн счел распространение этой информации чем-то вроде доноса — ведь признание правоты Земмельвейса означало признание того, что сами врачи были причиной гибели своих пациенток, а кому же нужен такой удар по репутации. И при первой же возможности от Игнаца избавились, отказав ему в продлении контракта.
Пришлось ему возвращаться на родину и работать практически бесплатно в местной клинике для малоимущих. Но даже там, не имея средств и больших возможностей, Земмельвейс сумел снизить смертность среди рожениц.
Он пытался продвигать свои открытия разными способами — личными письмами коллегам, статьями, публикацией книги. Но везде и всюду врач натыкался на неприятие и насмешки. Никто не хотел признавать его правоту и свою вину за тысячи смертей несчастных женщин. Некоторые врачи даже подтасовывали факты, доказывая, что мытье рук перед осмотром рожениц никак не влияет на опасность развития смертельных осложнений.
Игнац не сдавался, он продолжал вести свою отчаянную и одинокую битву с косностью и самодовольством. Но от постоянного напряжения, от осознания собственного бессилия и невозможности спасти продолжающих умирать женщин психика Земмельвейса повредилась.
Его поместили в клинику для душевнобольных, где он вскоре умер. По горькой иронии судьбы — от заражения крови. Во время последней проведенной гинекологической операции врач порезался скальпелем, и в ранку проникла та самая инфекция, с которой он боролся всю свою жизнь. Смерть наступила 13 августа 1865 года. Земмельвейсу было на тот момент всего 47 лет.
Как сократили материнскую смертность в Великобритании
В Великобритании в 1950-х, когда сообщения о материнской смертности стали более формализированными, согласно оценкам, в Англии и Уэльсе на каждые 100 тысяч живорождений умирало 69 женщин. Сегодня, по оценкам Всемирного банка, это число упало до девяти. Согласно последним статистическим данным, среднее число смертей матерей в Великобритании в период между 2013 и 2015 годами составляло 67 в год, по сравнению с 233 в год в период между 1967 и 1969 годами.
Эти цифры не подходят для непосредственного сравнения, не в последнюю очередь потому, что Шотландия и Северная Ирландия не были включены в статистику 60 лет назад. Но они демонстрируют прогресс.

В Великобритании младенцам могут делать скрининг на заболевания еще до рождения / Фото: EPA
Хотя улучшение отчетности о материнской смертности позволило понять причины и принять меры, чтобы избежать их, было три ключевых элемента, которые помогли Британии добиться успешных шагов в решении этой проблемы.
Первым было создание Национальной службы здравоохранения в 1948 году. Больше женщин начали рожать в больницах с помощью подготовленных медицинских работников и тщательного мониторинга. Сегодня женщины регулярно встречаются с акушерками, получают советы по вопросам питания и здоровья, а их младенцы могут пройти скрининг на заболевания еще до рождения.
Затем появились улучшения в образовании женщин и наличие планирования семьи, в частности противозачаточные таблетки, которые, хотя и иногда неохотно назначались врачами общей практики, были доступны в Национальной службе здравоохранения. В 1974 году клиники планирования семьи начали распространять противозачаточные таблетки среди одиноких женщин. Закон об аборте 1967 года, который позволил делать аборт в определенных обстоятельствах в Англии, Шотландии и Уэльсе, также помог, поскольку это предотвратило небезопасные аборты, которые делали женщины.
Третий элемент — лучшее обучение и признание профессионалов в области здравоохранения, особенно сертифицированная подготовка акушерок.
Однако в настоящее время в Великобритании наблюдается серьезная нехватка медицинских работников, включая акушерок. Королевский колледж акушерок сообщил о дефиците в профессии более чем в 3 тысячи человек. В августе Guardian сообщал, что половина всех роддомов в Англии закрывалась хотя бы раз в прошлом году.














Ужасно слышать, что женщины всё ещё умирают при родах! Это просто ненормально в нашем времени. В России, к сожалению, показатели смертности рожениц всё ещё оставляют желать лучшего. Многие причины связаны с недостатком медицинской помощи и некачественными условиями в роддомах. Это очень важно обсуждать, чтобы это не происходило! Женщины должны чувствовать себя в безопасности, когда приводят на свет новую жизнь!