SQLITE NOT INSTALLED
Как распознать
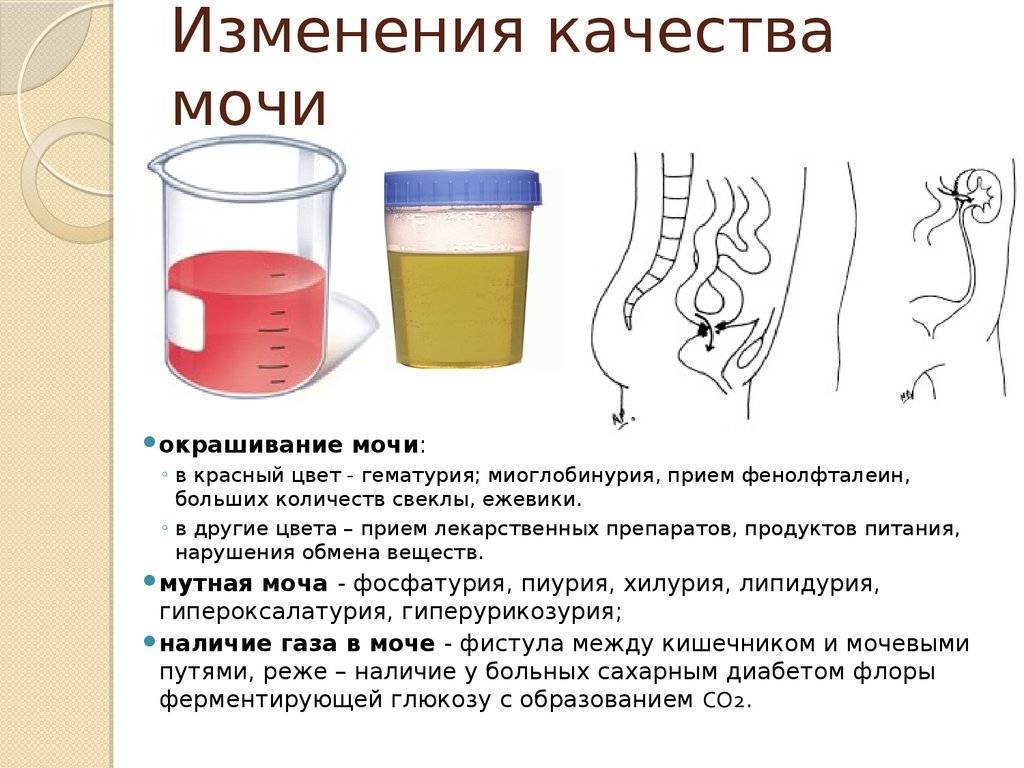
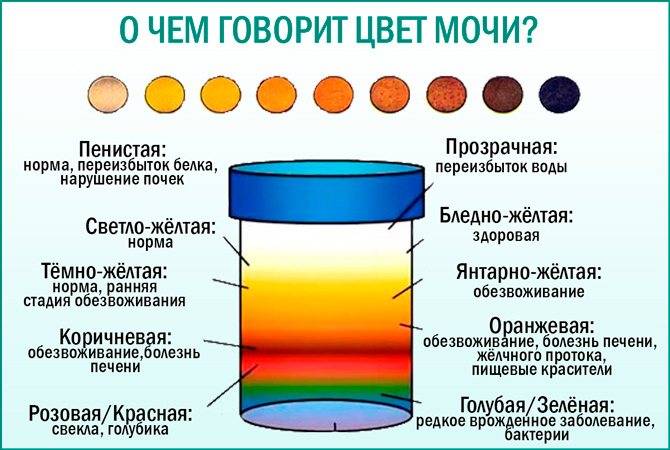
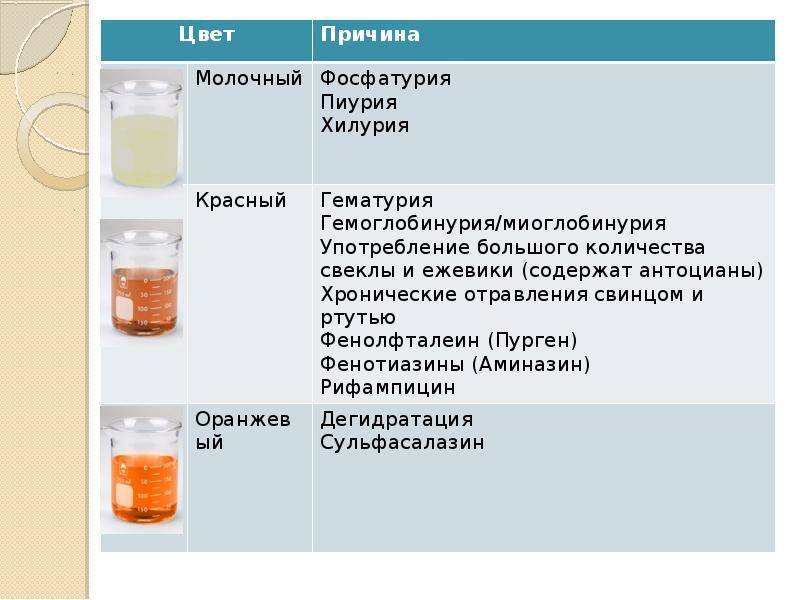
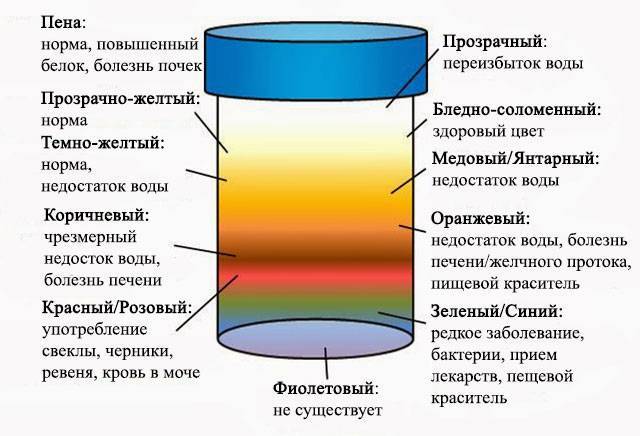
 После сбора мочи настораживает изменение цвета или наличие осадка. В норме у детей моча светлого оттенка, а у новорожденных ее цвет прозрачный. Она без запаха и однородной консистенции. На цвет этой жидкости влияют продукты питания, медикаменты, заболевания и иные факторы. Изменения цвета и консистенции может быть временным явлением, не требующим лечения. Иногда это симптом патологии.
После сбора мочи настораживает изменение цвета или наличие осадка. В норме у детей моча светлого оттенка, а у новорожденных ее цвет прозрачный. Она без запаха и однородной консистенции. На цвет этой жидкости влияют продукты питания, медикаменты, заболевания и иные факторы. Изменения цвета и консистенции может быть временным явлением, не требующим лечения. Иногда это симптом патологии.
Патологию можно заметить при мочеиспускании или в виде образования осадка. После сбора анализа, когда контейнер постоит, на дне можно обнаружить вкрапление. Оно белого, желтого или другого цвета.
Белые хлопья свидетельствуют о наличии заболеваний почек и мочевыводящей системы. Чаще всего они указывают на воспалительный процесс, в результате которого слизь и эпителиальные клетки оказываются в осадке. Моча может иметь темный оттенок.
Лечение пиелонефрита
Большинство людей с пиелонефритом могут вылечиться дома с помощью курса антибиотиков и, возможно, обезболивающих препаратов.
Если у вас пиелонефрит, постарайтесь во время мочеиспускания не привставать над унитазом, потому что в таком положении ваш мочевой пузырь может опорожняться не до конца
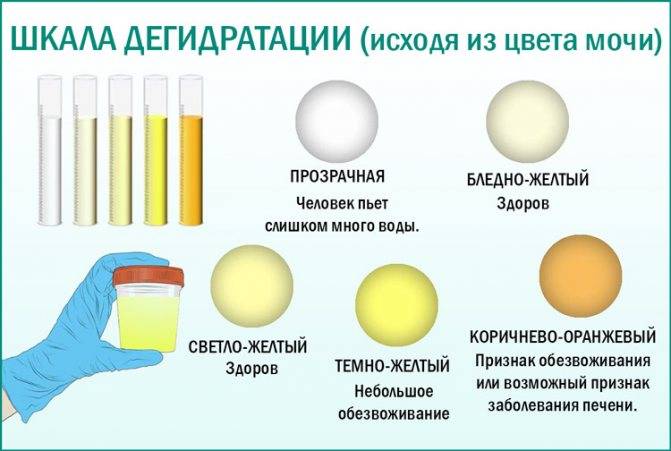
Также важно употреблять много жидкостей, чтобы избежать обезвоживания и способствовать вымыванию бактерий из ваших почек. Количество выпитой жидкости можно считать достаточным, если вы ходите в туалет чаще обычного, и моча приобрела бледную окраску
Больше отдыхайте. Пиелонефрит может отнимать у вас все силы, даже если обычно вы не жалуетесь на здоровье. Для того, чтобы полностью поправиться и вернуться на работу, может потребоваться до двух недель.
Если вы лечитесь на дому, скорее всего, вам пропишут курс антибиотиков в виде таблеток или капсул, которые необходимо принимать от одной до двух недель. Существует большое количество антибиотиков, которые используются для лечения инфекций почек. Но только врач может подобрать наиболее эффективный из них в вашем случае.
К распространенным побочным эффектам антибиотиков относится тошнота и понос. Некоторые из антибактериальных препаратов могут снижать эффективность пероральных контрацептивов и контрацептивных пластырей, поэтому на время лечения, вам могут понадобиться другие противозачаточные средства.
Беременным женщинам при развитии пиелонефрита тоже необходим прием антибиотиков. Выбор лекарственного препарата основывается на его эффективности против бактерий, вызвавших почечную инфекцию, и безопасности для плода. Антибиотик и режим его приема должен назначать только врач. Вам должно стать лучше вскоре после начала лечения, и вы должны полностью поправиться примерно через 2 недели. Если спустя 48-72 часа от начала лечения состояние не улучшается, обратитесь к лечащему врачу.
Обезболивающие, такие как парацетамол, должны облегчить боль и снизить температуру. Однако, нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, для этих целей принимать не рекомендуется. Эти препараты могут ухудшить состояние почек при пиелонефрите.
Терапевт может направить вас к узкому специалисту – урологу, если считает, что у вас есть какая-то причина, которая повышает вероятность развития почечных инфекций. Уролог – это хирург, специализирующийся на лечении заболеваний моче-выводящих путей. Обычно, для дополнительного обследования к урологу направляют всех мужчин с пиелонефритом, так как у них это заболевание встречается реже, чем у женщин. Среди женщин к урологу обычно направляют лишь тех, у кого было два или более случаев пиелонефрита.
Дети, страдающие пиелонефритом, должны пройти осмотр у врача, специализирующегося на детских болезнях.
Когда нужна госпитализация при пиелонефрите
В некоторых случаях лечение должно проводиться в больнице, а не на дому. Необходимо лечь в больницу, если:
- вы сильно обезвожены;
- вы не можете глотать или все лекарства и жидкости удаляются с рвотой;
- у вас есть дополнительные симптомы, указывающие на вероятность заражения крови, например, учащенное сердцебиение или потеря сознания;
- вы беременны, и у вас высокая температура;
- ваш организм особенно ослаблен, у вас общее тяжелое состояние;
- нет улучшения через 48 часов от начала лечения антибиотиками;
- у вас ослабленный иммунитет;
- у вас в моче-выводящих путях есть инородное тело, например, почечный камень или мочевой катетер;
- у вас диабет;
- вам больше 65 лет;
- у вас есть заболевание, влияющее на работу моче-выделительных органов, например, поликистоз почек или другое хроническое заболевание почек.
Большинство детей с пиелонефритом будут проходить лечение в больнице.
Если вас положили в больницу с пиелонефритом, скорее всего, вам поставят капельницу, чтобы ваше тело получало достаточное количество жидкости. Антибиотики также могут подаваться через капельницу. У вас будут регулярно брать кровь и мочу на анализ, чтобы следить за состоянием вашего здоровья и за тем, насколько эффективно антибиотики борются с инфекцией.
Причины осадка в моче
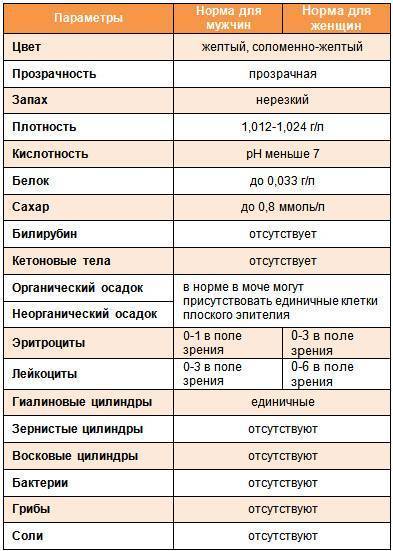
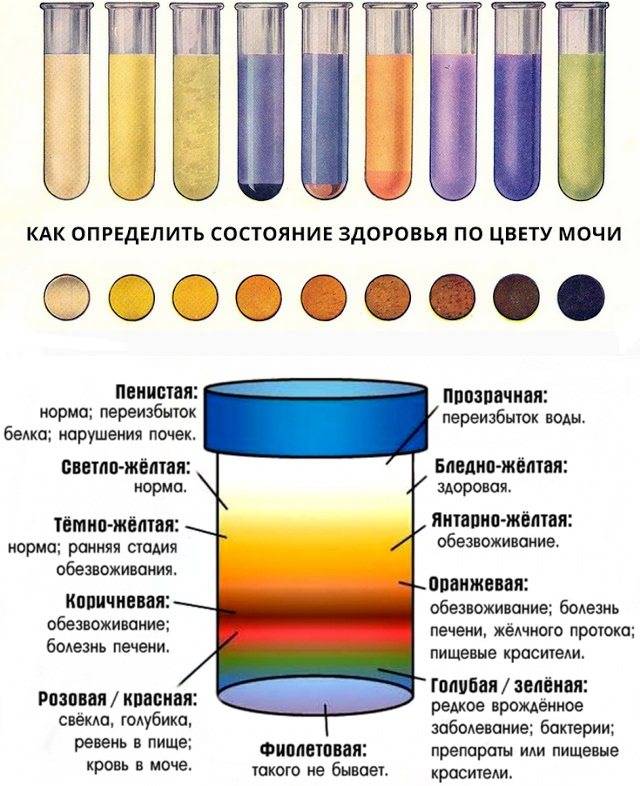
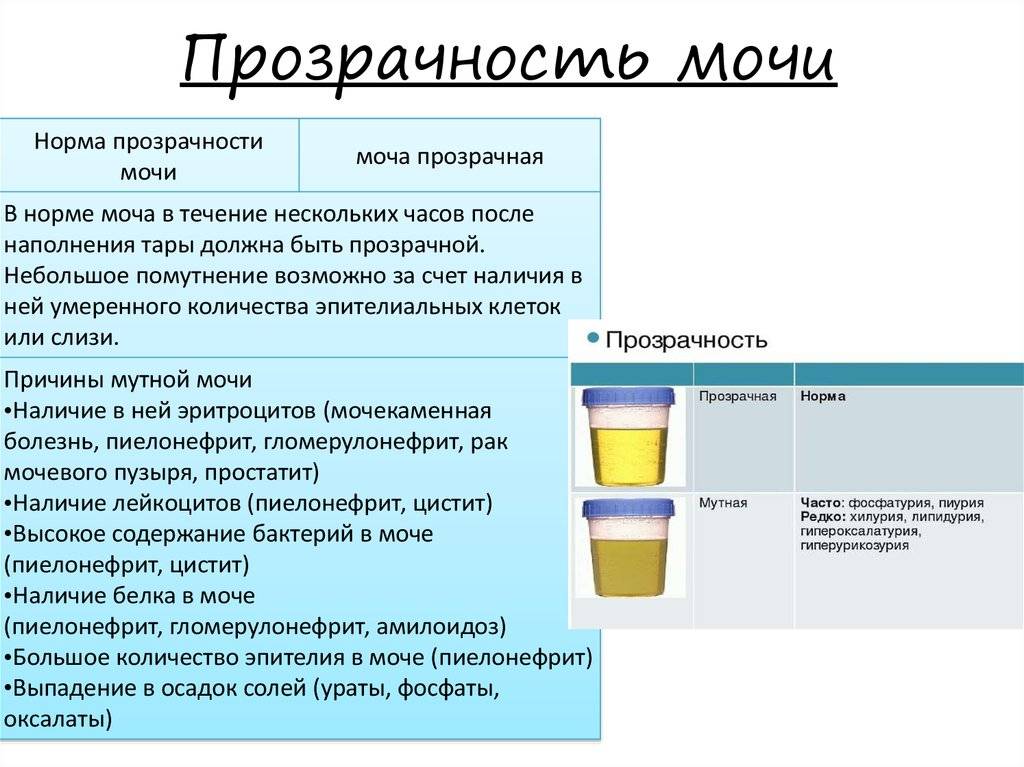
В норме урина здорового человека имеет желтый цвет, оттенок которого варьируется от бледно-соломенного до интенсивного желтого. Она прозрачная, без осадка, примесей, гноя, крови, слизи, ничем резким и неприятным не пахнет. Если же в ней выпадает осадок, то это свидетельствует о наличии различных патологий. Однако при определенных условиях моча мутнеет, в ней появляется осадок и у здорового человека.
Этому способствуют следующие причины:
Прозрачность урины обусловлена полной растворенностью всех ее компонентов. Незначительное помутнение обусловлено длительным хранением мочи, а со временем в ней выпадет осадок солей. Если собрать мочу в тару и оставить ее на некоторое время, то она мутнеет из-за выпавших в осадок солей. В свежей моче соли полностью растворены, и их невозможно увидеть. При контакте урины с кислородом или при пониженной температуре они выпадают в осадок. Поэтому мочу на анализ собирают с утра, непосредственно перед сдачей.
У новорожденных детей в урине постоянно присутствует осадок в первые дни жизни, но со временем она быстро станет прозрачной. Если такое происходит иногда, а затем моча снова становится прозрачной, то волноваться не о чем. Моча с осадком появляется в первой утренней порции, так как за ночь баланс жидкости у малыша нарушается, что естественно отражается на урине.
У детишек до годика осадок в моче может появляться при смене рациона, например при введении прикорма. Главной задачей для родителей является наблюдение за мочой малыша и его общим состоянием. Если осадок продолжает выпадать на протяжении нескольких дней, малыш теряет аппетит, капризничает, то следует обязательно обратиться к педиатру за консультацией.
Осадок в моче у ребенка может появиться по ряду других причин и может не свидетельствовать о наличии патологий. На состав урины, ее цвет и прозрачность, удельную плотность оказывает влияние множество факторов: употребленная пища, количество выпитой жидкости, физические нагрузки, прием определенных лекарств, повышенная температура.
Как обнаружить слизь в моче?
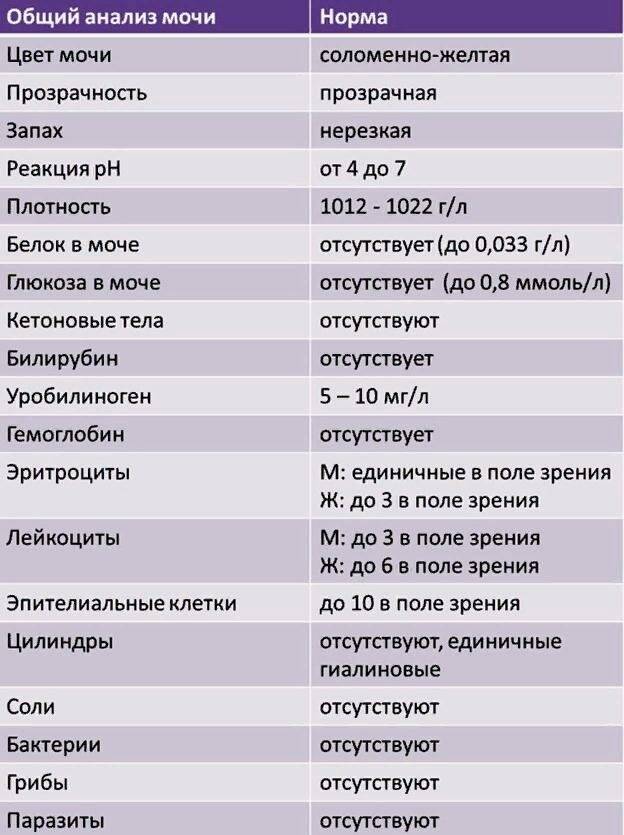
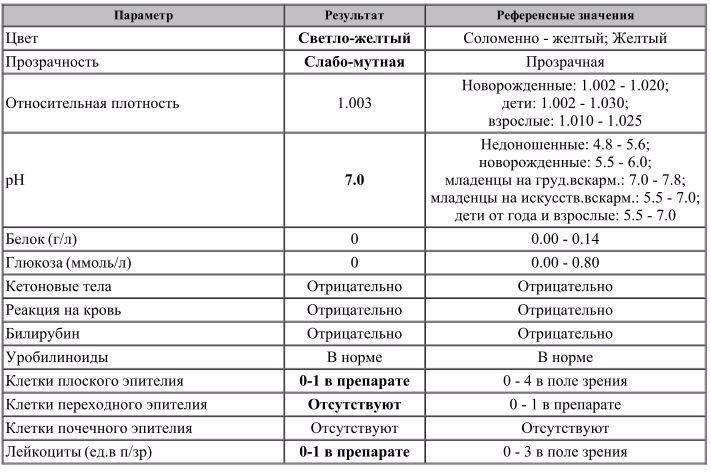
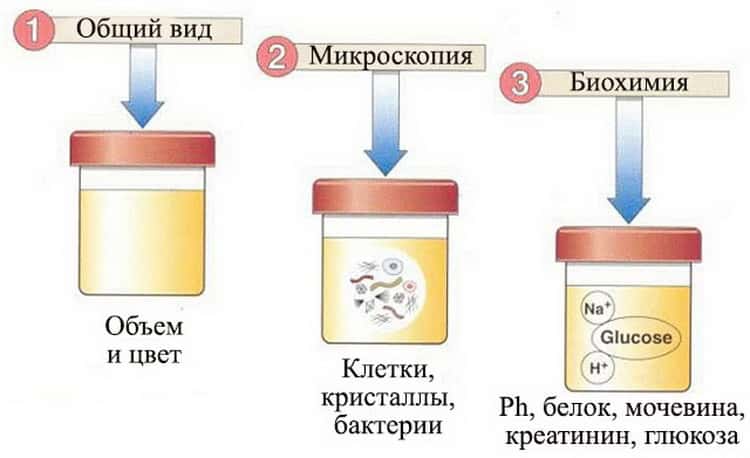
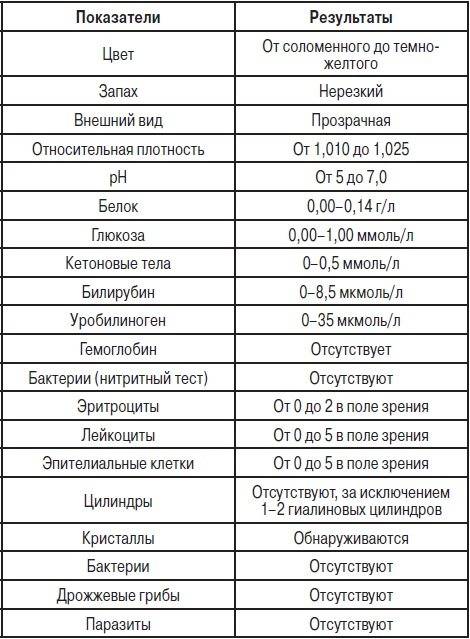
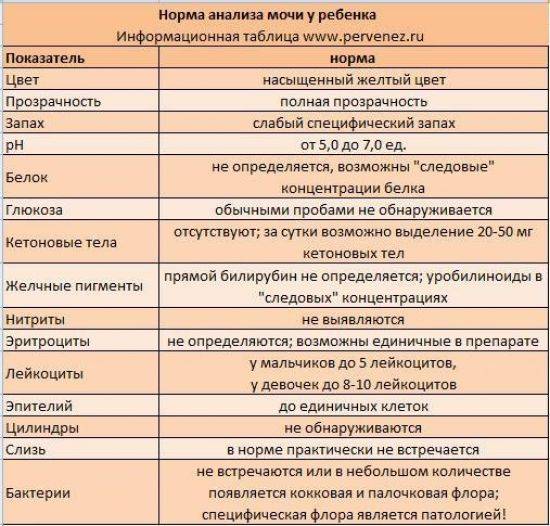
Самостоятельно обнаружить слизистый секрет в моче малыша можно в том случае, когда её количество достаточно большое. Подобное состояние часто сопровождает инфекционные заболевания мочевыводящих путей. Для ранней диагностики болезней следует вовремя сдавать лабораторные анализы. Общий анализ крови и мочи являются стандартными и входят в комплекс обязательных при любом обращении к педиатру.
Наличие слизи в моче устанавливается в ходе общего анализа. Моча представляет собой продукт жизнедеятельности. Она выделяется почками после фильтрации в почечных клубочках.
Исследование оценивает функциональную активность почек и обменных процессов в организме, позволяет выявить эффективность выбранной тактики лечения. При помощи общего анализа мочи можно установить факт воспаления, в том числе скрытого, а также ряд других заболеваний.
Особую опасность представляют болезни, которые имеют длительный скрытый период и не обнаруживаются типичной клинической картиной
Это ещё раз подчёркивает важность простого обязательного исследования
Как подготовить малыша к исследованию?
Перед тем как собрать биоматериал для анализа не следует принципиально менять ритм и рацион маленького пациента. Накануне визита в лабораторное отделение необходимо следить, чтобы ребёнок не испытывал физического или эмоционального стресса. Спортивную тренировку вечером лучше пропустить.
Из рациона малыша следует убрать жирную и сильносолёную пищу, особенно продукты фастфуда и сладкие газированные напитки. Следует избегать продуктов, которые влияют на окраску мочи, например, свёкла.
По предварительному согласованию с врачом на 24 часа исключается приём любых лекарственных препаратов. При невозможности отмены обязательных лекарств, следует сообщить об их приёме сотруднику лаборатории. Собирать биоматериал при помощи мочегонных средств запрещается.
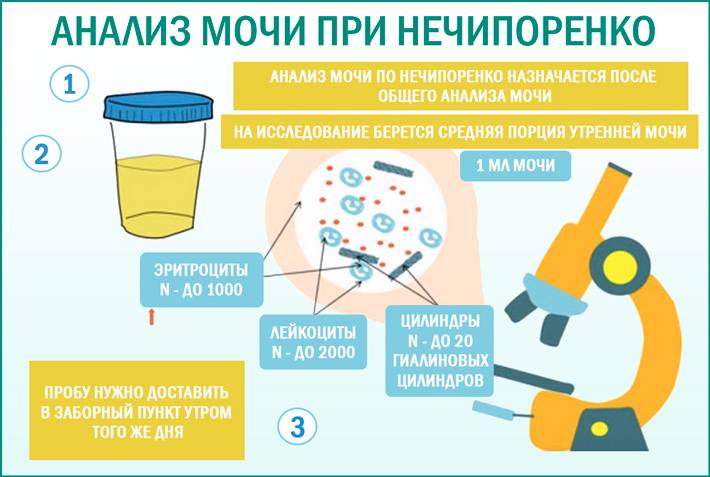
Сколько и как правильно собирать мочу у ребёнка?
Для точных результатов необходимо внимательно отнестись к вопросу сбора и транспортировки биоматериала. Собирается первая или средняя порция утренней мочи (как указано в направлении). Предварительно необходимо провести малышу туалет наружных половых органов. У грудничков допустимо собирать всю выделенную порцию мочи. Для сбора биоматериала у грудничков в аптеках продаются специальные устройства – мочесборник. Следует отметить, что малышу такое устройство доставляет дискомфорт
Поэтому важно следить за тем, чтобы ребенок не сбросил его, и вся моча собралась непосредственно в мочесборник
Детям постарше следует понятно объяснить правила сбора средней порции: 2-3 секунды мочиться в туалет, затем в баночку, последнюю порцию – в туалет.
Что нельзя делать? Категорически запрещается собирать биоматериал из детского подгузника, выжимать и сливать с него. В этом случае в мочу попадают посторонние частички, которые исказят достоверность результатов лабораторного анализа. Также недопустимо собирать несколько порций мочи, полагая, что одной не хватит.
Необходимый объём для исследования – 20-30 мл. Поэтому будет достаточного того количества, которое малыш выделит естественным путём. Оптимально, чтобы с момента сбора и доставку в лабораторное отделение прошло не более двух часов. В этом случае полученные результаты будут точными и позволят оценить достоверно картину здоровья маленького пациента.
Следует избегать сбора биоматериала из детского горшка, потому что он может быть недостаточно вымыт или содержать примеси моющих средств. Контейнер для сбора – специальная стерильная баночка, которая выдается бесплатно в лабораторном отделении или приобретается в аптеке.
Причины возникновения
Причины помутнения мочи делятся на два вида:
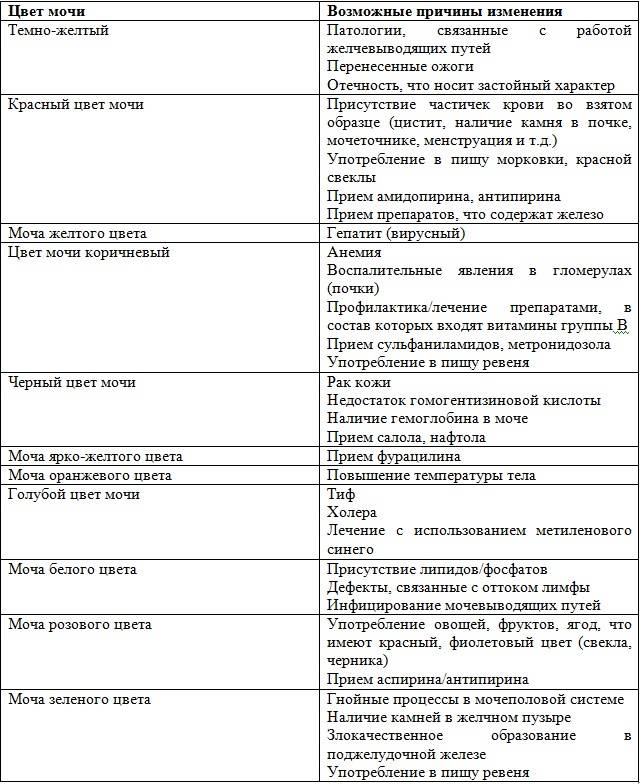
Естественные. Мутная моча у ребенка в этом случае не является причиной для переживаний. Сюда можно отнести помутнение урины из-за съеденного ребенком накануне. Например, от моркови или свеклы моча поменяет цвет и прозрачность. А если кроха пьет много жидкости – произойдет ее обесцвечивание.
У грудного ребенка может быть мутная моча в первые дни его жизни. Кроме того, в самом начале прикорма у ребенка может появиться осадок в моче.
При отклонениях от нормы у новорожденного могут изменяться все физиологические показатели урины.
Патология. Мутная моча с осадком может встречаться при следующих отклонениях:
- Если у ребенка присутствует обезвоживание организма.Это может быть при длительном пребывании детей на солнце в жаркий день.
- При ротавирусной инфекции. В этом случае урина будет иметь мутный цвет. Это связано с потерей большого количества жидкости. Моча становится более концентрированной, может иметь мутный осадок, неприятный запах.
- В результате повышенной температуры тела. Такая патология характерна после ОРВИ, в период повышенного потоотделения.
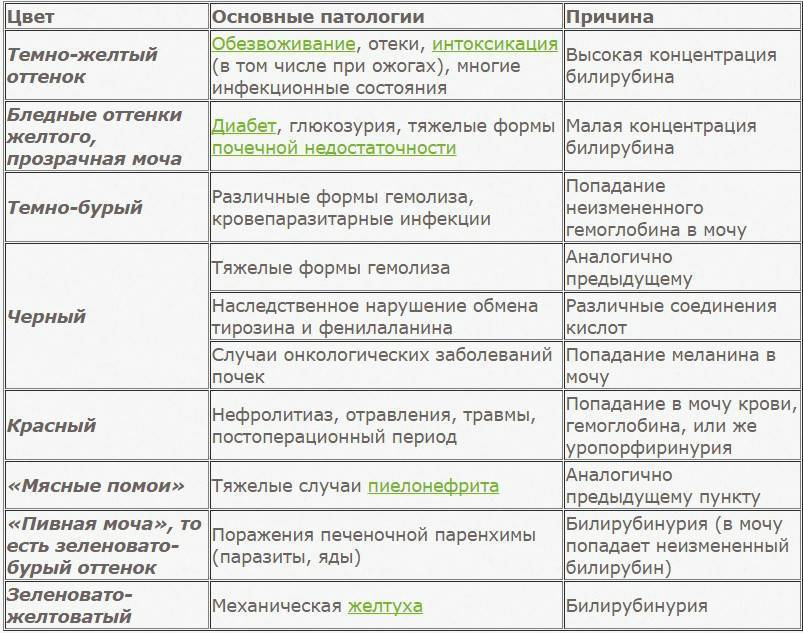
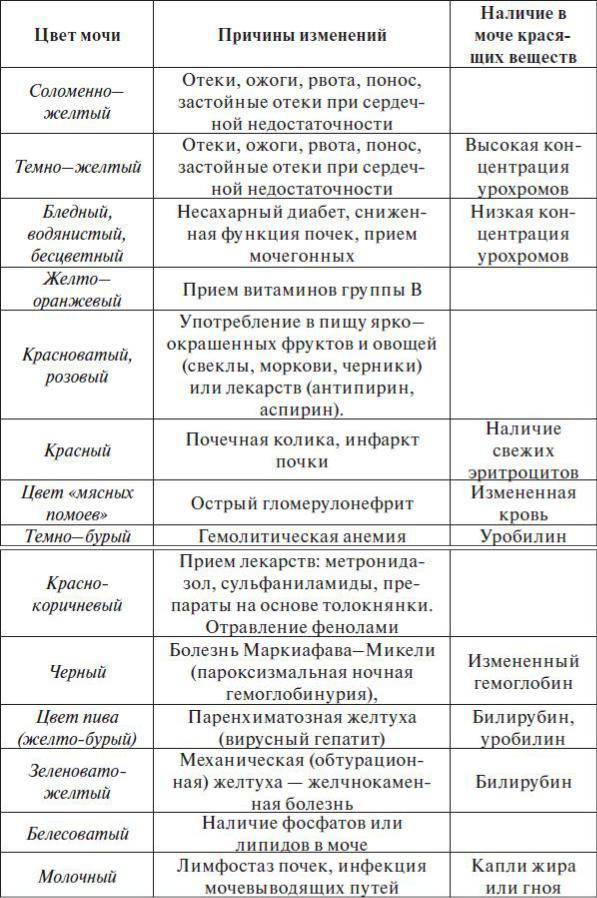
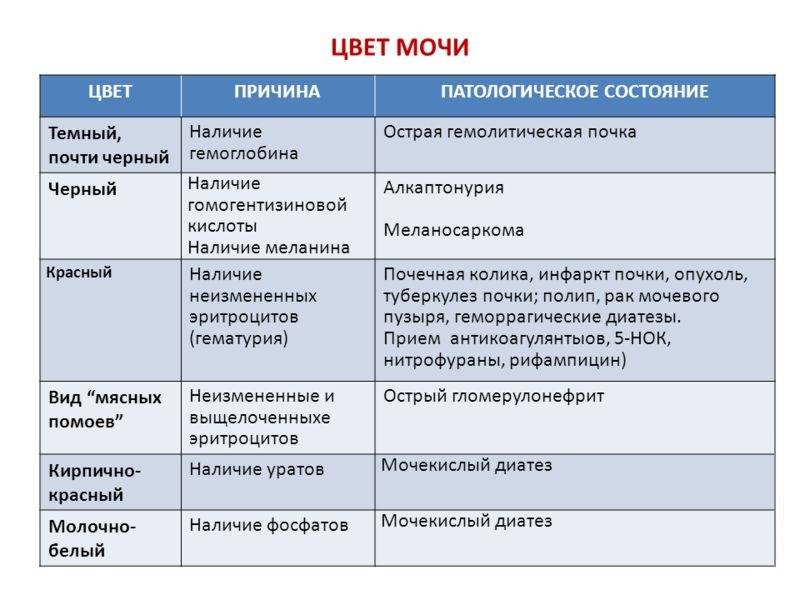
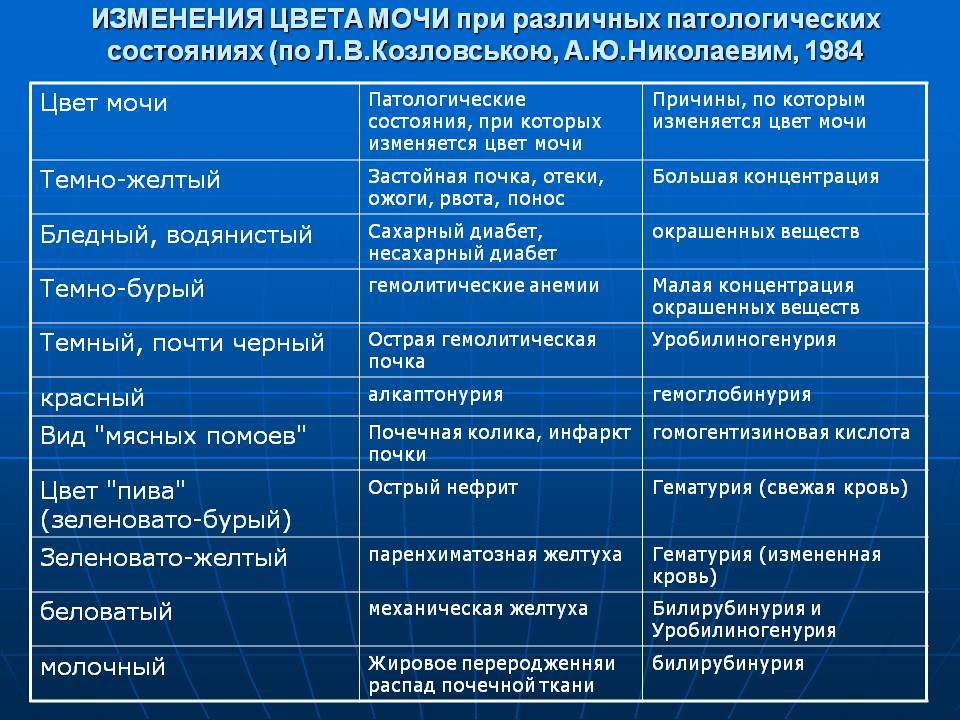
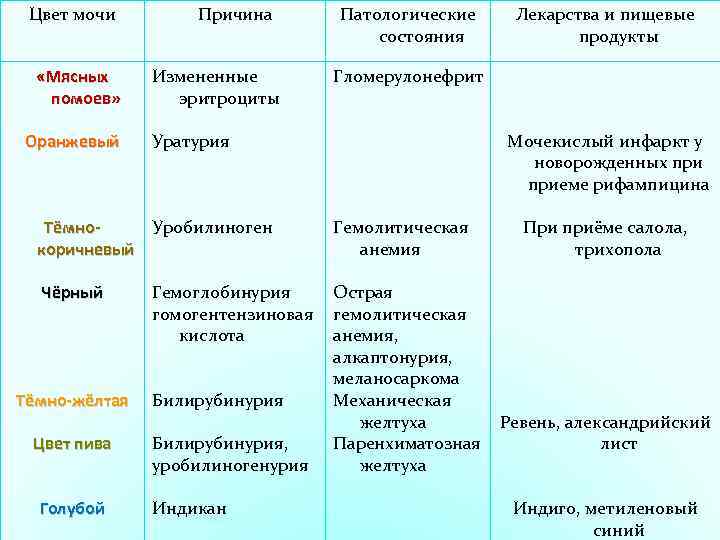
- Желтуха. Мутная моча у детей наблюдается при паренхиматозной желтухе. Это связано с тем, что данное заболевание возникает на фоне гепатита. При этом выделяется большое количество билирубина. Поэтому урина становится непрозрачной и имеет более темный окрас.
- Пиелонефрит. При остром течении заболевания отмечается увеличение количества мочи у ребенка. В этом случае моча у грудного ребенка будет иметь бледный цвет. Плотность низкая. Возможно появление большого количества гноя. В этом случае в моче у ребенка появится белый осадок. Если происходит одностороннее поражение, то при наличии высокой температуры гной в моче может отсутствовать. При снижении температурных показателей до нормы повышается риск появления гноя. Возникает пиурия – выделение мочи с гноем. Если произошло двустороннее поражение, то чаще всего оно будет сопровождаться отсутствием мочеиспускания. Моча будет помутневшая, с осадком и примесью эритроцитов. При хроническом течении заболевания отмечается увеличение количества урины у грудничка. Увеличивается и ее плотность. Цвет мочи становится бледным.
- Мутность и количество белка напрямую зависят от наличия лейкоцитов и их количества. В случаях рецедивирующего пиелонефрита у ребенка, моча может помутнеть. При скрытом течении болезни моча чаще всего бывает желтая, со скудным осадком.
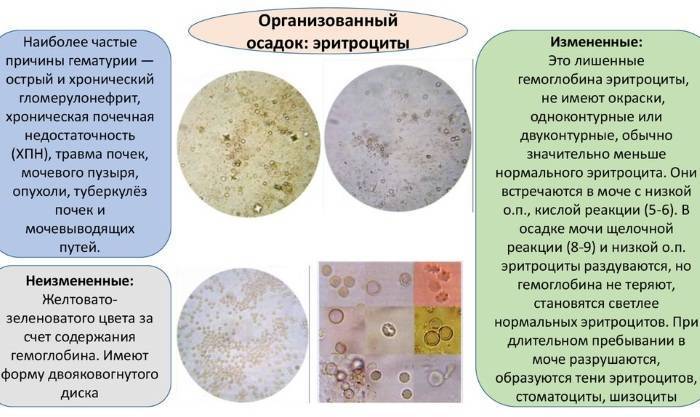
- Цистит. При данном заболевании в урине у ребенка могут присутствовать лейкоциты, белок, эритроциты. Это повлияет на цвет, плотность и прозрачность урины. Она становится мутной, появляется осадок в виде белых хлопьев.
- Отравления. При отравлении количество эритроцитов в урине повышается. За счет этого моча от светло желтого цвета становится темной, мутной.
- Сахарный диабет. В этом случае наблюдается ацетонемия. Она является следствием недостатка глюкозы в клетках. Как результат – появление кетоновых тел в крови ребятенка. К тому же меняется цвет мочи, появляется специфический запах. Именно по нему родители определяют, что что-то не так с их малюткой.
Патологические состояния у детей, проявляющиеся появлением осадка в моче
Урина становится мутной из-за того, что в ней содержатся: соли, бактерии, клеточные образования, слизь или жир.
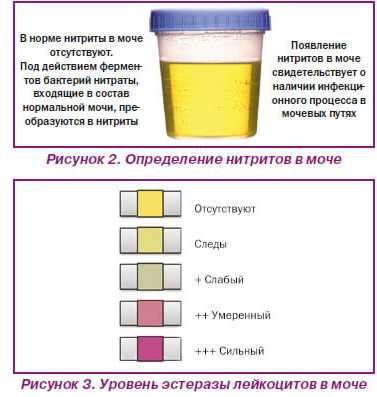
Появление её помутнения и специфического резкого запаха чаще всего свидетельствует о нарушении работы мочевыделительной системы.
Болезней, из-за которых появляется осадок в моче у ребенка, множество. Такие изменения могут возникать при:
- пиелонефрите;
- цистите (воспалении слизистой оболочки мочевого пузыря);
- сахарном диабете;
- уретрите (воспалении мочеиспускательного канала);
- обезвоживании;
- воспалительном процессе в мочевом пузыре;
- нарушенной работе печени, надпочечников или воспалительных процессах желудочно-кишечного тракта.
Клиника инфекций мочевыделительной системы может быть различной, так как зависит от локализации патологического процесса, но общими являются дизурические симптомы, которые характеризуются резями, болями, жжением и учащением мочеиспускания.
Пиелонефрит
Это неспецифическое инфекционное воспаление преимущественно интерстициальной ткани почки и почечной лоханки. Среди всех заболеваний почек он занимает первое место. Чаще возникает у девочек и женщин – примерно в 80% всех случаев (из-за особенностей строения мочевых органов).
Эта патология возникает под влиянием не только бактерий, постоянно обитающих в организме или живущих во внешней среде, но и вирусов, микоплазм, микроскопических грибов.
В детском возрасте причиной его могут быть аномалии почечных канальцев, из которых нарушается отток мочи.
Цистит
Это широко распространённое заболевание. Чаще возникает у лиц женского пола. Это объясняется анатомо-физиологическими особенностями мочеполовых органов (короткий и широкий мочеиспускательный канал, близость к нему влагалища, заднего прохода), благодаря которым инфекция легко проникает в мочевой пузырь.
У детей чаще отмечается нарушение опорожнения мочевого пузыря функционального характера. Малыши, увлекаясь игрой, нередко забывают своевременно опорожниться. Искусственное сдерживание мочеиспускания может привести к стойким функциональным нарушениям и созданию условий для проникновения в него инфекции из мочеиспускательного канала.
Особенно к нему предрасположены больные сахарным диабетом, при котором нарушается обмен веществ и снижается сопротивляемость организма инфекциям.
Уретрит
Это воспаление мочеиспускательного канала. Частота встречаемости его у лиц мужского пола выше, чем у женского. Это связано с особенностями мочеполовых органов. У девочек значительно меньшая длина мочеиспускательного канала — это способствует быстрому проникновению воспалительного процесса в мочевой пузырь и развитию его воспаления, а уретрит в этих случаях может остаться незамеченным.
При обезвоживании (рвоте, диарее, гипертермии и т. д.) урина тоже может становиться мутной и менять свою окраску на тёмно-оранжевую. Эти изменения происходят из-за того, что она становится более концентрированной и организму недостаточно жидкости.
Поэтому при таких состояниях очень важную роль играет именно выпаивание (необходимо давать много пить крохе).
Гепатит
Окрашивание урины в тёмно-коричневый цвет свидетельствует о избытке в ней жёлчных пигментов. Это явление чаще всего возникает при гепатитах, камнях в жёлчном пузыре.
При обнаружении у малыша мочи такого цвета следует немедленно вызвать бригаду скорой помощи для постановки диагноза и выбора дальнейшей тактики обследования и лечения!
Медикаментозное лечение пузырно-мочеточникового рефлюкса
Консервативная тактика направлена на ликвидацию воспалительного процесса и восстановление функции детрузора. Комплексную терапию у девочек проводят совместно с детским гинекологом. При планировании терапевтических мероприятий учитывают характер течения хронического цистита, особенно у девочек и женщин. Ликвидация инфекции органов мочеполовой системы является основным звеном в лечении пузырно-мочеточникового рефлюкса вторичной формы. Схема современного антибактериального лечения:
- бета-лактамные полусинтетические аминопенициллины:
- амоксициллин с клавулановой кислотой — 40 мг/кг в сутки, внутрь 7-10 сут;
- цефалоспорины 2-го поколения: цефуроксим 20-40 мг/кг в сутки (в 2 приёма) 7-10 сут: цефаклор 20-40 мг/кг в сутки, (в 3 приёма) 7-10 сут;
- цефалоспорины 3-го поколения: цефиксим 8 мг/кг в сутки (в 1 или 2 приёма) 7-10 сут: цефтибутен 7-14 мг/кг в сутки (в 1 или 2 приёма) 7-10 сут:
- фосфомицин 1,0-3,0 г/сут.
После использования бактерицидных препаратов (антибиотиков) длительным курсом назначается уросептическое лечение пузырно-мочеточникового рефлюкса:
- производные нитрофурана: нитрофурантоин 5-7 мг/кг в сутки внутрь 3-4 нед;
- производные хинолона (нефторированные): налидиксовая кислота 60 мг/кг в сутки внутрь 3-4 нед: пипемидовая кислота 400-800 мг/кг в сутки внутрь 3-4 нед; нитроксолин 10 мг/кг в сутки внутрь 3-4 нед:
- сульфаниламидные препараты: ко-тримоксазол 240-480 мг/сут внутрь 3-4 нед,
Для повышения эффективности лечения циститов у детей старшего возраста применяют местную терапию — внутрипузырные инсталляции, которые нужно применять с осторожностью у больных с высокими степенями заболевания
Важно помнить, что объём растворов не должен превышать 20-50 мл
Растворы для внутрипузырных инсталляций:
- серебра протеинат
- солкосерил;
- гидрокортизон;
- хлоргексидин;
- нитрофурал.
Курс лечения рассчитывается на 5-10 инсталляции, при буллезном цистите повторяют 2-3 курса. На эффективность лечения положительно влияет дополнение местной терапии физиотерапевтическим лечением.
Если причиной болезни является нейрогенная дисфункция мочевого пузыря, то лечение должно быть направлено на устранение нарушения функции детрузора. При гапорефлексии детрузора и детрузорно-сфинктерной диссинергии с большим количеством остаточной мочи нередко прибегают к дренированию мочевого пузыря уретральным катетером, на фоне которого проводят консервативное этиологическое лечение пузырно-мочеточникового рефлюкса.
Устранение функциональных расстройств мочевыводящих путей является сложнейшей задачей и требует длительного времени.
При гипорефлекторном детрузоре рекомендуется:
- режим принудительных мочеиспусканий (через 2-3 ч);
- ванны с морской солью;
- глицин 10 мг/кг в сутки внутрь 3-4 нед;
- электрофорез с неостигмина метилсульфатом, хлоридом кальция; ультразвуковое воздействие на область мочевого пузыря; электростимуляция;
- стерильная интермиттирующая катетеризация мочевого пузыря.
При гиперактивности детрузора рекомендуется:
- толтеродин 2 мг/сут внутрь 3-4 нед;
- оксибутинин 10 мг/сут внутрь 3-4 нед;
- троспия хлорид 5 мг/сут внутрь 3-4 нед;
- пикамилон 5 мг/кг в сутки внутрь 3-4 нед;
- имипрамин 25 мг/сут внутрь 4 нед;
- десмопрессин (энурез) 0,2 мг/сут внутрь З-4 нед
- физиотерапевтическое лечение пузырно-мочеточникового рефлюкса: электрофорез с атропином, папаверином; ультразвуковое воздействие на область мочевого пузыря; электростимуляция мочевого пузыря по расслабляющей методике; магнитотерапия;
- биологическая обратная связь.
Физиотерапевтическое лечение пузырно-мочеточникового рефлюкса носит вспомогательный характер, однако играет важную роль в повышении эффективности терапии, она применяется как при нейрогенной дисфункции мочевого пузыря. так и при воспалительных заболеваниях мочевыводящих путей.
Наиболее распространённой причиной ИБО у больных является врождённый клапан задней части мочеиспускательного канала. Лечение заключается в ТУР мочеиспускательного канала с клапаном.
Также в разделе
| Обструктивный бронхит у взрослых Обструктивный бронхит — обширный сложный воспалительный процесс в бронхах, который протекает как острая форма или как хроническая форма с обострениями…. | |
| Пылевые бронхиты Пылевой бронхит —болезнь бронхов, при которой диффузное поражение их является следствием химического или механического воздействия на слизистые оболочки… | |
| Синдром Леффлера Синдром Леффлера — аллергическая болезнь, при которой в периферической крови увеличивается чисто эозинофилов, в одном или двух легких образуются… | |
| Медиастинит Медиастинит – заболевание, которого характеризуется воспалением в органах средостения, в результате чего возникает сдавление сосудов и нервов. В… | |
| Спонтанный пневмоторакс: симптомы, диагностика, лечение Спонтанный пневмоторакс — патологическое состояние, при котором воздух скапливается между висцеральной и париетальной плеврой, что не связано с… | |
| Что делать при пневмонии? В зависимости от тяжести, стадии и симптомов пневмонии, заболевание лечат либо дома, либо в брльнице (стационаре). Что делать при пневмонии, чтобы как можно… | |
| Пневмококковая пневмония Пневмония пневмококковая – это разновидность воспаления легких, встречающаяся чаще всего. Причиной этого заболевания становится Str. pneumoniae. Примерно 5-25%… | |
| Легочная чума Легочная чума — заболевание легких, передающееся воздушно-капельным путем, с развитием в легких множественных очагов воспаления. Заболевание известно также… | |
| Гамартома легкого Гамартома легкого (с древнегреческого «ошибка» и «опухоль») — доброкачественная врожденная опухоль, которая вместе с легочной тканью содержит… | |
| Поражение легких Легочная ткань не снабжена множеством нервов. Потому при вовлечении в патологический процесс плевры боли в легких человек может не чувствовать (даже в случаях,… |
Факторы риска инфекции мочевыводящих путей
Некоторые дети имеют более высокий риск развития ИМВП. Ниже приводятся некоторые факторы риска ИМВП:
- Ранний возраст: мальчики первого года жизни, и девочки первых четырех лет жизни имеют повышенный риск развития ИМВП.
- Обрезанные мальчики (прошедшие операцию циркумцизии) болеют реже необрезанных, по некоторым данным от 4 до 10 раз реже. Однако большинство необрезанных мальчиков все же не страдает от ИМВП.
- Наличие мочевого катетера в мочевом пузыре в течение длительного периода времени
- Врожденные аномалии строения мочевыводящих путей
- Заболевания, приводящие к нарушению правильного функционирования мочевого пузыря
- Наличие одного эпизода ИМВП в анамнезе — значительно увеличивает шансы развития еще одного эпизода в будущем.
- Все причины, приводящие к застою мочи: камни в почках, обструктивная уропатия, пузырно-мочеточниковый рефлюкс, затрудняющие отток мочи синехии у девочек, фимоз у мальчиков
- Семейная история повторных и хронических ИМВП
Заключение
С помощью урины можно диагностировать множество болезней, так как она является продуктом жизнедеятельности человека. Основным компонентом её является вода (90-95%), но вместе с ней из организма выводятся продукты распада, токсины, шлаки, гормоны и другие вещества. Именно поэтому она играет большую роль в диагностике многих патологий.
При обнаружении помутнения урины, изменения её окраски или выпадения осадка понаблюдайте за состоянием малыша и подумайте над тем, что могло спровоцировать это явление.
Берегите своих детей! Не забывайте о профилактических осмотрах, так как часто именно там выявляется множество патологий!
Эвелина Альбекова, Врач-педиатр 26 статей на сайте
Окончила КГМУ им. С.И. Георгиевского. Работаю в поликлинике города Евпатории. Специализация — педиатрия