SQLITE NOT INSTALLED
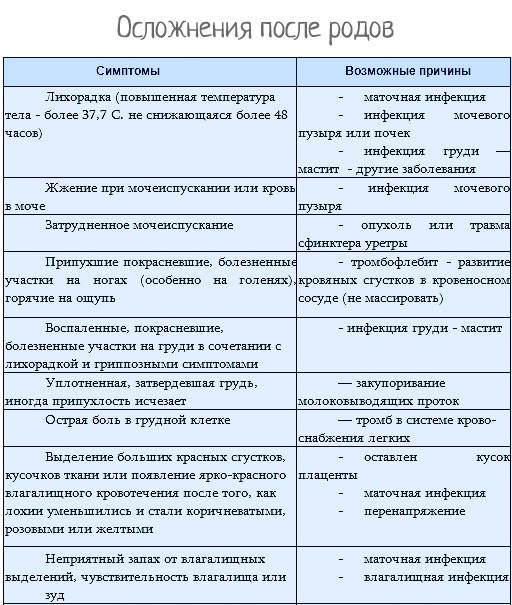
Послеродовая лихорадка
Послеродовая лихорадка — повышение температуры тела > 38 ° С в любые 2 из первых 10 дней после родов, за исключением первых 24 ч. Послеродовая лихорадка требует дополнительного обследования (анализы крови, мочи, ультразвуковое исследование) с целью выявления возможных причин инфекционных осложнений.
Дифференциальная диагностика причин послеродовой лихорадки
- Эндометрит (эндомиометрит)
- Инфекции мочевых путей (пиелонефрит)
- Инфекция раны
- Тромбофлебит
- Мастит
- Пневмония
Отечественные аушеры-гинекологи традиционно используют классификацию послеродовой инфекции как отдельных этапов единого динамического септического процесса по С. В. Сазоновым и А. В. Бартельс:
- I этап — инфекция ограничена участком родовой раны (инфекция раны промежности, передней брюшной стенки; послеродовая язва влагалища, шейки матки; эндомиометрит).
- II этап — инфекция распространяется за пределы родовой раны, но есть локализованной (метрит, параметрит, тромбофлебит вен матки и таза, аднексит, пельвиоперитонит).
- III этап — инфекция, которая близка к генерализованной (перитонит, септический шок, анаэробная газовая инфекция).
- IV этап — генерализованная инфекция (сепсис без метастазов — септицемия, сепсис с метастазами — септикопиемия).
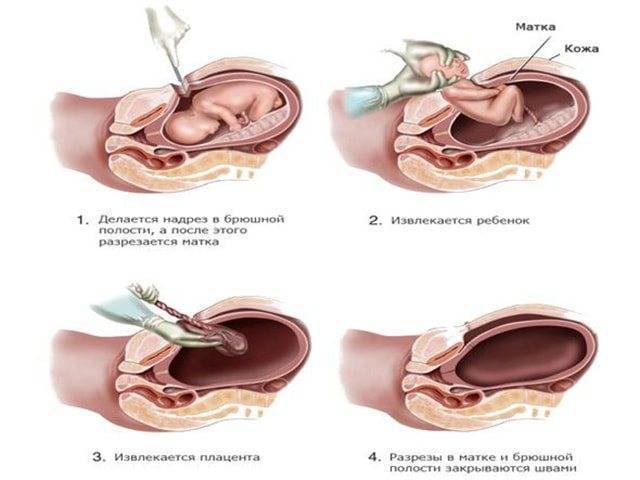
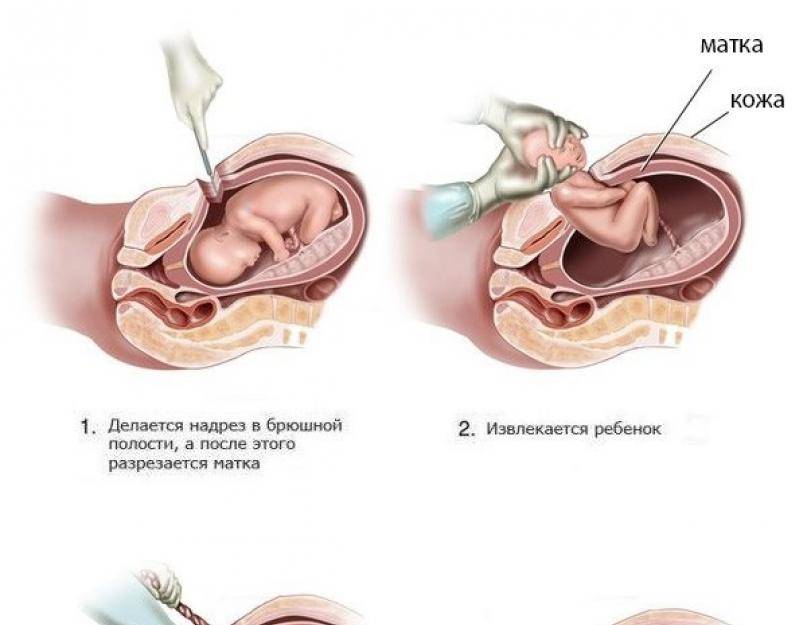
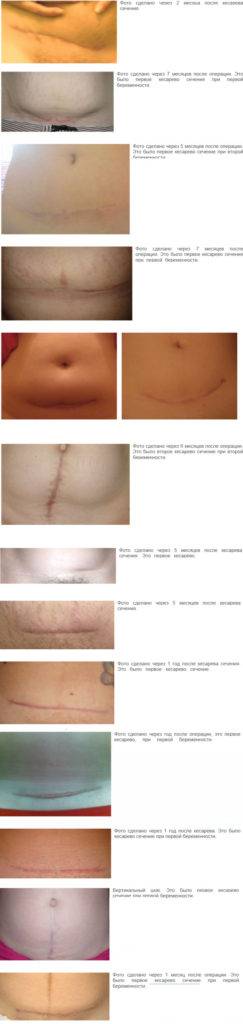
Инфекция раны после кесарева сечения
Инфекция раны после кесарева сечения обычно развивается на 4-й день после операции. Факторы риска включают:
- ожирение,
- диабет,
- терапию кортикостероидами,
- иммуносупрессию,
- анемию,
- недостаточный гемостаз,
- образование гематом.
Клиническая картина характеризуется лихорадкой (обычно на 4-й послеоперационный день). Наблюдается эритема, серозные выделения из раны. Нередко инфекция раны сочетается с инфекцией матки (эндомиометрит), поэтому пациентка, получающая антибактериальную терапию по поводу эндомиометрита, может не отвечать на лечение (персистенция лихорадки). Инфекция раны обычно вызывается теми же микроорганизмами, которые присутствуют в амниотической жидкости, но возможны случаи госпитальной инфекции.
Лечение включает антибактериальную терапию, хирургическую обработку (удаление некротических тканей, применение антисептиков) и дренаж раны при целостности апоневроза. Если целостность фасций нарушается, после очищения раны накладывают вторичные швы.
Категории
- Анализы и диагностика(0)
- Беременность и роды(85)
- Бесплодие(0)
- Болезни сосудов(0)
- Болезни уха, горла, носа(0)
- Гастроэнтерология(0)
- Генетика и прогнозы(8)
- Гинекология(19)
- Глазные болезни(0)
- Диетология(0)
- Диетология и грудное вскармливание(49)
- Иммунология(0)
- Инфекционные болезни(0)
- Кардиология(0)
- Кожные болезни(0)
- Косметология(0)
- Красота и здоровье(0)
- Маммология(11)
- Маммология для Пап(1)
- Наркология(0)
- Нервные болезни(0)
- Онкология(9)
- Онкология для Папы(3)
- Ортопедия(0)
- Педиатрия(76)
- Первая помощь(0)
- Пластическая хирургия(0)
- Половые инфекции(0)
- Проктология(0)
- Психиатрия(0)
- Психология(16)
- Психология для Папы(6)
- Пульмонология(0)
- Ревматология(0)
- Репродуктивная система мужчины(3)
- Сексология(0)
- Спорт, Отдых, Питание(4)
- Стоматология(0)
- Счастливое детство(18)
- Урология и андрология(7)
- Хирургия(0)
- Эндокринология(0)
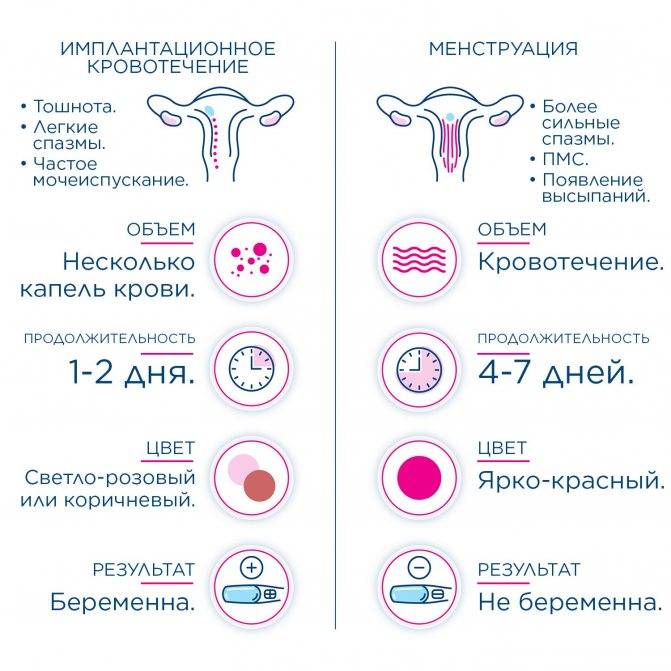
Восстановление менструального цикла после родов
Сроки восстановления менструального цикла у каждой женщины индивидуальны. После родов в организме женщины вырабатывается гормон пролактин, который стимулирует выработку молока в женском организме. Он подавляет образование гормонов в яичниках, а следовательно, препятствует овуляции.
Если ребенок находится на естественном вскармливании, то регулярный менструальный цикл у его мамы восстановится через 5-6 месяцев после родов, а может восстановиться и после прекращения лактации. До этого менструаций может не быть вообще либо они могут приходить время от времени. При искусственном вскармливании (малыш получает только молочную смесь) менструации восстанавливаются, как правило, к 2-3-му месяцу после родов.
Внимательное отношение к характеру послеродовых выделений и к другим показателям благополучного течения послеродового периода поможет женщине избежать многих осложнений
Важно соблюдать все правила гигиены и рекомендации врача
Виды ИЦН
На основании причин разделяют на органическую и функциональную.Органическая ИЦН формируется из-за предшествующих травм шейки матки при родах (разрывы), при выскабливании (аборты, выкидыши, диагностические выскабливания), при лечении патологии шейки матки (конизация, диатермокоагуляция). В результате нормальная мышечная ткань шейки замещается на рубцовую, которая менее эластична, более ригидна и не может удержать содержимое матки внутри.Функциональная ИЦН развивается вследствие врожденного нарушения соотношения мышечной и соединительной ткани или при нарушении ее восприимчивости к гормональной регуляции (может наблюдаться у женщин с различными нарушениями функции яичников, может быть врожденной). У женщин с пороками развития матки часто наблюдается врожденная форма ИЦН. И при органической, и при функциональной ИЦН шейка матки не способна сопротивляться давлению растущего плода, что приводит к ее раскрытию. Плодный пузырь выпячивается в канал шейки, что часто сопровождается инфицированием оболочек и самого плода. Иногда в результате инфицирования происходит излитие околоплодных вод и прерывание беременности. Таким образом, в зоне риска находятся беременные, ранее перенесшие травму либо хирургическое вмешательство на матке (аборты, разрывы шейки матки, применение акушерских щипцов в родах, конизация шейки матки), имеющие хроническое воспаление шейки матки или гормональные нарушения. Сложность диагностики этой патологии в том, что она протекает практически бессимптомно. В первом триместре признаком ИЦН может служить кровомазание без болевых ощущений, во втором-третьем триместрах кровомазание может сопровождаться дискомфортом в пояснице или животе. Если у Вас имеются подобные проявления, незамедлительно обратитесь к специалисту!
Обычный осмотр акушера-гинеколога не всегда может выявить патологические изменения, для полноты картины нужно УЗИ. Самый эффективный способ — ультразвуковая диагностика: определение вагинальным датчиком длины шейки матки.
Врач УЗД может вовремя заметит укорочение шейки матки. Норма до 20 недель более 29 мм. Показатель менее 25 мм говорит об угрозе преждевременных родов или позднего выкидыша. Признаком ИЦН является также расширение цервикального канала на 10 мм и более.
Обязательно необходимо проводить данное исследование в 11–14 недель беременности, 18–22 недели и 28–32 недели (то есть при проведении ультразвуковых скрининговых обследований). В других сроках — по показаниям.
В зависимости от срока обнаружения признаков ИЦН, акушерского анамнеза женщины акушер-гинеколог принимает решение о наблюдении, установке акушерского пессария, который снижает давление плода на матку, наложении на шейку шва, который предупредит вероятность преждевременных родов или использования вагинальной формы прогестерона до 34 недель беременности для профилактики преждевременных родов.
Также женщине необходимо соблюдать режим труда и отдыха. Операция наложения шва проводится под внутривенным наркозом, а после 37 недели шов или пессарий удаляются. При необходимости может назначаться антибактериальная терапия, лекарственные средства, нормализующие тонус матки. При нормальной акушерской ситуации в дальнейшем возможны роды через естественные родовые пути.
Чтобы вовремя диагностировать ИЦН соблюдайте график скрининговых исследований.
В нашем центре ведут прием профессиональные врачи акушер-гинекологи, имеющие большой опыт ведения беременных высокого перинатального риска.
Тревожные симптомы
В случае, если период восстановления проходит без выделений из половых органов, это причина для неотложного обращения к специалисту за помощью. Причинами этого могут быть:
- судорожное сжатие шейки матки;
- отклонение матки относительно шейки, а также ее отклонения от правильного расположения в тазу;
- быстрое закрытие матки.
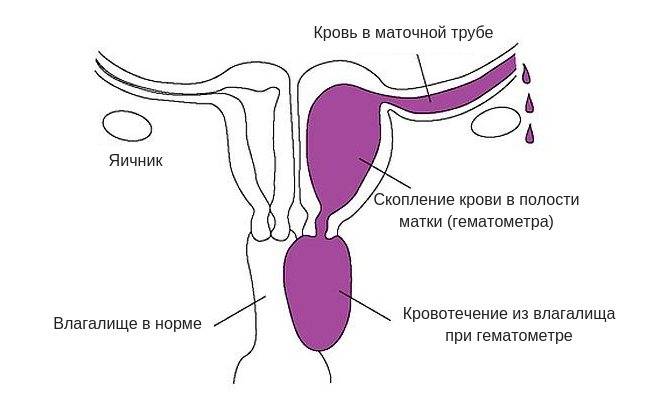
Все вышеперечисленное блокирует отток крови и способствует её скоплению в полости матки.
Также, лохии могут выделяться довольно длительное время, при этом не наблюдается сокращение их обильности, содержащие кровь. Помимо этого, они могут быть со сгустками зеленого или желтого цвета — это повод для беспокойства. Такие выделения могут иметь неприятный запах, похожий на запах гнили.
Сопровождаются выделения повышенной температурой тела и учащенным сердцебиением. Это может говорить о развитии воспалительного процесса внутренней слизистой оболочки тела матки — из-за этого может начаться воспалительный процесс разреза — либо о наличии инородного тела в организме.
К сожалению, существуют случаи, когда после оперативного вмешательства, в организм попадают посторонние предметы. Необходимо ограничить физические нагрузки, так как это может стать причиной расхождения швов, что повлечет за собой обильное кровотечение.
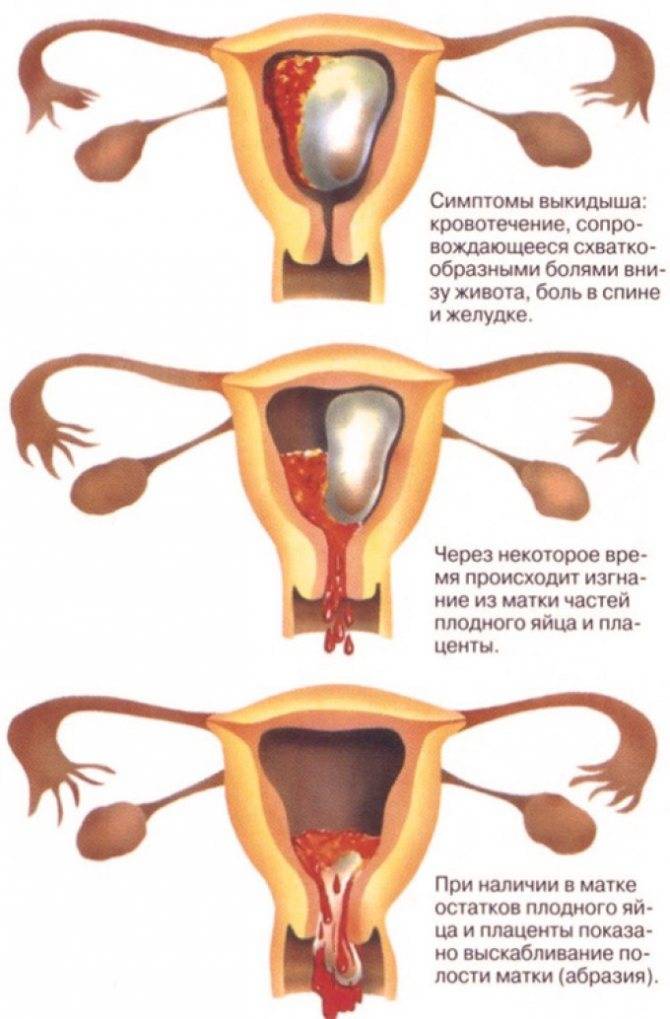
Существуют случаи, когда интенсивные выделения резко прекращаются, а через время снова появляются. При возникновении такой ситуации необходимо обратится к доктору, для проведения дополнительного осмотра и повторного ультразвукового обследования. Есть вероятность, что не полностью была изъята плацента, и часть осталась в матке.
Оставшиеся частички плаценты препятствуют отслоению слизистой оболочки матки и вызывают процесс гниения. Это может сопровождаться гнойными выделениями желтого цвета, повышенной температурой тела, интенсивными кровотечениями и болевыми ощущениями внизу живота. В таких случаях прибегают к процедуре удаления верхнего слоя слизистой оболочки матки.
Приблизительно на 10 день после искусственных родов выделения становятся более светлыми, в виде тянущейся слизи, имеют желтоватый оттенок. Он свидетельствует о наличии в большом количестве белых кровяных клеток, что служит естественной защитной функцией организма от инфекционных заболеваний.
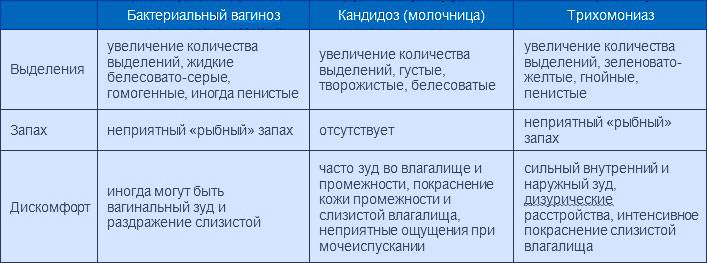
Довольно часто во время восстановления беспокоит молочница. Первыми признаками молочницы являются дискомфортные ощущения болезненно-щекочущего характера на слизистых оболочках генитальных органов.
Иногда выделения могут продолжаться на протяжении двух месяцев. Часто обращаются к специалистам с такой проблемой: кровянистые выделения появились спустя полтора месяца после родов. Такие выделения — это привычные для всех женщин месячные.
Когда малыш находится на грудном вскармливании, первые после родов месячные появляются через полгода, а иногда и больше. В случае, если месячные начались через 4 недели, то это может свидетельствовать о нарушении сокращения матки.
Когда выделения с примесями крови продолжаются на протяжении двух месяцев, и при этом в полости матки нет частиц плаценты, это может привести к катастрофическому снижению гемоглобина в крови, что нарушает функцию транспортировки кислорода в организме.
Незначительные выделения, имеющие коричневый оттенок, заменяющие кровянистые выделения, свидетельствуют о завершении восстановительного периода после кесарева сечения.
Главными причинами длительных кровяных выделений могут быть:
- оставшиеся в полости матки частички плаценты;
- комки слизистой оболочки либо крови.
В некоторых случаях все это остается в полости матки и не может выйти наружу, особенно при плохом сокращении матки либо узкой ее шейки. Находясь в полости матки, начинается процесс гниения, который и вызывает обильные кровотечения. В таких случаях кровотечения сопровождаются и иными симптомами:
- пониженное артериальное давление;
- тахикардия;
- повышенная температура тела;
- низкий уровень гемоглобина в крови.
Если восстановительный процесс после родов сопровождался выделениями лохий, которые имели неприятный запах, необычный цвет и были с гнойными примесями, то нужно немедленно обратиться к специалисту. Нужно быть внимательными и следить за изменениями выделений, любые настораживающие отклонения — это повод для неотложного обращения в больницу
Чтобы избежать осложнений в период восстановления, важно соблюдать правила личной гигиены и все советы доктора
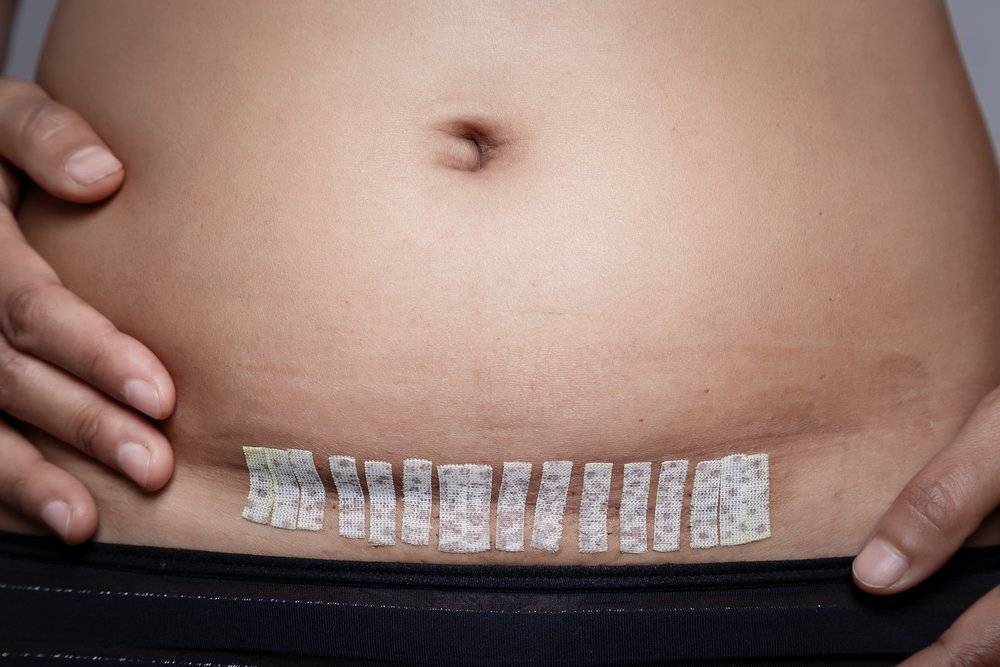
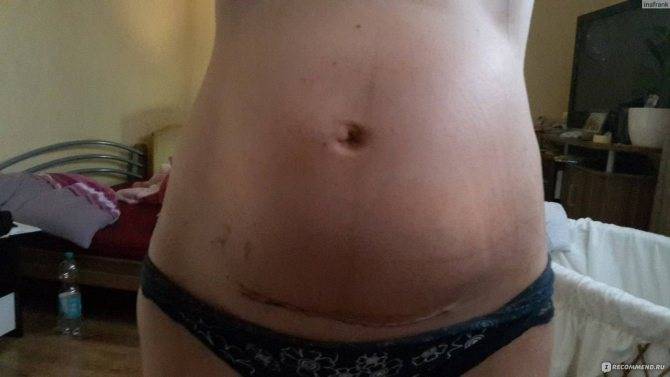
Инфекция раны
Инфекция раны после эпизиотомии не является частой при физиологических родах (благодаря развитой васкуляризации вульвы и промежности), но при неблагоприятных условиях (нарушение иммунологической резистентности макроорганизма, высокой вирулентности микроорганизмов) может быть входными воротами для развития септического шока и генерализации септического процесса.
Диагностика. Клиническая картина включает наличие отека, покраснения, боли и болезненности при пальпации, дизурии, гнойного экссудата, расхождение швов и краев раны, возможно повышение температуры, наличие язв с некротическим дном. Факторами риска могут быть расстройства коагуляции, курение, инфицирование вирусом папилломы человека (ВПЧ).
Инфекция раны влагалища может распространяться из промежности. Слизистая оболочка становится отечной, некротизируется в области травмы. Распространение в паравагинальной и параметральной клетчатке может происходить лимфогенным путем. Инфекция раны шейки матки при глубоких разрывах может распространяться на ткань основы широкой связки матки и вызывать лимфангит, параметрит и бактериемию.
Лечение. Инфицированная рана промежности подлежит лечению согласно хирургическими принципами лечения раневой инфекции — раскрытие раны, удаление некротической ткани, очищения раны 2 раза в день с обработкой антисептиками (раствор бетадина и др.) и дренаж. Рекомендуют теплые сидячие купели несколько раз в день. При выраженном отеке без гнойного экссудата возможно консервативное лечение без снятия швов с применением внутривенного введения антибиотиков широкого спектра действия.
В большинстве случаев швы снимают и рану открывают. Вторичные швы накладывают при отсутствии проявлений инфекции (через 6 дней). В послеоперационном периоде осуществляют обработку раны, применяют диету для регуляции функций кишечника. Любые манипуляции на влагалище и прямой кишке противопоказаны до полного заживления раны.
Правила гигиены после операции
- необходимо регулярно менять гигиенические прокладки — желательно через каждые 2 часа;
- все выделения должны выходить наружу и тщательно контролироваться, поэтому запрещено использовать гигиенические тампоны, которые могут спровоцировать инфицирование;
- необходимо регулярно подмываться и принимать душ; желательно не использовать гели, мыло и другие средства с отдушками — лучше пользоваться безопасным детским туалетным мылом; при подмывании струю воды и движения направляйте спереди назад;
- пока организм не восстановится, нельзя делать спринцевания и принимать ванну;
- старайтесь засыпать на животе в первые недели после родов: так лохии будут выходить быстрее, а матка станет гораздо активнее сокращаться;
- чтобы помочь матке нормально сокращаться, соблюдайте питьевой режим и диету, которые помогут вам своевременно опорожнять кишечник и мочевой пузырь; когда органы заполнены, они оказывают давление на матку, мешая ей делать сокращательные движения;
- не начинайте половую жизнь, пока процесс восстановления полностью не закончится и выделения совсем не прекратятся.
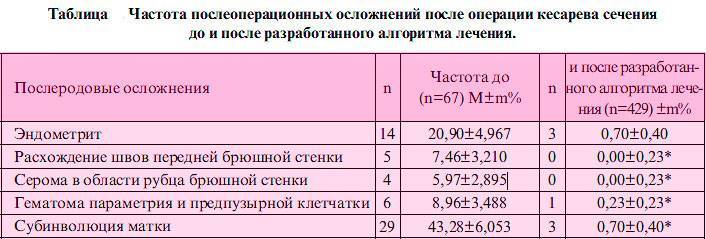
Субинволюция матки после родов
Как именно протекает период после родов с физиологической точки зрения, определяют по процессу сокращения матки. Важен правильный процесс отделения слизистой и выхода кровяных сгустков из полости матки.
Инволюция матки, то есть ее обратное развитие – очень важный физиологический процесс для женщины, так как восстанавливается ее репродуктивная и менструальная функции. Если же матка сокращается плохо, то появляется угроза развития гнойно-септических осложнений.
Поэтому женщина должна посетить врача через 10 дней после того, как была выписана из родильного дома. Специалист проводит общий осмотр, а также гинекологический.
Иногда может диагностироваться субинволюция матки, когда возвращение к прежним параметрам происходит очень медленно. Этот диагноз врач ставит, если пальпируется в этот период очень мягкая и рыхлая матка, имеющая большие размеры, и при этом ее сокращение не происходит под рукой.
Чтобы подтвердить послеродовую субинволюцию, специалист обязательно назначает проведение ультразвукового исследования малого таза. Такое исследование даст возможность отыскать причину, которая является препятствием к сокращению матки. Как правило, речь идет об остатках плодных оболочек либо плаценты.
Факторы, которые предрасполагают к проявлению субинволюции матки:
- многоплодная беременность;
- гестоз;
- многоводие;
- роды стремительные или затяжные;
- миома матки.
О том, существует ли необходимость госпитализировать женщину, врач принимает решение индивидуально. Если молодая мама на здоровье не жалуется, ее состояние в целом удовлетворительное, а в матке отсутствуют остатки оболочек либо последа, врач назначает применение утеротонических препаратов. Как правило, это окситоцин, настойка водяного перца, метилэргометрин.
Если же в матке определяется инородное содержимое, его извлекают с помощью вакуум-отсоса. Также иногда практикуется диффузное промывание матки, для которого применяют растворы антибиотиков либо антисептиков.
Для профилактики пациентке также назначают краткосрочный прием антибиотиков – их нужно применять в течение 2-3 дн.
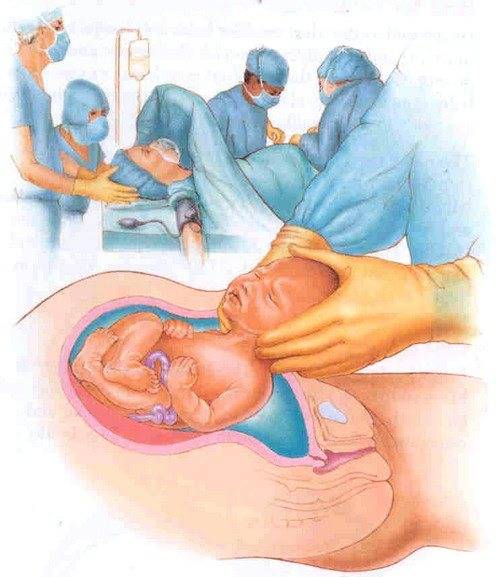
Как проходит послеродовой период
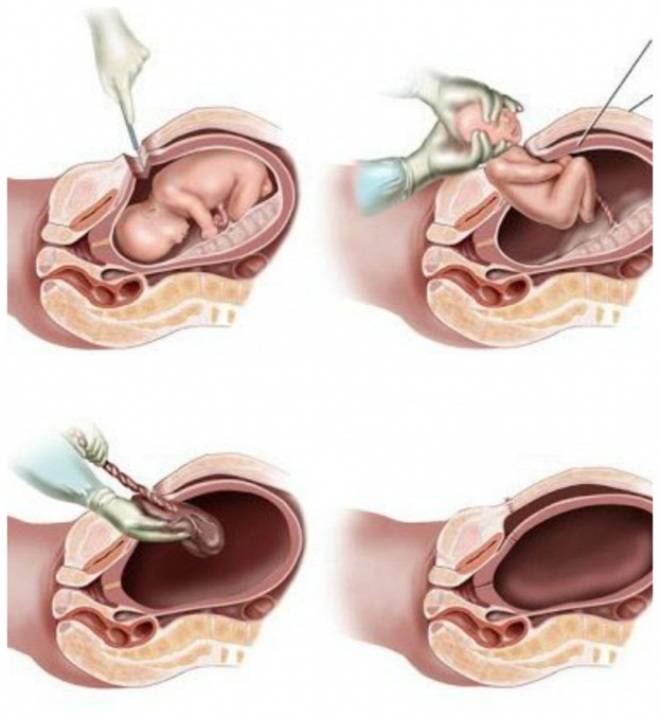
Итак, послеродовой период наступает в тот момент, когда происходит рождение плаценты. В медицине принято различать два этапа после родов:
- этап ранний, продолжающийся в течение двух часов;
- этап поздний, продолжающийся от 6 до 8 нед.
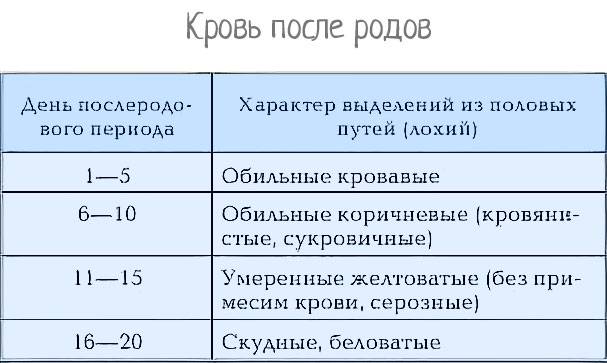
В послеродовом периоде происходит выделение наружу последа, который отделился от стенки матки. На том месте, где он отделился, в слизистой оболочке матки образуется раневая поверхность с зияющими сосудами, из которых выделяется кровь.
Через сколько сокращается матка после родов? Этот процесс начинается сразу же, и столько, сколько времени сокращается матка, ее стенки напрягаются, и разорванные сосуды сжимаются. На протяжении первых 2 ч. после родов появляются умеренные выделения ярко-красного оттенка, кровянистые. Норма выделений после родов на первом этапе составляет не больше 0,4 л.
Если же потеря крови усиливается, то необходимо обязательно исключить гипотоническое кровотечение. Далее врач должен убедиться, не осталось ли незамеченного разрыва промежности, шейки матки, стенок влагалища у роженицы.
После того, как произошли роды и рождение плаценты, масса матки составляет около 1 кг. Но спустя определенное количество дней, когда послеродовой период завершается, она возвращается к тому размеру, который считается обычным, и весит примерно 70 г. Чтобы достичь такого состояния, матка сокращается, однако эти совращения не являются такими интенсивными и болезненными, как при схватках. Как долго сокращается матка после родов, зависит и от особенностей организма. При этом женщина чувствует только несильные спазмы, которые проявляются преимущественно тогда, когда новорожденный сосет грудь. Дело в том, что при стимуляции сосков активизируется продукция гормона окситоцина, который стимулирует сокращения матки.
Послеродовая инволюция матки – процесс, который постепенно происходит, 6-8 нед. после родов. За это время раневая поверхность заживает, размеры матки возвращаются к первоначальным. В первые сутки после того, как малыш родился, край матки женщины пальпируется примерно на уровне пупка. Уже на четвертый день ее дно расположено на середине между пупком и лоном. На 9 день дно матки расположено выше лона на 1-2 см. То есть каждый день после рождения ребенка матка уменьшается примерно на 1 см.
Как протекает кровотечение после родов, сколько длится этот процесс, подробно расскажет врач перед тем, как женщина выписывается из родильного дома. В зависимости оттого, сколько идет кровотечение после родов, какими являются запах, количество и цвет выделений, врач может определить, нормально ли идет послеродовой период.
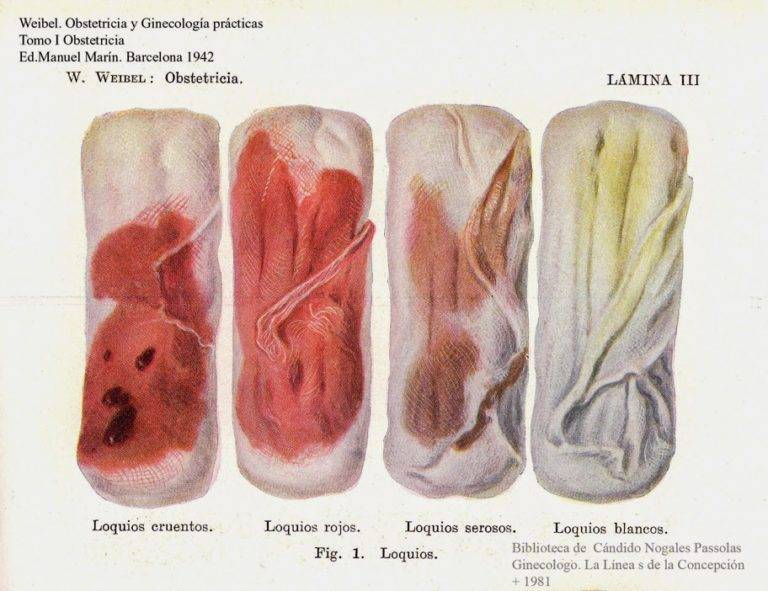
Называются такие выделения «лохии». По своей сути лохии – это секрет родовой раны, в составе которого содержатся кровянистые тельца, слизь, децидуальная оболочка, плазма, лимфа
Будущим мамам очень важно точно знать, сколько длятся лохии после родов. Что такое лохии и как выглядят лохии, как правило, объясняет врач перед выпиской из роддома
Женщины должны обязательно отмечать, сколько идут лохии после родов, ведь это является показателем того, нормально ли развивается процесс восстановления организма у молодой мамы.
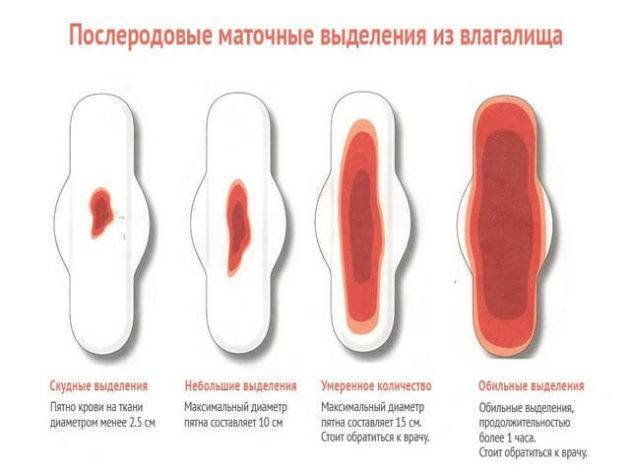
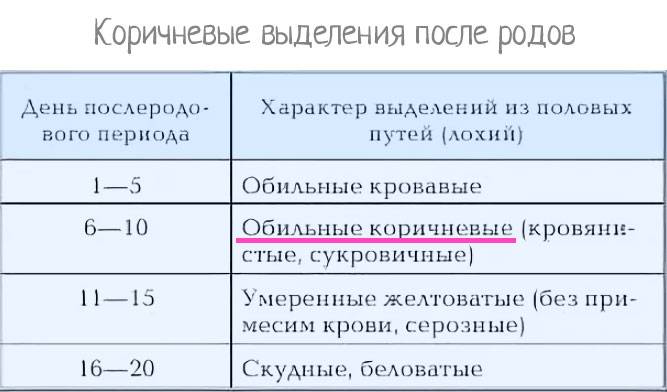
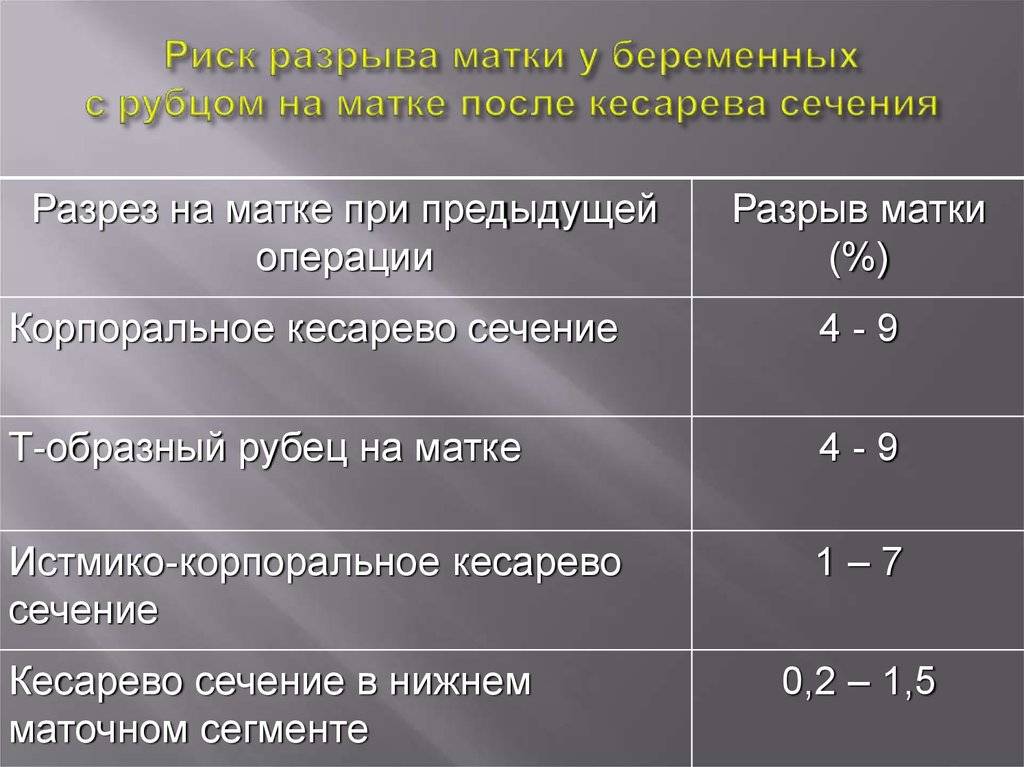
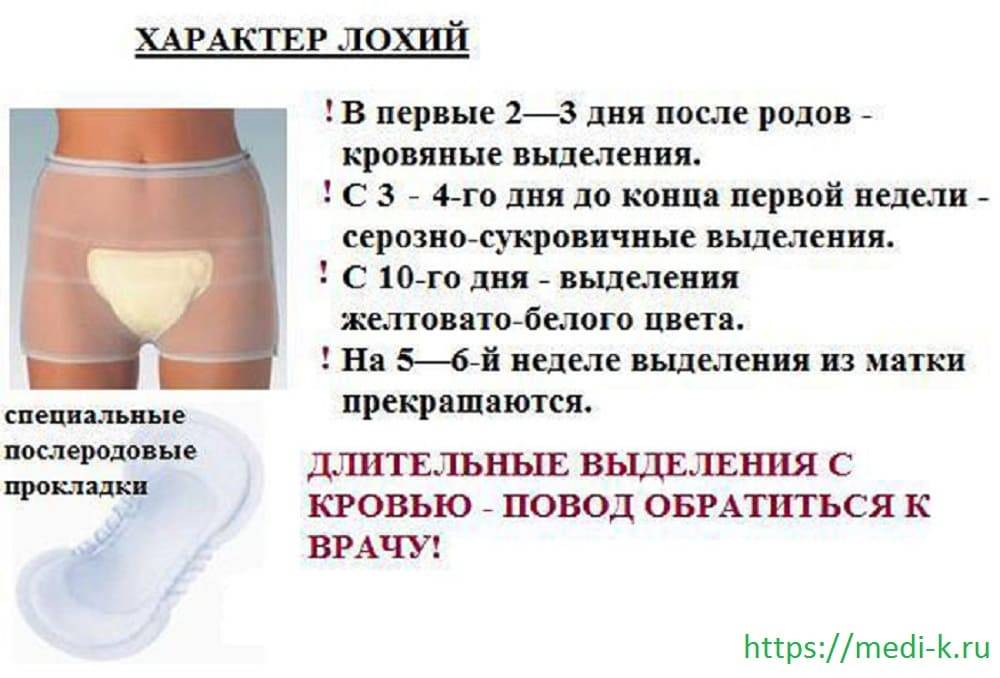
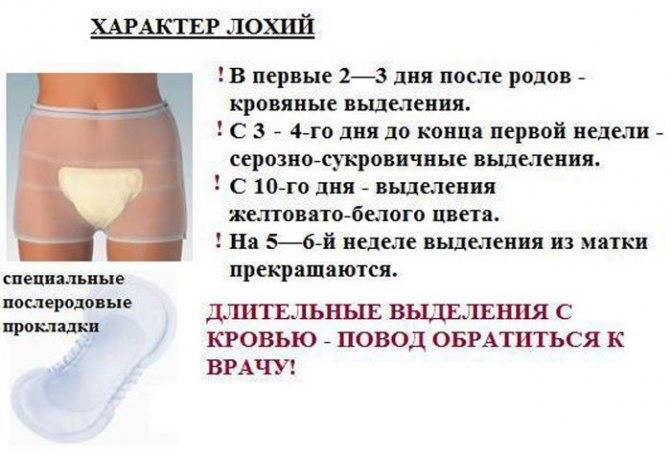
Характер выделений в разное время является таким:
- Когда завершаются первые два часа после родов, идут красноватые или коричневатые выделения, их характер умеренный. Длительность таких выделений – от 5 до 7 дн.
- В первые 3 дня объем выделений составляет примерно 300 мл, поэтому подкладную пеленку следует менять примерно раз в 2 часа. Вероятно появление в лохиях сгустков крови, что является вариантом нормы.
- Примерно с 6-7 дня меняется цвет лохий – они становятся желтоватыми либо с белесым оттенком. Цвет их зависит от количества лейкоцитов, участвующих в заживлении послеродовых ран.
- На 9-10 дне начинают выделяться водянистые лохии, в которых просматривается много слизи. Они имеют светлый оттенок, постепенно становятся все более скудными, а к 3-4 нед. исчезают полностью. То есть через месяц лохии, как правило, прекращаются.
Какие проблемы могут появиться в послеродовом периоде?
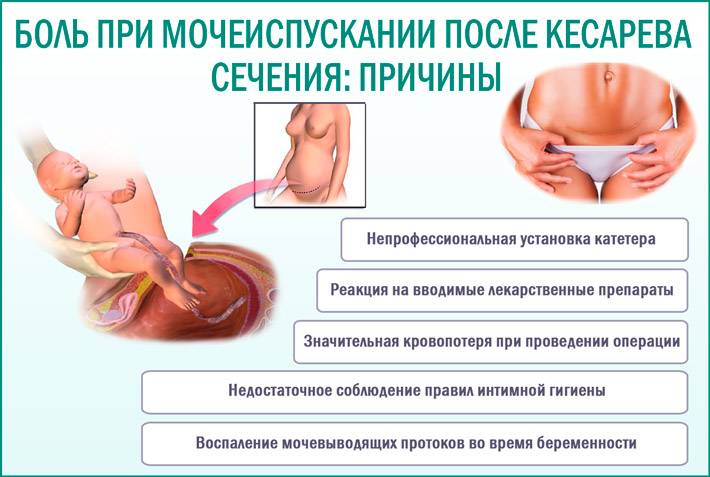
Запор и задержка мочеиспускания
В первые дни после родов могут появиться проблемы с мочеиспусканием. Особенно это касается родов, длительных по времени или проводимых с помощью кесарева сечения. В таких случаях мочу выпускают с помощью катетера.
При склонности к запору восстановить работу кишечника помогают физические упражнения и простая утренняя гимнастика. При отсутствии стула в течение 4 дней можно использовать слабительную свечу.
Достаточно часто поле родов у женщины возникает геморрой, лечение которого нужно доверить профессионалу — врачу-проктологу.
1
Консультация проктолога
2
Консультация проктолога
3
Консультация проктолога
Выделения из влагалища
Появление выделений крови из влагалища в первые дни после родов — явление обычное. В первые 2-3 дня выделения достаточно обильные, затем их становится меньше, и они приобретают коричневый цвет.
Трещины на сосках
Трещины на сосках также встречаются достаточно часто. Чтобы избежать трещин, в первые дни старайтесь не кормить ребенка грудью больше 7 минут. Перед каждым прикладыванием ребенка к груди и после кормления промывайте молочные железы теплой водой с мылом, просушивайте их полотенцем. Обязательно перед кормлением мойте руки. Можно пользоваться специальным кремом от трещин на сосках.
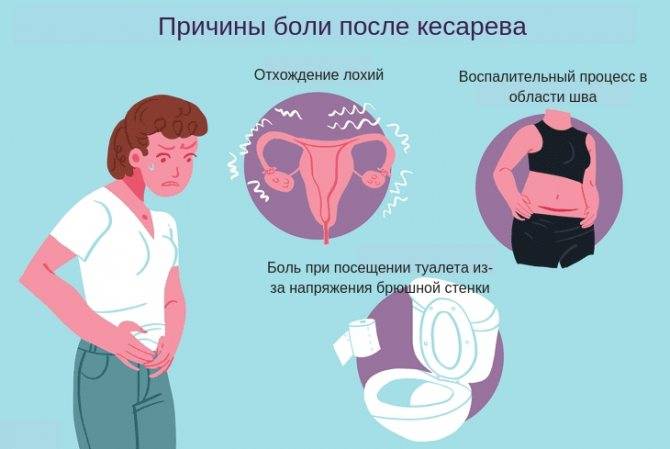
Тянущие боли в низу живота
Сокращения матки сопровождаются болевыми ощущениями, которые немного напоминают схватки. Боли могут усиливаться при кормлении ребенка грудью. Выполнение послеродовых упражнений помогает укрепить мышцы малого таза и быстрее добиться реабилитации.
Боли в промежности появляются у женщин, получивших во время родов разрывы в этой области. Заживление происходит в течение 7-10 дней. При сильных болях врач может назначить пациентке обезболивающие препараты.
Ребенок не высасывает все молоко
Если ребенок не высасывает все молоко, то необходимо сцедить его остатки во избежание застоя жидкости в груди. Благодаря этому простому приему можно усилить лактацию и предупредить лактостаз.
Послеродовой период характеризуется обострением хронических заболеваний, нарушениями обмена веществ, эндокринологическими проблемами, также может измениться менструальный цикл.