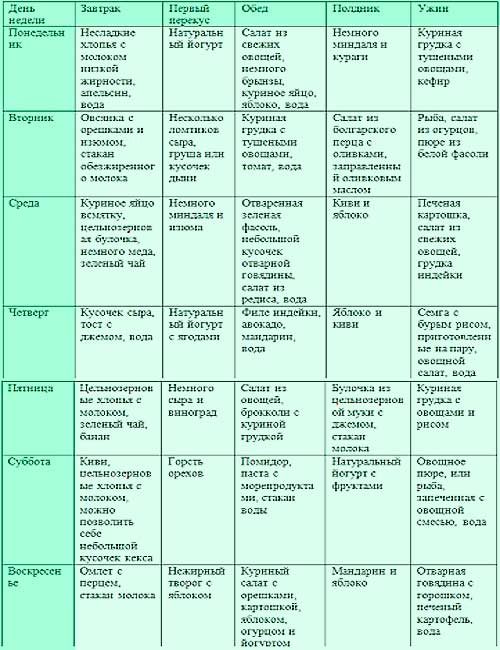
SQLITE NOT INSTALLED
Этап 2 — Гормональная терапия
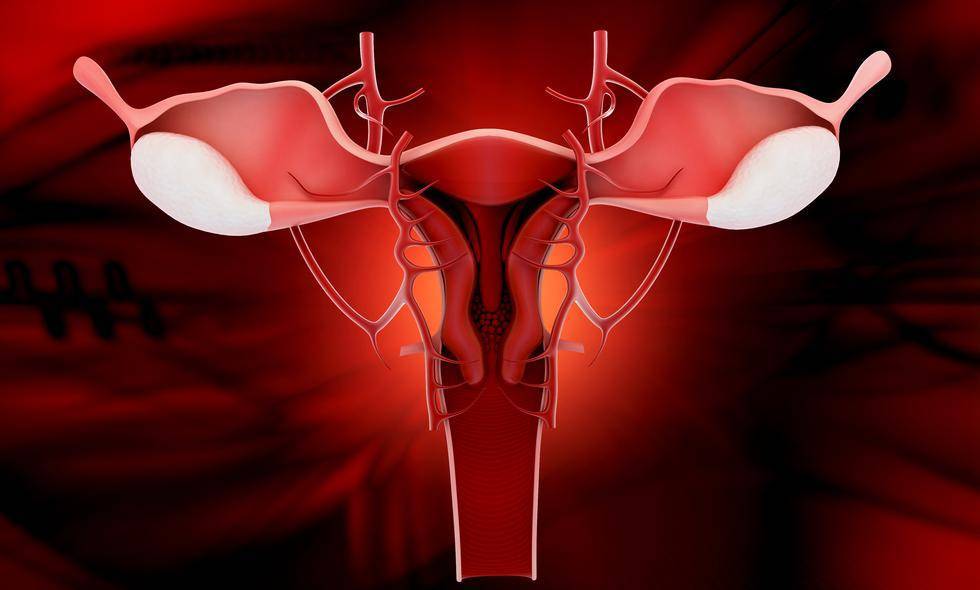
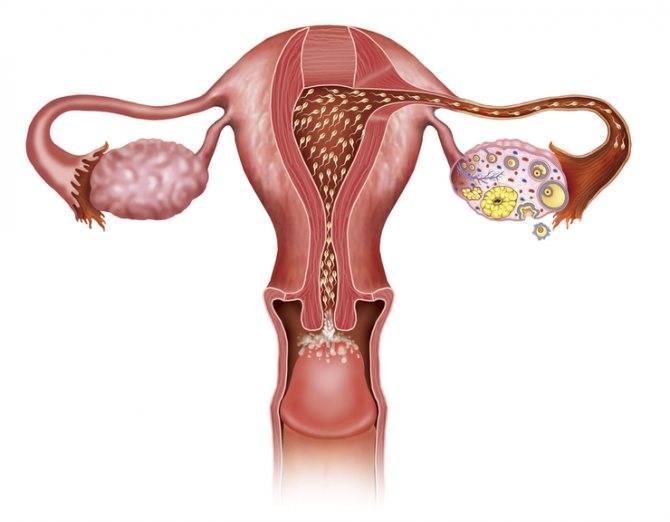
Следующий этап процедуры ЭКО начиняется на второй день менструального цикла и длится от 12 до 14 дней. Суть его состоит в том, чтобы при помощи гормональной терапии простимулировать работу яичников для получения 8–10 ооцитов, способных к оплодотворению. Именно такого количества будет достаточно для успешного проведения ЭКО.
Во время проведения гормональной терапии каждые четыре дня в обязательном порядке проводится УЗИ органов малого таза, в соответствии с результатами которого доктор может скорректировать дозировку препаратов.
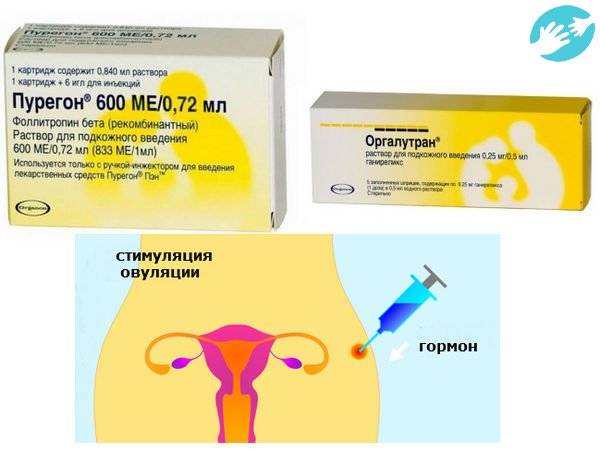
Для проведения процедуры классического ЭКО может использоваться фолликулостимулирующий гормон гипофиза ФСГ, ионический гонадотропин и аналоги гонадолиберина. Врач назначает схему лечения в зависимости от протокола, который будет выбран для проведения ЭКО.
Международным научным сообществом одобрены разные протоколы стимуляции овуляции:
- Супердлинный — он длится 2–3 месяца;
- Ультракороткий — длится до 10 дней и предполагает высокие дозировки гормонов Обычно этот протокол назначается при таких диагнозах, как недостаточный фолликулярный резерв и низкий уровень гормона АМГ;
- Протокол ЭКО в естественном цикле — в этом случае не проводится гормональная стимуляция, и для оплодотворения берется одна яйцеклетка, которая созрела в естественном менструальном цикле;
- Протокол ЭКО с минимальной стимуляцией — для стимуляции используются небольшие дозы гормональных препаратов.
Чаще всего применяется короткий протокол, поскольку у женщины, нуждающиеся в экстракорпоральном оплодотворении, имеются серьезные проблемы с яичниками. В любом случае врач выберет для ЭКО наиболее безопасный для здоровья протокол. Очень часто вначале используют протокол ЭКО в естественном цикле, чтобы избежать гормональной нагрузки на организм, и только если этот метод не принесет результатов, назначается гормональная стимуляция.
Возможные побочные эффекты
Гинекологи-репродуктологи «Линии жизни» стимулируют яичники пациенток щадящими и эффективными лекарствами. У большинства будущих мам стимуляция не вызывает сколько-нибудь заметных неприятных ощущений. Однако из-за воздействия гормональных препаратов во время процедуры возможны побочные эффекты:
- сниженный эмоциональный фон;
- болезненные ощущения в пояснице и зоне яичников;
- головная боль;
- проблемы со сном;
- вздутие живота;
- потливость, приливы.
Самым грозным из возможных осложнений считается синдром гиперстимуляции яичников (СГЯ). Он отмечается крайне редко. К тому же, хороший врач не пропустит признаков СГЯ и вовремя примет нужные меры.
Процедура ЭКО: общие положения
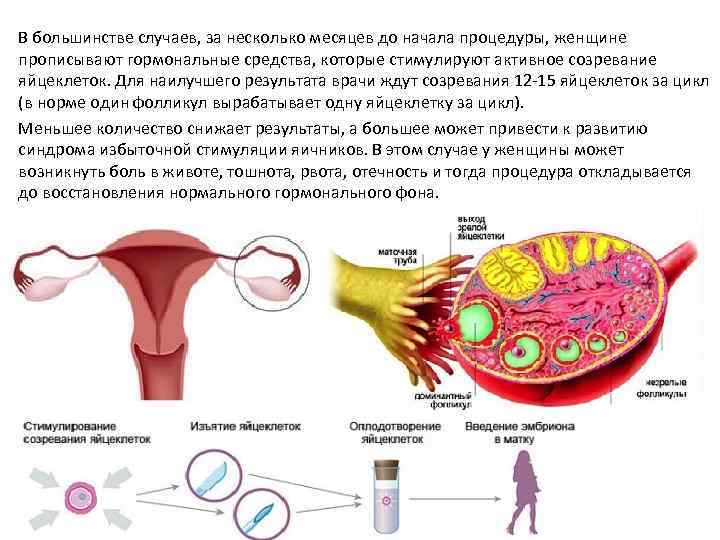
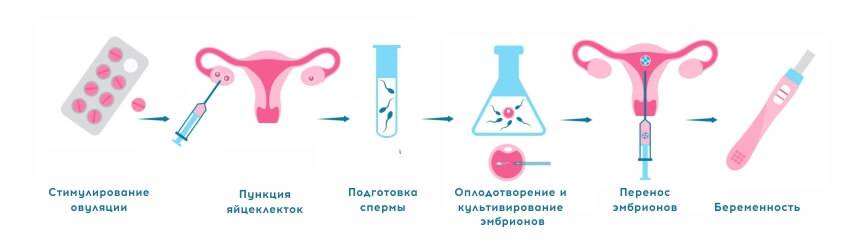
В зависимости от протокола, экстракорпоральное оплодотворение может включать различные процедуры, но общая схема состоит из нескольких стадий:
- Подготовка. На этом этапе пациентка консультируется с врачом-репродуктологом и проходит ряд диагностических обследований. По их результатам и данным медицинской карты женщины он назначает подходящий протокол ЭКО.
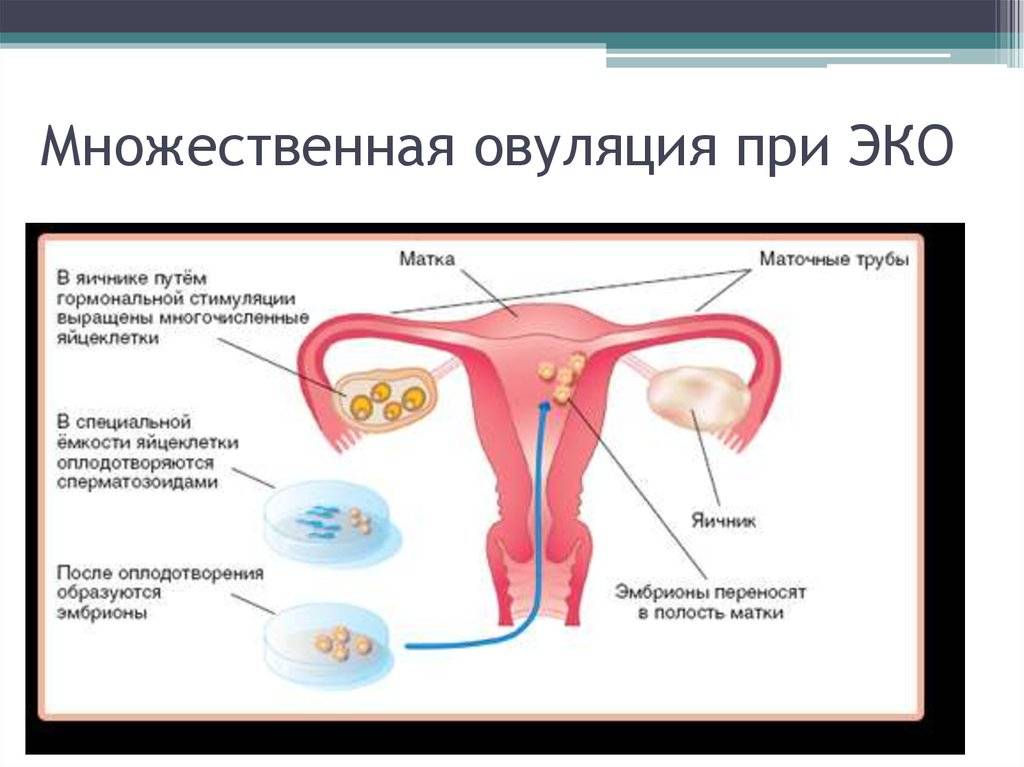
- Стимуляция яичников. Если женщина не проходит ЭКО в естественном цикле, ей назначается курс гормональных инъекций для ускоренного роста фолликулов. Это позволяет увеличить число яйцеклеток, образуемых в ее организме за один менструальный цикл, и тем самым получить больше генетического материала для оплодотворения.
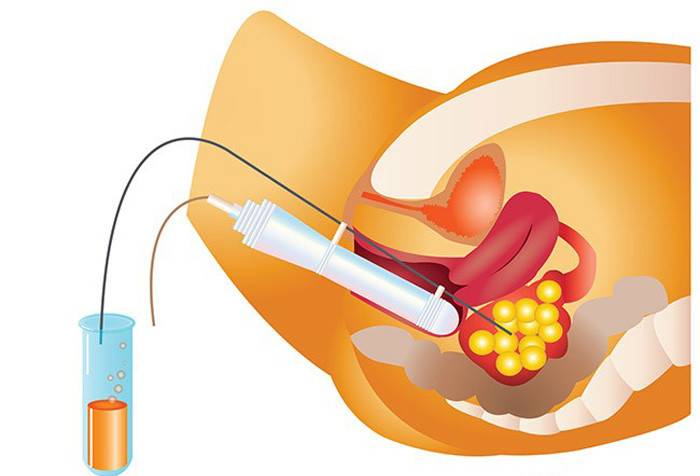
- Пункция яичников и оплодотворение. Для получения ооцитов врач через влагалище прокалывает длинной иглой стенку матки и каждый из созревших фолликулов, извлекая их содержимое. Яйцеклетки передаются в лабораторию, где из них отбираются наиболее жизнеспособные и помещаются в инкубатор. Там они смешиваются с подготовленной спермой, в результате чего происходит оплодотворение.
- Перенос эмбрионов. Оплодотворенные яйцеклетки в течение 3-6 дней культивируются в инкубаторе. Как правило, перенос осуществляется по достижении эмбрионами стадии бластоцисты, которая облегчает их имплантацию в матку. Зародыши с помощью катетера переносятся в маточную полость, после чего пациентке назначается курс поддерживающей гормональной терапии и периодические обследования для установления факта беременности.
Параллельно с культивацией эмбрионов к имплантации подготавливают и эндометрий матки. Он должен достичь определенной стадии развития, при которой закрепление плодного яйца наиболее вероятно. Для этого используются гормональные препараты на основе хорионического гонадотропина человека (ХГЧ) – гормона, ответственного за адаптацию репродуктивной системы женщины к беременности. Воспаления, гиперплазия, атрофия и другие патологии эндометрия существенно снижают вероятность успешного переноса. Поэтому при наличии таких заболеваний сначала проводится соответствующий курс лечения – только после него врач-репродуктолог проводит подсадку эмбрионов.
Для оценки качества генетического материала и шансов на успешную имплантацию проводится преимплантационная генетическая диагностика. Для ПГД из эмбриона извлекаются бластомеры, образующиеся при дроблении оплодотворенной зиготы, частицы оболочки и клетки-спутники, образующиеся вскоре после начала деления. Генетический скрининг назначается по следующим показаниям:
- более 2 неудачных попыток экстракорпорального оплодотворения;
- самопроизвольные аборты и замершие беременности в анамнезе;
- возраст матери от 35 лет, отца – от 42 лет и старше;
- низкие показатели спермограммы и тяжелые нарушения сперматогенеза у партнера;
- генетические патологии у одного или обоих родителей, их ближайших родственников.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
На практике преимплантационная генетическая диагностика рекомендуется всем женщинам и их половым партнерам, проходящим ЭКО. Эта диагностическая процедура позволяет выявить возможные врожденные нарушения эмбриона, снизить вероятность самопроизвольного аборта и других осложнений беременности.
Показания для ЭКО с собственными витрифицированными яйцеклетками
Бывает, что у женщины или пары остаются неиспользованные качественные яйцеклетки после протокола ЭКО. Их витрификация может существенно упростить ход следующей программы. Что касается показаний к заморозке ооцитов для использования их в будущем, то к ним относятся:
- предстоящее лечение онкологического заболевания, которое с высокой вероятностью приведет к снижению или полному угасанию репродуктивной функции;
- предстоящие операции на репродуктивных органах – они тоже способны вызвать снижение овариального резерва;
- перспектива использования донорской спермы для достижения беременности;
- откладывание материнства на возраст 35+ – возрастное снижение овариального резерва может существенно затруднить в такой ситуации выполнение репродуктивных планов, сохранение яйцеклеткой становится своеобразной страховкой.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
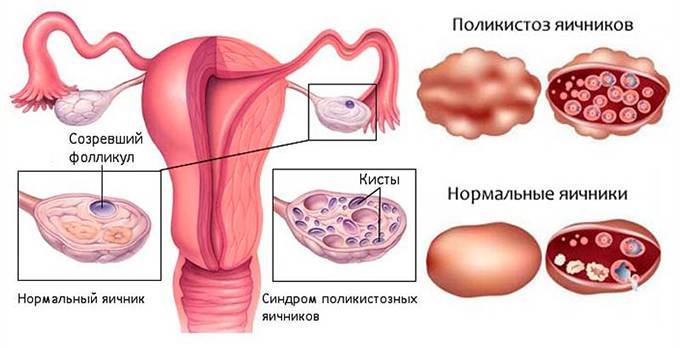
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
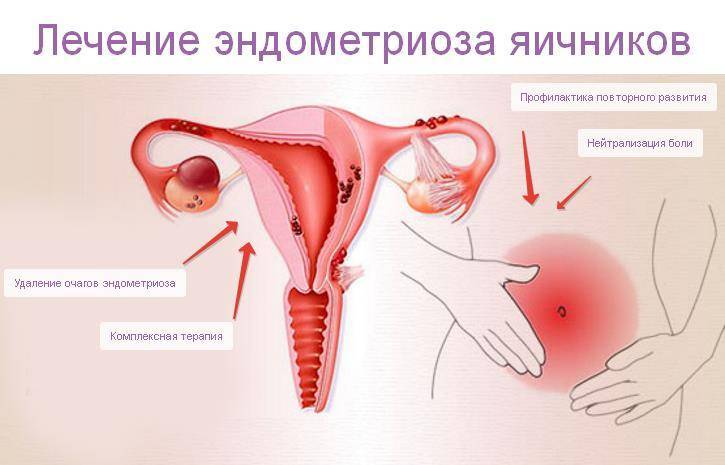
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Осложнения стимуляции
Прием гормональных средств сопряжен с крупным риском для общего здоровья женщины
Поэтому очень важно изначально подобрать правильную дозировку и определить срок приема. Обычно врачи отслеживают три возможные патологии:
- гиперстимуляция яичников — наиболее распространенная проблема. Проявляется вздутием живота, уменьшением объема мочи, болью в области яичников;
- многоплодная беременность. Врачи стараются максимально снизить риск возникновения многоплодной беременности, так как это дает огромную нагрузку на репродуктивную систему. Но для повышения шансов беременности в матку подсаживают сразу несколько эмбрионов, поэтому бывают случаи, когда приживаются сразу несколько;
- внематочная беременность. Такое осложнение появляется очень редко при ЭКО. Проявляется такая проблема головокружением, болью в животе, слабостью. В этом случае необходимо немедленно обратиться к врачу.
ЭКО помогает забеременеть даже с диагнозом бесплодие, поэтому главное — не отчаиваться, если не все получается с первого раза. Правильный подход к стимуляции обязательно даст свои результаты.
Видео: бесплодие — не приговор
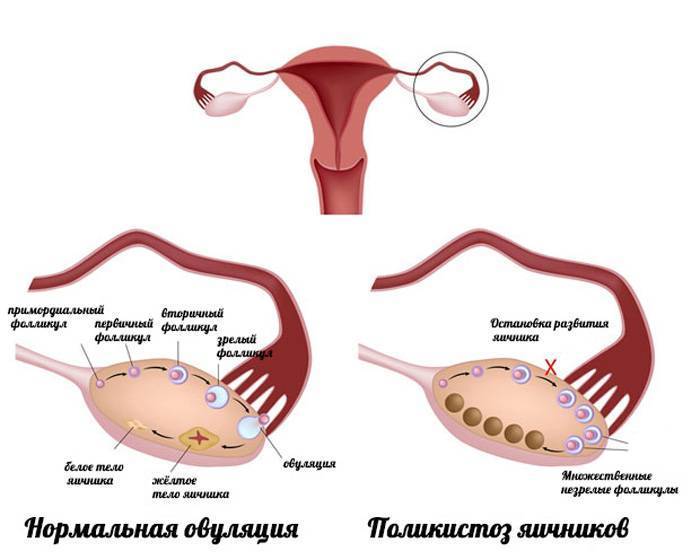
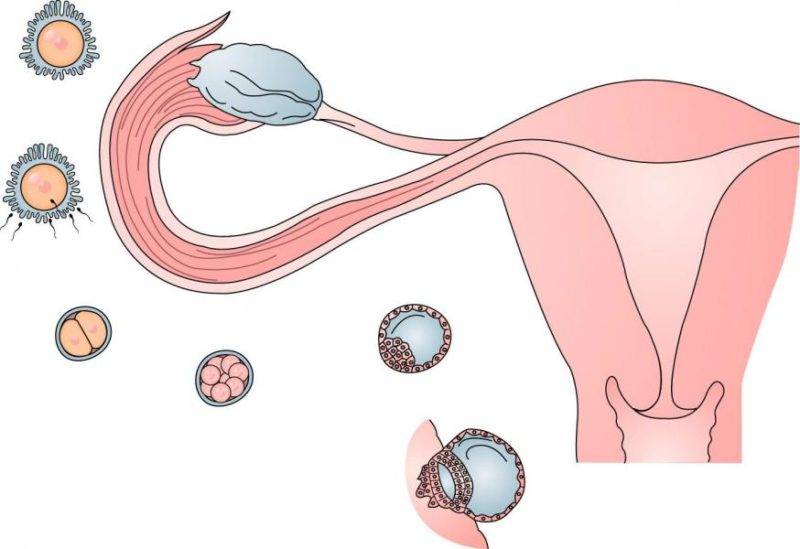
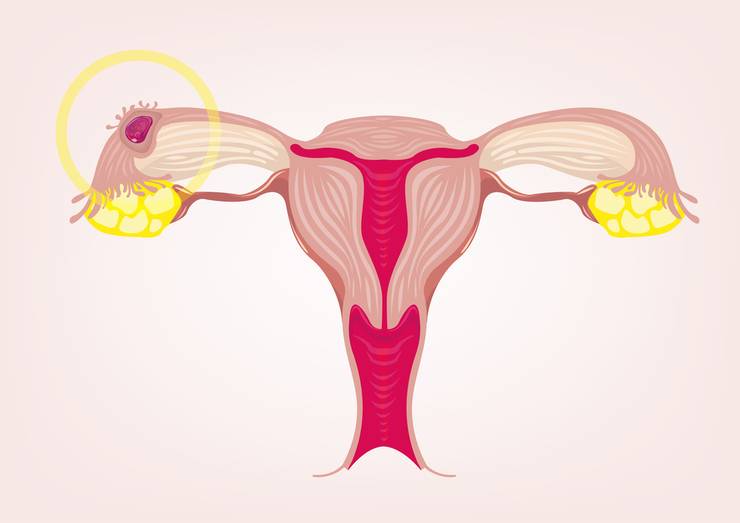
Овуляция у женщины
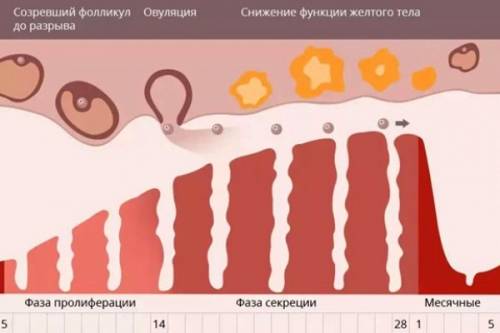
Процесс овуляции управляется гипоталамусом путём регуляции (посредством гонадотропин-рилизинг гормона) выделения гормонов, секретируемых передней долей гипофиза: ЛГ и ФСГ. В фолликулярной (предовуляторной) фазе менструального цикла фолликул яичника претерпевает ряд трансформаций под воздействием ФСГ. При достижении фолликулом определённого размера и функциональной активности, под влиянием выделяемых фолликулом эстрогенов формируется овуляторный пик ЛГ, который запускает «созревание» яйцеклетки (первое деление мейоза). После созревания в фолликуле формируется разрыв, через который яйцеклетка покидает фолликул. Между овуляторным пиком ЛГ и овуляцией проходит около 36 — 48 часов. В течение постовуляторной фазы (фазы жёлтого тела) яйцеклетка обычно перемещается по фаллопиевой трубе в направлении матки. Если произошло оплодотворение яйцеклетки, то на 3-4 день эмбрион попадает в полость матки и происходит процесс имплантации. Если оплодотворение не произошло, яйцеклетка погибает в фаллопиевой трубе в течение 24 часов.
У женщины несколько дней до и после момента овуляции представляют собой фертильную фазу. В среднем, овуляция наступает на четырнадцатый день менструального цикла (при 28-дневном цикле). Однако, отклонение от среднего наблюдается часто и в определенной степени является нормальным.
Продолжительность менструального цикла сама по себе не является надёжным источником информации о дне наступления овуляции. Хотя обычно при более коротком цикле овуляция наступает раньше, а при более продолжительном — позже, продолжительность фазы жёлтого тела у разных женщин может различаться на неделю и более.
График базальной температуры отражает температурный эффект прогестерона и косвенно (но достаточно точно) позволяет определить факт и день наступления овуляции. У Вас нет овуляции? НАЖМИТЕ ЗДЕСЬ!
Овуляторный синдром
Овуляторный синдром — это комплекс симптомов во время выхода яйцеклетки из фолликула (овуляции), главным образом болезненные ощущения в области живота, подвздошных или гипогастральных областях.
Боль может быть длительной или краткосрочной, тянущей или колющей, но в большинстве случаев в нижних отделах живота, с той стороны, где произошла овуляция. При болях в правой стороне живота следует исключить возможность аппендицита.
Причины боли во время овуляции пока не установлены, однако предполагается, что боль обусловлена разрывом стенки фолликула, а также истечением крови в малый таз, которая является сильным раздражителем брюшинного покрова. У некоторых женщин этот процесс может быть довольно болезненным, например, при наличии спаек в малом тазу или при повышенной чувствительности к боли. Предполагается так же, что овуляторный синдром является следствием хронического оофорита. ЗАПИСАТЬСЯ НА ПРИЕМ К ГИНЕКОЛОГУ-ЭНДОКРИНОЛОГУ
Другой характерный признак овуляторного синдрома — мажущие кровянистые выделения в течение 2-3 дней после овуляции. Это связано с тем, что созревший фолликул после разрыва перестает вырабатывать гормоны в достаточном количестве, а сформировавшееся на его месте жёлтое тело ещё не включилось в работу в полную силу. В результате падения уровня эстрадиола происходит небольшая отслойка эндометрия, проявляющаяся скудными кровянистыми выделениями.
Таким образом, женщины, принимающие гормональные контрацептивы, избавлены от овуляторного синдрома (по крайней мере, теоретически).
Менструальный цикл
Изменения во время цикла:А Созревание фолликулаВ Изменение уровня гормонов:1 -Фолликулостимулирующий гормон2 — Эстрогены3 — Лютеинизирующий гормон4 — Прогестерон
Менструа́льный цикл — от лат. menstruus («лунный цикл», ежемесячный) — периодические изменения в организме женщины репродуктивного возраста, направленные на возможность зачатия.
Особенности ЭКО с собственными замороженными яйцеклетками
Основа основ репродуктивной функции женщины – овариальный резерв. Именно в нем заключен потенциал к материнству. К сожалению, с возрастом резерв яичников неизбежно снижается. Кроме того, количество и качество яйцеклеток могут ухудшиться раньше времени под воздействием различных неблагоприятных факторов.
Чтобы сохранить фертильность, невзирая на обстоятельства, можно заморозить яйцеклетки, «положить» их в криобанк, а когда придет время, использовать для наступления беременности в программе ЭКО. Витрификация обеспечивает очень высокий процент сохранности генетического материала – после размораживания до 98% замороженных репродуктивных клеток сохраняют свой потенциал к оплодотворению.
Главная особенность ЭКО с собственными витрифицированными яйцеклетками состоит в том, что классическая программа разбивается на две части, между которыми может проходить много месяцев и даже несколько лет.
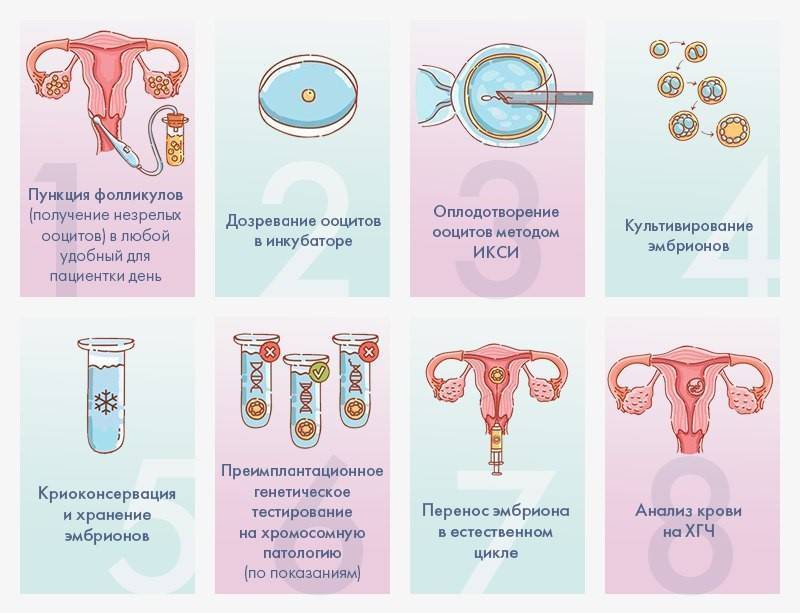
- Первая часть – это стимуляция яичников, забор яйцеклеток с помощью пункции фолликулов и витрификация полученного биоматериала с помещением на хранение в криобанк.
- Вторая часть – разморозка ооцитов, их оплодотворение спермой партнера или донора, культивирование эмбрионов и перенос лучшего в полость матки пациентки.
О том, как проходит первая часть от стимуляции яичников до помещения клеток в криохранилище, можно прочитать здесь >>>
После разморозки яйцеклеток и их оценки программа проводится по стандартной для ЭКО схеме.
- Оплодотворение размороженных ооцитов подготовленной спермой партнера или донора. По необходимости – с процедурой ИКСИ.
- Культивирование эмбрионов в лаборатории до 5-6 дней.
- Отбор наиболее перспективного эмбриона и его перенос в полость матки пациентки.
- Через две недели – проведение анализа на бета-ХГЧ для определения беременности.
Успех программы сильно зависит от качества яйцеклеток на момент криоконсервации. Если витрификации подверглись молодые и здоровые половые гаметы, шансы на наступление беременности очень хорошие. Время, проведенное в криохранилище, не отражается на результативности ЭКО.
Естественная овуляция
Это ничем не стимулированная, обычная физиологическая овуляция женщины, которая может быть использована для ЭКО. Во время такой овуляции созревает одна (реже несколько) полноценная здоровая яйцеклетка, которая может быть оплодотворена искусственным путем.
ЭКО в условиях естественного цикла показано:
- парам, у которых причиной бесплодия является мужской фактор, а женщина при этом обладает большим овариальным резервом;
- женщинам, у которых при стандартном ЭКО по какой-то причине не имплантировались эмбрионы;
- женщинам, которые имеет противопоказания к стимуляции яичников (перенесенные и оперированые онкозаболевания, нарушения свертываемости крови, тяжелые заболевания печени, почек);
- женщинам, у которых наблюдается плохой ответ на гормональную стимуляция («слабые» яичники), когда даже при максимально допустимых дозах стимуляторов овуляции удается получить 1—3 яйцеклетки.
Способы преодоления бесплодия
Успехи медицины в XX и XXI веках, понимание процессов оогенеза и эмбриогенеза, достижения генетики обусловили появление вспомогательных репродуктивных технологий. Современное лечение бесплодия помогает даже в тех случаях, когда классические методики оказывались бессильны. Особенностью ВРТ (вспомогательной репродуктивной технологии) является осуществление отдельных или всех этапов зачатия вне организма женщины.

Искусственная инсеминация. Эта технология, по сути, заменяет собой традиционный половой акт и заключается во введении предварительно подготовленной спермы в маточную полость через катетер. Само оплодотворение и дальнейшее развитие ребенка происходят естественным образом. Искусственная инсеминация используется в тех случаях, когда невозможен естественный доступ спермы в матку – например, при мужской эректильной дисфункции или импотенции, аномальном строении влагалища или цервикального канала.
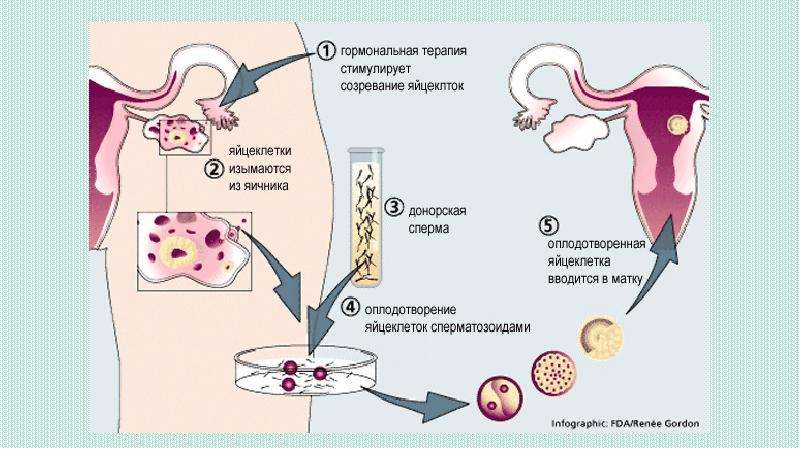
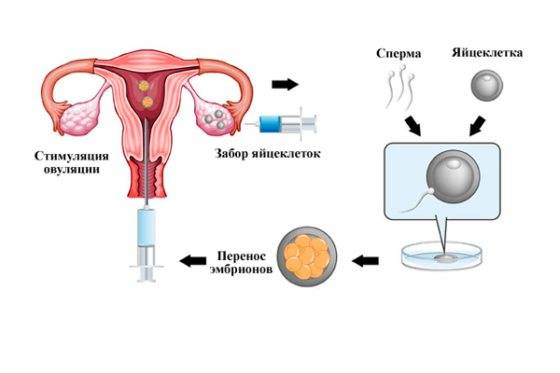
Экстракорпоральное оплодотворение (ЭКО). Это более сложная методика, заключающаяся в зачатии эмбриона вне организма женщины. Она проводится в несколько этапов:
- Стимуляция яичников – с помощью гормональных инъекций увеличивается количество продуцируемых женским организмом яйцеклеток за 1 менструальный период;
- Пункция фолликулов – созревшие яйцеклетки извлекаются из яичных мешков с помощью иглы, вводимой через влагалище;
- Оплодотворение – извлеченные и отобранные жизнеспособные яйцеклетки помещаются в инкубатор и смешиваются со спермой полового партнера или донора, где и происходит зачатие;
- Культивация и перенос эмбрионов – оплодотворенные яйцеклетки (зиготы) в течение 5-6 дней развиваются до стадии начального дробления или бластоцисты, после чего переносятся в матку пациентки для имплантации.
Экстракорпоральное оплодотворение проводится по различным протоколам лечения бесплодия, в зависимости от репродуктивной способности пациентки, ее возраста, наличия различных заболеваний и противопоказаний. Например, при ЭКО в естественном цикле полностью или почти полностью отсутствует стимуляция яичников – такую программу используют в тех случаях, когда женщине противопоказан прием гормонов. Существуют протоколы, предусматривающие усиленный или продолжительный гормональный курс.
Неоценимую помощь в лечении бесплодия оказывают дополнительные технологии, направленные на повышение вероятности зачатия:
- ИКСИ. Представляет собой принудительную имплантацию сперматозоида в яйцеклетку с помощью микроиглы. ИКСИ применяется в тех случаях, когда затруднен процесс слияния половых клеток – например, из-за недостаточной подвижности мужских гамет или слишком толстой оболочки ооцита.
- Использование донорского биоматериала. Эта вспомогательная репродуктивная технология заключается в использовании при ЭКО чужих ооцитов, сперматозоидов или эмбрионов. Донорство применяется в тех случаях, когда один из потенциальных родителей или они оба не способны сами синтезировать жизнеспособные половые клетки. Также донорский биоматериал применяется для оплодотворения одиноких пациенток или женщин, находящихся в гомосексуальных отношениях.
- Суррогатное материнство. В этом случае эмбрион, зачатый с помощью генетического материала пациентки, подсаживается другой женщине. Суррогатное материнство используется тогда, когда генетическая мать не может по медицинским или немедицинским причинам самостоятельно выносить и родить ребенка.
- Криоконсервация. Эта репродуктивная технология направлена на сохранение биоматериала для использования в последующих попытках ЭКО или в программе отложенного материнства. Ооциты, сперма или эмбрионы подвергаются сверхбыстрой заморозке до температуры в 196°С с использованием криопротекторов и хранятся в криобанке неограниченное время.

Важно понимать, что ВРТ (вспомогательные репродуктивные технологии) не лечат бесплодие как таковое – они позволяют обойти патологию, заменить нарушенные репродуктивные функции. Например, искусственная инсеминация не устраняет мужскую импотенцию или аномальное строение влагалища
Однако, она заменяет собой естественный половой акт, тем самым преодолевая эти ограничения. Выбор той или иной ВРТ зависит от конкретной причины патологии, возраста пациентки и ее партнера, результатов их обследования и других факторов. В каждом случае врач индивидуально подбирает подходящий курс лечения бесплодия.
Необходимость планирования
Планирование беременности необходимо каждой паре, ответственно подходящей к вопросу о пополнении семьи. Однако особенного внимания заслуживают женщины, которые имеют:
- хронические эндокринные и другие заболевания;
- хронические воспалительные процессы (они выступают очагом инфекции);
- аборты, выкидыши, травматичные роды, невынашиваемость в анамнезе;
- оперативные гинекологические вмешательства, проведенные ранее.
Оба партнера, имеющих заболевания органов репродуктивной системы, должны пройти тщательное обследование.
Только на стадии планирования можно внести необходимые коррективы в состояние здоровья: повлиять на качество эякулята мужчины, устранить хронические очаги инфекций, подготовить репродуктивные и другие внутренние органы к будущим нагрузкам, скорректировать образ жизни таким образом, чтобы минимизировать вероятность осложнений.
Предварительное обследование требуется даже здоровым партнерам: важно убедиться в отсутствии препятствий к здоровой беременности. Многие заболевания протекают без симптомов и не влияют на самочувствие будущих родителей
Однако они выступают фактором риска для развития патологий плода. Например, вирусные и инфекционные заболевания — распространенная причина пороков развития. Нехватка витаминов и минералов — один из факторов низкого веса малыша при рождении и пр.
Также некоторые патологии существенно осложняют течение беременности и приводят к высоким рискам токсикоза, гестоза, варикозного расширения вен нижних конечностей, чрезмерному набору веса и т.д. Даже незначительные сбои в работе органов и систем в условиях повышенной нагрузки могут привести к повышению тонуса матки, изменениям артериального давления, головным болям и другим трудностям.
Что дает планирование беременности?
Услуги планирования беременности в медицинском центре «Линия жизни» основаны на комплексной диагностике состояния здоровья обоих родителей. Общее обследование при планировании беременности включает консультации узкопрофильных специалистов и проведение обширного спектра лабораторных анализов.
Консультации специалистов на этапе планирования предполагают посещение следующих врачей:
- консультациягинеколога— необходима для будущей мамы и как минимум предполагает классический гинекологический осмотр и проведение кольпоскопии с целью исключения или обнаружения воспалительных и дегенеративных заболеваний половой системы женщины, а также новообразований шейки и матки;
- консультацияуролога— включает тщательный опрос и осмотр пациента, с дальнейшим прохождением лабораторной диагностики на инфекции и исследование качества семенной жидкости;
- консультациятерапевта— необходима для обоих будущих родителей, с целью выявления скрытых хронических патологий, которые впоследствии могут оказать влияние на течение беременности и состояние здоровья ребенка;
- консультацииэндокринолога и репродуктолога— необходимы в тех случаях, когда пара испытывает затруднения в процессе зачатия ребенка, диагностировано бесплодие одного из партнеров;
- консультациягенетика— посещение генетика и прохождение генетического исследования важнейший этап планирования, направленный на исключение риска рождения ребенка с врожденными генетическими заболеваниями. Особенно важен этот этап планирования, в тех случаях, когда в семье одного из родителей были случаи рождения детей с отклонениями умственного и физического развития, а также когда возраст одного или обоих партнеров превышает 35 лет.
Каждый специалист в рамках обследования при планировании беременности назначает определенные исследования и сдачу анализов. Так, обоим родителям предлагается сдать кровь для проведения общего, клинического и биохимического анализа, коагулограммы и определения группы и резус-фактора. При наличии проблем с зачатием эндокринолог может дополнительно назначить исследование крови на гормоны. Также проводится общий анализ мочи обоих родителей. Отдельного внимания при планировании беременности заслуживает комплекс исследований соскобов с половых органов обоих партнеров для ПЦР-исследования на инфекции, передающиеся половым путем и скрининга TORCH-инфекции.
Стимулированная овуляция
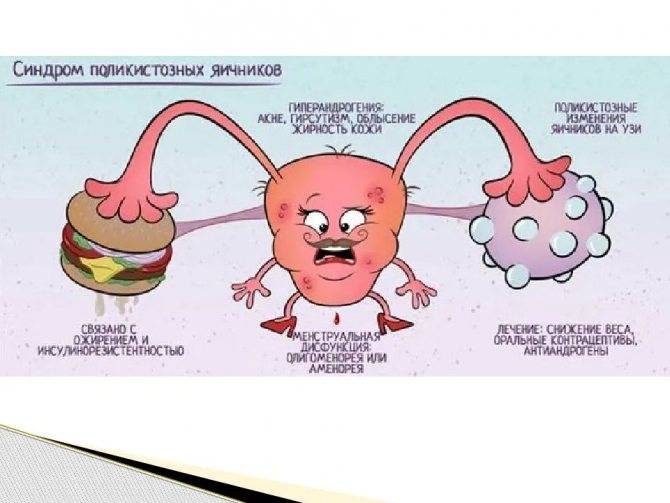
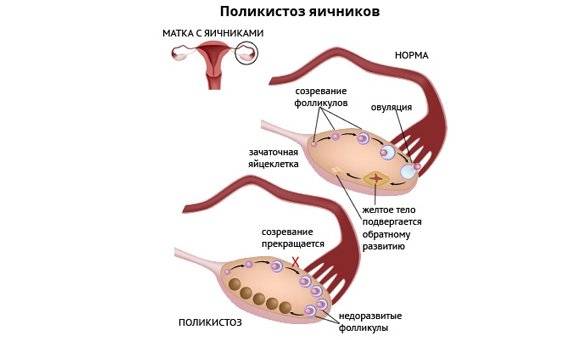
Это медикаментозная стимуляция овуляции, при которой женщине назначают гормоны. Данная процедура рекомендована женщинам со стабильным менструальным циклом, проходимыми маточными трубами, но у которых отсутствует овуляция по причине эндокринного фактора.
Ановуляторное бесплодие может быть обусловлено нарушением работы гипоталамо-гипофизарной системы или яичниковой недостаточностью. В зависимости от проблемы женщине вводят разные индукторы овуляции – прямые, непрямые.
Вероятность забеременеть при стимулированной овуляции увеличивается за счет роста числа овуляторных циклов. Стимуляция овуляции эффективна на протяжении 6 циклов, если на протяжении этого периода беременность не наступила, рекомендуется провести более тщательную диагностику на выявление других причин бесплодия.