SQLITE NOT INSTALLED
Признаки и симптомы токсоплазмоза
У взрослых людей, заразившихся токсоплазмой, признаки болезни часто отсутствуют. Сложное течение заболевания наблюдается главным образом у больных раком, СПИДом, ослабивших иммунитет постоянным приемом лекарственных препаратов, а также у маленьких детей.
Иногда могут присутствовать симптомы, рассмотренные ниже. Обнаружив у себя хотя бы один из признаков, нужно немедленно сдать анализ на токсоплазмоз.
- Самое распространенное проявление токсоплазмоза – увеличение лимфатических узлов. Они могут прощупываться в зоне подмышек в виде плотных округлых образований. Могут увеличиться и другие лимфатические узлы — паховые, подчелюстные, шейные.
- Боли в мышцах, хроническая слабость.
- Рост температуры тела, она может подняться до 39 градусов.
- Увеличение селезенки или печени, о котором говорит ощущение в правом боку тупой боли или распирание органа.
Другие заболевания из группы Беременность, роды и послеродовой период:
| Акушерский перитонит в послеродовой период |
| Анемия беременных |
| Аутоиммунный тиреоидит при беременности |
| Быстрые и стремительные роды |
| Ведение беременности и родов при наличии рубца на матке |
| Ветряная оспа и опоясывающий герпес у беременных |
| ВИЧ-инфекция у беременных |
| Внематочная беременность |
| Вторичная слабость родовой деятельности |
| Вторичный гиперкортицизм (болезнь Иценко-Кушинга) у беременных |
| Генитальный герпес у беременных |
| Гепатит D у беременных |
| Гепатит G у беременных |
| Гепатит А у беременных |
| Гепатит В у беременных |
| Гепатит Е у беременных |
| Гепатит С у беременных |
| Гипокортицизм у беременных |
| Гипотиреоз при беременности |
| Глубокий флеботромбоз при беременности |
| Дискоординация родовой деятельности (гипертоническая дисфункция, некоординированные схватки) |
| Дисфункция коры надпочечников (адреногенитальный синдром) и беременность |
| Злокачественные опухоли молочной железы при беременности |
| Инфекции, вызванные стрептококками группы А у беременных |
| Инфекции, вызванные стрептококками группы В у беременных |
| Йоддефицитные заболевания при беременности |
| Кандидоз у беременных |
| Кесарево сечение |
| Кефалогематома при родовой травме |
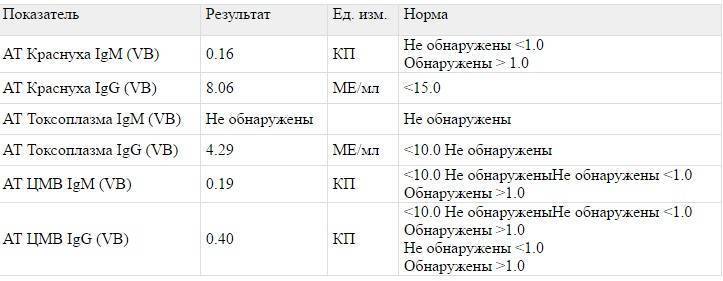
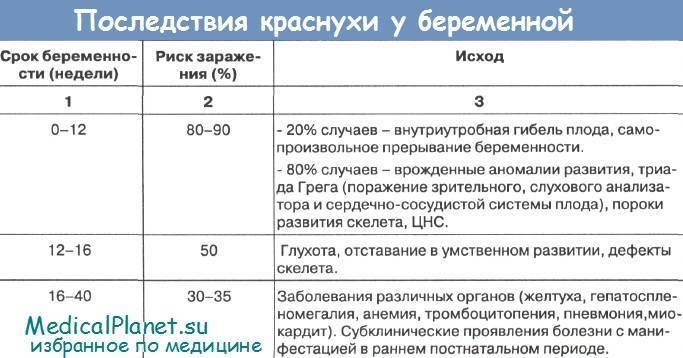
| Краснуха у беременных |
| Криминальный аборт |
| Кровоизлияние в мозг при родовой травме |
| Кровотечения в последовом и раннем послеродовом периодах |
| Лактационный мастит в послеродовый период |
| Лейкозы при беременности |
| Лимфогранулематоз при беременности |
| Меланома кожи при беременности |
| Микоплазменная инфекция у беременных |
| Миома матки при беременности |
| Невынашивание беременности |
| Неразвивающаяся беременность |
| Несостоявшийся выкидыш |
| Отек Квинке (fcedema Quincke) |
| Парвовирусная инфекция у беременных |
| Парез диафрагмы (синдром Кофферата) |
| Парез лицевого нерва при родах |
| Патологический прелиминарный период |
| Первичная слабость родовой деятельности |
| Первичный альдостеронизм при беременности |
| Первичный гиперкортицизм у беременных |
| Перелом костей при родовой травме |
| Перенашивание беременности. Запоздалые роды |
| Повреждение грудиноключично-сосцевидной мышцы при родовой травме |
| Послеродовой аднексит |
| Послеродовой параметрит |
| Послеродовой тиреоидит |
| Послеродовой эндометрит |
| Предлежание плаценты |
| Предлежание плаценты |
| Преждевременная отслойка нормально расположенной плаценты |
| Пузырный занос |
| Разрывы матки при беременности |
| Рак тела матки при беременности |
| Рак шейки матки при беременности |
| Рак щитовидной железы при беременности |
| Раневая инфекция в послеродовой период |
| Родовая травма внутренних органов |
| Родовая травма центральной нервной системы |
| Родовые травмы головы |
| Самопроизвольный аборт |
| Сахарный диабет при беременности |
| Сепсис в послеродовой период |
| Септический шок в послеродовой период |
| Синдром диссеминированного внутрисосудистого свертывания крови при беременности |
| Тазовые предлежания плода |
| Тиреотоксикоз беременных |
| Травма периферической нервной системы при родах |
| Травма спинного мозга в родах |
| Трихомоноз у беременных |
| Тромбофлебит поверхностных вен при беременности |
| Тромбофлебит вен матки, таза и яичников при беременности |
| Тромбофлебит правой яичниковой вены при беременности |
| Трофобластическая болезнь |
| Узкий таз |
| Узловой зоб при беременности |
| Урогенитальный хламидиоз у беременных |
| Феохромоцитома при беременность |
| Функционально (клинически) узкий таз |
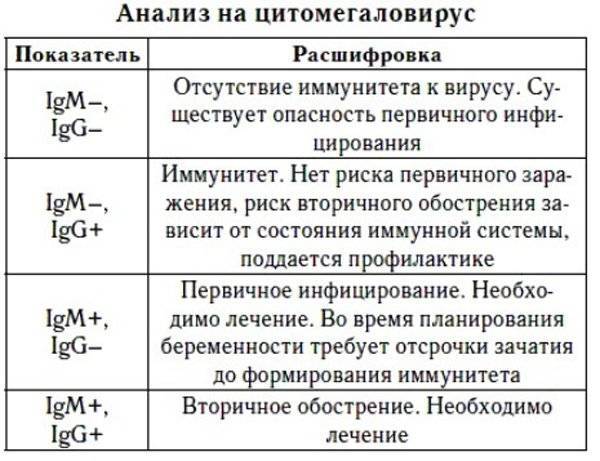
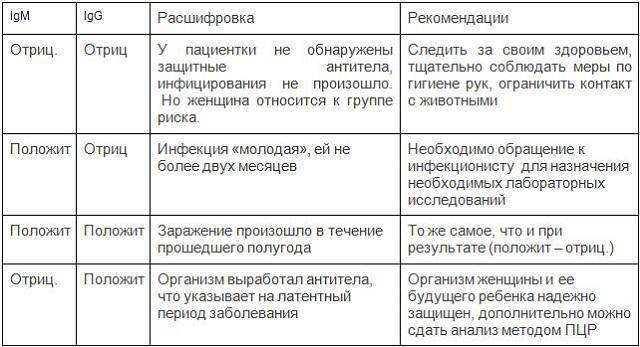
| Цитомегаловирусная инфекция у беременных |
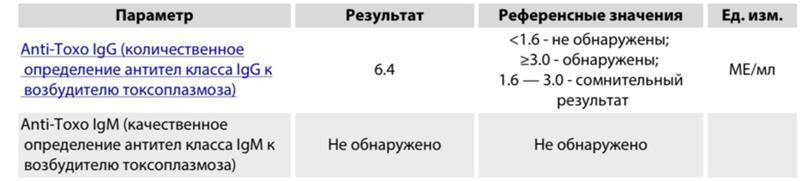
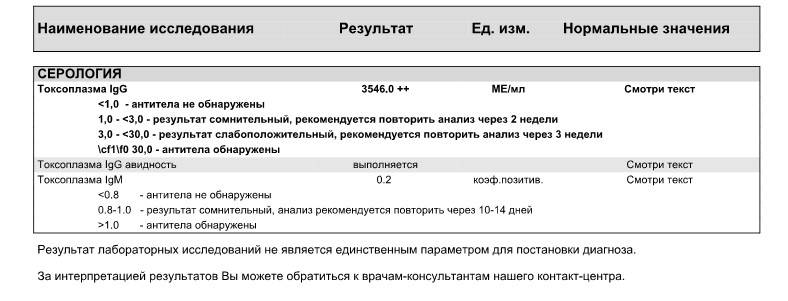
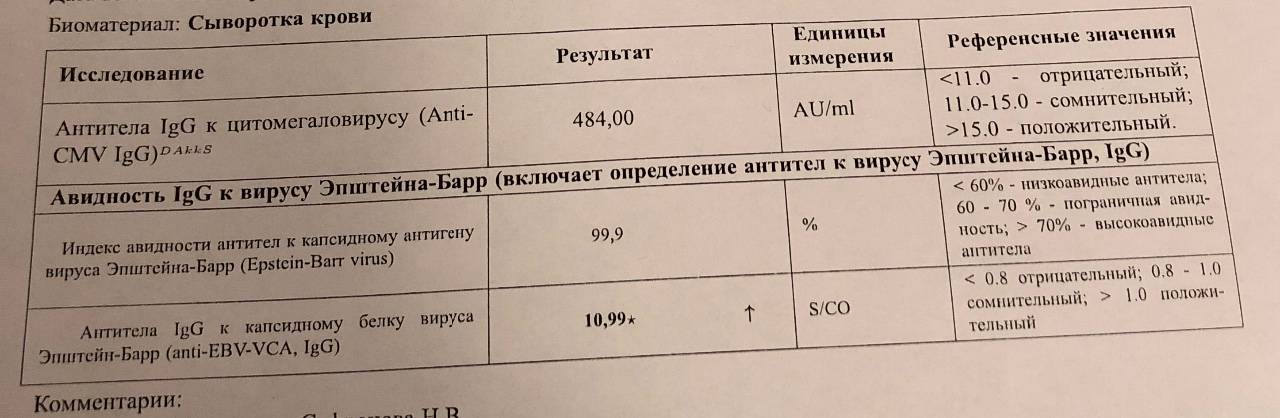
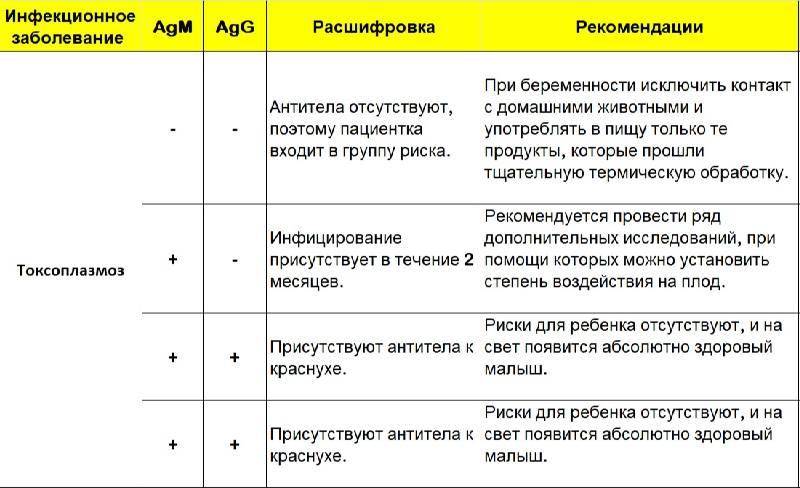
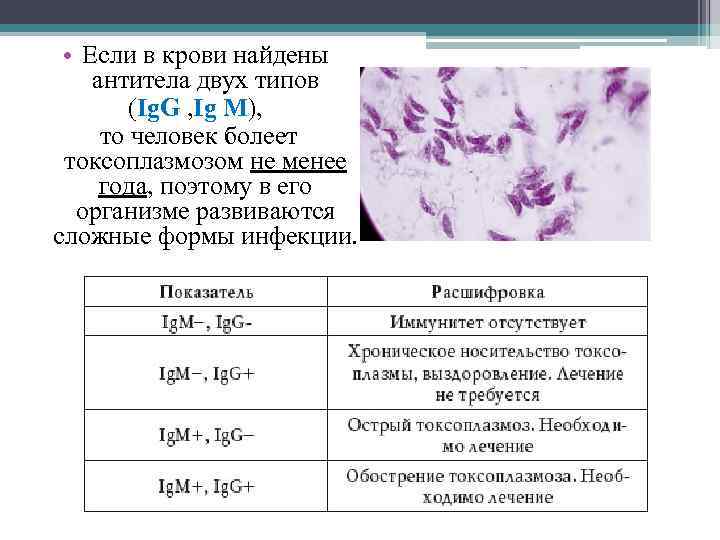
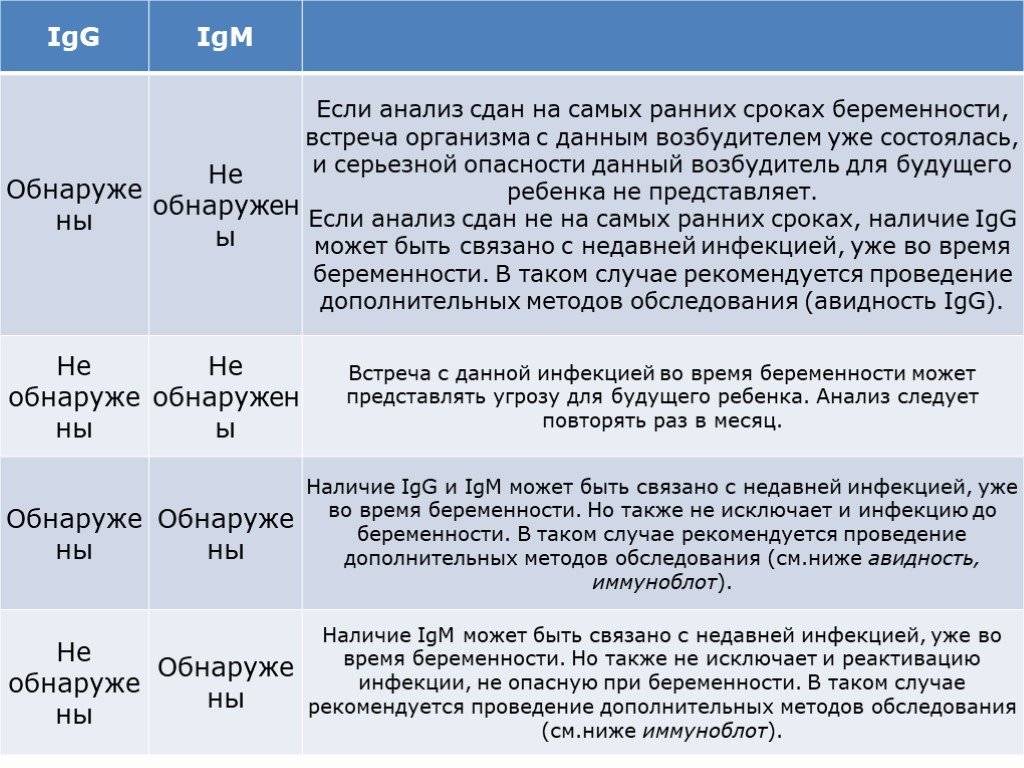
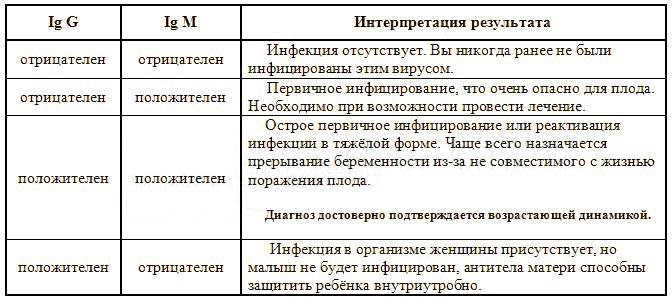
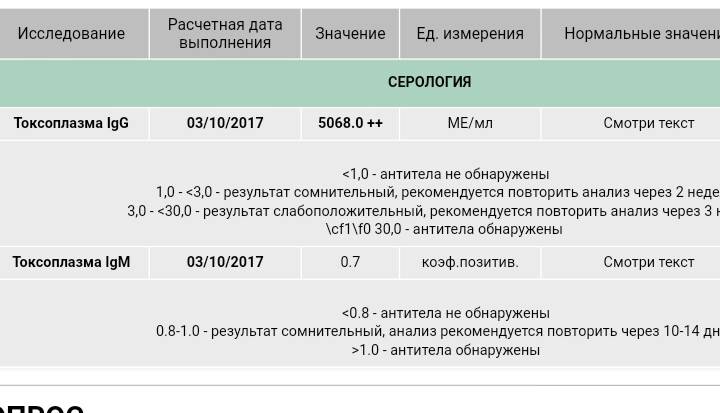
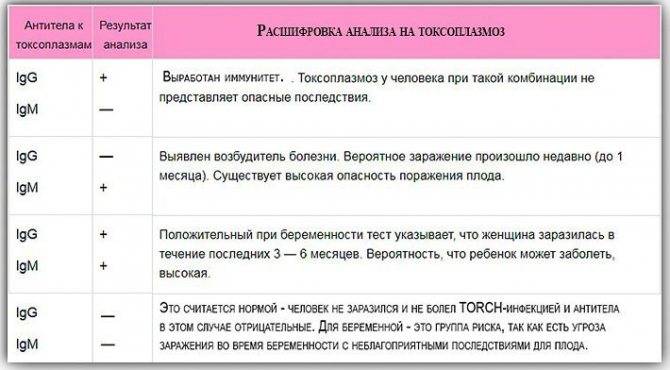
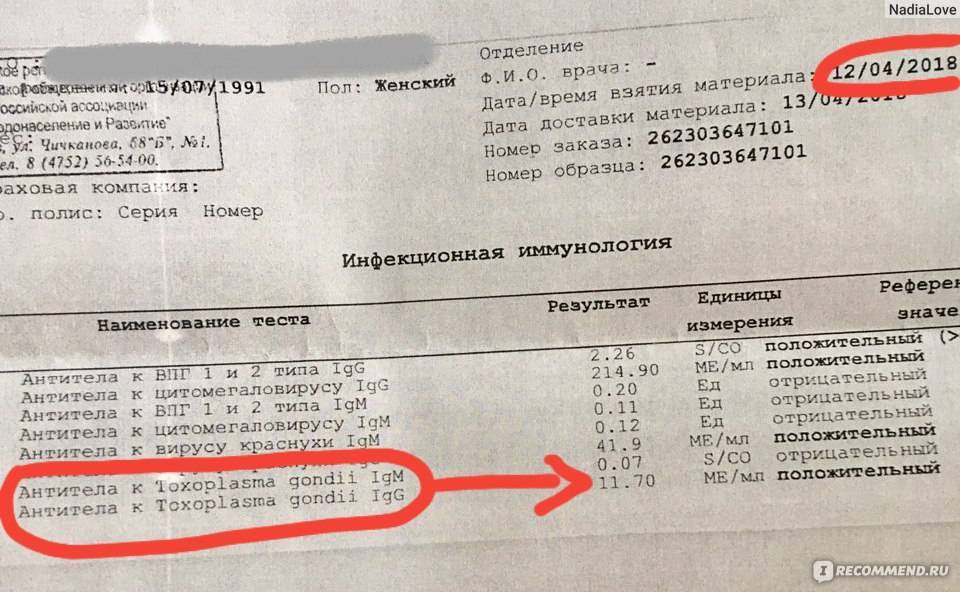
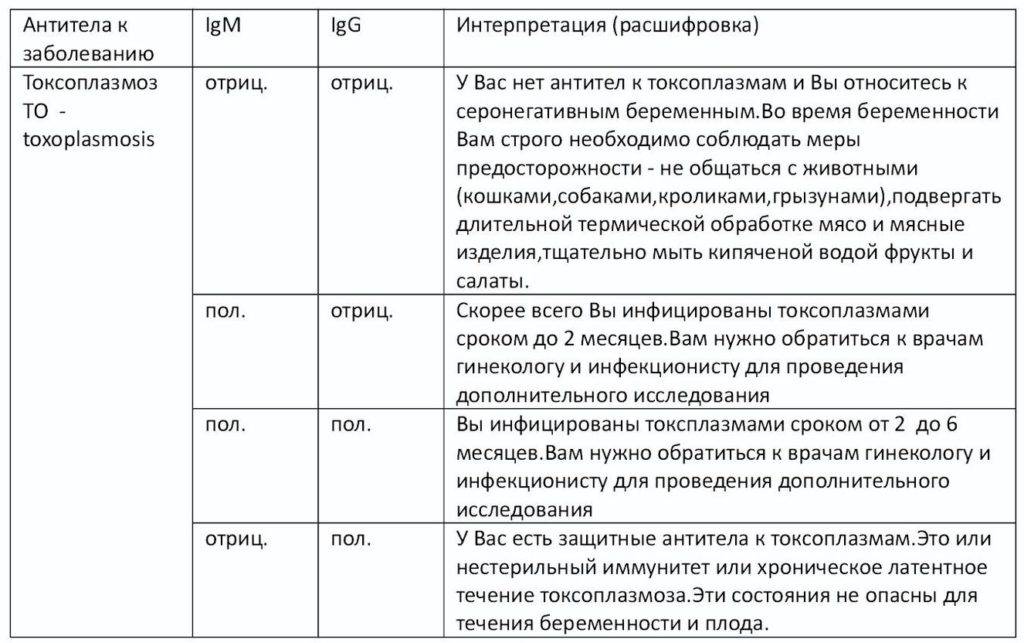
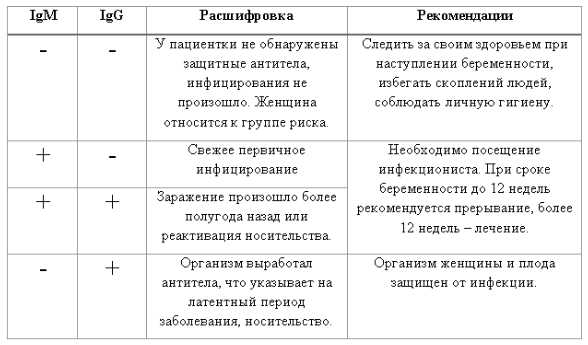
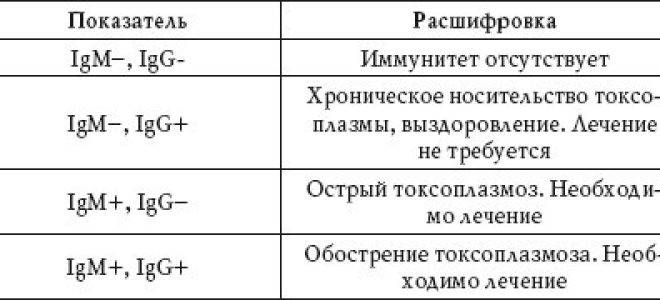
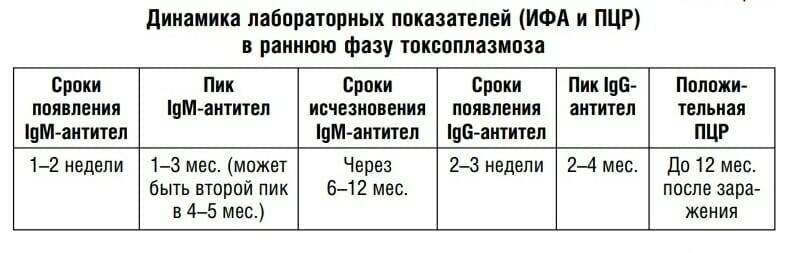
Токсоплазма IgG
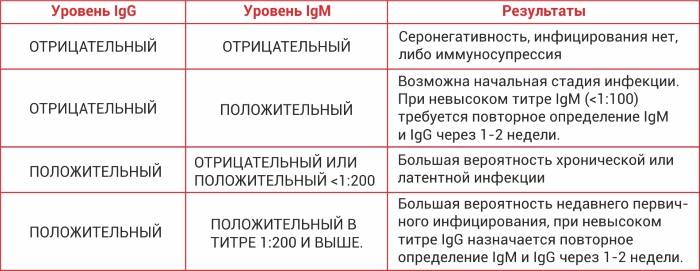
Итак, иммуноглобулины IgG. Когда врач скажет: «Ну, отличные анализы! Вперед, беременеть!»?
Если у пациентки много высокоавидных иммуноглобулинов IgG, врач скажет: «Отлично! Прекрасные анализы, чудесные анализы! Больше ни о чем не беспокоимся!» Потому что первичная инфекция у неё уже когда-то была. Она уже не опасна ей в беременность. Поэтому, идеальная ситуация, когда у нас есть положительные иммуноглобулины IgG и отрицательные IgM.
Вторая ситуация: иммуноглобулины IgG отрицательные, IgM иммуноглобулины тоже отрицательны.
Что делать? Можно, конечно, пересдать повторно через 2 недели, но данная инфекция достаточно редкая, и вряд ли кто-то будет пересматривать результаты. При отрицательных результатах анализов на антитела к токсоплазме требуется профилактика токсоплазмоза, и контроль в течение беременности: периодически сдавать на анализ на антитела.
Если начинают появляться какие-то антитела, то проводить лечение.
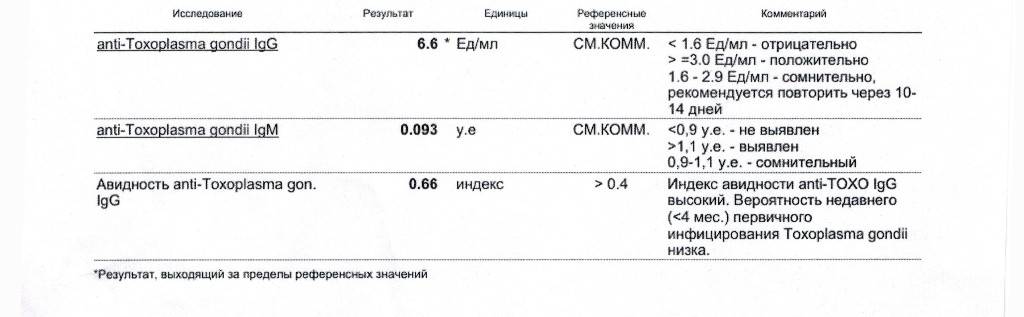
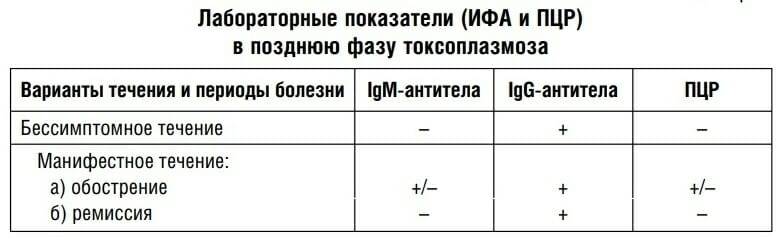
Что здесь еще важно отметить? Можно проводить анализ на авидность антител, на иммуноблот. Если мы предполагаем внутриутробную инфекцию, можем провести ПЦР-исследование на toxoplasma gondii
Проводится забор околоплодных вод, делается ПЦР, и это позволяет нам проверить: попала токсоплазма к ребенку или нет.
То есть для диагностики мы используем анализ на антитела, ПЦР, авидность. И обязательно проводим скрининг на самом раннем этапе.
Хорошая ситуация – если антитела есть, значит, первичное заражение уже не опасно.
Пути передачи
Восприимчивость к инфекции очень высокая, в России зафиксировано 20% населения, инфицированного данными паразитами. Особенно высок процент инфицированных в регионах с теплым климатом и среди женщин (выше, чем у мужчин в 2-3 раза). Выделяют 4 пути передачи токсоплазм:
- алиментарный (плохо прожаренное мясо, употребление сырого мяса, зелень, овощи и фрукты с земли);
- контактный (контакт с представителями кошачьих, особенно с беспризорными и «незнакомыми» кошками, предметы ухода за кошкой: лоток, миска, игрушки, подстилка, через почву – грязные руки);
- трансплацентарный – внутриутробное заражение при остром токсоплазмозе во время беременности;
- трансплантация органов, переливание крови.
За время беременности инфицируется токсоплазмой 1% женщин, а у 20% инфицированных беременных происходит трансплацентарная передача паразита плоду.
Установлено, что трансплацентарная передача токсоплазмы возможна только в случае инфицирования после наступления беременности. Если наступила повторная беременность, то вертикальная передача возбудителя не происходит.
- В случае заражения более чем за 6 месяцев до настоящей беременности, обычно плод не поражается.
- Если инфицирование токсоплазмой произошло менее чем за полгода до беременности, в большинстве случаев возможен самопроизвольный аборт.
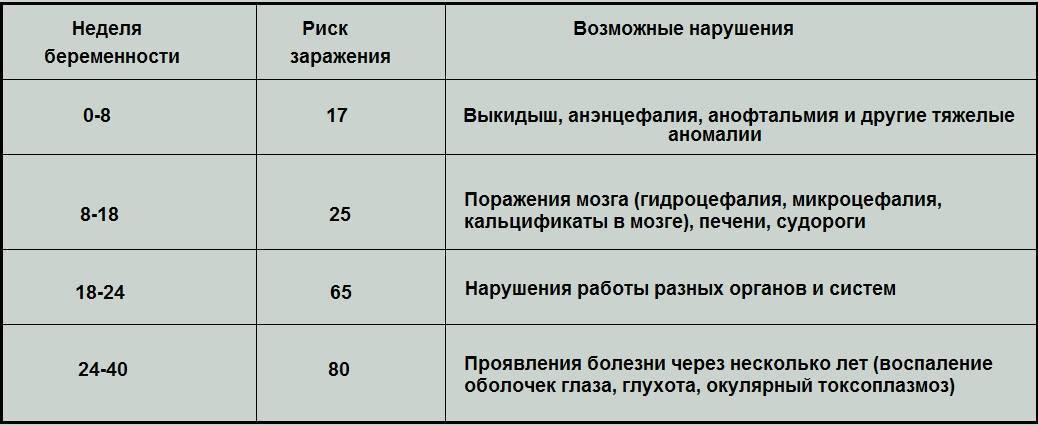
Риск инфицирования плода прямо пропорционален сроку гестации (связано это с повышенной проницаемостью плаценты). Но следует отметить, что шансы рождения ребенка с тяжелыми признаками врожденного острого токсоплазмоза в случае заражения женщины на поздних сроках беременности уменьшаются.
Симптомы токсоплазмоза у беременных
Сложность в том, что лечение токсоплазмоза потребует использования антибиотиков, которые, в свою очередь, могут повлиять на развитие вашего ребенка. Поэтому лечение такого заболевания, как токсоплазмоз у беременных, требует особого подхода. До 12-недельного возраста токсоплазмоз у беременных не лечится, и врач посоветует прервать беременность.
Через 12 недель становится возможным лечение токсоплазмоза. Программа и последовательность лечения включают прием антибиотиков и фолиевой кислоты. Возбудитель не уничтожается полностью, потому что это невозможно, но его активность ограничена, и болезнь не прогрессирует.
- Не пытайтесь лечить токсоплазмоз самостоятельно! Только ваш врач может назначить оптимальное лечение! После рождения малыша следует пройти обследование на наличие возбудителя токсоплазмоза.
К каким докторам следует обращаться если у Вас Токсоплазмоз у беременных:
Гинеколог
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Токсоплазмоза у беременных, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы Токсоплазмоза у беременных:
Заболевание часто протекает бессимптомно. Иногда по клиническому течению оно напоминает инфекционный мононуклеоз с появлением атипичных лимфоцитов в мазке крови и крайне редко приводит к скоротечно текущему пневмониту или летальному энцефаломиелиту. Как при врожденном, так и при приобретенном токсоплазмозе возможно поражение глаз в виде хориоретинита. Инфицирование детей и взрослых с недостаточностью иммунитета может вызвать генерализованный или локальный процесс с необратимыми последствиями. При ВИЧ-инфекции по мере нарастания иммунодефицита возможна реактивация токсоплазмоза, проявляющаяся множественными абсцессами головного мозга.
Размножение возбудителя ведет к воспалительным реакциям с некрозом и обызвествлением тканей. В более ранний период фетального развития при недостаточной собственной иммунокомпетентности ребенка или при массивной инфекции возможно очень сильное размножение возбудителя в плоде с гидроцефалией, асцитом, гепатозом. С тропизмом паразита к ЦНС связаны поражения мозга (менингоэнцефалит) и глаз (хориоретинит). Возможны генерализованный токсоплазмоз и поражение отдельных паренхиматозных органов (гепатит, миокардит). Если воспалительный процесс не приводит к выкидышу, то при рождении наблюдают остаточные явления: фиброзно-склеротические изменения в органах с их деформацией и нарушением функции — так называемые ложные пороки развития.
Поздняя фетопатия может проявляться широким спектром клинических признаков — от легких до крайне тяжелых вариантов. Клинически выраженные формы характеризуются лихорадкой, лимфаденитом, гепатоспленомегалией, желтухой, судорогами, анемией, тромбоцитопенией, экзантемой. Есть данные, что бессимптомные и субклинические формы также не проходят бесследно: у ряда детей спустя годы находят неврологические отклонения, последствия хориоретинита, глухоту, отставание в психическом развитии.
Как часто нужно проходить УЗИ во время беременности?
Стандартное количество процедур – 2-3, однако в некоторых случаях посещать кабинет диагностики пациентке приходится несколько раз в месяц. Это женщины, которые входят в группу риска в связи с высокой вероятностью развития аномалий у плода. К данной категории относятся люди:
- старше 35 лет;
- имеющие детей с врожденными патологиями;
- с отягощенной наследственностью;
- подвергавшиеся воздействию радиации, контактирующие с ядовитыми веществами;
- имеющие в анамнезе преждевременные роды, случаи мертворождения либо гибели плода в утробе, выкидыши.
Не стоит пугаться, если врач назначает дополнительное УЗИ – тщательный контроль за состоянием плода позволяет избежать врожденных патологий, заметить отклонения от нормы на ранних стадиях.
Профилактика
Если нет стопроцентной уверенности, что вы сможете оградить себя от контактов с кошкой во время беременности, придется регулярно сдавать анализы. Серологический анализ крови покажет, болели ли вы токсоплазмозом. Если обнаружатся антитела к токсоплазме (результат перенесенной инфекции), бояться нечего. Если же иммунитета нет, анализ придется делать кошке. С больной или болевшей ранее кошкой придется, как это ни грустно, расстаться (на время). Здоровую кошку нужно будет посадить под замок, кормить только проваренным мясом или другим хорошим кормом, самой же проверяться на токсоплазмоз каждые 2-3 месяца, желательно в одной и той же лаборатории, чтобы не пропустить случайного заражения.
Клиника
Инкубационный период около 2 недель. Первичное инфицирование приводит в 95-99% случаев к выработке специфических антител и формированию нестерильного иммунитета, без каких – либо проявлений заболевания. Такое состояние называется первично – латентным токсоплазмозом и выявляется лишь при серологическом обследовании. В зависимости от базового иммунитета возможно развитие первично-хронического (1-5%) или острого токсоплазмоза.
Острый токсоплазмоз: бурное начало по типу менингита, менингоэнцефалита, энцефалита, с развитием неврита зрительных нервов, парезов, гемиплегий, через 4-5 недель миокардита. В ряде случаев может быть сыпь на 4-7 день ( обильная, макулезная, от розового до темно-красного цвета). Одновременно на фоне доминирующей картины нейроинфекции,выявляются другие признаки токсоплазмоза(полилимфоденит, гепатолиенаьный сидром, артралгии и миалгии).
Первично—хронический токсоплазмоз характеризуется выраженным полиморфизмом клинических проявлений при отсутствии патогномотичных симптомов. Заболевание начинается постепенно, наиболее отмечаются признаки интоксикации, поражения ЦНС, сердечно-сосудистой системы, лимфоаденопатия, увеличение печении селезенки, поражение опорно-двигательного аппарата и желудочно-кишечного тракта. Постоянный субфебрилитет длится годами и носит волнообразный характер. Периферические лимфоузлы увеличены до 1-3 см в диаметре, нередко чувствительные при пальпации, примерно у половины больных в процесс вовлечены мезентеральные узлы. Поражение вегетативной нервной и периферической нервной системы проявляется акроцианозом, мраморностью кожи, гипергидрозом, плекситами. Выраженный астено-вегетативный синдром. При длительном течении может развиться вторичная гормональная недостаточность с формированием привычного невынашивания беременности.
Что происходит?
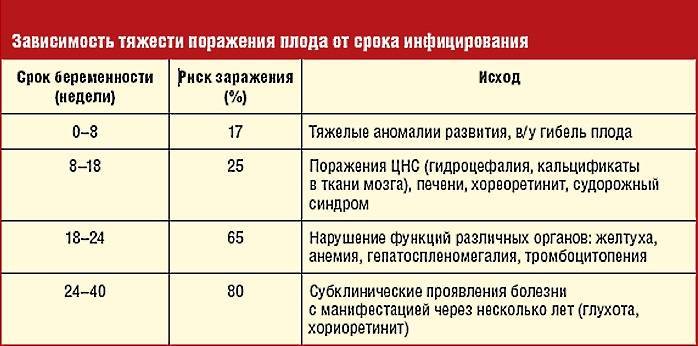
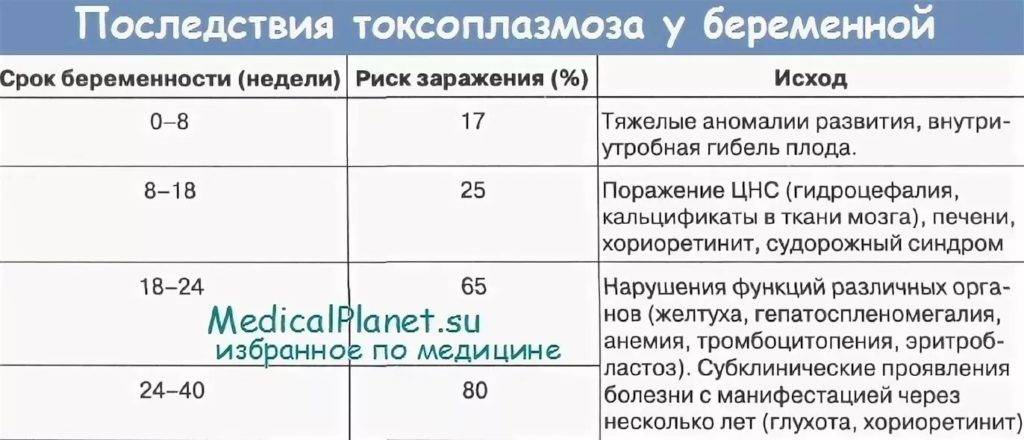
Если заражение матери совпало по времени с первым триместром, когда плацента еще мало проницаема для возбудителей, вероятность преодоления токсоплазмами плацентарного барьера невелика: примерно 15%. В этом случае все может кончиться хорошо.
Во втором триместре токсоплазмы легче проникают в кровь плода, и вероятность врожденного токсоплазмоза возрастает до 20%. Если инфицирование произошло, возбудители будут скапливаться и размножаться в головном мозге, поражая глаза и центральную нервную систему плода. Иммунная система вскоре справится с заболеванием и уничтожит все токсоплазмы в организме, но увы — часть нервных клеток ребенка окажется разрушенной. Наиболее вероятные последствия — повышенное внутричерепное давление, умственная отсталость, эпилепсия и слепота.
К третьему триместру вероятность инфицирования вырастает до 50-60%, но и плод уже более устойчив к разрушительному воздействию токсоплазм. Малыш может появиться на свет без каких-либо видимых отклонений. В таких случаях говорят о латентном (то есть скрытом) токсоплазмозе: последствия инфекции могут проявиться спустя месяцы и даже годы.
ТТГ при беременности
Хорионический гонадотропин обладает похожим молекулярным строением с тиреотропным гормоном, что определяет активацию работы щитовидной железы. В 1-ом триместре концентрация тиреоидных гормонов увеличивается, а ТТГ — снижается. В дальнейшем тиреотропин возвращается в норму. Поэтому ТТГ норма сильно зависит от триместра и должна определяться исключительно лечащим врачом.
| Срок | Уровень ТТГ, мЕд/литр |
| Первый триместр | 0,15 — 2,45 |
| Второй триместр | 0,18 — 3,2 |
| Третий триместр | 0,29 — 3,5 |
Небольшое отступление от нормальных показателей (не больше 5 мЕд/литр) может развиться следствие перенесенного психо-эмоционального перенапряжения у беременной женщины. Постоянно повышенная концентрация ТТГ при беременности может быть признаком следующих состояний:
- Воспаление в щитовидной железе.
- Тяжелый гестоз.
- Новообразования в органах эндокринной системы.
- Гипофизарная аденома.
- Гипотериоз.
- Надпочечников недостаточность.
- Тяжелые заболевания внутренних органов и прочее.
Если низкий уровень ТТГ во время беременности выявляется в 1-ом триместре, то женщине можно не переживать. Такое изменение может быть вызвано появлением признаков токсикоза, часто проявляющегося в качестве тошноты и рвоты. Нормальные гормональные показатели появляются только во втором триместре, когда происходит спад токсикозом симптоматики.
Опасностью является снижение тиреотропного гормона на фоне поражения эндокринной системы
Поэтому крайне важно регулярно контролировать гормональный фон и при выявлении даже небольших отклонений обращаться за врачебной помощью. Отсутствие своевременного медицинского вмешательства может привести к выкидышу, преждевременным родам, гестозу, гипоксии плода, задержке роста и развития ребенка
Приобретенный токсоплазмоз, симптомы

Явные клинические симптомы у большей части заразившихся отсутствуют, болезнь сразу переходит в латентную фазу носительства. Инкубационный период составляет от 1 до 3 недель.
При проявлении выраженной клинической картины симптоматика нарастает медленно. Обычно болезнь начинается бессимптомно с увеличения региональных лимфатических узлов (паховых, подмышечных, шейных). Лимфоузлы эластичны, безболезненны, больные в этот период не предъявляют никаких жалоб.
Затем температура тела поднимается до 38-39 градусов, появляется головные боли, развиваются симптомы острого гастроэнтерита. В особо тяжелых случаях токсоплазмоза лихорадка начинается внезапно, температура тела может повышаться до 40 и более градусов. Наблюдается интенсивное потоотделение, выраженная интоксикация, боли в животе и макулезная сыпь.
После первой недели развития инфекционного процесса происходит увеличение селезенки и печени. Могут возникать ноющие боли в крупных мышечных группах нижних и верхних конечностей. У каждого пятого в этот период развивается хориоретинит проявляющийся в выпадении участков поля зрения.
Начиная со второй недели симптоматика поражения ЖКТ начинает затухать. Уменьшаются и быстро исчезают симптомы энтерита, снижается общая интоксикация организма. Одновременно развивается поражение:
- Опорно-двигательной системы. Усиливается болевой синдром в конечностях, суставах, возможно нарушение подвижности и мелкой моторики.
- Ретикулоэндотелиальной. Проявляется гепатолиенальным синдромом, мезаденитом.
- Сердечно-сосудистой. Нередко развиваются нарушения ритма сердечных сокращений, симптомы миокардита либо перикардита.
На 3-4 неделе заболевание завершается затуханием всех проявлений и переходом токсоплазмоза в бессимптомное носительство. При воздействии негативных факторов, ослабляющих иммунитет возможна манифестация заболевания с развитием вышеописанной клинической картины, которая снова переходит в латентную фазу.
Частые рецидивы острой формы токсоплазмоза, особенно на фоне иммуноподавляющих факторов, могут приводить к серьезным осложнениям. Чаще встречаются:
- Миокардиодистрофия.
- Психоневрологические патологии.
- Снижение интеллекта.
- Атрофия зрительного нерва вплоть до полной слепоты.
- Синдром хронической усталости.
Острый токсоплазмоз у женщин может приводит к нарушению менструального цикла, выкидышам и другим патологиям со стороны половой системы.
Хронический приобретенный токсоплазмоз – достаточно редкое явление, считается СПИД-ассоциированной формой заболевания. Протекает с периодическими обострениями, часто развиваются осложнения со стороны ЦНС в виде энцефалитов и поражения органов зрения.
Наиболее тяжелое следствие хронического токсоплазмоза – генерализованная инфекция в ходе которой быстро развивается полиорганная недостаточность, иногда данное осложнение завершается смертью больного.
Online-консультации врачей
| Консультация нефролога |
| Консультация психолога |
| Консультация психиатра |
| Консультация доктора-УЗИ |
| Консультация невролога |
| Консультация семейного доктора |
| Консультация эндоскописта |
| Консультация детского психолога |
| Консультация специалиста по лечению за рубежом |
| Консультация сексолога |
| Консультация гомеопата |
| Консультация сосудистого хирурга |
| Консультация вертебролога |
| Консультация андролога-уролога |
| Консультация детского невролога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
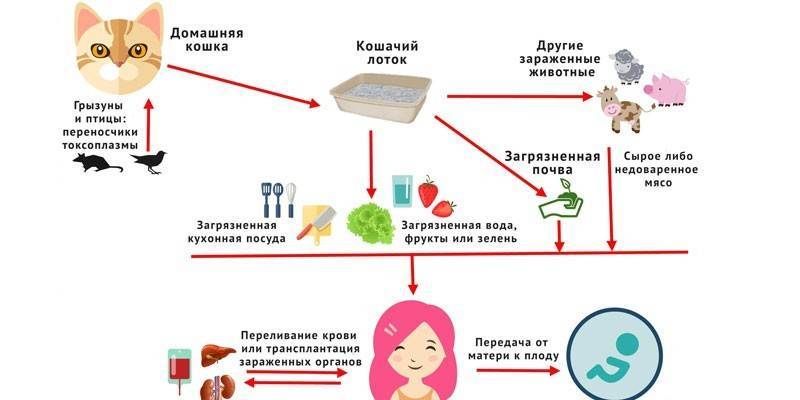
Что такое токсоплазмоз?
Это одна из TORCH-инфекций, наряду с краснухой, герпесом и другими, на которые проверяют женщину перед беременностью. При вынашивании ребенка защитные силы организма матери ослабляются естественным образом для профилактики отторжения плода (ведь по сути плод является для тела матери инородным телом, вот иммунитет и реагировал бы соответственно). Снижение иммунитета может грозить обострением ТОРЧ-инфекций при их наличии.
Существует ошибочное мнение, что токсоплазмоз передается сугубо котами. Но его могут переносить другие животные, причем не только домашние:
- свиньи
- овцы
- коровы
- кролики
- морские свинки
- собаки
- грызуны
- некоторые хищники
Человек заболевает токсоплазмозом, когда кушает мясо, не прошедшее достаточную термическую обработку для уничтожения возбудителя болезни. Заразиться можно через продукты, которые контактировали с испражнениями инфицированных животных. Нарушение правил гигиены также ведет к инфицированию, например, немытые руки после уборки туалета домашнего животного, недостаточная уборка жилища и пр.
Инфекция плоду передается от больной матери. Также актуален путь заражения через переливание крови или ее компонентов и при пересадке внутренних органов от донора реципиенту.
Материал для исследования

Для обнаружения специфических антител к токсоплазме производится забор крови из вены, особой подготовки процедура не требует. Для проведения ПЦР-реакции подходит любой биологический материал – кровь, слюна, образцы тканей, другие биологические жидкости (ликвор, моча).
Если возникает потребность в диагностике токсоплазмоза у плода возможен забор крови из пупочного канатика. Процедура назначается редко потому что связана с высоким риском осложнений и преждевременного прерывания беременности. Более щадящая методика – взятие на анализ околоплодной жидкости путем пункции. Эти методики применяют в случае, когда результаты специфических анализов беременной с подозрением на токсоплазмоз не дают достаточной ясности диагноза.
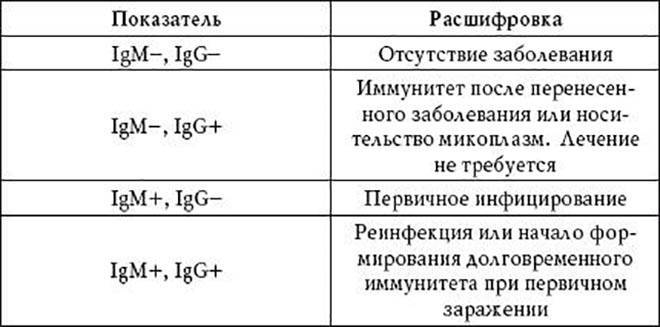
Показания к применению различных лабораторных исследований и особенности интерпретации результатов у разных категорий обследуемых
В зависимости от категории пациента (возрастной группы, группы риска) показано применения различных наборов методик диагностики. Особенно важен правильный выбор диагностических методов в случае подозрений на токсоплазмоз у беременных женщин.
Чем опасен токсоплазмоз
Заразиться токсоплазмозом несложно — токсоплазма легко проникает через слизистую, пищеварительные пути (алиментарный путь заражения), а также передается воздушно-капельным или контактным путем. Существует и врожденный токсоплазмоз, когда паразит через плаценту попадает в плод, поэтому исследование крови на токсоплазмоз проводят беременным женщинам.

Токсоплазма обладает несколькими формами развития, все они находятся в разных биоматериалах: в пищевых продуктах, кошачьих испражнениях, человеческой крови и органах и прочее. Вызвать заражение токсоплазмой могут различные условия, например, плохо прожаренное мясо, контакт с кошачьим туалетом, переливание крови от больных, организм которых захвачен токсоплазмой и т.д.
Оказавшись в организме, токсоплазмы с током лимфы достигают регионарных лимфатических узлов, размножаются, попадают в кровь и распространяются по всему организму, затрагивая почти все органы, образуя цисты. Токсоплазмы характеризуются низкой патогенностью, иначе говоря, их проникновение в организм не оборачивается острым инфекционным процессом. Однако при снижении иммунитета инфекция активизируется.
Особенно опасен токсоплазмоз для беременных женщин. Если будущая мать не сдает кровь на токсоплазмоз при планировании беременности и у нее не находят коварную болезнь во время вынашивания, шансы на заражение ребенка стремятся к 70 процентам.
Дети, зараженные токсоплазмозом от матери в период беременности, крайне тяжело переносят заболевание. Врожденный токсоплазмоз может заявить о себе и сразу, и в более позднем возрасте. Результатом может стать поражение центральной нервной системы и глаз.