SQLITE NOT INSTALLED
Раздражение во влагалище при беременности, видео
-
Биоценоз влагалища и коррекция его нарушений у беременных. Трачук Т. Ю. // Мать и дитя в Кузбассе. – 2001. – № 1 (2), январь. – С. 17.
-
Биоценоз влагалища с точки зрения количественной полимеразной цепной реакции: что есть норма? Ворошилина Е. С. // Акушерство и гинекология. – № 1/2011. – C. 58.
-
Пробиотики: терапия и профилактика заболеваний. Укрепление здоровья. Калмыкова А. И. // НПФ «Био-Веста»; СибНИП-ТИП СО РасХН. – Новосибирск, 2001. – С. 13.
- https://cyberleninka.ru/article/n/vliyanie-beremennosti-na-biotsenoz-vlagalischa
- https://cyberleninka.ru/article/n/diagnostika-i-terapiya-bakterialnogo-vaginoza-pri-beremennosti
- https://cyberleninka.ru/article/n/korrektsiya-biotsenoza-vlagalischa-pri-tservikovaginalnoy-infektsi…
Популярные вопросы
Я на девятом месяце беременности. Никогда не болела инфекционными и венерическими заболеваниями. В интимной зоне всегда было отлично все. А тут с мужем попробовали смазку интимную, почувствовала дискомфорт и смыла тут же. После этого начался зуд во влагалище, я сделала спринцевание ромашкой и все прошло, а вот зуд малых половых губ продолжается уже неделю. Для инфекционных заболеваний симптомов нет. Ни выделений ни запахов, все чистенько. Присутствует чувство раздражения из-за сухости малых губ и зуд. Подскажите, пожалуйста, что сделать. К врачу на приём только через 5 дней.
Здравствуйте! Порекомендую воспользоваться гелем Гинокомфорт с экстрактом мальвы. Данное средство может без опасений использоваться во время беременности. Гель увлажнит слизистые, восстановит эластичность. В дальнейшем может использоваться в качестве лубриканта. Хотелось бы напомнить, что при беременности половые контакты разрешаются до 32 недели, далее — половой покой во избежание провокации преждевременных родов.
У меня беременность сроком 13 недель и у меня выделение с запахом и коричневого цвета.
Здравствуйте! Появление выделений с примесью крови при беременности — крайне опасная ситуация, которая может быть проявлением угрозы прерывания беременности. Как можно скорее обратитесь на консультацию к акушеру- гинекологу.
Гель Гинокомфорт безопасен при беременности?
Здравствуйте! При беременности рекомендовано использование геля Гинокомфорт с экстрактом мальвы. Это средство безопасно, не влияет на плод и не проникает через плаценту.
Добрый день! Неприятные ощущения во влагалище, как немного пощипывает иногда и особенно при мочеиспускании. Ходила к гинекологу, назначил анализы. Сдала анализы на инфекции, все отрицательно. Назначил антибиотики, что-то из солютаба, флуконазол 3 шт и гексикон свечи. Пролечилась, ничего не изменилось, влагалище красное внутри, на прием попасть не могу пока к нему, половой акт не получается, неприятно. Сто это может быть? Посоветуйте что-нибудь. В течении 4-х месяцев до того как это начало меня беспокоить, лечила горло двумя антибиотиками. Был обнаружен стафилококк в горле. Заранее благодарна.
Здравствуйте! Порекомендую воспользоваться гелем Гинокомфорт с маслом чайного дерева по 1 дозе 1 раз в день на протяжении 7 дней. Это средство поможет справиться с дисбактериозом в половых путях после проведённой антибактериальной терапии. Молочная кислота, входящая в состав, поможет сбалансировать рН среду и численность лактобактерий. Пантенол окажет заживляющее действие.
Профилактика трихомониаза
Ведя активную половую жизнь, не забывайте и о заболеваниях, передающихся через половой акт, многие из них скрытые и не проявляют себя в начальный период. Необходимо раз в год регулярно сдавать все анализы на ИППП, даже если нет никаких симптомов. Выявив инфекцию на ранней стадии — как правило, с ней будет легче бороться. Не нужно забывать и об общем укреплении всего иммунитета: здоровый образ жизни, физические упражнения, правильное питание.
Половой акт с одним постоянным партнером снижает риск заражения, как и использование презерватива. После незащищенного полового акта с новым партнером необходимо через месяц пройти обследование на ЗППП, трихомониаз при его наличии будет диагностирован у специалиста.
Автор статьи — Мельников Сергей Юрьевич, главный врач, дерматовенеролог, уролог, миколог, андролог высшей врачебной категории.
Что делать, когда во время беременности расходятся кости в тазу?
Проявление несильных болезненных ощущений или дискомфорта в области лонного сочленения является нормой и не рассматривается профессиональными врачами как ситуация, требующая неотложного медицинского вмешательства. Однако, при аномальной симфизиопатии показано применение следующих мер, направленных на уменьшение болевых ощущений и сохранение целостности лонного сочленения:
- Ношение поддерживающего бандажа, частично снимающего нагрузку с костей таза;
- Ограничение физических нагрузок, назначающееся при проявлении болезненных ощущений любой природы;
- Ограничение подвижности, в том числе долгой ходьбы, женщинам также рекомендуется принимать лежачее и полулежачее положение;
- В тяжелых случаях, сопровождающихся сильной болью и угрозой разрыва симфиза, может назначаться строгий постельный режим;
- Прием витаминных комплексов, содержащих кальций, магний, цинк, марганец, витамин D и другие компоненты, необходимые для формирования прочной и эластичной соединительной ткани;
- Физиотерапевтические процедуры, направленные на уменьшение болезненных ощущений (массаж, иглоукалывание и т. д.);
- Коррекция режима питания, направленная на улучшение всасываемости кальция, употребление в пищу продуктов, содержащих этот элемент;
- Прием противовоспалительных препаратов, препятствующих развитию воспаления и сопутствующей ему склеротизации хрящевой ткани.
В том случае, когда тяжесть заболевания серьезно повышает риск полного разрыва симфиза, женщине может быть назначено кесарево сечение. Такая мера оправдана тем, что при нарушении целостности этой связки пациентка может потерять возможность ходить. Даже с учетом того, что симфиз можно восстановить естественным или хирургическим путем, реабилитационный период займет длительное время.
Эти меры применяются в том случае, если тазовые кости беременной разошлись до аномального состояния. Но можно ли вообще предотвратить такую патологию? Для этого предусмотрены следующие профилактические меры:
- Употребление поливитаминных комплексов для беременности и пищевых продуктов, содержащих указанные выше элементы и соединения, необходимые для поддержания нормального состояния костей и связок;
- Применение дородового бондажа может как помочь с уже имеющейся проблемой, так и предотвратить ее появление;
- Также высокую эффективность демонстрируют занятия йогой и пилатесом, положительно влияющие на прочность и эластичность связок.
Важное значение для предупреждения симфизиопатии и полного разрыва лонного сочленения является своевременная диагностика этого состояния. При выраженных болевых ощущениях в лонном сочленении женщине назначается осмотр для выявления сопутствующих признаков:
- Нарушения подвижности и чувствительности ног;
- Общего или локального повышения температуры;
- Отека и покраснения в лобковой области.
Для уточнения диагноза и определения степени тяжести заболевания проводятся ультразвуковое обследование или рентгенография. Беременная женщина с подозрением на аномальное растяжение лобковой связки должна регулярно наблюдаться у лечащего врача для своевременного купирования болевых ощущений и предотвращения дальнейшего развития патологии.
В любом случае, перед каким-либо вмешательством или при наличии проблем, описанных выше, проконсультируйтесь с нашими специалистами, оставив заявку на звонок через форму ниже
Самые распространенные симптомы:
1. Мочеиспускание проходит с дискомфортом: резь и жжение.
2. Выделения не только во время менструального периода — симптоматичны кровянистые выделения из влагалища.
3. Покраснение, воспаление мочеполовых органов.
4. Половой акт с болями и неприятными ощущениями.
5. Аномальные выделения из половых органов — пенистое и с желтоватым оттенком.
6. Неприятный запах.
Если паразит дойдет до матки или придатков, возможны дополнительные симптомы в виде: слабость, сниженная активность, температура, боли внизу живота.
Организм, подверженный заболеванию трихомониаз также является благоприятным для других патогенов.
При выявлении данных признаков необходимо вам и вашему партнеру в кратчайшие сроки обследоваться у врача и пройти совместное лечение. Запущенное заболевание сложно поддается лечению и может перерасти в хроническое заболевание и в некоторых случаях к бесплодию.
Профилактика
Раннее выявление больных способствует успешному лечению. Обследованию на трихомониаз подлежат мужчины и женщины, страдающие заболеваниями мочеполовых органов. Кроме того, обследованию на трихомониаз подлежат женщины с воспалительными заболеваниями мочеполовой сферы, с жалобами на зуд, жжение при мочеиспускании, боли внизу живота, усилении белей, кровянистые выделения с эрозиями шейки матки, а также женщины, страдающие бесплодием, привычными выкидышами, с преждевременными родами в анамнезе, обращающиеся для установления беременности. Необходимо обследовать на трихомониаз девочек с вульвовагинитами и бывших в контракте с больными трихомониазом и гонореей. Лица, у которых диагностирован трихомониаз, после лечения обследуются на гонорею.
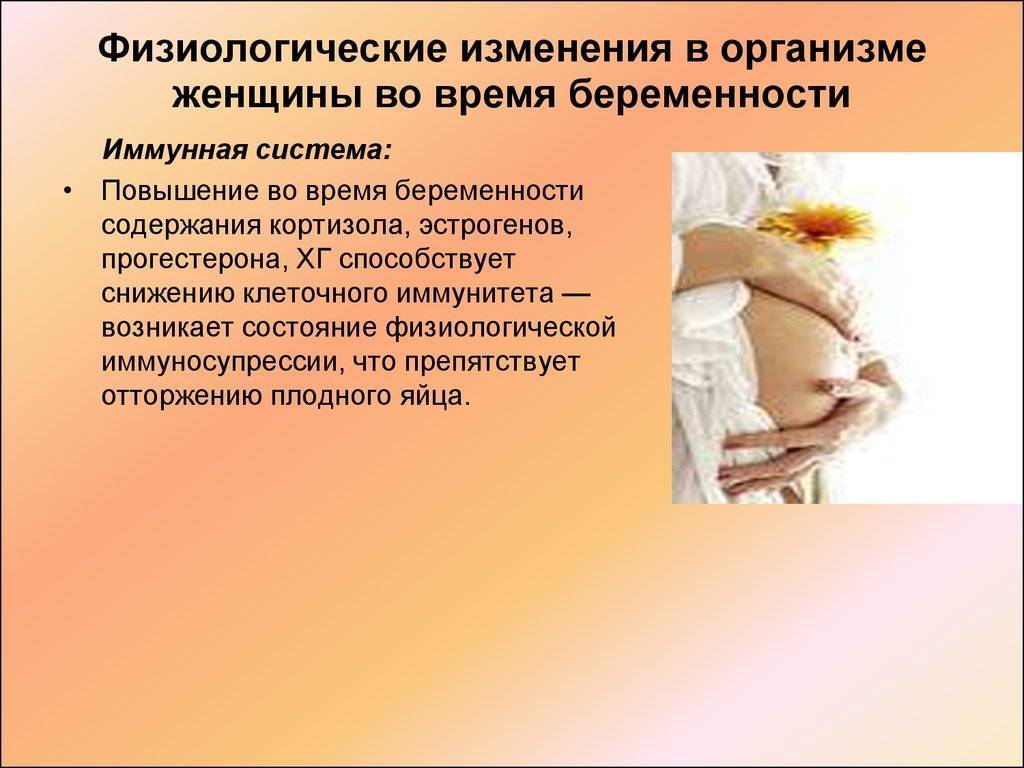
Почему иммунитет беременной не защищает?
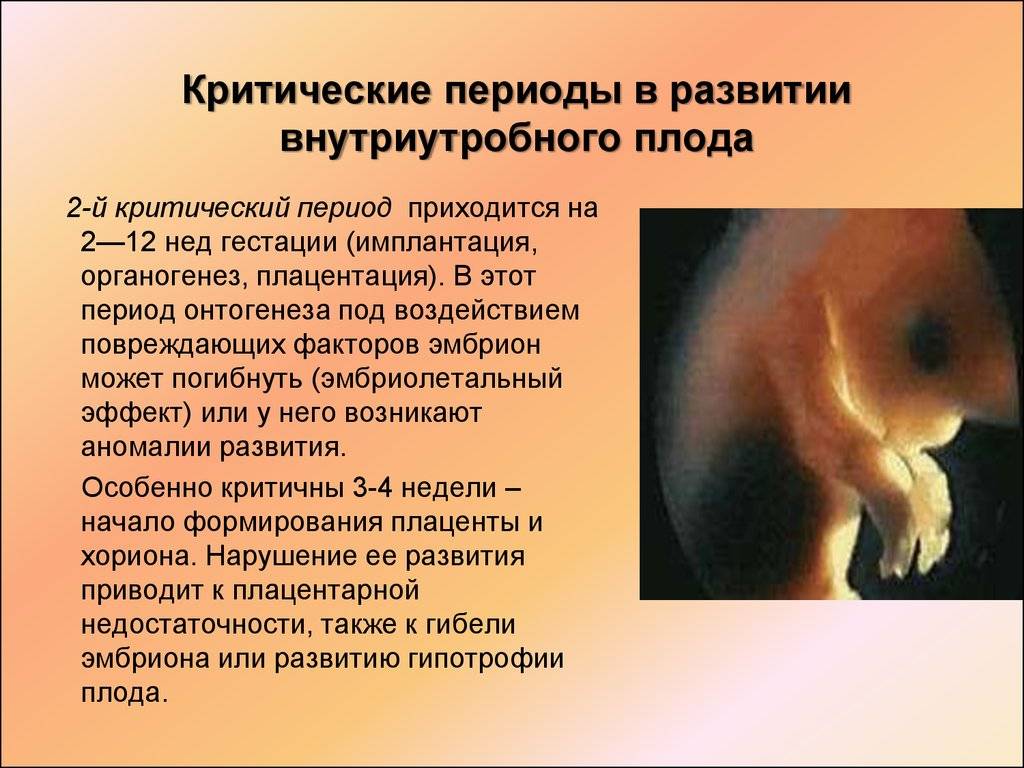
Иммунитет в этот период ослаблен, так природа сохраняет не совсем тождественное по генетическому набору будущее потомство. Сильный иммунитет не дал бы прикрепиться плодному яйцу. Некоторым вирусам для размножения идеально подходят ткани эмбриона, где все процессы очень активны и стремительны. При проникновении в беременную матку они способны вызвать поражения, чаще всего в начальный период завершающиеся выкидышем, а позже остановкой развития или врожденными дефектами.
Не только тропизм возбудителя к тканям может привести к повреждениям, но и выделение токсичных продуктов и распад клеток матери, очень важно в какой период закладки органов началась болезнь. Не всегда на УЗИ удается выявить патологию, в части случаев необходимы уточняющие анализы, которые позволят прицельный поиск.
Online-консультации врачей
| Консультация хирурга |
| Консультация косметолога |
| Консультация сосудистого хирурга |
| Консультация неонатолога |
| Консультация гинеколога |
| Консультация андролога-уролога |
| Консультация иммунолога |
| Консультация кардиолога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация специалиста банка пуповинной крови |
| Консультация стоматолога |
| Консультация ортопеда-травматолога |
| Консультация педиатра |
| Консультация оториноларинголога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
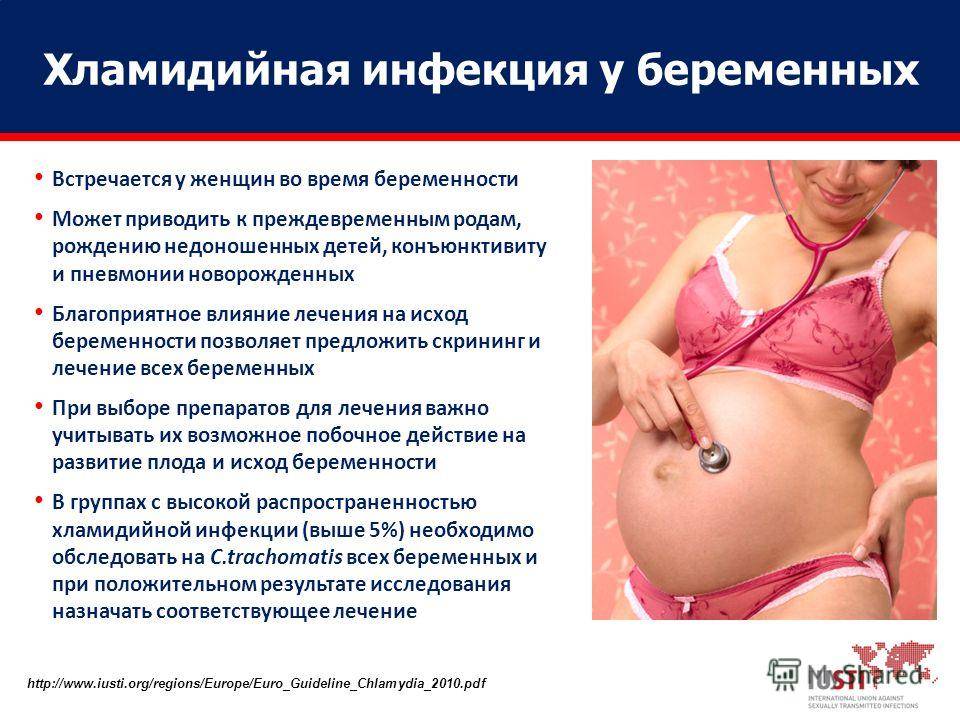
Виды и формы трихомониаза
В зависимости от места воспаления, трихомониаз можно разделить на несколько видов.
Вагинит – воспаление влагалища. Для острой стадии характерны жжение, зуд, жидкие, пенящиеся обильные выделения с неприятным запахом. При хронической форме симптоматика отсутствует, но периодически возникает зуд и необычные выделения.
Вульвит – воспаление наружных женских половых органов. В остром периоде – покраснение и отечность гениталий, малых губ, клитора. В хронический стадии нет ярких проявлений, периодически — незначительный зуд, пигментация кожи гениталий.
Вульвовагинит – сочетание первых двух видов – воспаление влагалища и наружных половых органов.
Бартолинит – воспаление желез преддверия влагалища. При остром воспалении возможно сужение выводного протока железы. Отток нарушается, содержимое скапливается внутри. Железа увеличивается, на пораженной половой губе образуется отечное, крупное выпячивание.
Уретрит – воспаление слизистой оболочки мочеиспускательного канала. В острой стадии – болезненность, жжение при мочеиспускании, частые позывы, необычные выделения. При хронической форме – боли в конце мочеиспускания и частые позывы, но выделения отсутствуют.
Цистит – воспаление стенки мочевого пузыря. В острой стадии – симптомы как при уретрите, но без выделений. При хронической форме – тупые боли внизу живота, которые усиливаются во время мочеиспускания или при переполненном мочевом пузыре.
Если трихомониаз поднимается «выше» влагалища, то проявляется в виде:
- цервицита – воспаления шейки матки;
- эндоцервицита – воспаления канала шейки матки;
- эрозии шейки матки;
- эндометрита – воспаление эндометрия, слизистой оболочки полости матки матки;
- аднексита – воспаление придатков матки.
Часто инфекция имеет многоочаговый характер, т.е. одновременно воспаляются, например, мочеиспускательный канал и гениталии. Еще одна особенность этого заболевания заключается в том, что трихомонады могут являться своеобразным резервуаром для других микроорганизмов: гонококков (возбудителей гонореи) или бледной трепонемы (причины сифилиса). Поэтому достаточно часто трихомониаз сочетается с другими ЗППП. Это усложняет лечение сопутствующих заболеваний и является причиной их рецидивов.
Важно! После лечения трихомониаза, необходимо сдать анализы на прочие ЗППП, в том числе на ВИЧ
Вопросы пациентов
Может ли возникнуть кольпит по применения местных противозачаточных средств?
Галина
Есть намерение поставить ВМС. Однако слышала, что внутриматочные спирали могут вызывать воспаление, кольпит. Это правда? Может заменить спираль другими противозачаточными средствами?
Ответ
Добрый день, Галина! В числе прочих провоцирующих развитие кольпита факторов – противозачаточные средства различного принципа действия. Действительно, ВМС и другие средства предотвращения беременности способны вызывать нарушения в балансе физиологической микрофлоры и создавать очаги воспаления, что неминуемо сопровождается заселением патогенных микробов. Чаще всего противозачаточные средства провоцируют кольпит у женщин, еще не рожавших детей. Хотя и для тех, кто уже стал матерью, спирали, и прочие местные контрацептивы могут представлять риск появления кольпита. Рекомендуем проконсультироваться у наших специалистов!
Какие препараты принимают при лечении кольпита?
Гость
Часто стала проявляться «молочница», или как говорят врачи — «кольпит». Хотелось бы избавиться от этого недуга раз и навсегда. Есть ли какие-то эффективные препараты?
Ответ
Добрый день! Эффективное лечение кольпита возможно только комплексными методами, предполагающими устранение причин воспаления, уничтожение патогенной микрофлоры, восстановление структуры тканей влагалища. С этими целями применяются антибиотики, противовоспалительные препараты, противогрибковые средства. Также необходимо этиотропное и гормональное лечение, восстановление баланса активной физиологической микрофлоры. Рекомендуются такие препараты, как Тержинан, Полижинакс, Нистатин, Клотримазол в свечах, Метронидазол, Ацикловир, Бонафтон.
Признаки Trichomonas при беременности
Диагностирование инфекционного процесса на ранних сроках беременности позволит купировать патологию с минимальными рисками для ребенка и мамы. Самостоятельно предположить о наличии заболевания бывает сложно, учитывая его способность маскироваться под воспалительные болезни — уретрит или цистит.
В ряде случаев наблюдаются только незначительные изменения в состоянии здоровья, что списывается на беременность и изменение гормонального фона.
Практически в 75% случаев инфекция диагностируется уже на позднем сроке беременности, когда наблюдается выраженная симптоматика. Если не приступить как можно скорее к терапии, инфекционный процесс переходит в хроническую форму с постоянными рецидивами.
Классическая симптоматика болезни сопровождается следующими признаками:
- Изменение объема влагалищных выделений (становится в несколько раз больше).
- Выделения приобретают специфический запах и оттенок (серо-зеленоватый, гнойный).
- Зуд, жжение, дискомфорт во время мочеиспускания.

- Высыпания на поверхности наружных половых органов.
- Болевые ощущения во время сексуального контакта.
Вышеописанные признаки не всегда могут являться клиникой трихомониаза, но вмешательства врача требуют.
Диагностические мероприятия начинаются с того, что специалист осматривает пациентку на наличие визуальных признаков инфекции:
- Покраснение кожного покрова малых и больших половых губ.
- Воспалительная реакция слизистой влагалища и шейки матки.
- Наличие повреждений эрозивного типа.
Для подтверждения/опровержения наличия патологического процесса назначается ряд исследований:
- бактериоскопия (мазок на микрофлору из влагалища);
- диагностики выделяемого секрета по биохимическому методу Грама;
- исследование мазка методом микроскопии ПИФ;
проведение реакции иммунофлюоресценции по Кунсу.
Наличие влагалищной трихомонады достаточно быстро удается установить в ходе микроскопического исследования. При необходимости лабораторные тесты могут повторяться несколько раз.
Влияние на зачатие ребенка
Когда женщина узнает о диагнозе “миома матки”, она начинает паниковать: “возможно ли зачатие?”, “рожают ли с миомой матки”, “опасно ли это?”.
Часто миома матки не оказывает никакого влияния на репродуктивную функцию женщины. Тем не менее, около 3% женщин были диагностированы с проблемами зачатия из-за наличия больших миом в матке. Женщины с большими опухолями, которые начали свой рост на внешней поверхности матки, могут иметь проблемы, связанные с компрессией маточных труб. Это может частично или полностью блокировать прохождение яйцеклетки по трубам. Возникает проблема спуститься вниз и встретиться со сперматозоидами, что в конечном итоге предотвращает беременность.
Когда миома занимает все пространство матки, оплодотворенная яйцеклетка не может прикрепиться к стенке и погибает .В случае когда оплодотворенной яйцеклетке все же удается прикрепиться к внутренней стенке матки с рядом растущей миомой, начинается конфликт за питание и пространство. В результате эта борьба заканчивается выкидышем.
Статистика клинических проявлений после лечения
Почему во время беременности развивается варикоз вен
В организме беременной женщины вырабатывается большое количество прогестерона. Кроме этого, растущая матка сдавливает нижнюю полую вену, которая является коллектором вен нижних конечностей. Прогестерон ослабляет каркас венозной стенки, что ведет к варикозному расширению вен ног и вен геморроидального сплетения (под слизистой прямой кишки). В любом случае при появлении расширенных подкожных вен, а тем более при сильных отеках ног, изменении цвета кожи и распирающей боли необходимо пройти узи вен нижних конечностей для исключения тромбоза глубоких вен, который потенциально опасен в отношении развития угрожающих жизни состояний.
Лечение трихомониаза у женщин
Медикаментозное
Лечат трихомониаз в зависимости от стадии заболевания, локализации, степени поражения и других факторов. В каждом случае доза препарата и режим приема рассчитывается врачом дерматологом-венерологом индивидуально.
Лечение обязательно для всех половых партнеров инфицированного.
Обычно назначают один из препаратов группы 5-нитроимидазолы (5-НИМЗ) — метронидазол, тинидазол и орнидазол.
Они эффективны и хорошо переносятся. Эффективность 5-НИМЗ высокая – 80-100%. Препарат вводят перорально, то есть это обычная таблетка, которую надо запить. Действующее вещество плохо растворяется, поэтому при трихомониазе не делают внутривенных инъекций лекарств.
5-НИМЗ не действуют на другие патогенные организмы, передаваемые половым путем – грибы, вирусы и т.д. Поэтому в случае перекрестных инфекций назначают комбинированную терапию.
В процессе лечения нельзя принимать алкоголь — с ним несовместимы метронидазол и тинидазол. Они блокируют ферменты вывода алкоголя из организма, вследствие чего возможна острая алкогольная интоксикация. Также на время лечения рекомендуют половое воздержание. До полного излечения это опасно по отношению к другим людям, так как сохраняются риски дальнейшей передачи инфекции.
Местное лечение
Для лечения трихомониаза применяют как общую, так и местную терапию. Например влагалищные свечи: они воздействуют на возбудителя локально и повышают эффективность общего лечения. В случае сочетания трихомониаза с другими ЗППП, врач дополнит лечение местными препаратами. Они имеют комбинированный состав, в зависимости от вида коинфекции. Например, сочетание метронидазол и миконазола (противогрибковое средство).
Обработка очага воспаления
Вместе с основным лечением показана обработка пораженного участка. Спреем мирамистина обрабатывают выходное отверстие мочеиспускательного канала при уретрите. В случае подозрений на наличие инфекции лучше не экспериментировать с народными средствами, а сразу посетить врача и получить рекомендации по эффективному лечению.
Важно! Самолечение при трихомониазе недопустимо. Трихомонады легко принимают атипичную форму, и тогда лечение потребует гораздо больших усилий
Контрольный анализ берут через 7-10 дней после принятия последнего препарата. Затем повторяют два раза в течение месяца. В результате проведенной терапии не всегда удается уничтожить всех трихомонад. В отдельных случаях назначают повторный курс.
Народные средства
Не стоит проводить терапию и подбирать лечение трихомониаза самостоятельно, и особенно — средствами народной медицины. Это не только не поможет вылечиться, но и грозит дополнительными осложнениями. Применять подобные методы лечения можно только в качестве дополнения к терапии, назначенной врачом. И даже так, сперва стоит проконсультироваться, а не рисковать и применять народные способы лечения.
Лечение при беременности
С одной стороны, лечение трихомониаза в период беременности необходимо. Оперативно проведенная терапия будет способствовать нормальному течению беременности, очистке родовых путей и рождению здорового ребенка.
С другой стороны, эта задача представляет определенную сложность из-за опасности навредить плоду действующими веществами препаратов. Поэтому в I триместре беременности медикаментозного лечения не проводят.
Во II триместре назначают терапию препаратами группы нитроимидазолов, но только в виде вагинальных форм. Это связано с тем, что многослойный плоский эпителий влагалища обладает незначительной всасывающей способностью. В таком случае препарат действует на возбудителя, но не на эмбрион. Американский центр генетических исследований установил, что при пероральном применении метронидазола в крови пациенток обнаруживается 100% вводимой дозы, а при вагинальном – только 2%.
В случае неэффективности местного лечения в III триместре беременности назначается метронидазол перорально. После прохождения курса лечения проводят контрольный бактериологический анализ. Последующее наблюдение длится 3 месяца. Если все анализы за это время — отрицательные, трихомониаз считается полностью излеченным.
Важно! Лечение трихомониаза у беременных возможно только со II триместра. В I триместре препараты, используемые для лечения, небезопасны для плода
Метронидазол выделяется с грудным молоком. При необходимости применения препарата в период лактации рекомендуют прекратить грудное вскармливание. Возобновляют его по окончанию курса, через 48 часов после последнего приема препаратов.
Организация питания
| Разрешенные продукты | Запрещенные продукты |
|---|---|
|
Группы продуктов:
При хронической почечной недостаточности ограничивается прием белка. |
|
Цель питьевого режима — «промыть» почки. Пить можно практически все, т.к. болезнь не приводит к задержке жидкости и соли:
|
Если на фоне пиелонефрита возникает гестоз (поздний токсикоз с отеками и повышением давления) — питьевой режим организуется согласно рекомендациям лечащего врача. |
Чем опасны инфекции мочевыводящих путей у беременных
В большинстве случаев прогноз при всех формах инфекций благоприятных. При осложненном течении могут развиваться инфекционно-токсический шок, дыхательная недостаточность и гипоксия конечностей, связанная с низким артериальным давлением. Влияние на плод не сильно выражено, так как бактерии не попадают напрямую в кровоток плода. Однако такие явления, как обезвоживание матери, снижение артериального давления, анемия и прямое действие бактериальных токсинов могут вызвать нарушение кровоснабжения головного мозга плода. Если инфекции мочевыделительной системы не лечить, то высок риск развития артериальной гипертензии, преэклампсии, анемии, преждевременных родов, воспаления плодных оболочек – амнионита. Естественно, все эти факторы серьезно повышают риски неблагополучного прохождения беременности и родов.
Почему во время беременности часто возникают инфекции мочевыводящих путей
Из-за воздействия прогестерона расслабляется мускулатура почечных лоханок и мочеточников, что влечет за собой расширение почечных лоханок, мочеточников и потенциально может вызвать заброс содержимого мочевого пузыря в мочеточники – пузырно-мочеточниковый рефлюкс. Кроме того возможно сдавление мочеточников растущей маткой. Замедление оттока мочи и попадание бактерий в мочевыводящие пути может привести к воспалительным заболеваниям мочевыводящих путей у беременных женщин. Тажелым заболеванием является пиелонефрит. Часто пиелонефрит у беременных протекает бессимптомно.