SQLITE NOT INSTALLED
Диагностика
Первично самостоятельно выявить синдром кислородной недостаточности у ребёнка можно по сниженной или чрезмерно повышенной двигательной активности в утробе. При обнаружении данного явления следует незамедлительно обратиться к лечащему врачу, который назначит ряд диагностических мероприятий. Базовым осмотром является прослушивание ударов сердца малыша с помощью акушерства стетоскопа. При обнаружении патологий, пациентку отправляет на КТГ (картиотокографию), ФкГ (фонокардиографию), назначают дополнительно УЗИ, амниоскопию и, в случае необходимости, ряд лабораторных исследований.
На КТГ специалисты определяют степень активности плода в соотношении с работой его сердца. Обследование является плановым в последнем триместре, однако, при появлении подозрения на кислородную недостаточность в организме будущего ребёнка назначают дополнительные обследования. Аппарат КТГ применяется непосредственно во время родов для отслеживания состояния плода и его сердцебиения.
С помощью УЗИ определяется количество околоплодных вод: при их переизбытке или недостатке также необходимо установить причину нарушений. Замедленный рост плода, определяемый по снимку, также сигнализирует о нарушениях в развитии, спровоцированное патологией обменных процессов.
Дети, рожденные с гипоксией, нуждаются в грамотном лечении и наблюдении у невролога.
Борьба за жизнь
Понимать, из-за чего плачут младенцы, Наталья научилась с годами. В перинатальном центре она работает больше десяти лет. О профессии врача мечтала со школы, а уже в мединституте поняла, что хочет лечить не просто детей, а самых маленьких. С рождения до 28 суток считается неонатальным периодом.
Новорожденные настолько отличаются от младенцев двух-трехмесячного возраста, что им нужен собственный врач. Даже анализ крови новорожденного нельзя «расшифровывать» так, как у месячного малыша – слишком много нюансов.
Ежедневно неонатолог делает все, чтобы ее пациенты поскорее окрепли, набрались сил и здоровья. Фото: pixabay.com
С тех пор, как начали выхаживать младенцев с экстремально низкой массой тела – от 500 граммов, неонатология получила новый виток развития. В практике Натальи тоже были такие крохи. Самая маленькая ее пациентка – Тамара – родилась в 23 недели и весила 530 граммов. Сейчас девочке уже пять лет, и она ничем не отличается от своих сверстниц. Мама Тамары отправляет Наталье Тюриной фотографии дочери, делится с врачом успехами ребенка.
Вопрос-ответ
Можно ли получить выплаты на первенца за предыдущие месяцы?
«С одной стороны, выхаживание таких малышей – тяжелый труд, нередко – борьба за жизнь, – рассказывает неонатолог. – С другой, бывает, что у родителей это последний шанс иметь своего ребенка, и мы вместе с ними радуемся, когда он вырастает здоровым и любознательным на счастье маме и папе. Большинство недоношенных малышей, повзрослев, ничем не отличаются от сверстников. Они так же ходят в детский сад, ведут активный образ жизни. Те, кто не знают, даже не подумают, что перед ними ребенок, родившийся раньше срока и с экстремально низкой массой тела».
Лечебная тактика гипоксии
При возникновении гипоксии плода в потужном периоде или во время схваток (урежение сердцебиения) принимают решение о скорейшем завершении родов: проведение кесарева сечения или наложение акушерских щипцов (в случае родостимуляции окситоцином введение препарата прекращают). После рождения ребенка приступают к немедленному оказанию медицинской помощи:
- освобождение дыхательных путей от слизи, мекония и вод (отсасывание специальным аспиратором);
- подача смеси кислорода с воздухом или чистого увлажненного кислорода через маску, носовой катетер или аппарата искусственной вентиляции легких (в случае тяжелой гипоксии новорожденного помещают в кувез, интубируют и начинают ИВЛ);
- обогрев ребенка лучистым теплом (на специальном пеленальном столике), а при тяжелой гипоксии помещение малыша в инкубатор;
- введение препаратов, стимулирующих кровообращение и повышающих кровяное давление (камфара, дофамин) и средств, возбуждающих дыхательный центр (этимизол);
- внутривенные инфузии физ. раствора, гидрокарбоната натрия (нейтрализация углекислоты в крови), глюкозы для восстановления сниженного объема сосудистого русла;
- переливание препаратов крови при необходимости (гемолитическая болезнь новорожденного);
- назначение антибиотиков для профилактики легочных инфекций в случае тяжелой гипоксии или внутриутробном инфицировании плода, а также при респираторном дистресс-синдроме при преждевременных родах;
- назначение противосудорожных препаратов (фенобарбитал, феназепам);
- для снижения внутричерепного давления показано введение диакарба, верошпирона (мочегонные с эффектом понижения продукции ликвора).
Диагностика Гипоксии плода:
Для диагностики гипоксии оценивают состояние плода
Важно провести комплексное исследование, потому что значимость методов может быть разной. Актуален такой метод как аускультация
с его помощью выслушивают сердцебиения плода, применяя стетоскоп. Это специальная металлическая трубка с расширениями на концах в виде воронки. Врач оценивает частоту сердечных сокращений, их ритм, наличие шумов и звучность сердечных тонов.
Но точность результатов аускультативного метода, как считают современные медики, весьма сомнительна. Ведь в подсчете сердечных сокращений может быть ошибка – 10-15 ударов в минуту. Частоту с.с. нельзя подсчитать в период схваток при родах. Сердцебиение подсказывает, в каком положении в матке находится плод, есть ли там еще 1 или больше плодов. Во второй половине беременности сердце малыша легко услышать через живот матери.
Кардиотокография – метод, который широко применяется при диагностике гипоксических состояний плода. Сокращенно он называется КТГ. Он проводится с помощью ультразвукового датчика, который фиксируется на животе женщины в тех точках, где сердцебиения слышатся наиболее четко. Сердечные сокращения при кардиотокографии записываются на бумаге. Для диагностики важна ч.с.с., частота акцелерации (учащения сердечных сокращений) и децелераций (урежения сердечных сокращений).
Акцелерации и децелерации могут иметь связь со схватками или возникают после шевеления плода или повышения маточного тонуса. О нормальном состоянии плода говорит появление акцелерации в ответ на движение плода или повышение тонуса матки (не менее 5 за пол часа). Допускаются только единичные децелерации, в норме их не должно быть или должен быть минимум.
В рамках рассматриваемого метода проводится НСТ – нестрессовый тест. С его помощью измеряют только акцелерацию (ускоренное развитие плода). Суть метода заключается в появлении акцелерации в ответ на самопроизвольные движения плода или спонтанные сокращения матки. Точность теста составляет 99%. Отсутствие учащения сердцебиения (нереактивный НСТ), особенно при повторном исследовании, может говорить о напряжении и истощении адаптационных и приспособительных реакций плода.
Чтобы информация, полученная выше описанными методами, была более достоверной, их следует комбинировать с определение биофизического профиля плода (БФП). Для этого разработаны 5 составляющих:
- дыхательные движения плода
- большие движения туловища плода
- объем околоплодных вод
- нестрессовый тест (описан выше)
- мышечный тонус плода
Диагностику проводят также с помощью допплерометрии. Это исследование кровотока в сосудах матки, пуповины и плода. От характера нарушений зависит степень выраженности гипоксии, что позволяет планировать будущее течение беременности и способ родов. Эффективен такой диагностический метод как ЭКГ плода, а также биохимические и гормональные методы исследования крови матери. Играет роль содержание в крови продуктов окисления жиров, определенных ферментов, кислотно-щелочное равновесие крови бемеренной и крови в пуповине.
Если у врача возникает подозрение на патологию, делают КТГ. Процедура не вызывает болезненных ощущений. Она выполняется с использованием датчика, который фиксирует биения сердца плода. Специалист должен сделать расшифровку, чтобы понять, в каком состоянии находится будущий ребенок. КТГ – диагностический метод, который применяется не только во время беременности, но и как плановая процедура в процессе родов.
Важное значение придают заключению УЗИ
Также обращают внимание на плаценту. О гипоксии может говорить ее патология – большая или маленькая для данного срока толщина, раннее созревание и отслойка раньше срока
С такими симптомами женщина должна лежать в стационаре с целью профилактики.
Болезни щитовидки как причина гипоксии
Патологии щитовидной железы или недостаточная ее функция наблюдается у 5% женщин, которые ждут ребенка. В части случаев гипотиреоз существует еще до зачатия. Но болезнь может развиться уже и в периоде гестации, что объясняется изменением уровня гормонов и тем, что плод нуждается в микроэлементах, которые и получает из материнского организма.
Симптомы:
- непереносимость холода
- слабость
- быстрая утомляемость
- рост веса тела
- ухудшение способности запоминать запланированные дела, лица и даты
- сухость кожи
- тонкость ногтей
- нерегулярный менструальный цикл
- депрессия
- трудности с опорожнением кишечника
Стоит учитывать, что гипотиреоз беременной, при котором не проводится терапия, грозит олигофренией будущего ребенка. Чтобы вылечить щитовидную железу, врач назначает гормонозаменяющие препараты в индивидуальной дозировке.
Что такое Гипоксия плода —
Гипоксия плода – состояние плода, которое возникает по причине нехватки кислорода, который поступает через плаценту матери. Согласно статистики, гипоксия в странах СНГ встречается в 10,5 случаев из 100 родов.
В утробе матери, как известно, ребенок не может получать кислород из воздуха самостоятельно. Как и другое питание, воздух он получает через плаценту. На детском месте (где плацента крепится к плоду) сосуды матки и плаценты соединяются. Через них и поступают питательные вещества из крови матери непосредственно в организм ее будущего ребенка. Если у матери нехватка любых элементов (в рассматриваемом случае – кислорода), ребенок также будет ощущать их дефицит.
Небольшая гипоксия может никак не отразиться на состоянии малыша. А вот при тяжелой и средней тяжести гипоксии плода могут быть некрозы и ишемии в любых органах ребенка, последствия могут быть самыми страшными, есть вероятность летального исхода.
В разные сроки беременности кислородная недостаточность имеет разные последствия для плода. Если она возникла в первые месяцы беременности, развитие ребенка в утробе происходит более медленными темпами, развиваются аномалии развития. Есть высокий шанс, что ребенок уже не станет «нормальным», не сможет вести нормальный образ жизни. Если гипоксия плода случилась на более поздних сроках, то происходят поражения ЦНС, задержка развития ребенка, значительно снижаются адаптационные (приспособленческие) возможности новорожденного.
Гипоксию плода врачи не рассматривают как отдельную болезнь. Это нарушение, которое может говорить о патологических процессах и состояниях в организме матери, в плоде или же в плаценте.
Гипоксию в зависимости от длительности течения делят на 2 формы:
- острая
- хроническая
Острая развивается внезапно, а хроническая – на протяжении определенного отрезка времени. Острую гипоксию плода фиксируют в основном в процессе родов, в очень редких случаях она бывает при беременности. А хроническая может развиваться несколько месяцев, пока длится беременность. Статистика гласит, что только в 4% случаев на свет появляются здоровые дети, если у них было состояние гипоксии. Крайней формой рассматриваемого отклонения является асфиксия – удушье.
Online-консультации врачей
| Консультация эндоскописта |
| Консультация онколога-маммолога |
| Консультация педиатра |
| Консультация гастроэнтеролога детского |
| Консультация специалиста по лечению за рубежом |
| Консультация пульмонолога |
| Консультация иммунолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация эндокринолога |
| Консультация детского невролога |
| Консультация психоневролога |
| Консультация сосудистого хирурга |
| Консультация кардиолога |
| Консультация ортопеда-травматолога |
| Консультация психолога |
Новости медицины
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Digital Pharma Day. Будьте во главе digital-трансформации фармацевтической индустрии,
09.10.2020
В сети EpiLaser самые низкие цены на ЭЛОС эпиляцию в Киеве,
14.09.2020
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Диагностика гипоксии
Оценка состояния плода должна быть комплексной, включать в себя несколько методов, которые дополняют друг друга:
- Аускультация.

Исследование проводится при каждом посещении женщиной женской консультации, начиная с 18 – 20 недель беременности, когда становится возможным высушивание сердца плода. Для этого врач-акушер-гинеколог использует стетоскоп – прибор, представляющий собой трубочку с расширениями в виде воронки на обоих концах. Широкую часть устройства доктор прикладывает к животу матери в область наилучшего выслушивания сердца плода.
С помощью акушерского стетоскопа можно оценить частоту сердечных сокращений, ритм и звучность тонов. К выполнению манипуляции прибегают и во время родов для оценки реакции плода на сокращение матки – схватку.
Благодаря своей простоте и дешевизне метод широко используется и не имеет противопоказаний, но точность исследования уступает инструментальным. К тому же сердцебиение малыша нельзя прослушать во время схватки, а погрешность в подсчёте сокращений сердца достигает 10 – 15 ударов.
- Кардиотокография (КТГ).
Метод хорошо себя зарекомендовал в диагностике гипоксических состояний плода. Суть исследования заключается в регистрации электронной активности сердечных сокращений будущего ребёнка. Для этого на оголённый живот беременной женщине крепится специальный датчик, который регистрирует сердцебиение плода и сокращения матки. Данные, полученные при обследовании, фиксируются на листе бумаги в виде кривых.
Затем опытный специалист интерпретирует результаты кардиотокографии. Современные приборы имеют функцию автоматической расшифровки, которая помогает врачу поставить точный диагноз.
Оценки подлежат следующие параметры КТГ:
- базальный ритм – средняя частота сердечных сокращений, составляющая в норме 110 – 160 ударов в минуту;
- амплитуда – нарушение регулярности сокращения мышц сердца, колеблющаяся в норме от 5 до 30 уд/мин;
- децелерации – периоды уменьшения сердцебиений плода, повторные эпизоды которых могут указывать на серьёзное кислородное голодание у ребёнка;
- акселерации – эпизоды учащения сердечных ударов, которые возникают при сокращении матки или повышении двигательной активности плода, и не превышают 3 за четверть часа.
- Ультразвуковое исследование.
Метод является абсолютно безопасным и высокоинформативным, поэтому должен проводиться как скрининговое обследование всем женщинам. Обычно УЗИ проводится трижды: в 11 – 13 недель, 20 – 21 и 30 – 34 недели.
Кроме того, врач может назначить внеплановое исследование, если есть показания. Суть метода заключается в отражении посылаемых датчиком ультразвуковых волн от исследуемого органа. Эти сигналы фиксируются и воспроизводятся на монитор прибора.
С помощью УЗИ врач определяет состояние здоровья малыша, правильное развитие органов, двигательную активность крохи. Огромное значение имеет оценка состояния плаценты, её размер, расположение, толщина и степень созревания.
Для определения гипоксии плода ультразвуковое исследование дополняется допплерометрией, с помощью которой фиксируется движение крови в сосудах. Современные аппараты для ультразвукового исследования оснащены функцией допплерометрии.
Для каждого срока беременности подходит определённый метод диагностики гипоксии. В первом триместре наиболее информативно УЗИ, допплерометрия показательна в 18 – 26 недель беременности, а определение биопрофиля плода с 26-ой недели. Метод кардиотокографии наиболее информативен после достижения плода 30 недель гестации.
- Биопрофиль плода.
Оценка биофизического профиля плода позволяет комплексно оценить состояние здоровья крохи и выявить гипоксию. Для этого используются данные УЗИ и результаты нестрессового теста КТГ, оценки частоты акселераций.
В ходе исследования определяется 6 параметров:
- дыхательные движения плода;
- двигательная активность крохи;
- количество акселераций;
- объём околоплодных вод;
- мышечный тонус плода;
- зрелость плаценты.
Каждый показатель оценивают от 0 до 2 баллов, которые затем суммируются. Результат более 8 баллов считается нормальным, а менее 4 указывает на выраженную гипоксию.
Симптомы гипоксии плода
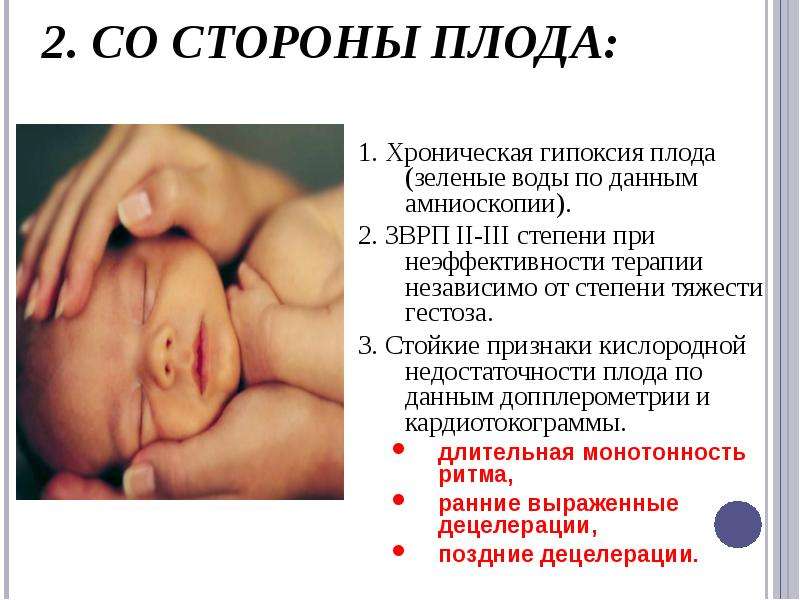
Признаки гипоксии плода: вначале недостаток кислорода возбуждает двигательный центр мозга ребёнка. Клинически это проявляется учащением силы и частоты движений, тахикардией (учащённое сердцебиение) у плода. При срыве компенсаторных механизмов и накоплении углекислого газа в крови происходит угнетение двигательной активности и сердечной деятельности. Внешние проявления – отсутствие или снижение частоты и силы движений, замедление сердцебиения плода (брадикардия). Однако подобные симптомы характерны для остро возникшей гипоксии. Кроме того, метод оценки субъективный. Исследования показали, что эффективность такой диагностики очень низка. Но, отсутствие движений плода в течение 12 часов – повод для обращения за медицинской помощью.
Косвенные признаки гипоксии при рождении – мутные зелёные околоплодные воды из-за присутствия в них мекония, синюшность кожных покровов, низкая оценка по шкале Апгар.
Хроническую гипоксию распознать без инструментальных методов сложно. Для диагностики внутриутробной гипоксии плода применяется кардиотокография (метод регистрации частоты сердечных сокращений плода и тонуса матки) и УЗИ.
Диагностика гипоксии плода: кардиотокография регистрирует ЧСС плода и сокращение мышц матки. В норме в минуту сердце ребёнка делает 120-160 ударов в минуту. Неустойчивая или низкая ЧСС плода свидетельствует о гипоксии. В настоящее время метод применяется в автоматизированных устройствах. Их называют антенатальными кардиомониторами. Оборудование позволяет следить за состоянием ребёнка перед и во время родов без участия человека.
Для плановых исследований большее распространение получило УЗИ плода с допплерометрией сосудов. Метод позволяет определить величину кровотока по заданным сосудам – артериям и венам пуповины, магистральным сосудам и средней мозговой артерии плода. Замедление кровотока является признаком гипоксии.
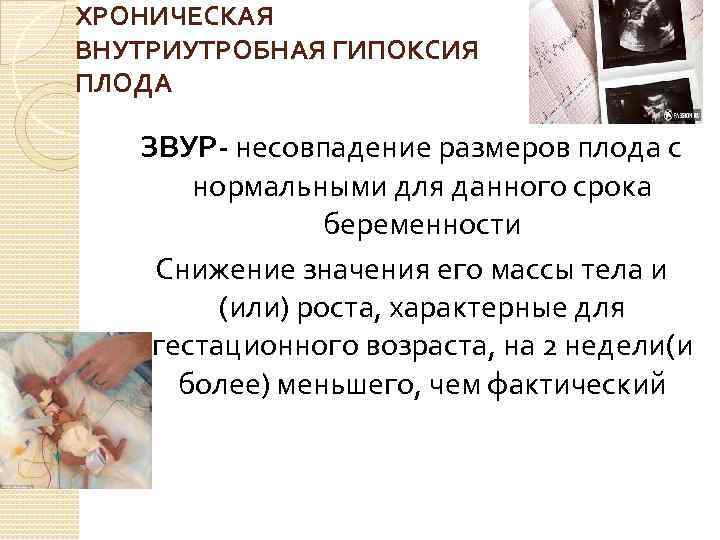
Косвенным признаком гипоксии плода на УЗИ также считают несоответствие веса и размеров плода сроку беременности (задержка внутриутробного развития).
Лечение гипоксии плода
Кислородное голодание — это состояние, которое развивается в ответ на патологический процесс в организме матери при вынашивании ребенка. Несмотря на его опасность, сам по себе он не является болезнью. И вылечить его каким-либо способом невозможно.
При хронической форме врач может только наблюдать за состоянием будущей мамы, особенностями течения беременности, выполнять тесты, назначать необходимые обследования. Эти меры позволяют снизить риск осложнений. При выявлении преэклампсии задача врача — предупредить ее переход из легкой степени в среднюю и тяжелую. При гипертонии — подобрать безопасную и эффективную терапию для контроля артериального давления женщины.
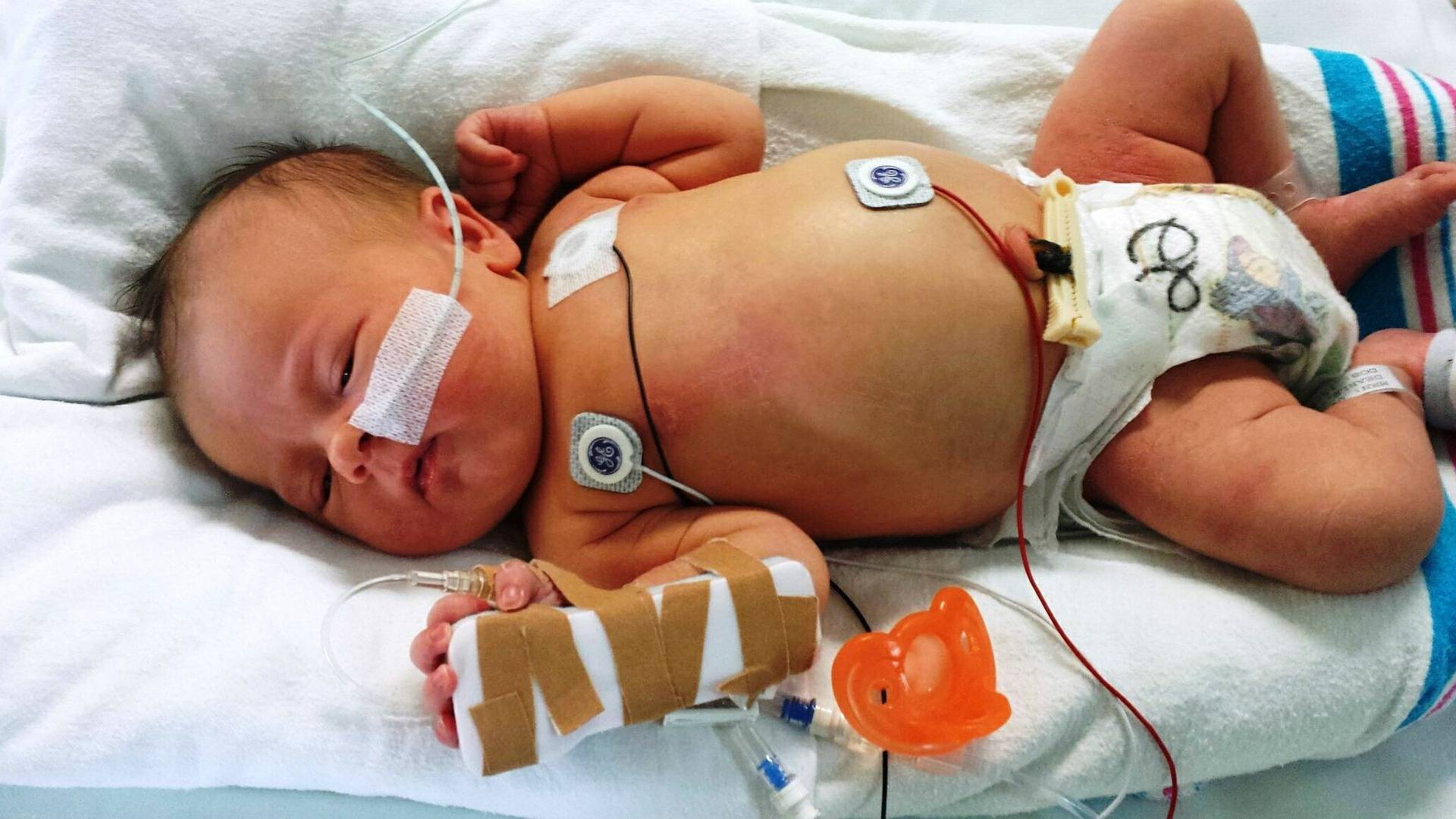
При задержке развития младенец, испытывавший кислородное голодание при внутриутробном развитии, будет весить меньше, чем здоровый малыш. Его вес при родах может составлять 1700-1800 граммов. И такая масса тела, по словам специалиста, достаточна для появления на свет. Если же выявлена острая гипоксия или осложнения беременности приняли фатальный характер, требуется срочное кесарево сечение. Только таким способом можно спасти жизнь ребенку, а нередко и матери.
pixabay.com  / 
Последствия гипоксии для ребенка
Любая будущая мама должна знать, чем грозит гипоксия плода. При хроническом недостатке кислорода малыш начинает видоизменяться уже на 6-й неделе беременности, будучи еще эмбрионом. Основное пагубное воздействие оказывается на развитие клеток мозга, формирование сердечно-сосудистой системы, также страдает процесс формирования почек и желудка зарождающегося организма. Лёгкая степень кислородного дефицита на ребёнке в будущем может не отразиться, однако, при запущенной форме в последствии могут развиться как несущественные нарушения ЦНС, так и тяжелые психо-соматические отклонения, в том числе аутизм. В таком случае вам может помочь реабилитация при аутизме в Санкт-Петербурге.
Определить наличие патологии у новорожденного можно по следующим признакам:
- повышенная сонливость/возбудимость;
- дрожание мышц лица;
- беспокойный сон, всхлипывания, вскрикивания;
- капризность;
- мраморный цвет кожи.
Чем опасна гипоксия расскажет любой гинеколог и педиатр.
Патогенез (что происходит?) во время Гипоксии плода:
Устойчивость плода к гипоксии определяется большим минутным объемом сердца, достигающим 198 мл/кг (у новорожденного 85 мл/кг, у взрослого человека 70 мл/кг); увеличением ЧСС до 150—160 в минуту; значительной кислородной емкостью крови плода (в среднем 23%); фетальным гемоглобином. К последнему присоединяется кислород за короткое время, а потом переходит тканям, потому в единицу времени ткани получают довольно много кислорода. Процент фетального из всего гемоглобина составляет около 70% в эритроцитах плода.
Плод от нехватки кислорода защищен строением сердечно-сосудистой системы плода. В ней есть 3 артериовенозных шунта: венозный проток, межпредсердное овальное отверстие, артериальный проток. Из-за соединения артерий и вен в органы плода поступает смешанная кровь. Потому рО2 у плода снижается медленнее, чем у взрослого человека, если развивается состояние гипоксии. Больше, чем новорожденный ребенок, плод применяет анаэробный гликолиз. За счет чего он обеспечен серьезными запасами гликогена, пластических и энергетических продуктов обмена в жизненно важных органах. При этом развивается метаболический ацидоз, из-за чего плод еще более устойчив к кислородному голоданию. Такие защитные механизмы предусмотрены природой.
Если нехватка кислорода по каким-то причинам произошла, сначала усиливаются функции мозгового и коркового слоев надпочечников плода, выработка катехоламинов и других вазоактивных веществ. Это приводит к тахикардии, повышается тонус периферических сосудов. Это, в свою очередь, приводит к централизации и перераспределению кровотока:
- усиливается кровообращение в головном мозге
- снижается кровоток в легких, кишечнике, почках, коже, селезенке
- возникает ишемия выше перечисленных органов
- увеличивается минутный объем сердца
- усиливается кровообращение в надпочечниках, плаценте
При ишемии кишечника у плода может произойти раскрытие анального сфинктера и выход мекония в околоплодные воды. Далее долго длящаяся тяжелая гипоксия вызывает резкое угнетение большинства функциональных систем плода – это в основном надпочечники. Потому снижается уровень кортизола и катехоламинов в крови. Угнетаются жизненно важные центры плода, происходит снижение артериального давление, уменьшается частота сердечных сокращений.
Также в патогенезе играют роль выраженные нарушения в системе микроциркуляции. Снижается тонус артериол и прекапилляров, что приводит к расширению сосудов. Увеличивается объем сосудистого русла, потому замедляется кровоток, в крайней форме это может привести к стазу. Из-за снижения скорости кровотока и появления ацидоза становится выше вязкость крови, агрегационная активность клеток крови и коагуляционный потенциал с развитием ДВС-синдрома, уменьшением газообмена в тканях плода.
Согласно исследованиям последних лет, в патогенезе нарушений при гипоксии плода играет роль оксид азота. Это универсальный регулятор тонуса сосудов, который вырабатывают клетки эндотелия (в том числе в пуповине и амнионе). Оксид азота является вазодилататором, он тормозит процесс объединения тромбоцитов и предотвращает их прилипание к сосудистой стенке.
Нарушения клеточного питания сосудистой стенки вызывает повышение ее проницаемости. Из сосудистого русла выходят жикная кровь частично и форменные элементы. Данные изменения приводят к появлению:
- гемоконцентрации
- гиповолемии
- диапедезных кровоизлияний в органы
- отеку тканей
- массивным кровоизлияниям в жизненно важные органы плода (в некоторых случаях)
Кислородная недостаточность приводит к изменениям метаболических процессов, в результате чего в организме накапливается всё больше недоокисленных продуктов обмена. В спецлитературе это называется патологическим метаболическим или респираторно-метаболическим ацидозом. Тяжелая и длительная гипоксия плода проходит с активацией перекисного окисления липидов, при этом высвобождаются токсичные радикалы, которые оказывают угнетающее действие на ферментативные реакции, нарушают структурно-функциональные свойства клеточных мембран, снижают активность дыхательных ферментов, повышают проницаемость мембран.
Меняется баланс ионов калия, которые выходят из клеточного пространства, обусловливая гиперкалиемию. Последняя вместе с ацидозом и гипоксией имеет место в структуре развития перевозбуждения парасимпатической нервной системы и развитии брадикардии у плода. Выше описанные значительные изменения макро- и микрогемодинамики, метаболизме приводят к тому, что в тканях жизненно важных органов плода развиваются некрозы и ишемия. В первую очередь это происходит в надпочечника и в центральной нервной системе.
Почему возникает гипоксия?
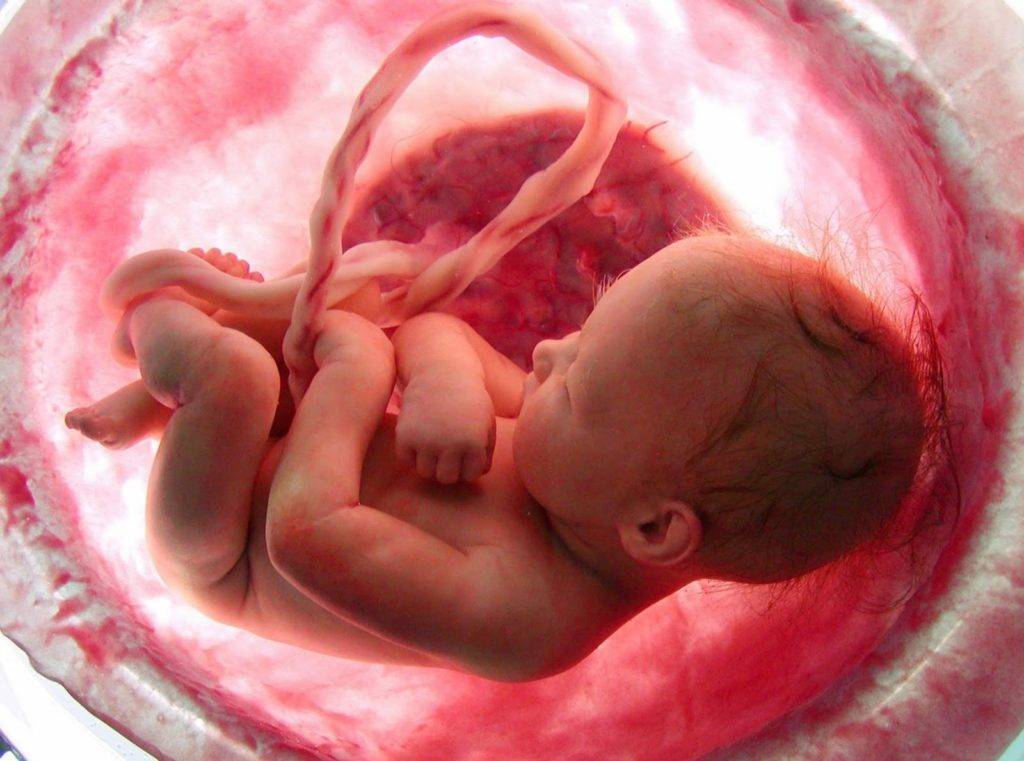
Находясь в утробе матери, ребёнок не способен дышать самостоятельно. Органы и системы малыша только развиваются, происходит становление их функций. Лёгкие крохи незрелые, а дыхательные пути заполнены жидкостью. Необходимый кислород плод получает через плаценту. Именно этот орган обеспечивает поступление бесценного газа в организм крохи. Если кислорода попадает недостаточно, то говорят о гипоксии плода.
Хотя необходимый газ и питательные вещества переносятся от матери к плоду через систему кровообращения, их крови не перемешиваются. Плацента ограждает малыша от попадания в организм вредных веществ. Но, к сожалению, лекарственные препараты, алкоголь, наркотические вещества и вирусы легко преодолевают препятствие.
Внутриутробная гипоксия плода не выделяется в отдельное заболевание, а указывает на состояние дефицита кислорода у малыша. Эта проблема может быть вызвана изменениями в плаценте, организме матери или ребёнка, повлёкшими за собой неблагоприятные последствия.
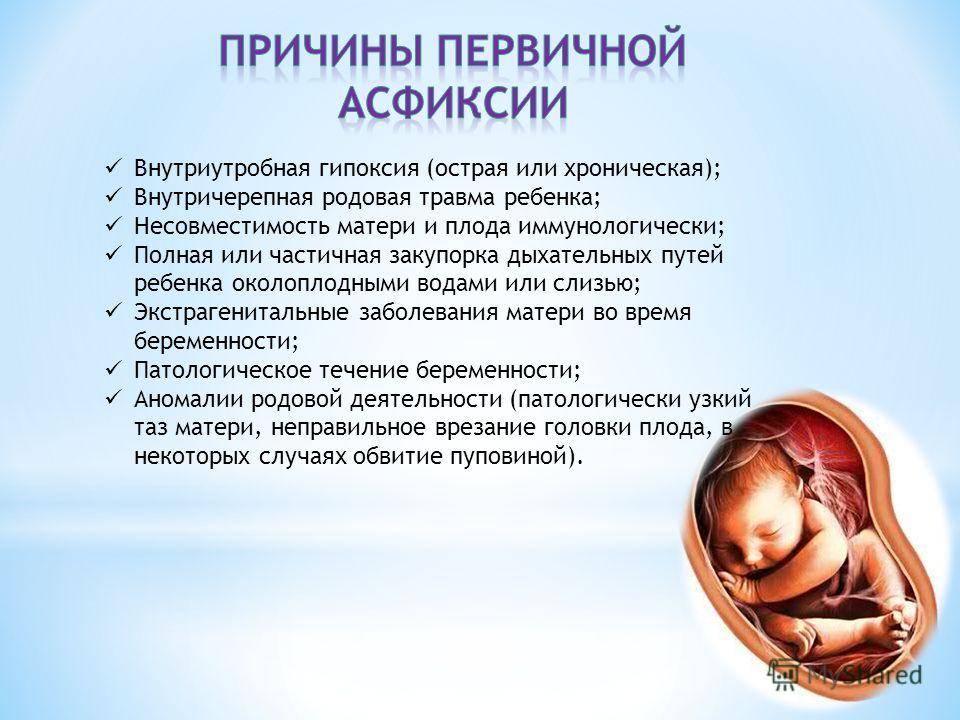
Причины развития внутриутробной гипоксии плода:
- Заболевания матери. В некоторых ситуациях организм женщины не позволяет дать малышу необходимый кислород. При анемиях, болезнях сердца и сосудов, патологии почек и дыхательной системы повышается риск развития кислородного голодания эмбриона. Неблагоприятно сказываются на здоровье крохи токсикоз у беременной, сахарный диабет, вредные привычки матери.
- Нарушения в системе плацента-плод. Патологии плаценты и пуповины, нарушение кровообращения при угрозе прерывания беременности или перенашивании, аномалии родовой деятельности – неминуемо сказываются на здоровье ребёнка.
- Причины, связанные с плодом. При инфицировании малыша, произошедшем внутриутробно, риск развития гипоксических состояний увеличивается. К неблагоприятным факторам также относятся врождённые аномалии, гемолитическая болезнь плода, многократное, тугое обвитие пуповиной шеи ребёнка, многоплодная беременность. Также нередко приводят к кислородному голоданию плода осложнения, возникшие в родах.
Проявления и выраженность симптомов гипоксии во многом зависят от течения и времени возникновения патологического состояния. Поэтому врачи-клиницисты разделяют 2 формы гипоксии:
- Острая гипоксия плода. Данное нарушение развивается быстро, обычно во время родовой деятельности, при прохождении малыша по родовым путям. Например, при стремительных или затяжных родах, при выпадении петель пуповины или задержке головки в родовом канале женщины, происходит острое нарушение поступления крови через пупочную артерию. Малыш не получает газа и испытывает резкое кислородное голодание. Во время беременности острая гипоксия нередко возникает на фоне отслойки плаценты и может привести к преждевременным родам или потребовать экстренной операции – кесарева сечения.
- Хроническая гипоксия плода. Кислородное голодание может развиваться постепенно, малыш в течение длительного времени недополучает необходимого газа. Причиной хронической внутриутробной гипоксии чаще всего являются патологии беременности, отсутствие надлежащего лечения, хронические болезни матери. Нередко это состояние развивается у женщин, игнорирующих посещение женской консультации.
При ультразвуковом исследовании беременной врач может заметить, что плод отстаёт от своих «сверстников» по физическим параметрам, выглядит младше гестационного возраста. Если гипоксия развилась во второй половине беременности, то масса этих ребят не соответствует росту, возникает гипотрофия. Новорождённые более склонны к развитию болезней, вегетативных нарушений.
Очень чувствительна к дефициту кислорода нервная ткань, именно она первой страдает при гипоксии. Уже в сроке 6 – 11 недель кислородное голодание нервных клеток ребёнка ведёт к задержке развития головного мозга. Следующими органами, страдающими от гипоксии, становятся почки, сердце, кишечник будущего ребёнка.