SQLITE NOT INSTALLED
Внимание: коварный псориаз складок!
Псориаз может появиться не только на голове или конечностях, нередки случаи его возникновения в местах с повышенной влажностью, на сгибах кожи. К таким участками можно отнести кожу в подмышечных впадинах, под грудью (особенно у женщин), в паху и на половых органах.
Первые признаки псориаза складок – появление ярко-красных, практически не возвышающихся над поверхностью кожи пятен с блестящей ровной поверхностью, немного влажной на ощупь. Изредка на пораженной поверхности отмечаются трещины.
Коварство данного вида псориаза заключается в том, что из-за отсутствия заметного шелушения и зуда, его принимают за обычное раздражение вследствие постоянной влажности и возможного трения. Это касается подмышечных впадин и участков тела под молочными железами. Затруднения с диагностикой вызывает и локализация заболевания на половых органах. Псориаз складок очень легко принять за баланопостит у мужчин и вульвит у женщин. Эти заболевания характеризуются схожими симптомами – высыпаниями на наружных половых органах.
[], [], [], [], [], [], [], [], [], []
Как избавиться
Лечение жжения и зуда начинается с установления их причины. Если она объективна, то есть это конкретное заболевание, то, прежде всего, требуется его адекватная терапия.
Возможно применение симптоматической терапии, которая поможет снизить интенсивность навязчивых и несносных проявлений:
- десенсибилизирующие препараты;
- мази, кремы, снимающие зуд и жар кожи — ментоловые, Фенистил, Синафлан, Пантенол, Псило-бальзам и др.
- специфические наружные средства — противогрибковые, антипаразитарные, гормональные и негормональные противовоспалительные, подсушивающие и т.д.
- Успокоительные препараты – Валериана, Валидол, Корвалол, Пустырник.
- Седативные – Седуксен.
- Транквилизаторы по назначению врача.
- Ароматерапия.
- Настои успокаивающих трав.
- Физиотерапия.
- Психотерапия – арт-терапия, психокоррекция, когнитивная терапия, гипноз.
- Санаторно-курортное лечение – создается благоприятная обстановка, вдали от психотравмирующих факторов. Позволяет расслабиться, сбросить эмоциональное напряжение и восстановить психическое здоровье.
В борьбе с обсуждаемыми кожными проявлениями вам могут помочь такие специалисты:
- терапевт;
- гинеколог;
- дерматолог, аллерголог;
- флеболог;
- невропатолог, психолог;
- психотерапевт.
Жар и зуд тела могут стать признаками как физического, так и психического заболевания. Дифференцировать психические причины помогут следующие аспекты:
- отсутствие кожных элементов;
- чаще чешется тело в целом, особенно голова;
- симптомы усиливаются при нарастании нервного напряжения, волнения, а исчезают после применение седативных препаратов.
Врачи не рекомендуют заниматься самолечением кожного зуда и жжения. В этом случае велика вероятность усугубить ситуацию. При возникновении симптомов обращайтесь за помощью к специалисту для определения причины и назначения адекватной терапии вашего состояния.
Автор статьи
Царенко Мария Арменовна
Психиатр, Психотерапевт, Психоэндокринолог, Диетолог.
Врачебный стаж: 9 лет
Записаться на прием
Что делать при подозрении на псориаз?
Выше были описаны лишь кожные проявления псориаза, свойственные начальной стадии заболевания. Они могут сопровождаться и другими симптомами псориатической болезни, такими как быстрая утомляемость, общая слабость, депрессия. Сами по себе эти проявления не указывают на псориаз. Такие симптомы свойственны большинству мало-мальски серьезных патологий. Но на фоне кожной сыпи и образования специфических бляшек они с большой вероятностью говорят о развитии псориатической болезни, что должно быть сигналом к безотлагательному действию.
Несмотря на то, что болезнь до сих пор считается неизлечимой, относиться к ней, как к неизбежности не стоит. Есть множество эффективных методов и средств, позволяющих затормозить развитие и распространение болезни на другие участки тела, на более или менее длительное время снизить проявления болезни или убрать симптомы вообще, позволив человеку жить полноценной жизнью. Главное вовремя заметить первые симптомы псориаза и обратиться за помощью в медучереждение, где врач-специалист после проведения диагностики и уточнения диагноза назначит уже эффективное лечение.
При обнаружении начальных симптомов болезни не стоит впадать в крайности: опускать руки, погрузившись с головой в свои переживания, или наоборот, бросаться во все тяжкие, испытывая на себе разнообразные методы и средства, рекламой которых усыпаны страницы интернета. Такое самолечение чревато тем, что драгоценное время будет потрачено на эффективные процедуры, а болезнь постепенно перейдет на следующую стадию развития, когда ее лечение уже будет затруднено.
Если на коже появилась непонятная сыпь, не надо ждать, пока она распространится на большие участки тела или проявит себя другими симптомами. Поход к врачу-дерматологу в данном случае единственно правильное решение. Диагностировать псориаз на ранних стадиях, когда его проявления сходны с симптомами иных болезней, под силу лишь врачу-специалисту. И то постановке диагноза предшествуют дополнительные исследования.
К тому же псориаз – болезнь довольно своеобразная, характеризующаяся сезонностью проявлений. В летние периоды симптомы псориаза могут исчезать, что иногда лишь затягивает процесс постановки диагноза и лечения патологии.
Псориаз может проявлять себя по-разному и в отношении различных лекарственных средств. Назначая себе препараты самостоятельно можно не только отсрочить улучшение состояния, но и вызвать обострение болезни. То же самое касается и лечебных процедур, назначаемых врачами в рамках терапии других заболеваний. Это касается не только лекарственных препаратов, но и БАДов, витаминных комплексов, различных процедур.
Обо всех таких назначениях надо поставить в известность врача-дерматолога, а когда диагноз «псориаз» подтвердится, о нем обязательно нужно упоминать, когда вам прописывают препараты для лечения патологий, не связанных с псориатической болезнью.
Летнее солнце, пребывание на свежем воздухе, морские процедуры и гигиенические процедуры положительно сказываются как на состоянии кожи, пораженной псориазом, так и на общем самочувствии пациента. Пренебрегать этим не стоит!
Неправильное питание и нарушенное психическое состояние может негативно отразиться на развитии болезни. Поэтому при появлении первых признаков псориаза нужно позаботиться о том, чтобы стрессы и плохое настроение не вызвали обострение болезни. С этой целью стоит научиться основам саморегуляции нервно-психического состояния или обратиться за помощью к психологу. Вместе с этим целесообразно начать придерживаться специальной диеты, которая исключает алкоголь и сокращает потребление неполезной пищи, такой как сладости, копчености, консервация, острые, жирные блюда и продукты, содержащие консерванты. И поверьте, при желании сделать это не так сложно, как кажется.
Названий много – лицо одно. Симптомы розового лишая
Первое описание болезни как «кольчатой розеолы» датируется 1798 годом. Уч. Роберт Уильям определил заболевание как пятна неправильной формы, состоящие из небольших тонких чешуек, никогда не сливающихся в струпья и не сопровождающихся покраснением или признаками воспаления.
Другие названия этого заболевания: эритема annulatum, tonsurans maculosus, Herba, roseola squamosa (Nicolas, Chapard), розовый лишайник (Wilson), отрубевидный лишай (Horand), pseudoexanthemata nitoexanthemata, розеола furfuracea herpetiformis (Беренд) – в основном определяли морфологические особенности и изменчивость отдельных пятен.
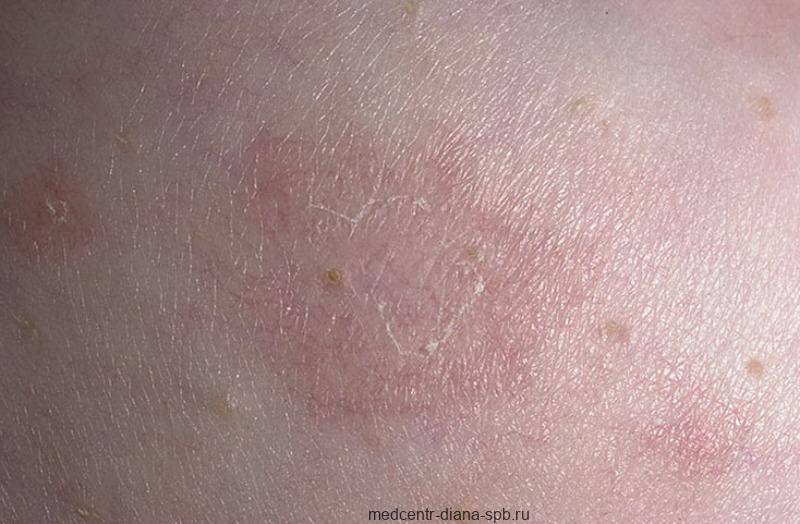 Розовый лишай
Розовый лишай
Только в 1860 году французский врач Камиль Мельхиор Жибер дал название, просуществовавшее почти 150 лет. Он писал: «Есть только одна вещь, которую можно описать под названием розового лишая, и характерными чертами этой патологии являются: маленькие, разветвленные пятна, очень слабо окрашенные, размером не больше ногтя, многочисленные и плотно прилегающие … болезнь обычно длится до 6 недель или 2 месяцев … у молодых людей … “. Pityriasis означает «отруби» или «тонкая шелуха», а rosea переводится как «розовый».
Симптомы розовой перхоти действительно довольно характерны. Сначала на коже появляется геральдическое поражение (так называемая материнская пластина), чаще всего на туловище. Обычно это несколько сантиметров эритемы красного или темно-розового цвета, покрытой чешуей внутри.
Через несколько дней (а иногда и недель) высеваются гораздо более мелкие кожные поражения аналогичной морфологии. Высыпания возникают симметрично, в основном на туловище и шее. Изменений слизистой оболочки нет. Обычно кожные поражения не вызывают зуда.
Возможны вариации сыпи:
- уртикарная форма РЛ – вместо бляшек появляются волдыри;
- везикулезная форма РП – высыпания в виде мелких пузырьков с прозрачной либо мутной жидкостями;
- папулезная форма РЛ – выступающие бесполостные образования.
Медикаментозное лечение розового лишая
Системное лечение заболевания предусматривает назначение пациенту таблетированных медикаментов, которые подавляют аллергические реакции, воздействуют на вирус, устраняют воспаление на коже.
Противовирусные препараты (ацикловир) подавляют в организме активность вируса и останавливают распространение по телу бляшек. Также препарат способен стимулировать иммунную систему. Ацикловир желательно начать принимать в первые часы проявления заболевания.
Антигистаминные таблетки (Тавегил) рекомендованы для прекращения воздействия гистамина, который является главной причиной аллергических реакций, которые сопутствуют патологии. Этот медикамент устраняет сильный зуд и препятствует образованию на теле новых пятен.
Антибиотик-макролид (эритромицин) нарушает синтез белков в возбудителях, тем самым останавливая их активность. Прием медикамента в первые пару дней после проявления симптомов заболевания приводит к снижению количества вирусов. Ускорить процесс выздоровления можно, если принимать медикамент пять дней с начала заболевания каждые шесть часов по одной таблетке.
Активированный уголь — показан для улучшения состояния здоровья пациента и снятия симптомов интоксикации организма. Действие препарата основано на вбирании в себя токсинов, которые засоряют организм. Принимают активированный уголь по 4 штуки за 30 минут до еды три раза в день.
Аллергическая сыпь
Кожным проявлением части аллергических реакций является дерматит. Он наблюдается у взрослых и малышей. Возникает благодаря работе иммунных клеток, которые стараются удалить инородный объект из организма. В процессе этой реакции расширяются сосуды, выделяется немалое количество гистамина, воспаляется кожа, она отекает и начинает зудеть.
Аллергические проявления наблюдаются, когда аллерген непосредственно влияет на кожу, пищеварительную систему, дыхательные пути. Список самых распространенных аллергенов:
- шерсть домашних животных;
- пыльца цветущих весной и осенью растений;
- аптечные препараты;
- продукты (молоко, цитрусы, орехи, шоколад и еще сотни наименований);
- пищевые добавки;
- косметика (декоративная и уходовая);
- металлы;
- дым от костра;
- ткани.
Как правило контактный дерматит проявляется в месте соприкосновения с аллергеном. Если это одежда, то он возникнет в местах, где она наиболее плотно прикасалась и натирала, если косметика – в местах нанесения. Аллергический дерматит может сопровождаться дополнительными симптомами – слезотечением, насморком, болью в голове и т.д. При серьезных реакциях – учащенным сердцебиением, судорогами, тошнотой.
Профилактика стригущего лишая
- Предотвратить инфицирование стригущим лишаем, или в случае выздоровления — его рецидив, можно с помощью соблюдения нескольких простых рекомендаций врачей.
- Поскольку чаще всего стригущим лишаем заражаются дети, необходимо чаще напоминать им о мытье рук после посещения улицы, игры с домашними животными, перед принятием пищи. Взрослым также нужно соблюдать правила гигиены.
- Детей нужно учить не контактировать с бродячими кошками и собаками. Помимо того, что бродячее животное может нанести малышу серьезный вред, оно также может быть заражено стригущим лишаем. Заподозрить у животного стригущий лишай можно, если у него на коже заметны лысые участки.
- Если лишаем болен кто-то из домашних, он должен использовать личные столовые принадлежности и не обмениваться вещами для личного пользования. У больного лишаем обязательно должно быть личное полотенце, постель, расческа, одежда. Любые контакты со здоровыми людьми желательно исключить.
- Если в доме есть больной лишаем, периодически все поверхности нужно дезинфицировать. Также необходимо соблюдать в доме чистоту и регулярно проводить влажную уборку.
- Постельное и нательное белье пациента нужно стирать на высокотемпературных режимах, после чего обязательно проглаживать.
- После посещения бани или бассейна, нужно принять душ, а купальник постирать.
Предотвратить заболевание можно, если повысить сопротивляемость к вредоносным микроорганизмам. Крепкое здоровье не дает возможности для расселения на коже грибковой микрофлоры. Обусловлено это тем, что кожный покров обладает рядом защитных свойств, которые активизируются только при крепкой иммунной системе. Чтобы организм смог противостоять не только кожным, но и прочим инфекциям, необходимо соблюдать следующие принципы:
- прогулки на свежем воздухе — даже при постоянной занятости, нужно находить время хотя бы в выходные посещать зоны отдыха и парки, побольше ходить пешком, перед сном прогуливаться на улице, по утрам бегать;
- правильное здоровое питание — это оптимальное сочетание в рационе белков, жиров и углеводов, которое рассчитывается для каждого человека индивидуально (допустимо просто устранить из рациона копчености, жирную пищу, высококалорийную еду, острые и слишком соленые продукты, а включить в него больше овощей, фруктов, молочных продуктов и нежирного мяса);
- спорт — зарядка, бег по утрам или элементарная гимнастика способны в разы укрепить иммунитет, а также повысить настроение и предотвратить стрессовые ситуации;
- положительные эмоции позволяют болеть намного реже, поскольку исключают стресс, который нередко становится причиной многих заболеваний;
- спать желательно не меньше восьми часов и только в ночное время, а укладываться спать нужно не позже 23-00;
- соблюдать режим питья — вода положительно действует на здоровье, защитные силы организма, общее состояние и настроение;
- прием витаминов с учетом возраста, образа жизни и прочих индивидуальных факторов, в особенности осенью и весной, когда организму человека их не хватает.
Внимание! Данная статья размещена исключительно в ознакомительных целях и ни при каких обстоятельствах не является научным материалом или медицинским советом и не может служить заменой очной консультации с профессиональным врачом. За диагностикой, постановкой диагноза и назначением лечения обращайтесь к квалифицированным врачам!. Количество прочтений: 9658
Количество прочтений: 9658
Сыпь при инфекциях
Инфекционная сыпь может возникнуть у взрослого и ребенка при заражении определенным вирусом. Некоторая покрывает все тело, другая размещается локально:
- Краснуха – первые пупырышки возникают в области шеи и на коже лица, через несколько часов сыпь переходит на тело. Высыпания мелкие. Овальные и округлые покраснения не превышают диаметр 10 мм.
- Корь – высыпания становятся видны на 2-7 день. Располагаются сначала на носу и в области за ушами, уже через сутки поражена вся верхняя половина тела, а к 3-ему дню все тело покрыто сыпью. Она стремится к сливанию, красная, затем ее цвет меняется ближе к цвету пигментных пятен.
- Ветрянка – все начинается с розоватых пятен, которые затем покрываются зудящими пузырьками с жидкостью внутри.
- Опоясывающий лишай – группа пузырьков размером до 5 мм, их характерная особенность – локализация на одной стороне туловища (появляется у людей, зараженных ветряночным вирусом). Когда они разрешаются, появляются рубцы в виде углублений или пигментные пятна. Сопровождаются сильным зудом, болью, широко распространяющейся вокруг высыпаний, покалыванием.
- Скарлатина – высыпание появляется уже через сутки на спине, в паху, в складках (лицо остается чистым). В некоторых случаях воспаленная кожа синеет.
- Герпес – пузырьки с жидкостью округлой формы на губах или коже. После них остаются корочки – желтые или темные.
- Сифилис – сыпь появляется при вторичном сифилисе, в первый раз она обильная, красная, симметричная, в последующие — ненасыщенная. В основном располагается на груди, плечах, между ягодицами, в паховой области.
- Кандидоз кожи – появляются пузырьки, лопаются, оставляя сливающиеся эрозии (заболевание затрагивает складки тела, где наблюдается трение). На них образуются трещинки с белесым содержимым.
- Чесотка – появляются папулы, везикулы, пузыри, видны невооруженным глазом чесоточные ходы.
- Остиофолликулит – проявляется высыпаниями в виде пустул с гноем внутри и розовой каемкой. Базируются на сгибах, на лице, на голове в волосах. После разрешения пустул образуются корочки, а по их отпаданию – пигментные пятна.
Это далеко не полный список заболеваний, сопровождаемых кожными проявлениями. Зачастую сыпь имеет неспецифичный вид, и самостоятельно определить, как ее лечить, и следствием какого заболевания она является, невозможно. Лечение инфекционной, неинфекционной, аллергической сыпи должен производить специалист на основе результатов анализов.
Псориаз у женщин, мужчин и детей
Псориаз – болезнь, для которой возраст и пол не имеют особого значения. Она может возникнуть даже в детском возрасте, изменив жизнь ребенка на долгие годы. Можно сказать, что от псориаза не застрахован никто. Механизм самой болезни до сих пор основательно не изучен, а причины ее развития столь многообразны, что предотвратить наступление события очень сложно
Тем не менее, чтобы захватить именно начало заболевания, очень важно ознакомиться с некоторыми закономерностями и особенностями его возникновения у различных групп пациентов
Несмотря на то, что первые признаки и более поздние проявления псориаза у пациентов обоих полов в целом сходны, существуют некоторые отличия в причинах и времени развития патологии. Например, у лиц женского пола раннее развитие псориаза связывают с первым периодом значительных гормональных изменений, охватывающим возраст приблизительно от 15 до 20 лет. В это время риск развития болезни особенно велик.
Вторым пиком гормональной перестройки женского организма можно считать наступление климакса. Это происходит в возрасте около 40-50 лет, ведь сроки наступления климактерического периода сугубо индивидуальны. В этот период может наблюдаться как развитие, так и обострение уже имеющегося патологического процесса.
Сигналом к началу или обострению болезни могут служить и периоды накануне менструации, характеризующиеся определенным гормональным всплеском. По той же причине псориаз часто диагностируют у беременных женщин.
Что касается разновидностей болезни, то у представительниц слабого пола чаще, чем у мужчин, получает развитие псориаз складок с локализацией в области груди. Это связано с физиологическими особенностями строения этой части женского тела, где моменты потоотделения и трения участков кожи друг о друга и об одежду особенно важны.
Наиболее опасным периодом для мужчин, когда развитие псориаза связано опять же таки с гормональными изменениями, считается возраст 20-23 лет. Именно в таком возрасте вероятность развития патологии особенно велика, что подтверждается большим количеством случаев диагностики первых признаков псориаза у молодых людей.
Детский псориаз несколько отличается от взрослого. У грудничков, как и у женщин, из-за большого количества кожных складочек есть особая предрасположенность к развитию псориаза именно в этих местах. По своему виду он напоминает опрелости с покраснением и влагой на поверхности пораженного участка, резко разграниченного от здоровой кожи.
У деток старшего возраста псориаз также имеет свои особенности. Это касается большей частью локализации псориатических пятен, не свойственной заболеванию. Области поражения у детей старше года можно наблюдать на лице или половых органах.
Гигиена при терапие стригущего лишая
Ускорить излечение заболевания и предотвратить его рецидивы поможет соблюдение нескольких рекомендаций. Таблетки гризеофульвина желательно употреблять вместе с продуктами, которые богаты жирами. Делать это необходимо для хорошего усвоения медикамента. По этой же причине гризеофульвин рекомендуется запивать молоком или заедать мороженым. Если глубокий стригущий лишай поразил волосы, в таком случае после их удаления голову следует мыть ежедневно с дегтярным либо любым другим антигрибковым мылом. Также голову можно мыть лосьонами и шампунями с содержанием сернистого селена. Селен способен эффективно уничтожать споры грибков, тем самым способствуя быстрому выздоровлению. Но стоит помнить, что препараты с селеном можно применять только, если на коже отсутствуют корки и нагноения.
Если у пациента диагностирована тяжелая форма заболевания, в таком случае он должен мыть голову шампунем с селеном ежедневно. При легкой форме лишая достаточно будет обработки кожи головы два-три раза в неделю. Все члены семьи, которые проживают в доме с больным стригущим лишаем, должны также обязательно мыть волосы шампунем с содержанием селена, чтобы предотвратить возможное заражение грибковой инфекцией. Желательно, чтобы все личные вещи пациента со стригущим лишаем (расчески, шапки, гребешки, полотенца, постельное белье) хранились отдельно. Особенно внимательно нужно следить за тем, чтобы потенциально заразные вещи не схватили дети.
Также нельзя позволять другим здоровым членам семьи играть и находиться в тесном контакте с пациентом. Больным лишаем рекомендуют не расчесывать места воспаления, даже если этого сильно хочется. Для этого можно постараться отвлекаться на выполнение дел, требующих повышенной концентрации внимания. Ребенка, например, можно отвлекать играми. Однако стоит учесть, что во время сна избежать расчесывания воспаленной кожи будет невыносимо сложно. Именно поэтому во время сна рекомендовано надевать на руки защитные рукавицы, чтобы предотвратить повреждение кожи ногтями при чесании.
Если стригущий лишай обнаружен у одного из членов семьи, обследование желательно пройти всем родственникам, которые проживают с ним в одном доме. При терапии глубокого лишая на гладкой коже можно дополнительно пользоваться мазями, содержащими клотримазол или миконазол (микатин, лотримин). Эти мази значительно облегчают субъективное состояние пациента. Желательно не использовать для терапии болезни мази с гормональными компонентами (например, кортизон). Дело в том, что гормоны не ускоряют лечение, а напротив могут усугубить течение болезни. Гормональные препараты снимают воспаление на коже, поэтому после их применения на коже пропадает покраснение, что многие пациенты считают критерием успешного выздоровления и исчезновения признаков инфекции. Но терапию следует продолжать дальше, поскольку если остановиться, то спустя некоторое время случится рецидив стригущего лишая.
Терапию глубокой формы лишая необходимо проводить до полного отсутствия грибка в соскобе и устранения симптомов инфекции. Основными признаками выздоровления считаются подсыхание нарывов и уплощение. При этом кожа нередко полностью покрывается чешуйками и затем начинает сильно шелушиться. Наступление полного выздоровления пациента можно определить следующим образом — закрыть глаза, после чего провести пальцем по тому месту, где был локализован очаг поражения. Если на ощупь кожа покажется плоской и такой же по текстуре, как окружающие ткани, в таком случае можно констатировать полное излечение.
Во время курса терапии больной стригущим лишаем может посещать школу или ходить на работу. Также нужно тщательно соблюдать все правила личной гигиены и не позволять прикасаться к воспаленным участкам кожи коллегам и одноклассникам. Категорически не рекомендуется давать здоровым людям одежду, расческу, обувь и другие предметы личного пользования, так как они могут быть заразными.
Методы лечения хронического стригущего лишая
Терапия хронического стригущего лишая предусматривает прием противогрибкового препарата гризеофульвина, местное лечение, а также прием препаратов, устраняющих предрасполагающие факторы (витамины, гормоны, средства для улучшения микроциркуляции и укрепления сосудов, иммуномодуляторы). Дозировка гризеофульвина и продолжительность терапии им аналогичны тем, которые назначаются при поверхностном стригущем лишае.
Что касается местной терапии, то она также идентична той, что применяется при стригущем лишае (утром наносить раствор йода, а вечером серно-салициловую или серно-дегтярную мазь). Зачастую хронический стригущий лишай лечится легко, однако случаются рецидивы заболевания, терапия которых требует прохождения курса противогрибкового лечения. Хронический стригущий лишай часто поражает ногтевую пластину, которую затем нужно частично или полностью удалить. Терапия хронического лишая на ногтях осуществляется методом отслойки, способом Аравийского или Андриасяна.
Метод отслойки ногтя предусматривает наложение повязок с салицилово-молочной либо бензойной мазью. Накладывают такие мази на ноготь дважды, каждый раз оставляя на два дня. После на ногтевую пластину накладывают еще на двое суток салициловый вазелин. Затем размягченную ногтевую пластину аккуратно соскабливают скальпелем. Если не получится удалить весь ноготь, в таком случае процедуру повторяют, а после ее завершения снова пробуют соскабливать размягчившийся ноготь. Так же осуществляется удаление роговых отложений на ногте. На следующем этапе свободное ложе ногтя обрабатывают раствором йода. По окончанию курса терапии нужно сделать перерыв на пару дней, а затем проводят курс терапии повторно. Подобные курсы терапии стригущего лишая грибка ногтя необходимо выполнить трижды.
Метод Аравийского состоит в применении мази, в состав которой входят в равном количестве калий йодида и ланолин. Эту мазь накладывают на ногтевую пластинку в течение десяти дней, чтобы хорошо ее размягчить. После мягкий ноготь полностью удаляют, а ногтевое ложе ежедневно обрабатывают мазью Аравийского, в которую добавляют 2%-й раствор йода. Накладывать мазь на ноготь можно несколько раз в день.
Метод Андриасяна предусматривает удаление ногтя при помощи онихолизина, содержащего в своем составе 15% сернистого бария. Сначала онихолизин разбавляют водой до получения однородной кашицы, после чего накладывают на ноготь. Через полчаса онихолизин хорошо смывают водой, а размягченный слой ногтя соскабливают с помощью скальпеля. Нанесение онихолизина с последующим соскабливанием размягченной части ногтя осуществляют до полного удаления ногтевой пластины. На освободившееся ложе накладывают мазь, в которую входят резорцин, салициловая и бензойная кислоты, вазелин. Затем поверх мази накладывают марлевую повязку, которую оставляют на 2 суток. Всего за время терапии нужно будет наложить три повязки подряд, заменяя одну на другую. После того, как врач снимет третью повязку, на ногтевое ложе накладывают салициловый вазелин на три дня.
Хирургическое удаление ногтя предусматривает его предварительную обработку содой. Для этой цели сначала готовят содовую ванночку (2 чайных ложки соды на 200 мл воды). Затем пораженный лишаем ноготь погружают в ванночку
По мере размягчения ногтевой пластины, ее осторожно соскабливают скальпелем. После удаления ногтя на ногтевое ложе накладывают салицилово-молочную мазь и обрабатывают его раствором йода
Первые признаки псориаза на конечностях
Ладони и подошвы также являются излюбленными местами дислокации псориаза. Этот вид патологии иногда так и называют – ладонно-подошвенный псориаз, который чаще всего возникает тогда, когда болезнь уже развивается на других участках тела.
На кисти псориаз может располагаться не только на ладонях, но и на тыльной ее стороне, на пальцах и коже между ними. Первыми признаками псориаза ладоней является образование воспалительных очагов красного цвета, покрытых шелушащейся кожей, на которой периодически возникают трещины. Очень быстро кожа в пораженных местах становится грубее, и на ней появляются чешуйчатые бляшки округлой формы, которые могут располагаться разрозненно или сливаться воедино. Начинается сильный зуд.
Далее появляются жалобы на сухость ладоней и болезненные ощущения при движении кистью и пальцами, при этом чувствительность самих пальцев заметно ухудшается.
Псориаз стоп, который чаще всего диагностируется у женщин после наступления климакса и у людей, чья деятельность связана с риском травматизма стоп, обычно поражает кожу на подошве и между пальцами. Для него характерны плотные папулезные высыпания с четкой границей.
Иногда папулы выглядят как влажные белесые четко очерченные уплотнения. Такую патологию называют белесым псориазом.
В некоторых случаях папулы могут сливаться и образовывать очаги, напоминающие мозоль с желтоватыми чешуйками. Поверхность такого образования достаточно плотная и трудно поддается соскабливанию, что заметно мешает диагностике заболевания. Такие «мозоли» подвержены растрескиванию, вследствие чего появляются болезненные ощущения, затруднения в ходьбе и выполнении профессиональных обязанностей.
Ладонно-подошвенный псориаз может выглядеть и иначе. На коже образуются пузырьки с прозрачным желтоватым содержимым, расположенные глубоко в коже (пустулы), которые впоследствии лопаются. Кожа на их месте подсыхает, и на ней образуются кровоточащие трещины. Такую разновидность псориаза конечностей называют ладонно-подошвенным пустулезом.
Первыми признаками псориаза конечностей очень часто выступают различные изменения во внешнем виде и структуре ногтевой пластины (псориатическая ониходистрофия), которые проявляются в изменении цвета ногтя, появлении белых точек, пятен и полос на его поверхности, а также очаговых кровоизлияний под ногтевой пластиной. Ноготь становится ломким и расслаивается, иногда появляются заметные утолщения на ногте.





