SQLITE NOT INSTALLED
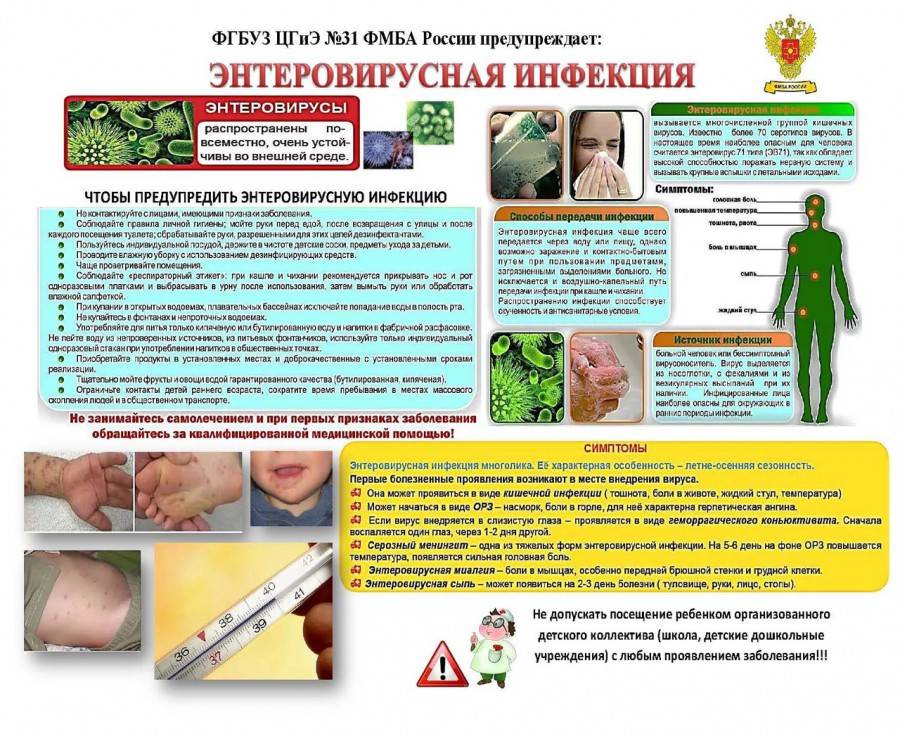
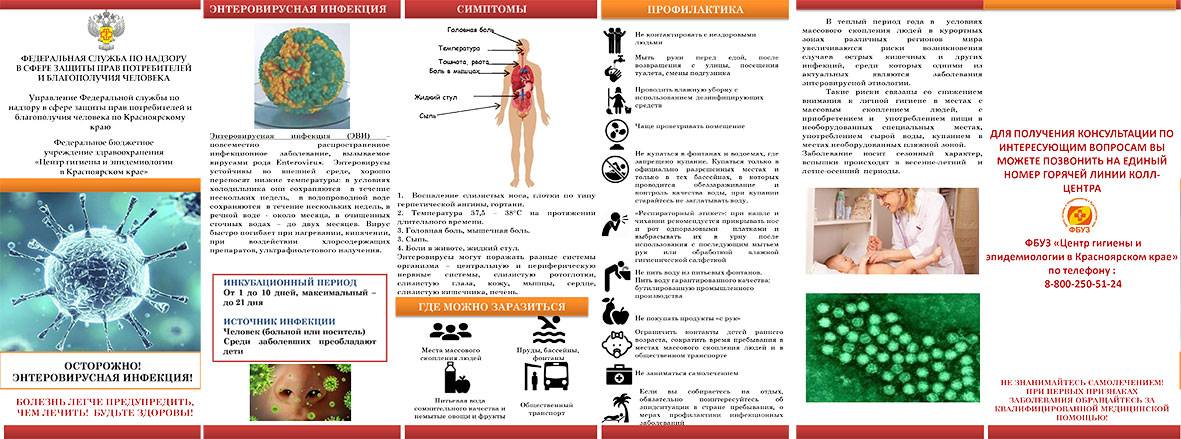
Какие способы передачи энтеровирусной инфекции известны науке?
Контактный и воздушный — основные пути передачи энтеровирусов:
- воздушный способ — при кашле и чихании вирусы разлетаются по воздуху, попадая на предметы обихода, кожу, слизистые находящихся рядом людей;
- контактный — при близком общении с больным человекам, использовании общих предметов гигиены, игрушек, столовых приборов;
- существует и пищевой путь заражения через плохо помытые овощи и фрукты, а также водный путь — при питье загрязненной вирусами воды;
- энтеровирусы могут передаваться плоду от больной матери во время родов или поникать через плаценту.
Инкубационный период энтеровирусной инфекции продолжается от нескольких суток до 10 дней. Нередко ребёнок может быть носителем вируса, то есть внешне болезнь ничем не проявляется, а ребёнок выделяет вирусы с калом. Не соблюдая правила гигиены, он может распространять вирусы.
Вопросы пользователей (4)
-
Валерия
2016-08-17 13:45:53Сдавали слюну. На протяжении месяца t 37-37.4 -
Валерия
2016-08-12 16:19:03Добрый день.Интересует расшифровка анализа ребенка?Ребенку 8 лет мальчик 2029. Вирус Эпштейна-Барр (EBV), цитомегаловирус (CMV), герпес 6 типа (HHV6), определение ДНК (количественный анализ) — Вирус… -
Леонид
2016-08-01 20:30:44Мне 61 год. Уже лет 10 как беспокоит липкий и жгучий пот сильно. Встаю под душ через день-два. Анализы в норме (сдавал для госпитализации по поводу носовой перегородки, но на операцию не пошел)… -
ТАТЬЯНА
2015-06-07 22:12:25Хотим усыновить ребёнка. Родился 11 марта 2015 г. Вес при рождении 670 гр, рост 29 см. Диагноз: другие уточнённые врождённые инфекции и паразитарные инфекции. На сегодня дышит самостоятельно без…
Эпидемиология (причины заражения энтеровирусами)
Источник энтеровирусов — человек (больной или вирусоноситель). В распространении заболевания большую роль играют реконвалесценты, а также лица, находившиеся в контакте с больными и реконвалесцентами.
Основной механизм передачи возбудителя — фекально-оральный, главные пути передачи — водный и алиментарный. Наиболее интенсивно вирус выделяется в первые дни болезни, однако в ряде случаев энтеровирусы могут выделяться в течение нескольких месяцев. Чаще всего факторами передачи становятся вода, овощи, реже молоко и другие пищевые продукты. Возможно заражение при купании в водоёмах, контаминированных энтеровирусами. Вирус может передаваться через грязные руки, игрушки. Учитывая, что в остром периоде вирус выделяется из носоглоточной слизи, не исключён и воздушно-капельный путь передачи. Возможна трансплацентарная передача энтеровирусов от больной матери плоду.
Восприимчивость высокая. Часто наблюдаются групповые заболевания в детских учреждениях, возможны семейные вспышки. Бессимптомное вирусоносительство встречается в 17–46% случаев (чаще у детей младшего возраста).
После перенесённой энтеровирусной инфекции вырабатывается стойкий типоспецифический иммунитет. Возможно развитие перекрёстного иммунитета к некоторым типам энтеровирусов.
Энтеровирусные инфекции распространены повсеместно. Спорадические случаи болезни, вспышки и эпидемии энтеровирусных инфекций описаны во всех странах мира. В связи с резким снижением в последние годы заболеваемости полиомиелитом эпидемиологическое значение энтеровирусных инфекций возрастает. Массовые миграции людей, широкое распространение туризма приводят к распространению в коллективах новых штаммов энтеровирусов, к которым у людей нет иммунитета. С другой стороны, отмечено повышение вирулентности некоторых штаммов вируса в результате их естественной циркуляции. Энтеровирусные инфекции диагностируют в течение всего года, но для стран с умеренным климатом характерна летне-осенняя сезонность заболеваемости.
Энтеровирусные болезни регистрируют на территории РФ с 1956 г. В последние годы в Уральском, Сибирском и Дальневосточном федеральных округах отмечен рост числа вспышек энтеровирусной инфекции, болеют преимущественно дети до 14 лет. В результате эпидемиологического расследования данных случаев установлено, что вспышки заболевания связаны в основном с употреблением необеззараженной воды и купанием в открытых водоёмах.
Меры профилактики энтеровирусной инфекции
В качестве неспецифической профилактики детям до 3 лет, контактировавшим с больными, вводят человеческий иммуноглобулин из расчёта 0,3–0,5 мл/кг, а также в течение 7 дней закапывают в нос лейкоцитарный интерферон по 5 капель 3 раза в сутки. В эпидемиологическом очаге проводят профилактические и противоэпидемические мероприятия. Больных изолируют на 14 дней; проводят влажную уборку помещений с использованием дезинфицирующих средств (0,1% раствор хлористоводородной кислоты, 0,3% раствор формальдегида).
В детских учреждениях устанавливают карантин на 14 дней. Работников родильных домов и детских учреждений, контактировавших с больными, переводят на другую работу на 14 дней.
Диагностика врожденных вирусных инфекций
Диагностика врожденной краснухи
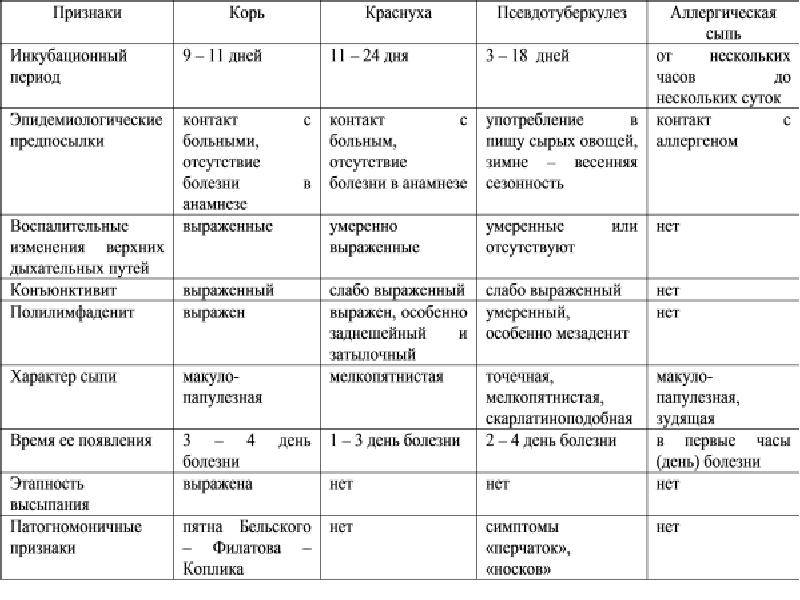
Диагноз устанавливается на основании типичной клинической картины и лабораторного обследования, которое включает вирусологический и серологический методы. Основным методом диагностики является ИФА, позволяющий определить специфические IgM-антитела или нарастание антител в РПГА. Дифференциальный диагноз проводится с корью, энтеровирусными экзантемами и медикаментозной аллергией.
Диагностика врожденной цитомегаловирусной инфекции
Прижизненный диагноз поставить сложно. Решающее значение имеет обнаружение ДНК-вируса методом ПЦР и специфических антител IgM в активную фазу болезни и антител IgG в стадию стихания процесса.
Организация профилактических мероприятий
Организация профилактических мероприятий в очаге энтеровирусной инфекции направлена на его ликвидацию и определение круга лиц, подвергшихся риску заражения;
Изоляция заболевших (особое внимание обратить на изоляцию больных с легкими формами болезни без ясных признаков поражения нервной системы – на 10 дней);
Госпитализация больных с поражениями нервной системы с выпиской из стационара не ранее 2 недель от начала болезни (учитывая сроки нормализации клинических проявлений, спинномозговой жидкости) с последующим щадящим режимом на 2 недели;
Карантин в детских коллективах 10 дней;
Наблюдение за контактными;
Вирусологическое и серологическое обследование больных и контактных лиц (по показаниям) в очагах;
Дезинфекция в очагах проводится также, как при инфекционных заболеваниях вирусной этиологии с фекально-оральным механизмом передачи.
При подозрении на инфекцию вы можете обратиться к врачу иммунологу- инфекционисту нашего медицинского центра для оптимизации диагностики и лечения вашего заболевания.
Профилактика энтеровирусной инфекции
Поскольку вакцина от болезни пока не разработана, избежать заболевания и уменьшить риск передачи вируса можно благодаря соблюдению простых гигиенических норм: мыть руки перед едой и после посещения туалета, пить кипячёную воду, повышать иммунитет, избегать в период эпидемии массовых мероприятий.
Если у вас в семье появился заболевший, он несёт потенциальную угрозу и может заразить окружающих! Поэтому его надо поместить в отдельную комнату и обеспечить индивидуальной посудой, а всем членам семьи следует чаще мыть руки с мылом и обрабатывать антисептиками предметы обихода, дверные ручки и другие предметы общего пользования.
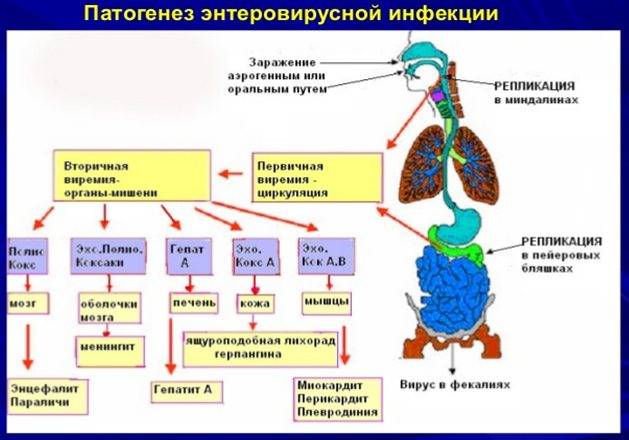
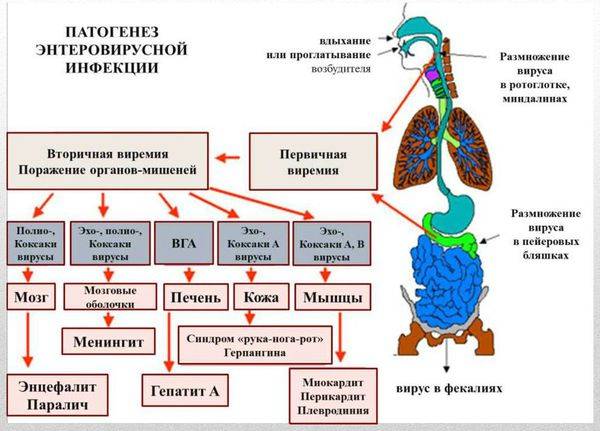
Патогенез энтеровирусной инфекции
Патогенез энтеровирусных инфекций изучен недостаточно, так как вирусы могут размножаться в стенке кишки, не вызывая заболевания. Болезнь возникает при снижении резистентности организма. Энтеровирусы проникают в организм через слизистую оболочку верхних отделов дыхательных путей и пищеварительного тракта, где и происходит их первичное накопление. При выходе вируса за пределы зоны первоначального накопления он попадает в регионарные лимфатические узлы и лимфатические образования кишечника, где продолжается его репликация. На 3-й день от начала болезни в результате первичной виремии поражаются другие органы. Многообразие клинических форм энтеровирусной инфекции объясняют как мутацией капсидных антигенов, гетерогенностью вирусной популяции, так и тропностью различных генотипов возбудителя к отдельным тканям (эпителиальным клеткам, нервной ткани и мышцам).
В 1–2% случаев одновременно с поражением других органов или несколько позже возможно вовлечение в процесс ЦНС. Проникнув в ЦНС, вирус воздействует на сосудистые сплетения головного мозга, вследствие чего вырабатывается избыточное количество СМЖ с развитием гипертензивно-гидроцефального синдрома, раздражением ядер блуждающего нерва и рвотного центра. В зависимости от уровня поражения ЦНС развиваются серозный менингит, менингоэнцефалит или полиомиелитоподобное заболевание. К поражению ЦНС приводят энтеровирусы, обладающие повышенной тропностью к нервной ткани.
У беременных в результате виремии возможно внутриутробное поражение плода.
Энтеровирусная инфекция может протекать бессимптомно с персистенцией вирусов в кишечнике, мышцах, паренхиматозных органах, ЦНС. Возможно и хроническое течение инфекции.
При патоморфологическом исследовании органов больных, умерших от Коксаки-вирусной инфекции (чаще всего детей раннего возраста), обнаруживают миокардит, инфильтрацию сердечной мышцы лимфоцитами, гистиоцитами, плазматическими и ретикулярными клетками, эозинофилами и полинуклеарными лейкоцитами. В ряде случаев выявляют интерстициальный отёк, истончение и некроз мышечных волокон, рубцовые изменения и очаги обызвествления (в ряде наблюдений развитие трансмурального инфаркта миокарда связывали с перенесённым миокардитом).
При менингоэнцефалите в мягких мозговых оболочках головного и спинного мозга отмечают отёк, гиперемию и периваскулярную лимфоцитарно-моноцитарную инфильтрацию. Выявляют диапедезные кровоизлияния в вещество мозга, периваскулярную инфильтрацию и очаговую пролиферацию глиальных клеток, очаговый некроз и полиморфно-ядерные инфильтраты в сосудистых сплетениях желудочков мозга.
При эпидемической миалгии обнаруживают признаки острого или хронического миозита в виде исчезновения поперечной исчерченности, набухания отдельных волокон и в ряде случаев — коагуляционного некроза. Изменения в поперечно-полосатой мускулатуре типичны и патогномоничны для Коксаки-вирусной инфекции.
Симптомы врожденных вирусных инфекций
Симптомы врожденной краснухи
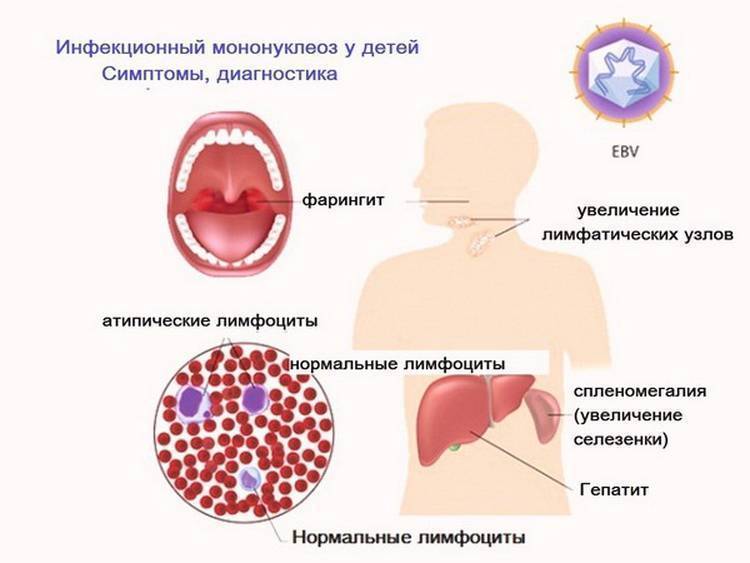
Клинически у ребенка возможны разнообразные изменения: от вирусоносительства до грубых аномалий развития. Типичными признаками врожденной краснухи является триада Грегга: катаракта (слепота), порок сердца и глухота. Заболевание может проявляться тяжелым поражением головного мозга (микроцефалия, гидроцефалия, умственная отсталость), глаз (микрофтальмия, глаукома, ретинопатия), пороками развития опорно-двигательного аппарата, мочеполовой и пищеварительной систем. Ранним проявлением врожденной краснухи является образование множественных геморрагий, обусловленных тромбоцитопенией. Характерно развитие гепатита, гемолитической анемии и интерстициальной пневмонии.
Симптомы врожденной цитомегаловирусной инфекции
Клинически может развиваться у новорожденного или спустя несколько лет. Клинические проявления сразу после рождения характеризуются тяжелым состоянием, гипотрофией, лихорадкой и типичной триадой симптомов: желтуха, гепатоспленомегалия и геморрагический синдром вследствие тромбоцитопении. У детей нередко выявляются пороки развития сердца, почек и ЦНС. При генерализации воспалительного процесса возможен летальный исход. При позднем развитии заболевания у детей регистрируются нарушение слуха, зрения и отставание в нервно-психическом развитии.
Симптомы неонатального герпеса
При локализованной форме на месте внедрения образуются асимметричные герпетические высыпания в виде сгруппированных пузырьков размером от 2 до 10 мм. Наиболее частая кожная локализация сыпи по краю губ, крыльев носа, лба, щеки и подбородка. При вирусном поражении слизистых оболочек возникает пузырьки или афты в полости рта, глотки, уретры и вульвы. При поражении глаз возникает катаральный, фолликулярный или везикулезно-язвенный конъюнктивит. Локализованная герпетическая инфекция может сопровождаться умеренной лихорадкой, незначительным ухудшением самочувствия и болезненностью в области высыпаний. Пузырьки быстро вскрываются, образуя эрозии, покрытые геморрагическими корочками. Заживление происходит через 1–2 недели с остаточной гиперемией, но без пигментации. Одновременно могут увеличиваться регионарные лимфоузлы.
Для генерализованной формы герпеса характерно прогрессирующее ухудшение общего состояния, срыгивания, нарушение терморегуляции. На различных участках тела появляются сгруппированные везикулы, местами сливающиеся, образуя массивные корки. Типичны полиорганные поражения с вовлечением в воспалительный процесс нервной системы (энцефалит, менингит) и висцеральных органов (гепатит, пневмония, нефрит). Может присоединяться вторичная бактериальная инфекция, усугубляя течение вирусной.
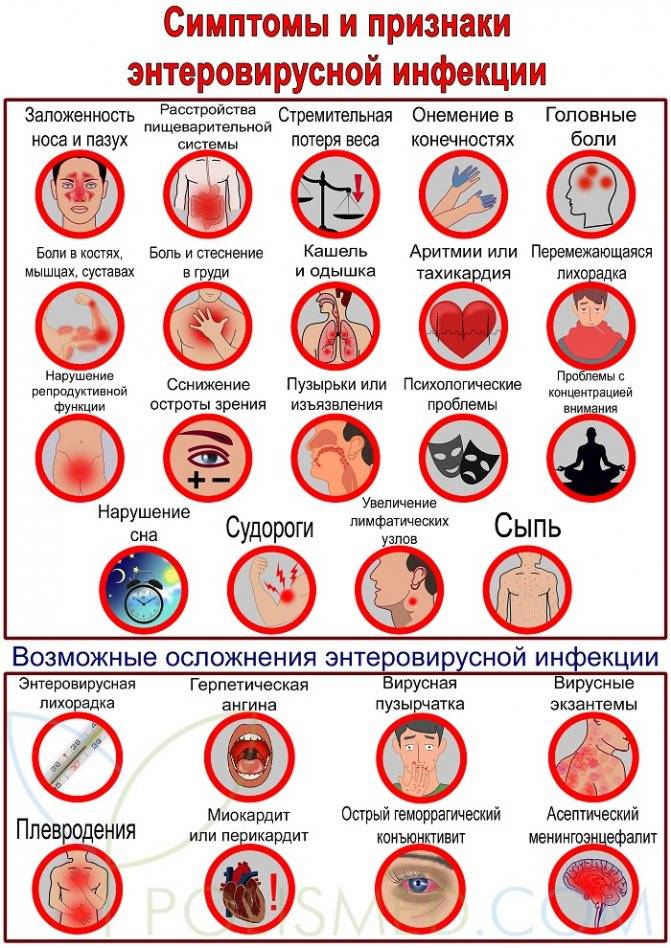
Этиология (причины) энтеровирусной инфекции
Возбудители энтеровирусных инфекций — кишечные вирусы (размножающиеся в кишке и выделяющиеся из организма с фекалиями) рода Enterovirus семейства Picornaviridae (pico — маленький, RNA — РНК). Род энтеровирусов объединяет полиовирусы (3 серовара), которые являются возбудителями полиомиелита, вирусы Коксаки А (24 серовара), Коксаки В (6 сероваров) и ECHO (34 серовара), а также 5 энтеровирусов человека (неклассифицированные вирусы 68–72 типов). Энтеровирус 70 вызывает острый геморрагический конъюнктивит, а энтеровирус 72 — ВГА. Энтеровирусы генетически неоднородны.
Основные признаки этих вирусов: — мелкие размеры вирионов (15–35 нм); — наличие РНК в центре вирусных частиц; — белковые молекулы (капсомеры) по периферии вирионов.
Кишечные вирусы устойчивы в окружающей среде, резистентны к низким температурам, устойчивы к замораживанию и оттаиванию (в фекалиях при низкой температуре сохраняют жизнеспособность более полугода). Устойчивы к 70% раствору этанола, 5% раствору лизола. В сточных водах, мелких водоёмах в зависимости от температуры могут сохраняться до 1,5–2 мес. Кишечные вирусы чувствительны к высушиванию, при комнатной температуре сохраняются до 15 сут. При температуре 33–35 °С погибают в течение 3 ч, при температуре 50–55 °С — в течение нескольких минут, при кипячении и автоклавировании — мгновенно.
Быстро погибают под воздействием формальдегида, сулемы, гетероциклических красителей (метиленового синего и др.), окислителей (перманганата калия и перекиси водорода), а также ультрафиолетового облучения, ультразвука, ионизирующей радиации. Свободный остаточный хлор (0,3–0,5 мг/л) быстро инактивирует энтеровирусы в водных суспензиях, однако присутствие органических веществ, связывающих хлор, может снизить эффект инактивации.
ПАТОГЕНЕЗ ЭНТЕРОВИРУСНОЙ ИНФЕКЦИИ
Первоначально вирус проникает в слизистую ротоглотки, где происходит его первичное размножение. В дальнейшем наблюдается виремия (вирус попадает в кровоток) и системное/органное поражение.
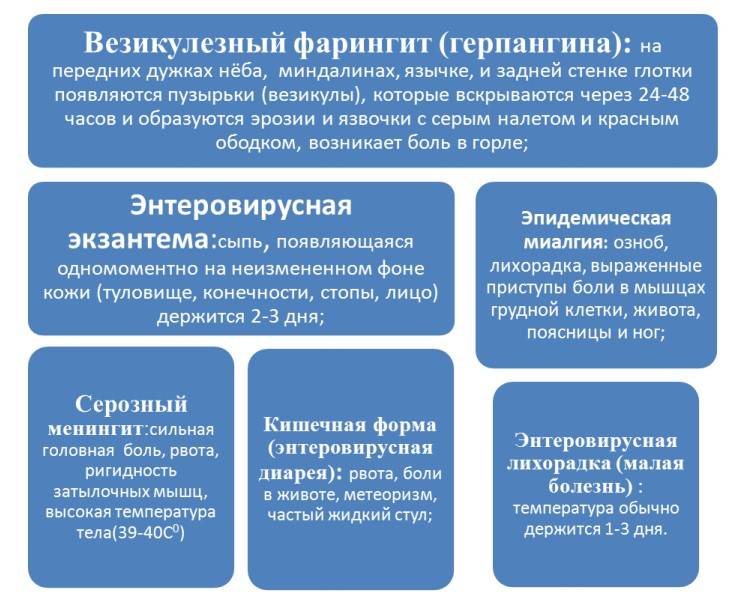
Афтозный везикулезный фарингит (или «герпангина»)
Вызывается вирусами Коксаки А и В, ЭСНО 6, 9, 11, 16, 17, 22, 25, энтеровирус 71.
При этом заболевании отмечается:
- Лихорадка (39-40°);
- Отказ от еды, вялость, интоксикация;
- На 1-2 день гиперемия слизистой зева, мелкие папулы → пузырьки → через 1-2 дня эрозии с серо-белым дном и каймой гиперемии, боли при глотании, увеличение лимфатических узлов. Изменения исчезают на 4-5 день.
ЭПИДЕМИЧЕСКАЯ МИАЛГИЯ (ПЛЕВРОДИНИЯ, БОЛЕЗНЬ БОРНХОЛЬМА)
При этом заболевании отмечается:
- Лихорадка (40°), головная боль, недомогание;
- Острые мучительные приступообразные боли в мышцах груди, живота, спины, конечностей;
- Плевродиния – боли в мышцах груди, затрудненное дыхание, икота;
- Повышение уровня мышечных ферментов, миоглобинурия. Часто двухволновое течение с повышением температуры и появлением мышечных болей через 2-3 дня.
Общая продолжительность болезни 2-10 дней.
ЭНТЕРОВИРУСНАЯ ЭКЗАНТЕМА
При этом заболевании отмечается:
- Лихорадка (39-40°) – 3-5 дней, головная боль, рвота, умеренные мышечные боли, боли в животе, увеличение лимфатических узлов;
- На 1-2 день появляется полиморфная пятнистая или пятнисто папулезная сыпь. Изменения исчезают на 2-3 день;
- Возможны кореподобные, краснухоподобные и скарлатиноподобные сыпи, исчезающие в течение нескольких часов, возможна геморрагическая с наклонностью к образованию пузырей;
- Энантема;
- Течение заболевания благоприятное.
ЭНЦЕФАЛОМИОКАРДИТЫ
Встречаются у новорожденных. Заболевание вызывается вирусами Коксаки В.
При этом заболевании отмечается:
- Температура повышена или нормальная;
- Вялость, сонливость, отказ от груди;
- Рвота, жидкий стул;
- Очень быстро присоединяются симптомы сердечной недостаточности (цианоз, тахикардия, одышка, нарушения ритма, значительное увеличение печени);
- Судороги, выбухание родничка; может быть желтуха;
- Часто летальный исход
ЯЩУРОПОДОБНЫЙ СИНДРОМ (HFMD)
Заболевание проявляется:
- Острое лихорадочное начало
- Интоксикация
- Боли в горле
- Боли в мышцах
- Сыпь на 4-7 день — на ладонях, на стопах, энантема.
HFMD-Синдром «рука-нога-рот»
Увеиты
Заболевание проявляется следующими симптомами:
- Глазные симптомы: светобоязнь, слезотечение изменения радужки (скошенность и зазубренность) – 1 месяц;
- Общеинфекционный синдром – 2-3 дня;
- Тяжелое течение, часто заканчивается потерей зрения.
В течение последних 15 лет в России не были зарегистрированы вспышки энтеровирусных увеитов.
Для записи на прием к врачу вы можете позвонить по телефону + 7 (495) 540-46-56
Острый геморрагический конъюнктивит
- лихорадка (39-40°);
- головная боль;
- гиперемия, отек, слезотечение, боль в глазах, субконъюнктивальные кровоизлияния и быстрая деструкция радужных оболочек;
- деформация зрачка, развитие ранних и поздних (через 7-10 лет) осложнений (катаракта, глаукома) с потерей зрения.
Заболевание проявляется следующими симптомами:
Энтеровирусный менингит
Заболевание проявляется следующими симптомами:
1.Лихорадка — чаще фебрильная (умеренное повышение температуры от 38°C до 39°C).
2. Общеинфекционные симптомы:
- слабость, вялость;
- гиподинамия;
- снижение аппетита;
- интоксикация
3. Общемозговая симптоматика
- головная боль — чаще интенсивная, «незнакомая» , различной локализации, симметричная, усиливается при лихорадке, не купируется полностью при снижении температуры и gрименении анальгетиков;
- тошнота, повторная рвота, не приносящая облегчения;
- светобоязнь;
- гиперакузия (непереносимость звуков);
- пациент стремится принять горизонтальное положение ;
- немотивированное беспокойство (у детей младшего возраста).
При грамотно назначенном лечении клинико-лабораторное выздоровление на 3 неделе. В отдельных случаях возможно затяжное течение.
Диагностика
Диагноз энтеровирусной инфекции (ЭВИ) устанавливается только на основании лабораторного подтверждения (выделение энтеровируса из биологического материала, нарастание титров антител). Лабораторная диагностика предполагает два основных метода лабораторного подтверждения ЭВИ:
- Выделение вируса (в культуре клеток или на животных);
- Детекция РНК энтеровирусов с помощью ПЦР.
Вероятность выявления вирусной РНК в разных клинических материалах различна:
Энтеровирусная инфекция у детей: диагностика и лечение
Поставить точный диагноз ребёнку помогут перечисленные выше симптомы. И лечение должно выбираться исходя из формы заболевания. Клинические рекомендации в таких случаях дают узкие специалисты: кардиологи, невропатологи, ЛОР-врачи, окулисты.
Для диагностики проводятся лабораторные исследования крови, мочи, спинномозговой жидкости и кала, берутся мазки из носа и зева, выполняются серологические тесты.
Больному необходимы: постельный режим, обильное питьё, диета с легко усваиваемыми блюдами. Поскольку пока не придумали противовирусных лекарств, действующих на кишечные вирусы, назначается симптоматическое лечение.
Проводятся терапевтические мероприятия, направленные на устранение интоксикации и обезвоживания — приём сорбента Энтеросгель, внутривенное введение лекарственных растворов. При лихорадке даются ибупрофен или парацетамол. Для устранения поноса назначаются противодиарейные средства, сорбент Энтеросгель, препараты, восстанавливающие кишечную микрофлору. Для повышения защитных сил организма назначаются иммуномодуляторы. При осложнениях со стороны нервной системы применяются лекарства, улучшающие мозговое кровообращение и уменьшающие отёчность мозга.
После энтеровирусной инфекции ребёнку и взрослому целесообразно пройти курс витаминотерапии, полезны лечебная физкультура, массаж, санаторно-курортное лечение для восстановления сил.
Прогноз
У подавляющего большинства больных при поражениях кожи и слизистых оболочек прогноз благоприятный. Заболевание заканчивается полным выздоровлением. Тяжёлое течение с летальным исходом возможно при энцефаломиокардите новорождённых, энцефалитах и менингоэнцефалитах, паралитической форме энтеровирусной инфекции, реже при эпидемической миалгии. После перенесённого энцефалита в ряде случаев возникают геми- или монопарезы; после полиомиелитной формы болезни — снижение мышечного тонуса и гипотрофия конечности; при поражениях органа зрения —катаракта и двусторонняя слепота.
Примерные сроки нетрудоспособности
Сроки потери трудоспособности зависят от клинической формы инфекции. Стационарное лечение при серозных менингитах продолжается до 3 нед. Больных выписывают после полного клинического выздоровления и санации СМЖ.
Диспансерное наблюдение
Диспансерное наблюдение за лицами, перенёсшими энтеровирусную инфекцию, не регламентировано. Сроки наблюдения за больными определяют индивидуально. При поражениях сердечно-сосудистой системы и ЦНС необходимо диспансерное наблюдение не менее 6 мес.
Общее описание
Врожденные вирусные инфекции — это группа инфеционно-воспалительных заболеваний плода и новорожденного вирусной этиологии.
Врожденные вирусные инфекции регистрируются у новорожденных в результате внутриутробного или интранатального инфицирования плода различными вирусами. Источником заражения является мать-вирусоноситель, которая может инфицировать плод трансовариальным и трансплацентарным путями, а также восходящим проникновением вируса через урогенитальный тракт или, возможно, нисходящим путем через маточные трубы. При внутриутробном инфицировании клиническая картина врожденных вирусных инфекций у плода и новорожденного зависит от срока заражения и в меньшей степени от этиологии вируса. При интранатальном заражении передача инфекции осуществляется контактным путем или при аспирации околоплодных вод.
Врожденная краснуха возникает при тератогенном действии вируса в период внутриутробного развития плода. Источником инфекции является впервые заболевшая краснухой беременная женщина. Особенно опасно воздействие вируса в первые три месяца беременности: могут развивиться тяжелые повреждения плода.
Врожденная цитомегаловирусная инфекция возникает только у человека, особенно восприимчивы плод и новорожденные дети. При врожденной цитомегалии вирусы проникают через плаценту к плоду, что приводит к мертворождению, недоношенности и врожденным аномалиям развития. При инфицировании в период родов у новорожденного отмечается локализованное поражение слюнных желез или генерализованные изменения в головном и спинном мозге, печени, селезенке и других органах. При снижении иммунореактивности организма, наличие сопутствующих заболеваний и ослабленных людей цитомегаловирус может длительно персистировать в иммунной системе, обуславливая хроническое течение болезни.
Неонатальный герпес
Возбудитель заболевания — вирус простого герпеса 1 и 2 типов, устойчивый во внешней среде при высушивании и низкой температуре. Вирус сохраняется в организме на протяжении всей жизни, вызывая рецидивы болезни под влиянием провоцирующих факторов. Рецидивирующее течение заболевания обусловлено иммуносупрессивным действием вируса на факторы местного иммунитета и прочной связи с форменными элементами крови. Инкубационный период длится от 2 до 14 дней.